BAB II
TINJAUAN PUSTAKA
A. Pengertian
Gastroenteritis Akut adalah Gastroenteritis Akut (GEA) adalah buang air besar yang tidak normal atau berbentuk tinja yang encer dengan frekuensi lebih banyak dari biasanya. Pada Neonatus frekuensi buang air besar lebih dari 4 kali sedangkan pada bayi lebih dari umur satu bulan dan anak frekuensinya lebih dari 3 kali sehari (Behrman, 2000).
Gastroenteritis adalah gangguan fungsi penyerapan dan sekresi dari saluran pencernaan, dipengaruhi oleh fungsi kolon dan dapat diidentifikasi dari perubahan jumlah, konsistensi, frekuensi dan warna dari tinja (Whaley & Wong, 1996).
Berdasarkan pengertian diatas, dapat disimpulkan bahwa gastroenteritis
adalah keadaan dimana seorang individu mengalami atau beresiko mengalami
defekasi sering dengan feses cair atau tidak berbentuk dengan frekuensi lebih banyak dari biasanya.
B. Anatomi dan Fisiologis
Gambar1. Anatomi system pencernaan. dari (Pustekkom Depdiknas, 2008 )
Menurut Sodikin, (2011) struktur saluran pencernaaan berbeda antara suatu bagian dengan bagian yang lain, akan tetapi secara umum tersusun atas empat lapisan atau empat bagian, yaitu :
1. Mukosa
saluran pencernaan. Lama propria sebagian besar terdiri atas jaringan ikat dan jaringan ikat yang mengandung serat kologen dan elastin.
2. Submukosa
Submukosa terdiri atas jaringan ikat, jaringan dari serat kolagen dan elastin.
3. Tunika Muskularis
Tunika muskularis tersusun atas dua lapis otot, sirkuler di sebelah dalam dan longitudinal di sebelah luar.
4. Lapisan serosa (advantisa)
Lapisan serosa (advantisa) merupakan lapisan yang paling luar, bagian ini terutama disusun oleh jaringan ikat yang kemudian membentuk mesentrium, kecuali dibagian esofagus dan rectum.
Sistem pencernaan berurusan dengan penerimaan makanan dan mempersiapkannya untuk di asimilasi tubuh. Saluran pencernaan terdiri atas bagian –bagian berikut, antara lain :
a. Mulut
Mulut merupakan bagian pertama dari saluran pencernaan. Dinding kavum oris memiliki struktur untuk mastikasi. Dimana makanan akan dipotong, dihancurkan oleh gigi, dan dilembabkan oleh saliva. Selanjutnya makanan tersebut akan membentuk bolus dimana masa terlapisi salvia
(Sodikin, 2011).
1. Bagian luar yang sempit atau vestibula yaitu ruang diantara gusi, gigi, bibir, dan pipi.
2. Bagian rongga mulut bagian dalam, yaitu rongga mulut yang dibatasi sisinya oleh tulang maksilaris, palatum dan mandibularis, di sebelah belakang bersambung dengan faring (Syaifuddin, 2006).
b. Lidah
Lidah tersusun atas otot yang pada bagian atas dan sampingnya dilapisi dengan membrane mukosa, lidah pada neonates relative pendek dan lebar. Tunas kecap ditemukan pada papilla dan respons menghisap meningkat dengan adanya rasa bahan yang manis. Lidah menempati kovum oris dan melekat secara langsung pada epiglottis dalam faring. Tiga ruang mirip celah membentuk struktur dalam mulut, yang memungkinkan cairan untuk melintas ke dalam faring. Elevasi dari laring mengarahkan pembukaan dari laring ke dalam nasofaring sehingga bayi dapat bernafas secara bebas, sementara cairan masuk ke dalam faring, hal ini penting karena neonates bernapas melalui hidung (Sodikin, 2011).
c. Gigi
Pertumbuhan gigi merupakan suatu prosses fisiologis yang dapat menyebabkan salvias berlebihan dan rasa tidak nyaman (nyeri). Manusia dilengkapi dengan dua set gigi yang tampak pada masa kehidupan yang berbeda-beda. Set pertama adalah gigi primer (gigi susu atu desidua), yang bersifat sementara dan tumbuh melalui gusi selama tahun pertama dan tahun kedua kehidupan; selanjutnya set kedua atau set permanen, menggantikan gigi primer dan mulai tumbuh pada sekitar umur 6 tahun. Pertumbuhan gigi yang lambatt dapat terjadi karena rakhitis dan hipotiroidisme. Pertumbuhan gigi premature dapat terlihat sejak lahir biasanya tidak mengganggu pemberian ASI (Sodikin, 2011).
Terdapat dua kelompok gigi yaitu gigi sementara atau gigi sulung dan gigi tetap. Terdapat dua puluh gigi sulung, sepuluh pada tiap rahang. Dari tengah kedua sisi beturut-turut disebut dua insisivus atau gigi seri, satu kanina atau gigi taring, dan dua molar atau geraham. Gigi tetap lebih banyak yaitu tiga puluh dua, enambelas pada tiap rahang. Dari tengah kesamping berturut-turut disebut : dua insisivus, satu taring, dua premolar (geraham depan), dan tiga molar (geraham belakang) (Pearce, 2009).
d. Esofagus
saat lahir adalah 5 mm dengan kurvatura yang kuranng mencolok dibandingkan orang dewasa. Bagian tersemmpit esophagus bersatu dengan faring, area ini mudah mengalami cedera jika mengenai peralatan yang dimasukkan seperti bougi atau kateter (Sodikin, 2011).
Esophagus berdinding empat tipis. Di sebelah luar terdiri atas lapisan jaringan ikat yang renggang, sebuah lapisan otot yang terdiri atas dua lapisan serabut otot, yang satu berjalan longitudinal dan yang lain sirkuler, sebuah lapisan submukosa, dan dipaling dalam terdapat selaput lendir (Mukosa) (Pearce, 2009).
e. Lambung
Lambung dewasa ditemukan pada lambung fetus sebelum lahir. Kapasitas dari lambung antara 30-35 ml saat lahir dan meningkat sampai sekitar 75 ml pada kehidupan minggu ke 2, sekitar 10 ml pada bulan pertama, dan rata-rata pada orang dewasa kapasitasnya 1000 ml. Bagian mukosa dan submukosa neonates relative lebih tebal dibandingkan orang dewasa. Jumlah glandula gastric pada neonates 2.000.000 (dua juta), sementara pada orang dewasa lebih dari 25.000.000 (dua puluh lima juta), sekresi asam dimulai sebelum lahir dan ditemukan juga aktivitas proteolitik, tetapi dengan kadar yang lebih rendah dibandiingkan yang ditemukan setelah umur 2-3 bulan (Sodikin, 2011).
Menurut Pearce (2009) Lambung terdiri atas empat lapisan yaitu : 1. Lapisan peritoneal luar yang merupakan lapisan serosa,
a. serabut longitudinal, yang tidak dalam dan bersambung dengan otot usofagus,
b. Serabut sirkuler, yaitu serabut yang paling tebal dan terletak di pylorus serta membentuk otot sfinkter, dan berada di bawah lapisan pertama,
c. Serabut oblik, yaitu serabut yang utama dijumpai pada fundus lambung.
3. Lapisan submukosa yang terdiri atas jaringan areolar berisi pembuluh darah dan saluran limfa,
4. Lapisan mukosa yang terletak di sebelah dalam, tebal, dan terdiri atas banyak kerutan atau rugae, yang hilang bila organ ini mengembang karena berisi makanan.
Fungsi utama lambung adalah menyiapkan makanan untuk dicerna diusus, memecah makanan, penambahan cairan setelah cair, dan meneruskannya ke duodenum. Makanan disimpan di dalam lambung lalu dicampur dengan asam, mucus, danpepsin; kemudian dilepaskan pada kecepatan mantap terkontrol ke dalam duodenum (Syaifuddin, 2006).
f. Usus Kecil
lapisan yaitu mukosa, submukosa, muskuler, san serosa (peritoneal) (Sodikin, 2011).
Lapisan membrane mukosa mengandung beberapa struktur yaitu pertama, lapisan sirkuler yang berjalan secara parsial (lengkap), disrkrliling bagian usus kecil, hal ini bervariasi dalam ukuran san jumlah disepanjang usus kecil. Dibagian bawah dari ileum, bila ada dan akan memiliki ukuran kecil dan hanya sedikit ditemukan. Lapisan sirkuler berfungsi untuk meningkatkan absorpsi permukaan dari usus. Kedua, vilia usus yang merupakan tonjolan mirip jari dan menonjol kepermukaan dalam usus, terdiri dari lapisan epitel dimana terjadi proses absorpsi, serta otot polos suatu pleksus pembuluh darah yng dipengaruhi atau diperdarahi arterior (Syaifuddin, 2006).
Menurut Pearce (2009) fungsi usus halus antara lain : 1. Menyerap protein dalam bentuk asam amino. 2. Menyerap karbohidrat dalam bentik monosakarida.
3. Menerima zat makanan yang sudah dicerna untuk diserap melalui kapiler darah dan saluran limfa.
g. Usus Besar
Menurut Pearce (2009) fungsi usus besar antara lain :
a. Sekresi inulin oleh kelenjar di dalam lapisan dalam, b. Penyiapan selulosa,
c. Devekasi,
d. Absorpsi air, garam dan glukosa.
Apendiks adalah tonjolan seperti cacing dengan panjang 18 cm dan membuka pada sekum pada ± 2,5 cm dibawah katup iliosokal. Apendik memiliki lumen yang sempit. Lapisan submukosanya mengandung banyak jaringan limfe. Apendik yang sebagian besar mengandung jaringan limfoid, melekat pada dasar sekum dan merupakan tempat umum terjadinya inflamasi (apendiksitis). Apendik merupakan tempat peradangan aku dan menahun, penyebanya biasanya tidak diketahui, tetapi sering mengikuti terjadinya sumbatan lumen (Sodikin, 2011).
C. Etiologi
1. Infeksi virus, kuman-kuman pathogen, atau penyebab lainya (seperti keadaan gizi, hygiene, dan sanitasi yang buruk, kepadatan penduduk, social budaya dan social ekonomi.
2. Hiperperistaltik usus halus yang disbabkan oleh bahan-bahan kimia, makanan (seperti makanan beracun, makanan pedas atau terlalu asam), gangguan psikis (kelakuan, gugup) gangguan syaraf, hawa dingin, alergi dan sebagainya
3. Defisiensi imun terutama Sig A (secretary ammunoglobin A) yang mengakibatkan berlipat gandanya bakteri atau flora usus dan jamur (terutama kandida). Diare osmotik disebabkan oleh malabsorpsi makanan, kekurangan kalori protein (KKP), bayi berat badan lahir rendah (Sodikin, 2011).
Tabel 2.1 penyebab diare pada bayi, anak, remaja
Jenis diare Bayi Anak Remaja
Akut Gastroenteritis Infeksi sistemik Akibat pemakaian antibiotic
Gastroenteritis Keracunan makanan Infeksi sistemik Akibat
pemakaian antibiotic
Gastroenteristis Keracunan makanan 2.Akibat
pemakaian antibiotik
Kronik Pasca infeksi defisiensi disakaridose sekunder
intoleransi protein
Pasca infeksi defisiensi disakaridase sekunder sindrom
Penyakit radang usus
susu
fibrosis kristik sindrom apendiksitis
iritabilitas kolon penyakit seliak
penyalah gunaan laksatif
Menurut Soegijanto (2002) Gastroenteristis Akut (Diare akut) pada 25 tahun yang lalu sebagian besar belum diketahui, akan tetapi kini telah lebih dari 80 % penyebab telah diketahui. Pada saat ini telah diidentifikasi tidak kurang 25 jenis mikroorganisme yang dapat menyebabkan Gastroenteristis Akut (Diare Akut) pada anak.
Penyebab itu dapat digolongkan lagi kedalam penyakit yang ditimbulkan adanya virus, bakteri, dan parasit usus. Penyebab utama oleh virus yang terutama ialah ratavirus (40-60%) sedangkan virus lainnya ialah virus Norwalk, astrovirus, calcivirus, coronavirus, Minirotavirus, dan virus bulat kecil. Diseluruh pelosok dunia diestimasikan bahwa Rotavirus
menyebabkan lebih dari 125 juta episode Gastroenteritis Akut (Diare Akut) dan menjadi sebab hampir 1 juta kematian setiap tahun pada bayi dan anak.
Bakteri yang dapat menyebabkan penyakit Gastroenteritis Akut adalah
aeromonas hyrophila, bacilius cereus, Campylobacter jejuni, Clostridium
defficile, Clastridium perfringens, E. Coli, Shigelloides, Salmonella SPP,
Staphylococus aureus, Vibrio colerae dan yersinia enterocolitica. Penyebab
Gastroenteritis Akut (Diare Akut) oleh parasit yaitu balantidiumcoli, capillaria philippinensis, cryptosporidium, Entamoeba hystolitica, giardia
lambia, isospora billi, fasiolopsis buski, sarcocystis suihominis,strongiloides
D. Patofisiologi
Penyebab utama diare pada anak adalah bakteri atau racun (vibrio, e.colli, salmonella, shigela, capila bacteria, yarsiria, pseudomonas), virus
enterovirus parasit cacing dan protozoa yang kurang baik atau kurang matang. Kemudian makanan yang terkontaminasi oleh pathogen tersebut. Dapat juga disebabkan oleh cara memasak yang kurang baik atau kurang matang kemudian makanan masuk pada traktus gastrointestinal bersama pathogen
(Sodikin, 2011).
Patogen-patogen ini memproduksi elektrotoksin, sitotoksin yang dapat merusak sel atau melekat pada dinding usus dan terganggunya fungsi absorpsi
cairan sehingga sekresi membrane usus mengalami peradangan akibat dan
enterotoksin dimana seseorang yang mengeluh diare dengan peningkatan suhu tubuh, leukosit meningkat, biasanya disebabkan oleh infeksi misal e.colli, shigella, salmonella, dan entero virus (Betz & Sowden, 2002).
Menurut Mansjoer (2002) Patofisiologi Gastroenteritis akut yang disebabkan oleh bakteri dibagi dua, yaitu:
1. Bakteria Enterotoksigenik
Toksin diproduksi bakteri dan akan berikat pada mukosa usus halus, namun tidak merusak mukosa. Toksin meningkatkan kadar siklik
2. Bakteri etroinfasis
Gastroenteristis menyebabkan kerusakan dinding usus berupa
rekrosis ulserasi, dan sekretorik eksudatif. Cairan gastroenteritis seperti parasit menyebabkan kerusakan berupa usus besar, kerusakan villi yang penting untuk penyerapan air elektrolit dan zat makanan .
E. Gambaran Klinis
Menurut Betz & Sowden (2002) tanda dan gejala gasrtoenteristis akut (Diare Akut) adalah :
1. Konsistensi feses cair dan frekuensi defekasi semakin sering 2. Muntah ( umumnya tidak lama )
3. Demam (mungkin ada, mungkin tidak) 4. Kram abdomen
5. Membran mukosa kering
6. Fontanel atau ubun-ubun cekung (bayi) 7. Berat badan menurun
8. Malaise
Menurut Sodikin (2011) ganbaran awal pada anak yang mengalami Gastroebteristis dimulai dari bayi atau anak mrnjadi cengeng, gelisah, suhu badan meningkat, nafsu makan berkurang bahkan hilang, kemudian timbul diare. Feses mungkin cair, mungkin mengandung darah atau lender, dan feses
makin lama menjadi asam, hal, ini terjad akibat banyaknya asam laktat yang dihasilkan dari pemecahan laktosa yang tidak dapat diabsorpsi oleh usus.
F. Pemeriksaan Penunjang
Menurut Betz dan Sowden (2002) pemeriksaan penunjang pada penyakit Gastroenteritis Akut adalah
1. Hemates feces, untuk memeriksa adanya darah (lebih umum dengan pada yang bakterial)
2. Evaluasi feces terhadap volume, warna, konsistensi, adanya kus/pus 3. Hitung darah lengkap dengan diferensial
4. Uji antigen imunoesei enzim, untuk memasttikan rotavirus
5. Kultur feces (jika anak dihospitalisasi, pus dalam feces atau diare yang berkepanjangan), untuk menentukan patogen
6. Evaluasi feses terhadap telur cacing dan parasit 7. Aspirasi duodenum (jika diduga G. lamblia).
Menurut Mansjoer (2001), Pemeriksaan penunjang pada Gastroenteristis Akut (Diare Akut) adalah :
1. Pemeriksaan darah lengkap.
2. Pemeriksaan analisa gas darah, elektrolit, ureum, kreatinin, dan berat jenis plasma.
5. Pemeriksaan biakan empedu bila demam tinggi dan dicurigai, infeksi sistemik.
6. Pemeriksaan sediaan darah malaria serta Helicobacter jejuni sangat dianjurkan
G. Penatalaksanaan
1. Penatalaksanaan Umum
Penatalaksanaan pengobatan diare menerut Hidayat (2006) adalah: Pemberian cairan, Jenis cairan, Cara memberikan cairan dan Jumlah pemberiannya.
a. Cairan Peroral
1) Pada klien dengan dehidrasi ringan dan sedang diberikan peroral berupa cairan bersifat NaCl dan NaHCO3 dan glukosa,
2) Untuk diare akut dan kolera pada anak diatas 6 bulan kadar natrium 90 mEg/l,
3) Pada anak di bawah 6 bulan dengan dehidrasi ringan dan sedang kadar natrium 50-60 mEg/l. Formula lengkap disebut oralit
sedangkan larutan gula garam dan tinja disebut formula yang tidak lengkap karena banyak mengandung NaCl dan glukosa.
b. Cairan Parentral
Diberikan pada klien yang mengalami dehidrasi berat dengan rincian sebagai berikut:
a) 1 jam pertama : 40 ml/kg BB/menit = 3 tts/kg BB/mnt (infus set berukuran 1 ml = 15 tts atau 13 tts / kg BB/mnt (set infus 1ml = 20 tts)
b) 7 jam berikutnya : 12 ml/kg BB/mnt = 3 tts/kg BB/mnt (infus set berukuran 1ml = 15 tts atau 4 tts/kg BB/menit (set infus 1ml = 20 tetes)
c) 16 jam berikutnya 125 ml/kg BB/menit
2) Untuk anak lebih dari 2-5 tahun dengan berat badan 10-15 kg 1 jam pertama : 30 ml/kg BB/jam atau 8 tetes/kg BB/menit (1ml = 15 tts) atau 10 tts/kg BB/menit (1ml = 20 tetes)
3) Untuk anak lebih dari 5-10 tahun dengan berat 15-25 kg
a) 1 jam pertama : 20 ml/kg BB/jam atau 5 tts/kg BB/menit (1ml = 15 tetes) atau 7 tts/kg BB/menit (1ml = 20 tetes)
b) 7 jam berikutnya : 10 ml/kg BB/jam atau 2,5 tts/kg BB/mnt (1ml = 15 tts) atau 3 tts/kg BB/mnt (1 ml = 20 tts)
c) 16 jam berikut : 105 ml/kg BB/menit oralit peroral 4) Untuk bayi baru lahir dengan berat badan 2-3 kg
a) Kebutuhan cairan : 125 ml + 100 ml + 25 ml = 250 ml/kg BB/24 jam, jenis cairan 4:1 (4 bagian glukosa 5% + 1 bagian NaHCO3 1½ % )
5) Untuk bayi berat badan lahir rendah
Kebutuhan cairan : 250 ml/kg BB/24jam, jenis cairan 4:1 (4 bagian glukosa 10% + 1 bagian NaHCO3 1½ %.
c. Pengobatan dietetik
Untuk anak dibawah 1 tahun dan anak diatas 1 tahun dengan berat badan kurang dari 7 kg. Jenis Makanan :
1) Susu (ASI, susu formula yang mengandung laktosa rendah dan lemak tak jenuh)
2) Makanan setengah padat (bubur atau makanan padat /nasi tim) 3) Susu khusus yang disesuaikan dengan keadaan yang ditemukan
misalnya susu yang tidak mengandung laktosa dan asam lemak yang berantal sedang atau tak jenuh.
2. Penatalaksanaan Keperawatan a. Fokus Pengkajian
Menurut Hidayat (2006), pemeriksaan yang dilakukan pada pasien dengan gangguan system pencernaan adalah sebagai berikut : 1) Inspeksi
pembesaran organ abdominal. Kemudian juga dapat diamati tentang adanya gerakan dinding perut
2) Auskultasi
Pemeriksaan secara perpusi pada daerah abdomen dapat dilakukan melalui epigastrium secara simetris menuju ke bagian bawah abdomen. Bunyi yang tidak normal adalah
hipertimpani kemungkinan abstruksi gastrointestinal, illeus dll. 3) Palpasi
c. Fokus Intervensi Keperawatan
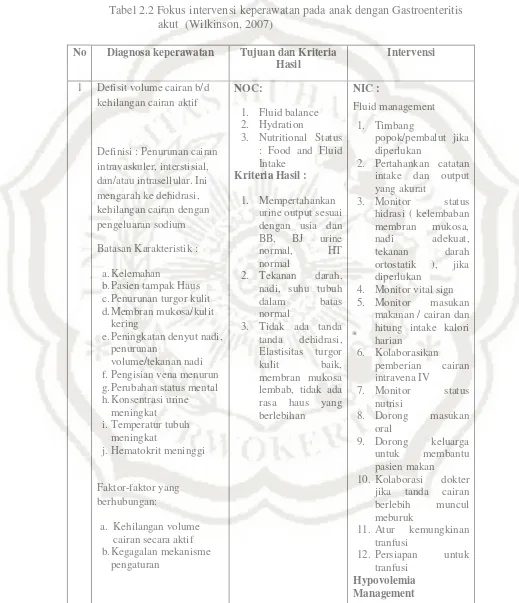
Tabel 2.2 Fokus intervensi keperawatan pada anak dengan Gastroenteritis akut (Wilkinson, 2007)
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
1 Defisit volume cairan b/d kehilangan cairan aktif
Definisi : Penurunan cairan intravaskuler, interstisial, dan/atau intrasellular. Ini mengarah ke dehidrasi, kehilangan cairan dengan pengeluaran sodium
Batasan Karakteristik :
a.Kelemahan
b.Pasien tampak Haus c.Penurunan turgor kulit d.Membran mukosa/kulit
kering
e.Peningkatan denyut nadi, penurunan
volume/tekanan nadi f.Pengisian vena menurun g.Perubahan status mental h.Konsentrasi urine
meningkat i.Temperatur tubuh
meningkat
j.Hematokrit meninggi
Faktor-faktor yang berhubungan:
a. Kehilangan volume cairan secara aktif b.Kegagalan mekanisme
pengaturan
NOC:
1. Fluid balance 2. Hydration
3. Nutritional Status : Food and Fluid Intake
Kriteria Hasil :
1. Mempertahankan urine output sesuai dengan usia dan BB, BJ urine normal, HT normal
2. Tekanan darah, nadi, suhu tubuh dalam batas normal
3. Tidak ada tanda tanda dehidrasi, Elastisitas turgor kulit baik, membran mukosa lembab, tidak ada rasa haus yang berlebihan NIC : Fluid management 1. Timbang popok/pembalut jika diperlukan
2. Pertahankan catatan intake dan output yang akurat
3. Monitor status
hidrasi ( kelembaban membran mukosa, nadi adekuat, tekanan darah ortostatik ), jika diperlukan
4. Monitor vital sign 5. Monitor masukan
makanan / cairan dan hitung intake kalori harian
6. Kolaborasikan
pemberian cairan intravena IV
7. Monitor status
nutrisi
8. Dorong masukan oral
9. Dorong keluarga untuk membantu pasien makan
10. Kolaborasi dokter jika tanda cairan berlebih muncul meburuk
11. Atur kemungkinan tranfusi
12. Persiapan untuk tranfusi
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
1. Monitor status cairan termasuk intake dan ourput cairan
2. Pelihara IV line 3. Monitor tanda vital 4. Monitor
responpasien terhadap
penambahan cairan 5. Monitor berat badan 6. Dorong pasien untuk
menambah intake oral
7. Pemberian cairan Iv monitor adanya tanda dan gejala kelebihanvolume cairan
2. Risiko kerusakan integritas kulit b/d ekskresi/BAB sering
Definisi : Semua risiko untuk kulit yang merupakan perubahan yang bersifat merugikan kulit.
Faktor resiko :
1. eksternal
a. factor mekanik b. hipo/hipertermi c. imobilitas fisik d. substansi kimia
e. ekskresi atau
sekresi f. radiasi g. kelembaban h. pelembab
i. usia yang ekstrim 2. internal
a. pengobatan
b. tulang yang
menonjol
NOC : Tissue Integrity : Skin and Mucous Membranes
Kriteria Hasil :
1. Integritas kulit yang
baik bisa dipertahankan
(sensasi, elastisitas, temperatur, hidrasi, pigmentasi)
2. Tidak ada luka/lesi pada kulit
3. Perfusi jaringan baik
4. Menunjukkan
pemahaman dalam proses perbaikan kulit dan mencegah terjadinya sedera berulang
5. Mampu melindungi
kulit dan mempertahankan
kelembaban kulit dan perawatan alami
NIC : Pressure Management
1. Anjurkan pasien untuk menggunakan pakaian yang longgar
2. Hindari kerutan padaa tempat tidur
3. Jaga kebersihan kulit agar tetap bersih dan kering
4. Mobilisasi pasien (ubah posisi pasien) setiap dua jam sekali 5. Monitor kulit akan
adanya kemerahan 6. Oleskan lotion atau
minyak/baby oil pada derah yang tertekan
7. Monitor aktivitas dan mobilisasi pasien
8. Monitor status
nutrisi pasien
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
a. kekebalan tubuh b. perubahan sensasi c. perubahan
pigmentasi
d. perubahan status metabolic
e. perubahan sirkulasi f. perubahn turgor
kulit
g. perubahan status nutrisi
h. psikogenik
Pencegahan Pressure Ulcer
1. Kaji adanya factor risiko pada pasien 2. Dokumentasikan
status kulit dalam admisian tiap hari 3. Hindari
menggunakan
pelembab pada daerah perspirasi, luka, fekal atau inkontinensia urine 4. Jaga kebersihan linen 5. Berikan pelembab
pada kulit yang kering
Skin Surveillance
1. Inspeksi kondisi kulit yang mengalami pembedahan
2. Observasi warna, kelembaban,
teksture, ulcerasi kulit
3. Monitor kulit yang kemerahan
4. Monitor adanya
infeksi
5. Monitor warna dan suhu kulit
6. Catat perubahan kulit
dan membran mukosa
3 Cemas b/d Lingkungan yang tidak dikenal dan prosedur yang menimbulkan stress
Definisi : Perasaan gelisah yang tak jelas dari
NOC :
1. Anxiety control 2. Coping
3. Impulse control Kriteria Hasil :
1. Klien mampu
NIC :
Anxiety Reduction (penurunan kecemasan)
1. Gunakan pendekatan yang menenangkan 2. Nyatakan dengan
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
ketidaknyamanan atau ketakutan yang disertai respon autonom (sumner tidak spesifik atau tidak diketahui oleh individu); perasaan keprihatinan disebabkan dari antisipasi terhadap bahaya. Sinyal ini merupakan peringatan adanya ancaman yang akan datang dan memungkinkan individu untuk mengambil langkah untuk menyetujui terhadap tindakan Ditandai dengan a. Gelisah b. Insomnia c. Resah d. Ketakutan e. Sedih
f. Fokus pada diri g. Kekhawatiran h. Cemas mengidentifikasi dan mengungkapkan gejala cemas 2. Mengidentifikasi , mengungkapkan dan menunjukkan tehnik untuk mengontol cemas
3. Vital sign dalam batas normal 4. Postur tubuh,
ekspresi wajah, bahasa tubuh dan tingkat aktivitas menunjukkan berkurangnya kecemasan terhadap pelaku pasien
3. Jelaskan semua
prosedur dan apa yang dirasakan selama prosedur
4. Pahami prespektif pasien terhdap situasi stres
5. Temani pasien untuk memberikan
keamanan dan mengurangi takut
6. Berikan informasi faktual mengenai diagnosis, tindakan prognosis
7. Dorong keluarga untuk menemani anak
8. Lakukan back / neck rub
9. Dengarkan dengan penuh perhatian
10. Identifikasi tingkat kecemasan
11. Bantu pasien
mengenal situasi yang menimbulkan kecemasan
12. Dorong pasien untuk mengungkapkan perasaan, ketakutan, persepsi
13. Instruksikan pasien menggunakan teknik relaksasi
14. Barikan obat untuk mengurangi
kecemasan 4. Kurang Pengetahuan b/d
Informasi yang tidak adekuat
Setelah dilakukan tindakan keperawatan masalah kurang pengetahuan dapat teratasi dengan kriteria hasil :
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
Definisi :
Tidak adanya atau kurangnya informasi kognitif sehubungan dengan
topik spesifik.
Batasan karakteristik : memverbalisasikan adanya masalah, ketidakakuratan mengikuti instruksi, perilaku tidak sesuai.
Faktor yang berhubungan : keterbatasan kognitif, interpretasi terhadap informasi yang salah, kurangnya keinginan untuk mencari informasi, tidak mengetahui sumber-sumber informasi.
1. Pasien dan
keluarga menyatakan pemahaman tentang penyakit, kondisi, prognosis dan program pengobatan
2. Pasien dan
keluarga mampu melaksanakan
prosedur yang dijelaskan secara benar
3. Pasien dan
keluarga mampu menjelaskan
kembali apa yang dijelaskan perawat/tim kesehatan lainnya 2. Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan
anatomi dan fisiologi, dengan cara
yang tepat.
3. Gambarkan tanda dan gejala yang biasa
muncul pada penyakit, dengan cara yang tepat
4. Gambarkan proses penyakit, dengan cara yang tepat
5. Identifikasi kemungkinan
penyebab, dengna cara yang tepat
6. Sediakan informasi pada pasien tentang kondisi, dengan cara yang tepat
7. Hindari harapan yang kosong
8. Sediakan bagi
keluarga informasi tentang kemajuan pasien dengan cara yang tepat
9. Diskusikan pilihan
terapi atau penanganan
10. Eksplorasi
kemungkinan sumber atau dukungan, dengan cara yang tepat
Instruksikan pasien mengenai tanda dan
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi
5. Kurang Pengetahuan b/d Informasi yang tidak adekuat
Definisi :
Tidak adanya atau kurangnya informasi kognitif sehubungan dengan
topik spesifik.
Batasan karakteristik : memverbalisasikan adanya masalah, ketidakakuratan mengikuti instruksi, perilaku tidak sesuai.
Faktor yang berhubungan : keterbatasan kognitif, interpretasi terhadap informasi yang salah, kurangnya keinginan untuk mencari informasi, tidak mengetahui sumber-sumber informasi. Setelah dilakukan tindakan keperawatan masalah kurang pengetahuan dapat teratasi dengan kriteria hasil :
1. Pasien dan
keluarga menyatakan pemahaman tentang penyakit, kondisi, prognosis dan program pengobatan
2. Pasien dan
keluarga mampu melaksanakan
prosedur yang dijelaskan secara benar
3. Pasien dan
keluarga mampu menjelaskan
kembali apa yang dijelaskan
perawat/tim kesehatan lainnya
11. Berikan penilaian tentang tingkat pengetahuan pasien tentang proses penyakit yang spesifik 12. Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan
anatomi dan fisiologi, dengan cara
yang tepat.
13. Gambarkan tanda dan gejala yang biasa
muncul pada penyakit, dengan cara yang tepat
14. Gambarkan proses penyakit, dengan cara yang tepat
15. Identifikasi kemungkinan
penyebab, dengna cara yang tepat
16. Sediakan informasi pada pasien tentang kondisi, dengan cara yang tepat
17. Hindari harapan yang kosong
18. Sediakan bagi
keluarga informasi tentang kemajuan pasien dengan cara yang tepat
19. Diskusikan pilihan
terapi atau penanganan
20. Eksplorasi
kemungkinan sumber atau dukungan, dengan cara yang tepat
No Diagnosa keperawatan Tujuan dan Kriteria Hasil
Intervensi