i
(Kajian terhadap Penggunaan Obat Golongan Saluran Pernafasan)
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Ilmu Farmasi
Oleh:
Shielanita Eulampia NIM : 068114101
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
Karya kecilku ini kupersembahkan untuk :
Allah Bapa di surga yang telah memberikan rahmat dan karunia-Nya, Tuhan Yesus Kristus dan Bunda Maria,
Papa dan Mama atas kasih sayang, doa dan dukungannya baik moral dan materiil Kakak dan adikku tersayang
Sahabat-sahabatku tercinta dan Almamaterku…
PRAKATA
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Esa atas berkat, rahmat dan kasih karunia yang telah diberikan sehingga penulis dapat menyelesaikan penulisan skripsi yang berjudul“Evaluasi Ketaatan Pasien Rawat Jalan RS Panti Rini Yogyakarta Antara Pasien Yang Diberi Informasi Versus Informasi Plus Alat Bantu Ketaatan Serta Dampak Terapinya Periode Juni-Juli 2009 (Kajian terhadap Penggunaan Obat Golongan Saluran Pernafasan)” ini dengan baik sebagai salah satu syarat untuk memperoleh gelar Sarjana Farmasi (S.Farm) pada Fakultas Farmasi, Sanata Dharma Yogyakarta.
Penulis menyadari bahwa keberhasilan penulisan skripsi ini tidak terlepas dari bantuan serta dukungan dari berbagai pihak secara langsung maupun tidak langsung. Oleh sebab itu, penulis menghaturkan banyak terima kasih kepada :
1. Direktur Rumah Sakit RS Panti Rini Yogyakarta yang telah memberikan ijin untuk melakukan penelitian di RS Panti Rini.
2. Rita Suhadi, M.Si., Apt. selaku Dekan Fakultas Farmasi, Universitas Sanata Dharma dan sebagai dosen penguji yang telah memberikan saran, arahan, kritikan yang membangun selama penyusunan skripsi ini.
3. Maria Wisnu Donowati, M.Si., Apt. selaku dosen pembimbing yang dengan sabar membimbing dan memberikan arahan, saran, kritikan serta dukungan kepada penulis selama proses penelitian dan penulisan skripsi ini.
4. dr. Fenty, M.Kes., SpPK. selaku dosen penguji yang telah memberikan saran, arahan, kritikan yang membangun selama penyusunan skripsi ini.
5. Bapak Hari Budiarto, selaku kepala bagian Rekam Medis RS Panti Rini yang telah mengijinkan dan membantu penulis selama pengambilan data.
6. Ibu Bety Husadani, S.Si., Apt selaku apoteker di instalasi Farmasi RS Panti Rini yang dengan senang hati memberikan bantuan dan arahan selama penulis melakukan penelitian di RS Panti Rini.
7. Seluruh pasien rawat jalan RS Panti Rini yang telah bersedia mengikuti penelitian ini dan atas penerimaan yang baik saat penulis melakukan home visit
serta dukungan doa sehingga skripsi ini dapat terselesaikan.
8. Papa dan mama tercinta atas kasih sayang, doa, dukungan semangat, pengertian serta bantuan finansial hingga penulis dapat menyelesaikan skripsi ini dengan baik.
9. Kakak dan adikku yang telah memberikan semangat, dukungan, serta doa hingga terselesaikannya skripsi ini.
10. Teman-teman kelompok payung, yaitu Tiara, Oline, Vero, May, Mbak Rian, Dewi dan Arum yang telah saling menguatkan, memberikan semangat dan bantuan kepada peneliti serta bersama-sama menjalani suka dan duka selama menjalankan penelitian ini.
11. Sahabatku Reyni, Rosa, dan Sekar yang telah memberikan dorongan semangat dan banyak membantu sehingga skripsi ini dapat terselesaikan dengan baik. 12. Teman-teman kelas B dan FKK angkatan 2006, terima kasih atas
kebersamaannya dan pengalaman yang tak terlupakan selama menjalani kuliah dan praktikum serta dorongan semangat yang telah diberikan kepada peneliti selama penyusunan skripsi ini.
13. Dan seluruh pihak yang tidak dapat peneliti sebutkan satu persatu disini, baik secara langsung maupun tidak langsung telah banyak membantu hingga terselesaikannya skripsi ini.
INTISARI
Ketaatan dalam penggunaan obat merupakan hal yang sangat menentukan keberhasilan suatu terapi dan peningkatan kualitas hidup pasien. Gangguan saluran pernafasan merupakan salah satu penyakit yang membutuhkan ketaatan dalam pengobatannya untuk menurunkan morbiditas penyakit serta mencegah kekambuhan. Rata-rata ketidaktaatan pasien dengan gangguan saluran pernafasan kronis lebih besar daripada pasien penyakit kronis. Pemberian edukasi dan informasi obat secara verbal saja tidak menjamin seorang pasien paham akan pengobatannya dengan benar. Oleh karenanya, perlu dibuat suatu alat bantu yang dapat meningkatkan ketaatan pasien dalam pengobatan.
Tujuan penelitian ini untuk mengevaluasi ketaatan pasien yang diberi informasi dan informasi plus alat bantu ketaatan serta dampak terapinya. Penelitian ini termasuk eksperimental semu dengan rancangan pola searah. Pengambilan data dilakukan dengan melihat data Rekam Medis (RM) danhome visit ke rumah pasien. Analisis data menggunakan uji Mann Whitney, Chi Square, Fisher’s serta Kolmogorov-Smirnov dengan taraf kepercayaan 90%.
Hasil penelitian menunjukkan bahwa ketaatan berdasarkan jumlah obat yang digunakan memiliki perbedaan tidak bermakna, ketaatan berdasarkan aturan pakai menunjukkan perbedaan tidak bermakna serta ketaatan berdasarkan jumlah keseluruhan obat yang diterima pasien menunjukkan perbedaan tidak bermakna antara kelompok perlakuan dan kelompok kontrol. Selain itu, dampak terapi yang dirasakan pasien berbeda tidak bermakna.
Kata kunci : ketaatan, alat bantu ketaatan, obat golongan saluran pernafasan
ABSTRACT
Compliance in the drug usage is crucial to the success of a therapy and improved quality of life of patients. Respiratory disorders is a disease that requires treatment compliance in order to reduce morbidity and prevent recurrence of disease. The average non-compliance of patients with chronic respiratory disorders is greater than the patient’s chronic disease. Providing of education and verbal information does not guarantee a patient use the medication correctly. Therefore, it needs an aid to increase understanding of patient and improve patient compliance during treatment.
The purpose of this study was to evaluate the compliance of patients who were given information and information plus compliance aids with impact therapy. This research is a quasi-experimental with direction pattern design. Data retrieval is done by seeing the patients medical record (MR) and home visit. Data analysis using Mann Whitney Test, Chi Square, Fisher’s and Kolmogorov-Smirnov with 90% confidence level.
The results showed that the compliance based on the number of drugs used have no significant differences, according to the regimen dosage showed no significant differences as well as compliance based on the total number of patients received the drug showed no significant differences between treatment groups and control groups. In addition, the impact therapy have no significant differences.
Keyword : compliance, compliance aids, respiratory drugs
DAFTAR ISI
HALAMAN JUDUL………... i
HALAMAN PERSETUJUAN PEMBIMBING……….. ii
HALAMAN PENGESAHAN………. iii
HALAMAN PERSEMBAHAN……….. iv
HALAMAN PERSETUJUAN PUBLIKASI ILMIAH………... v
PRAKATA………..….. vi
PERNYATAAN KEASLIAN KARYA……….….. vii
INTISARI………..… ix
ABSTRACT………...…x
DAFTAR ISI………..…... xi
DAFTAR TABEL………..…... xv
DAFTAR GAMBAR……….…... xvii
DAFTAR LAMPIRAN……….…… xviii
BAB I PENGANTAR………...….. 1
A. Latar Belakang………... 1
1. Perumusan masalah……….. 4
2. Keaslian penelitian………... 4
3. Manfaat penelitian………5
B. Tujuan Penelitian………... 5
1. Tujuan umum………... 5
2. Tujuan khusus……….. 5
BAB II PENELAAHAN PUSTAKA………... 6
A. Pharmaceutical Care………. 6
B. Drug Therapy Problems (DTPs)……… 7
C. Ketaatan Penggunaan Obat (Patient Compliance)……… 9
D. Anatomi Sistem Pernafasan……… 12
1. Sistem pernafasan bagian atas………. 12
2. Sistem pernafasan bagian bawah………. 13
E. Gangguan Saluran Pernafasan……… 14
1. Gangguan ventilasi obstruktif……….. 15
2. Gangguan ventilasi restriktif……… 15
F. Asthma(Asma)……… 15
1. Definisi………. 15
2. Epidemiologi……… 16
3. Etiologi………. 16
4. Patofisiologi………..17
5. Manifestasi klinik………. 17
6. Strategi terapi………...………… 17
G. Bronchitis(Bronkhitis)……… 20
1. Definisi………. 20
2. Epidemiologi……… 20
3. Etiologi………. 20
4. Patofisiologi………. 21
5. Manifestasi klinik………. 21
6. Strategi terapi………... 22
H. Cough(Batuk)……… 23
1. Definisi………. 23
2. Epidemiologi……… 23
3. Etiologi………. 23
4. Patofisiologi………..24
5. Manifestasi klinik………. 24
6. Strategi terapi………... 25
I. Landasan Teori……… 26
J. Hipotesis………. 27
BAB III METODE PENELITIAN………... 28
A. Jenis dan Rancangan Penelitian………. 28
B. Variabel dan Definisi Operasional………. 29
C. Subyek Penelitian……… 31
D. Bahan Penelitian………. 32
E. Instrumen Penelitian……… 32
F. Tempat Penelitian……… 33
G. Tata Cara Pengumpulan Data………. 33
H. Tata Cara Analisis Data………. 36
I. Kesulitan Penelitian……… 40
BAB IV HASIL DAN PEMBAHASAN………... 41
A. Profil Pasien yang Menggunakan Obat Golongan Saluran Pernafasan.. 41
1. Berdasarkan umur pasien………...……….. 42
2. Berdasarkan jenis kelamin………....43
3. Berdasarkan tingkat pendidikan………... 43
4. Berdasarkan diagnosis utama………... 44
B. Profil Penggunaan Obat Gangguan saluran Pernafasan………...45
1. Berdasarkan jumlah obat yang diresepkan…………...………45
2. Berdasarkan golongan obat saluran pernafasan yang diterima... 46
3. Berdasarkan golongan obat selain golongan saluran pernafasan yang diterima...49
4. Berdasarkan bentuk sediaan obat golongan saluran pernafasan... 51
C. Evaluasi Ketaatan Pasien yang Menerima Obat Golongan Saluran Pernafasan serta Dampak Terapinya………...…53
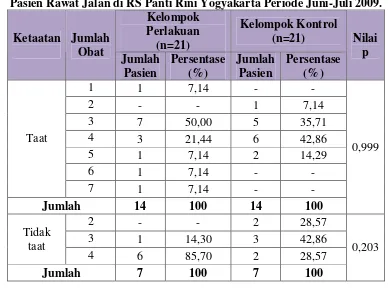
1. Berdasarkan jumlah obat yang digunakan………...…….54
2. Berdasarkan jumlah keseluruhan obat yang diterima...………....55
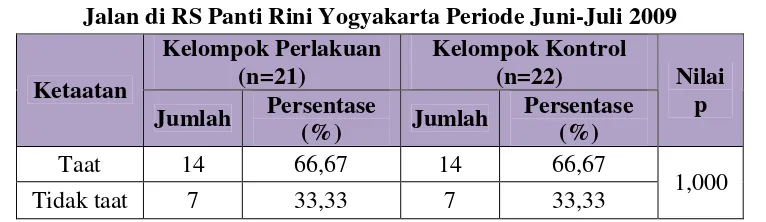
3. Berdasarkan aturan pakai obat………... 56
4. Evaluasi Dampak Terapi………... 58
D. Evaluasi Peresepan Obat yang Digunakan Pasien………... 59
E. Rangkuman Pembahasan………... 65
BAB V KESIMPULAN DAN SARAN………... . 69
A. Kesimpulan……….. 69
B. Saran……….... 70
DAFTAR PUSTAKA……….... 71
LAMPIRAN………. . 73
BIOGRAFI………... 106
DAFTAR TABEL
Tabel I. Penyebab-penyebabdrug therapy problems(DTPs)……... 8 Tabel II. Profil Pasien Rawat Jalan (Baseline) yang Menerima
Obat Golongan Saluran Pernafasaan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009... 42 Tabel III. Profil Jumlah Keseluruhan Obat yang Diterima Pasien
Rawat Jalan di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009………...………. 46 Tabel IV. Profil Jumlah Obat Golongan Saluran Pernafasan
yang Diterima Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009………..…….. 46 Tabel V. Profil Golongan Obat Saluran Pernafasan yang Diterima
Pasien Rawat Jalan RS Panti Rini Yogyakarta
Periode Juni-Juli 2009……… 49 Tabel VI. Profil Golongan Obat Selain Obat Saluran Pernafasan
yang Diterima Pasien Kelompok Perlakuan Dan Kontrol
Periode Juni-Juli 2009……… 50 Tabel VII. Profil Bentuk Sediaan Obat Golongan Saluran Pernafasan
yang Diterima Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009……….…... 52 Tabel VIII. Ketaatan Berdasarkan Jumlah Obat yang Digunakan Pasien
Rawat Jalan di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009……….……….. 54 Tabel IX. Ketaatan Berdasarkan Jumlah Keseluruhan Obat yang
Digunakan Pasien Rawat Jalan di RS Panti Rini Yogyakarta Periode Juni-Juli 2009……….... 56 Tabel X. Ketaatan Berdasarkan Aturan Pakai Obat yang Digunakan
Pasien Rawat Jalan di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009……….…... 57
Tabel XI. Presentase Dampak Terapi yang Dirasakan Oleh Pasien Rawat Jalan di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009……….59 Tabel XII. Kelompok Kasus ADR pada Pasien Rawat Jalan
di RS Panti Rini Yogyakarta yang Menggunakan Obat
Golongan Saluran Pernafasan Periode Juni-Juli 2009………... 60 Tabel XIII. Kelompok Kasus Interaksi Obat pada Pasien Rawat Jalan
di RS Panti Rini Yogyakarta yang Menggunakan Obat
Golongan Saluran Pernafasan Periode Juni-Juli 2009…………61 Tabel XIV. Kelompok KasusNon-compliancepada Pasien Rawat Jalan
RS Panti Rini Yogyakarta yang Menggunakan Obat
Golongan Saluran Pernafasan Periode Juni-Juli 2009…... 64 Tabel XV. Presentase Kasus yang Terjadi pada Pasien Rawat jalan
di RS Panti Rini Yogyakarta yang Menggunakan Obat
Golongan Saluran PernafasanPeriode Juni-Juli 2009... 65
DAFTAR GAMBAR
Gambar 1. Anatomi Saluran pernafasan... 14 Gambar 2. Alat Bantu Ketaatan Minum Obat (pil dispencer)………….33
DAFTAR LAMPIRAN
Lampiran 1. Informed Consent... 74 Lampiran 2: Panduan Wawancara... 76 Lampiran 3. Daftar Obat Sistem Saluran Pernapasan Yang Digunakan
Pasien di RS Panti Rini Yogyakarta Periode Juni-Juli 2009...78 Lampiran 4. Daftar Obat Selain Obat Sistem Saluran Pernapasan
Yang Digunakan Pasien di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009... 79 Lampiran 5. Profil Jumlah Obat Golongan Saluran Pernafasan yang
Diterima Pasien Rawat Jalan di RS Panti Rini Yogyakarta Periode Juni-Juli 2009... 80 Lampiran 6. Statistika Profil Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009... 81 Lampiran 7. Statistika Profil Obat Pasien Rawat Jalan
di RS Panti Rini Yogyakarta Periode Juni-Juli 2009... 86 Lampiran 8. Statistika Ketaatan Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009 Berdasarkan Jumlah
Obat yang Digunakan...87 Lampiran 9. Statistik Ketaatan Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009 Berdasarkan
Jumlah Keseluruhan Obat yang Diterima... 88 Lampiran 10. Statistik Ketaatan Pasien Rawat Jalan di RS Panti Rini
Yogyakarta Periode Juni-Juli 2009
Berdasarkan Aturan Pakai... 90 Lampiran 11. Data Pasien Kelompok Perlakuan yang Menjalani
Rawat Jalan di RS Panti Rini Periode Juni-Juli 2009...92 Lampiran 12. Data Pasien Kelompok Kontrol yang Menjalani
Rawat Jalan di RS Panti Rini Periode Juni-Juli 2009...99
1
Ketaatan dalam mengkonsumsi obat merupakan hal yang sangat penting dalam menentukan keberhasilan terapi yang dilakukan oleh pasien. Kesalahan atau kurangnya informasi mengenai obat yang digunakan dapat mendorong terjadinya ketidaktaatan pasien dalam mengkonsumsi obat. Hal ini dapat terjadi karena lebih dari 50% Farmasis tidak berada di tempat pada jam buka Apotek (Febrianti, 2008).
Ketidaktaatan pasien dalam mengkonsumsi obat merupakan masalah utama dalam pengobatan di Amerika Serikat. Sebanyak lima puluh hingga tujuh puluh persen pasien tidak taat dalam pengobatannya. Rasio ketidaktaatan ini lebih besar terjadi pada pasien penyakit kronis, karena mereka seringkali mendapatkan pengobatan dalam jangka waktu yang lama, dan obat yang kompleks (Wertheimer & Santella, 2006). Sebanyak tiga puluh tiga hingga enam puluh sembilan persen penerimaan Rumah Sakit yang berhubungan dengan obat di Amerika Serikat adalah karena rendahnya kepatuhan terhadap pengobatan, dengan biaya resultan sekitar $ 100 miliar per tahun (Osterberg & Blaschke, 2005).
saluran pernafasan kronis seperti asma dan tuberculosis lebih tinggi daripada pasien penyakit kronis.
Berdasarkan penelitian yang dilakukan oleh Buston & Wood (2000) mengenai ketidaktaatan pada pasien remaja yang memiliki penyakit asma, ditemukan bahwa dari 49 pasien yang diinterview, 45 diantaranya tidak taat dalam pengobatan dengan alasan lupa, merasa obat yang digunakan tidak efektif, sulit menggunakan inhaler, ketakutan akan terjadi efek samping, dan kemalasan. Ketidakpatuhan penderita asma dalam menggunakan obat turut mendorong meningkatnya penderita asma di Indonesia (Toto, 2002).
Menurut hasil survei Response (Respiratory Patients Opinion Survey) di Eropa, sebanyak 42% penderita asma berhenti menggunakan kortikosteroid inhalasi yang diresepkan dokter karena merasa kondisinya membaik. Hal ini mengakibatkan jumlah keseluruhan penderita asma dalam waktu 20 tahun terus meningkat (Toto, 2002). Konsekuensi dari ketidaktaatan antara lain tidak terkontrolnya gejala pada siang dan malam hari, keterbatasan gaya hidup, dan membutuhkan pertolongan
emergency oleh dokter bedah atau rumah sakit, penggunaan obat yang berlebihan yang berarti efek samping yang dihasilkan juga semakin besar serta meningkatkan biaya pengobatan untuk mendapatkan regimen terapi yang baru (Dinwiddie & Muller, 2002).
Untuk mengatasi masalah ini, farmasis menjalankan Pharmaceutical Care
informasi tersebut dapat dilakukan dengan beberapa cara antara lain dengan mendemonstrasikan menggunakan alat visual, multimedia, verbal dan form kepatuhan. Namun pemberian informasi verbal saja tidak dapat menjamin seorang pasien dapat memahami obat yang digunakan dengan benar, sehingga dibutuhkan suatu kombinasi menggunakan alat bantu sederhana yang dapat membantu meningkatkan ketaatan pasien dalam mengkonsumsi obat.
Rumah Sakit Panti Rini merupakan sarana pelayanan kesehatan tipe D. Rumah Sakit ini dipilih karena letaknya di pinggiran kota, dekat dengan perbatasan Yogyakarta dan Jawa Tengah dengan tingkat mobilitas kendaraan dan penduduk tinggi. Dengan tingginya mobilitas kendaraan, menyebabkan tingkat polusi udara di daerah tersebut semakin tinggi. Dan penduduk yang berdomisili di sekitar daerah tersebut setiap harinya banyak yang bekerja menuju kota yang berarti kemungkinan untuk terpapar polutan akibat polusi udara semakin besar. Semakin sering seseorang terpapar polutan, maka resiko terjadinya gangguan saluran pernafasan juga semakin besar. Berdasarkan data rekam medis selama periode 1999-2005, gangguan saluran pernafasan merupakan 10 penyakit terbanyak yang terjadi di RS Panti Rini dan jumlahnya cenderung meningkat dari tahun ke tahun (Anonim, 2006).
1. Perumusan Masalah
a. Apakah ada perbedaan profil pasien yang menggunakan obat golongan saluran pernafasan antara pasien yang diberi informasi dengan pasien yang diberi informasi plus alat bantu ketaatan?
b. Apakah ada perbedaan profil obat yang digunakan antara pasien kelompok kontrol dengan pasien kelompok perlakuan?
c. Seperti apakah perbedaan ketaatan serta dampak terapi antara pasien kelompok kontrol dengan pasien kelompok perlakuan?
d. Seperti apakah masalah peresepan obat pada pasien yang menggunakan obat golongan saluran pernafasan, baik pasien kelompok kontrol dengan pasien kelompok perlakuan?
2. Keaslian Penelitian
Penelitian mengenai Evaluasi Perbedaan Ketaatan Pasien Rawat Jalan RS Panti Rini Antara Pasien yang Diberi Informasi versus Informasi plus Alat Bantu Ketaatan Serta Dampak Terapinya (Kajian terhadap Penggunaan Obat Golongan Saluran Pernafasan) belum pernah dilakukan. Belum ditemukan penelitian terkait ketaatan pasien yang diberi informasi vs informasi plus alat bantu oleh peneliti lain. Namun penelitian dengan tema ketaatan untuk obat-obat golongan saluran pernafasan sudah pernah dilakukan yaitu :
a. Hubungan Dukungan Sosial Keluarga Dengan Kepatuhan Minum Obat Pada Fase Intensif Pada Penderita TB Di Puskesmas Pracimantoro Wonogiri Jawa Tengah (Warsito, 2009).
c. Non-compliance Amongst Adolescent With Asthma : Listening to What They Tell Us About Self-management (Buston & Wood, 2000).
3. Manfaat Penelitian
Hasil penelitian ini dapat digunakan sebagai acuan untuk pengambilan keputusan oleh farmasis dalam mempraktekkan pharmaceutical care, secara khusus di RS Panti Rini dan secara umum di Rumah Sakit di Indonesia serta dapat meningkatkan kualitas pelayanan terapi obat.
B. Tujuan Penelitian 1. Tujuan Umum
Penelitian ini bertujuan untuk mengamati ketaatan penggunaan obat pasien setelah pemberian informasi yang menggunakan alat bantu dibandingkan dengan pasien dengan pemberian informasi tanpa alat bantu.
2. Tujuan Khusus
Penelitian ini juga bertujuan untuk :
a. Mengetahui perbedaan profil pasien yang menggunakan obat golongan saluran pernafasan antara pasien yang diberi informasi dengan pasien yang diberi informasi plus alat bantu.
b. Mengetahui perbedaan profil obat yang digunakan antara pasien kelompok kontrol dengan pasien kelompok perlakuan.
c. Mengevaluasi perbedaan ketaatan dan dampak terapi pasien kelompok kontrol dengan pasien kelompok perlakuan.
6
Pharmaceutical care atau asuhan kefarmasian adalah suatu praktek kefarmasian yang berorientasi kepada pasien, dilakukan dengan memikul tanggung jawab atas kebutuhan obat individu pasien dan diselenggarakan berdasarkan komitmen tanggung jawab tersebut. Tanggung jawab tersebut dapat dikelompokkan menjadi 2 bagian, yaitu:
1. Menjamin semua terapi yang diterima oleh individu pasien sesuai (appropriate), paling efektif (the most effective possible), paling aman (the safest available), dan praktis (convenient enough to be taken as indicatead)
2. Mengidentifikasi, memecahkan, dan mencegah permasalahan yang berhubungan dengan terapi obat yang menghambat pelaksanaan tanggung yang pertama (Cipolle & Strand, 2004).
pharmaceutical care yaitu mendapatkan rekam medis yang dapat digunakan untuk pemilihan obat yang tepat (Bahfen, 2009).
Dalam praktekPharmaceutical care, seorang farmasis dapat melakukan suatu proses pengambilan keputusan rasional yang disebut Pharmacotherapy Workup
untuk membuat suatu penilaian tentang kebutuhan obat pasien, mengidentifikasi
Drug Therapy Problems (DTPs), membuat perencanaan pengobatan, dan
mengadakan evaluasi untuk memastikan bahwa semua obat yang digunakan efektif dan aman untuk terapi (Cipolleet.al., 2004).
B. Drug Therapy Problems (DTPs)
Drug Therapy Problems adalah suatu kejadian atau efek yang tidak diharapkan yang dialami pasien selama proses terapi dengan obat dan secara aktual dan potensial terjadi bersamaan dengan outcome yang diharapkan pada saat mendapat pengobatan terhadap penyakit tertentu (Cipolleet.al., 2004).
Menurut Cipolle et.al., (2004), DTPs digolongkan menjadi 7 yaitu 1)
Presentase ini akan meningkat pada pasien dengan umur lebih dari 65 tahun (Cipolle
et.al., 2004).
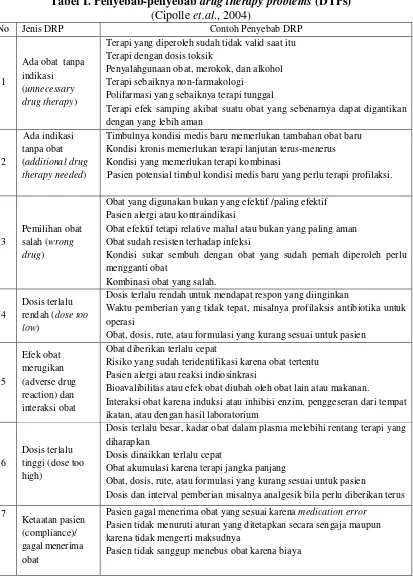
Tabel I. Penyebab-penyebabdrug therapy problems(DTPs) (Cipolleet.al., 2004)
No Jenis DRP Contoh Penyebab DRP
1
Ada obat tanpa indikasi (unnecessary drug therapy)
Terapi yang diperoleh sudah tidak valid saat itu Terapi dengan dosis toksik
Penyalahgunaan obat, merokok, dan alkohol Terapi sebaiknya non-farmakologi
Polifarmasi yang sebaiknya terapi tunggal
Terapi efek samping akibat suatu obat yang sebenarnya dapat digantikan dengan yang lebih aman
2
Ada indikasi tanpa obat (additional drug therapy needed)
Timbulnya kondisi medis baru memerlukan tambahan obat baru Kondisi kronis memerlukan terapi lanjutan terus-menerus Kondisi yang memerlukan terapi kombinasi
Pasien potensial timbul kondisi medis baru yang perlu terapi profilaksi.
3
Pemilihan obat salah (wrong drug)
Obat yang digunakan bukan yang efektif /paling efektif Pasien alergi atau kontraindikasi
Obat efektif tetapi relative mahal atau bukan yang paling aman Obat sudah resisten terhadap infeksi
Kondisi sukar sembuh dengan obat yang sudah pernah diperoleh perlu mengganti obat
Kombinasi obat yang salah.
4
Dosis terlalu rendah (dose too low)
Dosis terlalu rendah untuk mendapat respon yang diinginkan
Waktu pemberian yang tidak tepat, misalnya profilaksis antibiotika untuk operasi
Obat, dosis, rute, atau formulasi yang kurang sesuai untuk pasien
5 Efek obat merugikan (adverse drug reaction) dan interaksi obat
Obat diberikan terlalu cepat
Risiko yang sudah teridentifikasi karena obat tertentu Pasien alergi atau reaksi indiosinkrasi
Bioavalibilitas atau efek obat diubah oleh obat lain atau makanan.
Interaksi obat karena induksi atau inhibisi enzim, penggeseran dari tempat ikatan, atau dengan hasil laboratorium
6
Dosis terlalu tinggi (dose too high)
Dosis terlalu besar, kadar obat dalam plasma melebihi rentang terapi yang diharapkan
Dosis dinaikkan terlalu cepat
Obat akumulasi karena terapi jangka panjang
Obat, dosis, rute, atau formulasi yang kurang sesuai untuk pasien
Dosis dan interval pemberian misalnya analgesik bila perlu diberikan terus 7
Ketaatan pasien (compliance)/ gagal menerima obat
Pasien gagal menerima obat yang sesuai karenamedication error
Pasien tidak menuruti aturan yang ditetapkan secara sengaja maupun karena tidak mengerti maksudnya
C. Ketaatan Penggunaan Obat (Patient Compliance)
Kepatuhan (ketaatan) pada regimen obat didefinisikan sebagai sejauh mana pasien mengambil obat yang diresepkan oleh penyedia layanan kesehatan. Kata "kepatuhan" lebih disukai oleh banyak penyedia layanan kesehatan, karena kepatuhan menunjukkan bahwa pasien secara pasif mengikuti perintah dokter dan bahwa rencana pengobatan tidak didasarkan pada kelompok terapeutik atau kontrak yang dibangun antara pasien dan dokter (Osterberg & Blaschke, 2005).
Menurut Organisasi Kesehatan Dunia (WHO), istilah kepatuhan dapat didefinisikan sebagai sejauh mana perilaku seseorang (misalnya minum obat, mengikuti diet dan/atau mengubah gaya hidup) disepakati sesuai dengan rekomendasi dari ahli kesehatan, yaitu bagaimana pasien mengikuti pengobatan mereka. Kepatuhan atau ketaatan adalah penting untuk mencapai hasil terapeutik yang optimal, yang mana dapat meningkatkan kualitas hidup pasien. Ketidakpatuhan biasanya menyebabkan peningkatan morbiditas (sakit), kegagalan pengobatan, eksaserbasi penyakit, lebih sering mengunjungi dokter, meningkatkan tingkat perawatan di rumah sakit dan bahkan kematian (Devyani, 2009).
Adapun jenis ketidaktaatan (ketidakpatuhan) pada terapi obat adalah
1. Tidak menebus resep obatnya, hal ini terjadi karena pasien merasa tidak memerlukan obat atau tidak menghendaki mengambilnya. Namun ada pula pasien yang tidak menebus resepnya karena tidak mampu membelinya.
3. Penghentian pemberian obat sebelum waktunya, yang biasanya terjadi pada penggunaan antibiotik karena pasien merasa gejala yang dirasakan sudah hilang/merasa telah sembuh (Hussar, 2005).
Masalah ketidakpatuhan sering terjadi pada pasien usia lanjut karena banyak dari mereka memperoleh regimen terapi yang rumit. Ketidakpatuhan secara signifikan berkaitan dengan penggunaan lebih dari lima obat yang ditulis, ketidakmampuan membaca resep dan etiket tambahan serta kesulitan membuka tutup wadah. Ketidakpatuhan juga dapat terjadi pada pasien pediatrik. Hal ini dapat terjadi dikarenakan orang tua memberikan obat kurang dari dosis yang tertulis (penggunaan sendok teh yang memiliki berbagai volume yang berbeda), penghentian obat sebelum waktunya, dan pengetiketan yang tidak benar. Pasien rawat jalan juga rentan terhadap ketidakpatuhan dikarenakan kurangnya pengawasan selama terapi, tidak mengerti instruksi penggunaan dengan benar, dan ada yang salah menginterpretasikan (Hussar, 2005).
Faktor-faktor yang mempengaruhi ketidaktaatan antara lain :
1. Penyakit, contohnya pasien dengan penyakit kronik, seperti pasien TB yang seringkali menjadi tidak taat terhadap pengobatan selanjutnya (pengobatan berlangsung secara lama).
2. Regimen terapi
b. Frekuensi pemberian dan durasi obat, pemberian obat pada jangka waktu yang sering dan lama (seperti pada penyakit kronis), membuat ketidakpatuhan lebih mungkin terjadi.
c. Efek merugikan dan rasa obat, adanya efek samping yang dirasakan membuat pasien merasa lebih buruk daripada sebelum terapi, sehingga akan menghentikan pengobatan. Rasa obat yang tidak enak juga mendorong ketidakpatuhan terutama pada pasien pediatrik.
d. Pasien asimtomatik (tidak ada gejala) atau gejala sudah reda, pada pasien yang tidak menunjukkan gejala sebelumnya akan sulit untuk menyakinkan mengenai nilai terapi dari suatu obat karena pasien tidak merasakan perbedaan setelah terapi sehingga pasien akan menghentikan pengobatannya. Selain itu, beberapa pasien setelah merasa lebih baik maka akan menghentikan pengobatannya.
e. Harga obat, harga obat yang mahal juga dapat mempengaruhi ketidakpatuhan
(tidak menebus resepnya).
3. Interaksi pasien dengan professional kesehatan, pasien cenderung lebih mematuhi
instruksi seorang dokter yang mereka kenal betul dan dihormati, serta dari siapa saja
mereka memperoleh informasi dan kepastian tentang kesakitan dan obat-obat mereka
(Hussar, 2005).
Ada dua metode yang dapat digunakan untuk mengukur ketaatan penggunaan
obat, yaitu: metode langsung maupun tidak langsung. Metode langsung (direct
pribadi pasien;(2) penghitungan pil; (3) penilaian terhadap respon klinis pasien; (4) monitor pengobatan secara elektronik; (5) mengukur penanda psikologis (contohnya kecepatan jantung pada pasien yang menggunakan beta-blockers); (6) diary pasien (Osterberg & Blaschke, 2005).
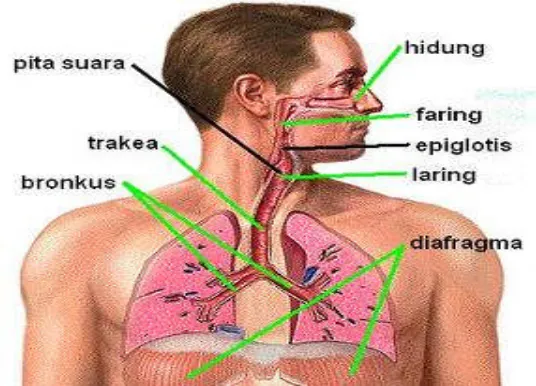
D. Anatomi Sistem Pernafasan
Pernafasan merupakan proses untuk memenuhi kebutuhan oksigen yang diperlukan untuk mengubah sumber energi menjadi energi dan membuang CO2 sebagai sisa metabolisme. Sistem pernafasan dibagi menjadi dua yaitu sistem pernafasan atas dan sistem pernafasan bawah (Martini & Timmons, 1997).
1. Sistem pernafasan bagian atas terdiri atas : a. Hidung dan rongga hidung
Di dalam rongga hidung terdapat rambut yang berfungsi untuk menangkap partikel/benda asing yang besar dan untuk menyaring udara. Udara juga dihangatkan dan disesuaikan kelembabannya sewaktu bergerak melalui cavum nasalis.
b. Faring
Merupakan organ yang digunakan bersama oleh sistem pencernaan dan pernafasan. Faring dibagi menjadi 3 bagian yaitu :
1) Nasofaring : terletak pada faring bagian atas, dilapisi epithelium yang khas, serta terdapat faringeal tonsil (adenoid) dibagian belakang dinding nasofaring.
3) Laringofaring : terletak pada faring bagian bawah, dindingnya dilapisi oleh epithelium squamous terstratifikasi yang dapat menahan abrasi mekanikal, serangan kimia, dan invasi patogenik (Martini & Timmons, 1997).
2. Sistem pernafasan bagian bawah terdiri atas : a. Laring
Laring menghubungkan trakhea dengan faring. Terdiri atas sistem kartilago dan otot yang rumit, yang memungkinkan udara masuk ke dalam trakhea, dengan epiglottis yang mencegah jalannya makanan masuk ke dalam paru, dan juga memproduksi suara untuk berbicara (Underwood, 2000).
b. Trakhea
Merupakan pipa elastis yang mempunyai panjang sekitar 10 cm dengan penampang sebesar pangkal jari telunjuk. Didalamnya terdapat pseudostratified ciliated columnar epithelium yang memiliki sel goblet yang mensekresikan mukus serta cilia yang memicu terjadinya refleks batuk/bersin. Trakhea mengalami percabangan menjadi bronkhus kiri dan kanan (Basthmajian & Slonecker, 1995).
c. Paru-paru
d. Bronkhus
Bentuknya sama seperti trakhea, memiliki cabang-cabang yang kembali bercabang dan bercabang lagi seperti pohon. Diameter bronkhus berkurang hingga 1,0 mm yang disebut bronkhiolus. Bronkhiolus- bronkhiolus terminal bercabang lagi menjadi sejumlah 2 sampai 11 duktus alveolar yang berakhir pada kantong-kantong udara yang melebar, yaitu sakus-sakus alveolar yang di dalamnya terdapat anyaman rapat pembuluh kapiler untuk pertukaran O2 dan CO2 (Basthmajian & Slonecker, 1995).
Gambar 1. Anatomi Saluran pernafasan (Anonim, 2009b) E. Gangguan Saluran Pernafasan
1. Gangguan ventilasi obstruktif (penyakit paru obstruktif kronik)
Penyakit paru obstruktif kronik (COPD) merupakan suatu istilah yang digunakan untuk sekelompok penyakit paru yang berlangsung lama dan ditandai oleh peningkatan resistensi terhadap aliran udara sebagai gambaran patofisiologis utamanya. Penyakit yang termasuk COPD adalah bronkhitis kronik, emfisema paru dan asma bronkhial.
Emfisema paru merupakan suatu perubahan anatomi parenkim paru yang ditandai oleh pembesaran alveolus dan duktus alveolaris yang tidak normal, serta desktruksi dinding alveolar.
2. Gangguan ventilasi restriktif (penyakit pernafasan restriktif)
Gangguan ventilasi restriktif ditandai dengan peningkatan kekakuan paru, toraks atau keduanya, akibat penurunan semua volume paru, termasuk kapasitas vital. Kerja pernafasan meningkat untuk mengatasi daya elastik alat pernafasan, sehingga nafas menjadi cepat dan dangkal. Akibat fisiologis ventilasi yang terbatas ini adalah hipoventilasi alveolar dan ketidakmampuan mempertahankan tekanan gas darah normal. Yang termasuk dalam gangguan ventilasi restriktif adalah gangguan ekstrapulmonal, termasuk gangguan neurologik, neuromuskular, dan gangguan pada rangka toraks dan penyakit-panyakit yang menyerang pleura dan parenkim paru.
F. Asthma(Asma) 1. Definisi
mengi), sesak napas, nyeri dada dan batuk terutama pada malam dan pagi hari. Gejala-gejala ini biasanya dapat meluas, akan tetapi serangan dapat kembali secara sendirinya atau dengan pengobatan (Kelly & Sorkness, 2005).
2. Epidemiologi
Asma bronkhial merupakan penyakit umum yang dapat diderita oleh anak maupun dewasa. Di Amerika Serikat, asma merupakan penyakit kronis yang banyak terjadi pada 5 juta anak-anak. Dalam kurun lebih dari 20 tahun, prevalensi asma pada anak meningkat 232 % atau meningkat 113% daripada kondisi kronis lainnya yang biasa diderita anak-anak. Pada anak yang lebih muda (umur 0-10 tahun), resiko terjadinya asma lebih banyak terjadi pada anak laki-laki daripada anak perempuan, dan menjadi sama hingga masa pubertas, serta lebih banyak terjadi pada wanita daripada pria (Kelly & Sorkness, 2005).
3. Etiologi
4. Patofisiologi
Asma terjadi akibat inflamasi yang diperantarai oleh sel mast, eosinofil, sel limfosit T, makrofag, neutrofil dan sel epitel akibat adanya alergen yang masuk ke dalam saluran pernafasan. Kelainan patologi yang terjadi adalah obstruksi saluran napas, hiperesponsivitas saluran napas, kontraksi otot polos bronkhus, hiperesekresi mukus, keterbatasan aliran udara yang ireversibel, eksaserbasi, asma malam dan analisis gas darah (Kelly & Sorkness, 2005).
5. Manifestasi Klinik
Manifestasi klinik asma kronis adalah dispnea episodik, wheezing (mengi), batuk (terutama pada malam hari), dada sesak, atau whistling sound (bersuara siul) saat bernafas. Sedangkan untuk asma akut adalah wheezing ketika ekspirasi dan inspirasi, batuk kering, tachypnea, tachycardia, muka pucat atau sianosis (kulit membiru), dan hiperinflasi dada (Kelly & Sorkness, 2008).
6. Strategi Terapi
a. Terapi non farmakologi
1) Memberikan edukasi dan mengajarkan keterampilan bagaimana cara untuk melakukan penanganan sendiri ketika terjadi serangan asma.
2) Menghindari agen penyebab alergi yang dapat menimbulkan gejala, mengurangi penggunaan obat, dan menurunkan BHR (bronchial hyperresponsiveness).
b. Terapi farmakologi 1) β
2 agonis : β2 agonis merupakan bronkodilator yang paling efektif. Stimulasi pada reseptor β
2 adrenergic menyebabkan aktivasi adenyl siklase, yang akan memproduksi siklik adenosine monofosfat intraseluler dalam jumlah besar. Hal ini menyebabkan relaksasi otot polos, stabilitasi membran sel mast, dan stimulasi otot skelet. Contohnya albuterol, salbutamol, formoterol, terbutaline.
2) Kortikosteroid : mekanisme kerjanya dengan meningkatkan jumlah reseptor β
2 adrenergic dan memperbaiki kemampuan stimulasi reseptor β2
adrenergic, yang akan mengurangi produksi dan hipersekresi mukus, mengurangi BHR, dan mengurangi edema jalan nafas dan eksudasi. Contohnya adalah budesonida, flutikason, beklometason.
3) Derivat xantin (metilxantin) : contohnya teofilin bekerja dengan menghasilkan bronkodilator dengan cara menghambat fosfodiesterase, yang akan menghasilkan antiinflamasi dan aktivitas selain bronkodilator yang dilanjutkan dengan mengurangi pelepasan mediator sel mast, mengurangi pelepasan eosinofil basis protein, mengurangi profilasi T-limfosit, mengurangi pelepasan sel T-sitokin dan mengurangi eksudasi plasma. Metilxantin tidak efektif jika diberikan secara aerosol dan harus diberikan secara sistemik.
Antikolinergik efektif sebagai bronkodilator tetapi tidak sepoten β
2 agonis karena obat golongan antikolinergik hanya melemahkan, tetapi tidak memblok.
5) Stabilizer sel mast : contohnya kromolyn sodium dan nedokromil sodium yang memiliki efek yang dipercaya dapat menstabilkan membran sel mast. Obat golongan ini, menghambat respon serangan alergen seperti EIB (exercise-induced bronchospasm), tetapi tidak menyebabkan bronkodilatasi. Agen ini efektif hanya jika diberikan secara inhalasi dan cocok dalam bentuk MDI (Metered Dose Inhalers), kromolin juga dapat diberikan dalam bentuk solusio nebulizer. Kedua obat ini tidak toksik, namun dapat menyebabkan batuk dan wheezing setelah pemberian secara inhalasi, dan pemberian nedokromil memberikan rasa yang tidak enak dan sakit kepala.
6) Modifikasi leukotrien : contohnya adalah zafirlukast dan montelukast yang merupakan antagonis reseptor leukotrien, yang dapat mengurangi proinflamasi (meningkatkan permeabilitas mikrovaskuler dan edema jalan nafas), dan efek bronkhokonstriksi yang dihasilkan leukotrien D4.
7) Omalizumab : merupakan anti-antibodi IgE yang diakui untuk pengobatan asma alergi, namun kontrolnya tidak sebaik oral atau inhalasi kortikosteroid. Karena harganya yang mahal, maka pengobatan dengan omalizumab hanya diindikasikan pada pengobatan step 5 atau 6 untuk pasien yang memiliki alergi dan asma persisten berat yang kontrolnya inadekuat dengan kombinasi inhalasi kortikosteroid dosis tinggi dan β
G. Bronchitis(Bronkhitis) 1. Definisi
Bronkhitis merupakan kondisi inflamasi pada elemen yang kecil maupun yang luas pada batangtracheobronkial. Proses infamasi yang terjadi tidak mencapai alveoli. Bronkhitis dapat dibagi menjadi bronkhitis akut dan kronis. Bronkhitis akut dapat terjadi pada semua umur, sedangkan bronkhitis kronis biasanya hanya muncul pada dewasa (Kelly & Sorkness, 2005).
2. Epidemologi
Bronkhitis kronis merupakan penyakit nonspesifik yang sering diderita oleh orang dewasa. Antara 10% - 25% populasi orang dewasa yang berumur 40 tahun atau lebih menderita bronkhitis kronis. Sama dengan bronkhitis akut, bronkhitis kronis banyak terjadi pada musim dingin, iklim lembab, tingkat polusi yang tinggi. Bronkhitis kronis lebih banyak diderita oleh pria dibandingkan wanita (Kelly & Sorkness, 2005).
3. Etiologi
Bronkhitis akut dapat disebabkan oleh virus, dan bakteri seperti
4. Patofisiologi
Pada bronkhitis kronis, dinding bronkhus menjadi tebal dan terjadi sekresi mukus secara berlebihan oleh sel goblet di permukaan epitelium pada bronkhus yang besar dan kecil akibat adanya iritasi bahan berbahaya. Secara normal, sel goblet tidak muncul pada bronkus yang kecil. Akibat peningkatan jumlah sel goblet tersebut, menyebabkan terjadinya hipertropi dari kelenjar mukus dan dilatasi dari kelenjar duktus mukus. Bronkhitis kronis terjadi akibat banyaknya mukus pada saluran napas sehingga mengganggu kerja paru secara normal, serta terjadi metaplasia sel skuamosa pada permukaan epitel, edema dan peningkatan vaskularitas dari membran saluran napas dan inflamasi kronis pada sel infiltrasi. Hasil akhir dari semua proses ini adalah obstruksi dan kelemahan dinding bronkus (Kelly & Sorkness, 2005).
Bronkhitis akut terjadi akibat infeksi pada trakhea dan bronkhi yang menyebabkan hiperemik dan edema membran mukus dengan peningkatan sekresi bronkhial. Peningkatan sekresi mukus menyebabkan bronkhial menjadi tebal dan kuat, yang dapat menggangu aktifitas mukosiliari. Hal ini dapat menyebabkan kerusakan jalan nafas yang permanent (Kelly & Sorkness, 2005).
5. Manifestasi Klinik
yang progresif, ditemukan cor pulmonale, hepatomegali, edema pada anggota gerak bagian bawah (Kelly & Sorkness, 2005).
6. Strategi Terapi
a. Terapi non farmakologi
1) Mengindarkan pasien dari bahan-bahan yang dapat mengiritasi, seperti asap rokok.
2) Minum banyak air putih untuk mencegah dehidrasi dan menurunkan kekentalan dahak.
b. Terapi farmakologi
Analgesik-antipiretik dosis rendah (aspirin, acetaminophen atau ibuprofen) sering membantu dalam meredakan gejala lethargy, malaise, dan demam. Pada anak-anak, penggunaan aspirin harus dihindari karena adanya hubungan antara penggunaan aspirin dengan pengembangan Reye’s syndrome. Penggunaan Ibuprofen pada bayi < 3 bulan dan pasien geriartri yang memiliki gangguan fungsi ginjal perlu diperhatikan. Pada kasus yang parah, batuk yang terjadi terus menerus dapat mengganggu tidur sehingga dapat digunakan obat sedatif-hipnotis dosis rendah yang dapat digunakan bersama obat pereda batuk yang lain. Namun penggunaan antitussif harus hati-hati ketika batuk produktif. Dextromethorfan dapat digunakan untuk batuk ringan, dan batuk berkepanjangan, namun untuk batuk yang berat dapat digunakan kodein (Kelly & Sorkness, 2005).
dahaknya berlebih dan sulit untuk dikeluarkan dapat digunakan agen mukolitik misalnya N-asetil sistein (Kelly & Sorkness, 2005).
H. Cough(Batuk) 1. Definisi
Cough(batuk) adalah reflex pertahanan sistem pernafasan yang penting, yang secara signifikan berpotensi merugikan fisik, dan psikologi dan berpengaruh secara ekonomi (Tietze, 2006). Batuk merupakan gejala umum penyakit pernafasan, yang disebabkan oleh stimulasi reflex batuk oleh benda asing yang masuk ke dalam laring dan akumulasi sekret pada saluran nafas bawah. Ada jenis batuk kering (tanpa sputum) yang terjadi khas pada penyakit paru interstisial atau hanya menghasilkan sputum pada proses yang menyerang jalan nafas dan alveolus (Taylor & Chandrasoma, 1994).
2. Epidemologi
Batuk merupakan gejala yang banyak di derita pasien yang datang ke Rumah Sakit. Kira-kira satu dari lima pasien yang datang ke dokter, instalasi rawat jalan, dan instalasi gawat darurat (emergency) menderita penyakit batuk (infeksi saluran pernafasan atas akut, rhinitis alergi, rhinitis kronis, asma, bronkhitis kronis). Sejak banyak pasien mulai mengobati sendiri batuk yang diderita, maka insidensi terjadinya batuk semakin tinggi (Tietze, 2006).
3. Etiologi
maupun noninfeksius. Batuk akut biasanya lebih disebabkan oleh virus yang menginfeksi saluran pernafasan atas. Batuk subakut penyebabnya karena infeksi, bakteri sinusitis dan asma. Sedangkan penyebab dari batuk kronis pada orang dewasa yang tidak merokok adalah Postnasal Drip Syndrome (PNDS), asma, dan
Gastroesophageal Reflux Disease(GERD) (Tietze, 2006). 4. Patofisiologi
Reseptor terletak di sepanjang saluran pernafasan yang akan merespon rangsangan bahan kimia dan mekanik (iritan) dan inflamasi serta mediator imunologik. Batuk disebabkan oleh iritasi reseptor yang terletak pada mukosa jalan nafas. Ketika diaktivasi, reseptor batuk akan meneruskan impuls kebrainstem reflex pathway, voluntary cerebral cortex pathway atau keduanya. Batuk dimulai dengan inspirasi yang dalam, diikuti penutupan glottis dan kontraksi yang kuat dari dinding dada, dinding perut dan otot diafragma yang berlawanan dengan penutupan glottis. Ketika glottis terbuka, lendir, sel debris dan material asing akan didorong keluar dari sistem pernafasan (Tietze, 2006).
5. Manifestasi Klinik
6. Strategi Terapi
a. Terapi non farmakologi
1) Mengkonsumsi lozenges non-obat untuk mengurangi iritasi tenggorokan dan mengurangi batuk.
2) Humidifiers meningkatkan jumlah moisture udara yang dihirup, yang dapat menyejukkan saluran nafas yang teriritasi (Tietze, 2006).
b. Terapi farmakologi 1) Antitusif
Digunakan untuk mengobati batuk tidak produktif yang disebabkan bahan kimia atau mekanik yang mengiritasi saluran pernafasan. Obat golongan ini bekerja secara sentral pada medulla dan akan meningkatkan ambang batuk. Contohnya yaitu kodein, dextromethorfan dan difenhidramin. Kodein merupakan turunan dari morfine, sedangkan dextromethorfan merupakan non opioid tanpa efek sedatif, analgesik, depressant saluran nafas maupun ketergantungan. Difenhidramin (bukan antitusif baris pertama) adalah antihistamin non-selektif yang memiliki efek sedatif dan antikolinergik (Tietze, 2006).
2) Protussif (ekspektoran)
3) Antitusif topikal
Walaupun mekanisme kerjanya tidak dapat dijelaskan, inhalasi vapors
dari cream atau ointment topikal, inhalasi uap, patches topikal atau oral lozenges
akan menstimulasi sensor saraf di dalam hidung dan mukosa, menghasilkan sensasi
anestesi lokal dan memperbaiki jalan nafas. Akan tetapi bukti objektif mengenai efek
klinis masih sedikit(Tietze, 2006).
I. Landasan Teori
Perilaku manusia merupakan hasil dari segala macam pengalaman serta
interaksi dengan lingkungannya yang terwujud dalam bentuk pengetahuan, sikap dan
tindakan. Dalam hal penggunaan obat, faktor lingkungan yang berperan adalah
komunikasi, informasi dan edukasi mengenai obat yang diberikan oleh tenaga
kesehatan. Penggunaan obat oleh pasien bergantung dari informasi yang diperoleh,
terkadang pasien tidak menggunakan obat secara tepat karena kurangnya informasi
maupun referensi tertulis dari tenaga kesehatan. Dan perilaku pasien dalam
penggunaan obat akan menentukan keberhasilan dari suatu terapi.
Farmasis merupakan tenaga kesehatan yang bertanggung jawab memberikan
informasi obat kepada pasien. Sesuai dengan tujuan yaitu patient oriented,
pemberian informasi oleh farmasis dapat dilakukan dengan beberapa cara, yaitu
informasi verbal, demonstrasi dengan alat visual, multimedia, maupun dengan form
Obat-obat yang membutuhkan ketaatan dalam penggunaannya adalah obat yang biasa digunakan untuk pengobatan penyakit kronis (membutuhkan pengobatan yang lama). Dan contohnya adalah obat golongan saluran pernafasan seperti obat untuk penyakit Asma, Bronkhitis, dan Tubercoulosis. Prevalensi ketiga penyakit tersebut semakin hari semakin meningkat, sehingga pasien dengan tiga penyakit tersebut diharapkan selalu taat dalam mengkonsumsi obat agar penyakit pasien tidak semakin parah, terjadi resistansi obat dan pada akhirnya dapat meningkatkan biaya pengobatan bahkan kematian pasien.
Pemberian informasi disertai alat bantu ketaatan dan form kepatuhan
diharapkan dapat lebih mempermudah pemberian informasi dan meningkatkan
pemahaman pasien tentang penggunaan obat yang tepat. Sehingga dapat mengurangi
kemungkinan ketidaktaatan dalam penggunakan obat, meminimalkan terjadinya
Drug Therapy Problems(DTP), serta meningkatkan kualitas hidup pasien.
J. Hipotesis
Terdapat perbedaan ketaatan dan dampak terapi yang dirasakan antara pasien
28
Penelitian mengenai Evaluasi Ketaatan Pasien Rawat Jalan RS Panti Rini Yogyakarta Antara Pasien Yang Diberi Informasi versus Informasi Plus Alat Bantu Ketaatan Serta Dampak Terapinya Periode Juni-Juli 2009 (Kajian Terhadap Penggunaan Obat Sistem Saluran Pernafasan) merupakan eksperimental semu dengan rancangan penelitian analitik pola searah. Penelitian eksperimental semu (kuasi) merupakan suatu penelitian yang observasinya dilakukan terhadap efek dari manipulasi peneliti terhadap satu atau sejumlah ciri (variabel) subyek penelitian, dimana kontrol terhadap variabel-variabel luar yang berpengaruh terhadap eksperimen tidak dilakukan sehingga respon yang dihasilkan tidak sepenuhnya oleh pengaruh perlakuan. Hal ini dapat terjadi karena eksperimen ini banyak dilakukan di masyarakat (Pratiknya, 1986).
Desain ini tidak memiliki pembatasan yang ketat terhadap randomisasi, dan pada saat yang sama dapat mengontrol ancaman-ancaman validitas. Penelitian kuasi eksperimental belum atau tidak memiliki ciri-ciri rancangan eksperimen yang sebenarnya, sehingga validitas penelitian ini menjadi kurang cukup untuk disebut sebagai eksperimental sebenarnya (Notoatmodjo, 2005).
digunakan yaitu dengan pemberian perlakukan dengan alat bantu/alat ketaatan dibandingkan dengan kontrol, dan observasi pasien dilakukan dengan mengunjungi pasien dirumah (home visit) serta wawancara dengan pasien.
B. Variabel dan Definisi operasional 1. Variabel Penelitian
a. Variabel bebas dalam penelitian ini adalah pemberian tambahan alat bantu ketaatan (pil dispencer).
b. Variabel tergantung dalam penelitian ini adalah ketaatan pasien dalam mengkonsumsi obat.
2. Definisi Operasional
a. Ketaatan penggunaan obat yang dimaksud disini adalah ketaatan khusus untuk obat dengan bentuk sediaan oral padat. Evaluasi ketaatan penggunaan obat dilihat berdasarkan jumlah obat yang digunakan, jumlah keseluruhan obat yang diterima, serta aturan pakai yang dibandingkan antara kelompok perlakuan dan kontrol. Pasien yang memiliki persentase ketaatan 100% dikategorikan taat,
sedangkan pasien dengan persentase ketaatan < 100% dikategorikan tidak taat.
b. Penentuan obat yang masuk ke dalam golongan saluran pernafasan, dilakukan berdasarkan diagnosis penyakit saluran pernafasan yang dilakukan oleh dokter dan berdasarkan jenis obat yang tertulis di dalam resep yang masuk ke dalam obat golongan saluran pernafasan. Obat yang digunakan pasien merupakan obat yang dikonsumsi rutin (bukan obat yang diminum jika perlu/sakit).
ketaatan yang dicentang setiap pasien meminum obat agar pasien menjadi lebih taat
dalam mengkonsumsi obat yang diterima.
d. Kelompok perlakuan ialah kelompok pasien yang setuju mengikuti penelitian ini (telah mengisi inform consent) dan diberi alat bantu ketaatan yang dirancang
sedemikian rupa, selanjutnya peneliti akan melakukan home visit ke rumah pasien
minimal dua kali.
e. Kelompok kontrol ialah kelompok pasien yang setuju mengikuti penelitian ini (telah mengisi inform consent), namun tidak diberi alat bantu ketaatan. Kemudian
peneliti akan melakukan home visit ke rumah pasien satu kali saat obat habis dan
digunakan sebagai pembanding kelompok perlakuan.
f. Profil pasien meliputi umur, jenis kelamin, tingkat pendidikan dan diagnosis utama.
g. Profil obat meliputi jumlah keseluruhan obat yang diterima; jumlah obat saluran pernafasan yang diterima (dilihat berdasarkan jumlah bentuk sediaannya),
obat golongan saluran pernafasan yang diterima, golongan obat selain obat saluran
pernafasan yang diterima, serta bentuk sediaan obat saluran pernafasan yang
diterima.
h. Dampak terapi (outcome) dalam penelitian ini dievaluasi berdasarkan ada tidaknya kekambuhan penyakit pasien serta kondisi pasien pada masa observasi
menggunakan obat (membaik atau sembuh jika gejala dan keluhan pasien telah
i. Evaluasi peresepan obat meliputi ada atau tidaknya 1)dossage too high(dosis terlalu tinggi), 2) dossage too low (dosis terlalu rendah), 3) adverse drug reaction (ADR), 4) interaksi obat dan 5)non-compliance.
j. Home visit adalah pengamatan ketaatan penggunaan obat dan kondisi pasien di rumah pasien tanpa melakukan intervensi.
k. Periode Juni-Juli 2009 yang dimaksud pada penelitian ini yaitu tanggal 8 Juni 2009 – 28 Juli 2009.
C. Subyek penelitian
Subyek penelitian meliputi pasien dewasa (berumur minimal 17 tahun)
menjalani rawat jalan di Panti Rini Yogyakarta. Kriteria inklusi subyek adalah pasien
rawat jalan di RS Panti Rini periode Juni-Juli 2009; menerima salah satu atau lebih
golongan obat saluran pernafasan, mendapatkan obat dengan bentuk sediaan oral
padat; menggunakan obat yang memerlukan ketaatan atau aturan pakai berdurasi
lama (30 hari) atau penggunaan terus-menerus untuk mencapai tingkat keberhasilan
terapi; bersedia bekerja sama berdasarkan persetujuan dengan informed-consent.
Kriteria eksklusi adalah pasien yang telah mengikuti program edukasi atau mendapat
informasi serta pasien yang tidak dapat dimonitor sisa obat dan kondisinya (pasien
tidak dapat dikunjungi disebabkan oleh sesuatu hal).
Penelitian ini merupakan sub judul dari Penelitian Payung yang terdiri dari 6
kajian golongan obat dan 2 penelitian sosial, sehingga jumlah keseluruhan pasien
yang didapatkan sebanyak 198 pasien. Namun selama penelitian terdapat beberapa
pasien yang mengalami eksklusi seperti pasien sedang pergi ke luar kota dalam
obat pasien, pasien masuk RS (menjalani rawat inap), meninggal dunia dan lain-lain.
Oleh sebab itu jumlah pasien yang mengikuti penelitian ini berjumlah 156 yang
terdiri atas 78 pasien kontrol dan 78 pasien perlakuan. Untuk kajian golongan obat
saluran pernafasan sendiri pada awalnya berjumlah 47 pasien, kemudian 2 orang
pasien tereksklusi karena sebab-sebab diatas. Sebanyak tiga orang pasien dari 45
pasien yang tersisa, hanya mendapatkan obat dengan bentuk sediaan oral cair dan
inhalasi saja sehingga pasien tersebut tereksklusi. Oleh karenanya, jumlah pasien
menjadi 42 orang yaitu 21 pasien kontrol dan 21 pasien perlakuan.
D. Bahan Penelitian
Bahan penelitian yang digunakan adalah lembar catatan medik pasien rawat
jalan atau pulang rawat inap yangmenerima obat golongan saluran pernafasan yang dilayani oleh farmasi klinis Rumah Sakit Panti Rini periode Juni-Juli 2009 yang
ditulis oleh dokter, perawat, dan apoteker mengenai data klinis pasien. Hasil home
visit pasien berupa hasil wawancara terstruktur yang dilakukan minimal dua kali
untuk perlakuan dan sekali untuk kontrol, digunakan untuk membantu
menggambarkan ketaataan pasien dalam menggunakan obat serta dampak terapinya.
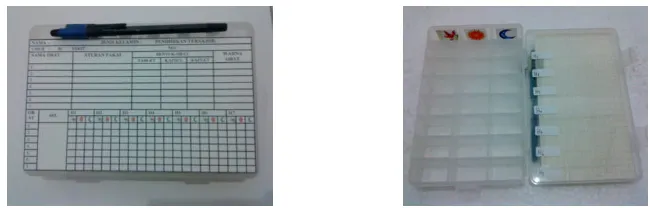
E. Instrumen Penelitian
1. Alat sederhana yang dirancang untuk membantu ketaatan penggunaan obat
pasien berupapil dispenserdan tabel ketaatan.
2. Form pemantauan pasien dan penggunaan obat pasien.
Gambar 2. Alat Bantu Ketaatan Minum Obat (pil dispencer)
F. Tempat Penelitian
Penelitian dilaksanakan di Instalasi Farmasi dan di ruang tunggu pasien RS
Panti Rini, kemudian dilanjutkan di rumah pasien untuk pemantauan (home visit).
G. Tata Cara Pengumpulan Data 1. Analisis Situasi
a. Analisis situasi meliputi diskusi dengan pihak manajemen RS Panti Rini
mengenai ketidaktaatan pasien yang sering muncul dan studi pustaka serta menyusun teknis pelaksanaan dengan unit Farmasi.
b. Penetapan subyek penelitian sesuai dengan kriteria inklusi dan eksklusi
penelitian. Penentuan subyek penelitian berdasarkan kriteria inklusi/eksklusi secara
prospektif selama 2-3 bulan (Juni-Juli 2009) untuk memenuhi kuota penelitian.
2. Pembuatan Alat Bantu Ketaatan
a. Perancangan alat bantu ketaatan berdasarkan studi pustaka dan wawancara
dengan beberapa ahli. Alat bantu yang dirancang adalahpil dispencer, berupa kotak
bersekat. Kotak dibagi menjadi 21 bagian agar dapat digunakan untuk pengobatan
sebanyak 3 kali sehari selama 7 hari. Alat ini dilengkapi dengan tabel ketaatan
bergambar ayam berkokok (pagi hari), matahari (siang hari) dan bulan (malam hari)
b. Sebelum digunakan, alat bantu diuji cobakan pada beberapa orang yang
memiliki beberapa kriteria menyerupai subyek uji.
3. Pembuatan Wawancara Terstruktur
Pembuatan wawancara terstruktur berisi pertanyaan dengan bahasa
sederhana, pertanyaan digunakan untuk mengetahui kondisi pasien setelah menjalani
terapi, ada atau tidaknya kekambuhan/serangan asma (khusus pasien asma), serta
untuk mengetahui apakah pasien meminum obat sesuai dengan aturan pakai yang
diberikan.
4. Pengumpulan Data
a. Pengumpulan data dilakukan dengan cara pengamatan langsung pada pasien
dan medical record pasien. Data yang dikumpulkan meliputi identitias, riwayat
penyakit, riwayat keluarga, dan riwayat pengobatan; data medis berupa diagnosis dan
terapi. Bila diperlukan data dapat dikonfirmasi dengan wawancara kepada
pasien/keluarga dan/atau tenaga kesehatan. Teknik (aturan main) yang digunakan
dalam pengambilan subyek uji adalah kuota, dimana pasien yang ditemui pada
minggu pertama digunakan sebagai perlakuan dan pasien yang ditemui minggu
berikutnya sebagai kontrol begitu seterusnya secara bergantian.
b. Pasien yang terpilih sebagai subjek uji, sebelumnya diminta mengisi
informed-consent sebagai tanda persetujuan mengikuti penelitian. Informed-consent
ditanda tangani oleh subjek uji dan saksi (keluarga/kerabat dekat, namun jika tidak
ada saat itu, peneliti bisa menjadi saksi).
c. Pasien yang telah setuju, untuk perlakuan diberi alat bantu ketaatan seperti
yang telah diterima kedalam kotak obat dan meminta pasien untuk mencentang tabel
ketaatan setiap selesai minum obat. Sedangkan untuk kontrol tidak diberi alat bantu
cukup informasi verbal mengenai ketaatan penggunaan obat. Ketaatan pasien dapat
dilihat dari jumlah obat yang digunakan (jumlah obat yang tersisa), apakah sesuai
dengan aturan yang seharusnya atau tidak serta ketaatan yang dilihat berdasarkan
jumlah keseluruhan obat yang diterima pasien.
5. Wawancara
Wawancara terstruktur dilakukan terhadap pasien kelompok perlakuan
maupun kontrol pada saat home visit, mengenai kondisi pasien setelah menjalani
terapi, ada atau tidak kekambuhan/serangan asma (khusus pasien asma) selama
menjalani terapi, serta untuk mengetahui apakah pasien meminum obat sesuai
dengan aturan pakai yang diberikan.
6. Tahap Penyelesaian Data
a. Pengolahan data
Semua data yang diperoleh dikumpulkan menjadi satu selanjutnya
dikelompokkan lagi untuk memperoleh data dengan kajian golongan obat saluran
pernafasan. Data tersebut memuat data rekam medis pasien, hasil wawancara pasien
mengenai perkembangan kondisi pasien, obat yang diterima, dosis obat, aturan pakai
dan untuk melihat ketaatan pasien dihitung dari jumlah yang obat yang tersisa, serta
ketaatan menjalankan aturan pakai. Data tersebut dibandingkan antara kelompok
b. Evaluasi Data
Statistik yang digunakan parametrik atau non parametrik ditentukan oleh
sebaran data. Bila sebaran data normal menggunakan statistik parametrik (uji T) dan
bila sebaran data tidak normal menggunakan statistik non parametrik (Mann
Whitney, Chi Square) (Pratiknya, 1986). Dalam penelitian ini, semua data yang
didapat sebarannya tidak normal sehingga analisisnya menggunakan statistik non
parametrik. Untuk jumlah macam obat yang diterima dianalisis menggunakaan Mann
Whitney karena variabelnya numerik. Sedangkan profil pasien yaitu umur, jenis
kelamin, tingkat pendidikan, diagnosis utama, evaluasi ketaatan berdasarkan jumlah
macam obat yang diterima, ketaatan berdasarkan jumlah obat yang digunakan serta
ketaatan berdasarkan aturan pakai dianalisis menggunakan Chi Square, Fisher’s dan
Kolmogorov karena variabelnya merupakan variabel kategorik.
c. Penarikan Kesimpulan
Penarikan kesimpulan ketaatan penggunaan obat pasien yang diberi
informasi dan informasi plus alat bantu yang menggunakan obat golongan saluran
pernafasan berdasarkan uji statistik dengan taraf kepercayaan 90%.
H. Tata Cara Analisis Data
Pembahasan data dibagi menjadi 4 bagian, yaitu pembahasan mengenai profil
pasien, profil obat pasien, evaluasi ketaatan pasien dan dampak terapinya serta
evaluasi peresepan obat yang dibahas secara deskriptif dengan bantuan tabel atau
1. Pembahasan profil pasien
a. Persentase usia pasien, perhitungan persentase dengan cara mengelompokkan
pasien berdasarkan umur, kemudian menghitung jumlah pasien pada tiap kelompok
umur dan dibagi dengan jumlah keseluruhan pasien setiap kelompok uji, dan
dikalikan 100%.
b. Persentase jenis kelamin pasien dikelompokkan menjadi pasien dengan jenis
kelamin laki-laki dan perempuan, dihitung dengan cara menghitung jumlah pasien
tiap kelompok jenis kelamin baik kelompok perlakuan maupun kontrol, dibagi
jumlah keseluruhan pasien setiap kelompok uji, kemudian dikalikan 100%
c. Persentase tingkat pendidikan dihitung dengan cara menghitung jumlah
pasien pada tiap tingkat pendidikan baik kelompok perlakuan maupun kelompok
kontrol, dan dibagi jumlah keseluruhan pasien tiap kelompok uji, kemudian dikalikan
100%.
d. Persentase diagnosis utama dihitung dengan cara menghitung jumlah pasien
pada setiap diagnosis baik kelompok perlakuan maupun kelompok kontrol, kemudian
dibagi dengan jumlah keseluruhan pasien setiap kelompok uji, dan dikalikan 100%.
2. Pembahasan profil obat
Profil obat berdasarkan jumlah obat yang diterima baik keseluruhan maupun golongan saluran pernafasan saja, golongan obat saluran pernafasan yang diterima pasien, golongan obat selain obat saluran pernafasan yang diterima pasien serta bentuk sediaan obat saluran pernafasan yang diterima.
a. Persentase jumlah keseluruhan obat yang diterima dengan mengelompokkan
kelompok, dan dibagi jumlah keseluruhan pasien. Selanjutnya dikalikan 100%, hal
ini dilakukan untuk setiap kelompok uji.
b. Persentase jumlah obat saluran pernafasan yang diterima dengan
mengelompokkan berdasarkan jumlah obat saluran pernafasan yang diterima,
kemudian dihitung jumlah pasien pada setiap kelompok dan dibagi dengan jumlah
keseluruhan pasien. Selanjutnya dikalikan 100%, hal ini dilakukan untuk setiap
kelompok uji.
c. Persentase obat golongan saluran pernafasan dihitung dengan
mengelompokkan berdasarkan golongan obat saluran pernafasan yang diterima,
kemudian dihitung jumlah pasien pada setiap kelompok, dan dibagi jumlah
keseluruhan obat saluran pernafasan yang diterima. Selanjutnya dikalikan 100%, hal
ini dilakukan untuk setiap kelompok uji.
d. Persentase golongan obat selain obat saluran pernafasan dihitung dengan
mengelompokkan berdasarkan golongan obat selain obat saluran pernafasan yang
diterima, kemudian dihitung jumlah pasien pada setiap kelompok, dan dibagi jumlah
keseluruhan obat selain saluran pernafasan yang diterima. Selanjutnya dikalikan
100%, hal ini dilakukan untuk setiap kelompok uji.
e. Persentase bentuk sediaan obat saluran pernafasan dihitung dengan cara
menghitung tiap jenis bentuk sediaan, dibagi jumlah pasien pada setiap kelompok uji,
kemudian dikalikan 100%.
3. Evaluasi ketaatan pasien serta dampak terapi yang dirasakan pasien.
pasien, dibagi dengan jumlah total obat saluran pernafasan yang diterima, kemudian dikalikan 100%. Selanjutnya pasien dikelompokkan menjadi taat dan tidak taat, dan jumlah pasien tiap kelompok dibagi dengan jumlah subjek uji setiap kelompok kemudian dikali 1000%. Hal ini dilakukan untuk masing-masing kelompok uji.
b. Persentase ketaatan berdasarkan jumlah keseluruhan obat yang diterima dikelompokkan menjadi taat dan tidak taat, kemudian dihitung jumlah pasien pada masing-masing kelompok jumlah obat yang diterima, dibagi dengan jumlah pasien pada kelompok taat atau tidak taat, kemudian dikalikan 100%. Hal ini dilakukan pada kedua kelompok uji.
c. Persentase ketaatan berdasarkan aturan pakai dikelompokkan menjadi kelompok taat dan tidak taat, kemudian dihitung jumlah pasien pada masing-masing aturan pakai kelompok tersebut, dibagi dengan jumlah pasien yang pada masing-masing kelompok taat atau tidak taat, selanjutnya dikalikan dengan 100%. Ini dilakukan pada kedua kelompok uji.
d. Persentase dampak terapi pasien dihitung dengan cara menghitung jumlah
pasien yang merasakan perubahan kondisi menjadi lebih baik/sembuh dan pasien
yang tidak merasakan perubahan kondisi, dibagi dengan jumlah seluruh pasien, kemudian dikalikan 100%. Hal ini dilakukanuntuk masing-masing kelompok uji. 4. Evaluasi peresepan yang diterima pasien
Identifikasi masing permasalahan yang terjadi, kemudian
masing-masing permasalahan yang ditemukan disajikan dalam bentuk persentase, dihitung
dengan cara menghitung jumlah permasalahan yang ditemukan pada setiap kelompok
I. Kesulitan Penelitian
Selama penelitian terdapat beberapa kesulitan antara lain saat pengambilan
data, beberapa pasien yang tidak bersedia mengikuti penelitian dengan berbagai
alasan. Untuk mengatasi kesulitan ini, peneliti menggunakan bahasa yang menarik
serta pemberian souvenir. Pada saat home visit,kesulitan yang sering ditemui adalah
pencarian alamat pasien dan pengaturan penggunaan alat yang akan digunakan untuk
untuk memonitoring tanda vital. Keterbatasan bahasa menjadi kendala dalam
melakukan wawancara.
Kesulitan yang menjadi kelemahan penelitian ini ialah ketidakjujuran pasien
dan untuk mengatasi hal tersebut, sejak awal peneliti telah memberi informasi
kepada pasien agar bila lupa minum obat tidak perlu takut, atau berusaha menutupi,
justru obat yang lupa diminum tetap diletakkan di kotak obat yang telah disiapkan
tersebut. Kesulitan lain yang sering dijumpai yaitu pasien gugur dikarenakan pasien
meninggal, menjalani rawat inap, maupun alamat yang tidak dapat ditemukan. Oleh
karena itu peneliti berusaha memperoleh data pasien selengkap-lengkapnya agar
41
Antara Pasien yang Diberi Informasi versus Informasi plus Alat Bantu Ketaatan
Serta Dampak Terapinya Periode Juni-Juli 2009 (Kajian terhadap Penggunaan Obat
Golongan Saluran Pernafasan), merupakan sub judul dari penelitian payung yang
dilakukan oleh Fakultas Farmasi Universitas Sanata Dharma. Dari keseluruhan
subyek uji, didapatkan 42 pasien yang masuk kedalam kajian golongan saluran pernafasan dengan perbandingan 21 pasien masuk kedalam kelompok perlakuan dan 21 pasien masuk kedalam kelompok kontrol. Kelompok kontrol disini digunakan sebagai pembanding ketaatan pasien jika hanya diberi informasi saja tanpa pemberian alat bantu ketaatan. Penelitian ini menggunakan taraf kepercayaan sebesar 90%, dikarenakan banyak faktor lain yang tidak dapat dikendalikan satu persatu oleh peneliti.
A. Profil Pasien Rawat Jalan (Baseline) yang Menggunakan Obat Golongan Saluran Pernafasan
Profil pasien yang menerima obat golongan saluran pernafasan di RS Panti Rini akan dibahas berdasarkan kelompok umur, jenis kelamin, tingkat pendidikan, serta diagnosis utama pasien. Hal ini dilakukan untuk menggambarkan kondisi awal (baseline) pasien antara kelompok perlakuan dan kontrol. Diharapkan dalambaseline
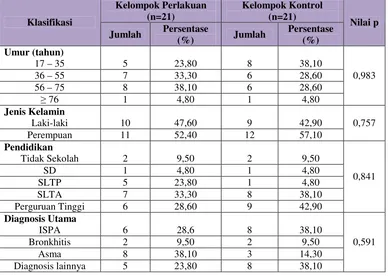
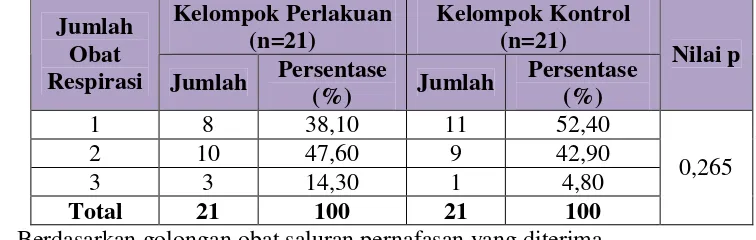
Tabel II. Profil Pasien Rawat Jalan (Baseline) yang Menerima Obat Golongan Saluran Pernafasaan di RS Panti Rini Yogyakarta
Periode Juni-Juli 2009
Kelompok Perlakuan (n=21)
Kelompok Kontrol (n=21) Klasifikasi
Jumlah Persentase
(%) Jumlah
Persentase (%)
Nilai p
Umur (tahun)
17 – 35 5 23,80 8 38,10
36 – 55 7 33,30 6 28,60
56 – 75 8 38,10 6 28,60
≥76 1 4,80 1 4,80
0,983
Jenis Kelamin
Laki-laki 10 47,60 9 42,90
Perempuan 11 52,40 12 57,10
0,757
Pendidikan
Tidak Sekolah 2 9,50 2 9,50
SD 1 4,80 1 4,80
SLTP 5 23,80 1 4,80
SLTA 7 33,30 8 38,10
Perguruan Tinggi 6 28,60 9 42,90
0,841
Diagnosis Utama
ISPA 6 28,6 8 38,10
Bronkhitis 2 9,50 2 9,50
Asma 8 38,10 3 14,30
Diagnosis lainnya 5 23,80 8 38,10
0,591
1. Berdasarkan umur pasien
2. Berdasarkan jenis kelamin
Pasien yang menerima obat golongan saluran pernafasan baik pada kelompok perlakuan maupun kontrol, dikelompokkan menjadi 2 yaitu pasien laki-laki dan perempuan. Pada kelompok perlakuan, terdapat pasien perempuan sebanyak 11 orang dan pasien laki-laki sebanyak 10 orang. Kelompok kontrol memiliki jumlah pasien perempuan sebanyak 12 orang dan pasien laki-laki sebanyak 10 orang.
Secara keseluruhan, penelitian ini memiliki jumlah pasien perempuan lebih banyak daripada pasien laki-laki dan terdapat perbedaan yang tidak bermakna antara kelompok perlakuan maupun kelompok kontrol (p = 0,757). Dalam penelitian ini, peneliti tidak dapat menghubungkan secara langsung pengaruh jenis kelamin terhadap penggunaan obat golongan saluran pernafasan karena dalam penggunaannya tidak ada pembedaan jenis dan dosis obat yang digunakan untuk pasien laki-laki maupun perempuan.
3. Berdasarkan tingkat pendidikan
4. Berdasarkan diagnosis utama
Seluruh pasien yang mengikuti penelitian ini, dikelompokkan menjadi empat kelompok berdasarkan diagnosis utama yang diberikan oleh dokter. Kelompok tersebut adalah Infeksi Saluran Pernafasan Akut (ISPA), bronkhitis, asma dan diagnosis lainnya. Yang dimaksud kelompok diagnosis lainnya adalah pasien tersebut tidak memiliki diagnosis penyakit saluran pernafasan pada catatan Rekam Medis (RM), namun didalam resep yang diberikan oleh dokter terdapat obat golongan saluran pernafasan. Contohnya pasien dengan penyakit kronis yang sedang kontrol rutin, ternyata pada saat kontrol tersebut pasien juga mengalami batuk sehingga dalam resepnya dokter memberikan obat batuk yang termasuk dalam kajian obat saluran pernafasan.
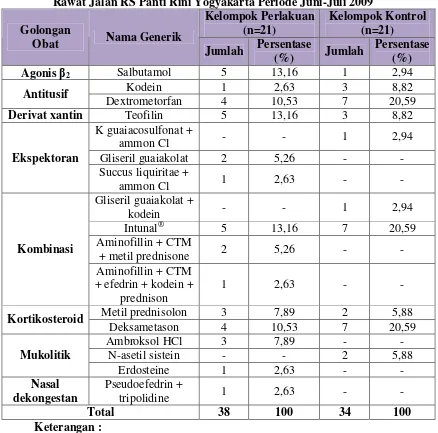
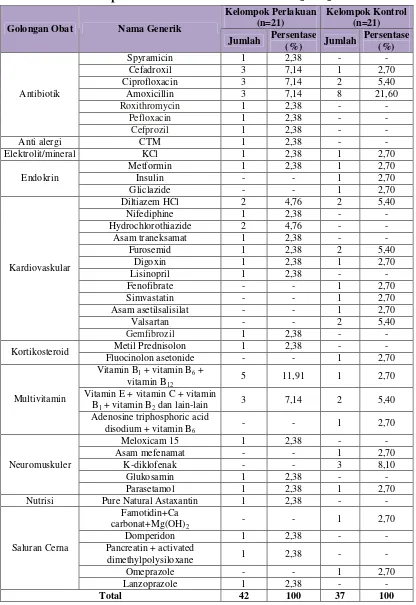
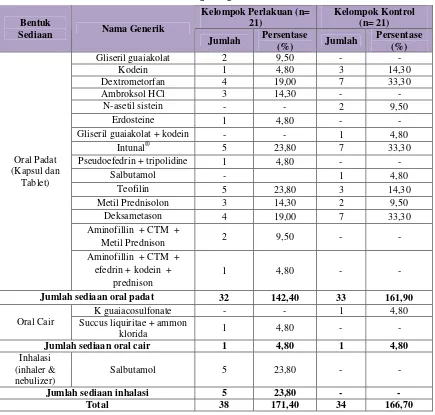
B. Profil Penggunaan Obat Golongan Saluran Pernafasan
Profil obat golongan saluran pernafasan yang digunakan oleh pasien rawat jalan di RS Panti Rini dikelompokkan berdasarkan jumlah obat yang diterima yaitu jumlah keseluruhan obat maupun jumlah obat saluran pernafasan yang diterima
(dilihat berdasarkan jumlah bentuk sediaannya), obat golongan saluran pernafasan
yang diterima, golongan obat selain obat saluran pernafasan yang diterima, serta
bentuk sediaan obat saluran pernafasan yang diterima.
1. Berdasarkan jumlah obat yang diterima
Seluruh obat yang digunakan oleh pasien dalam penelitian ini, dikelompokkan menjadi 2 yaitu jumlah keseluruhan obat yang diterima dan jumlah obat golongan saluran pernafasan yang diterima oleh pasien. Berdasarkan data, diketahui bahwa jumlah ob