Resurgence of diphtheria in East Java
where do we are ?
Ismoedijanto Balai besar Laboratorium
Propinsi versus kabupaten /kota
……….kecuali yang melakukan
ORI….
KKK (kemana kemkes kita) …...
some view of a clinician
• Difteri sebagai penyakit menular (Clinical site)
– Gambaran klinik, komplikasi dan pengobatan
• Difteri as one of VPD (vaccine preventable
disease)
– Mencegah kesakitan, kematian dan komplikasi – Imunisasi imunogen difteri
• difteri serve as one of the indices
– Indikator health services
Report and presentation on East Java
diphtheria
• Presentasi KLB difteri Bangkalan th 2005 di ACPID
(Asian Congress of Pediatric Infectious Disease) ke 3, Cebu Philipina
• Diramalkan menjadi klb pada PIT IDAI th 2007,
Yogyakarta
• Pertemuan imunisasi, SO Jawa Timur 2007 • Pertemuan SO ttg PD3I, Makassar 2008
mengingatkan difteri
• Laporan KLB diferi Jawa Timur di KONIKA /ACPID
4, 2008, di Surabaya
• Meeting TAGI 2008,2009, ( rekomendasi Td ) ,
Satgas Imunisasi IDAI 2009, 2010 , pertemuan Kemkes selama th 2009, 2010 , (tidak ada tahun 2011), bandung , denpasar , jakarta , bogor.
Belum menjadi masalah, kedua terbanyak di dunia
• Pertemuan SO Batam october 2011, Bandung
Ten years past the elimination target date and the elimination goal has not been met.
Indigenous transmission continues: Latvia, Ukraine, Lithuania, Russian Federation and other NIS countries. Sporadic cases: EU member states.
Cases and large epidemics are still occurring in other parts of the world, South East Asia (Indonesia, India), Africa, Eastern Mediterranean,
South America.
EPIDEMIC DIPHTHERIA IS STILL WITH US
WHO ELIMINATION GOAL FOR
DIPHTHERIA
“The target for European member states was the elimination of indigenous diphtheria by the year 2000. This meant the
absence of indigenous cases caused by toxigenic
Clinical picture of
diphtheria
Gambaran klinik Diphtheria
• Masa Inkubasi 2-5 days (range, 1-10 days)
• Tanda utama
– Ada pseudomembran – Menghasilkan toksin
• site of infection
– Anterior nasal
– Tonsillar and pharyngeal
– Laryngeal
– Cutaneous
– Ocular
MANIFESTASI KLINIK
• Variasi gejala: tanpa gejala hipertoksik & fatal
- Faktor-faktor:
- primer: imunitas, virulensi
- toksinogenesitas., lokasi anatomis
- lain-lain: umur, peny sistemik penyerta, kepadatan hunian, peny pada nasofaring • Masa tunas: 2-6 hari
• tanda klinik :
• Demam <38,50 C , tidak tinggi
• nyeri telan
Other complications
•
Palatum molle paralisis
•
Paralisis saraf kranial: diplopia,
strabismus
•
Paralisis saraf perifer: tangan, kaki
•
Acute kidney injury
•
Endocarditis
•
Arthritis
Umum:
• istirahat mutlak ±2 minggu,
• cairan/ diit adekuat,
• jaga nafas tetap bebas, lakukan trakheostomi bila: gelisah, iritabel
& gangguan pernafasan progresif
• komplikasi
• Lakukan sonda nasogastrik bila ada paralisis palatum molle • Tatalaksana miokarditis
• Tatalaksana AKI
• Tatalaksana paralisis
Khusus:
• karena toksin menyebabkan kerusakan sel, perlu segera diberikan antitoksin/antibodi, karena penderita tidak mempunyai antibodi
-antitoksin; serum anti difteri (ADS) segera secara intramuskuler (kadar maksimal tercapai setelah 4 hari) atau intravena diencerkan dalam 200 ml garam faali dan diberikan selama 4 jam, sediakan
adrenalin 1:1000 dalam semprit, kortikosteroid; didahului tes kulit/tes konjungtiva
Dosis ADS: 20.000 – 120.000 KI :
• 20.000 ringan difteri nasal dan permukaan
• 60.000 sedang : beslag sedang
• 100.000-120.000 berat: beslag luas, bullneck,toksik
Dosage of anti-toxin
Type of diphtheria Dose (units) Route
Nasal 10 - 20 000 IM
Tonsillar 15 - 25 000 IM/IV
Pharyngeal or laryngeal 20 - 40 000 IM/IV
Combined or delayed 40 - 60 000 IV
Severe diphtheria 40 - 100 000 IV/both
Details in HPA Immunoglobulin handbook available at:
-
antimikrobial: untuk menghentikan produksi toksinProcain penic 50.000 – 100.000 KI/Kg/hari atau eritomisin 50 mg/Kg/hari selama 10 hari
-kortikosteroid: kontroversi -pengobatan penyulit:
• terutama ditujukan menjaga hemodinamika tetap baik
• mengatasi gangguan fungsi pompa jantung
• NGT pada paralisis palatum mole
• Mengatasi gangguan fungsi ginjal
Diagnosis and outbreak
• Hanya 40% penderita dengan kultur pos ok:
– Mendapat antibiotika
– Salah cara pengambilan mis ditengah beslag
– Salah media pertumbuhan
– Salah tatacara kirim
– Adanya kuman lain
• Adanya kasus yg terlambat, sudah dengan komplikasi
(miokarditis), beslag sdh hilang
• Culture proven dan toxigenicity test • PCR dengan swab
• Makin langkanya expertise
RS
PKMDPS DPS
2010
2011
0
TREND BULANAN KASUS DIPHTERI DI JATIM 2008 – 2011 ( 20 SEPT 2011 )
0
2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011
JML MATI JML Kasus
DISTRIBUSI KLB DIPHTERI DI JATIM TH
2000 – 2011
Tahun
(16 Mei )
N = 31 1
N : 31
Data & Informasi BBLKSUB 2012 26
Mapping Area C. diphtheria Patogenic & Toxigenic
in East Java 2011 -2012
M
- Intermedius (I) - Belfanti (B)
SEBARAN “
C difteriae
– Toxigenic
“
bwk keren
KASUS DIPHTERI DAN IMUNISASI DPT3 – DT-SD DI JAWA TIMUR s/d Jan 2010
97/98 98/99 99/200 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 0
100 200 300 400 500 600 700
91 92 95.6 102 96 95 96 101 100.1 100.2 101.9 101.8 101.2 100 99.5
101 99 98.9 98 98 98 99 98.7 99 97.6 105.3 94.6 97.5 92.8 96.3
DPT3 DT-SD JML KASUS
COVERAGE SURVEY IMUNISASI 8 KAB/KOTA
DI JATIM, 2009-2010
No
Kab/Kota
Cakupan (%)
Lengkap
Valid Dose
1 Blitar
62.9
61.4
2 Jember
85.2
49.5
3 Bojonegoro
85.2
48.6
4 Malang
89.5
42.4
5 Lumajang
56.7
41.4
6 Surabaya
79.5
40.5
7 Bangkalan
68.6
31.9
Case definition
• Clinical case:
– Sore throat
– Pseudomembrane
– Kulit/conjunctiva/mukosa lainnya
• Probable:
– Clinical case
– Contact or linked to confirmed case
• Confirm case:
– Probable/clinical
case definitions /clinical criteria
WHO
• respiratory
–
and
• pseudomembran
e
EU
•
respiratory
•
nasal
Peran lab untuk kasus
KLB
WHO
• Isolation of
C diphtheriae
–
or
• 4-fold rise in
antibody titre
EU
•
Isolation of
toxin
producing
C.diphtheriae
arti non-toxigenic
C.diphtheriae
• Severe infections with non-toxigenic
C.diphtheriae
have been documented
• Namun , isolates sering didapat pula dari
px le pharyngitis, sometimes with other
organisms
• No need for clearance swabs or contact
tracing
Data & Informasi BBLKSUB 2012 36
Mapping Area C. diphtheria Patogenic & Toxigenic
in East Java 2011 -2012
M
- Intermedius (I) - Belfanti (B)
SEBARAN “
C difteriae
– Toxigenic
“
B
POSITIV RATE SPESIMEN DIFTERI HASIL PEMERIKSAAN LAB. DI JATIM TAHUN 2011
Year Spec
Number PositiveΣ % 2005 975 32 3.25% 2006 612 1 0,16% 2007 807 35 4,33% 2008 723 39 5,39% 2009 2146 215 10,02% 2010 4866 389 7,99% 2011 3404 154 4.52%
Performance of Diphtheria Laboratory By Outbreak
Specimens 2005-2011
2005 2006 2007 2008 2009 2010 2011
POS. RATE SUSPEK
= 63 + 18/ 526 X 100% =
15.4%
POS. RATE TOX
= 63 / 526 X 100% =
11.9%
POS. RATE NPC
= 18 /526 X 100% =
3.4%
Epidemiological management
1. Isolasi ketat / barrier nursing: difteri sangat menular 2. Tatalaksana kontak untuk mencegah penyebaran:
1. Dewasa: identifikasi sebagai sumber penularan dan obati bilamana kultur pos
2. anak/saudara:
1. Amati bila dalam masa inkubasi : penderita baru 2. Tanpa gejala, imunisasi lengkap: booster
3. Tanpa gejala, imunisasi tak lengkap/tak imunisasi: imunisasi dasar dan booster
4. Kultur pos: obati
3. Erytromisin etilsuksinat untuk menekan circulating C diphtheria
4. Imunisasi penderita setelah sembuh .
Epidemiology of diphtheria: Prevaccine era
• highly endemic childhood disease in temperate
climates
– most acquired immunity by 15yrs, few adult cases
• approx. 85% developed immunity from mild or
asymptomatic infection, only 15% typical clinical
diphtheria
• gradual decline in deaths
Hasil Kultur
Tes
Schick
Tindakan
Toksoid (imunisasi
aktif)
Screening kekebalan dan Tata Laksana
mengapa ada yang tidak kebal
• Sebelum vaccine era transmisi kuman sangat kuat, sehingga dapat menimbulkan kekebalan alamiah
• Transmisi berkurang akibat
–Perbaikan sanitasi dan lingkungan hidup – kekebalan manusia akibat vaccine
• Kegagalan imunisasi –Tidak imunisasi
–Gagal imunisasi
– Cakupan kurang tinggi
• Cakupan SIA (supplementary Immunization Activity) harus tinggi ok
–Spill over IgG di tonsil
Prevention and control of
diphtheria
•
Routine vaccination
• Surveillance
• Case management
• Management of close contacts
• Outbreak management
Diphtheria cases*, deaths, and vaccine coverage
England and Wales: 1914 to 2005
0
Notifications Deaths Coverage 95% coverage
*notifications up to 1985, laboratory confirmed cases 1986 to 2005
Apa yang perlu dilakukan Ja Tim
• Menekan kematian kasus
(short term)
– Deteksi dini dan rujukan
– Manajemen kasus
• Menekan transmisi & kasus baru
(short
term)
– PE
– ORI di daerah kasus
• Mencegah KLB
(long term)
– Meningkatkan cakupan
0
10
20
30
40
<1 2 4 6 8 10 12 14 16 18 20 22 24 26 28 30 32 35 37 44 50 60
UMURJML KASUS DISTRIBUSI UMUR KASUS DIFTERI
TAHUN 2010 - 2011 DI JATIM (april)
TH. 2010
TH. 2011
Pilihan Upaya
Penanggulangan
Alternatif upaya penanggulangan:
1. Penguatan Imunisasi rutin + Imunisasi tambahan
(massal) seperti PIN semua usia + pengobatan
kasus + propilaksis terbatas yang diperluas
(kontak, guru PAUD, TK, SD, SLP)
2. Penguatan Imunisasi rutin + Imunisasi tambahan
terbatas populasi at risk dg usia terbatas +
upaya penguatan imunisasi
Alternatif :
• Penguatan Imunisasi rutin +
Imunisasi tambahan
minimal 1x (massal) seperti PIN s/d 15 thn
• Penguatan Imunisasi rutin secara keseluruhan (semua
kabupaten kota) pada bayi kohort + imunisasi
tambahan pada semua usia
• Penguatan imunisasi + Imunisasi tambahan terbatas
populasi at risk menurut umur / survei serologik
• Penguatan imunisasi rutin + imunisasi tambahan pada
daerah kantong saja
Vaccination schedule in the UK
• Primary immunisation
at 2, 3 and 4 months
– diphtheria-tetanus-pertussis-polio-Hib (DTaP/IPV/ Hib)
• Booster immunisation
at 3½-4 years
– (dTaP/IPV or DTaP/IPV)
• School leaving booster
at 15 years
– tetanus-low dose diphtheria-polio (Td/IPV)
• Opportunistic vaccination
with Td/IPV
JADUAL PEMBERIAN IMUNISASI
PADA ANAK SEKOLAH
IMUNISASI ANAK
SEKOLAH
PEMBERIAN
IMUNISASI
DOSI
S
Kelas 1
(Juli/Agust)
Campak
0,5 cc
DT (Nop)
0,5 cc
Kelas 2
TT/
Td
(Nop)
0,5 cc
JawaMetode a Timur
BAGAIMANA MENGETAHUI ADANYA “ DAERAH KANTONG “ … ?
• Menggunakan indikator
• Indikator sederhana dan mudah dipahami
• Tidak terlalu banyak indikator
• Yang tahu persis
petugas setempat
• Informasikan secara jujur demi
•
INDIKATOR SURVEILANS
Adanya KLB PD3I di suatu Desa ( 5 th..?)
•
INDIKATOR IMUNISASI
Desa yang Non UCI (5 th…?)
•
INDIKATOR LAIN2X
- Adanya informasi penolakan IMM
- Adanya desa sulit dijangkau, dll …..
Metode Jawa Timur
Metode Jawa Timur
SELANJUTNYA : APA YG HARUS DI LAKUKAN PADA DESA KANTONG …?
• Cari dusun mana yang masuk kriteria
indikator tsb…
• Dilakukan survei ( RCA ) pada 20 Balita
tentang status IMM DPT 1 S/D DPT3 …
• Ditanyakan apakah sudah lengkap / sudah
di IMMM DPT1 S/D DPT3 ….
• Kalau tidak lengkap / tidak IMM
ditanyakan kenapa ….? ( dicari
Setelah diketahui permasalahannya :
• Lakukan pembahasan bersama (Liprog &
Linsek) untuk pemecahan masalah
• Buat kegiatan untuk intervensi pemecahan
masalah secara integrasi dan terukur (Mikro
planning)
• Persiapkan SDM & Dana
Metode Jawa Timur
<1 TH 4%
1-3 TH 17%
4-7 TH 32% >7 TH
37%
TAK DIKET
10%
Bagaimana hasil
penanggulangan
DIFTERI
yang telah dilakukan
124
kasus baru kasus baru di daerah ORI
kasus baru di daerah ORI yg sudah kena ORI
status > 3x
Peta kasus Difteri PKM ARJASA - SITUBONDO 2012
Lamongan Arjasa
Jatisari Ketoan KD.Dowo
Bayeman
Kayumas Curah Tatal
Bondowoso (pkm Cerme)
0 0 0 0
- ORI DILAKSANAKAN 2 MINGGU - WAKTU : MINGGU KE 7 s/d 9 - SASARAN : SEMUA UMUR - CAKUPAN : 98.6%
SITUASI KLB DIFTERI & PELAKSANAAN ORI DI PUSKESMAS ARJASA
SITUASI DIFTERI
JOMBANG
2
KECAMATAN :
1. BANDAR = 2
PENYEBARAN KASUS DIFTERI DI JOMBANG TAHUN 2012
'00 '01 '02 '03 '04 '05 '06 '07 '08 '09 '10 '11 '12
TREND KASUS & KEMATIAN DIPHTERI TAHUN 2000 – 2012
(18 JUNI)
0%
RENCANA OPERASIONAL
BERANTAS DIFTERI JATIM, 2012
1)
• DASAR PERTIMBANGAN :
MENURUNKAN KESAKITAN
-
Ketersediaan logistik obat “ Difteri “
-
Ketersediaan Ruang khusus penderita ( Ruang
“Isolasi “ )
-
Penggunaan “ APD “ petugas Kesehatan
-
PENGUATAN IMUNISASI RUTIN & TAMBAHAN
-
Advokasi kepada SpTHT, Sp Interna, dokter IRD
-
Advokasi kepada Bupati/Walikota
langsung
-
Optimalkan SBM (Surveilans Berbasis Masy.)
MENURUNKAN KEMATIAN
-
Ketersediaan logistik obat “ Difteri “
-
Ketersediaan Ruang khusus penderita ( Ruang
“Isolasi “ )
-
Penggunaan “ APD “ petugas Kesehatan
-
PENGUATAN IMUNISASI RUTIN & TAMBAHAN
-
Advokasi kepada SpTHT, Sp Interna, dokter IRD
-
Advokasi kepada Bupati/Walikota
langsung
-
Optimalkan SBM (Surveilans Berbasis Masy.)
•
KEMATIAN MASIH TINGGI
•
Penemuan terlambat
PETUGAS TAK TAHU
•
Tak merujuk
PETUGAS TAK PEDULI
•
Nosokomial
TAK ADA RUANG ISOLASI
•
Status imunisasi “D”
NEGATIV
•
Terjadi di daerah sulit
WIL.KEPULAUAN
•
Pengetahuan masy.masih kurang
TERLAMBAT
Apa Yang Harus Kita Lakukan
?
1. Menanggulangi KLB
2. Menurunkan kasus di daerah endemis tinggi
3. Memperkuat imunisasi dan surveilans rutin
Disesuaikan dengan kondisi daerah
Case: history and examination
• Patient details - name, age, sex - address (school)
- hospital & physician
• Laboratory - source / date of specimen • Clinical - symptoms / onset date
- treatment
• Epidemiology- immunisation status - travel history,
Case management I
•
Antitoxin treatment
– clinical indication
– take serum before giving anti-toxin – pre-test for allergy (if time)
– dose depends on site, severity of disease
•
Isolation
– until 2 negative cultures taken 24 hours apart and 24 hours after end of antibiotic treatment
– disinfecting of soiled articles
Case management II
•
Antibiotics
(erythromycin or benzylpenicillin)
– to eliminate carriage and prevent spread - does not replace anti-toxin
– Nasopharyngeal swabs after treatment
•
Immunisation (convalescent stage)
– unimmunised: complete primary course
Management of close contacts I
• Anyone in close contact with a case of diphtheria caused by toxigenic C.diphtheriae or C.ulcerans (risk related to duration and closeness of contact)
• Definition of close contacts:
– household / kissing contacts/ sekolah??
– health care staff (exposed to oro-pharyngeal
secretions / wound discharge of a cutaneous case)
Management of close
contacts II
• Throat swabs
• Antibiotic prophylaxis
• Immunisation unless last dose <12 months ago
• Monitor contacts for signs/symptoms of diphtheria for 7 days (self-monitor)
• Inform GP
Management of close contacts
III
• Contacts who are carriers should be isolated and treated until 2 negative cultures from both nose & throat/wound taken 24 hours apart and 24 hours after finishing
antibiotic treatment
• Other contacts - public transport, casual contacts -
KLB Difteri di Cianjur 2001
(Desa Cikalong)
1. Hasil pengukuran titer antibodi difteri (Ig G) yang
dilakukan terhadap 40 anak yang telah
diimunisasi DPT sebagai respon KLB difteri
diwilayah desa Cikalong Kabupaten Cianjur tahun
2001 setelah 1 bulan pasca imunisasi, Ig G yang
terbentuk memberikan hasil yang kurang
memuaskan.
2. Sebanyak 25% anak berumur diatas 5 tahun titer
antibodinya nol (0). Angka cakupan imunisasi
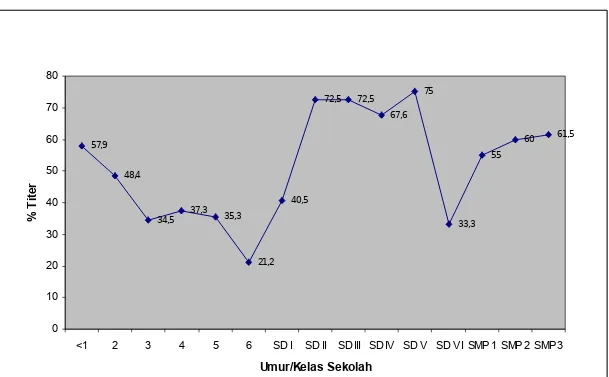
Gambar 1. Persentase subyek dengan Titer Serologis
diatas nilai protektfi minimum menurut umur/ kelas
57,9 48,4
34,5 37,3 35,3
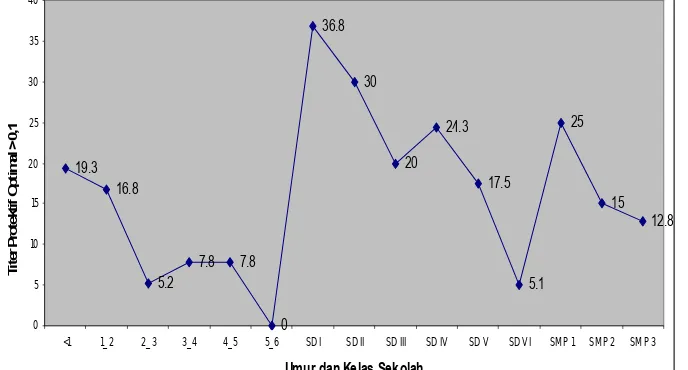
Gambar 2. Persentasi Subjek dengan Titer Protektif Optimal ( > 0,1 )
Umur dan Kelas Sekolah
KLB Difteri di TK Kota Semarang (Sekolah
TK) thn 2002
Pemeriksaan titer IgG difteri dilakukan dengan teknik
Enzym Imuno Assay di Puslitbang Dep Kes. dengan cara
Diftolisa G ( bakteri tunggal).
KLB di Tasikmalaya & Garut
A. Tasikmalaya, 2005:
1. Jumlah penderita 47 orang, 15 orang meningal dan ditemukan 8 orang carrier, (CFR = 31,91%,
2. Umur penderita antara 1 s/d 14 tahun.
3. Lokasi KLB tersebar di 14 desa pada 7 kecamatan.
B. Garut, 2007 :
4. Jumlah penderita 11 suspect, 6 confirm, 2 meninggal, (CFR = 11,7 %.
Upaya yang telah dilakukan di KalTim :
• Profilaksis Erytromycin
– Samarinda seberang : 40 org – Lok Bahu : 150 org
• Di 6 lokasi KLB sebanyak 3000 sasaran
(Puskesmas Segiri, Juanda, Lempake, Air Putih, Bengkuring, Sempaja).
– Umur 7 – 15 th : dT
• Di 6 Lokasi KLB 3.515 sasaran.
Diphtheria: a review
ismoedijanto
•Mengapa Difteri
Faktor Penyebab (bag.1)
1. Sifat penyakit Difteri yang sangat mudah
menular melalui droplet atau udara
2. Adanya karier yang potensial menularkan
Difteri sampai 6 bulan bila tidak terdeteksi dan
belum mendapat obat profilaksis
3. Program imunisasi rutin pada bayi dan anak
sekolah saat BIAS (Bulan Imunisasi Anak
Sekolah) dengan cakupan per Kabupaten/Kota
tinggi tetapi kenyataan di lapangan tidak
Faktor Penyebab (bag.2)
4. Penanggulangan setiap ada kasus Difteri tidak
maksimal terutama dalam pemberian obat profilaksis
yang luas tanpa pengawasan minum obat sampai
tuntas. Kegagalan ini dikarenakan faktor efek
samping obat profilaksis (erythromicin), sementara
pasien/keluarga tidak merasa sakit.
5. Sosialisasi kepada semua tenaga kesehatan dan
masyarakat tentang penyakit Difteri belum merata,
sehingga kesadaran dan peran dalam kewaspadaan
maupun penanggulangan terhadap Difteri masih
Faktor Penyebab (bag.3)
6. Ada pergeseran epidemiologi dimana Difteri
sebelumnya banyak menyerang anak balita dan anak sekolah 7 – 14 tahun, pada beberapa daerah mulai
bergeser menyerang orang dewasa ( usia > 15 tahun)
7. Ada keterbukaan dan upaya yang sungguh-sungguh dalam penanggulangan kasus Difteri oleh Dinas
Kesehatan Kabupaten/Kota yang didukung kerjasama dengan Dinkes Prov dan para Ahli di RS Dr. Soetomo, instansi Pusat di Daerah maupun dari Pusat/WHO
Immunity to diphtheria in adults
Evaluasi Operasional
1. Evaluasi program short term : evaluasi proses dan output
Penurunan kasus
Penyediaan fasilitas, obat, rujukan
Cakupan imunisasi respon KLB
Kualitas imunisasi respon KLB
Evaluasi (pengukuran titer IgG) pasca respon KLB (ORI)
Pengawasan minum obat (propilaksis) bagi kontak
Evaluasi transmisi pasca profilaksis
2. Evaluasi program longterm: evaluasi routine dan supplementary immunization
Cakupan imunisasi rutin
Invalid dosages
Cakupan booster
Cakupan BIAS
Cakupan sweeping dan backlog fighting
Year Spec Number Σ Positive Percentage
2005 975 32 3.25%
2006 612 1 0.16%
2007 807 35 4.33%
2008 723 39 5.39%
2009 2146 215 10.02%
2010 4866 389 7.99%
2011 8012 519 6,4%
2012 20.0%
Performance of Diphtheria Laboratory
Close Contact Specimens (Old Algorithm)
2005-2011
Masalah Mutu
Rekap Hsl Supervisi Suportif
•
UPS
penyimpanan vaksin tdk
memenuhi syarat
cenderung beku
Penyebab :
1. LE tdk distandarisasi (RT, BOX)
Masalah Cakupan
Rekapan Hsl Coverage survey
Masy menolak, dg alasan :
•
Situasi
Anak tak dibawa ke tempat pelayanan krn sedang sakit = 30%.
Orang tua terlalu sibuk = 13%
Anak hadir tetapi dalam keadaan sakit = 9%
Kurangnya vaksin = 9%.
Biaya tidak terjangkau (transport menuju
tempat pelayanan) = 6%
Tempat pelayanan imunisasi terlalu jauh = 6%.
Masalah Cakupan
Rekapan Hsl Coverage survey
Masy menolak, dg alasan :
•
Kurang Informasi
– Kurangnya pengetahuan ibu tentang kebutuhan imunisasi = 20%.
– Kurangnya pengetahuan ibu tentang kelengkapan imunisasi bagi bayinya = 13%.
– Takut efek samping = 13%
– Kurangnya pengetahuan ibu tentang jadwal
Masalah Cakupan
Rekapan Hsl Coverage survey
Masy menolak, dg alasan :
•
Motivasi
Penundaan imunisasi = 12%.
Kurang percaya ttg manfaat imunisasi = 4%.
Masalah Mutu
Rekap Hsl Supervisi Suportif
•
Puskesmas & Posyandu
krg patuh thdp SOP (umur
minimal DPT-HB1 & Campak, interval min dosis
berikutnya).
Penyebab :
1. Ptgs m’vaksinasi berdasarkan jadwal Posyandu,
bukan tgl lahir bayi.
2. Bayang-bayang target K-4, Kn1 dll
record di
kohort bayi tdk sama dg di buku KIA / KMS
HASIL ASSESMENT
KUALITAS PELAYANAN “ IMM SWASTA “ (UPS)
DI 9 KOTA DI JATIM (2009)
•
56.3% LE belum distandarisasi• 40.6% LE digunakan menyimpan barang
selain
vaksin
• 40.6% LE tak dilengkapi termometer (ada
tapi
tak berfungsi)
• 34.4% LE suhunya tidak memenuhi syarat
2-8%
• 50% Vaksin belum ditoto sesuai sifat
vaksin
• 18.8% Vaksin dengan VVM CD masih
disimpan
• 15.5% Vaksin kadaluwarso masih disimpan • 9.4% Vaksin ditemukan kondisi beku • 68.3% Vaksin sisa tak dilengkapi
tanggal
HASIL ASSESMENT
KUALITAS PELAYANAN “ IMM SWASTA “ (UPS)
DI 9 KOTA DI JATIM (2009)
•
56.3% Pelarut vaksin belum disimpan di LE minimum 12 jam
• 21.9% Petugas belum tahu penyebab vaksin
rusak
• 37.5% Petugas belum tahu tanda2 vaksin
rusak
• 43.8% Petugas belum tahu jenis vaksin
berdasarkan sifatnya
• 50% Petugas belum tahu batas
waktu
maksimum penyimpanan vaksin SISA
• 37.5% Petugas yg membersihkan
lokasi