BAB II
TINJAUAN PUSTAKA
2.1.Diare 2.1.1. Definisi
World Gastroenterology Organization Global Guidelines 2012mendefinisikan diare akut adalah sebagai pasase tinja yang cair atau lembek dengan jumlah lebih banyak dari normal, dan berlangsungnya kurang dari 14 hari(WGO, 2012).
Diare akut pada anak adalah buang air besar pada bayi atau anak lebih dari 3 kali perhari, disertai perubahan konsistensi tinja menjadi cair dengan atau tanpa lendir dan darah yang berlangsung kurang dari satu minggu. Untuk bayi yang minum ASI secara eksklusif definisi diare yang praktis adalah meningkatnya frekuensi buang air besar atau konsistensinya menjadi cair yang menurut ibunya abnormal atau tidak seperti biasanya. Akan tetapi, terkadang pada seorang anak buang air besar kurang dari 3 kali perhari, tetapi konsistensinya cair, keadaan seperti ini sudah dapat disebut diare (Subagyo dan Santoso, 2012).
Diare adalah meningkatnya frekuensi buang air besar, biasanya berhubungan dengan peningkatan kandungan air dalam feses. Untuk bayi dan anak-anak jumlah feses yang dikeluarkan >10g/kgBB/24 jam, atau lebih dari batas pada orang dewasa yaitu 200g/24 jam (Sreedharan dan Liacouras, 2011).
2.1.2. Epidemiologi
(5,5%) dan tinggal di daerah pedesaan (5,3%) (KemenKes RI, 2013). Di Langkat (2013), didapati sekitar 15.247 kasus anak yang terjangkit penyakit diare, yang terdiri dari 2.186 kasus anak<1 tahun, 4.771 kasus anak pada rentang umur 1-4 tahun dan 8.290 kasus pada umur >5 tahun (DinKes Kab. Langkat, 2014 ).
Pada tahun 2009, tingkat pengetahuan, sikap, dan perilaku ibu dalam penanganan awal diare pada balita di puskesmas Kecamatan Ciputat, Tanggerang selatan, Banten, adalah 6 % berpengetahuan baik, 48% berpengetahuan cukup, dan 46% berpengetahuan kurang (Purbasari, 2009). Kemudian pada tahun 2010, tingkat pengetahuan ibu terhadap penanganan diare pada balita di Kelurahan Padang Bulan Kecamatan Medan Baru, adalah 10.1% dengan pengetahuan baik, 66.7% dengan pengetahuan sedang, dan 23.2% berpengetahuan kurang (Assidiqi, 2010). Pada tahun 2013, tingkat pengetahuan ibu tentang penyakit diare pada balita di Desa Nglebak Tawangmangu Karanganyar, adalah 8.3% berpengetahuan baik, 69.4% berpengetahuan cukup, dan 22.3% berpengetahuan kurang (Purwanti, 2013).
2.1.3. Etiologi
Secara keseluruhan penyebab diare dibagi dalam dua kelompok yaitu diare infeksius dan diare non infeksius. Penyebab infeksi utama timbulnya diare umumnya adalah golongan virus, bakteri dan parasit. Dua tipe dasar diare akut oleh karena infeksi adalah non inflamatori dan inflamatori. Menurut World Gastroenterology Organization global guidelines 2012, etiologi diare akut dibagi atas tiga penyebab:
1. Bakteri : Shigella, Salmonella, E. Coli, Gol. Vibrio, Bacillus cereus, Clostridium perfringens, Stafilokokus aureus, Campylobacter aeromonas
2. Virus : Rotavirus, Adenovirus, Norwalk virus, Coronavirus, Astrovirus 3. Parasit : Protozoa, Entamoeba histolytica, Giardia lamblia,
Penyebab diare non infeksius
Yang menjadi penyebab diare non infeksius adalah kesukaran makan, cacat anatomis, malabsorbsi, endokrinopati, keracunan makanan, neoplasma, dan lainnya (Subagyo dan Santoso, 2012).
2.1.4. Faktor Risiko
Faktor risiko terjadinya diare adalah kontaminasi lingkungan dan meningkatnya paparan terhadap enteropatogen. Faktor risiko lainnya yaitu anak-anak, defisiensi imunitas, measles, malnutrisi, dan pemberian ASI eksklusif yang singkatserta tidak memadainya penyedian air bersih, pencemaran air oleh tinja, kurangnya kebersihan lingkungan dan pribadi yang buruk, penyiapan dan penyimpanan makanan yang tidak higienis dan cara penyapihan yang tidak baik (Subagyo dan Santoso, 2012).
Mortalitas dan morbiditas terjadinya infeksi dari patogen yang menyerang saluran pencernaan terbanyak terjadi pada anak berumur < 5 tahun. Risiko terjadinya diare meningkat secara drastis ketika anak mulai bisa memakan makanan yang padat. Pada bayi dan anak-anak kejadian paling sering diare disebabkan oleh infeksi dari rotavirus, sementara anak yang umurnya lebih tua dan dewasa sering terkena infeksi dari norovirus pada kejadian diare (Calderwood, 2011).
Risiko terjadinya diare akut lebih tinggi dengan malnutrisi mikronutrien, pada anak dengan defisiensi vitamin A, risiko menderita diare, measles, dan malaria meningkat sekitar 20-24%. Defisiensi Zinc juga sebagai faktor risiko terjadinya diare, pneumonia, dan malaria sekitar 13-21%. Frekuensi terjadinya diare akut akibat dari pemberian nutrisi yang inadekuat yang menyebabkan diare yang persisten, malnutrisi energy protein, dan infeksi sekunder (Bhutta, 2011).
kejadian diare. Sebuah studi yang dilakukan di Indonesia khususnya pada masyarakat dengan sosioekonomi rendah pada tahun 2013 menunjukan adanya hubungan higienitas makanan yang buruk yang disajikan oleh ibu kepada anaknya menyebabkan terjadinya diare pada anak < 2 tahun (Agustina et al, 2013).
Pemberian ASI eksklusif selama 6 bulan pada anak mempunyai hubungan dengan angka kejadian diare akut. Dari penelitian di dapatkan hasil bahwa pemberian ASI eksklusif dengan angka kejadian diare akut pada bayi usia 0-1 tahun lebih banyak kejadian diare pada bayi yang tidak diberi ASI eksklusif daripada yang diberi ASI eksklusif (Rahmadhani, Lubis, dan Edison, 2013). Pemberian nutrisi yang baik serta pemberian ASI memberikan proteksi terhadap diare yang disebabkan rotavirus dan diare non rotavirus (Salim, Karyana, Sanjaya-Putra, Budiarsa, Soenarto, 2014).
Mikronutrien berfungsi untuk pertumbuhan dan perkembangan anak. Selain itu, mikronutrien juga sebagai faktor protektif pada berbagai penyakit. Faktor risiko diare cenderung tinggi disebabkan oleh defisiensi mikronutrien. Adapun mikronutrien seperti zinc, vitamin A, dan asam folat merupakan mikronutrien yang berperan penting dalam terjadinya diare akut pada anak (Manger et al, 2011).
2.1.5. Klasifikasi Diare
Ditinjau dari Klasifikasi diare
Lama waktu diare Diare akut Diare kronik Mekanisme patofisiologis Diare osmotik Diare sekretorik
Berat ringan Diare kecil Diare besar
Penyebab infeksi Diare infektif Diare non-infektif Penyebab organik atau
tidak Diare organik Diare fungsional
Tabel 2.1. Klasifikasi diare (Simadibrata, 2009)
2.1.6. Manifestasi Klinis
Gastroenteritis dapat timbul bersamaan dengan gejala sistemik seperti demam, letargi, dan nyeri abdomen. Diare akibat virus memiliki karakteristik diare cair (watery stool), tanpa disertai lendir ataupun darah. Dapat disertai gejala muntah dan dehidrasi yang tampak jelas. Bila ada demam, umumnya ringan (Hegar dan Juffrie,2014).
Penderita dengan diare cair mengeluarkan tinja yang mengandung sejumlah ion natrium, klorida, dan bikarbonat. Kehilangan air dan elektrolit ini bertambah bila ada muntah dan kehilangan air juga meningkat bila ada panas. Hal ini dapat menyebabkan dehidrasi, asidosis metabolik, dan hipovolemia. Dehidrasi merupakan keadaan yang paling berbahaya karena dapat menyebabkan hipovolemia, kolaps kardiovaskuler dan kematian bila tidak diobati dengan tepat. Dehidrasi yang terjadi menurut tonisitas plasma dapat berupa dehidrasi isotonik, dehidrasi hipertonik (hipernatremik) atau dehidrasi hipotonik. Menurut derajat dehidrasinya bisa tanpa dehidrasi, dehidrasi ringan, dehidrasi sedang atau dehidrasi berat (Juffrie, 2012).
2.1.7. Penegakan Diagnosis 2.1.7.1. Anamnesis
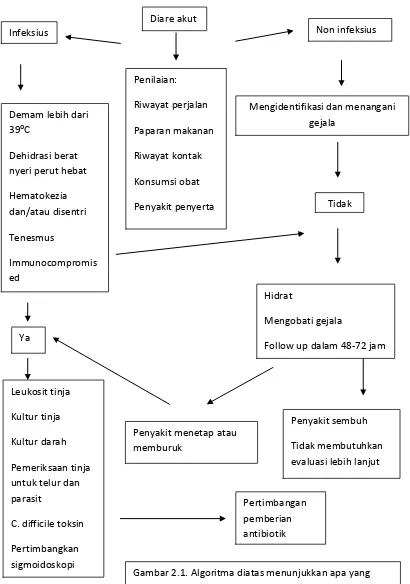
Jawaban dari beberapa pertanyaan dapat secara cepat mempersempit cakupan dari penyebab diare dan membantu kita menentukan penanganan yang kita butuhkan, beberapa pertanyaan yang penting yang harus kita tanyakan kepada pasien akan ditunjukkan pada diagram dibawah (Calderwood, 2011).
2.1.7.2. Pemeriksaan Fisik
Tanda-tanda dari pasien pada pemeriksaan fisik yang menunjukkan tanda-tanda dehidrasi merupakan informasi yang sangat kita butuhkan tentang keparahan dari penyakit diare dan untuk kebutuhan terapi secara cepat. Dehidrasi ringan ditunjukkan dengan adanya haus, mulut kering, penurunan produksi keringat, penurunan pengeluaran urin, dan sedikit kehilangan berat badan. Tanda dari dehidrasi sedang yaitu turunnya tekanan darah ortostatik, menurunnya tekanan turgor pada kulit, dan mata cekung( atau pada bayi cekungnya ubun-ubun). Tanda tanda dari dehidrasi yang berat mencakup dari jatuhnya tekanan darah (hipotensi) dan takikardi sampai terjadinya kebingungan dan syok (Calderwood, 2011).
membran mukus mengindikasikan adanya dehidrasi. Dehidrasi ini meupakan faktor penyebab terbesar dari morbiditas dan mortalitas pada penyakit diare akut , khususnya bayi dan pada usia lanjut (Trier, 2012).
Kelainan-kelainan yang ditemukan pada pemeriksaan fisik sangat berguna dalam menentukan beratnya diare pada menentukan penyebab diare. Status volume dinilai dengan memperhatikan perubahan ortostatik pada tekanan darah dan nadi, temperatur tubuh, dan tanda toksisitas. Pemeriksaan abdomen yang seksama merupakan hal yang perting. Adanya dan kualitas bunyi usus dan ada atau tidaknya distensi abdomen dan nyeri tekan merupakan petunjuk bagi penentuan etiologi (Simadibrata, 2009).
2.1.7.3. Pemeriksaan Laboratorium
Diare akut
Infeksius Non infeksius
Demam lebih dari
Follow up dalam 48-72 jam
Pertimbangan
2.1.8. Penentuan Derajat Dehidrasi dan Tatalaksana
2.1.8.1. Penentuan Derajat Dehidrasi
Simptom Minimal atau
tanpa dehidrasi kehilangan BB > 9 %
Kesadaran Baik Normal, lelah,
gelisah, irritable
Pernapasan Normal Normal – cepat Dalam
Mata Normal Sedikit cekung Sangat cekung
Air mata Ada Berkurang Tidak ada
Mulut dan lidah Basah Kering Sangat kering Cubitan kulit Segera kembali Kembali <2 detik Kembali >2 detik Capillary refill
time
Normal Memanjang Memanjang,
minimal
Ekstremitas Hangat Dingin Dingin, mottled,
sianotik
Kencing Normal Berkurang Minimal
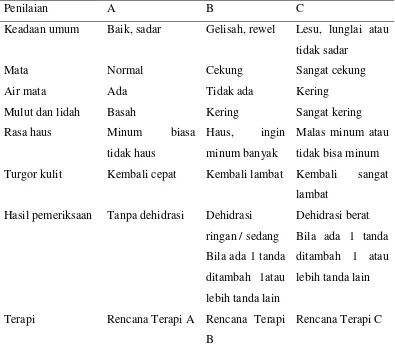
Penilaian A B C
Keadaan umum Baik, sadar Gelisah, rewel Lesu, lunglai atau tidak sadar
Mata Normal Cekung Sangat cekung
Air mata Ada Tidak ada Kering
Mulut dan lidah Basah Kering Sangat kering
Rasa haus Minum biasa
tidak haus
Haus, ingin minum banyak
Malas minum atau tidak bisa minum Turgor kulit Kembali cepat Kembali lambat Kembali sangat
lambat Hasil pemeriksaan Tanpa dehidrasi Dehidrasi
ringan / sedang
Terapi Rencana Terapi A Rencana Terapi B
Rencana Terapi C
Tabel 2.3. Penentuan derajat dehidrasi menurut WHO 1995 dalam buku ajar IDAI gastroenterologi-hepatologi (2012).
2.1.8.2. Tatalaksana
1. Rehidrasi dengan menggunakan oralit baru 2. Zinc diberikan selama 10 hari berturut-turut 3. ASI dan makanan tetap diteruskan
4. Antibiotik selektif 5. Nasihat kepada orang tua
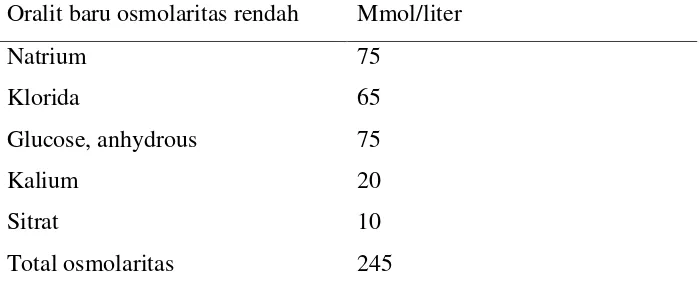
1. Rehidrasi dengan oralit baru, dapat mengurangi rasa mual dan muntah. Berikan segera bila anak diare, untuk mencegah dan mengatasi diare. Oralit formula lama dikembangkan dari kejadian luar biasa diare di Asia Selatan yang terutama disebabkan karena disenteri, yang menyebabkan berkurangnya lebih banyak elektrolit tubuh, terutama natrium. Sedangkan diare yang lebih banyak terjadi akhir-akhir ini dengan tingkat sanitasi yang lebih baik adalah disebabkan oleh karena virus. Diare karena virus tersebut tidak menyebabkan kekurangan elektrolit seberat pada disenteri. Karena itu, para ahli diare mengembangkan formula baru oralit dengan tingkat osmolaritas yang lebih rendah. Osmolaritas larutan baru lebih mendekati osmolaritas plasma, sehingga kurang menyebabkan risiko terjadinya hipernatremia (Subagyo dan Santoso, 2012).
Oralit baru osmolaritas rendah Mmol/liter
Natrium 75
Klorida 65
Glucose, anhydrous 75
Kalium 20
Sitrat 10
Total osmolaritas 245
Tabel 2.4 Komposisi Oralit Baru (WHO, 2006).
Ketentuan pemberian oralit formula baru : a. Beri ibu 2 bungkus oralit formula baru
b. Larutkan 1 bungkus oralit formula baru dalam 1 liter air matang, untuk persediaan 24 jam
c. Berikan larutan oralit pada anak setiap kali buang air besar, dengan ketentuan sebagai berikut :
Untuk anak berumur < 2 tahun : berikan 50-100 ml tiap kali BAB Untuk anak 2 tahun lebih : berikan 100-200 ml tiap BAB
d. Jika dalam waktu 24 jam persediaan larutan oralit masih tersisa, maka sisa larutan harus dibuang.
2. Zinc Diberikan Selama 10 hari Berturut-Turut
Zinc mengurangi lama dan beratnya diare. Zinc juga dapat mengembalikan nafsu makan anak. Penggunaan zinc ini memang popular beberapa tahun terakhir karena memiliki evidence based yang bagus (Black, 2013). Pemberian zinc yang dilakukan di awal masa diare selama 10 hari kedepan secara signifikan menurunkan mortalitas dan morbiditas pasien. Lebih lanjut, ditemukan bahwa pemberian zinc pada pasien anak penderita kolera dapat menurunkan durasi dan jumlah tinja /cairan yang dikeluarkan (Subagyo dan Santoso, 2012).
perkembangan seksual, kekebalan seluler, adaptasi gelap, pengecapan, serta nafsu makan. Zinc juga berperan dalam sistem kekebalan tubuh dan merupakan mediator potensial pertahanan tubuh terhadap infeksi (Subagyo dan Santoso, 2012).
Dasar pemikiran penggunaaan zinc dalam pengobatan diare akut didasarkan pada efeknya terhadap fungsi imun atau terhadap struktur dan fungsi saluran ceran dan terhadap proses perbaikan epitel saluran cerna selama diare. Pemberian zinc pada diare dapat meningkatkan absorpsi air dan elektrolit oleh usus halus, meningkatkan kecepatan regenerasi epitel usus, meningkatkan jumlah brush border apical, dan meningkatkan respon imun yang mempercepat pembersihan patogen dari usus. Pengobatan dengan zinc cocok diterapkan di negara-negara berkembang seperti Indonesia yang memiliki banyak masalah terjadinya kekurangan zinc didalam tubuh karena tingkat kesejahteraan yang rendah dan daya imunitas yang kurang memadai. Pemberian zinc dapat menurunkan frekuensi dan volume buang air besar sehingga dapat menurunkan risiko terjadinya dehidrai pada anak (Subagyo dan Santoso, 2012).
Dosis zinc untuk anak-anak:
Anak dibawah umur 6 bulan : 10 mg (1/2 tablet ) per hari Anak diatas umur 6 bulan : 20 mg ( 1 tablet ) per hari
Zinc diberikan selama 10-14 hari berturut-turut meskipun anak telah sembuh dari diare. Menurut Qadir, Arshad, dan Ahmad (2013) pemberian zinc pada anak dapat mengurangi risiko berulangnya penyakit diare. Untuk bayi, tablet zinc dapat dilarutkan dengan air matang, ASI, atau oralit. Untuk anak-anak yang lebih besar, zinc dapat dikunyah atau dilarutkan dalam air matang atau oralit (Subagyo dan Santoso, 2012).
3. ASI dan Makanan Tetap Diteruskan
yang hilang. Pada diare yang berdarah, nafsu makan akan berkurang. Adanya perbaikan nafsu makan menandakan fase kesembuhan (Subagyo dan Santoso, 2012).
4. Antibiotik Selektif
Antibiotik jangan diberikan kecuali ada indikasi misalnya diare berdarah atau kolera. Pemberian antibiotik yang tidak rasional justru akan memperpanjang lamanya diare karena akan mengganggu keseimbangan flora usus dan Clostridium difficile yang akan tumbuh dan menyebabkan diare yang sulit untuk disembuhkan. Selain itu, pemberian antibiotik yang tidak rasional akan mempercepat resistensi kuman terhadap antibiotik, serta menambah biaya pengobatan yang tidak perlu. Pada penelitian multipel ditemukan bahwa telah terjadi peningkatan resistensi terhadap antibiotik yang sering dipakai seperti ampisilin, tetrasiklin, kloramfenikol, dan trimetropim sulfametoksazole dalam 15 tahun ini. Resistensi terhadap antibiotik ini terjadi melalui mekanisme berikut: inaktivasi obat melalui degradasi enzimatik oleh bakteri, perubahan struktur bakteri yang menjadi target antibiotik dan perubahan permeabilitas membran terhadap antibiotik (Subagyo dan Santoso, 2012).
5. Nasihat Pada Ibu atau Pengasuh
Berikan nasihat pada ibu atau pengasuh apabila terjadi demam, tinja berdarah, berulang, makan atau minum sedikit, sangat haus, diare makin sering, atau belum membaik dalam 3 hari (Subagyo dan Santoso, 2012).
2.1.9. Pencegahan Diare
Perilaku Sehat 1. Pemberian ASI
ASI adalah makanan paling baik untuk bayi. Komponen zat makanan tersedia dalam bentuk yang ideal dan seimbang untuk dicerna dan diserap secara optimal oleh bayi. ASI saja sudah cukup untuk menjaga pertumbuhan sampai umur 6 bulan. Tidak ada makanan lain yang dibutuhkan selama masa ini. ASI bersifat steril, berbeda dengan sumber susu lain seperti susu formula atau cairan lain yang disiapkan dengan air atau bahan-bahan dapat terkontaminasi dalam botol yang kotor. Pemberian ASI saja, tanpa cairan atau makanan lain dan tanpa menggunakan botol, menghindarkan anak dari bahaya bakteri dan organisme lain yang akan menyebabkan diare. Keadaan seperti ini disebut disusui secara penuh (memberikan ASI Eksklusif) (KemenKes RI, 2011).
Bayi harus disusui secara penuh sampai mereka berumur 6 bulan. Setelah 6 bulan dari kehidupannya, pemberian ASI harus diteruskan sambil ditambahkan dengan makanan lain (proses menyapih). ASI mempunyai khasiat preventif secara imunologik dengan adanya antibodi dan zat-zat lain yang dikandungnya. ASI turut memberikan perlindungan terhadap diare. Pada bayi yang baru lahir, pemberian ASI secara penuh mempunyai daya lindung 4 kali lebih besar terhadap diare daripada pemberian ASI yang disertai dengan susu botol. Flora normal usus bayi yang disusui mencegah tumbuhnya bakteri penyebab botol untuk susu formula, berisiko tinggi menyebabkan diare yang dapat mengakibatkan terjadinya gizi buruk (KemenKes RI, 2011).
2. Makanan Pendamping ASI
Pemberian makanan pendamping ASI adalah saat bayi secara bertahap mulai dibiasakan dengan makanan orang dewasa. Perilaku pemberian makanan pendamping ASI yang baik meliputi perhatian terhadap kapan, apa, dan bagaimana makanan pendamping ASI diberikan (KemenKes RI, 2011).
a. Perkenalkan makanan lunak, ketika anak berumur 6 bulan dan dapat teruskan pemberian ASI. Tambahkan macam makanan setelah anak berumur 9 bulan atau lebih. Berikan makanan lebih sering (4x sehari). Setelah anak berumur 1 tahun, berikan semua makanan yang dimasak dengan baik, 4-6 x sehari, serta teruskan pemberian ASI bila mungkin.
b. Tambahkan minyak, lemak dan gula ke dalam nasi /bubur dan biji-bijian untuk energi. Tambahkan hasil olahan susu, telur, ikan, daging, kacang-kacangan, buah-buahan dan sayuran berwarna hijau ke dalam makanannya.
c. Cuci tangan sebelum meyiapkan makanan dan meyuapi anak. Suapi anak dengan sendok yang bersih.
d. Masak makanan dengan benar, simpan sisanya pada tempat yang dingin dan panaskan dengan benar sebelum diberikan kepada anak.
3. Menggunakan Air Bersih Yang Cukup
Penularan kuman infeksius penyebab diare ditularkan melalui Fecal-Oral kuman tersebut dapat ditularkan bila masuk ke dalam mulut melalui makanan, minuman atau benda yang tercemar dengan tinja, misalnya jari-jari tangan, makanan yang wadah atau tempat makan-minum yang dicuci dengan air tercemar (KemenKes RI, 2011).
Yang harus diperhatikan oleh keluarga : a. Ambil air dari sumber air yang bersih
b. Simpan air dalam tempat yang bersih dan tertutup serta gunakan gayung khusus untuk mengambil air.
c. Jaga sumber air dari pencemaran oleh binatang dan untuk mandi anak-anak d. Minum air yang sudah matang (dimasak sampai mendidih)
e. Cuci semua peralatan masak dan peralatan makan dengan air yang bersih dan cukup.
4. Mencuci Tangan
Kebiasaan yang berhubungan dengan kebersihan perorangan yang penting dalam penularan kuman diare adalah mencuci tangan. Mencuci tangan dengan sabun, terutama sesudah buang air besar, sesudah membuang tinja anak, sebelum menyiapkan makanan, sebelum menyuapi makan anak dan sebelum makan, mempunyai dampak dalam kejadian diare ( Menurunkan angka kejadian diare sebesar 47%) (KemenKes RI, 2011).
5. Menggunakan Jamban
Pengalaman di beberapa negara membuktikan bahwa upaya penggunaan jamban mempunyai dampak yang besar dalam penurunan risiko terhadap penyakit diare. Keluarga yang tidak mempunyai jamban harus membuat jamban dan keluarga harus buang air besar di jamban (KemenKes RI, 2011).
Yang harus diperhatikan oleh keluarga :
a. Keluarga harus mempunyai jamban yang berfungsi baik dan dapat dipakai oleh seluruh anggota keluarga.
b. Bersihkan jamban secara teratur.
6. Membuang Tinja Bayi Yang Benar
Banyak orang beranggapan bahwa tinja bayi itu tidak berbahaya. Hal ini tidak benar karena tinja bayi dapat pula menularkan penyakit pada anak-anak dan orang tuanya. Tinja bayi harus dibuang secara benar (KemenKes RI, 2011).
Yang harus diperhatikan oleh keluarga:
a. Kumpulkan segera tinja bayi dan buang di jamban
b. Bantu anak buang air besar di tempat yang bersih dan mudah di jangkau olehnya.
c. Bila tidak ada jamban, pilih tempat untuk membuang tinja seperti di dalam lubang atau di kebun kemudian ditimbun.
d. Bersihkan dengan benar setelah buang air besar dan cuci tangan dengan sabun.
7. Pemberian Imunisasi Campak
Pemberian imunisasi campak pada bayi sangat penting untuk mencegah agar bayi tidak terkena penyakit campak. Anak yang sakit campak sering disertai diare, sehingga pemberian imunisasi campak juga dapat mencegah diare. Oleh karena itu berilah imunisasi campak segera setelah bayi berumur 9 bulan (KemenKes RI, 2011).
Selain pencegahan yang telah disebutkan diatas, Infeksi rotavirus sering menjadi penyebab pada kasus gastroenteritis akut pada manusia dan merupakan penyebab yang sangat penting terjadinya dehidrasi berat pada diare anak di negara maju dan negara berkembang (Temu et al, 2011). Maka dari itu pemberian vaksinasi rotavirus sangat penting untuk mencegah terjadinya diare. Penelitian membuktikan bahwa pemberian vaksinasi tersebut menurunkan angka kejadian diare secara signifikan (Desai et al, 2012).
2.1.10. Komplikasi
Gangguan elektrolit Hipernatremia
Penderita diare dengan natrium plasma > 150 mmol/L memerlukan pemantauan berkala yang ketat. Tujuannya adalah menurunkan kadar natrium secara perlahan – lahan. Penurunan kadar natrium yang cepat sangat berbahaya oleh karena dapat menimbulkan edema otak. Rehidrasi oral atau nasogastrik menggunakan oralit adalah cara terbaik dan paling aman (Subagyo dan Santoso, 2012).
Koreksi dengan rehidrasi intravena dapat dilakukan dengan menggunakan cairan 0,45% saline – 5% dextrose selama 8 jam. Hitung kebutuhan cairan menggunakan berat badan tanpa koreksi. Periksa kadar natrium plasma setelah 8 jam. Bila normal lanjutkan dengan rumatan, bila sebaliknya lanjutkan 8 jam lagi dan periksa kembali natrium plasma setelah 8 jam. Untuk rumatan gunakan 0,18% saline – 5% dektrosa, perhitungkan untuk 24 jam. Tambahkan 10 mmol KCl pada setiap 500 ml cairan infus setelah pasien dapat kencing. Selanjutnya pemberian diet normal dapat mulai diberikan. Lanjutkan pemberian oralit 10 ml/kgBB/setiap BAB, sampai diare berhenti (Subagyo dan Santoso, 2012).
Hiponatremia
Hiperkalemia
Disebut hiperkalemia jika K > 5 mEq/L, koreksi dilakukan dengan pemberian kalsium glukonas 10% 0,5 – 1 ml/kgBB i.v. pelan-pelan dalam 5-10 menit dengan monitor detak jantung (Subagyo dan Santoso, 2012).
Hipokalemia
Dikatakan hipokalemia bila K < 3,5 mEq/L, koreksi dilakukan menurut kadar K : jika kalium 2,5 – 3,5 mEq/L diberikan per-oral 75 mcg/kgBB/hr dibagi 3 dosis. Bila <2,5 mEq/L maka diberikan secara intravena drip ( tidak boleh bolus) diberikan dalam 4 jam. Dosisnya : (3,5 – kadar K terukur × BB × 0,4 + 2 mEq/kgBB/24 jam ) diberikan dalam 4 jam, kemudian 20 jam berikutnya adalah (3,5 – kadar K terukur × BB × 0,4 + 1/6 × 2 mEq × BB) (Subagyo dan Santoso, 2012).