GANGGUAN MINERAL DAN TULANG PADA PENYAKIT GINJAL KRONIK PATOGENESIS, DIAGNOSIS DAN MODALITAS TERAPI
Ketut Suwitra, Divisi Ginjal dan Hipertensi Bagian/SMF llmu Penyakit Dalam
Fakultas Kedokteran Universitas Udayana/RSUP Sanglah Denpasar
Pendahuluan
Gangguan Metabolisme Mineral dan Tulang pada Penyakit Ginjal Kronik (GMT-PGK) atau Chronic Kidney Disease –Mineral and Bone Disorders(CKD-MBD), merupakan sekumpulan gangguan yang merupakan kosekuensi lanjut dari Penyajkit Ginjal Kronik. GMT-PGK mencakup tiga pengertian yaitu 1). gangguan metabolisme calcium, fosfat dan vitamin D, 2). gangguan tulang dalam hal turnover, mineralisasi, volume, pertumbuhan dan kekuatan, 3). kalsifikasi vaskuler dan jaringan lunak. Dahulu gangguan ini dikenal dengan sebutan Osteodistrofi Renal (OR) atau Renal Osteodystrophy (RO), tapi saat ini RO diistilahkan hanya terhadap gangguian tulang yang terjadi pada PGK. Banyak hal yang masih belum jelas tentang MBD-PGK. ini, baik tentang patogenesis, klasifikasi, diagnosis, maupun penatalaksanaannya. Sementara itu penelitian-penelitian tentang hal ini masih terus dilaksanakan oleh para ahli
Mekanisme timbal balik antara ginjal, kelenjar paratiroid dan tulang
Dalam keadaan fisiologis terdapat mekanisme hubungan timbal balik (feedback mechanism) antara ginjal, kelenjar paratiroid, dan tulang. Hubunhan timbal balik ini bertujuan untuk menjaga keseimbanhan homeostasis antara calcium (Ca), fosfat (P04), vitamin D3 (vit D3) dan hormon paratiroid (HPT).
Mekanisme tersebut digambarkan pada gambar 1.
Vit D3 yang dihasilkan oleh ginjal membantu penyerapan Ca dan P04 di saluran cerna. Ca dapat menghambat pembentukan vit D3 oleh ginjal dan menghambat produksi
-
HPT oleh kelenjar paratiroid. P04 dapat merangsang produksi HPT oleh kelenjar paratiroid. Antara P04 dan Ca terdapat keseimbanghan fisikokimiawi yang stabil. Peningkatan P04 dapat menekan Ca, tapi sebaliknya, Ca yang tinggi tidak dapat menekan P04. P04 yang tinggi dalam darah bisa merangsang pembentukan Fibroblast Growth Factor 23 (FGF23) oleh tulang. FGF 23 ini merangsang produksi Vit D3 dan menghambat produksi HPT. Terjadi hubungan timbal balik antara FGF 23 dan HPT, juga antara FGF 23 dan Vit D3. Vit D3 dapat menghambat produksi HPT, sebaliknya HPT dapat menghambat produksi Vit D3.
Pada PGK, keseimbangan ini terganggu akibat peningkatan P04 yang terjadi karena terhambatnya ekskresi, dan penurunan kadar vit D3 karena pengurangan massa ginjal.
Patogenesis GMT-PGK
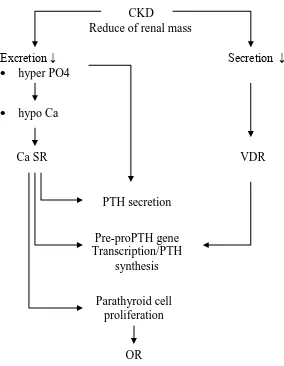
Patogernesis GMT-PGK berawal dari penumpukan fosfat dalam tubuh akibat terhambatnya ekskresi, serta penurunan kadar calcitriol akibat berkurangnya massa ginjal pada PGK. Fosfat yang menumpuk dalam darah, yang sebagian besar dalam bentuk fosfat inorganik, mengakibatkan tiga hal yaitu: 1) hipocalsemia sebagai akibat dari gangguang fisikokimiawi, 2)secara langsung merangsang kelenjar paratiroid untuk mensekresikan hormone paratiroid (PTH), 3). meningkatkan pembebasan fibroblast growth factor 23 (FGF 23) oleh osteosit tulang sekelet. Selanjutnya FGF23 ini merangsang kelenjar paratiroid untuk mensekresikan PTH. Sementara itu, hipocalsemia mengakibatkan peningkatan aktifitas Calcium Sensing Receptor (CaSR) pada kelenjar paratiroid yang selanjutnya mengakibatkan 1) . peningkatan secresi PTH, 2). sintesis PTH melalui pre-pro gene transcription, 3). meningkatkan proliferasi sel kelenjar paratiroid. Sedangkan hipocalcitriolemia akan merangsang Receptor Vit D (VDR), yang selanjutnya akan merangsang kelenjar paratiroid untuk mensekresikan PTH. Sehingga hasil akhir dari semua proses di atas adalah “peningkatan sekresi PTH” yang dikenal dengan “hyperparatiroidisme sekunder/ secondary hyperparathyroidism” Kondisi ini mengakibatkan peningkatan turn over tulang sehingga terjadi renal osteodystrophy dalam bentuk osteitis fibrosa, demineralisasi tulang, fraktur spontan dan nyeri tulang (bone pain). Di lain pihak, pada kasus-kasus dengan usia lanjut, diabetes melitus, terapi berlebihan dengan vit D3, atau pada intoksikasi aluminium, terjadi adynamic bone disease (ADB)
Reduce of renal mass
[image:3.595.176.460.105.471.2]
Gambar 2. Patogenesis osteodistrofi renal
Hiperfosfatemia mengakibatkan hipocalcemia akibat terjadinya gangguan keseimbangan fisikokimiawi (physicochemistry), dimana peningkatan PO4 akan selalu dikompensasi dengan penurunan Ca. Tetapi peningkatan Ca tidak dikompensasi dengan penurunan PO4, malah akan terbentuk garam CaPO4 yang mudah mengendap dan mengakibatkan metastatik kalsifikasi. Juga tampak pada gambar bahwa peran CaSR
(Calcium Sensing Receptor) sangat besar dalam pengaturan sekresi PTH oleh kelenjar paratiroid. Hal ini mengindikasikan peranan calcimemetic agent (cinacalcet) dalam penatalaksanaan hiperparatiroidisme sekunder.
Pada penyakit ginjal kronik stadium akhir yang bertahan lama, misal pada pasien dengan dialisis lama, bisa terjadi hipercalsemia. Kondisi ini bisa diakibatkan oleh pemakaian pengikat fosfat yang mengandung calcium (calcium base phosphate binders), terapi dengan vitamin D berlebih dan mobilisasi calsium dari tulang akibat hiperparatiroidisme sekunder. Kondisi ini, apabila disertai dengan hiperfosfatemia dan
CKD
Excretion ↓
hyper PO4
Secretion ↓
hypo Ca
Ca SR
PTH secretion
VDR
Pre-proPTH gene Transcription/PTH
synthesis
Parathyroid cell proliferation
perkalian produk CaXP di atas 55, dapat mengakibatkan pengendapan garam calciumfosfat (CaPO4) di pembuluh darah dan jaringan lunak. Hal ini disebut metastatic calcification. Kalsifikasi sering terjadi di daerah subkutan, pembiuluh darah besar seperti aorta dan miokard, yang dapat meningkatkan komplikasi kardiovaskuler.
Peran fibroblast growth factor 23 (FGF 23)
Fibroblast Growth Factor (FGF) 23 adalah sejenis faktor yang berperan untuk mengatur reabsorbsi fosfat inorganic di tubuli renalis. Pada PGK terjadi peningkatan kadar
FGF23. Peningkatan FGF-23 ini disebabkan oleh peningkatan kadar fosfat inorganik, yang akan melepaskan FGF-23 dari osteosit dan osteoblast tulang skelet. 1.25(OH)2D3 juga merangsang pelepasan FGF-23. Pengaruh FGF-23 yang paling menonjol adalah menghambat Na-Pi cotransport di ginjal dan mengakibatkan fosfaturia, menghambat 1-α vit D3 hydroxilase sehingga terjadi penurunan kadar 1.25 (OH)2D3. Hal ini akan mengakibatkan penghambatan resorbsi Pi dan Ca di saluran cerna. Diduga HPTjuga merangsang pelepasan FGF-23.
Skema regulasi FGF-23 tampak pada gambar 2.
Manifestasi kilinis
Penderita dengan ODR stadium awal sering tidak merasakan keluhan. Kadang-kadang bisa terjadi keluhan akibat hipocalcemia berupa paraestesia atau kejang fokal, yang sering dikacaukan dengan neuropati uremik. Keluhan nyeri tulang terjadi pada ODR
Pi
Skeleton
Parathyroid
Possibly stimulates Parathyroid function Possibly inhibits
mineralization
Stimulates
FGF-23
+Klotho
Phosphaturia
Inhibits 1-Hydroxylase
Kidney Possibly
stimulates 1,25(OH)2D3
Small bowel
1,25(OH)2D3
1(OH)D3
Reduces Ca & Pi absorption in
stadium lanjut, yang sudah disertai dengan hiperparatiroidisme sekunder. Tidak jarang terjadi fraktur spontan akibat osteoporosis. Kalsifikasi metastatik sering berupa kalsifikasi subkutaneus (benjolan-benjolan yang berisi endapan garam kalsiumfosfat), atau kalisfikasi pada pembuluh darah besar (seperti aorta, arteri karotis) maupun miokard yang baru tampak pada pemeriksaan echokardiografi. Pada beberapa kasus juga terjadi calsifilaxis,
yaitu nekrosis yang luas (biasanya pada ekstrimitas atas maupun bawah) akibat oklusi pembuluh darah oleh garam calsium fosfat. Manifestasi klinis ADB dapat berupa osteomalasia, yang ditandai dengan gangguan postur tulang-tulang panjang, seperti kiposis, scoliosis, atau pembengkokan tuilang-tulang ekstrimitas.
Diagnosis
Diagnosis dimulai dari pemeriksaan kadar fosfat inorganik dan calcium plasma sebagai awal terjadinya proses GMT-PGK. Kadar fosfat selalu menigkat, sedangkan kadar calcium bisa rendah, normal atau tinggi, tergantung stadium penyakit. Ada dua jenis calcium plasma yaitu Ca bebas dan Ca ion. Ca bebas, kadarnya tergantung pada kadar albumin plasma, sehingga untuk mendapatkan Ca ion harus dikonversi dengan rumus yang sudah ditetapkan. Lebih lanjut, dilakukan pemeriksaan PTH, bisa disertai dengan pemeriksaan alkalifosfatase tulang (bone alkaliphosphatase/BAP). Pemeriksaan kalsitriol plasma tidak dilaksanakan secara rutin. Pemeriksaan radiologi tulang, sering memperlihatkan tanda yang tidak spesifik dan baru tampak setelah terjai kerusakan ttulang stadium lanjut. Biopsi serta analisis histomorfometrik tulang, walaupun merupakan baku emas, tiak dilaksanakan secara rutin Indikasinya adalah, keadaan dimana terdapat ketidaksesuaian (inconsistencies) parameter biokimiawi, nyeri tulang yang tidak dapat dijelaskan (unexplained), serta fraktur yang tidak dapat dijelaskan (unexplained).
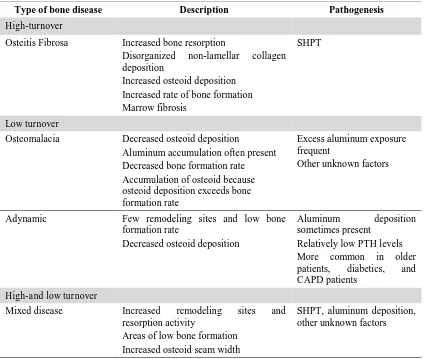
Tabel 1. Klasifikasi GMT-PGK berdasarkan turnover tulang
Type of bone disease Description Pathogenesis
High-turnover
Osteitis Fibrosa Increased bone resorption
Disorganized non-lamellar collagen
deposition
Increased osteoid deposition Increased rate of bone formation Marrow fibrosis
SHPT
Low turnover
Osteomalacia Decreased osteoid deposition
Aluminum accumulation often present Decreased bone formation rate Accumulation of osteoid because osteoid deposition exceeds bone formation rate
Excess aluminum exposure frequent
Other unknown factors
Adynamic Few remodeling sites and low bone
formation rate
Decreased osteoid deposition
Aluminum deposition
sometimes present Relatively low PTH levels More common in older
patients, diabetics, and
CAPD patients
High-and low turnover
Mixed disease Increased remodeling sites and
resorption activity
Areas of low bone formation Increased osteoid seam width
SHPT, aluminum deposition, other unknown factors
Penatalaksanaan
Strategi ke depan dalam penatalaksanaaan GMT-PGK adalah (1) ) mencegah dan mengatasi hiperfostaemia dan 2) menghambat hiperplasi kelenjar paratiroid.
Dan apabila sudah terjadi hipertrofi kelenjar paratiroid (parathyroid adenoma), atas indikasi tertentu, dilakukan paratireoidektomi; baik medical maupun surgical.
Tabel 2. Modalitas terapi GMT-PGK
Sasaran Terapi Keterangan
Hiperfosfatemia Diet rendah fosfat Risiko malnutrisi
Phosphate Binder
Dialisis
Hiper PTH sekunder Vit D3 analog Pengendalian fosfat
Calcimemetic tetap dilaksanakan Paratireoidektomi
Hipercalsemia Fosfat binder non Ca base
Hemoodialisis rendah Ca
Ringkasan
Daftar pustaka
1. Westerberg PA, Linde T, Wiksstrom B, et al. Regulation of fibroblast growth factor-23 in chronic kidney disease. Nephrol Dial Transplant 2007; 22:3202-3207.
2. Nicolás TL, Leonard MB, Shane E. chronic kidney disease and bone fracture: a growing concern. Kidney Int. 2008; 74: 721-731.
3. Llach F, Fernandez E. Overview of renal bone disease: Causes of treatment failure, clinical observations, the changing pattern of bone lesion, and future therapeutic approach. Kidney Int 2003; 64 (87): S113-S119.
4. Brandenburg VM, Floege J. Adynamic bone disease- bone and beyond. Nephrol Dial Transplant 2008; 3:135-147.
5. Yano S, Yamaguchi T, Kanazawa I, et al. The uraemic toxin phenylacetic acid inhibits osteoblastic proliferation and differentiation: an implication for the pathogenesis of low turnover bone in chronic renal failure. Nephrol Dial Transplant 2007; 22:3160-3165.
6. Tanaka M, Fukugawa M. Medical management after parathyroid intervention. Nephrol Dial Transplant 2008;1(3):iii18-iii20.
8. Goodman WG, Quarles LD. Development and progression of secondary hyperparathyroidism in chronic kidney disease: lessons from molecular genetics. Kidney Int 2008; 74 : 276-288.
9. Andress DL. Adynamic bone in patients with chronic kidney disease. Kidney Int 2008;73:1345-1354.
10.Kovesdy CP, Zadeh KK. Vitamin D receptor activation and survival in chrnic kidney disease. Kidney Int 2009;73:1355-1363.
11.Spiegel DM, lock GA. Should we be using calcium-containing phosphate binders in patients on dialysis? Nephrology 2008;4 (3):118-119.
12.Hamano T. Is calcitriol treatment associated with improved survival in predialysis patients with chronic kidney disease? Nephrology 2008;4(8):416-4170
13.Evenepoel P. Control of hyperphosphatemia beyond phosphate. Kidney Int 2007;71:376-379.
14.Goto S, Komaba H, fukugawa M. Ptahophysiology of parathyroid hyperplasia in chronic kidney disease: preclinical and clinical basis for parathyroid intervention. Nephrol Dial Transplant 2008;1(3):iii2-iii8.
15.Finn WF, Hladik JG, Lanthanum Study Group. Efficacy and Safety of lanthanum carbonate for reduction of serum phosporus in patients with chronic renal failure receiving hemodialysis. Clin Nephrol 2004; 62(3):193-201.