BAB 2
TINJAUAN PUSTAKA
2.1. Definisi asma
Asma dikenal sebagai penyakit alergi, biasanya dimulai pada masa kanak-kanak, dengan karakteristik obstruksi aliran udara yang reversibel dan bersifat episodik dan prognosis yang menguntungkan karena responnya yang baik terhadap obat anti inflamasi (Papaiwannou et al., 2014).
GINA (2012) dengan spesifik mendefinisikan asma menurut karakteristiknya secara klinis, fisiologis, dan patologis. Secara klinis, adanya episodik sesak napas terutama pada malam hari, sering disertai dengan batuk yang merupakan ciri utamanya. Karakteristik utama fisiologisnya yaitu, terdapat obstruksi saluran napas dengan keterbatasan aliran udara ekspirasi. Berdasarkan patologisnya terdapat inflamasi jalan napas yang berhubungan dengan perubahan struktur jalan napas. Asma melibatkan komponen genetik dan lingkungan, dengan patogenesisnya belum jelas, sehingga penjelasan operasional asma menurut konsekuensi secara fungsional dari inflamasi jalan napas yaitu, merupakan penyakit inflamasi kronik pada jalan napas yang melibatkan banyak sel dan elemennya. Inflamasi kronik menyebabkan hiperesponsif jalan napas yang menimbulkan episode berulang mengi, sesak napas, sesak di dada, dan batuk terutama saat malam atau dini hari. Episode ini bersifat reversibel dengan atau tanpa pengobatan.
Dijelaskan dalam ICSI (2012), penyakit inflamasi jalan napas ini melibatkan sel-sel inflamasi seperti eosinofil, makrofag, sel mast, sel epitelial, dan juga mengaktivasi limfosit yang mengeluarkan berbagai sitokin, molekul adhesi dan mediator lainnya. Ciri lain yaitu hiperesponsifitas terhadap rangsangan alergen, iritan lingkungan, infeksi virus dan olahraga, dimana setiap penderita memiliki stimulus yang tidak selalu sama (Djojodibroto, 2012).
2.2. Faktor resiko
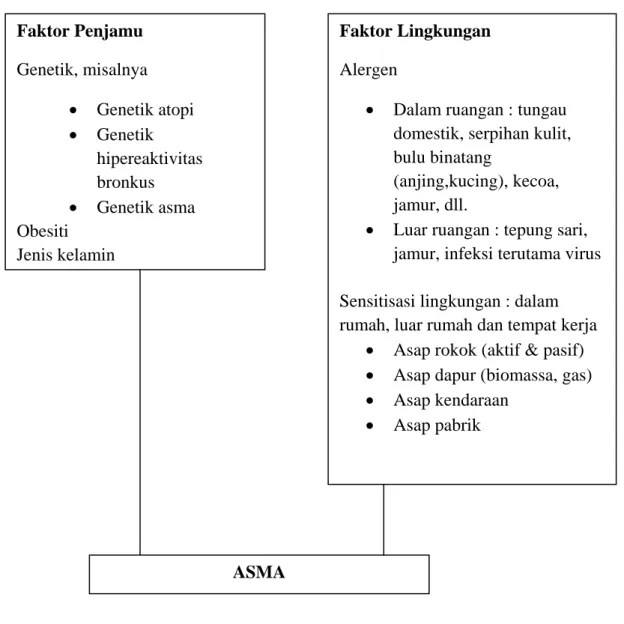
Faktor yang mempengaruhi resiko terjadinya asma dapat dibagi menjadi faktor yang menyebabkan perkembangan asma, faktor penjamu (genetik) dan faktor yang memicu asma, faktor lingkungan. Bukan hanya kedua faktor tersebut yang berperan tetapi juga diperlukan adanya interaksi antara keduanya dan telah diketahui gen yang berhubungan dengan interaksi gen-lingkungan misalnya CD14, TLR2 dan TLR4 (Vercelli, 2010).
Gambar 2.2.1 Faktor penjamu dan faktor lingkungan
Sumber : Dewan Asma Indonesia Faktor Penjamu Genetik, misalnya • Genetik atopi • Genetik hipereaktivitas bronkus • Genetik asma Obesiti Jenis kelamin Faktor Lingkungan Alergen
• Dalam ruangan : tungau domestik, serpihan kulit, bulu binatang
(anjing,kucing), kecoa, jamur, dll.
• Luar ruangan : tepung sari, jamur, infeksi terutama virus Sensitisasi lingkungan : dalam rumah, luar rumah dan tempat kerja
• Asap rokok (aktif & pasif) • Asap dapur (biomassa, gas) • Asap kendaraan
• Asap pabrik
2.3. Patogenesis asma
Keterbatasan aliran udara yang masuk disebabkan oleh banyaknya faktor yang berperan dalam patogenesis asma. Faktor utama yaitu terjadi inflamasi pada saluran napas. National Heart, Lung, and Blood Institute dalam Expert Panel Report 3 (2007) menjelaskan ada beberapa perubahan yang terjadi pada jalan napas. Perubahan yang utama adalah kontraksi otot polos bronkus sehingga saluran napas menjadi sempit . Hal ini merupakan respon utama terhadap paparan berbagai rangsangan termasuk alergen atau zat iritan. IgE terutama sebagai antibodi pada reaksi alergi fase cepat setelah fase sensitisasi. Alergen yang masuk diendositosis oleh APCs, terdeteksi oleh sel T lalu sel T berdiferensiasi menjadi sel Th2. Selanjutnya, sel Th2 menginduksi produksi IgE oleh sel B. IgE kemudian menempel pada reseptor nya di permukaan sel mast dan basofil (Ishmael, 2011). Akibat aktivasi oleh antigen ini maka dilepaskan mediator-mediator yang menginisiasi bronkospasme seperti histamin, leukotriens, tryptase, prostaglandin D2 dan mediator inflamasi sitokin lainnya.
Proses inflamasi yang progresif dan persisten membuat aliran udara semakin terbatas. Banyak sel yang berperan dalam proses inflamasi ini, dimana melibatkan peningkatan eosinofil dan sitokin Th2 sebagaimana juga digunakan sebagai biomarker dalam pengobatan (Manuyakorn, 2012). Meningkatnya jumlah eosinofil berkorelasi dengan derajat keparahan asma karena eosinofil mengandung enzim-enzim inflamasi, leukotriens, dan sitokin pro-inflamasi. Th2 dan IL-5 yang dihasilkan oleh sumsum tulang meningkatkan jumlah eosinofil (Ishmael, 2011). Selanjutnya eosinofil akan masuk ke matriks saluran napas dan bertahan lama akibat adanya IL-4 dan GM-CSF. IL-4 penting untuk diferensiasi Th2, dan diperlukan IL-13 untuk pembentukan IgE. Banyaknya mediator yang berperan tersebut menyebabkan inflamasi yang persisten, termasuk edema lokal, hipersekresi mukus, hipertropi serta hiperplasia otot polos jalan napas (NHLBI, 2007).
Hiperresponsif jalan napas termasuk dalam salah satu fakto resiko dalam perkembangan gejala asma pada dewasa dan anak-anak, yang terkait dengan
keparahan gejala, penurunan fungsi paru, dan sebagai penentu pengobatan. Hiperresponsif bronkus merupakan respon obstruksi jalan napas yang berlebihan akibat stimulus obat-obatan, kimia dan fisik termasuk histamin, metakolin, AMP, sulfur dioksida, asap, dan udara dingin (Meurs et al., 2008).
Struktur utama jalan napas yaitu sel epitel, fibroblas, dan sel otot polos. Respon terhadap inflamasi adalah dengan perbaikan jalan napas, akan tetapi perbaikan jalan napas pada penderita asma merupakan perbaikan patologis dengan perubahan struktur jalan napas yang disebut remodelling. Remodelling
mempunyai karakteristik penebalan subepitel oleh karena deposisi kolagen, denudasi epitel dengan metaplasia sel goblet, meningkatkan lapisan otot polos, angiogenesis, dan masuknya komponen matriks ekstraselular seperti kolagen, proteoglikan, glikoprotein pada dinding saluran napas (Manuyakorn, 2014).
2.4. Diagnosis asma
Diagnosis asma bisa ditegakkan dengan anamnesa, pemeriksaan fisik, dan pemeriksaan penunjang. Anamnesa berupa keluhan utama, riwayat penyakit keluarga, faktor yang memperberat atau memperingan gejala, bagaimana dan kapan terjadinya keluhan. Karakteristik gejala asma yaitu lebih dari satu gejala berupa mengi, sesak napas, batuk, dada terasa berat, yang semakin buruk saat malam atau pagi hari dengan waktu dan intensitas yang bervariasi, bisa dipicu oleh infeksi virus, olahraga, paparan allergen, perubahan cuaca, serta bahan iritan seperti asap (GINA, 2014).
Simptom yang dikeluhkan pasien sangatlah bervariasi, dengan pemeriksaan fisik auskultasi, temuan abnormal yang paling sering didapatkan adalah mengi. Mengi (wheezing) adalah napas yang berbunyi seperti suling yang menunjukkan adanya penyempitan saluran napas, baik secara fisiologis (oleh karena dahak) maupun secara anatomik (oleh karena konstriksi) (Djojodibroto, 2012). Namun, mengi kadang tidak ditemukan atau hanya ditemukan bila dengan ekspirasi paksa saat eksaserbasi asma yang berat, hal ini disebut juga silent chest.
Untuk menegakkan diagnosis asma dibutuhkan pemeriksaan penunjang yaitu pemeriksaan fungsi paru. Pemeriksaan fungsi paru sebagai paramater objektif yang standar dipakai yaitu pemeriksaan spirometri dan peak expiratory flow
(PEF). Pemeriksaan spirometri dan PEF sangat membutuhkan kemampuan dan kerjasama penderita bersamaan dengan pemahaman yang jelas oleh intruksi pemeriksa. Spirometer adalah alat pengukur faal paru yang penting dalam menegakkan diagnosa untuk menilai beratnya obstruksi dan efek pengobatan (Rengganis, 2008).
Peak flow meter yang merupakan alat sederhana dibuat untuk monitoring dan bukan alat diagnostik, karena dengan spirometer lebih sensitif dari PFM. Namun PEF dapat menegakkan diagnosa asma jika pasien tidak bisa melakukan pemeriksaan FEV1 (Rengganis, 2008). Monitor PEF dibuat untuk self-monitoring
untuk melihat respon pengobatan. Setelah menggunakan ICS, monitor PEF jangka pendek dilakukan dua kali sehari selama 3 bulan.
Pemeriksaan foto thorax, pemeriksaan IgE, tanda inflamasi, dan uji hiperaktivitas bronkus juga dapat membantu menegakkan diagnosa asma. Foto thorax dilakukan untuk menyingkirkan penyakit yang tidak disebabkan asma. Skin prick test untuk menunjukkan adanya antibodi IgE spesifik pada kulit dimana uji ini untuk menyokong anamnesis dan mencari faktor pencetus. Analisis sputum yang diinduksi menunjukkan hubungan antara jumlah eosinofil dan Eosinophyl Cationic Protein (ECP) dengan inflamasi dan derajat berat asma. Uji hiperreaktivitas bronkus dapat dilakukan dengan tes provokasi, dengan menggunakan nebulasi droplet ekstrak alergen spesifik (Rengganis, 2008).
2.5. Klasifikasi asma
Asma dapat diklasifikasikan berdasarkan derajat keparahan atau asma terkontrol. Berat-ringannya asma ditentukan oleh berbagai faktor, antara lain gambaran klinik sebelum pengobatan (gejala, eksaserbasi, gejala malam hari,
pemberian obat inhalasi β-2 agonis dan uji faal paru) serta obat-obat yang
pemakaian obat). Tidak ada suatu pemeriksaan tunggal yang dapat menentukan berat-ringannya suatu penyakit. Pemeriksaan klinis termasuk uji faal paru dapat menentukan klasifikasi menurut berat-ringannya asma dan sangat penting dalam penatalaksanaan asma.
Tabel 2.5.1. Klasifikasi derajat asma berdasarkan gambaran klinis
Derajat asma Gejala Gejala malam Faal paru
Intermitten Bulanan APE≥80%
- Gejala<1x/minggu . - Tanpa gejala diluar serangan. - Serangan singkat. ≤ 2 kali sebulan - VEP1≥80% nilai prediksi APE≥80% nilai terbaik. - Variabiliti APE<20%.
Persisten ringan Mingguan APE>80%
- Gejala>1x/minggu tetapi<1x/hari. - Serangan dapat
mengganggu aktifiti dan tidur
>2 kali sebulan - VEP1≥80% nilai prediksi APE≥80% nilai terbaik. - Variabiliti APE 20-30%.
Persisten sedang Harian APE 60-80%
- Gejala setiap hari. - Serangan
mengganggu aktifiti dan tidur. - Membutuhkan bronkodilator setiap hari. >2 kali sebulan - VEP1 60-80% nilai prediksi APE 60-80% nilai terbaik. - Variabiliti APE>30%.
Persisten berat Kontinyu APE 60≤%
- Gejala terus menerus - Sering kambuh - Aktifiti fisik
terbatas
Sering - VEP1≤60% nilai prediksi
APE≤60% nilai terbaik
Sumber : Perhimpunan Dokter Paru Indonesia, 2004 2.6. Penatalaksanaan asma
Tujuan penatalaksanaan asma adalah untuk mencapai asma terkontrol agar memiliki kualitas hidup baik yang tidak mengganggu aktivitas dan mencegah kematian saat serangan. Penatalaksaan asma ini dikutip berdasarkan GINA (2012), yang mengklasifikasikan pengobatan asma menjadi dua yaitu sebagai obat kontrol asma (controllers) dan obat pelega asma (reliever).
Obat controllers adalah obat asma yang digunakan setiap hari dalam jangka waktu panjang pada asma persisten untuk mencegah asma menjadi semakin parah dan mempertahankan asma menjadi terkontrol melalui interaksi dengan proses inflamasi. Sebagai berikut adalah jenis-jenis obat pengontrol :
a. Kortikosteroid inhalasi
Kortikosteroid inhalasi mempunyai efek anti-inflamasi terhadap sel dan jaringan spesifik. Kortikosteroid yang masuk secara langsung dan diabsopsi di paru akan berikatan dengan reseptornya, menghambat sintesis sitokin proinflamasi, dan menurunkan jumlah sel T limfosit, sel dendrit, eosinofil juga sel mast. Penggunaan kortikosteroid inhalasi menunjukkan perbaikan fungsi paru, menurunkan hiperesponsif bronkus, menurunkan eksaserbasi asma dalam kunjungan gawat darurat (Raissy et al, 2013). Kepatuhan menggunakan obat ini menurunkan angka kesakitan dan kematian akibat asma dengan perkiraan 21% penurunan resiko kematian akibat serangan asma (Sloan et al, 2013).
Efek samping yang mungkin pada penggunaan kortikosteroid inhalasi lebih minimal daripada kortikosteroid sistemik. Hal ini bergantung pada dosis, potensi bioavailabiliti, metabolisme hati, dan waktu paruhnya. Obat inhalasi kortikosteroid dosis tinggi yang digunakan jangka panjang bisa menimbulkan efek
- Variabiliti APE>30%
sistemik seperti purpura, supresi adrenal dan penurunan densitas tulang. Namun, dengan menggunakan spacer dapat mengurangi efek samping sistemik dengan menurunkan bioavailabiliti. Selain itu, spacer juga membantu untuk mengurangi efek samping lokal seperti kandidiasis orofaring, disfonia, dan batuk akibat iritasi saluran napas atas.
b. Kortikosteroid sistemik
Penggunaan kortikosteroid jangka lama lebih direkomendasikan secara inhalasi daripada sistemik akibat efek samping pemberian sistemik lebih serius. Namun, pemberian sistemik dapat diberikan pada penderita asma persisten berat yang tidak terkontrol. Penggunaan sistemik secara oral lebih dianjurkan dari parenteral (intramuskular, intravena, subkutan) karena pertimbangan waktu paruh oral lebih singkat dan efek samping yang muncul lebih sedikit.
Efek samping yang ditakutkan misalnya osteoporosis, hipertensi, diabetes, obesitas, penekanan axis hipotalamus-hipofisa-korteks adrenal, purpura, penipisan kulit, striae, disfoni.
c. Agonis beta-2 kerja lama (Long-acting β2-agnonist) inhalasi
Mekanisme kerja obat beta-2 agonis yaitu melalui reseptor β2 yang mengakibatkan relaksasi otot polos bronkus. Formoterol dan salmeterol termasuk dalam golongan LABA ini, kedua obat itu memiliki lama kerja obat >12 jam. Namun, obat golongan LABA sebaiknya tidak digunakan sebagai monoterapi jangka panjang karena tidak mempengaruhi respon inflamasinya justru meningkatkan angka kesakitan dan kematian. LABA dikombinasi dengan kortikosteroid inhalasi telah terbukti sangat efektif dalam mengurangi gejala asma dan eksaserbasi dengan menunjukkan hasil fungsi paru yang lebih baik. Kombinasi LABA dan kortikosteroid inlamasi hanya direkomendasikan untuk pasien yang gagal mencapai asma terkontrol dengan kortikosteroid dosis rendah-medium.
Kromolin dan nedokromil merupakan obat alternatif dalam pengobatan asma persisten ringan. Kromglikat dan nedokromil memiliki sifat yang sama yaitu sebagai obat anti-inflamasi. Obat ini memblok kanal klorida dan modulasi pelepasan mediator sel mast dan eosinofil (NHLBI, 2007). Kromolin juga bisa menghambat reaksi asma fase cepat dan fase lambat, meskipun permulaan percobaan obat ini hanya berperan pada sel mast untuk mensupresi pengeluaran histamin, ternyata dapat menghambat generasi sitokin juga (Yazid et al, 2013). Namun, efek anti-inflamasi kromolin lemah dan kurang efektif jka dibandingkan dengan inhalasi kortikosteroid dosis rendah.
e. Methyxanthine
Teofilin merupakan derivat xantin. Efek terpenting xantin ialah relaksasi otot polos bronkus, terutama bila otot bronkus dalam keadaan konstriksi. Efek bronkodilatasi teofilin disebabkan oleh antagonisme terhadap reseptor adenosin maupun inhibisi PDE (fosfodiesterase). Adenosin dapat menyebabkan bronkokonstriksi pada pasien asma dan memperkuat penglepasan mediator dari sel mast. Oleh karena teofilin merupakan antagonis kompetitif reseptor adenosin, maka hal ini yang mengatasi bronkokonstriksi pasien asma. Selain itu, penghambatan PDE mencegah pemecahan cAMP dan cGMP sampai terjadi akumulasi cAMP dan cGMP dalam sel yang mengakibatkan relaksasi otot polos termasuk otot polos bronkus (Louisa dan Dewoto, 2011).
Telah dilakukan berbagai penelitian bahwa teofilin efektif sebagai kontrol gejala dan perbaikan terhadap fungsi paru, sehingga teofilin atau aminofilin lepas lambat dapat digunakan sebagai pengontrol. Kombinasi kortikosteroid dengan teofilin sebagai alternatif menunjukkan perbaikan fungsi paru namun teofilin tidak lebih efektif dari inhalasi beta-2 agonis.
f. Leukotriene modifiers
Mekanisme kerja obat ini adalah menghambat reseptor cysteinyl-leukotriene 1 (CysLT1) dan enzim 5-lipoksigenase. Leukotrin merupakan derivat asam arakidonat. Asam arakidonat dipecah fosfolipase A2 menjadi arakidonat bebas.
Enzim 5-lipoksigenase ini selanjutnya mengkonversi asam arakidonat bebas menjadi leukotrin A4 dan akhirnya akan diubah menjadi leukotrin C4, D4, E4. Leukotrin yang sudah terbentuk berikatan dengan reseptornya yaitu CysLT1 yang ditemukan pada eosinofil, monosit, sel-sel otot polos saluran napas, neutrofil, sel B, sel plasma, dan makrofag jaringan. Dari mekanisme di atas, terlihat bahwa leukotrin dianggap sebagai mediator inflamasi yang mampu mengaktivasi eosinofil, meningkatkan permeabilitas mikrovaskuler, sekresi mukus, proliferasi dan penyempitan otot polos, serta diduga efek bronkokonstriksi yang disebabkan oleh leukotrin lebih besar daripada efek oleh histamin (Scichilone, 2013).
Leukotriene modifiers digunakan sebagai terapi tambahan dengan kombinasi inhalasi glukokortikosteroid. Namun, beberapa penelitian mengatakan bahwa
leukotriene modifiers kurang efektif jika dibandingkan dengan inhalasi β2 agonis sebagai tambahan terapi. Zileuton menghambat langsung kerja enzim 5-lipoxygenase; montelukas, pranlukas, dan zafirlukas menghambat reseptor leukotrin.
Prinsip kerja obat pelega (relievers) adalah sebagai bronkodilator untuk membantu mengatasi bronkokonstriksi jalan napas dan gelaja yang menyertainya seperti sesak, mengi, batuk, dan dada terasa berat.
a. Short-actingβ2 agonis inhalasi (SABA)
SABA merupakan obat yang paling efektif mengatasi bronkospasme saat eksaserbasi asma akut dan juga dapat mencegah exercice-induced asthma. Golongan SABA dapat diberikan secara inhalasi, oral, atau parenteral. Namun pemberian yang lebih direkomendasikan adalah dengan inhalasi karena mempertimbangkan kerja obat yang cepat juga efek samping yang minimal. SABA memiliki mekanisme sama seperti obat β2 agonis lain yaitu dengan merelaksasi jalan napas, meningkatkan pembersihan mukosilier, menurunkan permiabilitas vaskuler, dan memodulasi penglepasan mediator dari sel mast dan eosinfil. Yang termasuk obat golongan SABA adalah salbutamol, levalbuterol, biltolterol, pirbuterol, isoproterol, metaproternol, terbutaline,epinephrine.
b. Anticholinergic
Obat golongan ini berupa ipatropium dan oxitropium bromida. Mekanisme kerja obat golongan ini adalah sebagai bronkodilatasi dengan kompetitf menghambat reseptor muskarinik kolinergik, menurunkan tonus intrinsik vagus, blokade reflex bronkokonstriksi akibat zat iritan atau reflux esofagus, dan menurunkan sekresi mukus. Pemberian secara inhalasi bronkodilator antikolinergik ini kurang efektif jika dibandingkan dengan SABA. Namun, Obat ini dapat diberikan pada pasien yang tidak respon terhadap SABA atau sebagai alternatif pada penderita yang memilik efek samping seperti takikardi, aritmia, tremor dengan pemakaian SABA.
c. Methylxantin
Pemberian teofilin dapat dipertimbangkan karena efek bronkodilatasinya akibat inhibisi aktivitas PDE untuk mengatasi gejala asma. Tetapi efek bronkodilatasinya lebih lemah dari short-acting beta-2 agonis. Penambahan teofilin kerja singkat dengan obat golongan SABA tidak memperkuat respon bronkodilatasi namun dapat bermanfaat untuk respiratory drive. Pemberian teofilin kerja singkat tidak dianjurkan pada pasien yang sudah mendapat terapi teofilin lepas lambat kecuali ada dilakukan monitoring kadarnya dalam darah. Tabel 2.6.1. Pengobatan sesuai berat asma
Semua tahapan : ditambahkan agonis beta-2 kerja singkat untuk pelega bila dibutuhkan, tidak melebihi 3-4 kali sehari.
Berat Asma Medikasi pengontrol harian
Alternatif / Pilihan lain Alternatif lain Asma Intermiten Tidak perlu --- --- Asma Persisten Ringan Glukokortikosteroid inhalasi (200-400 ug BD/hari atauekivalennya)
· Teofilin lepas lambat
· Kromolin
·Leukotriene modifiers
---
Asma Persisten
Kombinasi inhalasi Glukokortikosteroid inhalasi (400-800 ug BD
Ditambah agonis
Sedang glukokortikosteroid (400-800 ug BD/hari atau ekivalennya) dan
agonis beta-2 kerja lama atau ekivalennya) ditambah Teofilin lepas lambat ,atau Glukokortikosteroid inhalasi (400-800 ug BD atau ekivalennya) ditambah agonis beta-2 kerja lama oral, atau
·
Glukokortikosteroid inhalasi dosis tinggi (>800 ug BD atau ekivalennya) atau · Glukokortikosteroid inhalasi (400-800 ug BD atau ekivalennya) ditambah leukotriene modifiers beta-2 kerja lama oral, atau · Ditambah teofilin lepas lambat Asma Persisten Berat Kombinasi inhalasi glukokortikosteroid (> 800 ug BD atau ekivalennya) dan agonis beta-2 kerja lama, ditambah ≥ 1 di bawah ini: - teofilin lepas lambat - leukotriene modifiers Prednisolon/ metilprednisolon oral selang sehari 10 mg ditambah agonis beta-2 kerja lama oral, ditambah
-
glukokortikosteroid Oral
Semua tahapan : Bila tercapai asma terkontrol, pertahankan terapi paling tidak 3 bulan, kemudian turunkan bertahap sampai mencapai terapi seminimal mungkin dengan kondisi asma tetap terkontrol