BAB II
TINJAUAN PUSTAKA 2.1 Definisi asma
Asma adalah suatu kelainan berupa inflamasi (peradangan) kronik saluran
nafas yang menyebabkan hipereaktivitas bronkus terhadap berbagai rangsangan
yang ditandai dengan gejala episodik berulang berupa mengi, batuk, sesak nafas dan
rasa berat di dada terutama pada malam dan atau dini hari yang umumnya bersifat
reversible baik dengan atau tanpa pengobatan (Depkes, RI., 2009).
Global initiative for Asthma (2012) dengan spesifik mendefinisikan asma
menurut karakteristiknya secara klinis, fisiologis, dan patologis. Secara klinis,
adanya episodik sesak napas terutama pada malam hari, sering disertai dengan batuk
yang merupakan ciri utamanya. Karakteristik utama fisiologisnya yaitu, terdapat
obstruksi saluran napas dengan keterbatasan aliran udara ekspirasi. Berdasarkan
patologisnya terdapat inflamasi jalan napas yang berhubungan dengan perubahan
struktur jalan napas (GINA, 2012).
2.2 Epidemiologi asma
Sampai saat ini, penyakit asma masih menujukkan prevalensi yang tinggi.
Berdasarkan data dari WHO, di seluruh dunia diperkirakan terdapat 300 juta orang
menderita asma dan tahun 2025 diperkirakan jumlah pasien asma mencapai 400 juta.
Selain itu setiap 250 orang, ada satu orang meninggal karena asma setiap tahunnya
(GINA, 2004).
Prevalensi asma di dunia sangat bervariasi dan penelitian epidemiologi
menunjukkan bahwa kekerapan asma semakin meningkat terutama di negara maju.
antara 1-18% (GINA, 2015). Peningkatan prevalensi asma terutama meningkat pada
kelompok anak dan cenderung menurun pada kelompok dewasa (Ratnawati, 2011)
Survei Kesehatan Rumah Tangga (SKRT) 1986 mengajukan angka sebesar
7.6%. Pada hasil SKRT 1992, asma, bronkitis kronik dan emfisema dinyatakan
sebagai penyebab kematian ke 4 di Indonesia atau sebesar 5.6%. Tahun 1995,
prevalensi asma di seluruh Indonesia mencapai 13/1000 penduduk dibandingkan
bronkhitis kronik 11/1000 penduduk dan obstruksi paru 2/1000 penduduk (PDPI,
2003).
2.3 Patofisiologi asma
Pencetus serangan asma dapat disebabkan oleh sejumlah faktor, antara lain
alergen, virus, dan iritan yang dapat menginduksi respons inflamasi akut. Asma
dapat terjadi melalui 2 jalur, yaitu jalur imunologis dan saraf otonom. Jalur
imunologis didominasi oleh antibodi IgE, merupakan reaksi hipersensitivitas tipe I
(tipe alergi), terdiri dari fase cepat dan fase lambat. Reaksi alergi timbul pada orang
dengan kecenderungan untuk membentuk sejumlah antibodi IgE abnormal dalam
jumlah besar, golongan ini disebut atopi. Pada asma alergi, antibodi IgE terutama
melekat pada permukaan sel mast pada interstisial paru, yang berhubungan erat
dengan bronkiolus dan bronkus kecil. Bila seseorang menghirup alergen, terjadi fase
sensitisasi, antibodi IgE orang tersebut meningkat. Alergen kemudian berikatan
dengan antibodi IgE yang melekat pada sel mast dan menyebabkan sel ini
berdegranulasi mengeluarkan berbagai macam mediator. Beberapa mediator yang
dikeluarkan adalah histamin, leukotrien, eosinofil dan bradikinin. Hal itu akan
kental dalam lumen bronkiolus, dan spasme otot polos bronkiolus, sehingga
menyebabkan inflamasi saluran napas (Rengganis, 2008).
Pada jalur saraf otonom, inhalasi alergen akan mengaktifkan sel mast
intralumen, makrofag alveolar, nervus vagus dan mungkin juga epitel saluran napas.
Peregangan vagal menyebabkan refleks bronkus, sedangkan mediator inflamasi
yang dilepaskan oleh sel mast dan makrofag akan membuat epitel jalan napas lebih
permeabel dan memudahkan alergen masuk ke dalam submukosa, sehingga
meningkatkan reaksi yang terjadi. Kerusakan epitel bronkus oleh mediator yang
dilepaskan pada beberapa keadaan reaksi asma dapat terjadi tanpa melibatkan sel
mast misalnya pada hiperventilasi, inhalasi udara dingin, asap, kabut dan SO2. Pada
keadaan tersebut reaksi asma terjadi melalui refleks saraf. Ujung saraf eferen vagal
mukosa yang terangsang menyebabkan dilepasnya neuropeptida. Neuropeptida
itulah yang menyebabkan terjadinya bronkokonstriksi, edema bronkus, hipersekresi
lendir, dan aktivasi sel-sel inflamasi (Rengganis, 2008).
2.4 Faktor resiko
Secara umum faktor risiko asma menurut Pedoman Pengendalian Penyakit
Asma (2009) yaitu:
a. Faktor Pejamu
1. Hipereaktivitas
2. Atopi/alergi bronkus
3. Faktor yang memodifikasi penyakit genetik
4. Jenis kelamin
5. Ras/etnik
1. Alergen di dalam ruangan (tungau, debu rumah, kucing, jamur dll).
2. Alergen diluar ruangan (alternaria, tepung sari).
3. Makanan (bahan penyedap, pengawet, pewarna makanan, kacang, makanan
laut, susu sapi, telur).
4. Obat-obatan tertentu (misalnya golongan aspirin, NSAID, bloker dll)
5. Bahan yang mengiritasi (misalnya parfum, household spray dan lain-lain)
6. Ekspresi emosi berlebih
7. Asap rokok dari perokok aktif dan pasif
8. Polusi udara di luar dan di dalam ruangan
9. Exercised induced asthma
10. Perubahan cuaca
2.5 Gejala
Gejala asma bersifat episodik, seringkali reversibel dengan/atau tanpa
pengobatan. Gejala awal berupa :
a. Batuk terutama pada malam atau dini hari
b. Sesak napas
c. Napas berbunyi (mengi) yang terdengar jika pasien menghembuskan napasnya
d. Rasa berat di dada
e. Dahak sulit keluar
Gejala yang berat adalah keadaan gawat darurat yang mengancam jiwa. Yang
termasuk gejala yang berat adalah:
a. Serangan batuk yang hebat
b. Sesak napas yang berat dan tersengal-sengal
d. Sulit tidur dan posisi tidur yang nyaman adalah dalam keadaan duduk
e. Kesadaran menurun (Depkes, RI., 2007)
2.6 Diagnosis Asma
Diagnosis asma bisa ditegakkan dengan anamnesa, pemeriksaan fisik, dan
pemeriksaan penunjang. Anamnesa berupa keluhan utama, riwayat penyakit
keluarga, faktor yang memperberat atau memperingan gejala, bagaimana dan kapan
terjadinya keluhan. Karakteristik gejala asma yaitu lebih dari satu gejala berupa
mengi, sesak napas, batuk, dada terasa berat, yang semakin buruk saat malam atau
pagi hari dengan waktu dan intensitas yang bervariasi, bisa dipicu oleh infeksi virus,
olahraga, paparan allergen, perubahan cuaca, serta bahan iritan seperti asap (GINA,
2014).
2.6.1 Anamnesis
Ada beberapa hal yang harus ditanyakan dari pasien asma antara lain :
a. Apakah ada batuk yang berulang terutama pada malam menjelang dini hari?
b. Apakah pasien mengalami mengi atau dada terasa berat atau batuk setelah
terpajan alergen atau pencetus?
c. Apakah ada mengi atau rasa berat di dada atau batuk setelah melakukan aktifitas
atau olahraga?
d. Apakah ada batuk, mengi, sesak di dada jika terjadi perubahan musim atau
cuaca atau suhu yang ekstrim (perubahan yang tiba-tiba)?
e. Apakah gejala-gejala tersebut di atas berkurang atau hilang setelah pemberian
obat pelega (bronkodilator)?
f. Apakah dalam keluarga (kakek/nenek, orang tua, anak, saudara kandung,
2.6.2 Pemeriksaan fisik
Pasien yang mengalami serangan asma, pada pemeriksaan fisik dapat
ditemukan (sesuai derajat serangan) :
a. Inspeksi : pasien terlihat gelisah, sesak (nafas cuping hidung, nafas cepat),
sianosis.
b. Palpasi : biasanya tidak ada kelainan yang nyata (pada serangan berat dapat
terjadi pulsus paradoksus).
c. Perkusi : biasanya tidak ada kelainan yang nyata.
d. Auskultasi : ekspirasi memanjang, wheezing, suara lendir (Depkes, RI., 2009)
2.6.3 Pemeriksaan penunjang 2.6.3.1Pemeriksaan fungsi Paru
Umumnya penderita asma sulit menilai beratnya gejala dan persepsi
mengenai asmanya sehingga dibutuhkan pemeriksaan objektif yaitu faal paru.
Pemeriksaan fungsi paru sebagai paramater objektif yang standar dipakai yaitu
pemeriksaan spirometri dan peak expiratory flow (PEF) (PDPI, 2003).
Spirometer adalah alat pengukur faal paru yang penting dalam menegakkan
diagnosa untuk menilai beratnya obstruksi dan efek pengobatan (Rengganis, 2008).
Spirometer adalah mesin yang dapat mengukur kapasitas vital paksa (KVP) dan
volume ekspirasi paksa detik pertama (VEP1). Untuk mendapatkan nilai yang
akurat, diambil nilai tertinggi dari 2-3 nilai yang diperiksa (Depkes, RI., 2007).
Manfaat pemeriksaan spirometri dalam diagnosis asma :
a. Obstruksi jalan napas diketahui dari nilai rasio VEP 1 / KVP < 75% atau VEP 1
b. Reversibiliti, yaitu perbaikan VEP 1 > 15% secara spontan, atau setelah
inhalasi bronkodilator (uji bronkodilator), atau setelah pemberian
bronkodilator oral 10-14 hari, atau setelah pemberian kortikosteroid
(inhalasi/oral) 2 minggu. Reversibiliti ini dapat membantu diagnosis asma
c. Menilai derajat berat asma (PDPI, 2003).
Peak Expiratory Flow Meter (PEF meter) adalah alat yang paling sederhana
untuk memeriksa gangguan jalan napas, yang relatif sangat murah, mudah dibawa.
Dengan PEF meter fungsi paru yang dapat diukur adalah arus puncak ekspirasi
(APE) (Depkes, RI., 2007).
Manfaat APE dalam diagnosis asma
a. Reversibiliti, yaitu perbaikan nilai APE > 15% setelah inhalasi bronkodilator
(uji bronkodilator), atau bronkodilator oral 10-14 hari, atau respons terapi
kortikosteroid (inhalasi/ oral, 2 minggu).
b. Variabiliti, menilai variabiliti APE harian. Variabiliti juga dapat digunakan
menilai derajat berat penyakit (PDPI, 2003).
Cara pemeriksaan variabilitas APE (Depkes, RI., 2007).
Pada pagi hari diukur APE untuk mendapatkan nilai terendah dan malam hari
Pengukuran Arus Puncak Ekspirasi (APE) dengan Peak ekspiratory Flow
Meter ini dianjurkan pada :
a. Penanganan serangan akut di gawat darurat, klinik, praktek dokter dan oleh
pasien di rumah.
b. Pemantauan berkala di rawat jalan, klinik dan praktek dokter.
c. Pemantauan sehari-hari di rumah.
2.6.3.2Uji provokasi bronkus
Uji provokasi bronkus dilakukan untuk menunjukan adanya hiperreaktivitas
bronkus. Ada beberapa cara untuk melakukan uji provokasi bronkus seperti uji
dengan histamin, metakolin, kegiatan jasmani, udara dingin, larutan garam
hipertonik. Uji provokasi bronkus bermakna jika terjadi penurunan FEV1 sebesar 20
% atau lebih (Sundaru, 2001).
2.6.3.3Pemeriksaan sputum
Sputum eosinofil sangat karakteristik untuk asma, sedangkan neutrofil sangat
dominan pada bronkitis kronik (Sundaru, 2001).
2.6.3.4Pemeriksaan eosinofil total
Jumlah eosinofil total dalam darah sering meningkat pada pasien asma dan
hal ini dapat membantu dalam membedakan asma dari bronkitis kronik (Sundaru,
2001).
2.6.3.5Uji tusuk kulit (skin prick test)
Uji kulit dengan alergen dilakukan sebagai pemeriksaan diagnostik pada
asma ekstrinsik alergi. Keadaan alergi ini dihubungkan dengan adanya produksi
2.6.3.6Pemeriksaan radiologis
Gambaran radiologi pada asma pada umumnya normal. Pada waktu serangan
menunjukan gambaran hiperinflasi pada paru-paru (Tanjung, 2003).
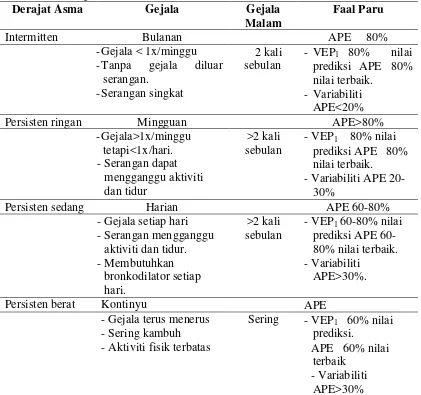
2.7 Klasifikasi Asma
GINA membagi klasifikasi klinis asma menjadi 4, yaitu Asma intermiten,
Asma persisten ringan, Asma persisten sedang, dan Asma persisten berat. Dalam
klasifikasi GINA dipersyaratkan adanya nilai PEF atau FEV1 untuk penilaiannya.
Tabel 2.1. Klasifikasi derajat asma berdasarkan gambaran klinis secara umumpada orang dewasa
Sumber : Perhimpunan Dokter Paru Indonesia, Asma Pedoman & Penatalaksanaan di Indonesia, 2003
Derajat Asma Gejala Gejala
Malam
Faal Paru
Intermitten Bulanan APE 80%
-Gejala < 1x/minggu
-Tanpa gejala diluar serangan.
-Serangan singkat
2 kali sebulan
- VEP1 80% nilai prediksi APE 80% nilai terbaik.
- Variabiliti APE<20%
Persisten ringan Mingguan APE>80%
-Gejala>1x/minggu tetapi<1x/hari. - Serangan dapat
mengganggu aktiviti dan tidur
>2 kali sebulan
- VEP1 80% nilai prediksi APE 80% nilai terbaik.
- Variabiliti APE 20-30%
Persisten sedang Harian APE 60-80%
- Gejala setiap hari - Serangan mengganggu
aktiviti dan tidur. - Membutuhkan 80% nilai terbaik. - Variabiliti
APE>30%.
Persisten berat Kontinyu APE
- Gejala terus menerus - Sering kambuh - Aktiviti fisik terbatas
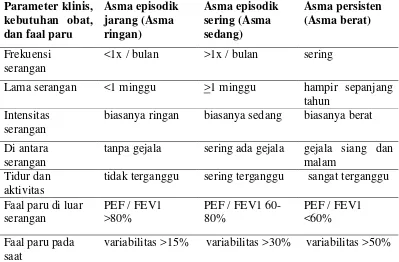
Konsensus Internasional III juga membagi asma anak berdasarkan keadaan
klinis menjadi 3 yaitu asma episodik jarang (asma ringan) yang meliputi 75%
populasi anakasma, asma episodik sering (asma sedang) meliputi 20% populasi, dan
asma persisten (asma berat) meliputi 5% populasi (Warner, 1998). Konsensus
Nasional juga membagi asma anak menjadi 3 derajat penyakit seperti halnya
Konsensus Internasional, tapi dengan kriteria yang lebih lengkap
seperti dapat dilihat dalam tabel berikut ini.
Tabel 2.2. Pembagian derajat penyakit asma pada anak
Parameter klinis,
Lama serangan <1 minggu >1 minggu hampir sepanjang tahun
Intensitas serangan
biasanya ringan biasanya sedang biasanya berat
Di antara serangan
tanpa gejala sering ada gejala gejala siang dan malam
Tidur dan aktivitas
tidak terganggu sering terganggu sangat terganggu
Faal paru di luar
Faal paru pada saat
variabilitas >15% variabilitas >30% variabilitas >50%
Sumber : Konsensus Nasional Asma Anak (IDAI, 2000)
2.8 Penatalaksanaan asma
Tujuan penatalaksanaan asma adalah untuk mencapai asma terkontrol agar
memiliki kualitas hidup baik yang tidak mengganggu aktivitas dan mencegah
kematian saat serangan.Pada serangan asma, tujuan tatalaksananya adalah untuk:
b. Mengurangi hipoksemia
c. Mengembalikan fungsi paru ke keadaan normal secepatnya
d. Rencana tatalaksana untuk mencegah kekambuhan
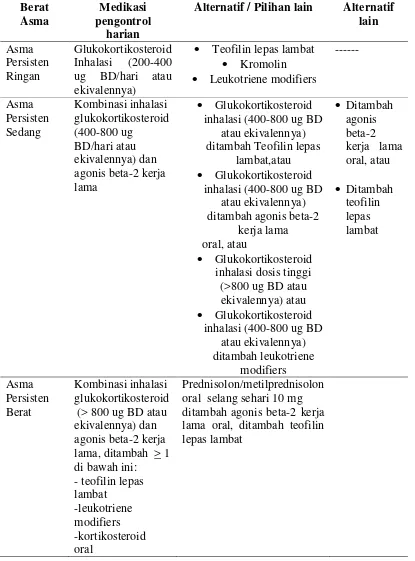
Tabel 2.3 Pengobatan sesuai berat asma Berat
Asma
Medikasi pengontrol
harian
Alternatif / Pilihan lain Alternatif lain ug BD/hari atau ekivalennya)
• Teofilin lepas lambat
• Kromolin
• Leukotriene modifiers
---
Asma Persisten Sedang
Kombinasi inhalasi glukokortikosteroid (400-800 ug
BD/hari atau ekivalennya) dan agonis beta-2 kerja lama
• Glukokortikosteroid inhalasi (400-800 ug BD
atau ekivalennya) ditambah Teofilin lepas
lambat,atau
• Glukokortikosteroid inhalasi (400-800 ug BD
atau ekivalennya) ditambah agonis beta-2
kerja lama oral, atau
• Glukokortikosteroid inhalasi dosis tinggi (>800 ug BD atau ekivalennya) atau
• Glukokortikosteroid inhalasi (400-800 ug BD
atau ekivalennya)
Sumber : Perhimpunan Dokter Paru Indonesia, Asma Pedoman & Penatalaksanaan di Indonesia, 2003
Penatalaksaan asma ini dikutip berdasarkan GINA (2012), yang
mengklasifikasikan pengobatan asma menjadi dua yaitu sebagai obat kontrol asma
(controllers) dan obat pelega asma (reliever).
Obat pengontrol adalah obat asma yang digunakan setiap hari dalam jangka
waktu panjang pada asma persisten untuk mencegah asma menjadi semakin parah
dan mempertahankan asma menjadi terkontrol melalui interaksi dengan proses
inflamasi. Sebagai berikut adalah jenis-jenis obat pengontrol :
a. Kortikosteroid inhalasi
Kortikosteroid inhalasi mempunyai efek anti-inflamasi terhadap sel dan
jaringan spesifik. Kortikosteroid yang masuk secara langsung dan diabsopsi di paru
akan berikatan dengan reseptornya, menghambat sintesis sitokin proinflamasi, dan
menurunkan jumlah sel T limfosit, sel dendrit, eosinofil juga sel mast. Penggunaan
kortikosteroid inhalasi menunjukkan perbaikan fungsi paru, menurunkan
hiperesponsif bronkus, menurunkan eksaserbasi asma dalam kunjungan gawat
darurat (Raissy, et al., 2013). Kepatuhan menggunakan obat ini menurunkan angka
kesakitan dan kematian akibat asma dengan perkiraan 21% penurunan resiko
kematian akibat serangan asma (Sloan, et al., 2013).
Efek samping yang mungkin pada penggunaan kortikosteroid inhalasi lebih
minimal daripada kortikosteroid sistemik. Hal ini bergantung pada dosis, potensi
bioavailabiliti, metabolisme hati, dan waktu paruhnya. Obat inhalasi kortikosteroid
dosis tinggi yang digunakan jangka panjang bisa menimbulkan efek sistemik seperti
purpura, supresi adrenal dan penurunan densitas tulang. Namun, dengan
bioavailabiliti. Selain itu, spacer juga membantu untuk mengurangi efek samping
lokal seperti kandidiasis orofaring, disfonia, dan batuk akibat iritasi saluran napas
atas.
b. Kortikosteroid sistemik
Penggunaan kortikosteroid jangka lama lebih direkomendasikan secara
inhalasi daripada sistemik akibat efek samping pemberian sistemik lebih serius.
Namun, pemberian sistemik dapat diberikan pada penderita asma persisten berat
yang tidak terkontrol. Penggunaan sistemik secara oral lebih dianjurkan dari
parenteral (intramuskular, intravena, subkutan) karena pertimbangan waktu paruh
oral lebih singkat dan efek samping yang muncul lebih sedikit.
c. Agonis beta-2 kerja lama (Long-acting β2-agonist)
Mekanisme kerja obat beta-2 agonis yaitu melalui reseptor β2 yang
mengakibatkan relaksasi otot polos bronkus. Formoterol dan salmeterol termasuk
dalam golongan LABA ini, kedua obat itu memiliki lama kerja obat >12 jam.
Namun, obat golongan LABA sebaiknya tidak digunakan sebagai monoterapi jangka
panjang karena tidak mempengaruhi respon inflamasinya justru meningkatkan angka
kesakitan dan kematian. LABA dikombinasi dengan kortikosteroid inhalasi telah
terbukti sangat efektif dalam mengurangi gejala asma dan eksaserbasi dengan
menunjukkan hasil fungsi paru yang lebih baik. Kombinasi LABA dan
kortikosteroid inlamasi hanya direkomendasikan untuk pasien yang gagal mencapai
asma terkontrol dengan kortikosteroid dosis rendah medium.
d. Kromolin: sodium kromoglikat dan sodium nedokromil
Kromolin dan nedokromil merupakan obat alternatif dalam pengobatan asma
obat anti-inflamasi. Obat ini memblok kanal klorida dan modulasi pelepasan
mediator sel mast dan eosinofil (NHLBI, 2007). Kromolin juga bisa menghambat
reaksi asma fase cepat dan fase lambat, meskipun permulaan percobaan obat ini
hanya berperan pada sel mast untuk mensupresi pengeluaran histamin, ternyata
dapat menghambat generasi sitokin juga (Yazid, et al., 2013).
e. Metilxantin
Teofilin merupakan derivat xantin. Efek terpenting xantin ialah relaksasi otot
polos bronkus, terutama bila otot bronkus dalam keadaan konstriksi. Efek
bronkodilatasi teofilin disebabkan oleh antagonisme terhadap reseptor adenosin
maupun inhibisi PDE (fosfodiesterase). Adenosin dapat menyebabkan
bronkokonstriksi pada pasien asma dan memperkuat penglepasan mediator dari sel
mast. Oleh karena teofilin merupakan antagonis kompetitif reseptor adenosin, maka
hal ini yang mengatasi bronkokonstriksi pasien asma. Selain itu, penghambatan PDE
mencegah pemecahan cAMP dan cGMP sampai terjadi akumulasi cAMP dan cGMP
dalam sel yang mengakibatkan relaksasi otot polos termasuk otot polos bronkus
(Louisa, 2011).
Telah dilakukan berbagai penelitian bahwa teofilin efektif sebagai kontrol
gejala dan perbaikan terhadap fungsi paru, sehingga teofilin atau aminofilin lepas
lambat dapat digunakan sebagai pengontrol. Kombinasi kortikosteroid dengan
teofilin sebagai alternatif menunjukkan perbaikan fungsi paru namun teofilin tidak
lebih efektif dari inhalasi beta-2 agonis.
f. Leukotriene modifiers
Mekanisme kerja obat ini adalah menghambat reseptor cysteinyl-leukotriene
arakidonat. Asam arakidonat dipecah fosfolipase A2 menjadi arakidonat bebas.
Enzim 5-lipoksigenase ini selanjutnya mengkonversi asam arakidonat bebas menjadi
leukotrin A4 dan akhirnya akan diubah menjadi leukotrin C4, D4, E4. Leukotrin
yang sudah terbentuk berikatan dengan reseptornya yaitu CysLT1 yang ditemukan
pada eosinofil, monosit, sel-sel otot polos saluran napas, neutrofil, sel B, sel plasma,
dan makrofag jaringan. Dari mekanisme di atas, terlihat bahwa leukotrin dianggap
sebagai mediator inflamasi yang mampu mengaktivasi eosinofil, meningkatkan
permeabilitas mikrovaskuler, sekresi mukus, proliferasi dan penyempitan otot polos,
serta diduga efek bronkokonstriksi yang disebabkan oleh leukotrin lebih besar
daripada efek oleh histamin (Scichilone, 2013).
Prinsip kerja obat pelega (relievers) adalah sebagai bronkodilator untuk
membantu mengatasi bronkokonstriksi jalan napas dan gelaja yang menyertainya
seperti sesak, mengi, batuk, dan dada terasa berat.
a. Short-acting β2 agonis (SABA)
SABA merupakan obat yang paling efektif mengatasi bronkospasme saat
eksaserbasi asma akut dan juga dapat mencegah exercice-induced asthma. Golongan
SABA dapat diberikan secara inhalasi, oral, atau parenteral. Namun pemberian yang
lebih direkomendasikan adalah dengan inhalasi karena mempertimbangkan kerja
obat yang cepat juga efek samping yang minimal. SABA memiliki mekanisme sama
seperti obat β2 agonis lain yaitu dengan merelaksasi jalan napas, meningkatkan
pembersihan mukosilier, menurunkan permiabilitas vaskuler, dan memodulasi
penglepasan mediator dari sel mast dan eosinofil. Yang termasuk obat golongan
SABA adalah salbutamol, levalbuterol, biltolterol, pirbuterol, isoproterol,
b. Antikolinergik
Obat golongan ini berupa ipatropium dan oxitropium bromida. Mekanisme
kerja obat golongan ini adalah sebagai bronkodilatasi dengan kompetitif
menghambat reseptor muskarinik kolinergik, menurunkan tonus intrinsik vagus,
blokade reflex bronkokonstriksi akibat zat iritan atau reflux esofagus, dan
menurunkan sekresi mukus. Pemberian secara inhalasi bronkodilator antikolinergik
ini kurang efektif jika dibandingkan dengan SABA. Namun, Obat ini dapat
diberikan pada pasien yang tidak respon terhadap SABA atau sebagai alternatif pada
penderita yang memilik efek samping seperti takikardi, aritmia, tremor dengan
pemakaian SABA.
c. Metilxantin
Pemberian teofilin dapat dipertimbangkan karena efek bronkodilatasinya
akibat inhibisi aktivitas PDE untuk mengatasi gejala asma. Tetapi efek
bronkodilatasinya lebih lemah dari short-acting beta-2 agonis. Penambahan teofilin
kerja singkat dengan obat golongan SABA tidak memperkuat respon bronkodilatasi
namun dapat bermanfaat untuk respiratory drive. Pemberian teofilin kerja singkat
tidak dianjurkan pada pasien yang sudah mendapat terapi teofilin lepas lambat