TINJAUAN PUSTAKA
A. Pengkajian
1. Asuhan Keperawatan Pad Pasien Tuberculosis Paru
Kasus yang ditemukan diwilayah Padamara yang tercatat di Puskesmas Padamara dengan kasus penderita Tuberkulosis Paru mengalami peningkatan dari tahun 2016-2017 yaitu 3,7% menjadi 4,22% kasus, hal ini menunjukan bahwa kasus yang ditemukan masih jauh dari angka seharusnnya 76 kasus sehingga upaya penemuan kasus TB paru perlu ditingkatkan untuk menekan penyebaran penyakit ini. Rata – rata penduduk dikecamatan Padamara jika sakit berobat ke sarana kesehatan seperti PKMD, dan puskesmas. Rata – rata tingkat pendidikan lansia dikecamatan Padamara bersekolah hingga tingkatan sekolah dasar (SD) sehingga pengetahuan tentang kesehatan sangat kurang.
a. Wawancara b. Riwayat kesehatan c. Pemeriksaan fisik d. Mengumpulkan data 1. Aktivitas / Istirahat
Gejala : kelelahan umum, nafas pendek, kesulitan tidur pada malam hari
Gejala : faktor stress lama, masalah keuangan, tak ada harapan Tanda : ansietas, ketakutan, mudah terangsang
3. Makanan
Gejala : kehilangan nafsu makan, tidak daapat mencerna, penurunan berat badan
Tanda : turgor kulit buruk, kulit kering 4. Nyeri/ kenyamanan
Gejala : nyeri dada meningkat karena batuk berulang Tanda : perilaku distraksi, gelisah
5. Pernafasan
Gejala : batuk, nafas pendek
Tanda : peningkatan frekuensi pernafasan, sputum : hijau,kuning atau bercak darah
6. Interaksi sosial
Gejala : perasaan asolasi/penolakan karena penyakit menular, perubahan pola biasa dalam bertanggung jawab
B. Diagnosa
1) ketidakefektifan bersihan jalan nafas (00031) Domain : 11
Kelas : 2
Batasan karakteristik : batuk yang tidak efektif, sputum dalam jumlah yang berlebihan, perubahan pola nafas, dispne, perubahan frekuensi napas.
Faktor yang berhubungan : penyakit paru obstruksi kronis, sekresi yang tertahan, spasme jalan napas, adanya jalan napas buatan, eksudat dalam alveoli.
2) Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh (00002) Domain : 2
Kelas : 1
Definisi : Asupan nutrisi tidak cukup untuk memenuhi kebutuhan metabolik (NANDA, 2015-1017)
Batasan karakteristik: kurang minat pada makanan, gangguan sensasi rasa, penurunan berat badan dengan asupan makanan adekuat, kelemhan otot pengunyah, kelemahan otot menelan, ketidak mampuan memakan makanan
Faktor yang berhubungan : ketidakmampuan mencerna makanan, kurang asupan makanan, ketidakmampuan makan, faktor biologis, faktor ekonomi
3) Resiko infeksi (00004) Domain : 11
Kelas : 1
Batasan karakteristik: kurang pengetahuan untuk menghindari pemajanan patogen, penyakit kronis(misal TB)
C. Perencanaan
1) Ketidakefektifan bersihan jalan nafas
Tujuan : setelah dilakukan tindakan keperawatan diharapkan
Indikator Awal Akhir
Batuk 3 5
Dispnea dengan aktivitas
ringan
3 5
Sputum 3 5
Keterangan:
1.Sangat berat 2.Berat 3.Cukup 4.Ringan 5.Tidak ada
Intervensi : penghisapan lendir pada jalan nafas, pengaturan posisi,
pengurangan kecemasan, monitor ttv
1) Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh Tujuan : setelah dilakukan tindakan keperawatan diharapkan
Asupan gizi 3 5
intervensi : berikan pilihan makanan sambil menawarkan bimbingan terhadap pilihan makanan yang sehat, tawarkan makanan ringan padat gizi, pastikan
2) Resiko infeksi
Tujuan: setelah dilakukan tindakan keperawatan diharapkan
Indikator Awal Akhir
5. tidak ada
Intervensi: Dorong batuk dan bernafas dalam yang tepat, anjurkan pasien dan keluarga mengenai bagaimana menghindari infeksi, anjurkan pasien mengenai teknik mencuci tangan
D. Batuk Efektif 2. Pengertian
Batuk efektif adalah suatu metode batuk dengan benar, dimana klien dapat menghemat energi sehingga tidak mudah lelah mengeluarkan dahak secara maksimal. Namun dibandingkan dengan batuk biasa yang bersifat refleks tubuh terhadap masuknya benda asing dalam saluran pernafasan, batuk efektif dilakukan dengan melalui gerakan yang terencana atau dilatihkan terlebih dahulu. Dengan batuk efektif, maka berbagai penghalang yang menghambat atau menutup saluran pernafasan dapat dihilangkan. Batuk merupakan gerakan refleks yang bersifat reaktif terhadap masuknya benda asing dalam saluran pernafasan. Gerakan ini terjadi atau dilakukan tubuh sebagai mekanisme alamiah terutama untuk melindungi paru-paru. Gerakan ini pula yang kemudian dimanfaatkan kalangan medis sebagai terapi untuk menghilangkan sputum/dahak yang menyumbat saluran pernafasan. (Apriyadi, 2013)
E. Tujuan
tuberculosis paru tidak harus mengeluarkan banyak tenaga untuk mengeluarkan secret
F. TUBERCULOSIS PARU
Jenis penyakit infeksius yang menyerang paru-paru, ditandai dengan pembentukan granuloma dan timbullnya nekrosis jaringan. Penyakit ini bersifat menahun dan bisa menular dari sipenderita ke orang lainya. (Santa dkk, 2009)
Suatu penyakit menular langsung yang disebabkan oleh kuman Mycobakterium tuberculosis. Mayoritas kuman TB akan menyerang paru, akan tetapi kuman TB juga menyerang organ tubuh lainya. (Depkes, 2007)
Penyakit infeksius yang menyeraang paru. Agen infeksiusnya adalah Mycobacterium tuberculosis yang merupakan batang aerobik yang tahan asam, tumbuhnya lambat dan ultraviolet kebagian tubuh lainya seperti tulang, ginjal, dan nodus limfe. (Brunner & Suddarth, 2001)
G. Etiologidan Patogenesis
Etiologi penyebab tuberculosis paru adalah kuman tahan asam Mycbacterium Tuberculosis, sangat jarang oleh M. Bovis dan M. Atipik.
banyaknya kuman yang dikeluarkan dari parunya. Dalam BTA positif pada penderita TB semakin tinggi derajat pemeriksaan dahak maka semakin infeksius penderita tersebut begitu pula dengan sebaliknya. (Manalu, 2010)
Infeksi primer terjadi saat seseorang terpapaar pertama kali dengaan kuman TB. Droplet yang terhirup sangat kecil ukuranya sehingga dapat melewati sistem pertahanan mukosiler bronkus dan terus berjalan sehingga sampai di alveolus dan menetap disana. Infeksi dimulai saat kuman TB berhasil berkembang biak dengan cara pembelahann diri di paru, yang mmengakibatkan peradangan di dalam paru. Saluran limfe akan membawa kuman TB ke kelenjar limfe disekitar hilus paru, dan ini disebut sebagai kompleks primer. Waktu antara terjadinya infeksi sampai pembentukan kompleks primer adalah sekitar 4-6 minggu. Adanya infeksi dapat dibuktikan dengan terjadinya perubahan reaksi tuberkulin dari negatif menjadi positif.
Kelanjutan setelah infeksi primer tergantung dari banyaknya kuman yang masuk dan besarnya respon daya tahan tubuh tersebut dapat menghentikan perkembangan kuman, akibatnya dalam beberapa bulan, yang bersangkutan akan menjadi penderita TB. Masa inkubasi yaitu waktu yang diperlukan mulai terinfeksi sampai menjadi sakit diperkirakan sekitar 6 bulan.
Menyebar dengan cara :
2) Penyebaran secara hematogen dan limfogen, penyebaran ini berkaitan dengan daya tahan tubuh, jumlah dan virulensi kuman. Sarang yang ditimbulkan dapat sembuh secara spontan, akan tetapi bila tidak terdapat imuniti yang adekuat, penyebaran ini akan menimbulkan keadaan cukup gawat. Penyebaran ini juga dapat menimbulkan tuberkulosis pada alat tubuh lainya misalnya tulang, ginjal, genitalia dan sebagainya.
Tuberkulosis post primer, akan muncul bertahun-tahun kemudian setelah tuberkulosis primer, biasanya terjadi pada usia 15-40 tahun. Tuberkulosis post primer dimulai dengan serangan dini yang umumnya terletak di sigmen apikal lobus superior maupun lobus inferior. Serangan dini ini awalnya berbentuk suatu sarang pneumoni kecil. Sarang peumoni ini akan mengikuti jalan :
1) Diresopsi kembali dan sembuh tanpa meninggalkan cacat
2) Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan penyerbukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk perkapuran. Sarang tersebut akan menjadi aktiv kembali dengan membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukan keluar
keluar. Kaviti awalnya berdinding tipis kemudian dindingnya akan menjadi tebal (kaviti sklerotik) (Werdhani, 2010)
H. Cara Penularan
Sumber penularan adalah pasien TB BTA positif. Pada waktu batuk atau bersin pasien menyebarkan kuman ke udara dalam bentuk percikan dahak(droplet nuklei). Sekali batuk dapat menghasilkan sekitar 3000 percikan dahak. Umumnya penularan terjadi dalam ruangan dimana percikan dahak berada dalam waktu yang lama. Ventilasi dapat mengurangi jumlah percikan, sementara sinar matahari langsung dapat membunuh kuman. Percikan dapat bertahan selama beberapa jam dalam keadaan gelap dan lembab. Daya faktor memungkinkan seseorang terkena kuman TB ditentukan oleh konsentrasi percikan dan lamanya menghirup udara tersebut.
I. PATHWAY
Mycobacterium Tuberculosis
Airbone / saluran inhalasi
Saluran pernfasan
Saluran pernafasan atas Saluran pernafasan bawah
Peradangan bronkus Alveolus
Sumber : Price & Wilson (2005) dan Doengoes (2000)
J. MANIFESTASI KLINIK
Tanda dan gejala tuberculosis menurut Perhimpunan Dokter Penyakit Dalam (2006) antara lain :
1. Demam
suhu tubuh Perubahan
Umumnya subfebris, kadang-kadang 40-41ºC, keadaan ini sangat dipengaruhi oleh daya tahan tubuh pasien dan berat ringanya infeksi kuman tuberculosis yaang masuk.
2. Batuk
Terjadi karena adanya iritasi pada bronkus. Batuk ini diperlukan untuk membuang produk radang. Sifat batuk dimulai daai batuk kering( non produktif). Keadaan setelah timbul peradangan menjadi produktif (menghasilkan sputum atau dahak). Keadaan yang lanjut berupa batuk darah karena dapat pembuluh darah yang cepat. Kebanyakan batuk darah pada TBC terjadi pada dinding bronkus. 3. Sesak nafas
Pada gejala awal penyakit ringan belum dirasakan sesak nafas, sesak nafas akan ditemukan pada penyakit yang sudah lanjut dimana infiltrasinya sudah setengah bagian paru-paru.
4. Nyeri dada
Gejala ini dapat ditemukan bila infitrasi radang sudah sampai pada pleura, sehingga menimbulkan pleuritis, akan tetapi gejala ini jarang ditemukan.
5. Malaise
K. PEMERIKSAAN PENUNJANG
1. Sputum : pasif mycobacterium tuberculosis
2. Foto thorax : menunjukan infiltrasi kultur lesi awal pada area paru atas 3. Laboratorium darah rutin (LED) normal atau meningkat, limfositosis 4. Tes kulit (PPD, mantoux ,potongan volumer) : menunjukan infeksi
masa lalu dan adanya anti body tetapi tidak secara berarti menunjukan penyakit berarti
L. KOMPLIKASI
1) Gangguan mata, ciri mata yang sudah terinfeksi TB biasanya berwarna kemerahan, mengalami iritasi dan pembengkakan retina serta bagian lainya.
2) Kerusakan hati dan ginjal
Hati dan ginjal dapat berfungasi untuk menyaring kotoran yang ada di aliran darah. Fungi ini akan mengalami kegagalan apabila kedua organ tersebut terinfeksi oleh kuman TB
3) Kerusakan jantung jaringan yang ada disekitar jantung juga dapat terinfeksi oleh kuman TB, akibatnya bisa terjadi peradangan dan penumpukan cairan yang membuat jantung menjadi tidak efektif dalam memompa darah dan akibatnya bisa sangat fatal
5) Keruskan tulang dan sendi nyeri tulang punggung dan kerusakan sendi bisa terjadi ketika infeksi kuman TB menyebar dari paru-paru kejaringan tulang.
M. PENGOBATAN
Tuberculosis Paru diobati terutama dengan agens kometerapi (agen anti
Tuberculosis) selama periode 6 sampai 12 bulan. 5 medikasi garis depan
digunakan :
1) Isonasid (INH)
2) Rifampin (RIF)
3) Streomisin (SM)
4) Etambutol (EMB)
5) Pirazinmid (PZA)
Tuberculosis yang resisten terhadap obat-obaatan terus menjadi isu yang
berkembang diseluruh dunia, insiden dari resisten banyak obat telah menciptakan
taantangaan baru. Beberapa jenis obat harus dipertimbangkan ketikaa
merencanakan terapi efektif.(Mitchison, 2005)
Resisten obat primer adalah resisten terhadap satu agen anti Tuberculosis
garis depan pada individu yang sebelumnyamendaapatkan pengobatan. Resisten
menjalani terapi. Resisten banyak obat resisten terhadap 2 agen,yaitu INH dan
RIF.
Pengobatan yaang direkomendasikan bagi kasus Tuberkulosis paru yang
baru didiagnosa adalah regimen pengobatan beragam, termasuk INH, RIF, dan
PZA selama 4 bulan dengan INH dan RIF dilanjutkan untuk tambahan dua bulan
(totalnya 6 bulan).
Pada awalnya Etambutol dan streptomisin mungkin disertakaan dalam
terapi awal sampai pemeriksaan resisten obat didapatkan. Regimen pengobatan
bagaimanapun tetap dilanjutkan selamaa 12 bulan. Pasien akkaan
dipertimbangkan noninfeksius setelah menjalani 2 sampai 3 minggu terapi obat
kontinue.
Isoniasid (INH) mungkin digunakan sebagai tindakan preventif bagi
mereka yang diketahui beresiko terhadap penyakit signifikan. Untuk
meminimalkna efek samping, dapat diberikan pridoksin (vitamin B6).
Enzim-enzim hepar, nitrogen urea darah (BUN), dan kreatinin dipantau setiap bulan.
Hasil pemeriksaan kultur sputum dipantau terhadap basil tahan asam (BTA)
untuk mengevaluasi efektifitas pengobatan dan kepatuhan pasien terhadap terapi.
Dengan promosi kesehatan sebgai salah satu pencegahan tuberkulosis paling
efektif, walaupun hanya mengandung pengukuran tujuan umum dan
mempertahankan standar kesehatan sebelumnya yang sudah sesuai.
Proteksi spesifik dengan tujuan pencegahan tuberkulosis paru yang
meliputi Imunisasi Aktif,yaitu melalui vaksinisasi BCG secara nasional
dan internasional pada daerah dengan angka kejadian tinggi dan penderita
atau beresiko tinggi dengan nilai proteksi yang tidak absolut dan
tergantung Host tambahan dan lingkungan. Kemudian Chemoprophylaxis
yaitu obat anti TBC yang dinilai terbukti ketika kontak dijalankan dan tetap
harus dikombinasikan dengan pasteurisasi produk ternak. Dan
pengontrolan Faktor Predisposisi yang mengacu pada pencegahan dan
pengobatan diabetes,malnutrisi, sakit kronis dan mental.
2. Pencegahan Sekunder
Dengan diagnosis dan pengobatan secara dini sebagaai dasar
pengontrolan kasus Tuberkulosis yang timbul dengan 3 komponen utama,
yaitu : Agent, Host, dan Lingkungan.
Kontrol pasien dengan deteksi dini penting untuk kesehatan aplikasi
modern kemoterapi spesifik, walau terasa berat dari finansial, materi maupun
tenaga. Metode tidak langsung dilakukan dengan indikator penderita yang
terinfeksi tuberkulosis sebagai pusat, sehingga pengobatan dini dapat
diberikan. Selain itu pengetahuan tentang resistensi obat dan gejala infeksi
juga penting untuk seleksi dari petunjuk yang paling efektif.
Langkah kontrol kejadian kontak adalah untuk memutuskan rantai
infeksi tuberkulosis, dengan imunisasi TBC negatif dan Chemoprophylaxis
penyakit, desinfektan dan cermat mengungkapkan investigasi epidemiologi,
sehingga ditemukan bahwa kontaminasi lingkungan memegang peranan
terhadap epidemi TBC. Melalui usaha pembatasan ketidakmampuan untuk
membatasi kasus baru harus dilanjutkan dengan istirahat dan menghindari
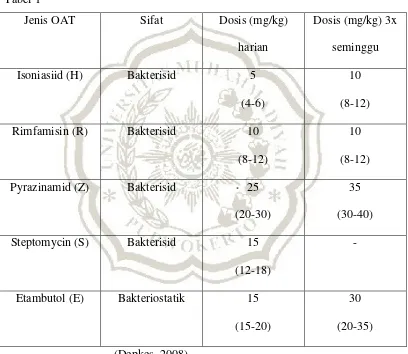
tekanan psikis. Isoniasiid (H) Bakterisid 5
(4-6)
10 (8-12) Rimfamisin (R) Bakterisid 10
(8-12)
10 (8-12) Pyrazinamid (Z) Bakterisid 25
(20-30)
35 (30-40) Steptomycin (S) Bakterisid 15
(12-18)
-
Etambutol (E) Bakteriostatik 15 (15-20)
N. PRINSIP PENGOBATAN
Pengobatan TB paru menurut Depkes RI (2002) dilakukan dengan prinsip:
1) OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat dalam jumlah cukup dan dosis tepat sesaui kategori pengobatan
2) Unjuk menjamin kepatuhan pasien menelan obat dilakukan pengawasan langsung oleh seorang Pengawas Menelan Obat (PMO) 3) Pengobatan TB paru dilakukan dengan 2 tahap, yaitu tahap awal
(intensif) dan lanjutan
Pengobatan TB paru dalam jangkaa waktu tertentu dapat menimbulkan efek samping baik yang bersifat ringan maupun yang berat
Tabel 2
Efek samping penyebab penatalaksanaan Tidak nafsu makan Rifampicin Semua OAT diminum
malam sebelum tidur Nyeri sendi Pyrazinamid Beri aspirin
Kesemutan INH Beri vitamin B6
Gatal dan kemerahan Semua jenis OAT Ikuti petunjuk pelaksanaan dibawah
Tuli Streptomisin Streptomisin
pengelihatan (Depkes,2008)