BAB II
TINJAUAN PUSTAKA
A. Tinjauan Medis Ketuban Pecah Dini 1. Pengertian ketuban pecah dini
Sampai saat ini masih banyak orang awam tidak mengetahui tentang Ketuban Pecah Dini atau yang lebih sering disebut dengan KPD. Banyak penulis berpendapat tentang KPD diantaranya adalah menurut Sujiyatini, Muflidah, dan Hidayat (2009) bahwa KPD adalah pecahnya ketuban sebelum waktunya melahirkan.
Menurut Caughey, Julian, Robinson, dan Errol (2008) KPD adalah pecahnya selaput janin sebelum terjadi persalinan dengan tidak melihat berapa usia kehamilan.
Menurut Achadiat (2004) KPD adalah ketuban pecah pada kehamilan yang telah valiable dan tidak diikuti persalinan setelah 6 jam.
Menurut Saefuddin (2002) KPD adalah pecahnya selaput ketuban yang terjadi sebelum kehamilan 37 minggu maupun kehamilan aterm. 2. Predisposisi dan etiologi ketuban pecah dini
Menurut Nugroho (2010) penyebab KPD belum diketahui dan ditentukan secara pasti. Ada kemungkinan terjadinya KPD berhubungan dengan banyak faktor. Sujiyatini, Muflidah, dan hidayat (2009) berpendapat bahwa faktor yang berhubungan dengan terjadinya KPD yang pertama adalah infeksi yang terjadi pada selaput ketuban maupun
infeksi dari vagina yang merambat keatas. Faktor kedua adalah serviks inkompeten yaitu kondisi serviks yang kurang lentur sehingga tidak mampu menahan kehamilan. Faktor yang ketiga adalah tekanan intrauterin yang meningakat. Peningkatan tekanan intra uterin dapat disebabkan oleh trauma fisik seperti hubungan seksual, pemeriksaan dalam maupun amniosintesis, faktor keempat adalah ketegangan rahim yang berlebihan yang dapat disebabkan karena hidramnion atau kehamilan ganda. faktor lain yang dapat menyebabkan KPD adalah ketidaksesuaian panggul dengan kepala bayi, kehamilan multigravida dan kurang gizi terutama dari tembaga dan vitamin c. Menurut Nugroho (2010) salah satu faktor yang dapat menyebabkan KPD adalah kekurangan vitamin c. Tetapi pendapat tentang vitamin c tidak sesuai dengan penelitian yang dilakukan oleh Spinnato (2008) yang menjelaskan bahwa vitamin C dan vitamin E yang diminum oleh ibu selama
kehamilan tidak berpengaruh terhadap kejadian KPD. Caughey, Julian, Robinson, dan Errol (2008) menjelaskan bahwa faktor yang menyebabkan KPD adalah hubungan seksual, pemeriksaan dengan spekulum, aktifitas fisik, dan jumlah kehamilan.
3. Patofisiologi ketuban pecah dini
daya tahan ketuban dipercepat dengan adanya infeksi yang mengeluarkan enzim yaitu ensim proteolotik dan kolagenase yang diikuti oleh ketuban pecah spontan.
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) menjelaskan bahwa KPD biasanya terjadi karena berkurangnya kekuatan membran dan peningkatan tekanan intra unterine ataupun karena sebab keduanya . Kemungkinan tekanan intrauterine yang kuat adalah penyebab dari KPD dan selaput ketuban yang tidak kuat dikarenakan kurangnya jaringan ikat dan vaskularisasi akan mudah pecah dengan mengeluarkan air ketuban. Hubungan serviks inkompeten dengan kejadian KPD adalah bahwa cervik yang inkompeten adalah leher rahim yang tidak mempunyai kelenturan, sehingga tidak kuat menahan kehamilan.
Selain karena infeksi dan tekanan intra uterin yang kuat, hubungan sexual pada kehamilam tua berpengaruh terhadap terjadinya KPD karena pengaruh prostaglandin yang terdapat dalam sperma dapat menimbulkan kontraksi, tetapi bisa juga karena faktor trauma saat hubungan seksual. Pada kehamilan ganda dapat menyebabkan KPD karena uterus meregang berlebihan yang disebabkan oleh besarnya janin, dua plasenta dan jumlah air ketuban yang lebih banyak (Oxorn, 2003).
4. Tanda dan gejala ketuban pecah dini
vagina. Menurut Menurut Kasdu (2005) ketuban yang pecah ditandai dengan adanya air yang mengalir dari vagina yang tidak bisa dibendung lagi.
Untuk membedakan antara air ketuban dengan air seni dapat diketahui dari bentuk dan warnanya. Biasanya, air seni berwarna kekuning-kuningan dan bening, sedangkan air ketuban keruh dan bercampur dengan lanugo (rambut halus dari janin) dan mengandung fernik kaseosa (lemak pada kulit janin). Sebagai informasi cairan ketuban adalah cairan putih jernih agak keruh kadang-kadang mengandung gumpalan halus lemak dan berbau amis dan akan berubah warna jika diperiksa dengan kertas lakmus ( Huliana, 2006).
Menurut Kasdu (2005) jika kebocoran kulit ketuban tidak disadari oleh ibu maka sedikit demi sedikit air ketuban akan habis dan jika air ketuban habis maka dapat menimbulkan rasa sakit ketika janin bergerak karena janin langsung berhubungan dengan uterus.
5. Pemeriksaan penunjang ketuban pecah dini
Pemeriksaan penunjang yang digunakan untuk mendeteksi KPD adalah Tes lakmus/nitrazin (jika kertas lakmus merah berubah menjadi biru menunjukan adanya air ketuban). Selain dengan kertas lakmus dapat dilakukan dengan pemerikasaan Ultrasonografi (USG). Pemeriksaan ini dimaksudkan untuk melihat jumlah cairan ketuban dalam kavum uteri.
kesalahan pada penderita oligohidramnion. Walaupun pendekatan diagnosis KPD cukup banyak macam dan caranya, namun pada umumnya KPD sudah bisa terdiagnosis dengan anamnesa dan pemeriksaan sederhana.
Menurut Caughey, Julian, Robinson, dan Errol (2008) pada tahun 2008 telah ditemukan satu tes diagnostik yang baik di Amerika Serikat dan luar negeri yang baru saja disetujui di Amerika Serikat oleh Food and Drug Administration (FDA) untuk diagnosis adalah PROM-ROM AmniSure tes (AmniSure International LLC, Cambridge, MA). Tes ini mengidentifikasi jumlah jejak PAMG-1, 34-kDa plasenta glikoprotein yang banyak terdapat dalam cairan ketuban (2000-25,000 ng / mL), tetapi didalam darah ibu konsentrasinya lebih sedikit yaitu (5-25 ng / mL). Protein dalam konsentrasi yang lebih rendah terdapat di cervicovaginal sekresi dalam KPD adalah (0,05-0,2 ng / mL) ,54-56 ini 1000 - 10.000 kali lipat perbedaan konsentrasi antara air ketuban dan sekresi cervicovaginal membuat PAMG-1 dapat digunakan untuk mendeteksi adanya KPD. Minimum ambang deteksi AmniSure immunoassay adalah 5 mg / mL, yang harus cukup sensitif untuk mendeteksi KPD dengan akurasi sekitar 99%.
6. Diagnosa klinis ketuban pecah dini
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) bahwa diagnosa KPD dapat ditegakan pertama dengan melakukan anamnesa. Dalam anamnese ibu dengan KPD biasanya didapatkan bahwa ibu merasa basah pada kemaluan atau juga dengan mengeluarkan cairan yang banyak dari jalan lahir atau yang sering disebut ngepyok. Cairan ketuban berbau khas dan yang perlu diperhatikan ketuban pecah terjadi sebeluma ada his, atau his belum teratur dan sudah keluar lendir darah atau belum. Cara yang kedua adalah dengan inspeksi dilihat tampak keluarnya cairan ketuban dari vagina. Cara yang ketiga adalah dengan cara pemeriksaan spekulum. Pemeriksaan KPD dengan spekulum akan tampak cairan dari orifisium uteri eksternum atau akan mengumpul pada fornik anterior. Dan cara yang keempat adalah dengan pemeriksaan dalam yang akan mendapatkan cairan dalam vagina dan selaput ketuban sudah tidak ada lagi.
Menurut Williams (2004) jumlah pemeriksaan dalam selama persalinan berhubungan dengan kejadian infeksi terutama pada KPD oleh karena itu periksa dalam dilakukan hanya jika informasi yang diperoleh bermanfaat.
7. Diagnosa banding ketuban pecah dini
8. Komplikasi ketuban pecah dini a. Komplikasi pada janin
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) komplikasi yang sering terjadi pada janin karena KPD adalah sindrom distres pernapasan dan prematuritas. Sindrom distres penapasan terjadi karena pada ibu dengan KPD mengalami oligohidramnion. Pendapat ini sesuai dengan pendapat dari Nugroho (2010) yang berpendapat bahwa komplikasi yang sering terjadi pada janin terutama sebelum usia kehamilan 37 minggu adalah sindrom distres pernapasan. Selain sindrom distres pernapasan komplikasi pada janin juga dapat terjadi prolap tali pusat dan kecacatan terutama pada KPD preterm.
b. Komplikasi pada ibu
mudah mengalami kerusakan (Achadiyat, 2004). 9. Morbiditas dan Mortalitas ketuban pecah dini
Menurut Caughey, Julian, Robinson, dan Errol (2008) persalinan prematur karena ketuban pecah dini dapat meningkatkan 4 kali lipat kematian bayi dan 3 kali peningkatan angka kesakitan bayi, yaitu sindrom gangguan pernapasan (RDS). RDS terjadi 10 % sampai 40% pada ibu dengan KPD dan 40-70 % dapat menimbulkan kematian pada bayi. KPD yang dapat menyebabkan infeksi intra anmion sebanyak 15-30% dan 3-20% dapat menimbulkan kematian bayi.
Infeksi dan prolap tali pusat memberikan kontribusi sebanyak 1- 2% pada kematian janin intrauterine (bayi lahir mati) setelah KPD. Komplikasi infeksi ketuban yang terjadi pada ibu dengan KPD adalah 13- 60 %.
Infeksi ketuban lebih banyak terjadi pada wanita dengan KPD yang masa latennya panjang, Oligohidramnion, dan pemeriksaan vagina yang berulang dan KPD pada usia kehamilan dini. Selain itu, karena lebih banyak terjadi kelainan letak pada KPD dengan kehamilan kurang bulan. 10.Prognosis ketuban pecah dini
Prognosis yang pertama di tentukan oleh faktor penatalaksanaan yang diberikan kepada ibu dengan KPD. Faktor kedua yang mempengaruhi prognosis dari KPD adalah tergantung dari komplikaasi-komplikasi yang timbul selama terjadinya KPD baik komplikaasi-komplikasi pada janin maupun komplikasi pada ibu. Selain dari penatalaksanaan dan komplikasi yang mungkin terjadi pada ibu dengan KPD, faktor lain yang menentukan prognosis KPD adalah umur dari kehamilan. Semakin muda umur kehamilan maka prognosis KPD terutama pada janin akan semakin buruk. Prognosis pada janin yaitu kelahiran prematur. Kelahiran prematur berhubungan dengan resiko kecacatan dan kematian janin.
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) hipolpasia paru adalah salah satu komplikasi yang mencapai angka 100% jika bayi lahir pada usia kehamilan 23 minggu.
11.Pencegahan dan penatalaksanaan ketuban pecah dini
Cara mencegah terjadinya KPD menurut Sujiyatini, Muflidah, dan Hidayat (2009) adalah ibu hamil sebaiknya mengurangi aktifitas, terutama pada akhir trimester kedua dan trimester ketiga kehamilanya.
Penatalaksaan KPD menurut Sujiyatini, Muflidah, dan Hidayat (2009) ada 2 macam yaitu penatalaksanaa pada KPD pada umur kehamilan < 37 minggu dan pada umur kehamilan > 37 minggu.
a. Penatalaksanaan pada kehamilan < 37 minggu
dan tidak dilakukan pemeriksaan dalam tujuanya adalah untuk mencegah terjadinya infeksi. Pasien dirawat dirumah sakit tidur dalam posisi trendelenberg. Pasien juga diberi obat tokolitik untuk menunda proses persalinan. Selain diberikan antibiotik dan tokolitik pasien dengan KPD juga diberikan kortikosteroid untuk mematangkan paru janin.
tiap 6 jam dan eritromycin 250 mg iv tiap 6 jam selama 48 jam diikuti oleh 250 mg amoxilin peroral tiap 8 jam dan eritromicin 250 mg selama 5 hari. Eritromicin 250 mg peroral tiap 6 jam untuk 10 hari asam amoxilin / klavulanit tidak digunakan karena meningkatkan necrotik enterokolitis pada bayi. Proses persalinan pada kehamilann 24-37 minggu menurut Krisnadi, Effendi, dan Pribadi (2009) adalah disesuaikan dengan resiko obsterik yang mungkin terjadi dan proses persalinan disamakan dengan proses persalinan aterm.
b. Penatalaksanaan pada kehamilan > 37 minggu
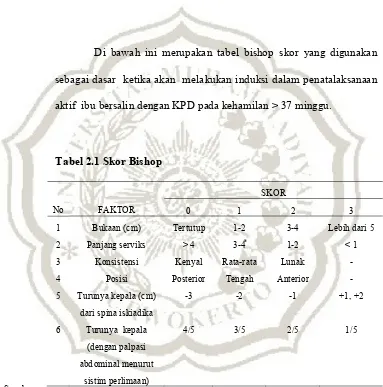
Di bawah ini merupakan tabel bishop skor yang digunakan sebagai dasar ketika akan melakukan induksi dalam penatalaksanaan aktif ibu bersalin dengan KPD pada kehamilan > 37 minggu.
Tabel 2.1 Skor Bishop
Sumber:
Saefuddin (2002)
B. Tinjauan Teori Asuhan Kebidanan 1. Teori manajemen varney
No FAKTOR
SKOR
0 1 2 3
1 Bukaan (cm) Tertutup 1-2 3-4 Lebih dari 5
2 Panjang serviks > 4 3-4 1-2 < 1
3 Konsistensi Kenyal Rata-rata Lunak -
4 Posisi Posterior Tengah Anterior -
5 Turunya kepala (cm) dari spina iskiadika
-3 -2 -1 +1, +2
6 Turunya kepala (dengan palpasi abdominal menurut
sistim perlimaan)
Proses manajemen Varney terdiri dari 7 langkah yang berurutan dimana setiap langkah disempurnakan secara periodik. Proses dimulai dengan pengumpulan data dasar berakhir dengan evaluasi. Ketujuh langkah tersebut membentuk kerangka lengkap yang dapat dipecah menjadi langkah-langkah tertentu dan ini bisa berubah sesuai dengan bagaimana keadaan pasien. Ketujuh langkah tersebut adalah sebagai berikut :
a. Langkah I : Pengumpulan Data dasar
Adalah pengumpulan data dasar untuk mengevaluasi keadaan pasien. Data dasar ini termasuk riwayat kesehatan, pemeriksaan fisik dan pemeriksaan panggul sesuai dengan kebutuhannya, meninjau catatan terbaru, atau catatan rumah sakit sebelumnya, meninjau data laboratorium, dan membandingkan dengan hasil studi singkatnya, langkah pertama ini mengumpulkan semua informasi yang akurat dari semua sumber yang berkaitan dengan kondisi pasien. Bidan mengumpulkan data dasar awal yang lengkap meskipun bila pasien mengalami komplikasi yang perlu dikonsultasikan kepada dokter meskipun dalam manajemen kolaborasi.
b. Langkah II : Identifikasi Masalah Diagnosa dan Kebutuhan
karena beberapa masalah tidak dapat diselesaikan seperti diagnosa tetapi sungguh membutuhkan penanganan yang dituangkan kedalam sebuah rencana asuhan terhadap pasien. Masalah sering berkaitan dengan pengalaman wanita yang diidentifikasikan oleh bidan sesuai dengan pengarahan bidan. Masalah ini sering menyertai diagnosa. Diagnosa kebidanan dan masalah.
Diagnosa yang ditegakkan dalam lingkup praktik kebidanan dan memenuhi standar nomenklatur. Standar nomenklatur diagnosa kebidanan :
1) Diakui dan telah disahkan oleh profesi
2) Berhubungan langsung dengan praktik kebidanan 3) Memiliki ciri khas kebidanan
4) Didukung oleh klinikal judgement dalam lingkup praktik kebidanan
5) Dapat diselesaikan dengan pendekatan manajemen kebidanan c. Langkah III : Mengidentifikasi Diagnosa atau Masalah Potensial
d. Langkah IV : Identifikasi kebutuhan yang memerlukan penanganan segera
Langkah keempat mencerminkan kesinambungan dari proses manajemen kebidanan, jadi manajemen bukan hanya selama asuhan primer periodik atau kunjungan prenatal saja, tetapi juga selama wanita tersebut bersama bidan terus-menerus, misalnya pada wanita tersebut dalam persalinan. Data-data baru senantiasa dikumpulkan dan dievaluasi. Beberapa data mengidentifikasi situasi yang gawat dimana bidan harus bertindak segera untuka kepentingan keselamatan jiwa ibu atau anak.
e. Langkah V : Merencanakan Asuhan yang Menyeluruh
rencana asuhan haruslah disetujui oleh kedua belah pihak, yaitu oleh bidan dan wanita tersebut, agar dapat dilaksanakan dengan efektif karena wanita tersebutlah yang pada akhirnya akan melaksanakan rencana tersebut. Oleh karena itu, pada langkah ini tugas bidan adalah merumuskan rencana asuhan sesuai dengan pembahasan rencana bersama wanita tersebut kemudian membuat kesepakatan bersama sebelum melaksanakannya.
f. Langkah VI : Melaksanakan Perencanaan
Langkah keenam adalah pelaksanaan rencana asuhan menyeluruh seperti yang telah diuraikan pada langkah 5. Pelaksanaan ini bisa dilakukan seluruhnya oleh bidan atau sebagian oleh wanita tersebut, bidan atau anggota tim lainnya. Jika bidan tidak melakukannya sendiri, ia tetap memikul tanggung jawab untuk mengarahkan pelaksanaannya (yaitu memastikan agar langkah-langkah tersebut benar-benar terlaksana). Dalam situasi dimana bidan berkolaborasi dengan dokter dan keterlibatannya dalam manajemen asuhan bagi pasien yang mengalami komplikasi, bidan juga bertanggung jawab terhadap terlaksananya rencana asuhan bersama yang menyeluruh tersebut. Manajemen yang efisien akan menyingkat waktu dan biaya serta meningkatkan mutu dari asuhan pasien.
g. Langkah VII : Evaluasi
pemenuhan kebutuhan akan bantuan, benar-benar telah terpenuhi kebutuhannya akan bantuan sebagaimana telah diidentifikasi di dalam masalah dan diagnosa. Rencana tersebut dapat dianggap efektif jika memang benar efektif dalam pelaksanaannya dan dianggap tidak efektif jika memang benar tidak efektif. Ada kemungkinan bahwa sebagian rencana tersebut telah efektif sedang sebagian lain tidak (Varney, 1997).
2. Teori asuhan kebidanan pada ibu bersalin dengan ketuban pecah dini. a. Pengkajian
1) Data subjektif a) Umur
Umur ditanyakan untuk menentukan pasien termasuk kedalam faktor resiko atau tidak. Usia dibawah 20 tahun atau lebih dari 35 tahun merupakan faktor risiko hal ini dikarenakan pada usia dibawah 20 tahun fungsi reproduksi seorang wanita belum berkembang dengan sempurna, sedangkan pada usia diatas 35 tahun fungsi reproduksi seorang wanita sudah mengalami penurunan dibandingkan fungsi reproduksi normal (Supono, 2004)
b) Keluhan utama
adanya air yang mengalir dari vagina yang tidak bisa dibendung lagi, keruh dan bercampur dengan lanugo (rambut halus dari janin) dan mengandung fernik kaseossa (lemak pada kulit janin). Jika kebocoran kulit ketuban tidak disadari maka sedikit demi sedikit air ketuban akan habis yang dapat menimbulkan rasa sakit jika janin bergerak karena janin langsung berhubungan dengan uterus ( Kasdu, 2005).
c) Riwayat kesehatan
(1) Riwayat kesehatan dahulu
Menurut Kasdu (2005) penyakit diabetes militus, anemia dan tekanan darah tinggi dapat meyebabkan kelainan genetik seperti atresia duodeni yang menyebabkan bayi mengalami ganguan dalam menelan sehingga terjadi hidramnion. Sedangkan menurut Sujiyatini, Muflidah, dan Hidayat (2009) hidramnion adalah salah satu faktor penyebab KPD.
(2) Riwayat kesehatan sekarang
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) perlu ditanyakan tentang riwayat infeksi pada organ reproduksi wanita dan kehamilan ganda.
Hari pertama haid terakhir dikaji untuk mengetahui haid terakhir ibu yang berguna untuk menentukan perkiraan bayi lahir apakah termasuk preterm atau sudah aterm. Hal ini berguna untuk menyesuaikan penatalaksanaan pada KPD seperti penatalaksanaan pada KPD oleh Sujiyatini, Muflidah, dan Hidayat (2009) yaitu penatalaksanan diberikan berdasarkan usia kehamilan kurang dari 37 minggu atau lebih dari 37 minggu.
(2) Riwayat kehamilan, persalinan, dan nifas yang lalu
Menurut Sujiyatini,Muflidah,danHidayat, (2009) perlu mengetahui riwayat kehamilan persalinan dan nifas yang lalu yang berkaitan dengan KPD yaitu jumlah kehamilan (prmigavida atau multi gravida), kehamilan ganda, riwayat KPD sebelumnya dan hidramnion yang merupakan faktor predisposisi dan penyebab KPD.
(3) Riwayat kehamilan sekarang
genetalia. Selain untuk mengetahui tentang faktor yang dapat menyebabkan KPD juga untuk mengetahi supleman yang didapat selama kehamilan yaitu vitamin c dan tablet Fe.
e) Pola kebutuhan sehari-hari (1) Pola nutrisi
Menurut Sujiyatini, Muflidah, dan Hidayat (2009) faktor lain yang dapat menyebabkan KPD adalah ketidaksesuaian panggul dengan kepala bayi, kehamilan multigravida dan kurang gizi terutama dari tembaga dan vitamin c. Menurut Tarwoto (2007) zat besi yang diperoleh dari makanan seperti sayuran hijau, buah-buahan telur, daging, dan hati mengandung 10 – 15 % zat besi tetapi yang dapat diserap hanya 5 – 10 % dan penyerapan zat besi sangat dipengaruhi oleh adalanya protein hewani dan vitamin c. Tablet Fe adalah suplemen yang berguna untuk mencegah anemia yang merupakan penyebab dari kelainan genetik seperti atresia duodeni sehingga bayi mengalami gangguan menelan yang dapat menyebabkan hidramnion yang meerupakan salah satu faktor penyebab KPD. (2) Pola aktivitas
mengurangi aktifitas. Terutama pada akhir trimester kedua dan trimester ketiga kehamilanya.
(3) Pola seksual
Hubungan seksual selama kehamilan merupakan salah satu faktor yang menyebabkan KPD. Seperti yang dijalaskan oleh Kasdu (2005) yaitu KPD dapat desebabkan oleh faktor seperti infeksi kuman (Chlamydia trachomatis), kehamilan ganda dan hubungan seks saat kehamilan.
2) Data objektif
a) Pemeriksaan umum
Menurut Depkes RI (2008) pemeriksaan tanda-tanda vital dilakukan setiap 4 jam untuk mengetahui lebih cepat adanya komplikasi. Biasanya komplikasi infeksi terjadi bila kulit ketuban pecah lebih dari 6 jam, sedangkan menurut Williams (2004) jika selaput ketuban telah pecah beberapa jam sebelum dimilainya persalinan atau terjadi peningkatan suhu ringan pada ibu dengan KPD maka suhu diperiksa setiap jam.
b) Status obstetrikus (1) Inspeksi
antara air ketuban dengan air seni dapat diketahui dari bentuk dan warnanya. Biasanya, air seni berwarna kekuning-kuningan dan bening, sedangkan air ketuban keruh dan bercampur dengan lanugo (Rambut halus dari janin) dan mengandung fernik kaseossa (lemak pada kulit janin) (Kasdu, 2005)
(2) Palpasi
Pemeriksaan dengan palpasi dilakukan untuk menentukan letak janin sungsang atau lintang. Menurut Yulaikhah (2009) berpendapat bahwa salah satu penyebab KPD adalah kelainan letak janin dalam rahim seperti letak sungsang dan letak lintang. Untuk itu diperlukan pemeriksaan palpasi menggunakan pemeriksaan menurut Leopold yaitu:
(a) Leopold 1 untuk menetukan tinggi fundus uteri sehingga perkiraan umur kehamilan dapat disesuaikan dengan haid terkhir. Dan untuk menentukan bagian apa yang terletak difundus uteri kepala atau bokong.
(c) Leopold lll menetukan bagian janin yang berada diatas simpisis pubis. Pada janin dengan letak lintang maka simpisis pubis akan kosong.
(d)Leopold 1V untuk menentukan bagian terendah janin yang masuk kedalam pintu atas panggul.
Menurut kasdu (2005) jika air ketuban habis dapat menimbulkan rasa sakit ketika janin bergerak karena janin langsung berhubungan dengan uterus.
(3) Auskultasi
Pada pemeriksaan auskultasi dilakukan pemantauan denyut jantung janin (DJJ). Menurut pendapat Wiknjosastro (2005) DJJ yang normal adalah antara 120-160 x / menit. Jika frekwensi turun sampai 100/ menit apalagi tidak teratur merupakan tanda bahaya janin. Pendapat lain mengenai pemeriksaan DJJ adalah menurut Depkes RI (2008) yaitu jika DJJ kurang dari 100 atau lebih dari 180x/ menit pada dua kali penilaian dengna jarak 5 menit maka terjadi gawat janin. Janin mengalami takikardi mungkin mengalami infeksi intrauterine ( Saefudin, 2002).
(4) Pemeriksaan dalam
akan mendapatkan cairan dalam vagina dan selaput ketuban sudah tidak ada lagi. Williams (2004) berpendapat bahwa jumlah pemeriksaan vagina selama persalinan berkorelasi dengan morbiditas infeksi, terutama pada kasus KPD. Menurut Winknjosastro (2005) pemeriksaan dalam pada ibu bersalin adalah untuk menilai dinding vagina, pembukaan servik, kapasitas panggul, pecah atau tidaknya ketuban, presentasi kepala janin, turunya kepala janin, penilaian besarnya kepala terhadap panggul dan sampai mana partus telah berlangsung.
c) Pemeriksaan penunjang
b. Interpretasi data 1) Diagnosa
Menurut Varney (1997) yang dikutup oleh Sujiyatini, Muflidah, dan Hidayat (2009) diagnosa kebidanan dibuat berdasarkan analisa data yang telah dikumpulkan dan dibuat sesuai dengan kesenjangan yang dihadapi oleh pasien.
NY……umur…….tahun G…P…A ….hamil…….minggu dengan ketuban pecah dini.
2) Data dasar
a) Data Subjektif
Ibu mengatakan hamil ke…..belum pernah keguguran dan hari pertama haid terkhir………Ibu mengatakan cemas karena mengeluarkan cairan dari jalan lahir dan belum merasa mules-mules.
b) Data Objektif
Menurut Sujiyatini, Muflidah,dan Hidayat, (2009)data obyektif pada ibu dengan KPD adalah keluar air ketuban sejak pukul…… Belum keluar lendir darah, pembukaan …..cm, hari perkiraan lahir….. masalah Masalah: Cemas, Kurang pengetahuan dan informasi tentang KPD.
Menurut Supriyadi (2005) dikutip oleh Sujiyatini,
Muflidah, dan Hidayat, 2009) komunikasi, informasi, dan edukasi yang diperlukan ibu bersalin dengan KPD adalah dukungan moril.
c. Diagnosa potensial dan antisipasi
Varney (1997) dalam Sujiyatini, Muflidah, dan Hidayat (2009) menjelaskan bahwa diagnosa potensial ketuban pecah dini adalah: Infeksi, kelahiran prematur, dan prolap tali pusat.
Infeksi sering terjadi pada KPD. Infeksi terjadi karena adanya hubungan langsung antra ruang dalam uterus dan diluar uterus apalagi jika sering dilakukan pemeriksaan dalam. Menurut Williams (2004) jumlah pemeriksaan vagina selama persalinan berkorelasi dengan morbiditas inveksi, terutama pada kasus KPD.
Menurut Manuaba (2003) KPD lebih sering terjadi pada kehamilan cukup bulan yaitu lebih dari 37 minggu dan kelahiran prematur yaitu kurang dari 37 minggu tidak terlalu banyak.
d. Identifikasi kebutuhan akan tindakan segera
Manjoer (1999) dikutip oleh Sujiyatini, Muflidah, dan Hidayat (2009) menjelaskan bahwa tindakan segera yang dilakukan pada pasien dengan KPD antara lain dengan pemberian antibiotik yaitu untuk mencegah terjadinya infeksi. Jika diperlukan pemeriksaan dalam maka harus menggunakan sarung tangan desinfeksi tingkat tinggi (DTT) atau steril (Depkes RI, 2008).
Untuk mencegah terjadinya prolap tali pusat ada beberapa pendapat dari beberapa sumber. Menurut Huliana (2006) untuk menghindari terjadinya prolap tali pusat maka baringkan ibu dengan posisi lurus kepala lebih rendah dari kaki. Menurut Depkes RI (2008) jika tali pusat sudah teraba atau terlihat maka ibu dibaringkan miring kiri, bokong diganjal agar lebih tinggi dari kepala. Setelah bokong diganjal bantal lalu mengunakan sarung tangan steril satu tangan dimasukan kedalam vagina untuk menahan kepala bayi agar tidak menekan tali pusat.
e. Rencana tindakan
Rencana tindakan yang diberikan kepada ibu bersalin dengan KPD pada kala I:
menjalani persalinan maka dukungan dan penjelasan dari bidan akan mengurangi perasaan tegang.
2) Beri kenyamanan kepada ibu dengan menggosok punggung. Menurut Seafuddin (2002) menjelaskan bahwa menggosok punggung atau pinggang dapat mengurangi rasa nyari.
3) Ajarkan ibu teknik bernapas (Depkes RI, 2008).
4) Anjurkan ibu untuk tidak mengambil posisi terlentang. Jika ibu berbaring terlentang maka aliran darah dari ibu ke plasenta akan menurun dan dapat menyebabkan hipoksia dan gangguan proses persalinan (Depkes RI, 2008). Menurut Saefuddin (2008) miring kiri dapat mempercepat penurunan kepala.
5) Kerjasama dengan anggota keluarga untuk memberikan dukungan emosional dengan membesarkan hati dan pujian kepada ibu. Hargai keinginan ibu untuk didampingi orang-orang terdekat yang merupakan asuhan saying ibu yang dapat berguna untuk mengatasi ganguan emosional (Enkin et all, 2000 dikutip oleh Depkes, RI 2008).
7) Periksa tanda-tanda vital tiap 4 jam. Pemeriksaan tanda tanda vital tiap 4 jam dilakukan untuk mengetahui lebih cepat adanya komplikasi seperti infeksi. Biasanya infeksi dapat terjadi bila kulit ketuban pecah lebih dari 6 jam. Tanda dari infeksi adalah suhu > dari 38 oC, nadi 110 kali per menit, menggigil dan cairan ketuban berbau (Depkes RI, 2008).
8) Periksa denyut jantung janin tiap1 sampai 4 jam. Menurut Depkes RI (2008) pemantauan DJJ dilakukan setiap ½ jam jika air ketuban normal. Pemantauan DJJ dilakukan untuk mengetahui adanya komplikasi seperti sindrom gangguan pernapasan atau fetal distres. Tanda dari gawat janin menurut Depkes RI (2008) adalah adalanya perubahan frekuensi DJJ < 120 atau > 160 adalah tanda awal gawat janin dan jika < 100 kali per menit dan > 180 x / menit pada 2 kali penilaian dengan jarak 5 menit maka telah terjadi gawat janin.
9) Hindari pemeriksaan pervaginam. Pemeriksaan pervaginam dihindari karena dapat meningkatkan resiko terjadinya infeksi. Williams (2004) berpendapat bahwa jumlah pemeriksaan vagina selama persalinan berkorelasi dengan morbiditas infeksi, terutama pada kasus KPD.
lemak dan berbau amis (Huliana, 2006). Menurut Depkes RI (2008) infeksi pada KPD ditandai dengan adanya cairan ketuban yang berbau. Jika terjadi perubahan warna pada air ketuban seperti hijau atau bercampur mekonium, merah atau bercampur darah dan air ketuban kering maka merupakan tanda adanya ketidaknormalan pada air ketuban yang berhubungan dengan kesejahteraan janin dan ibu.
11)Palpasi fundus uteri untuk mengetahui aktifitas uterus. Menurut Depkes RI (2008) kontraksi uterus yang baik adalah 3 kali kontraksi dalam 10 menit lama kontraksi lebih dari 40 detik. 12)Menyiapkan partus set, heacting set, dan persiapan resusitasi.
Menurut Depkes RI (2008) persiapan resusitasi terdiri dari 3 buah kain, de lee, tabung dan sungkup, kotak alat resusitasi,sarung tangan dan jam.
f. Implementasi
Implementasi asuhan ibu bersalin dengan KPD pada Kala I adalah sesuai dengan asuhan kebinanan pada langkah perencanaan. Rencana asuhan ini dapat dilakukan seluruhnya oleh bidan, klien dan anggota keluarga.
Evaluasi didokumentasikan dengan menggunakan format
Subjective Objective Assesment Planning (SOAP) dimulai dari kala II. 1) Kala II
a) Subyektif:
Ibu ingin meneran bersamaan dengan terjadinya kontraksi. Ibu merasakan adanya peningkatan tekanan pada rektum dan vagina ( Depkes RI, 2008).
b) Obyektif:
Gejala dan tanda kala II adalah perineum menonjol, vulva vagina dan sfingterani membuka, dan meningkatnya lendir bercampur darah, pembukaan serviks lengkap atau terlihatnya bagian kepala janin melalui introitus vagina (Depkes RI, 2008). c) Assesment:
Ny. G-P-A – Umur- dalam persalinan Kala II dengan KPD. d) Planning:
(1) Memberikan penjelasan tentang kemajuan proses persalinan dan kelahiran bayi kepada ibu dan keluarga (Depkes RI, 2008).
(3) Menganjurkan ibu untuk memilih posisi meneran yang nyaman. Posisi duduk atau setengah duduk dapat memberikan rasa nyaman dan mempermudah ibu untuk istirahat saat tak ada kontraksi. Ibu dapat melahirkan bayinya pada posisi apapun kecuali posisi terlentang (Depkes RI, 2008).
(4) Memberikan rasa aman dan semangat selama proses persalinan (Depkes RI, 2008).
(5) Menganjurkan keluarga untuk selalu mendampingi pada saat praoses persalinan (Depkes RI, 2008).
(6) Menganjurkan ibu untuk minum selama persalinan kala II. Menurut Enkin (2000) dikutip oleh Depkes RI (2008) mengatakan bahwa asupan cairan yang cukup dapat mencegah terjadinya dehidrasi.
(7) Membolehkan ibu untuk berkemih sesuai kebutuhan. Menurut Depkes RI (2008) kandung kemih yang penuh akan mengganggu penurunan kepala bayi.
(8) Memantau Djj setiap 5-10 menit, dan tanda-tanda vital. (9) Pada saat kepala bayi sudah terlihat 5-6 cm membantu
maka lepaskan lilitan tersebut melewati kepala bayi, jika lilitan sangat erat maka jepit tali pusat pada dua tempat dan dan potong diantara 2 klem tersebut. Tunggu putaran paksi luar, melahirkan bahu dengan menekan kepala kearah bawah dan lateral tubuh bayi hingga bahu depan melewati simfisis setelah itu melahirkan bahu bawah dengan menggerakan kepala keatas hingga seluruh dada dapat dilahirkan dan seluruh tubuh bayi (Depkes RI, 2008).
2) Kala III a) Subyektif:
Ibu mengatakan senang dengan kelahiran bayinya dan ibu mengatakan mulas pada perutnya.
b) Obyektif :
(1) Tali pusat tampak terlihat menjulur melalui vulva (Depkes RI, 2008)
(2) TFU dibawah pusat. Menurut Depkes RI (2008) TFU setelah bayi lahir dan uterus belum berkontraksi adalah di bawah pusat.
c) Assesment :
Ny.- P- A- Umur -, dalam persalinan kala III dengan KPD. d) Planning:
dilakukan pada kala III persalinan adalah:
(1) Meletakan bayi diatas kain bersih yang disiapkan diperut bawah ibu.
(2) Memeriksa adanya janin kedua dengan palpasi abdomen. Memberikan suntikan oksitosin 10 IU secara intra muskuler di 1/3 paha atas luar. Menurut Depkes RI (2008) oksitosin dapat merangsang fundus uteri untuk berkontraksi dan membantu pelepasan plasenta.
(3) Menjepit tali pusat pada dua tempat lalu memotong, dan mengikatnya. Menurut Winkjosastro (2005) tali pusat digunting 5-10 cm dari pusat lalu diikat dengan kuat supaya tidak lepas yang dapat mengakibatkan perdarahan.
(4) Melakukan penegangan tali pusat terkendali jika ada kontraksi. Menurut Caldeyro- Barcia dalam Winkjosastro (2005) menjelaskan bahwa dalam keadaan normal plasenta akan terlepas kurang lebih 6 menit setelah bayi lahir. (5) Melahirkan segera plasenta setelah ada tanda pelepasan
(6) Melakukan masase uterus segera lakukan masase uterus sampai ada kontraksi. Menurut Depkes RI (2008) jika uterus tidak berkontraksi dalam waktu 15 detik maka harus dilakukan penatalaksanaan atonia uteri.
(7) Menurut Winkjosastro (2005) menjelaskan bahwa jika semua dalam keadaan baik maka luka episiotomi dan ruptur perineum harus diteliti, dijahit, dan diperbaiki.
3) Kala IV a) Subyektif:
Ibu mengatakan perutnya masih merasa mulas b) Obyektif:
Plasenta lahir jam, kondisi plasenta dan tali pusat,TFU, dan jumlah perdarahan.
c) Assesment:
Ny.- P- A- umur-, dalam persalinan Kala IV dengan KPD d) Planning :
(1) Memantau tekanan darah, nadi, TFU, kontraksi, kandung kencing dan darah yang keluar setiap 15 menit pada jam pertama dan 30 menit pada jam kedua (Depkes RI, 2008). (2) Melakukan masase uterus untuk menjaga kontraksi uterus
kontraksi uterus dan perdarahan yang terjadi (Depkes RI, 2008).
(3) Memantau suhu ibu setiap jam dalam 2 jam pertama (Depkes RI, 2008).
(4) Bantu ibu untuk membersihkan badan dan mengganti baju yang bersih dan kering agar ibu nyaman (Depkes RI, 2008).
Nilai keberhasilan yang didapatkan setelah melakukan implementasi pada asuhan kebidanan pada ibu bersalin pada Kala I II, III, dan IV dengan KPD adalah:
a) Kala I
1) Tidak ada peningkatan pada suhu tubuh, nadi, dan tidak ada air ketuban yang berbau yang menunjukan bahwa ibu tidak mengalami infeksi. Menurut Depkes RI, (2008) tanda infeksi adalah suhu > 38 oC, nadi >110 kali per menit, menggigil dan cairan ketuban berbau.
2) Denyut jantung janin tetap dalam kondisi normal yaitu antara 120 kali per menit - 160 kali per menit yang menunjukan tidak terjadi gawat janin (Depkes RI, 2008). 3) Selama masa persalinan tidak ditemukan adanya air
ketuban yang berbau yang merupakan tanda dari infeksi (Depkes RI, 2008).
5) Kontraksi uterus baik yaitu 3 kali dalam 10 menit dan lebih dari 40 detik ( Depkes RI, 2008). Terdapat tanda dan gejala kala II.
b) Kala II
1) Denyut jantung janin tidak kurang dari 120 dan tidak lebih dari 160 kali per menit ( Depkes RI, 2008).
2) Bayi lahir dalam 60 menit pada primi 120 menit pada multi (Depkes RI, 2008).
3) Menurut Depkes RI (2008) kontraksi uterus yang baik adalah 3 kali kontraksi dalam 10 menit lama kontraksi lebih dari 40 detik.
c) Kala III
1) Uterus teraba keras dengan fundus uteri setinggi pusat 2) Proses pelepasan plasenta berlangsung 5 – 30 menit setelah
bayi lahir. Menurut Caldaero-Barcia dalam Winkjosatro (2005) mmenerangkan bahwa pelepasan plasenta yang normal adalah kurang lebih 6 menit setelah bayi lahir. 3) Pengeluaran darah tidak lebih dari 400 cc. (Winkjosastro,
2005) d) Kala IV
2) Pendarahan tidak lebih dari 500 ml pasca persalinan (Syaifuddin, 2002).
C. Landasan Hukum
Bidan dalam memberikan asuhan harus berdasarkan hukum perundang-undangan dan hukum yang berlaku dengan tenaga kesehatan yaitu klien sebagai penerima jasa kesehatan yang mempunyai dasar hu kum dan merupakan peraturan pemerintah, yang berarti sama-sama mempunyai hak dan kewajiban. Sehingga penyimpangan terhadap hukum dapat dihindarkan (IBI, 2004).
Landasan hukum yang dipakai seorang bidan dalam melakukan asuhan kebidanan ibu bersalin dengan ketuban pecah dini adalah:
Menkes RI No. 900/ Menkes/SK/Vll/2002 tentang registrasi dan praktek bidan
a. Penyuluhan dan konseling b. Pemeriksaan fisik
c. Pelayanan antenatal pada kehamilan normal
d. Pertolongan pada kehamilan abnormal yang mencakup ibu hamil dengan abortus iminens, hiperemesis gravidarum tingkat I, pre-eklampsi ringan dan anemia ringan
e. Pertolongan persalinan normal
perdarahan post partum, laserasi jalan lahir, distosia karena inersia uteri primer, postterm dan preterm.Pelayana ibu nifas normal.Pelayanan ibu nifas abnormal yang mencakup retensio plasenta, renjatan dan infeksi ringan.Pelayanan dan pengobatan pada kelainan ginekologi yang meliputi keputihan, perdarahan tidak teratur dan penundaan haid.
Pasal 18, yaitu bidan dalam memberikan pelayanan sebagaimana dimaksud dalam pasal 16 berwenang untuk :
a. Memberikan suntikan pada penyulit kehamilan, persalinan dan nifas b. Episiotomi
c. Penjahitan luka episiotomi dan luka jalan lahir sampai tingkat II d. Pemberian infus
e. Pemberian suntikan intramuskuler uterotonika, antibiotika dan sedative. Peran dan fungsi serta kompetensi bidan
Kompetensi bidan yang sesuai dengan kasus ini dalam memberikan asuhan kebidanan adalah : peran sebagai pelaksana dalam tugas mandiri pada poin D, bahwa seorang bidan harus mampu memberikan asuhan kebidanan pada klien dalam masa persalinan dengan melibatkan klien / keluarga, diantaranya:
a. Mengkaji kebutuhan asuhan kebidanan pada klien dalam masa persalinan b. Menentukan diagnosa dan kebutuhan asuhan kebidanan dalam masa
persalinan
d. Melaksanakan asuhan kebidanan sesuai dengan rencana yang telah disusun e. Mengevaluasi bersama klien asuhan yang telah diberikan
f. Membuat rencana tindakan pada ibu masa persalinan tersaing dengan prioritas
g. Membuat asuhan kebidanan
Nomor 369/MENKES/SK/lll/2007 tentang Standar Profesi Bidan. Asuhan selama persalinan dan kelahiran.
Kompetensi ke-4: Bisa memberikan asuhan yang bermutu tinggi, tanggap terhadap kebudayaan setempat selama persalinan memimpin selama persalinan yang bersih dan aman, menagani situasi yang kegawatdaruratan tertentu untuk mengoptimalkan kesehatan wanita dan bayinya yang baru lahir. Pengetahuan dasar:
a. Fisiologi persalinan
b. Anatomi tengkorak janin, diameter yang penting dan penunjuk c. Aspek psikologis dan kultural pada persalinan dan kelahiran d. Indikator tanda-tanda mulai persalinan
e. Kemajuan persalinan normal dan penggunaan partograf f. Penilaian kesejahteraan janin dalam masa persalinan g. Menilai kesejahteraan ibu dalam masa persalinan
h. Proses penurunan janin melalui pelvik selama persalinan dan kelahiran i. Pengelolaan dan penatalaksanaan persalinan dengan kehamilan normal dan
ganda
keluarga/pendamping, pengaturan posisi, hidrasi, dukungan moril, pengurangan nyeri tanpa obat
k. Transisi bayi baru lahir terhadap kehidupan diluar uterus.
l. Pemenuhan kebutuhan fisik bayi baru lahir meliputi pernapasan, kehangantan, dan memberikan ASI/ PASI
m. Pentingnya pemenuhan kebutuhan emosional bayi baru lahir jika memungkinkan antara lain kulit langsung, kontak mata antara bayi dan ibunya bila memungkinkan.
n. Mendukung dan meningkatkan pemberian ASI ekslusif o. Menejemen fisiologi kala III
p. Memberikan suntikan intramuskuler meliputi: uterotonika, antibiotika, dan sedativa.
q. Indikasi tindakan kedaruratan kebidanan seperti: distosia bahu asfiksia neonatal, retensio plasenta, perdarahan karena atonia uteri dan mengatasi renjatan misalnya gawat janin dan KPD
r. Indikator komplikasi persalinan: Perdarahan, pertus macet, kelainan presentasi, eklamsi, kelelahan ibu, gawat janin, infeksi ketuban pecah dini tanpa infeksi distosia karena inersia uteri primer, postterm dan pretem serta tali pusat menumbung.