HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA
RUMAH PENDERITA TB PARU DENGAN KASUS KEJADIAN TB
PARU DI WILAYAH KERJA PUSKESMAS LANGENSARI II
LAPORAN PENELITIAN
Diajukan sebagai tugas kepaniteraan stase Ilmu Kedokteran Komunitas I pada Program Studi Pendidikan Dokter Fakultas kedokteran
Universitas Muhammadiyah Jakarta
Oleh:
Chandrika Karisa Adhalia 2012730021 Daffi Pratama 2012730025 Luthfi Pratama 2012730058 Amalia Devi 2012730116
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN DAN KESEHATAN
UNIVERSITAS MUHAMMADIYAH JAKARTA 2016
HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA
RUMAH PENDERITA TB PARU DENGAN KASUS KEJADIAN TB
PARU DI WILAYAH KERJA PUSKESMAS LANGENSARI II
LAPORAN PENELITIAN
Diajukan sebagai tugas kepaniteraan stase Ilmu Kedokteran Komunitas I pada Program Studi Pendidikan Dokter Fakultas kedokteran
Universitas Muhammadiyah Jakarta
Oleh:
Chandrika Karisa Adhalia 2012730021 Daffi Pratama 2012730025 Luthfi Pratama 2012730058 Amalia Devi 2012730116
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN DAN KESEHATAN
UNIVERSITAS MUHAMMADIYAH JAKARTA 2016
HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA RUMAH PENDERITA
TB PARU DENGAN KASUS KEJADIAN TB PARU DI WILAYAH KERJA PUSKESMAS
LANGENSARI II
Kelompok dokter muda*
*dokter muda Prodi Kedokteran, Fakultas Kedokteran dan Kesehatan, Universitas Muhammadiyah Jakarta
ABSTRAK
Latar Belakang. Banyaknya kasus TB Paru dan kecenderungan angka nya yang meningkat tiap tahun khususnya di wilayah kerja Puskesmas Langensari II mendasari terciptanya penelitian ini.
Tujuan.Penelitian ini bertujuan untuk mengetahui hubungan antara kelembaban ruangan dan cahaya pada rumah penderita TB Paru dengan kasus kejadian TB Paru di wilayah kerja Puskesmas Langensari II.
Metode. Penelitian menggunakan desain case control
. Jumlah sampel 29 orang pada bulan
September tahun 2016. Instrumen yang digunakan Higrometer dan Luxmeter.
Hasil. Terdapat hubungan antara kelembaban ruangan dan pencahayaan pada rumah penderita TB Paru dengan kasus kejadian TB Paru di wilayah Puskesmas Langensari II (p value
< 0,05; α=0,05).
Kesimpulan. Dengan adanya hubungan antara faktor kelembaban dan pencahayaan dengan kasus kejadian TB Paru di wilayah kerja Puskesmas Langensari II, maka dapat disimpulkan bahwa kelembaban dan pencahayaan termasuk faktor penting dalam perkembangan dan penyebaran penyakit TB Paru khususnya di wilayah kerja Puskesmas Langensari II.
Kata Kunci : Kelembaban ruangan, Cahaya, TB Paru
THE RELATIONSHIP DAMPNESS ROOM AND LIGHT IN HOUSE OF PATIENTS TB PULMONARY WITH CASE OF PULMONARY TB EVENTS IN THE WORK AREA OF PUBLIC HEALTH CENTER LANGENSARI 2
Cooperate Assistant Team*
*Cooperate Assistant of Medicine Program, Faculty of Medicine and Health, University of Muhammadiyah Jakarta
ABSTRACT
Background. Many cases of pulmonary tuberculosis and trends TB numbers are increasing year especially in the work area of Public Health Center Langensari II underlie this research.
Purpose. This study aims to determine the relationship dampness room and light in house of patients TB pulmonary with case of pulmonary TB events in the work area of Public Health Center Langensari II.
Method. Research design using case control study,sample of 29 people in the month of September 2016 and the instruments used luxmeter and hygrometer.
Result. There was correlation between the humidity of the room and the lighting in the house with pulmonary tuberculosis with pulmonary TB incident cases in the work area of Public Health Center Langensari II (p value
<0,05;α=0,05).
Conclusion. The correlation between dampness and lighting factors with the incidence of pulmonary tuberculosis in Public Health Center Langensari II it can be concluded that the dampness and lighting included important factors in the development and deployment of pulmonary TB disease especially in the work area of Public Health Center Langensari II.
Key words: Humidity, Lighting, Pulmonary tuberculosis
LEMBAR PENGESAHAN JUDUL
HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA RUMAH PENDERITA TB PARU DENGAN KASUS KEJADIAN TB PARU DI WILAYAH
KERJA PUSKESMAS LANGENSARI II
Disusun Oleh :
CHANDRIKA KARISA ADHALIA DAFFI PRATAMA LUTHFI PRATAMA AMALIA DEVI 2012730021 2012730025 2012730058 2012730116
TELAH DITERIMA DAN DISAHKAN SEBAGAI JUDUL PENELITIAN TANGGAL, 24 OKTOBER 2016
LEMBAR PERNYATAAN
Dengan ini kami menyatakan bahwa laporan penelitian kami ini bukan merupakan karya yang pernah diajukan untuk memperoleh gelar sarjana di suatu perguruan tinggi dan sepanjang pengetahuan kami tidak terdapat karya yang pernah ditulis atau di terbitkan oleh orang lain, kecuali secara tertulis diacu dalam naskah ini dan disebut dalam daftar pustaka.
Langensari, 24 Oktober 2016
Kelompok Dokter Muda Puskesmas Langensari II
LEMBAR PERSETUJUAN
Telah disetujui dan dikoreksi untuk diajukan pada sidang laporan penelitian kepaniteraan Program Studi Pendidikan Dokter Fakultas Kedokteran dan Kesehatan Universitas Muhammadiyah Jakarta pada:
Hari : Selasa
Tanggal : 25 Oktober 2016
PERSETUJUAN DEWAN PENGUJI
HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA RUMAH PENDERITA TB PARU DENGAN KASUS KEJADIAN TB PARU DI WILAYAH
KERJA PUSKESMAS LANGENSARI II
Telah disusun dan dipersiapkan oleh
Chandrika Karisa Adhalia, Daffi Pratama, Luthfi Pratama, Amalia Devi
TELAH DIUJI DAN DIPERTAHANKAN DIHADAPAN DEWAN PENGUJI Hari Selasa Tanggal 1 November 2016
Susunan Dewan Penguji
Kepala Dinas Kesehatan Kota Banjar Penguji/Pembanding
H. Oman Rokhman, S.SOS, M.Kes dr. H. Sudar Budi Setiawan NIP. 19580721 198003 1 008 NIP. 19791028 200501 1004
KATA PENGANTAR
Assalamu’alaikum Wr. Wb.
Alhamdulillah, segala puji dan syukur kami panjatkan ke hadirat Allah SWT atas berkah dan karunia-Nya kami akhirnya dapat menyelesaikan penelitian yang berjudul “HUBUNGAN KELEMBABAN RUANGAN DAN CAHAYA PADA RUMAH PENDERITA TB PARU DENGAN KASUS KEJADIAN TB PARU DI WILAYAH KERJA PUSKESMAS LANGENSARI II”. Adapun penelitian ini merupakan salah satu syarat untuk memenuhi tugas kepaniteraan bagian Ilmu Kedokteran Komunitas Fakultas Kedokteran Universitas Muhammadiyah Jakarta.
Terwujudnya penelitian ini adalah berkat bantuan dan dorongan dari berbagai pihak. Dalam kesempatan ini kami ingin menyampaikan ucapan terima kasih yang kepada :
1. Allah SWT, selalu memberikan yang terbaik, kemudahan, dan kelancaran dalam menyelesaikan penelitian ini
2. drg. Robyanto selaku kepala Puskesmas Langensari II yang telah memberikan penulis kesempatan untuk melakukan penelitian di wilayah kerja Puskesmas Langensari II. 3. dr. Yudhy Nugraha selaku pembimbing penelitian kami yang telah meluangkan
waktunya untuk membimbing kami disaat padatnya aktivitas beliau, dengan penuh kesabaran memberikan bimbingan dan masukan – masukan yang berguna dalam penyusunan penelitian ini.
4. Seluruh staff dan karyawan Puskesmas Langensari II atas bimbingan dan bantuannya selama ini.
5. Kepada keluarga tercinta, ayahanda dan ibunda yang telah banyak memberikan motivasi untuk menyelesaikan tugas ini.
6. Kepada seluruh rekan - rekan kepaniteraan khususnya bagian Ilmu Kedokteran Komunitas Fakultas Kedokteran Universitas Muhammadiyah Jakarta atas motivasi dan semangatnya.
Kami menyadari bahwa penelitian ini masih jauh dari kesempurnaan. Oleh karena itu kami mengharapkan kritik dan saran yang bersifat membangun sehingga penyusunan penelitian ini dapat lebih baik lagi. Besar harapan kami semoga penelitian ini dapat bermanfaat bagi kami dan civitas akademika Universitas Muhammadiyah Jakarta serta masyarakat pada umumnya. Akhir kata dengan mengucap Alhamdulillah, semoga Allah selalu meridhoi kita semua.
Langensari, Oktober 2016
Kelompok Dokter Muda Puskesmas Langensari II
DAFTAR ISI ABSTRAK……… LEMBAR PENGESAHAN JUDUL………. LEMBAR PERNYATAAN……….. LEMBAR PERSETUJUAN………. PERSETUJUAN DEWAN PENGUJI……….. KATA PENGANTAR... DAFTAR ISI... DAFTAR TABEL... DAFTAR GAMBAR... DAFTAR LAMPIRAN... BAB I PENDAHULUAN A. Latar Belakang... B. Rumusan Masalah... C. Tujuan Penelitian... D. Manfaat Penelitian... BAB II TINJAUAN PUSTAKA, KERANGKA TEORI DAN KERANGKA
KONSEP A. TinjauanPustaka... 1. Tuberkulosis... a. Definisi... b. Epidemiologi... c. Etiologi... d. Cara penularan TB………. e. Patogenesis……… f. Patologi………. . I iii iv v vi vii ix xi xii xiii 1 3 3 5 6 6 6 7 8 9 9 12 14 17 27 38 39 13
g. Klasifikasi TB……… h. Diagnosis………... i. Pengobatan……… . 2. Kelembaban………... . 3. Pencahayaan... 4. Perilaku………... B. Kerangka Teori... C. Kerangka Konsep... D. Hipotesis………..…… …..
BAB III METODE PENELITIAN
A. Jenis dan Rancangan Penelitian... B. Populasi dan Sampel Penelitian... C. Variabel dan Definisi Operasional dari Variabel... D. Sumber Data Penelitian... E. Alat Penelitian / Instrumen... F. Pengukuran Data………... G. Pengolahan dan Analisa Data……... BAB IV HASIL PENELITIAN
A. Karakteristik
Responden... B. Analisa Kelembaban dan Pencahayaan…... BAB V PEMBAHASAN A. Hasil Pembahasan... B. Keterbatasan Penelitian... 40 42 43 43 44 45 46 48 48 48 49 50 51 55 56 57 57 14
BAB VI KESIMPULAN DAN SARAN
A. Kesimpulan... B. Saran... DAFTAR PUSTAKA
DAFTAR TABEL
Tabel
2.1 OAT Lini Pertama 29
2.2 Kisaran dosis OAT lini pertama bagi pasien dewasa 29 2.3 Kisaran dosis OAT lini pertama bagi pasien anak 30 2.4 OAT yang digunakan dalam pengobatan TB resisten obat 30 2.5 Dosis panduan OAT KDT kategori 1 : 2(HRZE)/4(HR)3 31 2.6 Dosis paduan OAT KDT kategori 2 :
2(HRZE)S/(HRZE)/5(HR)3E3
32
2.7 Dosis paduan OAT KDT pada anak 32
2.8 Efek samping ringan OAT 33
2.9 Efek samping berat OAT 33
2.10 Hasil pengobatan pasien TB 36
3.1 Definisi Operasional 47
4.1 Distribusi Responden Menurut Jenis Kelamin 50 4.2 Distribusi Responden Menurut Golongan Umur 51 4.3 Hasil Analisis Univariat Kelembaban ruangan dan
Pencahayaan yang Berhubungan Dengan Kasus Kejadian TB Paru
52
4.4 Distribusi Kelembaban Ruangan dengan Kasus Kejadian TB Paru Berdasarkan Kasus dan Kontrol di Wilayah Kerja Puskesmas Langensari 2 Kota Banjar tahun 2016
53
4.5 Distribusi Pencahayaan dengan Kasus Kejadian TB Paru Berdasarkan Kasus dan Kontrol di Wilayah Kerja Puskesmas Langensari 2 Kota Banjar tahun 2016
53
DAFTAR GAMBAR
Gamba r
2.1 Skema Perkembangan Sarang Tuberkulosis Post Primer dan Perjalanan Penyembuhannya
12
2.2 Skema Klasifikasi Tuberkulosis 17
2.3 Alur Diagnosis P2TB 26
2.4 Skema alur diagnosis TB paru pada orang dewasa 27
2.5 Kerangka Teori 42
2.6 Kerangka Konsep 43
3.1 Rancangan Studi Kasus Kontrol 44
DAFTAR LAMPIRAN
Lampiran
1 Foto Alat Penelitian 59
2 Foto Saat Kegiatan Penelitian 60
BAB I
PENDAHULUAN
A. Latar Belakang
Tuberkulosis (TB) merupakan penyakit menular yang disebabkan oleh infeksi kuman Mycobacterium tuberculosis
. Penyakit ini dapat menyebar melalui droplet orang yang
telah terinfeksi basil TB. Bersama dengan malaria dan HIV/AIDS, Tuberkulosis menjadi salah satu penyakit yang pengendaliannya menjadi komitmen global dalam MDG’s (Kemenkes, 2011).
Tuberkulosis masih merupakan masalah kesehatan utama di dunia. Hal tersebut menyebabkan gangguan kesehatan jutaan orang per tahun dan menduduki peringkat ke dua sebagai penyebab utama kematian akibat penyakit menular di dunia setelah HIV. Target yang terkait dengan MDG’s dan mendukung kemitraan Stop TB yaitu 1) tahun 2015, mengurangi prevalensi dan kematian akibat TB sebesar 50% dibandingkan dengan awal tahun 1990; 2) tahun 2050, menghilangkan TB sebagai masalah kesehatan masyarakat (didefinisikan sebagai k <1 kasus per 1 juta penduduk per tahun) (WHO, 2013).
Indikator yang digunakan dalam penanggulangan TB salah satunya Case Detection Rate
(CDR), yaitu jumlah proporsi pasien baru BTA positif yang ditemukan dan
pengobatan terhadap jumlah pasien baru BTA positif, yang diperkirakan dalam wilayah tersebut (Kemenkes, 2012). Pencapaian CDR (Case Detection Rate
-Angka Penemuan
Kasus ) TB di Indonesia tiga tahun terakhir sebesar; 78,30 % di tahun 2010, 83,5 % di tahun 2011, di tahun 2012 terjadi penurunan menjadi 82,4 %, dan 38,4 % (data per triwulan 2) di tahun 2013. Dengan adanya data tersebut CDR di Indonesia masih dibawah target yang ditetapkan yaitu 90% (Kemenkes RI, 2013).
Prevalensi penduduk Indonesia yang didiagnosis TB paru oleh tenaga kesehatan tahun 2013 sebesar 0,4% tidak berbeda dengan 2007. Lima provinsi dengan TB paru tertinggi yaitu Jawa Barat (0,7%), Papua (0,6%), DKI (0,6%), Gorontalo (0,5%), Banten (0,4%), Papua Barat (0,4%), dan Jawa Tengah (0,4%) (Riskesdas, 2013).
Dari seluruh penduduk yang didiagnosis TB paru oleh tenaga kesehatan, hanya 44,4 % diobati dengan obat program. Lima provinsi terbanyak yang mengobati TB dengan obat program yaitu DKI Jakarta (68,9%), Yogyakarta (67,3%), Jawa Barat (56,2%), Sulawesi Barat (54,2%) dan Jawa Tengah (50,4%) (Kemenkes, 2013).
Jumlah kasus Tuberculosis di provinsi Jawa Barat tahun 2012 sebanyak 62.225 kasus Sedangkan, jumlah kasus tuberkulosis tertinggi terdapat di Kota Bogor sebesar 8.226 kasus dan terendah di Kota Banjar 253 kasus. (Dinkes Prov Jabar, 2012).
Faktor yang mempengaruhi kejadian TB paru meliputi adanya sumber penularan penyakit yaitu kuman Mycobacterium tuberculosis
, faktor karakteristik lingkungan
(kondisi geografi, demografi dan iklim), faktor kependudukan (sosial ekonomi, umur, jenis kelamin dan status gizi) serta pelayanan kesehatan baik dari segi fasilitas maupun tenaga kesehatannya (Achmadi, 2008).
Sistem surveilans tuberkulosis paru di Indonesia secara Nasional berada dibawah pengawasan Direktorat Jendral P2&PL (Pemberantasan Penyakit Dan Penyehatan Lingkungan) Departemen Kesehatan. Surveilans tuberkulosis paru yang berada di tingkat Kabupaten /Kota bergantung pada Wasor (wakil supervisor) yang berada di Dinas Kesehatan Kabupaten/Kota dengan bekerja sama dengan unit pelayanan kesehatan (Puskesmas, Rumah Sakit, BP4, BBKPM, laboratorium dll). Wasor mengumpulkan dan mengolah data dan informasi surveilans tuberkulosis paru kedalam buku register tuberkulosis paru (Kemenkes, 2011).
Tuberkulosis merupakan penyakit menular yang perlu dilakukan pencegahan dan penanggulangan yang tepat. Dengan adanya analisis spasial TB didapat hasil berupa layout peta, tabel, grafik, agihan (tempat) persebaran penderita TB dalam penelitian ini adalah Kota Banjar, Jawa Barat. Dari layout tersebut dapat dianalisis dan diketahui tempat penderita TB, berbeda dengan hanya mengolah data dengan tabel atau grafik saja tidak dapat mengetahui tempat-tempat persebaran TB hanya sebatas analisis.
Penemuan kasus TB paru yang berobat di Puskesmas Langensari 2 tahun 2015 sebanyak 34 kasus yang berasal dari tiga desa dan satu kelurahan di kecamatan Langensari. Pada tahun 2016 sampai bulan agustus terdapat 16 kasus TB paru (Programmer TB paru Puskesmas Langensari 2).
Dengan adanya masalah tersebut dan untuk mengetahui persebaran kasus TB paru maka perlu dilakukan pendekatan spasial agar dapat diketahui tindakan serta kebijakan apa yang perlu dilakukan untuk menurunkan jumlah kasus penyakit TB paru.
Berdasarkan hal diatas, maka peneliti tertarik untuk meneliti “Hubungan Kelembaban Ruangan Dan Cahaya Pada Rumah Penderita TB Dengan Kasus Kejadian TB”.
B. Rumusan Masalah
Berdasarkan latar belakang tersebut maka dapat dirumuskan masalah: Mengenai hubungan kelembaban ruangan dan cahaya pada rumah penderita TB dengan kasus kejadian TB di wilayah kerja Puskesmas Langensari II Kecamatan Langensari, Kota Banjar, Jawa Barat.
C. Tujuan Penelitian
1. Tujuan umum
Mengetahui hubungan kelembaban ruangan dan cahaya pada rumah penderita TB dengan kasus kejadian TB di wilayah kerja Puskesmas Langensari II kecamatan Langensari, Kota Banjar, Jawa Barat.
2. Tujuan khusus
a. Mengetahui gambaran kelembaban ruangan pada rumah penderita TB di wilayah kerja Puskesmas Langensari II Kecamatan Langensari, Kota Banjar, Jawa Barat. b. Mengetahui gambaran cahaya pada rumah penderita TB di wilayah kerja Puskesmas
Langensari II Kecamatan Langensari, Kota Banjar, Jawa Barat.
c. Mengetahui hubugan tingkat kelembaban ruangan dan cahaya pada rumah penderita TB dengan kasus kejadian TB di wilayah kerja Puskesmas Langensari II Kecamatan Langensari, Kota Banjar, Jawa Barat.
D. Manfaat Penelitian
1. Bagi Masyarakat
Menambah pengetahuan masyarakat tentang penyakit tuberkulosis paru terutama faktor kesehatan lingkungan rumah apa saja yang berhubungan cara penularan, pencegahan, dan pengobatannya.
2. Bagi Instansi Terkait (Puskesmas dan Dinas Kesehatan)
Sebagai bahan pertimbangan dan pemikiran bagi program pemberantasan penyakit tuberkulosis paru terutama untuk menentukan kebijakan dalam perencanaan, pelaksanaan serta evaluasi program.
3. Bagi Peneliti
Menambah pengetahuan, wawasan, dan pengalaman langsung dalam pelaksaan penelitian, serta merupakan pengetahuan yang di peroleh dalam melaksanakan penelitian di lapangan.
4. Keaslian Penelitian
Penelitian tentang faktor kesehatan lingkungan rumah yang berhubungan dengan kejadian tuberkulosis paru, memang sudah pernah dilakukan, akan tetapi untuk penelitian tentang faktor kesehatan lingkungan perumahan yang berhubungan dengan kejadian tuberkulosis paru yang dilakukan di Puskesmas Langensari II Kecamatan Langensari Kota Banjar belum pernah di lakukan.
BAB II
TINJAUAN PUSTAKA, KERANGKA TEORI DAN KERANGKA KONSEP
A. Tinjauan Pustaka
1. Tuberkulosis
a. Definisi
Tuberkulosis adalah penyakit yang disebabkan oleh infeksi Mycobacterium tuberculosis
complex.(4)Tuberkulosis (TB) adalah penyakit menular langsung yang
disebabkan oleh kuman Mycobacterium tuberculosis.
Sebagian besar kuman TB
menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya seperti kulit, ginjal, usus, tulang, selaput otak dan lain-lain. Semua jenis tuberculosis ini sama-sama disebabkan oleh Mycobacterium tuberculosis
dan obatnya pun pada dasarnya sama.
Namun tuberculosis paling sering ditemui terjadi di paru. Hal ini terjadi karena penularan penyakit ni terutama terjadi melalui udara. TB merupakan penyakit menular langsung yang disebabkan oleh kuman TB (Mycobacterium tuberculosis). Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainya. (5) Tuberkulosis paru (TB paru) adalah penyakit infeksius, yang terutama menyerang penyakit parenkim paru. Nama tuberkulosis berasal dari tuberkel yang berarti tonjolan kecil dan keras yang terbentuk waktu sistem kekebalan membangun tembok mengelilingi bakteri dalam paru. TB paru ini bersifat menahun dan secara khas ditandai oleh pembentukan granuloma dan menimbulkan nekrosis jaringan. TB paru dapat menular melalui udara, waktu seseorang dengan TB aktif pada paru batuk, bersin atau bicara.
b. Epidemiologi
Tuberkulosis (TB) merupakan masalah kesehatan masyarakat yang penting di dunia ini. Pada tahun 1992WorldHealth Organization
(WHO) telah mencanangkan
tuberkulosis sebagai Global Emergency.
Laporan WHO tahun 2004 menyatakan
bahwa terdapat 8,8 juta kasus baru tuberkulosis pada tahun 2002, dimana 3,9 juta
adalah kasus BTA (Basil Tahan Asam) positif. Setiap detik ada satu orang yang terinfeksi tuberkulosis di dunia ini, dan sepertiga penduduk dunia telah terinfeksi kuman tuberkulosis. Jumlah terbesar kasus TB terjadi di Asia tenggara yaitu 33 % dari seluruh kasus TB di dunia, namun bila dilihat dari jumlah pendduduk, terdapat 182 kasus per 100.000 penduduk. Di Afrika hampir 2 kali lebih besar dari Asia tenggara yaitu 350 per 100.000 penduduk. Diperkirakan terdapat 2 juta kematian akibat tuberkulosis pada tahun 2002. Jumlah terbesar kematian akibat TB terdapat di Asia tenggara yaitu 625.000 orang atau angka mortaliti sebesar 39 orang per 100.000 penduduk. Angka mortaliti tertinggi terdapat di Afrika yaitu 83 per 100.000 penduduk, dimana prevalensi HIV yang cukup tinggi mengakibatkan peningkatan cepat kasus TB yang muncul. (4)
Di Indonesia berdasarkan Survei Kesehatan Rumah Tangga (SKRT) tahun 2001 didapatkan bahwa penyakit pada sistem pernapasan merupakan penyebab kematian kedua setelah sistem sirkulasi. Pada SKRT 1992 disebutkan bahwa penyakit TB merupakan penyebab kematian kedua, sementara SKRT 2001 menyebutkan bahwa tuberkulosis adalah penyebab kematian pertama pada golongan penyakit infeksi. Sementara itu dari hasil laporan yang masuk ke subdit TB P2MPL Departemen Kesehatan tahun ,2001 terdapat 50.443 penderita BTA positif yang diobati (23% dari jumlah perkiraan penderita BTA positif ). Tiga perempat dari kasus TB ini berusia 15 – 49 tahun. Pada tahun 2004 WHO memperkirakan setiap tahunnya muncul 115 orang penderita tuberkulosis paru menular (BTA positif) pada setiap 100.000 penduduk. Saat ini Indonesia masih menduduki urutan ke 3 di dunia untuk jumlah kasus TB setelah India dan China. (4)
c. Etiologi
Tuberkulosis (TB) adalah penyakit menular langsung yang disebabkan oleh kuman Mycobacterium tuberculosis
. Terdapat beberapa spesies Mycobacterium,
antara lain M. tuberculosis, M. africanum, M. bovis, M. leprae dan lain sebagainya yang dikenal sebagai Bakteri Tahan Asam (BTA). Kelompok bakteri Mycobacterium selain Mycobacterium tuberculosis yang bisa menimbulkan gangguan pada saluran nafas dikenal sebagai MOTT (Mycobacterium Other Than
Tuberculosis) yang terkadang bisa megganggu penegakan diagnosis dan pengobatan TB. Untuk itu pemeriksaan bakteriologis yang mampu melakukan identifikasi terhadap Mycobacteriun tuberculosis menjadi sarana diagnosis ideal untuk TB. Secara umum sifat kuman TB (Mycobacterium tuberculosis) adalah sebagai berikut: (6)
1) Berbentuk batang dengan panjang 1 – 10 mikron, lebar 0,2 – 0.6 mikron. 2) Bersifat tahan asam dalam pewarnaan dengan metode Ziehl Neelsen.
3) Memerlukan media khusus untuk biakan, antara lain Lowenstein Jensen, Ogawa. 4) Kuman nampak berbentuk batang berwarna merah dalam pemeriksaan dibawah
mikroskop.
5) Tahan terhadap suhu rendah sehingga dapat bertahan hidup dalam jangka waktu lama pada suhu antara 4°C sampai minus 70°C
6) Kuman sangat peka terhadap panas, sinar matahari dan sinar ultraviolet
7) Paparan langsung terhadap sinar ultraviolet, sebagian besar kuman akan mati dalam waktu beberapa menit.
8) Dalam dahak pada suhu antara 30-37°C akan mati dalam waktu lebih kurang 1 minggu
9) Kuman dapat bersifat dormant (“tidur”/tidak berkembang)
d. Cara penularan TB
Sumber penularan adalah pasien TB BTA positif melalui percik renik dahak yang dikeluarkannya. Namun, bukan berarti bahwa pasien TB dengan hasil pemeriksaan BTA negatif tidak mengandung kuman dalam dahaknya. Hal tersebut bisa saja terjadi oleh karena jumlah kuman yang terkandung dalam contoh uji ≤ dari 5.000 kuman/cc dahak sehingga sulit dideteksi melalui pemeriksaan mikroskop langsung. Pasien TB dengan BTA negatif juga masih memiliki kemungkinan menularkan penyakit TB. Tingkat penularan pasien TB BTA positif adalah 65%, pasien TB BTA negatif dengan hasil kultur positif adalah 26% sedangkan pasien TB dengan hasil kultur negatif dan foto toraks positif adalah 17%. Infeksi akan terjadi apabila orang lain menghirup udara yang mengandung percik renik dahak yang infeksius tersebut. Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam bentuk
percikan dahak (droplet nuclei/percik renik). Sekali batuk dapat menghasilkan sekitar 3000 percikan dahak. (6)
e. Patogenesis
1) Tuberkulosis primer (4)
Kuman tuberkulosis yang masuk melalui saluran napas akan bersarang di jaringan paru, dimana ia akan membentuk suatu sarang pneumonik, yang disebut sarang primer atau afek primer. Sarang primer ini mungkin timbul di bagian mana saja dalam paru, berbeda dengan sarang reaktivasi. Dari sarang primer akan kelihatan peradangan saluran getah bening di hilus (limfadenitis regional). Afek primer bersama-sama dengan limfangitis regional dikenal sebagai kompleks primer. Kompleks primer ini akan mengalami salah satu nasib sebagai berikut: a) Sembuh dengan tidak meninggalkan cacat sama sekali (restitution ad
integrum)
b) Sembuh dengan meninggalkan sedikit bekas (antara lain sarang Ghon, garis fibrotik, sarang perkapuran di hilus)
c) Menyebar dengan cara:
(1)Perkontinutatum menyebar kesekitarnya. Salah satu contoh adalah epituberkulosis, yaitu suatu kejadian dimana terdapat penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas bersangkutan, dengan akibat atelektasis dan menimbulkan peradangan pada lobus yang atelektasis, yang dikenal sebagai epituberkulosis.
(2)Penyebaran bronkogen, baik di paru bersangkutan maupun ke paru sebelahnya. Penyebaran ini juga terjadi ke dalam usus.
(3)Penyebaran secara hematogen dan limfogen. Kejadian penyebaran ini sangat bersangkutan dengan daya tahan tubuh, jumlah dan virulensi basil. Sarang yang ditimbulkan dapat sembuh secara spontan, akan tetapi bila tidak terdapat imuniti yang adekuat, penyebaran ini akan menimbulkan tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia dan sebagainya. Komplikasi dan penyebaran ini mungkin berakhir
dengan Sembuh dengan meninggalkan dekuele (misalnya pertumbuhan terbelakang pada anak setelah mendapat ensefalomeningitis, tuberkuloma) atau Meninggal.
2) Tuberkulosis post-primer (6)
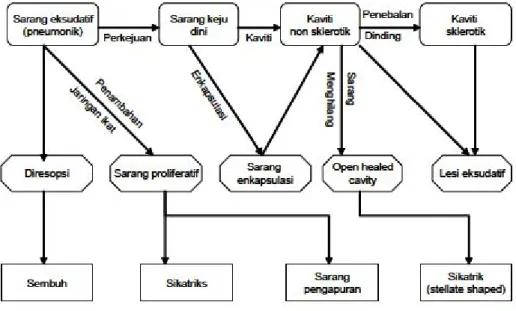
Dari tuberkulosis primer ini akan muncul bertahun-tahun kemudian tuberkulosis post-primer, biasanya pada usia 15-40 tahun. Tuberkulosis post primer mempunyai nama yang bermacam-macam yaitu tuberkulosis bentuk dewasa, localized tuberculosis
, tuberkulosis menahun, dan sebagainya. Bentuk
tuberkulosis inilah yang terutama menjadi problem kesehatan rakyat karena dapat menjadi sumber penularan. Tuberkulosis post-primer dimulai dengan sarang dini, yang umumnya terletak di segmen apikal dari lobus superior maupun lobus inferior. Sarang dini ini awalnya berbentuk suatu sarang penumonik kecil. Nasib sarang pneumonik ini akan mengikuti salah satu jalan sebagai berikut:
a) Diresopsi kembali dan sembuh kembali dengan tidak meninggalkan cacat. b) Sarang tadi mula-mula meluas, tapi segera terjadi proses penyembuhan dengan
penyebukan jaringan fibrosis. Selanjutnya akan membungkus diri menjadi lebih keras, terjadi perkapuran dan akan sembuh dalam bentukperkapuran. Sebaliknya dapat juga sarang tersebut menjadi aktif kembali, membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar. c) Sarang pneumonik meluas, membentuk jaringan keju (jaringan kaseosa).
Kaviti akan muncul dengan dibatukkan jaringan keju keluar. Kaviti awalnya berdinding tipis, kemudian dindingnya akan menjadi tebal (kaviti sklerotik). Nasib kaviti ini:
(1)Mungkin meluas kembali dan menimbulkan sarang pneumonik baru. Sarang pneumonik ini akan mengikuti pola perjalanan seperti disebutkan diatas.
(2)Dapat pula memadat dan membungkus diri (encapsulated) dan disebut tuberkuloma. Tuberkuloma dapat mengapur dan menyembuh, tapi mungkin pula aktif kembali, mencair lagi dan menjadi kaviti lagi.
(3)Kaviti bisa pula menjadi bersih dan menyembuhyang disebut open healed cavity atau kaviti menyembuh dengan membungkus diri, akhirnya
mengecil. Kemungkinan berakhir dengan kaviti yang terbungkus dan menciut sehingga kelihatan seperti bintang (stellate shaped).
Gambar 2.1 Skema perkembangan sarang tuberkulosis post primer dan perjalanan penyembuhannya
f. Patologi
Batuk yang merupakan salah satu gejala tuberkulosis paru, terjadi karena kelainan patologik pada saluran pernapasan akibat kuman M. tuberculosis. Kuman tersebut bersifat sangat aerobik, sehingga mudah tumbuh di dalam paru, terlebih di daerah apeks karena pO2 alveolus paling tinggi. Kelainan jaringan terjadi sebagai respons tubuh terhadap kuman. Reaksi jaringan yang karakteristik ialah terbentuknya granuloma, kumpulan padat sel makrofag. Respon awal pada jaringan yang belum pernah terinfeksi ialah berupa sebukan sel radang, baik sel leukosit polimorfonukleus (PMN) maupun sel fagosit mononukleus
. Kuman berproliferasi
dalam sel dan akhirnya mematikan sel fagosit. Sementara itu sel mononukleus bertambah banyak dan membentuk agregat. Kuman berproliferasi terus dan sementara makrofag (yang berisi kuman) mati, sel fagosit mononukleus masuk dalam jaringan dan menelan kuman yang baru terlepas. Jadi terdapat pertukaran sel fagosit mononukleus yang intensif dan berkesinambungan. Sel monosit semakin membesar, intinya menjadi eksentrik, sitoplasmanya bertambah banyak dan tampak
pucat disebut selepiteloid
. Sel-sel tersebut berkelompok padat mirip sel epitel tanpa
jaringan diantaranya, namun tidak ada ikatan interseluler dan bentuknyapun tidak sama dengan sel epitel. (4)
Sebagian sel epiteloid ini membentuk sel datia berinti banyak dan sebagian sel datia ini berbentu sel datia Langhans (inti terletak melingkar di tepi) dan sebagian berupa sel datia benda asing (inti tersebar dalam sitoplasma). Lama kelamaan granuloma ini dikelilingi oleh sel limfosit, sel plasma, kapiler dan fibroblas. Di bagian tengan mulai terjadi nekrosis yang disebut perkijuan dan jaringan di sekitarnya menjadi sembab dan jumlah mikroba berkurang. Granulomas dapat mengalami beberapa perkembangan. Granuloma dapat mengalami bebrapa perkembangan, bila jumlah mikroba terus berkurang akkan terbentuk simpai jaringan ikat mengelilingi reaksi peradangan. Lama kelamaan terjadi penimbunan garam kalsium pada bahan perkijuan. Bila garam mikroba virulen atau resistensi jaringan rendah, granuloma membesar sentrifugal, terbentuk pula granuloma satelit yang dapat berpadu sehingga granuloma membesar. Sel epiteloid dan makrofag menghasilkan protease dan hidrolase yang dapat mrncairkan bahan kaseosa. Pada saat isi granuloma mencair, kuman tumbuh cepat ekstrasel dan terjadi perluasan penyakit. (4)
Reaksi jaringan yang terjadi berbeda antara individu yang belum pernah terinfeksi dan yang sudah pernah terinfeksi. Pada individu yang telah terinfeksi sebelumnya reaksi jaringan terjadi lebih cepat dan keras dengan disertai nekrosis jaringan. Akan tetapi pertumbuhan kuman tretahan dan penyebaran infeksi terhalang. Ini merupakan manifestasi reaksi hipersensitiviti dan sekaligus imuniti. (4)
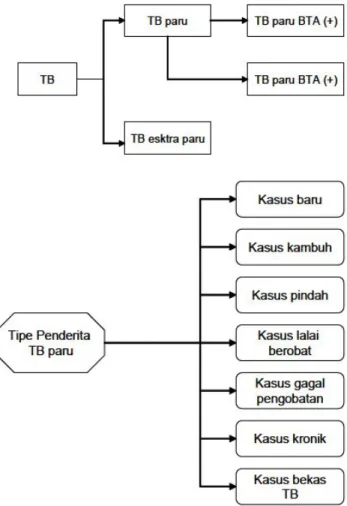
g. Klasifikasi Tuberkulosis 1. Tuberkulosis Paru(6)
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan paru, tidak termasuk pleura (selaput paru).
(1)Berdasar hasil pemeriksaan dahak (BTA) TB paru dibagi dalam: a) Tuberkulosis Paru BTA (+)
1. Sekurang-kurangnya 2 dari 3 spesimen dahak menunjukkan hasil BTA positif.
2. Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan kelainan radiologik menunjukkan gambaran tuberkulosis aktif.
3. Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan biakan positif
b) Tuberkulosis Paru BTA (-).
1. Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif, gambaran klinik dan kelainan radiologik menunjukkan tuberkulosis aktif serta tidak respons dengan pemberian antibiotik spektrum luas
2. Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif dan biakan M.tuberculosis
positif
3. Jika belum ada hasil pemeriksaan dahak, tulis BTA belum diperiksa (2)Berdasarkan Tipe Penderita
Tipe penderita ditentukan berdasarkan riwayat pengobatan sebelumnya. Ada beberapa tipe penderita yaitu :
1) Kasus baru
Adalah penderita yang belum pernah mendapat pengobatan dengan OAT atau sudah pernah menelan OAT kurang dari satu bulan (30 dosis harian)
2) Kasus kambuh (relaps)
Adalah penderita tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh atau pengobatan lengkap, kemudian kembali lagi berobat dengan hasil pemeriksaan dahak BTA positif atau biakan positif. Bila hanya menunjukkan perubahan pada gambaran radiologik sehingga dicurigai lesi aktif kembali, harus dipikirkan beberapa kemungkinan yaitu, Infeksi sekunder, Infeksi jamur dan TB paru kambuh
3) Kasus pindahan (Transfer In)
Adalah penderita yang sedang mendapatkan pengobatan di suatu kabupaten dan kemudian pindah berobat ke kabupaten lain. Penderita pindahan tersebut harus membawa surat rujukan/pindah
4) Kasus lalai berobat
Adalah penderita yang sudah berobat paling kurang 1 bulan, dan berhenti 2 minggu atau lebih, kemudian datang kembali berobat. Umumnya penderita tersebut kembali dengan hasil pemeriksaan dahak BTA positif
5) Kasus Gagal
Penderita BTA positif yang masih tetap positif atau kembali menjadi positif pada akhir bulan ke-5 (satu bulan sebelum akhir pengobatan) dan atau penderita dengan hasil BTA negatif gambaran radiologik positif menjadi BTA positif pada akhir bulan ke-2 pengobatan dan atau gambaran radiologik ulang hasilnya perburukan
6) Kasus kronik
Adalah penderita dengan hasil pemeriksaan dahak BTA masih positif setelah selesai pengobatan ulang kategori 2 dengan pengawasan yang baik.
7) Kasus bekas TB
1. Hasil pemeriksaan dahak mikroskopik (biakan jika ada fasilitas)
negatif
dan gambaran radiologik paru menunjukkan lesi TB inaktif, terlebih gambaran radiologik serial menunjukkan gambaran yang menetap. Riwayat pengobatan OAT yang adekuat akan lebih mendukung
2. Pada kasus dengan gambaran radiologik meragukan lesi TB aktif, namun setelah mendapat pengobatan OAT selama 2 bulan ternyata tidak ada perubahan gambaran radiologik
2. Tuberkulosis Ekstra Paru(6)
Tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya pleura, selaput otak, selaput jantung (pericardium), kelenjar limfe, tulang, persendian, kulit, usus, ginjal, saluran kencing, alat kelamin, dan lain-lain. Diagnosis sebaiknya didasarkan atas kultur spesimen positif, atau histologi, atau bukti klinis kuat konsisten dengan TB ekstraparu aktif, yang selanjutnya dipertimbangkan oleh klinisi untuk diberikan obat anti tuberkulosis siklus penuh. TB di luar paru dibagi berdasarkan pada tingkat keparahan penyakit, yaitu :
(1)TB di luar paru ringan
Misalnya : TB kelenjar limfe, pleuritis eksudativa unilateral, tulang (kecuali tulang belakang), sendi dan kelenjar adrenal.
(2)TB diluar paru berat
Misalnya : meningitis, millier, perikarditis, peritonitis, pleuritis eksudativa bilateral, TB tulang belakang, TB usus, TB saluran kencing dan alat kelamin.
Gambar 2.2 Skema klasifikasi tuberkulosis
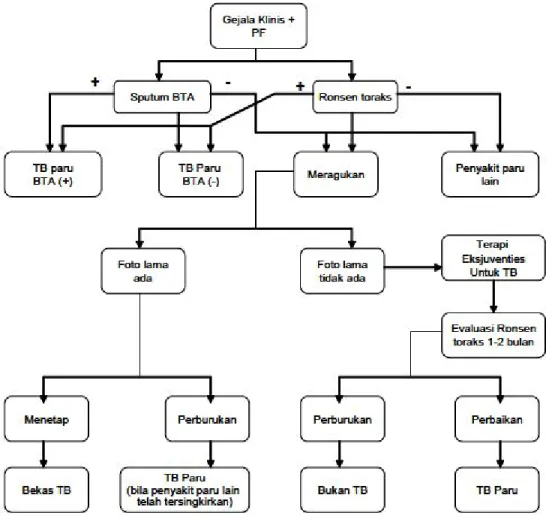
h. Diagnosis
Diagnosis tuberkulosis dapat ditegakkan berdasarkan gejala klinik, pemeriksaan fisik/jasmani, pemeriksaan bakteriologik, radiologik dan pemeriksaan penunjang lainnya. (4)
1) Gambaran Klinik
Gejala klinik tuberkulosis dapat dibagi menjadi 2 golongan, yaitu gejala respiratorik (atau gejala organ yang terlibat) dan gejala sistemik.
a. Gejala respiratorik
- batuk > 3 minggu
- batuk darah
- sesak napas
- nyeri dada
Gejala respiratorik ini sangat bervariasi, dari mulai tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Kadang penderita terdiagnosis pada saat medical check up
. Bila bronkus belum terlibat dalam proses penyakit,
maka penderita mungkin tidak ada gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk membuang dahak ke luar.
Gejala tuberkulosis ekstra paru tergantung dari organ yang terlibat, misalnya pada limfadenitis tuberkulosa akan terjadi pembesaran yang lambat dan tidak nyeri dari kelenjar getah bening, pada meningitis tuberkulosa akan terlihat gejala meningitis, sementara pada pleuritis tuberkulosa terdapat gejala sesak napas & kadang nyeri dada pada sisi yang rongga pleuranya terdapat cairan.
b. Gejala sistemik - Demam
- Gejala sistemik lain : malaise, keringat malam, anoreksia, berat badan menurun
2) Pemeriksaan Jasmani
Pada pemeriksaan jasmani kelainan yang akan dijumpai tergantung dari organ yang terlibat. Pada tuberkulosis paru, kelainan yang didapat tergantung luas kelainan struktur paru. Pada permulaan (awal) perkembangan penyakit umumnya tidak (atau sulit sekali) menemukan kelainan. Kelainan paru pada umumnya terletak di daerah lobus superior terutama daerah apex dan segmen posterior , serta daerah apex lobus inferior. Pada pemeriksaan jasmani dapat ditemukan antara lain suara napas bronkial, amforik, suara napas melemah, ronki basah, tanda-tanda penarikan paru, diafragma & mediastinum.
Pada pleuritis tuberkulosa, kelainan pemeriksaan fisik tergantung dari banyaknya cairan di rongga pleura. Pada perkusi ditemukan pekak, pada auskultasi suara napas yang melemah sampai tidak terdengar pada sisi yang terdapat cairan.
Pada limfadenitis tuberkulosa, terlihat pembesaran kelenjar getah bening, tersering di daerah leher (pikirkan kemungkinan metastasis tumor), kadang-kadang di daerah ketiak. Pembesaran kelenjar tersebut dapat menjadi “cold abscess”.
3) Pemeriksaan Bakteriologik - Bahan pemeriksaan
Pemeriksaan bakteriologik untuk menemukan kuman tuberkulosis mempunyai arti yang sangat penting dalam menegakkan diagnosis. Bahan untuk pemeriksaan bakteriologik ini dapat berasal dari dahak, cairan pleura, liquor cerebrospinal
, bilasan bronkus, bilasan lambung, kurasan
bronkoalveolar (bronchoalveolar lavage/BAL), urin, faeces dan jaringan biopsi (termasuk biopsi jarum halus/BJH)
- Cara pengumpulan dan pengiriman bahan
- Cara pengambilan dahak 3 kali, setiap pagi 3 hari berturut- turut atau dengan cara:
a) Sewaktu/spot (dahak sewaktu saat kunjungan) b) Dahak Pagi ( keesokan harinya )
c) Sewaktu/spot ( pada saat mengantarkan dahak pagi)
Bahan pemeriksaan/spesimen yang berbentuk cairan dikumpulkan/ditampung dalam pot yang bermulut lebar, berpenampang 6 cm atau lebih dengan tutup berulir, tidak mudah pecah dan tidak bocor. Apabila ada fasiliti, spesimen tersebut dapat dibuat sediaan apus pada gelas objek (difiksasi) sebelum dikirim ke laboratorium.
Bahan pemeriksaan hasil BJH, dapat dibuat sediaan apus kering di gelas objek atau untuk kepentingan biakan dan uji resistensi dapat ditambahkan NaCl 0,9% 3-5 ml sebelum dikirim ke laboratorium. Spesimen dahak yang ada dalam pot (jika pada gelas objek dimasukkan ke dalam kotak sediaan) yang
akan dikirim ke laboratorium, harus dipastikan telah tertulis identitas penderita yang sesuai dengan formulir permohonan pemeriksaan laboratorium.
Bila lokasi fasiliti laboratorium berada jauh dari klinik/tempat pelayanan penderita, spesimen dahak dapat dikirim dengan kertas saring melalui jasa pos. - Cara pemeriksaan dahak dan bahan lain
Pemeriksaan bakteriologik dari spesimen dahak dan bahan lain (cairan pleura, liquor cerebrospinal, bilasan bronkus, bilasan lambung, kurasan bronkoalveolar (BAL), urin, faeces dan jaringan biopsi, termasuk BJH) dapat dilakukan dengan cara:
(1) Mikroskopik
Mikroskopik biasa : pewarnaan Ziehl-Nielsen pewarnaan Kinyoun Gabbett Mikroskopik fluoresens : pewarnaan auramin-rhodamin (khususnya untuk screening)
Interpretasi hasil pemeriksaan mikroskopik dari 3 kali pemeriksaan ialah bila :
- 2 kali positif, 1 kali negatif → Mikroskopik positif
- 1 kali positif, 2 kali negatif →Ulang BTA 3 kali , kemudian bila 1 kali positif, 2 kali negatif →Mikroskopik positif, bila 3 kali negatf → Mikroskopik negative
Interpretasi pemeriksaan mikroskopik dibaca dengan skala bronkhorst atau IUATLD
(2) Biakan
Pemeriksaan biakan M.tuberculosis dengan metode konvensional ialah dengan cara :
(a)Egg base media (Lowenstein-Jensen, Ogawa, Kudoh) (b)Agar base media : Middle brook
Melakukan biakan dimaksudkan untuk mendapatkan diagnosis pasti, dan dapat mendeteksi Mycobacterium tuberculosis
dan juga Mycobacterium
other than tuberculosis
(MOTT). Untuk mendeteksi MOTT dapat
digunakan beberapa cara, baik dengan melihat cepatnya pertumbuhan, menggunakan uji nikotinamid, uji niasin maupun pencampuran dengan
cyanogen bromide
serta melihat pigmen yang timbul
4) Pemeriksaan Radiologik
Pemeriksaan standar ialah foto toraks PA dengan atau tanpa foto lateral. Pemeriksaan lain atas indikasi : foto apiko-lordotik, oblik, CT-Scan. Pada pemeriksaan foto toraks, tuberkulosis dapat memberi gambaran bermacam-macam bentuk (multiform).
Gambaran radiologik yang dicurigai
sebagai lesi TB aktif :
(a)Bayangan berawan / nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah
(b)Kaviti, terutama lebih dari satu, dikelilingi oleh bayangan opak berawan atau nodular
(c)Bayangan bercak milier
(d)Efusi pleura unilateral (umumnya) atau bilateral (jarang) Gambaran radiologik yang dicurigai lesi TB inaktif
(a)Fibrotik pada segmen apikal dan atau posterior lobus atas (b)Kalsifikasi atau fibrotic
(c)Kompleks ranke
(d)Fibrotoraks/Fibrosis parenkim paru dan atau penebalan pleura Luluh Paru (Destroyed Lung ) :
(a)Gambaran radiologik yang menunjukkan kerusakan jaringan paru yang berat, biasanya secara klinis disebut luluh paru .
Gambaran radiologik luluh paru
terdiri dari atelektasis, multikaviti dan fibrosis parenkim paru. Sulit untuk menilai aktiviti lesi atau penyakit hanya berdasarkan gambaran radiologik tersebut.
(b)Perlu dilakukan pemeriksaan bakteriologik untuk memastikan aktiviti proses penyakit
Luas lesi yang tampak pada foto toraks untuk kepentingan pengobatan dapat dinyatakan sbb (terutama pada kasus BTA dahak negatif) :
(a)Lesi minimal, bila proses mengenai sebagian dari satu atau dua paru dengan luas tidak lebih dari volume paru yang terletak di atas chondrostemal junction dari iga kedua depan dan prosesus spinosus dari vertebra torakalis 4 atau
korpus vertebra torakalis 5 (sela iga 2) dan tidak dijumpai kaviti (b)Lesi luas, Bila proses lebih luas dari lesi minimal.
5) Pemeriksaan Penunjang
Salah satu masalah dalam mendiagnosis pasti tuberkulosis adalah lamanya waktu yang dibutuhkan untuk pembiakan kuman tuberkulosis secara konvensional. Dalam perkembangan kini ada beberapa teknik baru yang dapat mengidentifikasi kuman tuberkulosis secara lebih cepat.
(a)Polymerase chain reaction
(PCR)
Pemeriksaan PCR adalah teknologi canggih yang dapat mendeteksi DNA, termasuk DNA M.tuberculosis.
Salah satu masalah dalam pelaksanaan
teknik ini adalah kemungkinan kontaminasi. Cara pemeriksaan ini telah cukup banyak dipakai, kendati masih memerlukan ketelitian dalam pelaksanaannya.
Hasil pemeriksaan PCR dapat membantu untuk menegakkan diagnosis sepanjang pemeriksaan tersebut dikerjakan dengan cara yang benar dan sesuai standar.
Apabila hasil pemeriksaan PCR positif sedangkan data lain tidak ada yang menunjang kearah diagnosis TB, maka hasil tersebut tidak dapat dipakai sebagai pegangan untuk diagnosis TB.
Pada pemeriksaan deteksi M.tb tersebut diatas, bahan / spesimen pemeriksaan dapat berasal dari paru maupun luar paru sesuai dengan organ yang terlibat.
(b)Pemeriksaan serologi, dengan berbagai metoda antara lain: ● Enzym linked immunosorbent assay
(ELISA)
Teknik ini merupakan salah satu uji serologi yang dapat mendeteksi respon humoral berupa proses antigen-antibodi yang terjadi. Beberapa masalah dalam teknik ini antara lain adalah kemungkinan antibodi menetap dalam waktu yang cukup lama.
● Mycodot
Uji ini mendeteksi antibodi antimikobakterial di dalam tubuh manusia. Uji ini menggunakan antigen lipoarabinomannan (LAM) yang direkatkan pada suatu alat yang berbentuk sisir plastik. Sisir plastik ini kemudian dicelupkan ke dalam serum penderita, dan bila di dalam serum tersebut terdapat
antibodi spesifik anti LAM dalam jumlah yang memadai yang sesuai dengan aktiviti penyakit, maka akan timbul perubahan warna pada sisir yang dapat dideteksi dengan mudah.
● Uji peroksidase anti peroksidase (PAP)
Uji ini merupakan salah satu jenis uji yang mendeteksi reaksi serologi yang terjadi
● ICT
Uji Immunochromatographic tuberculosis (ICT tuberculosis) adalah uji serologik untuk mendeteksi antibodiM.tuberculosis
dalam serum. Uji ICT
tuberculosis
merupakan uji diagnostik TB yang menggunakan 5 antigen
spesifik yang berasal dari membran sitoplasmaM.tuberculosis
, diantaranya
antigen M.tb 38 kDa. Ke 5 antigen tersebut diendapkan dalam bentuk 4 garis melintang pada membran immunokromatografik (2 antigen diantaranya digabung dalam 1 garis) dismaping garis kontrol. Serum yang akan diperiksa sebanyak 30 l diteteskan ke bantalan warna biru, kemudian serum akan berdifusi melewati garis antigen. Apabila serum mengandung antibodi IgG terhadapM.tuberculosis
, maka antibodi akan berikatan dengan
antigen dan membentuk garis warna merah muda. Uji dinyatakan positif bila setelah 15 menit terbentuk garis kontrol dan minimal satu dari empat garis antigen pada membran.
Dalam menginterpretasi hasil pemeriksaan serologi yang diperoleh, para klinisi harus hati-hati karena banyak variabel yang mempengaruhi kadar antibodi yang terdeteksi. Saat ini pemeriksaan serologi belum bisa dipakai sebagai pegangan untuk diagnosis
(c)Pemeriksaan BACTEC
Dasar teknik pemeriksaan biakan dengan BACTEC ini adalah metode radiometrik. M tuberculosis
memetabolisme asam lemak yang kemudian
menghasilkan CO2 yang akan dideteksi growth index
nya oleh mesin ini.
Sistem ini dapat menjadi salah satu alternatif pemeriksaan biakan secara cepat untuk membantu menegakkan diagnosis.
(d)Pemeriksaan Cairan Pleura
Pemeriksaan analisis cairan pleura & uji Rivalta cairan pleura perlu 38
dilakukan pada penderita efusi pleura untuk membantu menegakkan diagnosis. Interpretasi hasil analisis yang mendukung diagnosis tuberkulosis adalah uji Rivalta positif dan kesan cairan eksudat, serta pada analisis cairan pleura terdapat sel limfosit dominan dan glukosa rendah
(e)Pemeriksaan histopatologi jaringan
Bahan histopatologi jaringan dapat diperoleh melalui biopsi paru dengan trans bronchial lung biopsy
(TBLB),trans thoracal biopsy(TTB), biopsi paru
terbuka, biopsi pleura, biopsi kelenjar getah bening dan biopsi organ lain diluar paru. Dapat pula dilakukan biopsi aspirasi dengan jarum halus (BJH =biopsi jarum halus). Pemeriksaan biopsi dilakukan untuk membantu menegakkan diagnosis, terutama pada tuberkulosis ekstra paru
Diagnosis pasti infeksi TB didapatkan bila pemeriksaan histopatologi pada jaringan paru atau jaringan diluar paru memberikan hasil berupa granuloma dengan perkejuan.
(f) Pemeriksaan darah
Hasil pemeriksaan darah rutin kurang menunjukkan indikator yang spesifik untuk tuberkulosis. Laju endap darah ( LED) jam pertama dan kedua sangat dibutuhkan. Data ini sangat penting sebagai indikator tingkat kestabilan keadaan nilai keseimbangan biologik penderita, sehingga dapat digunakan untuk salah satu respon terhadap pengobatan penderita serta kemungkinan sebagai predeteksi tingkat penyembuhan penderita. Demikian pula kadar limfosit bisa menggambarkan biologik/ daya tahan tubuh penderida , yaitu dalam keadaan supresi / tidak. LED sering meningkat pada proses aktif, tetapi laju endap darah yang normal tidak menyingkirkan tuberculosis. Limfositpun kurang spesifik.
(g)Uji tuberculin
Pemeriksaan ini sangat berarti dalam usaha mendeteksi infeksi TB di daerah dengan prevalensi tuberkulosis rendah. Di Indonesia dengan prevalensi tuberkulosis yang tinggi, pemeriksaan uji tuberkulin sebagai alat bantu diagnostik kurang berarti, apalagi pada orang dewasa. Uji ini akan mempunyai makna bila didapatkan konversi dari uji yang dilakukan satu bulan sebelumnya atau apabila kepositifan dari uji yang didapat besar sekali atau bula.
Pada pleuritis tuberkulosa uji tuberkulin kadang negatif, terutama pada malnutrisi dan infeksi HIV. Jika awalnya negatif mungkin dapat menjadi positif jika diulang 1 bulan kemudian. Sebenarnya secara tidak langsung reaksi yang ditimbulkan hanya menunjukkan gambaran reaksi tubuh yang analog dengan ; a) reaksi peradangan dari lesi yang berada pada target organ yang terkena infeksi atau b) status respon imun individu yang tersedia bila menghadapi agent
dari basil tahan asam yang bersangkutan (M.tuberculosis).
Alternatif 1 :
Gambar 2.4 Skema alur diagnosis TB paru pada orang dewasa (Alternatif 2)
i. Pengobatan Tuberkulosis
a) Tujuan pengobatan TB :
1. Menyembuhkan pasien dan memperbaiki produktivitas dan kualitas hidup b. Mencegah kematian akibat TB
c. Mencegah kekambuhan TB
d. Mengurangi penularan TB kepada orang lain.
e. Mencegah terjadinya dan penularan TB resistensi obat
b) Prinsip pengobatan TB :
Obat anti tuberkuosis (OAT) adalah komponen terpenting dalam pengobatan TB. Pengobatan TB adalah salah satu upaya paling efisien untuk mencegah penyebaran lebih lanjut dari kuman TB.
Pengobatan yang adekuat harus memenuhi prinsip :
1. Pengobatan diberikan dalam bentuk panduan OAT yang yang tepat mengandung minimal 4 macam obat untuk mencegah terjadinya resistensi. 2. Diberikan dalam dosis yang tepat.
3. Ditelan secara teratur dan diawasi secara langsung oleh PMO (pengawas menelan obat) sampai selesai pengobatan.
4. Pengobatan diberikan dalam jangka waktu yang cukup terbagi dalamtahap awal serta tahap lanjutan untuk mencegah kekambuhan.
c) Tahapan pengobatan TB
Pengobatan TB harus selalu meliputi pengobatan tahap awal dan tahap lanjutan dengan maksud :
● Tahap awal : pengobatan diberikan setiap hari. Paduan pengobatan pada tahap ini adalah dimaksudkan untuk secara efektif menurunnkan jumlah kuman yang ada dalam tubuh pasien dan meminimalisir pengaruh dari sebagian kecil kuman yang mungkin sudah resisten sejak sebelum pasien mendapatkan pengobatan. Pengobatan tahap awal pada semua pasien baru, harus diberikan selama 2 bulan. Pada umumnya dengan pengobatan secara teratur dan tanpa adanya penyulit, daya penularan sudah sangat menurun setelah pengobatan selama 2 minggu.
● Tahap lanjutan : pengobatan diberikan secara intermitten yaitu 3x seminggu. pengobatan tahap lanjut merupakan tahap yang paling penting untuk membunuh sisa - sisa kuman yang masih ada dalam tubuh sehingga pasien
dapat sembuh dan mencegah terjadinya kekambuhan. Pengobatan tahap lanjut pada pasien diberikan dalam jangka waktu yang lebih lama.
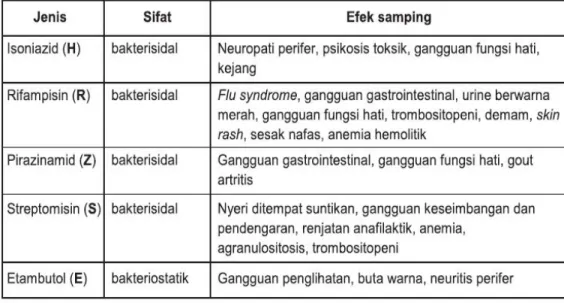
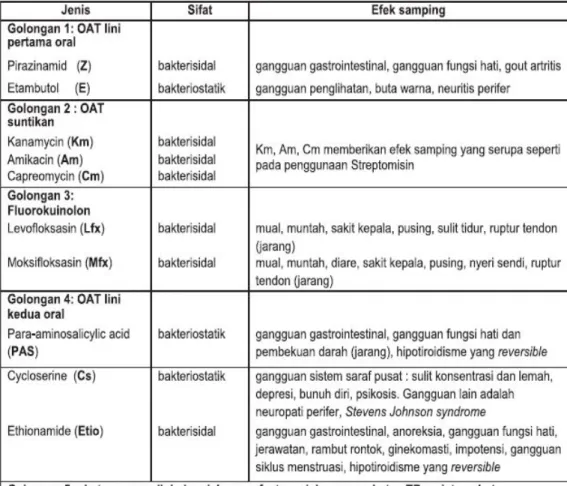
Tabel 2.1 OAT lini pertama
Tabel 2.2 Kisaran dosis OAT lini pertama bagi pasien dewasa
Tabel 2.3 Kisaran dosis OAT lini pertama bagi pasien anak
Tabel 2.4 OAT yang digunakan dalam pengobatan TB resisten obat
d) Paduan OAT yang digunakan 1. Kategori 1 : 2(HRZE)/4(HR)3
2. Kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3
3. Kategori anak : 2(HRZ)/4(HR) atau 2HRZE(S)/4-10HR
4. Obat yang digunakan dalam tatalaksana pasien TB resisten obat terdiri dari OAT lini ke-2 yaitu kanamisin, kapreomisin, levofloksasin, etionamide, sikloserin, moksifloksasin dan PAS, serta OAT lini-1 yaitu pirazinamid dan etambutol.
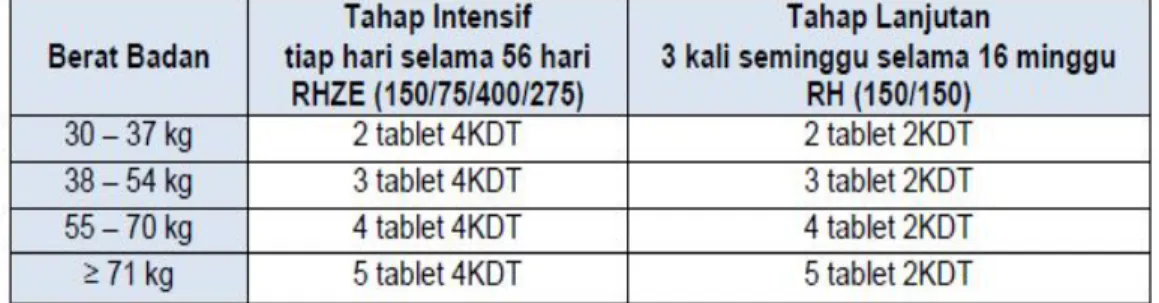
e) Panduan OAT KDT lini pertama dan peruntukannya 1. Kategori 1 : 2(HRZE)/4(HR)3
Paduan OAT ini diberikan untuk pasien baru
Tabel 2.5 Dosis panduan OAT KDT kategori 1 : 2(HRZE)/4(HR)3
2. Kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3
Paduan OAT ini diberikan untuk pasien BTA positif yang pernah diobati sebelumnya (pengobatan ulang).
Tabel 2.6 Dosis paduan OAT KDT kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3
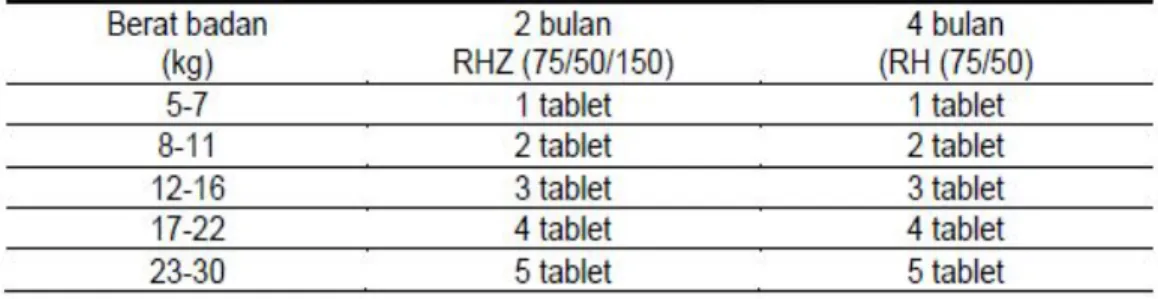
3. Kategori anak : 2(HRZ)/4(HR) atau 2HRZE(S)/4-10HR
Tabel 2.7 Dosis paduan OAT KDT pada anak
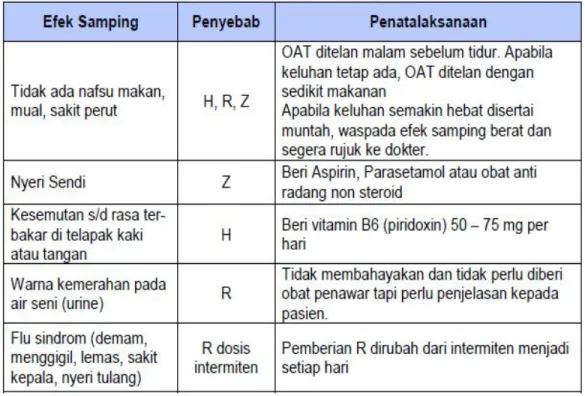
f) Penanganan efek samping OAT
Tabel 2.8 Efek samping ringan OAT
Tabel 2.9 Efek samping berat OAT
g) Pemantauan kemajuan hasil pengobatan TB
Tindak lanjut berdasarkan hasil pemeriksaan ulang dahak untuk memantau kemajuan hasil pengobatan :
1) Apabila hasil pemeriksaan pada akhir tahap awal negatif :
● Pada pasien baru maupun pengobatan ulang, segera diberikan dosis pengobatan tahap lanjutan.
● Selanjutnya lakukan pemeriksaan ulang dahak sesuai jadwal (pada bulan ke 5 dan akhir pengobatan).
2) Apabila hasil pemeriksaan pada akhir tahap awal positif :
Pada pasien baru (mendapat pengobatan dengan paduan OAT kategori 1) : ● Lakukan penilaian apakah pengobatan tidak teratur?. Apabila tidak teratur,
diskusikan dengan pasien tentang pentingnya berobat teratur.
● Segera diberikan dosis tahap lanjutan. Lakukan pemeriksaan ulang dahak kembali setelah pemberian OAT tahap lanjutan satu bulan. Apabila hasil pemeriksaan dahak ulang tetap positif, lakukan pemeriksaan uji kepekaan obat.
● Apabila tidak memungkinkan pemeriksaan uji kepekaan obat, lanjutkan pengobatan dan diperiksa ulang dahak kembali pada akhir bulan ke 5 (menyelesaikan dosis OAT bulan ke 5).
Pada pasien dengan pengobatan ulang(mendapat pengobatan dengan paduan OAT kategori 2) :
● Lakukan penilaian apakah pengobatan tidak teratur?. Apabila tidak teratur, diskusikan dengan pasien tentang pentingnya berobat teratur.
● Pasien dinyatakan sebagai terduga pasien TB MDR
● Lakukan pemeriksaan uji kepekaan obat atau dirujuk ke RS pusat rujukan TB MDR
● Apabila tidak bisa dilakukan pemeriksaan uji kepekaan obat atau dirujuk ke RS pusat rujukan TB MDR, segera diberikan dosis OAT tahap lanjutan dan diperiksa ulang dahak kembali pada akhir bulan ke 5 (menyelesaikan dosis OAT bulan ke 5).
3) Pada bulan ke 5 atau lebih :
● Baik pada pengobatan pasien baru atau pengobatan ulang apabila hasil pemeriksaan ulang dahak hasilnya negatif, lanjutkan pengobatan sampai seluruh dosis pengobatan selesai diberikan.
● Apabila hasil pemeriksaan ulang dahak hasilnya positif, pengobatan dinyatakan gagal dan pasien dinyatakan sebagai terduga pasien TB MDR.
● Lakukan pemeriksaan uji kepekaan obat atau dirujukke RS pusat rujukan TB MDR.
● Padapasien baru (mendapat pengobatan dengan paduan OAT kategori 1), pengobatan dinyatakan gagal. Apabila oleh karena suatu sebab belum bisa dilakukan pemeriksaan uji kepekaan obat atau dirujuk ke RS pusat rujukan TB MDR, berikan pengobatan paduan OAT kategori 2 dari awal.
● Pada pasien dengan pengobatan ulang (mendapat pengobatan dengan paduan OAT kategori 2), pengobatan dinyatakan gagal. Harus diupayakan semaksimal mungkin agar bisa dilakukan pemeriksaan uji kepekaan obat atau dirujuk ke RS pusat rujukan TB MDR. Apabila oleh karena suatu sebab belum bisa dilakukan pemeriksaan uji kepekaan obat atau dirujuk ke RS pusat rujukan TB MDR, berikan penjelasan, pengetahuan dan selalu dipantau kepatuhannya terhadap upaya PPI (pencegahan dan pengendalian infeksi).
Tabel 2.10 Hasil pengobatan pasien TB
h) Pengawasan langsung menelan obat (DOT = Direectly Observed Treatment) Untuk mencapai kesembuhan pasien TB, sangat penting dipastikan bahwa pasien menelan seluruh obat yang diberikan sesuai anjuran dengan cara pengawasan langsung oleh seorang PMO (pengawas menelan obat) agar mencegah terjadinya resistensi obat. Pilihan tempat pemberian pengobatan sebaiknya disepakati bersama pasien agar dapat memberikan kenyamanan bagi pasien. Pasien bisa memilih datang ke fasyankes terdekat dengan kediaman pasien atau PMO dating berkunjung ke rumah pasien. Apabila tidak ada factor penyulit, pengobatan dapat diberikan secara rawat jalan.
1) Persyaratan PMO
a) Seseorang yang dikenal,dipercaya dan disetujui, baik oleh petugas kesehatan maupun pasien, selain itu harus disegani dan dihormati oleh pasien.
b) Seseorang yang tinggal dekat dengan pasien. c) Bersedia membantu pasien dengan sukarela.
d) Bersedia dilatih atau mendapat penyuluhan bersama –sama dengan pasien. 2) Siapa yang bisa jadi PMO
Sebaiknya PMO adalah petugas kesehatan, misalnya Bidan di Desa, Perawat, Juru Immunisasi, dan lain lain. Bila tidak ada petugas kesehatan yang memungkinkan, PMO dapat berasal dari Guru, Tokoh masyarakat lainnya atau anggota keluarga.
3) Tugas seorang PMO
a) Mengawasi pasien TB agar menelan obat secara teratur sampai selesai pengobatan.
b) Memberi dorongan kepada pasien agar mau berobat teratur.
c) Mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah ditentukan.
d) Memberi penyuluhan pada anggota keluarga pasien TB yang mempunyai gejala-gejala mencurigakan TB untuk segera memeriksakan diri ke Unit Pelayanan Kesehatan.
4) Informasi penting yang perlu dipahami PMO untuk disampaikan kepada pasien dan keluarganya :
a) TB disebabkan kuman, bukan penyakit keturunan atau kutukan. b) TB dapat disembuhkan dengan berobat teratur.
c) Cara penularan TB, gejala-gejala yang mencurigakan dan cara pencegahannya.
d) Cara pemberian pengobatan pasien (tahap intensif dan lanjutan). e) Pentingnya pengawasan supaya pasien berobat secara teratur.
f) Kemungkinan terjadinya efek samping obat dan perlunya segera meminta pertolongan ke fasyankes.
2. Kelembaban Rumah
Kelembaban udara dalam rumah minimal 40% – 70 % dan suhu ruangan yang ideal antara 180C – 30 0C.22) Bila kondisi suhu ruangan tidak optimal, misalnya terlalu panas akan berdampak pada cepat lelahnya saat bekerja dan tidak cocoknya untuk istirahat. Sebaliknya, bila kondisinya terlalu dingin akan tidak menyenangkan dan pada orang-orang tertentu dapat menimbulkan alergi.23) Hal ini perlu diperhatikan karena kelembaban dalam rumah akan mempermudah berkembangbiaknya mikroorganisme antara lain bakteri spiroket, ricketsia dan virus. Mikroorganisme tersebut dapat masuk ke dalam tubuh melalui udara ,selain itu kelembaban yang tinggi dapat menyebabkan membran mukosa hidung menjadi kering seingga kurang efektif dalam menghadang mikroorganisme. Kelembaban udara yang meningkat merupakan media yang baik untuk Bkteri-Bktri termasuk bakteri tuberkulosis
.20) Kelembaban di dalam rumah
menurut Depatemen Pekerjaan Umum (1986) dapat disebabkan oleh tiga faktor, yaitu : a. Kelembaban yang naik dari tanah ( rising damp
)
b. Merembes melalui dinding ( percolating damp
)
c. Bocor melalui atap ( roof leaks
)
Untuk mengatasi kelembaban, maka perhatikan kondisi drainase atau saluran air di sekeliling rumah, lantai harus kedap air, sambungan pondasi dengan dinding harus kedap air, atap tidak bocor dan tersedia ventilasi yang cukup.
3. Pencahayaan Sinar Matahari
Pencahayaan alami ruangan rumah adalah penerangan yang bersumber dari sinar matahari (alami), yaitu semua jalan yang memungkinkan untuk masuknya cahaya matahari alamiah, misalnya melalui jendela atau genting kaca. Cahaya matahari selain berguna untuk menerangi ruang juga mempunyai daya untuk membunuh bakteri. Hal ini telah dibuktikan oleh Robert Koch (1843-1910).
Cahaya berdasarkan sumbernya dibedakan menjadi 2 jenis (Depkes, 1989) 1 Cahaya Alamiah
Cahaya alamiah yakni matahari. Cahaya ini sangat penting karena dapat membunuh bakteri-bakteri pathogen di dalam rumah, misalnya kuman TBC, oleh karena itu, rumah yang cukup sehat harus mempunyai jalan masuk yang cukup(jedela), luasnya sekurang-kurangnya 15%-20%. Perlu diperhatikan agar sinar matahari dapat langsung ke dalam ruangan, tidak terhalang oleh bangunan lain. Fungsi jendeladisiniselain sebagai ventilasi, juga sebagai jalan masukcahaya. Selain itu jalan masuknya cahaya alamiah juga diusahakan dengan genteng kaca.
2 Cahaya Buatan
Cahaya buatan yaitu cahaya yang menggunakan sumber cahaya yang bukan alamiah. Seprti lampu minyak tanah, listrik, api dan lain-lain. Kualitas dari cahaya buatan tergantung dari terangnya sumber cahaya (brightness of the source
).
Secara umum pengukuran pencahayaan terhadap sinar matahari adalah dengan menggunakan lux meter
, yang diukur di tengah-tengah ruangan pada tempat setinggi 84
cm dari lantai, dengan ketentuan tidak memenuhi syarat kesehatan bila <60 lux dan memenuhi syarat kesehatan bila pencahyaan rumah >60lux.
Sinar matahari dapat dimanfaatkan untuk pencegahan penyakit tuberculosis dengan mengusahakan masuknya sinar matahari pagi ke dalam rumah. Diutamakan sinar matahari pagi mengandung sinar ultraviolet yang dapat mematikan kuman (Depkes RI, 1994). Cahaya matahari mempunyai sifat membunuh bakteri, terutama kuman
Mycobacterium tuberculosis
. Kuman Tuberculosis hanya dapat mati oleh sinar
matahari langsung (Depkes RI, 2008). Oleh sebab itu, rumah dengan standar pencahayaan yang buruk sangat berpengaruh terhadap kejadian tuberculosis.
Kuman tuberkulosis dapat hidup pada tempat yang sejuk, lembab dan gelap tanpa sinar matahari serta bertahan hidup bertahun-tahun lamanya, dan mati bila terkena sinar matahari, sabun, lisol, karbol dan panas api. Kuman Mycobacterium tuberculosis akan mati dalam waktu 2 jam oleh sinar matahari. Rumah yang tidak masuk sinar matahari mempunyai resiko menderita tuberkulosis 3-7 kali dibandingkan dengan rumah yang dimasuki sinar matahari.
4. Perilaku
Lingkungan mempunyai andil yang paling besar terhadap status kesehatan, kemudian berturut - turut disusul oleh perilaku mempunyai andil nomor dua, pelayanan kesehatan, dan keturunan mempunyai andil yang paling kecil terhadap status kesehatan.
Perilaku itu di latar belakangi atau dipengaruhi oleh tiga faktor pokok yakni :
1. Faktor - faktor predisposisi (predisposing factors) mencakup pengetahuan dan sikap
masyarakat terhadap kesehatan, tradisi dan kepercayaan masyarakat terhadap hal yang berkaitan dengan kesehatan, sistem nilai yang dianut masyarakat, tingkat pendidikan, tingkat sosial ekonomi, dan sebagainya.
2. Faktor - faktor pemungkin (enambling factors) mencakup ketersediaan sarana dan prasarana atau fasilitas kesehatan bagi masyarakat.
3. Faktor - faktor yang memperkuat atau mendorong (reinforcing factors) meliputi faktor sikap dan perilaku tokoh masyarakat, tokoh agama, sikap dan perilaku para petugas termasuk petugas kesehatan. Juga undang-undang dan peraturan.
Oleh sebab itu, pendidikan kesehatan sebagai faktor usaha intervensi perilaku harus diarahkan kepada ketiga faktor pokok tersebut.
Perilaku manusia pada hakikatnya adalah suatu aktifitas dari manusia itu sendiri yang mencakup berjalan, berbicara, bereaksi, berpakaian, bahkan kegiatan internal seperti berpikir, persepsi dan emosi.
Perilaku kesehatan pada dasarnya adalah suatu respons seseorang baik bersifat pasif (pengetahuan, persepsi dan sikap), maupun bersifat aktif (tindakan yang nyata atau
practice) terhadap stimulus yang berkaitan dengan sakit dan penyakit, sistem pelayanan kesehatan, makanan serta lingkungan. Perilaku kesehatan berkaitan dengan tindakan atau kegiatan seseorang dalam memelihara dan meningkatkan kesehatannya. Termasuk juga tindakan-tindakan untuk mencegah penyakit, kebersihan perorangan, memilih makanan, sanitasi dan sebagainya.
B. Kerangka Teori
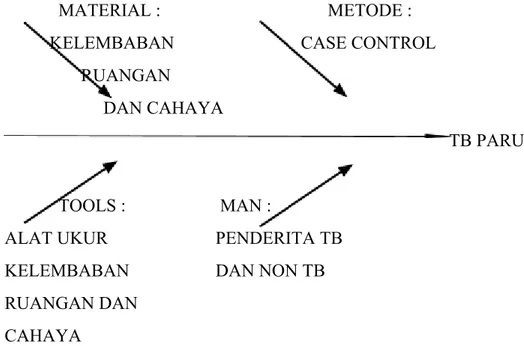
C. Kerangka Konsep
MATERIAL : METODE :
KELEMBABAN CASE CONTROL RUANGAN
DAN CAHAYA
TB PARU
TOOLS : MAN :
ALAT UKUR PENDERITA TB
KELEMBABAN DAN NON TB
RUANGAN DAN CAHAYA
Gambar 2.6 Kerangka Konsep
D. Hipotesis
Rumusan hipotesis yang diajukan adalah sebagai berikut :
a) Ho: Tidak terdapat hubungan kelembaban ruangan dan cahaya pada rumah penderita TB dengan kasus kejadian TB di wilayah kerja Puskesmas Langensari II kecamatan Langensari, Kota Banjar, Jawa Barat.
b) Hα : Terdapat hubungan kelembaban ruangan dan cahaya pada rumah penderita TB dengan kasus kejadian TB di wilayah kerja Puskesmas Langensari II kecamatan Langensari, Kota Banjar, Jawa Barat.
BAB III
METODE PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian ini merupakan penelitian kasus kontrol (case control) yaitu penelitian survey analitik dimana subjek yaitu kasus dan kontrol telah diketahui dan dipilih berdasarkan telah mempunyai keluaran (out come) tertentu, lalu dilihat kebelakang (back ward) tentang riwayat status paparan penelitian yang dialami subjek.
Gambaran 3.1 Rancangan Studi Kasus Kontrol Waktu
Arah Pencarian Informasi
Terpapar Kasus Tidak Terpapar Populasi Terpapar Kontrol Tidak Terpapar 58
B. Populasi Dan Sampel Penelitan
1. Lokasi penelitian
Penelitian dilaksanakan pada dua Desa (Desa Langensari dan Waringinsari) dan satu Kelurahan (Kelurahan Muktisari) di Kecamatan Langensari, Kota Banjar, Jawa Barat. 2. Populasi
Yang menjadi populasi pada penelitian ini adalah semua pasien TB Paru yang memeriksakan diri di Puskesmas Langensari II pada periode bulan Januari 2015 sampai bulan Agustus tahun 2016 sebanyak 50 orang.
3. Sampel 3.1. Kasus
Yang menjadi sampel atau subjek penelitian pada kelompok kasus adalah semua dari penderita TB Paru yang memeriksakan diri ke Puskesmas Langensari II pada periode bulan Januari 2015 hingga Agustus 2016.
3.2. Kontrol
Adalah sebagian tetangga kelompok kasus yang mempunyai riwayat tidak menderita TB Paru dengan karakteristik yang kurang lebih sama dengan kelompok kasus seperti usia, jenis kelamin.
4. Pengambilan sampel
Pengambilan sampel dilakukan dengan teknik total sampling,
yaitu pengambilan
sampel dilakukan dengan cara menetapkan seluruh anggota sampel.17 Metode ini diperbolehkan karena jumlah populasi yang terbatas atau sedikit, yaitu jumlah sampel populasinya hanya 50 responden. Diharapkan dengan menggunakan total populasi akan lebih mewakili fakta yang ada, sehingga besar sampel dalam penelitian ini adalah 29 responden untuk kelompok kontrol (Notoatmodjo, 2002).
Menentukan kriteria sampel. a. Kriteria inklusi :
Kriteria kasus:
● Semua pasien TB Paru yang memeriksakan diri di Puskesmas Langensari II dan berdomisili di Wilayah Kerja Puskesmas Langensari II, Kota Banjar, Jawa Barat, yang terdiri dari dua Desa dan satu Kelurahan.
● Bersedia mengisi informed consent.
Kriteria kontrol:
● Tetangga dari kelompok kasus yang memiliki persamaan jenis kelamin dan perbedaan usia yang tidak lebih dari 5 tahun.
● Belum pernah memiliki riwayat TB Paru sebelumnya. ● Bersedia mengisi informed consent.
b. Kriteria Eksklusi : Kriteria kasus:
● Pasien sudah meninggal dunia.
● Alamat pasien tidak ditemukan saat melakukan observasi survey penelitian Kriteria kontrol: -
C. Variabel Dan Definisi Operasional Dari Variabel
1 Variabel Independen / Bebas : ● Kelembaban Ruangan ● Intensitas Pencahayaan 2 Variabel Dependen / Terikat :
● Kejadian TB Paru
1. Definisi Operasional
Tabel 3.1 Definisi Operasional
Variabel Definisi operasional Alat ukur Hasil Ukur Skala Pengukuran