BAB 2
TINJAUAN PUSTAKA
2.1 Definisi
Sindrom nefrotik, suatu manifestasi penyakit glomerular, ditandai dengan
proteinuria berat (ekskresi protein ≥ 40 mg/m2LPB/jam, atau rasio
albumin/kreatinin pada urin sewaktu > 2 mg/mg, atau dipstick ≥ 2+),
hipoalbuminemia, edema, dan dapat disertai hiperlipidemia (Pais, Avner,
2011, Nanjundaswamy, Phadke, 2002).
Terdapat beberapa definisi/batasan yang dipakai pada sindrom
nefrotik, antara lain (Noer, 2011, Bagga, Mantan, 2005, Nanjundaswamy,
Phadke, 2002):
1. Remisi : Proteinuria negatif atau trace (proteinuria < 4 mg/m2 LPB/jam) selama 3 hari berturut-turut dalam 1 minggu.
2. Relaps : Proteinuria ≥ 2+ (proteinuria ≥ 40 mg/m2LPB/jam) 3 hari berturut-turut dalam 1 minggu, dimana sebelumnya pernah mengalami
remisi.
3. Relaps jarang : Relaps terjadi kurang dari 2 kali dalam 6 bulan pertama
setelah respons awal atau kurang dari 4 kali per tahun pengamatan.
4. Relaps sering : Relaps terjadi ≥ 2 kali dalam 6 bulan pertama setelah
respon awal, atau ≥ 4 kali dalam periode 1 tahun.
5. Sensitif steroid : Remisi tercapai dalam 4 minggu atau kurang setelah
pengobatan steroid dosis penuh (full dose).
6. Dependen steroid : Relaps terjadi pada saat dosis steroid diturunkan,
atau dalam waktu 14 hari setelah pengobatan steroid dihentikan, dan
hal ini terjadi 2 kali berturut-turut.
7. Resisten steroid : tidak terjadi remisi setelah 4 minggu pengobatan
2.2 Etiologi
Kebanyakan anak dengan sindrom nefrotik memiliki bentuk sindrom
nefrotik primer atau idiopatik (Tabel 2.1). Lesi glomerulus yang
berhubungan dengan sindrom nefrotik idiopatik termasuk penyakit
kelainan minimal (yang paling umum), glomerulosklerosis fokal
segmental, glomerulonefritis membranoproliferatif, nefropati membranosa
dan proliferasi mesangial difus. Etiologi-etiologi ini memiliki distribusi
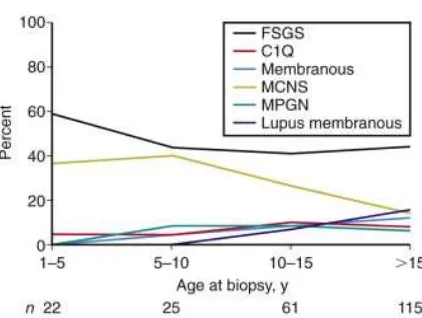
usia yang berbeda (Gambar 2.1) (Pais, Avner, 2011).
Sindrom nefrotik juga mungkin sekunder terhadap penyakit
sistemik seperti lupus eritematosus sistemik, purpura Henoch-Schönlein,
keganasan (limfoma dan leukemia), dan infeksi (hepatitis, HIV, dan
malaria) (Tabel 2.1) (Pais, Avner, 2011).
Sindrom nefrotik juga bisa disebabkan oleh kelainan genetik.
Sindrom nefrotik kongenital (hadir sejak lahir hingga usia 3 bulan) telah
dikaitkan dengan kelainan pada gen nephrin (NPHS1), fosfolipase C
epsilon 1 gen (PLCE1), dan gen supresor tumor Wilms.Selain itu, sindrom
genetik lainnya telah dikaitkan dengan sindrom nefrotik, seperti sindrom
Nail-patella, sindrom Pierson, Schimke immuno-osseus displasia, dan
Tabel 2.1 – Penyebab Sindrom Nefrotik Pada Anak
KELAINAN GENETIK
Sindrom Nefrotik (Tipikal) :
Sindrom nefrotik congenital tipe Finnish (Kehilangan nephrin)
Glomerulosklerosis fokal segmental (mutasi pada podocin, α-actinin 4, TRPC6)
Sklerosis mesangial difus (mutasi pada rantai laminin β2)
Sindrom Denys-Drash (mutasi pada factor transkripsi WT1)
Proteinuria Dengan atau Tanpa Sindrom Nefrotik :
Sindrom Nail-patella (mutasi pada factor transkripsi LMX1B)
Sindrom Alport (mutasi pada gen biosintesis kolagen)
Sindrom Multisistem Dengan atau Tanpa Sindrom Nefrotik :
Glomerulosklerosis fokal segmental
Gambar 2.1 - Hasil biopsi ginjal dari 223 anak-anak dengan proteinuria
dirujuk untuk biopsi ginjal diagnostik (Glomerular Disease Collaborative Network, J. Charles Jennette, MD, Hyunsook Chin, MS, and D.S. Gipson, 2007). n, jumlah pasien, C1Q, nefropati, FSGS, glomerulosklerosis fokal segmental, MCNS, sindrom nefrotik kelainan minimal; MPGN, glomerulonefritis membranoproliferative.
2.3 Patofisiologi
Kelainan yang mendasari sindrom nefrotik adalah peningkatan
permeabilitas dari dinding kapiler glomerulus, yang meyebabkan
proteinuria masif dan hipoalbuminemia. Pada biopsi, penipisan ekstensif
proses kaki podocyte (ciri khas sindrom nefrotik idiopatik) menunjukkan
peran penting untuk podocyte. Sindrom nefrotik idiopatik adalah
berhubungan dengan gangguan yang kompleks dalam sistem
kekebalan/imun tubuh, terutama imunitas diperantarai sel T (T cell–
mediated immunity). Pada glomerulosklerosis fokal segmental, suatu
faktor plasma, yang mungkin dihasilkan oleh subset limfosit aktif,
mungkin bertanggung jawab untuk peningkatan permeabilitas dinding
kapiler. Atau, mutasi pada protein podocyte (podocin, α-actinin 4) dan
MYH9 (gen podocyte) dapat berhubungan dengan glomerulosklerosis
fokal segmental. Sindrom nefrotik resisten steroid (steroid-resistant
nephrotic syndrome) dapat dikaitkan dengan mutasi pada NPHS2
(podocin) dan gen WT1, serta komponen lain dari proses filtrasi
glomerulus, seperti pori celah (slit pore), dan termasuk nephrin, NEPH1,
Untuk mekanisme pembentukan edema pada sindrom nefrotik,
hilangnya protein urin masif menyebabkan hipoalbuminemia, yang
menyebabkan penurunan tekanan onkotik plasma dan transudasi cairan
dari kompartemen intravaskular ke ruang interstisial. Penurunan volume
intravaskular menurunkan tekanan perfusi ginjal, yang mengaktifkan
sistem renin-angiotensin-aldosteron, yang merangsang reabsorpsi natrium
di tubular. Penurunan volume intravaskular juga merangsang pelepasan
hormon antidiuretik, yang meningkatkan reabsorpsi air dalam collecting
duct (Pais, Avner, 2011).
Teori ini tidak berlaku untuk semua pasien dengan sindrom
nefrotik karena beberapa pasien sebenarnya ada peningkatan volume
intravaskular dengan kadar renin dan aldosteron plasma berkurang. Oleh
karena itu, faktor-faktor lain, termasuk aviditas ginjal primer (primary
renal avidity) untuk natrium dan air, mungkin terlibat dalam pembentukan
edema pada beberapa pasien dengan sindrom nefrotik (Pais, Avner, 2011).
Dalam keadaan nefrotik, tingkat lipid dalam darah/serum
(kolesterol, trigliserida) yang meningkat adalah disebabkan dua alasan.
Hipoalbuminemia merangsang sintesis protein hepatik umum, termasuk
sintesis lipoprotein. Ini juga mengapa sejumlah faktor koagulasi
meningkat, lalu meningkatkan risiko trombosis. Selain itu, katabolisme
lipid berkurang akibat dari pengurangan kadar lipoprotein lipase plasma
yang berkaitan dengan peningkatan kehilangan enzim ini ini melalui urin
(Pais, Avner, 2011).
Pasien dengan sindrom nefrotik berada ada peningkatan risiko
infeksi (sepsis, peritonitis, pielonefritis), terutama dengan organisme
berkapsul seperti Streptococcus pneumoniae dan Haemophilus influenza.
Beberapa alasan untuk hal ini termasuk hilangnya faktor komplemen C3b,
risiko tambahan adalah penggunaan obat imunosupresif untuk mengobati
sindrom nefrotik (Pais, Avner, 2011).
Sindrom nefrotik adalah keadaan hiperkoagulasi yang disebabkan
beberapa faktor yaitu stasis vaskular, peningkatan produksi hepatik
fibrinogen dan faktor pembekuan lainnya, penurunan kadar faktor
antikoagulan serum, peningkatan produksi trombosit plasma (sebagai
reaktan fase akut), dan peningkatan agregasi platelet. Koagulopati
dimanifestasi dengan kejadian tromboemboli (Pais, Avner, 2011).
2.4 Sindrom Nefrotik Idiopatik/Primer
Sekitar 90% anak dengan sindrom nefrotik merupakan sindrom nefrotik
idiopatik/primer. Sindrom nefrotik idiopatik berhubungan dengan penyakit
glomerulus primer tanpa bukt i adanya penyebab penyakit sistemik
tertentu. Sindrom nefrotik idiopatik mempunyai beberapa tipe secara
histologis: penyakit kelainan minimal, proliferasi mesangial,
glomerulosklerosis fokal segmental, nefropati membranosa, dan
glomerulonefritis membranoproliferatif (Pais, Avner, 2011).
2.4.1 Manifestasi Klinis
Sindrom nefrotik idiopatik lebih sering terjadi pada anak laki-laki daripada
anak perempuan (2: 1) dan paling sering muncul antara usia 2 dan 6 tahun
(lihat Gambar 2.1). Sindrom nefrotik kelainan minimal (SNKM) terjadi
pada 85% hingga 90% pasien dibawah usia 6 tahun. Sebaliknya, hanya
20% hingga 30% dari remaja yang tampil untuk pertama kalinya dengan
sindrom nefrotik memiliki SNKM. Penyebab yang lebih umum dari
sindrom nefrotik idiopatik pada kelompok usia yang lebih tua adalah
glomerulosklerosis fokal segmental (GSFS). Insidensi GSFS dapat
meningkat, mungkin lebih umum pada pasien Afrika-Amerika, Hispanik,
Anak-anak biasanya tampil dengan edema ringan, yang awalnya
terdapat di sekitar mata dan di ekstremitas bawah. Sindrom nefrotik
awalnya dapat disalah diagnosis sebagai gangguan alergi karena adanya
pembengkakan periorbital yang menurun sepanjang hari. Dengan waktu,
edema menjadi generalisasi, dengan adanya perkembangan asites, efusi
pleura, dan edema genital. Anoreksia, iritabilitas, nyeri abdomen, dan diare
adalah gejala umum. Fitur penting dari sindrom nefrotik idiopatik kelainan
minimal adalah ketiadaan hipertensi dan gross hematuria (sebelumnya
disebut fitur nephritik) (Pais, Avner, 2011, Nanjundaswamy, Phadke,
2002).
Diagnosis differensial anak yang ditandai dengan edema mencakup
enteropati kehilangan protein, gagal hati, gagal jantung, glomerulonefritis
akut atau kronis, dan malnutrisi protein. Diagnosis selain SNKM harus
dipertimbangkan pada anak dibawah usia 1 tahun, riwayat keluarga positif
sindrom nefrotik, adanya temuan ekstrarenal (misalnya, artritis, ruam,
anemia), hipertensi atau edema paru, insufisiensi ginjal akut atau kronis,
dan gross hematuria (Pais, Avner, 2011).
2.4.2 Pemeriksaan Penunjang
Langkah pertama dalam mengevaluasi anak dengan edema adalah untuk
menetapkan apakah adanya sindrom nefrotik, karena hipoalbuminemia
dapat terjadi tanpa adanya proteinuria (seperti pada enteropati kehilangan
protein), dan edema dapat terjadi tanpa adanya hipoalbuminemia
(misalnya, pada angioedema, kebocoran kapiler, insufisiensi vena, gagal
jantung kongestif) (Lane, 2013).
Dalam rangka menetapkan adanya sindrom nefrotik, tes
laboratorium harus mengkonfirmasi (1) proteinuria nefrotik, (2)
hipoalbuminemia, dan (3) hiperlipidemia (Lane, 2013, Nanjundaswamy,
Phadke, 2002). Oleh karena itu, pengujian laboratorium awal harus
1. Protein urin - Dengan ekskresi protein ≥ 40 mg/m2LPB/jam atau > 50 mg/kgBB/24 jam, atau rasio albumin/kreatinin pada urin sewaktu > 2
mg/mg, atau dipstick ≥ 2+
2. Albumin serum - Kurang dari 2,5 g/dL
3. Panel lipid - Peningkatan kolesterol total, kolesterol low-density
lipoprotein (LDL), peningkatan trigliserida dengan hipoalbuminemia
berat, kolesterol high-density lipoprotein (HDL) (normal atau rendah)
Setelah menentukan adanya sindrom nefrotik, tugas selanjutnya
adalah untuk menentukan apakah sindrom nefrotik primer (idiopatik) atau
sekunder terhadap gangguan sistemik dan, jika sindrom nefrotik idiopatik
(SNI) telah ditentukan, apakah ada tanda-tanda penyakit ginjal kronis ,
insufisiensi ginjal, atau tanda-tanda yang dapat mengecualikan
kemungkinan sindrom nefrotik kelainan minimal (SNKM) (Lane, 2013,
Nanjundaswamy, Phadke, 2002). Oleh karena itu, di samping tes di atas,
berikut ini harus dimasukkan dalam hasil pemeriksaan:
1. Jumlah sel darah lengkap (Complete Blood Count (CBC)) –
Peningkatan hemoglobin dan hematokrit, jumlah trombosit meningkat
2. Panel metabolik - Elektrolit serum rendah, BUN dan kreatinin tinggi,
kalsium rendah, fosfor, dan kadar kalsium terionisasi normal
3. Pengujian untuk HIV, hepatitis B dan C - Pertimbangkan pemeriksaan
enzim hati, seperti alanin aminotransferase (ALT) dan aspartat
aminotransferase (AST), ketika skrining untuk penyakit hati.
4. Studi komplemen (C3, C4) – Kadar rendah
5. Antibodi antinuklear (ANA), antibodi anti–double-stranded DNA
(pada pasien yang dipilih)
Pada pasien dengan SNI dapat terjadi kehilangan protein yang
mengikat vitamin D, yang dapat mengakibatkan tingkat vitamin D rendah,
dan globulin yang mengikat tiroid, yang dapat mengakibatkan kadar
anak yang sering kambuh atau sindrom nefrotik resisten steroid, untuk
melakukan pengujian untuk 25-OH-vitamin D, 1,25-di (OH)-vitamin D,
T4 bebas, dan thyroid-stimulating hormone (TSH) (Lane, 2013).
Tes dan prosedur lain pada pasien tertentu mungkin termasuk yang
berikut:
1. Studi genetik - Mutasi NPHS1, NPHS2, WT1, dan LAMB2
2. Ultrasonografi ginjal - Ginjal biasanya membesar karena edema
jaringan
3. Radiografi dada - Radiografi dada diindikasi pada anak dengan
gangguan pernapasan. Efusi pleura adalah umum, namun edema paru
jarang terjadi
4. Uji Mantoux - Harus dilakukan sebelum pengobatan steroid untuk
menyingkirkan infeksi TB.
5. Biopsi ginjal - Biopsi ginjal juga harus dilakukan apabila hasil
anamnesis, pemeriksaan fisik, atau laboratorium menunjukkan sindrom
nefrotik sekunder atau sindrom nefrotik primer selain SNKM
Umur memainkan peran penting dalam evaluasi diagnostik
sindrom nefrotik. Anak-anak yang mengalami sindrom nefrotik dibawah
usia 1 tahun harus dievaluasi untuk sindrom nefrotik kongenital (Lane,
2013). Selain tes di atas, bayi harus dilakukan tes berikut:
1. Infeksi kongenital (sifilis, rubella, toksoplasmosis, sitomegalovirus,
HIV)
2. Biopsi ginjal
3. Tes genetik untuk mutasi NPHS1, NPHS2, WT1, dan LAMB2
sebagaimana dibimbing berdasarkan temuan biopsi dan presentasi
klinis
Kadang-kadang, pasien dengan sindrom nefrotik juga
menunjukkan atau membentuk tanda-tanda klinis dari abdomen akut, yang
dikonfirmasi dengan pemeriksaan bakteriologis dari aspirasi cairan
peritoneal. Organisme yang paling sering dijumpai pada peritonitis adalah
Streptococcus pneumoniae, namun bakteri enterik usus juga dapat
menyebabkan peritonitis. Penatalaksanaan adalah secara medis daripada
bedah (Lane, 2013).
2.4.3 Histopatologi
Klasifikasi kelainan histopatologis glomerulus pada sindrom nefrotik yang
digunakan sesuai dengan rekomendasi Komisi Internasional (1982).
Kelainan glomerulus ini sebagian besar ditegakkan dengan pemeriksaan
mikroskop cahaya, ditambah dengan pemeriksaan mikroskop electron dan
imunofluoresensi. Pada Tabel 2.2, dipakai istilah/terminologi yang sesuai
dengan laporan International Study of Kidney Disease in Children
(ISKDC) (1970) dan Habib dan Kleinknecth (1971) (Wirya, 2002, Bagga,
Mantan, 2005, Mubarak, Kazi, 2013).
Tabel 2.2 – Klasifikasi Kelainan Glomerulus Pada Sindrom Nefrotik Primer
Kelainan minimal (KM)
Glomerulosklerosis (GS)
Glomerulosklerosis fokal segmental (GSFS)
Glomerulosklerosis fokal global (GSFG)
Glomerulonefritis proliferatif mesangial difus (GNPMD)
Glomerulonefritis proliferatif mesangial difus eksudatif
Glomerulonefritis kresentik (GNK)
Glomerulonefritis membranoproliferatif (GNMP)
GNMP tipe I dengan deposit subendotelial
GNMP tipe II dengan deposit intramembran
GNMP tipe III dengan deposit transmembran/subepitelial
Glomerulopati membranosa (GM)
2.4.4 Diagnosa Differensial
Diagnosa differensial dari sindrom nefrotik adalah (Leung, Wong, 2010):
1. Glomerulonefritis poststreptococcal
2. Sindrom Alport
3. Henoch-Schönlein purpura
4. Systemic lupus erythematosus (SLE)
5. Diabetes mellitus
6. Sindrom nefrotik congenital
7. Sindrom nefrotik kelainan minimal (SNKM)
8. Glomeruloskleresis fokal segmental (GSFS)
9. Glomerulonefritis proliferatif mesangial difus (GNPMD)
10. Glomerulonefritis membranoproliferatif (GNMP)
11. Glomerulopati membranosa (GM)
12. Keganasan (malignancy)
13. Acute tubular necrosis
14. Acute tubulointerstitial nephritis
15. Polycystic kidney disease
16. Proximal renal tubular acidosis
17. Pyelonephritis
18. Toksin
2.4.5 Penatalaksanaan
Pada sindrom nefrotik pertama kali, sebaiknya dirawat di rumah sakit
dengan tujuan untuk mempercepat pemeriksaan dan evaluasi pengaturan
diet, penanggulangan edema, memulai pengobatan steroid, dan edukasi
orang tua. Sebelum pengobatan steroid dimulai, dilakukan pemeriksaan uji
Mantoux. Bila hasilnya positif diberikan profilaksis isoniazid (INH)
bersama steroid, dan bila ditemukan tuberkulosis diberikan obat anti
tuberkulosis (OAT). Perawatan pada sindrom nefrotik relaps hanya
muntah, infeksi berat, gagal ginjal, atau syok. Tirah baring tidak perlu
dipaksakan dan aktivitas disesuaikan dengan kemampuan pasien. Bila
edema tidak berat anak boleh sekolah (Noer, 2011, Nanjundaswamy,
Phadke, 2002)
2.4.5.1 Dietetik
• Diberikan diet protein normal sesuai dengan RDA (recommended
daily allowances) yaitu 1,5-2 g/kgBB/hari dengan kalori yang
adekuat.
• Lemak dapat diberikan dengan jumlah yang tidak melebihi 30%
jumlah total kalori keseluruhan, lebih dianjurkan memberikan
karbohidrat kompleks daripada gula sederhana.
• Restriksi garam dan cairan tidak diperlukan pada sebagian besar
kasus sindrom nefrotik sensitif steroid.
• Diet rendah garam (1-2 g/hari atau 2 mmol/kg/hari) plus
menghindari makanan ringan yang asin, dianjurkan selama anak
mengalami edema atau hipertensi (Noer, 2011, Gipson, et al., 2009,
Nanjundaswamy, Phadke, 2002).
2.4.5.2 Edema/Sembab
• Sebagian pasien dengan sembab ringan tidak memerlukan diuretik.
• Pasien dengan sembab nyata tanpa deplesi volume intravaskular
diberikan furosemid 1-3 mg/kgBB/hari 2 kali sehari. Bila tidak ada
respons, dosis dinaikkan sampai 4-6 mg/kgBB/hari bersama
dengan spironolakton (antagonis aldosteron) 2-3 mg/kg/hari,
sebagai potassium-sparing agent (diuretik hemat kalium). Bila
dengan terapi tersebut masih gagal, dapat ditambahkan thiazide
(hidroklorotiazid). Kadang-kadang perlu diberikan furosemid bolus
• Intake air tidak perlu direstriksi, kecuali pada pasien dengan sembab hebat. Pada keadaan tersebut, intake cairan dibatasi sesuai
dengan insensible loss plus jumlah urin sehari sebelumnya.
• Terapi diuretik kadang-kadang tidak efektif bahkan dapat
membahayakan pasien yang mengalami hipoalbuminemia (albumin
serum < 1,5 g/dL) plus deplesi volume intravascular. Pemberian
infuse albumin 20% (kadang-kadang diperlukan beberapa kali
infus) dengan furosemid dapat memacu diuresis dan mengurangi
sembab.
• Bila pemberian diuretik tidak berhasil mengurangi edema (edema
refrakter), biasanya disebabkan oleh hipovolemia atau
hipoalbuminemia berat (kadar albumin ≤ 1 g/dL), dapat diberikan
infus albumin 20 hingga 25% dengan dosis 1 g/kgBB selama 4 jam
untuk menarik cairan dari jaringan interstitial, dan diakhiri dengan
pemberian furosemid intarvena 1-2 mg/kgBB.
• Bila pasien tidak mampu dari segi biaya, dapat diberikan plasma
sebanyak 20 ml/kgBB/hari secara pelan-pelan 10 tetes/menit untuk
mencegah terjadinya komplikasi dekompensasi jantung.
• Bila diperlukan, albumin atau plasma dapat diberikan selang sehari untuk memberikan kesempatan pergeseran cairan dan mencegah
overload cairan (Noer, 2011, Nanjundaswamy, Phadke, 2002).
2.4.5.3 Pengobatan Inisial Sindrom Nefrotik
• Prednison dosis penuh (full dose) 2 mg/kg/hari atau 60
mg/m2LPB/hari (maksimal 80 mg/hari) dibagi 3 dosis diberikan
setiap hari selama 4 minggu, dilanjutkan dengan prednisone dosis
40 mg/m2LPB/hari (2/3 dosis penuh), dapat diberikan secara
intermitent (3 hari berturut-turut dalam 1 minggu) atau alternating
• Bila remisi terjadi dalam 4 minggu pertama, maka prednisone intermittent/alternating dosis 40 mg/m2LPB/hari diberikan selama 4 minggu.
• Bila remisi tidak terjadi pada 4 minggu pertama, maka pasien
tersebut didiagnosis sebagai sindrom nefrotik resisten steroid
(Noer, 2011, Nanjundaswamy, Phadke, 2002).
2.4.5.4 Pengobatan Sindrom Nefrotik Relaps
• Prednison dosis penuh setiap hari (dosis tunggal atau terbagi)
sampai remisi (maksimal 4 minggu) kemudian dilanjutkan dengan
prednison intermittent/alternating (dosis tunggal pada pagi hari)
dosis 40 mg/m2LPB/hari selama 4 minggu.
• Bila sampai pengobatan dosis penuh selama 4 minggu tidak juga
terjadi remisi, maka pasien didiagnosis sebagai sindrom nefrotik
resisten steroid dan harus diberikan terapi imunosupresif lain
(Noer, 2011, Nanjundaswamy, Phadke, 2002).
2.4.5.5 Pengobatan Sindrom Nefrotik Relaps Sering atau Dependen Steroid
• Prednison dosis penuh setiap hari sampai remisi (maksimal 4
minggu) kemudian dilanjutkan dengan prednison
intermittent/alternating dosis 40 mg/m2LPB/hari diturunkan perlahan/bertahap 0,2 mg/kgBB sampai dosis terkecil yang tidak
menimbulkan relaps yaitu antara 0,1-0,5 mg/kgBB alternating.
Dosis ini disebut dosis threshold dan dapat diteruskan selama 6
hingga 12 bulan, kemudian dicoba dihentikan.
• Bila terjadi relaps pada dosis prednison rumatan > 0,5 mg/kgBB alternating, tetapi < 1,0 mg/kgBB alternating tanpa efek samping
yang berat, dapat dicoba dikombinasikan dengan levamisol dosis
2,5 mg/kgBB dosis tunggal selang sahari, selama 4 hingga 12
CPA dengan dosis 2-3 mg/kgBB/hari, dosis tunggal selama 8
hingga 12 minggu (Madani, et al., 2010).
• Pada sindrom nefrotik yang tidak responsif dengan pengobatan
steroid atau sitostatik (siklofosfamid (CPA)) dianjurkan pemberian
siklosporin (suatu inhibitor calcineurin) dengan dosis 5-6
mg/kgBB/hari (Noer, 2011, Nanjundaswamy, Phadke, 2002).
2.4.5.6 Pengobatan Sindrom Nefrotik Resisten Steroid
• Sebelum pengobatan dimulai, pada pasien sindrom nefrotik resisten steroid sebaiknya dilakukan biopsi ginjal untuk melihat gambaran
patologi anatomi ginjal, karena gambaran patologi anatomi tersebut
mempengaruhi prognosis (Noer, 2011, Gipson, et al., 2009).
• Sitostatik oral : siklofosfamid (CPA) 2-3 mg/kgBB/hari dosis
tunggal selama 3-6 bulan.
• Prednison dosis 40 mg/m2LPB/hari alternating selama pemberian siklofosfamid oral. Kemudian prednison ditapering-off dengan
dosis 1 mg/kgBB/hari selama 1 bulan, dilanjutkan dengan 0,5
mg/kgBB/hari selama 1 bulan (lama tapering off 2 bulan).
• Atau, siklofosfamid puls dengan dosis 500-750 mg/m2LPB
diberikan melalui infus satu kali sebulan selama 6 bulan, dapat
dilanjutkan tergantung keadaan pasien.
• Prednison alternating dosis 40 mg/m2LPB/hari selama pemberian siklofosfamid puls (6 bulan). Kemudian prednison ditapering-off
dengan dosis 1 mg/kgBB/hari selama 1 bulan, dilanjutkan dengan
0,5 mg/kgBB/hari selama 1 bulan (lama tapering off 2 bulan)
2.4.5.7 Pemberian Non Imunosupresif untuk Mengurangi Proteinuria
• Pada pasien sindrom nefrotik yang telah resisten terhadap obat
kortikosteroid, sitostatik, dan siklosporin (atau tidak mampu
membeli obat ini), dapat diberikan diuretik (bila ada edema)
dikombinasikan dengan inhibitor ACE (angiotensin converting
enzyme) untuk mengurangi proteinuria.
• Jenis obat ini yang biasa dipakai adalah kaptopril 0,3 mg/kgBB, 3 kali sehari, atau enalapril 0,5 mg/kgBB/hari dibagi 2 dosis.
• Tujuan pemberian inhibitor ACE juga untuk menghambat
terjadinya gagal ginjal terminal (renoprotektif), dapat
dikombinasikan dengan golongan anti reseptor bloker (ARB)
misalnya losaktan 0,75 mg/kgBB dosis tunggal (Noer, 2011,
Nanjundaswamy, Phadke, 2002).
2.4.6 Komplikasi
Infeksi merupakan komplikasi utama dari sindrom nefrotik. Anak-anak
yang kambuh telah terjadi peningkatan kerentanan terhadap infeksi bakteri
karena kehilangan imunoglobulin dan faktor B properdin dari urin, cacat
imunitas cell-mediated, terapi imunosupresif, malnutrisi, dan edema atau
ascites bertindak sebagai medium kultur potensial. Peritonitis bakterial
spontan adalah infeksi umum, namun sepsis, pneumonia, selulitis, dan
infeksi saluran kemih juga dapat dilihat. Meskipun Streptococcus
pneumonia adalah organisme yang paling umum yang menyebabkan
peritonitis, bakteri gram negatif seperti Escherichia coli juga dapat
ditemui. Keluarga pasien harus diberi konseling untuk mencari bantuan
medis jika anak tampak sakit, mengalami demam, atau mengeluh sakit
abdomen terus-menerus. Apabila terjadi kecurigaan yang tinggi untuk
bacterial peritonitis, evaluasi cepat (termasuk kultur darah dan cairan
peritoneal), dan inisiasi awal terapi antibiotik sangat penting (Al Salloum,
Anak-anak dengan sindrom nefrotik harus menerima vaksin
pneumokokus serotype-23 (selain vaksin pneumokokus konjugat 7-valent),
diberikan sesuai dengan jadwal imunisasi rutin, idealnya diberikan ketika
anak berada dalam fase remisi dan terapi selang sehari. Vaksin virus
hidup tidak boleh diberikan kepada anak-anak yang menerima steroid
dosis tinggi harian atau selang sehari (≥ 2 mg/kg/ hari prednison atau yang
setara, atau ≥20 mg/hari jika anak memiliki berat >10kg). Vaksin dapat
diberikan setelah terapi kortikosteroid telah dihentikan selama
sekurangnya 1 bulan. Anak dengan nefrotik nonimmune yang kambuh,
jika terkena varicella, harus menerima immunoglobulin varicella-zoster (1
dosis ≤ 96 jam setelah eksposur yang signifikan). Vaksin influenza harus
diberikan secara tahunan (Al Salloum, et al., 2012, Pais, Avner, 2011,
Bagga, Mantan, 2005).
Anak-anak dengan sindrom nefrotik juga mengalami peningkatan
risiko kejadian tromboemboli. Insidensi komplikasi ini pada anak-anak
adalah 2% hingga 5%, yang merupakan risiko yang jauh lebih rendah
dibandingkan orang dewasa dengan sindrom nefrotik. Trombosis baik
arteri dan vena dapat dilihat, termasuk trombosis vena ginjal, emboli paru,
trombosis sinus sagital, dan trombosis kateter arteri dan vena. Risiko
trombosis terkait dengan peningkatan faktor prothrombotik (fibrinogen,
trombositosis, hemokonsentrasi, imobilisasi relatif) dan penurunan faktor
fibrinolitik (kehilangan antitrombin III, protein C dan S urin).
Antikoagulan profilaksis tidak dianjurkan pada anak-anak kecuali
sebelumnya pernah ada riwayat tromboemboli. Untuk meminimalkan
risiko komplikasi tromboemboli, penggunaan agresif obat diuretik dan
penggunaan kateter indwelling harus dihindari jika mungkin.
Hiperlipidemia, terutama pada pasien dengan sindrom nefrotik yang rumit,
dapat menjadi faktor risiko penyakit jantung; infark miokard merupakan
komplikasi yang jarang pada anak-anak. Telah dikemukakan bahwa obat
harus digunakan untuk mengobati hiperlipidemia yang terlihat pada
sindrom nefrotik persisten, namun data terkontrol mengenai risiko atau
manfaatnya tidak tersedia (Al Salloum, et al., 2012, Pais, Avner, 2011).
2.4.7 Prognosis
Meskipun tidak ada cara yang terbukti untuk memprediksi perjalanan
penyakit anak secara individu, anak-anak yang member respon dengan
cepat terhadap steroid dan mereka yang tidak kambuh semula selama 6
bulan pertama setelah diagnosis cenderung jarang kambuh sindrom
nefrotiknya. Untuk meminimalkan efek psikologis dari kondisi dan
terapinya, anak-anak dengan sindrom nefrotik idiopatik tidak boleh
dianggap sakit kronis dan boleh berpartisipasi dalam semua kegiatan anak
sesuai dengan usia dan mempertahankan diet yang tak terbatas ketika
dalam fase remisi (Pais, Avner, 2011, Al Salloum, et al., 2012).
Anak-anak dengan sindrom nefrotik resisten steroid, paling sering
disebabkan oleh GSFS, umumnya memiliki prognosis yang jauh lebih
buruk. Anak-anak dapat terjadi insufisiensi ginjal progresif, akhirnya
mengarah ke stadium akhir penyakit ginjal yang memerlukan dialisis atau
transplantasi ginjal. Sindrom nefrotik berulang/rekuren terjadi pada 30%
hingga 50% dari penerima transplantasi dengan GSFS (Pais, Avner, 2011,
Al Salloum, et al., 2012).
2.5 Sindrom Nefrotik Sekunder
Sindrom nefrotik dapat terjadi sebagai karakteristik sekunder dari
penyakit glomerulus. Nefropati membranosa, glomerulonefritis
membranoproliferatif, glomerulonefritis pascainfektsi, nefritis lupus, dan
nefritis Henoch-Schönlein purpura semua dapat memiliki komponen
nefrotik (lihat Tabel 2.1). Sindrom nefrotik sekunder harus dicurigai pada
disfungsi ginjal, gejala ekstrarenal (ruam, arthralgia, demam), atau
penurunan tingkat komplemen serum (Pais, Avner, 2011).
Di daerah tertentu di dunia, malaria dan schistosomiasis adalah
penyebab utama dari sindrom nefrotik. Agen infeksi lainnya yang terkait
dengan sindrom nefrotik termasuk virus hepatitis B, virus hepatitis C,
filaria, kusta, dan HIV (Pais, Avner, 2011).
Sindrom nefrotik telah dikaitkan dengan malignansi, khususnya
pada populasi orang dewasa. Pada pasien dengan tumor padat, seperti
karsinoma pada paru-paru dan saluran pencernaan, patologi ginjal sering
menyerupai glomerulopati membranosa. Kompleks imun terdiri dari
antigen tumor dan antibodi spesifik tumor mungkin memediasi
keterlibatan ginjal. Pada pasien dengan limfoma, terutama limfoma
Hodgkin, patologi ginjal paling sering menyerupai sindrom nefrotik
kelainan minimal (SNKM). Mekanismenya adalah bahwa limfoma
menghasilkan limfokin yang meningkatkan permeabilitas dinding kapiler
glomerulus. Sindrom nefrotik dapat terjadi sebelum atau setelah keganasan
terdeteksi, setelah regresi tumor, dan kembali jika tumor berulang (Pais,
Avner, 2011).
Sindrom nefrotik juga dapat terjadi selama terapi dengan berbagai
obat-obatan dan bahan kimia. Gambaran histologis dapat menyerupai
glomerulopati membranosa (penisilamin, kaptopril, anti-inflamasi
nonsteroid, senyawa merkuri), SNKM (probenesid, ethosuximide,
methimazole, lithium), atau glomerulonefritis proliferatif (procainamide,
chlorpropamide, phenytoin, trimethadione, paramethadione) (Pais, Avner,
2011).
2.6 Sindrom Nefrotik Kongenital
Sindrom nefrotik memiliki prognosis yang buruk apabila terjadi dalam 1
pada masa kanak-kanak. Sindrom nefrotik kongenital didefinisikan sebagai
sindrom nefrotik yang hadir pada saat lahir atau dalam 3 bulan kehidupan.
Sindrom nefrotik kongenital dapat diklasifikasikan sebagai primer atau
sebagai sekunder untuk beberapa etiologi seperti infeksi di rahim
(sitomegalovirus, toksoplasmosis, sifilis, hepatitis B dan C, HIV), lupus
eritematosus sistemik infantil, atau paparan merkuri (Pais, Avner, 2011).
Sindrom nefrotik kongenital primer adalah disebabkan berbagai
sindrom yang diwariskan sebagai gangguan resesif autosomal. Sejumlah
kelainan struktural dan fungsional dari barrier filtrasi glomerulus
menyebabkan sindrom nefrotik kongenital yang telah dijelaskan. Barrier
filtrasi glomerulus, baik ukuran dan muatan selektif, terdiri dari 3 lapisan:
endotelium fenestrated, membran basal glomerulus, dan podocyte foot
processes. Podosit saling berhubungan dengan menjembatani struktur,
celah diafragma, yang bertindak sebagai filter ukuran, sedangkan membran
basal glomerulus membatasi molekul berdasarkan muatan ion mereka
(Pais, Avner, 2011).
Dalam studi kohort di Eropa menunjukkan anak-anak dengan
sindrom nefrotik kongenital, 85% menunjukkan penyakit, menyebabkan
mutasi di 4 gen (NPHS1, NPHS2, WT1, dan LAMB2), 3 yang pertama
yang mengkode komponen penghalang filtrasi glomerulus. Sindrom
nefrotik kongenital tipe Finnish disebabkan oleh mutasi pada gen NPHS1
atau NPHS2, yang mengkode nephrin dan podocin, komponen-komponen
penting dari celah diafragma. Bayi yang terkena paling sering terlihat saat
lahir dengan edema akibat proteinuria masif, dan mereka biasanya
dilahirkan dengan plasenta membesar (> 25% dari berat bayi).
Hipoalbuminemia berat, hiperlipidemia, dan hypogammaglobulinemia
adalah hasil dari hilangnya penyaringan selektivitas pada penghalang
filtrasi glomerulus. Diagnosis prenatal dapat dilakukan dengan adanya
Sindrom Denys-Drash disebabkan oleh mutasi pada gen WT1,
yang menghasilkan fungsi podosit abnormal. Pasien datang dengan onset
awal sindrom nefrotik, insufisiensi ginjal progresif, ambigu genitalia, dan
tumor Wilms (Pais, Avner, 2011).
Mutasi pada gen LAMB2, terlihat pada sindrom Pierson,
menyebabkan kelainan β2 laminin, komponen penting dari glomerulus dan membran basal okular. Selain sindrom nefrotik kongenital, bayi yang
terkena menunjukkan bilateral microcoria (penyempitan tetap pupil)
(Pais, Avner, 2011).
Tanpa memperhatikan dari etiologi sindrom nefrotik kongenital,
diagnosis dibuat secara klinis pada bayi baru lahir atau bayi yang
menunjukkan edema generalisasi berat, pertumbuhan dan gizi yang buruk
dengan hipoalbuminemia, peningkatan kerentanan terhadap infeksi,
hipotiroidisme (karena kehilangan globulin pengikat tiroksin urin), dan
meningkatkan risiko trombotik. Kebanyakan bayi memiliki insufisiensi
ginjal progresif (Pais, Avner, 2011).
Sindrom nefrotik kongenital sekunder dapat diterapi dengan
pengobatan penyebab yang mendasari, seperti sifilis. Pengelolaan sindrom
nefrotik kongenital primer meliputi perawatan suportif intensif dengan
albumin intravena dan diuretik, pemberian rutin intravena
globulin-gamma, dan dukungan nutrisi yang agresif (sering parenteral),
angiotensin-converting enzyme inhibitor, angiotensin II receptor inhibitor,
dan penghambat sintesis prostaglandin atau bahkan nefrektomi unilateral.
Jika manajemen konservatif gagal, dan pasien menderita anasarka
persisten atau infeksi berat berulang, nefrektomi bilateral dilakukan dan
dialisis kronis dimulai. Transplantasi ginjal adalah pengobatan definitif
sindrom nefrotik kongenital, meskipun kekambuhan dari sindrom nefrotik