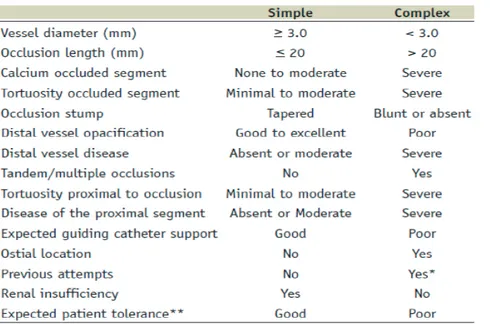
Pasal 113 Undang-Undang Nomor 28 Tahun 2014 tentang Hak Cipta:
(1) Setiap Orang yang dengan tanpa hak melakukan pelanggaran hak ekonomi sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf i untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 1 (satu) tahun dan/atau pidana denda paling banyak Rp100.000.000 (seratus juta rupiah).
(2) Setiap Orang yang dengan tanpa hak dan/atau tanpa izin Pencipta atau pemegang Hak Cipta melakukan pelanggaran hak ekonomi Pencipta sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf c, huruf d, huruf f, dan/atau huruf h untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 3 (tiga) tahun dan/ atau pidana denda paling banyak Rp500.000.000,00 (lima ratus juta rupiah).
(3) Setiap Orang yang dengan tanpa hak dan/atau tanpa izin Pencipta atau pemegang Hak Cipta melakukan pelanggaran hak ekonomi Pencipta sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf a, huruf b, huruf e, dan/atau huruf g untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 4 (empat) tahun dan/ atau pidana denda paling banyak Rp1.000.000.000,00 (satu miliar rupiah).
(4) Setiap Orang yang memenuhi unsur sebagaimana dimaksud pada ayat (3) yang dilakukan dalam bentuk pembajakan, dipidana dengan pidana penjara paling lama 10 (sepuluh) tahun dan/atau pidana denda paling banyak Rp4.000.000.000,00 (empat miliar rupiah).
PENULIS
Yudi Her Oktaviono
TIM EDITOR
Iwan Noesjirwan Boestan Mohammad Yogiarto Jeffrey D. Adipranoto Budi Baktijasa Dharmadjati
TATALAKSANA KHUSUS PADA INTERVENSI KORONER PERKUTAN
Yudi Her Oktaviono
©2020 Penerbit Airlangga University Press Anggota IKAPI dan APPTI Jawa Timur
AUP 908/01.20-RK014/01.20 Kampus C Unair, Mulyorejo Surabaya 60115
Telp. (031) 5992246, 5992247 Fax. (031) 5992248
E-mail: [email protected]
Layout (Djaiful) – Cover (Erie Febrianto)
Dicetak oleh:
Pusat Penerbitan dan Percetakan UNAIR
Hak Cipta dilindungi oleh undang-undang
Dilarang mengutip dan/atau memperbanyak tanpa izin tertulis dari Penerbit sebagian atau seluruhnya dalam bentuk apa pun.
Perpustakaan Nasional RI. Data Katalog Dalam Terbitan (KDT)
Oktaviono, Y.H.
Tatalaksana Khusus pada Intervensi Koroner Perkutan / Yudi Her Oktaviono. -- Surabaya: Airlangga University Press, 2020.
x, 77 hlm. ; 23 cm ISBN 978-602-473-354-4 1. Kardiologi. I. Judul.
Prakata
Dengan menyampaikan puji dan syukur, penulis panjatkan ke hadirat Tuhan Yang Maha Esa atas limpahan rahmat dan hidayah-Nya dengan selesainya buku yang berjudul Tatalaksana Khusus pada Intervensi Koroner Perkutan.
Kardiologi intervensi telah berkembang sangat cepat mengikuti perkembangan dari Drug Eluting Stent (DES). Saat ini intervensi menggunakan kateter secara perkutan (percutaneus coronary intervention) tersebut merupakan pilihan terapi yang aman, handal, dan efektif untuk jutaan pasien penyakit arteri koroner. Penanganan terhadap kasus-kasus koroner yang kompleks semakin meningkat jumlahnya dan memiliki kelemahan, sehingga dibutuhkan tindakan yang tepat untuk mengatasi komplikasi.
Dalam buku ini dibahas mengenai penyakit arteri koroner, berbagai kasus dari PCI penyakit arteri koroner dan tata laksana yang tepat untuk penyakit arteri koroner.
Secara garis besar diharapkan buku ini dapat memberikan informasi kepada masyarakat umum, tenaga medis baik dokter dan perawat, mahasiswa kedokteran, dan mahasiswa di bidang kesehatan lainnya dalam meningkatkan pengetahuan tentang komplikasi dari intervensi koroner perkutan.
Surabaya, Januari 2019 Penulis
Daftar Isi
Prakata ... v Daft ar Gambar ... ix Daft ar Tabel ... x BAB1
Pendahuluan ... 1 BAB2
Transradial Primary Percutaneous Coronary Intervention pada Seorang Penderita dengan St Elevation Myocardial Infarction Inferior dengan Penyulit Penyakit Arteri Perifer dan Obstruksi Parsial Berat pada Aorta Abdominalis ... 5Pendahuluan ... 5 Kasus ... 7 Pembahasan ... 12 Ringkasan ... 24 Daft ar Pustaka ... 25 BAB
3
Pendekatan Retrograde untuk Lesi CTO: Serial Case ... 29Pendahuluan ... 29
Kasus 1 ... 30
Kasus 2 ... 31
Kasus 3 ... 33
Pembahasan ... 35
Teknik Retrograde PCI Pada Lesi CTO ... 41
Komplikasi pada Teknik Retrograde ... 49
Kesimpulan ... 49
Daft ar Pustaka ... 50
BAB
4
Penggunaan Intra-Aortic Balloon Pump (IABP) pada Tindakan Intervensi Koroner Perkutan dengan Risiko Tinggi ... 51Pendahuluan ... 51 Kasus ... 52 Pembahasan ... 53 Epidemiologi ... 53 Deskripsi Alat ... 53 Indikasi ... 54 Teknik Pemasangan ... 55 Waktu (Timing)... 56 Efek Hemodinamik ... 56
Monitoring dan Perawatan ... 57
Antikoagulasi ... 58
Weaning ... 59
Pelepasan Balon ... 59
Manfaat IABP untuk Outcome ... 60
Komplikasi ... 61
Ringkasan ... 61
Daft ar Pustaka ... 62
BAB
5
Bagaimana Cara Menangani Lesi Trifurkasio LMCA Distal . 65 Pendahuluan ... 65Kasus ... 66
Diskusi ... 69
Ringkasan ... 76
Daftar Gambar
Gambar 1. Gambaran Elektrokardiogram ketika Pasien
Datang di Instalasi Rawat Darurat. ... 8
Gambar 2. Angiografi Arteri Koroner ... 10
Gambar 3. CT Angiografi dengan Kontras pada Aorta
Abdominalis dengan Proyeksi Antero-Posterior (A) dan lateral (B). Tampakobstruksi parsial-berat aorta abdominalis serta tampak kalsifi kasi pada sebagian aorta abdominalis sampai arteri iliaka kanan dan kiri. ... 11
Gambar 4. Klasifi kasi Lesi Menurut TASC II ... 23
Gambar 5. Kurva Hemodinamik Setelah Pemasangan IABP 53
Gambar 6. Kiri: Mesin IABP (Arrow); Kanan: Pengembangan
(fase diastolik) dan pengempisan (fase sistolik)
balon IABP ... 55
Gambar 7. Lokasi Posisi Ujung IABP yang Disarankan,
2 cm di atas karina (kiri)14 dan Lokasi Ujung IABP pada Kasus Ini (Kanan) ... 58
Gambar 8. Sistem Klasifi kasi Lesi Trifurkasio yang Diadaptasi
dari Medina ... 70
Gambar 9. Klasifikasi Teknik Terapi Lesi Bifurkasio
Daftar Tabel
Tabel 1. Sistem SkoringCharlson Comorbidity Index ... 19
Tabel 2. Klasifi kasi Klinis Penyakit Arteri Perifer Ekstremitas
Inferior ... 21
Tabel 3. Klasifi kasi Lesi Aorto-iliak menurut TASC II ... 22
Tabel 4. Karakteristik Lesi dan Pasien yang Berpengaruh
pada Kesuksesan Rekanalisasi ... 37
Tabel 5. Skor J-CTO ... 38
B A B
1
Pendahuluan
Penyakit Jantung Koroner (PJK) merupakan salah satu penyebab kematian utama di seluruh dunia. Pada tahun 2012 data dari World Health Organization (WHO) menunjukkan penyakit jantung koroner merupakan penyebab kematian pertama dan bertanggung jawab akan 7,4 juta kematian di seluruh dunia.
Chronic Total Occlusion (CTO) arteri koroner merupakan tantangan besar dan dilema yang belum terpecahkan di bidang kardiologi intervensi. Pada komunitas ahli kardiologi, masih terdapat keraguan mengenai indikasi dilakukan PCI pada CTO serta masih terdapat rasa skeptis mengenai hasil dilakukannya revaskularisasi pada CTO. Prevalensi CTO dari semua pasien yang menjalani angiografi koroner bervariasi antara 18-52% bergantung dari profil klinis pasien yang diperiksa
Presentasi klinis CTO sangat bervariasi. Pasien dengan CTO dapat muncul dengan presentasi angina stabil, silent ischemia, gagal jantung akibat iskemia, sementara di lain pihak ada pula pasien CTO yang ditemukan dengan tidak sengaja. Manfaat yang didapat dari dibukanya oklusi arteri antara lain perbaikan keluhan angina,
peningkatan fungsi ventrikel kiri, menghindari operasi bypass serta meningkatkan lama harapan hidup.
Pertimbangan untuk dilakukan rekanalisasi CTO harus memperhitungkan riwayat klinis, hasil tes provokif sensitif non-invasif, anatomi koroner, serta pengalaman operator. Indikasi dilakukan rekanalisasi CTO sama dengan indikasi pada lesi stenotik, yaitu bila didapatkan angina ataupun iskemia yang disebabkan oleh teritori arteri yang mengalami CTO.
Lesi trifurkasio koroner merupakan salah satu jenis lesi yang kompleks dan secara substansial lebih kompleks jika dibandingkan dengan lesi bifurkasio ketika dilakukan revaskularisasi dengan
percutaneous coronary intervention (PCI). Sistem ini mengklasifikasi lesi berupa penyempitan arteri koroner >50% pada ketiga segmen arteri bifurkasio, yaitu bagian proksimal pembuluh darah utama, bagian distal pembuluh darah utama dan cabang samping. Angka 1 digunakan untuk menandai adanya stenosis yang signifikan dan 0 untuk menandai tidak adanya stenosis. Percutaneus Coronary Intervention (PCI) pada kasus lesi Chronic Total Occlusion (CTO) mempunyai tingkat kesuksesan sekitar 50-70%. Bagaimana pun, pengalaman operator, penggunaan alat, dan teknik yang modern dapat meningkatkan angka kesuksesan menjadi > 80%. Kegagalan PCI pada lesi CTO sering disebabkan karena guide wire tidak berhasil menembus lesi. Tantangan lainnya adalah balon tidak berhasil menembus seluruh lesi diakibatkan oleh karakteristik lesi yang sangat sulit seperti tortuos dan calcified.
Intra-aortic balloon pump (IABP) merupakan suatu metode dukungan sirkulasi mekanik sementara yang mencoba menciptakan keseimbangan yang lebih baik antara penyediaan dan kebutuhan oksigen ke otot jantung dengan menggunakan konsep systolic unloading dan diastolic augmentation. Hasilnya, curah jantung, fraksi ejeksi, dan perfusi koroner meningkat, sejalan dengan penurunan stres dinding ventrikel kiri, tahanan sistemik dan tekanan pasak kapiler paru. IABP dilakukan sebagai terapi pada kondisi infark miokard akut, syok kardiogenik, MR dan VSD akut, kateterisasi dan angioplasti, unstable angina refrakter, LV failure refrakter, aritmia
ventrikular refrakter, kardiomiopati, sepsis, pembedahan jantung,
weaning dari cardiopulmonary bypass, dan pada infan serta anak dengan anomali jantung kompleks. Buku ini membahas berbagai kasus tentang penyakit jantung dan teknik intervensi yang baik dalam menangani kasus yang terjadi.
B A B
2
Transradial Primary Percutaneous Coronary
Intervention
pada Seorang Penderita dengan
St Elevation Myocardial Infarction
Inferior
dengan Penyulit Penyakit Arteri Perifer
dan Obstruksi Parsial Berat pada Aorta
Abdominalis
PENDAHULUAN
Penyakit Jantung Koroner (PJK) merupakan salah satu penyebab kematian utama di seluruh dunia. Pada tahun 2012 data dari World Health Organization ( W HO) menunjukkan penyakit jantung koroner merupakan penyebab kematian pertama dan bertanggung jawab akan 7,4 juta kematian di seluruh dunia.1 Sindroma Koroner
Akut (SK A) merupakan manifestasi dari suatu penyakit jantung koroner yang dapat berakibat fatal. SK A terdiri dari ST Elevation Myocardial Infarction (STEMI) dan Non-ST Elevation Acute Coronary Syndrome (NSTEACS). Data dari Global Registry of Acute Coronary
Events(GRACE) study dari populasi masyarakat di Amerika Serikat menunjukkan bahwa 38% dari pasien dengan SKA datang dengan manifestasi STEMI, sementara di Eropa dari The Second Euro Heart Survey on ACS(EHS-ACS-II), dilaporkan 47% dari pasien dengan SK A datang dengan presentasi STEMI.2 Pasien dengan presentasi
STEMI harus segera dilakukan tindakan reperfusi dengan obat fibrinolitik atau Percutaneous Coronary Intervention (PCI).3
Tindakan reperf usi koroner dengan Primary Percutaneous Coronary Intervention (PPCI) dibandingkan dengan trombolitik dapat meningkatkan outcome dari pasien dengan STEMI. Prosedur PPCI dapat dilakukan dengan beberapa pendekatan antara lain transfemoral, transradial, dan transbrachial. Ahli jantung intervensi terutama terlatih dalam melakukan tindakan dengan pendekatan transfemoral sehingga masih banyak ahli jantung intervensi yang masih awam dalam melakukan tindakan dengan pendekatan transradial. Pada tahun 1986, Campeau melakukan kateterasi jantung transradial pada 100 orang dengan hasil tes Allen normal, dengan menggunakan kateter berukuran 5 French dan berhasil melakukan angiografi koroner pada 88 orang pasien, 10 orang pasien gagal dilakukan kanulasi dan 2 orang gagal dilakukan tindakan kateterisasi.4 Namun, tindakan intervensi koroner transradial baru
pertama kali dilakukan oleh Dr. Kiemeneij di Belanda 7 tahun kemudian, pada tahun 1993. Dengan diciptakannya berbagai alat-alat angioplasti yang menyesuaikan dengan diameter arteri radialis yang kecil, pendekatan transradial untuk tindakan intervensi koroner semakin populer.5 Sejak beberapa tahun terakhir, tindakan intervensi
koroner dengan pendekatan transradial telah banyak mendapatkan perhatian khususnya karena risiko perdarahan yang lebih kecil dibandingkan dengan pendekatan transfemoral.6 Pemilihan metode
pendekatan yang digunakan selain mempertimbangkan risiko komplikasi yang mungkin timbul juga mempertimbangkan adanya penyulit sehingga suatu metode pendekatan tidak dapat dilakukan. Pendekatan transfemoral tidak dapat dilakukan pada sebagian kecil pasien dengan suatu penyakit obstruktif berat di aortoileofemoral,
aneurisma aorta abdominalis, dan penyakit arteri perifer di mana pulsasi arteri femoralis tidak teraba.4,5,6
Pada laporan kasus ini, kami melaporkan pasien ST EMI inferior yang dilakukan PPCI transradial di Right Coronary Artery
(RCA) karena kecurigaan adanya suatu penyakit arteri perifer pada ekstremitas inferior kanan dan kiri.
KASUS
Seorang pasien laki-laki Tn. EW, usia 62 tahun, pensiunan guru, alamat Bojonegoro, dirujuk karena adanya kecurigaan suatu penyakit arteri perifer pada kedua ekstremitas bawah dan adanya riwayat infark miokard lama anteroseptal. Dalam perjalanan menuju Surabaya, pasien memiliki keluhan nyeri dada di sebelah kiri yang terasa seperti ditimpa benda berat, tembus ke punggung yang dirasakan sejak 30 menit sebelum pasien tiba di RS Dr. Soetomo. Keluhan disertai keringat dingin, mual dan muntah, dan sesak serta berdebar. Pasien juga memiliki keluhan kesemutan disertai nyeri pada kedua tungkai yang dirasakan sejak 2 bulan sebelum masuk rumah sakit. Nyeri pada tungkai mulanya timbul ketika pasien berjalan jauh dan hilang dengan istirahat namun kemudian nyeri juga timbul ketika berjalan dalam jarak dekat. Pasien memiliki riwayat diabetes melitus yang diketahui sejak 20 tahun yang lalu namun tidak kontrol rutin, riwayat stroke tiga kali pada tahun 2006, 2008, dan 2010. Adanya hipertensi disangkal oleh penderita. Pasien memiliki riwayat merokok sebanyak 1 pak rokok per hari sejak usia muda. Ibu dari pasien juga memiliki riwayat sakit jantung.
Pemeriksaan fisik pada pasien didapatkan tekanan darah 120/60 mmHg, nadi 90×/m, frekuensi pernapasan 22×/m, suhu 37 oC.
Pemeriksaan kepala dan leher didapatkan tidak ada anemia, ikterus, dan sianosis maupun peningkatan tekanan vena jugularis namun didapatkan adanya dyspneu. Pemeriksaan thoraks didapatkan iktus kordis teraba di sela iga kelima pada garis midklavikular kiri, S1 tunggal, S2 tunggal, tidak didapatkan ekstrasistol, gallop dan murmur, suara napas vesikuler simetris kanan dan kiri, serta tidak didapatkan
adanya rhonki maupun wheezing. Pemeriksaan abdomen didapatkan supel, hepar, dan lien tidak teraba. Pemeriksaan ekstremitas atas teraba hangat kering dan merah, pada pemeriksaan ekstremitas bawah didapatkan pulsasi arteri femoralis, arteri poplitea, dan arteri dorsalis pedis kanan dan kiri yang menurun. Pengukuran Ankle Brachial Index (ABI) didapatkan nilai ABI 0.75.
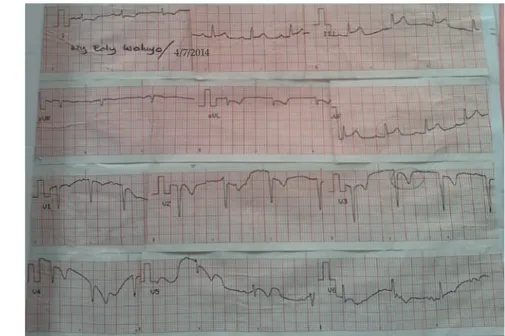
Pemeriksaan Elektrokardiogram (EKG) menunjukkan irama sinus 80x/m aksis frontal normal, aksis horisontal searah jarum jam, infark miokard akut inferior, infark miokard lama anteroseptal, (Gambar 1). Hasil laboratorium sebagai berikut: Hb 11,9 g/dL, leukosit 11800/uL, trombosit 429000/uL, glukosa 216 mg/dL, BUN 8 mg/dL, kreatinin 0,75 mg/dL, albumin 3,4 g/dL, SGOT 17 U/L, SGPT 18 U/L, CKMB 34 U/L, Troponin T negatif, LDH 314 U/L, Natrium 136,2 mmol, Kalium 4,08 mmol, Klorida 102,5 mmol. Foto polos dada menunjukkan bentuk dan ukuran jantung yang normal.
4/7/2014
Gambar 1. Gambaran Elektrokardiogram ketika Pasien Datang di Instalasi Rawat Darurat.
Hasil pemeriksaan ekokardiografi transtorakal sebagai berikut: katup-katup mitral regurgitasi trivial, trikuspid regurgitasi trivial, dan pulmonal regurgitasi trivial. Dimensi ruang-ruang jantung atrium kiri, ventrikel kiri, atrium kanan, dan ventrikel kanan normal, tidak tampak trombus atau vegetasi intrakardiak. Fungsi sistolik ventrikel kiri menurun (EF by Teich 33%; EF by Biplane 31%; by Mod A4C 35%; by Mod A2C 27%), fungsi diastolik ventrikel kiri pseudonormal (E/A 1,06; DT 146 ms; E’ 6 cm/s; E/E’ 12), fungsi sistolik ventrikel kanan normal (TAPSE 1,9 cm). Analisis segmental ventrikel kiri didapatkan hipokinetik di anteroseptal (B-M), inferoseptal (B-M), inferior (B-M-A), dan posterior (B-M). Tidak didapatkan adanya hipertrofi ventrikel kiri (LVdMI 114,55 g/m2, RWT 0,372).
Pasien didiagnosis dengan STEMI inferior dan infark miokard lama anteroseptal dengan adanya faktor risiko diabetes melitus tipe 2, riwayat stroke dan adanya kecurigaan suatu penyakit arteri perifer pada ekstremitas inferior kanan dan kiri. Setelah diberikan
loadingAcetylsalicylic acid (ASA) 300 mg dan clopidogrel 600 mg, pasien kemudian segera dibawa ke laboratorium kateterisasi dan dilakukan suatu tindakan revaskularisasi perkutan. Tindakan PPCI transradialis diputuskan untuk dilakukan karena pada pemeriksaan palpasi arteri femoralis kanan dan kiri tidak didapatkan adanya pulsasi. Angiografi koroner dilakukan dengan menggunakan kateter Tiger 5F melalui akses dari arteri radialis kanan dan didapatkan hasil sebagai berikut: Left Main Coronary Artery (LMCA) normal;
Left Anterior Descending (LAD) tampak diffuse disease dari mid-distal dengan maksimal stenosis 95% di mid LAD; Left Circumflex (LCx) non-dominan dan normal; Right Coronary Artery (RCA) dominan; dan tampak total oklusi di proksimal RCA.
Primary Percutaneous Coronary Intervention (PPCI) dilakukan pada
culprit lesion di RCA dengan menggunakan Guide Wire Runthrough NS Hypercoat ukuran 0.035 inch yang dimasukkan melalui kateter Tiger 5F kemudian Guide Wire tersebut menembus trombus menuju distal RCA. Thrombuster II 6F dimasukkan dan dilakukan aspirasi trombus. Setelah dilakukan predilatasi dengan menggunakan balon
Eluting Stent (DES) Biomime (Sirolimus) 3,5×29 mm di proksimal-mid RCA. Angiografi RCA paska prosedur didapatkan TIMI flow
3 dan tidak ada residual stenosis, (Gambar 2). Paska PPCI pasien diberikan eptifibatide dengan dosis bolus 180 μg/kgbb intravena dan diulang dengan dosis bolus yang sama 10 menit setelahnya, lalu dilanjutkan dengan infus kontinu dengan dosis 2 μg/kgbb/ menit selama 18 jam setelah PPCI. Pasien juga diberikan terapi ASA 1×100 mg, clopidogrel 1×75 mg (selama minimal 1 tahun), simvastatin 1×20 mg, captopril 3×12,5 mg, isosorbid dinitrate (ISDN) 3×5 mg, bisoprolol 1×1,25 mg, spironolakton 1×25 mg mg, injeksi enoxaparin 2×0,6 cc subkutan, injeksi furosemid 3×20 mg intravena, injeksi levemir 14 unit malam hari subkutan, dan injeksi novorapid 3×8 unit subkutan 15 menit sebelum makan.
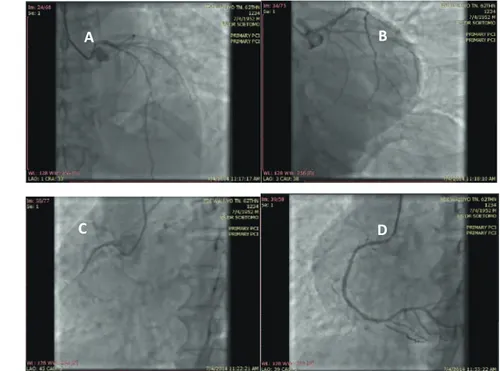
A B
C D
Gambar 2. Angiografi Arteri Koroner. (A) LMCA normal, LAD tampak diffuse disease
dari mid-distal dengan maksimal stenosis 95% di mid LAD; (B) LCx non-dominan dan normal; (C)RCA dominan dan tampak total oklusi di proksimal RCA; (D) RCA setelah dilakukan PPCI, residual stenosis 0%.
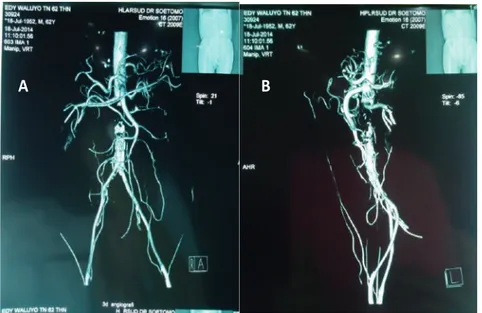
Pemeriksaan lanjutan dilakukan untuk menegakkan diagnosis penyakit arteri perifer pada pasien ini. Pada tanggal 15 Juli 2014 dilakukan ultrasonografi Doppler vaskuler, dengan hasil tampak
post stenotic pattern di arteri femoralis komunis dextra-sinistra bagian proksimal. Kemudian pada tanggal 18 Juli 2014 dilakukan Computed Tomography (CT) Angiography regio abdomen dan didapatkan adanya
defect enhancement pengisian kontras pada aorta abdominalis setinggi vertebra lumbal I, II, III tetapi masih tampak kontras mengisi arteri iliaka kanan dan kiri kesan obstruksi parsial-berat aorta abdominalis serta tampak kalsifikasi pada sebagian aorta abdominalis sampai arteri iliaka kanan dan kiri, (Gambar 3). Pasien kemudian direncanakan untuk dilakukan tindakan lanjutan untuk penyakit arteri perifer yang dideritanya dan juga direncanakan untuk staging
PCI untuk lesi di LAD, namun pasien menolak untuk dilakukan tindakan lebih lanjut dan memilih pengobatan konservatif dengan medikamentosa.
A
B
Gambar 3. CT Angiografi dengan Kontras pada Aorta Abdominalis dengan Proyeksi Antero-Posterior(A) dan lateral (B). Tampakobstruksi parsial-berat aorta abdominalis serta tampak kalsifikasi pada sebagian aorta abdominalis sampai arteri iliaka kanan dan kiri.
PEMBAHASAN
Infark miokard dengan keluhan dan gejala iskemik yang disertai gambaran persisten dari elektrokardiogram berupa elevasi segmen ST serta dapat disertai peningkatan nilai enzim jantung disebut
ST Elevation Myocardial Infarction (STEMI).3 Infark miokard secara
patologi didefinisikan sebagai terjadinya kematian sel miokard akibat proses iskemia yang berkepanjangan. Setelah mulai terjadinya iskemia miokard, kematian sel secara histologis tidak terjadi secara langsung, tetapi membutuhkan waktu untuk berkembang, sekitar 20 menit dan dalam beberapa jam terjadinya nekrosis miokard dapat diidentifikasi secara makroskopis maupun mikroskopis pada pemeriksaan post mortem.7 Akibat dari nekrosis miokard dapat
tampak dari secara laboratoris dengan adanya peningkatan kadar enzim jantung. Beberapa pemeriksaan enzim jantung yang rutin dilakukan antara lain adalah CKMB dan Troponin. Peningkatan kadar CKMB dalam darah meningkat 4-6 jam setelah onset nyeri dan mencapai kadar puncaknya pada 10-24 jam dan kembali ke nilai dasar pada 48-72 jam setelahnya. Kadar troponin jantung dalam darah mulai meningkat 4-6 jam paska infark dan mencapai kadar puncaknya 12-24 jam tetapi memerlukan waktu beberapa minggu untuk mencapai nilai normalnya kembali.8 Oleh sebab itu diagnosis
yang cepat dan tepat harus segera dilakukan sehingga kerusakan miokard yang terjadi dapat diminimalisir.
Pada pasien ini didapatkan kelainan nyeri dada tipikal yang dirasakan sejak 30 menit sebelum pasien tiba di rumah sakit. Faktor risiko PJK pada pasien ini adalah usia, jenis kelamin, riwayat penyakit jantung di keluarga, riwayat merokok, dan diabetes melitus. Elektrokardiogram pada pasien ini didapatkan gambaran elevasi segmen ST di lead II, III, dan aVF serta adanya gambaran gelombang QS di lead V1-V4. Pemeriksaan enzim jantung masih dalam batas normal di mana CKMB 34 U/L dan Troponin T negatif. Berdasarkan data-data tersebut diketahui terjadi infark miokard akut dengan disertai elevasi segmen ST di inferior.
Pasien dengan ST-Elevation Myocardial Infarction (STEMI) memerlukan revaskularisasi segera agar area miokard yang iskemik dan nekrosis tidak bertambah luas dengan cara Percutaneous Coronary Intervention (PCI) atau dengan revaskularisasi secara medikamentosa dengan pemberian obat fibrinolitik. Tindakan PPCI pada pasien dengan STEMI lebih dipilih dibandingkan dengan terapi fibrinolitik karena PPCI memberikan patensi arteri terkait infark yang lebih baik, aliran paska revaskularisasi yang lebih baik (TIMI flow 3), angka kejadian iskemia, dan infark ulangan yang lebih sedikit. Dengan dilakukannya PCI, kejadian komplikasi dari STEMI juga dapat menurun sehingga pasien dapat keluar dari rumah sakit dan kembali ke aktivitas sehari-hari dengan lebih cepat.3 PPCI pada pasien dengan
STEMI dapat dilakukan dengan pendekatan transfemoral, transradial maupun transbrachial. Pendekatan transfemoral sampai saat ini masih merupakan pendekatan yang paling sering dilakukan di berbagai rumah sakit yang mampu melakukan PCI namun European Society of Cardiology (ESC) menyatakan bahwa pendekatan transradial sebaiknya lebih dipilih daripada transfemoral bila dilakukan oleh operator yang telah berpengalaman (Class of Recomendation (CoR) Ia, Level of Evidence (LoE)A).9 Radial versus femoral access for coronary
angiography and intervention in patients with acute coronary syndromes
(RIVAL) study dan ST-Segment Elevation Myocardial Infarction Treated by Radial or Femoral Approach (STEMI-RADIAL) Trial mengungkapkan beberapa alasan yang mendukung untuk dipilihnya PPCI dengan pendekatan transradial adalah karena angka kejadian perdarahan yang lebih sedikit, lebih rendahnya komplikasi vaskular pada tempat akses namun dengan tingkat kesuksesan prosedur yang setara dengan pendekatan transfemoral sehingga perbaikan klinis secara umum lebih cepat dan mempersingkat lama tinggal di ruang rawat intensif.10,11,12 Suatu studi meta-analisis yang dilakukan oleh
Karrowni, dkk terhadap berbagai studi yang membandingkan antara PCI transradial dengan transfemoral, didapatkan bahwa pendekatan transradial juga mengurangi angka kematian sampai dua kali lipat dibandingkan dengan pendekatan transfemoral.13 Selain berbagai
dipertimbangkan khususnya bila didapatkan penyakit aorto-iliac yang dapat menghambat akses kateter.14
Pada pasien ini, keputusan dilakukannya PPCI dengan pendekatan transradial selain karena adanya kondisi komorbid suatu penyakit arteri perifer di mana pulsasi arteri femoralis pada waktu akan dilakukan tindakan angiografi tidak dapat teraba. Pada guideline
ESC tahun 2013 mengenai penatalaksanaan STEMI dikatakan bahwa bila PPCI dilakukan oleh operator yang berpengalaman dalam tindakan perkutan transradial maka akses radial sebaiknya lebih dipilih dibandingkan akses femoral (ESC CoR IIa LoE A).9
Persiapan prosedur pelaksanaan PPCI dengan pendekatan transradial tidak jauh berbeda dengan persiapan prosedur dengan pendekatan transfemoral. Sebelum diputuskan untuk dilakukannya PPCI transradial, pasien dilakukan pemeriksaan tes Allen perlu dilakukan sebanyak dua kali di kedua tangan untuk menyingkirkan adanya insufisiensi sirkulasi kolateral dari arteri ulnaris.11 Pemilihan
alat-alat intervensi perkutan yang dapat digunakan dibatasi oleh ukuran arteri radialis. Pada umumnya prosedur kateterasi dengan pendekatan transradial menggunakan jarum ukuran 18-21G,
guide wire 0.018 inch, introducer sheath dengan ukuran 5 Fr atau 6 Fr, meskipun ukuran 7 Fr dapat juga digunakan pada pasien yang berukuran besar dan kateter diagnostik maupun PCI berukuran 5-6 Fr.14
Prosedur diawali dengan melakukan pungsi pada arteri radialis dilakukan 2 cm proksimal dari styloid radius, meskipun pulsasi lebih mudah teraba di distal dari titik ini namun anatomi arteri di sana lebih tortuous dan terletak di bawah fleksor retinakulum. Bila pungsi dilakukan lebih distal lagi, Guide Wire tidak bisa lewat. Sebelum melakukan pungsi dilakukan anestesi lokal dengan menggunakan lignocaine yang diinjeksikan sejajar arteri radialis dengan menghindari infiltrasi ke arteri radialis karena dapat menyebabkan arteri radialis spasme. Insisi kecil dilakukan dengan menggunakan skalpel bila diperlukan untuk mempermudah akses
introducer sheath. Ada dua teknik untuk melakukan pungsi arteri radialis, yaitu teknik open needle dan teknik transfixation. Teknik
open needle dilakukan dengan melakukan insersi jarum 21G dengan sudut 30-60 derajat di titik pungsi sampai keluar aliran pulsatil dari arteri radialis. Teknis transfixation analog dengan teknik pungsi vena dengan menggunakan venflon di mana pada teknik ini arteri dipungsi dengan menggunakan alat transfixation. Bila didapatkan aliran pulsatil yang baik kemudian guidewire dengan ukuran 0.018 inch dapat dimasukkan secara perlahan. Resistansi dari guidewire dapat dikarenakan posisi yang subintimal, arteri tortuous atau karena posisi titik pungsi yang terlalu distal. Bila insersi guidewire tetap dilanjutkan pada kondisi tersebut, maka dapat berisiko terjadi diseksi atau perforasi sehingga bila guidewire
tidak bisa maju sebaiknya guidewire dikeluarkan dahulu dan aliran arteri dikonfirmasi. Introducer sheath dimasukkan dengan bantuan
J-wire dengan teknik Seldinger. Vasodilator seperti verapamil atau nitrat atau kombinasi keduanya dimasukkan intra-arterial. Heparin intravena sebanyak 3000-5000 unit dimasukkan intravena segera setelah insersi sheath untuk mengurangi risiko trombosis arteri radialis. Kateter diagnositik standar dapat digunakan untuk pendekatan melalui arteri radialis sinistra, namun untuk pendekatan melalui arteri radialis dekstra biasanya digunakan kateter Judkins Left 3.5 untuk engage ke ostium koroner kiri dan Judkins Right 4
untuk ostium koroner kanan. Selain kateter Judkins, ada alternatif kateter dengan berbagai ukuran yang juga dapat digunakan seperti kateter Amplatz Left/Right dan juga saat ini sudah ada kateter khusus akses radial seperti kateter Barbeau, Kimny, dan Tiger yang dapat digunakan untuk engage di ostia koroner kiri dan kanan dengan satu kateter saja. Kateter diagnostik masuk melalui arteri radialis menuju aortic root dengan bantuan J-Wire dengan ukuran 0.035 inch dengan panduan fluoroskopi. Mayoritas PCI dilakukan dengan menggunakan kateter XB/EBU 3.5 dan JFL untuk arteri koroner Left Anterior Descending (LAD) dan Left Circumflex (LC) dan kateter JFR dan Amplatz (umumnya kateter AL 0.75) untuk Right Coronary Artery
(RCA) dengan ukuran kateter 5-6 Fr.14,15
Pada pasien dengan STEMI pada lesi culprit biasanya didapatkan volume plak yang lebih sedikit dan lebih banyak trombus. Bila
didapatkan adanya gambaran trombus pada angiografi dapat dilakukan aspirasi trombus dengan menggunakan Thrombuster
(ACC/AHA CoR IIa LoEA;ESC CoR IIb LoEA).3,9 Pada arteri koroner
yang mengalami stenosis dapat dilakukan stenting ketika PPCI dengan menggunakan Drug Eluting Stent (DES) maupun Bare Metal Stent (BMS) sesuai ACC/AHA CoR I LoEA.3 Dua faktor utama yang
menjadi pertimbangan dalam memilih antara kedua jenis stent tersebut. Pertama, faktor teknis dan klinis yang berhubungan dengan peningkatan risiko restenosis seperti ada tidaknya diabetes melitus, stenosis yang panjang atau kompleks, infark miokard akut, in-stent
restenosis dari suatu BMS, dan oklusi arteri koroner total. Kedua, faktor pasien seperti kemampuan pasien untuk patuh pada regimen pengobatan, yaitu pemberian anti platelet ganda, riwayat perdarahan dan pada pasien yang memerlukan suatu tindakan operasi dalam waktu dekat dan diperlukan penghentian sementara pemberian anti platelet sehingga pada pasien-pasien tersebut sebaiknya dipilih BMS karena durasi pemberian anti platelet yang lebih singkat.3,16
Adanya faktor komorbid seperti diabetes melitus dihubungkan dengan luaran yang lebih buruk paska PCI baik dengan BMS maupun DES. Studi yang dilakukan Bangalore dkk pada PCI yang membandingkan penggunaan stent BMS dan antar stent DES yang berbeda-beda (Sirolimus, Paclitaxel, Everolimus, dan Zotarolimus) pada pasien dengan diabetes menunjukkan stent DES lebih efektif dalam menurunkan revasularisasi pada target lesi tanpa mengompromikan luaran keamanan termasuk terjadinya very late stent thrombosis dibandingkan dengan BMS. Studi kohort tersebut menunjukkan penggunaan stent DES Sirolimus lebih baik daripada Paclitaxel.17,18 PCI pada pasien STEMI dengan penyakit multivessel
masih menjadi perdebatan mengenai apakah dilakukan intervensi pada culprit lesion saja ataukah pada seluruh pembuluh darah yang mengalami stenosis.19 ESC merekomendasikan bahwa PCI dilakukan
hanya pada culprit vessel saja pada waktu PPCI pasien STEMI dengan kondisi hemodinamik yang stabil (CoR IIa LoE B).9,20 American
College of Cardiology/American Heart Association (ACC/AHA) juga berpendapat bahwa akan lebih berbahaya ketika PPCI sebaiknya PCI
tidak dilakukan pada arteri non-infark bila kondisi hemodinamik pasien stabil (CoR III LoE B).3 Hal ini ditunjang hasil luaran yang
lebih buruk dari beberapa studi pada pasien dengan hemodinamik stabil dan TIMI 3 flow yang dilakukan PCI pada arteri yang tidak terkait infark pada waktu PPCI.3,9
Setelah prosedur selesai dilakukan kompresi pada titik pungsi arteri radialis dengan menggunakan gauze compress dan torniket sederhana, compressive bandage atau elastic bandage dapat digunakan untuk mempertahankan posisi gauze compression. Selain itu juga ada alat hemostasis radial alternatif lainnya seperti radistop atau Terumo TR Band yang menggunakan balon. Alat radial hemostasis Terumo TR Band harus tetap dibiarkan selama 2-4 jam paska prosedur dan udara di dalam balon dikurangi bertahap bila tidak ada perdarahan, namun bila ada perdarahan makan balon diinflasikan kembali.14 Paska prosedur perlu dievaluasi adanya komplikasi yang
dapat timbul seperti spasm arteri radialis, hematoma, sindroma kompartemen, oklusi arteri radialis, diseksi arteri atau perforasi arteri, pseudoaneurisma, dan arteri-vena fistula.15
Pada pasien ini telah dilakukan PPCI menurut teknik di atas. Fungsi arteri radialis dilakukan dengan teknik open needle, insersi introducer sheath dengan teknik Seldinger kemudian dengan menggunakan kateter Tiger 5F dilakukan angiografi arteri koroner jantung. Prosedur dilanjutkan dengan PCI di RCA. Angiografi RCA paska PPCI didapatkan TIMI flow 3 dan tidak ada residual stenosis. Paska prosedur dilakukan hemostasis arteri radialis dengan menggunakan Terumo TR Band. Setelah dilakukan PPCI, keluhan nyeri dada berkurang signifikan, kondisi umum baik dan tanda-tanda vital stabil serta tidak didapatkan komplikasi tindakan paska prosedur.
Pemberian terapi antitrombotik untuk mendukung reperfusi dengan PPCI tetap diberikan yaitu anti platelet, anti koagulan, dan pada pasien tertentu dapat diberikan tambahan suatu Glycoprotein (GP) IIb/IIIa inhibitor atau bivalirudin.3 Antikoagulasi prosedural
dilakukan dengan pemberian unfractionated heparin (UFH) bolus dengan dosis 70 UI/kg untuk mempertahankan activated clotting time
250 detik. Pemberian anti trombotik tambahan seperti GP IIb/IIIa inhibitor atau bivalirudin atau dilakukannya strategi revaskularisasi yang berbeda seperti trombektomi atau direct stenting dilakukan sesuai pertimbangan operator.11 Pemberian GP IIb/IIIa inhibitor ini
diberikan khususnya bila dari angiografi didapatkan adanya trombus yang masih, adanya aliran yang lambat atau no-reflow atau adanya komplikasi trombotik.20 Bila tidak ada kontraindikasi, seluruh anti
koagulan dihentikan paska prosedur kecuali GP IIb/IIIa inhibitor yang setelah pemberian bolus 180 μg/kgbb dan diulang dosis bolus yang sama sekali lagi 10 menit setelah dosis awal. Dilanjutkan dengan infus dosis lanjutan 2 μg/kgbb/menit selama minimal 12 jam sampai 18-24 jam paska prosedur. Semua pasien STEMI yang dilakukan PCI mendapatkan acetylsalicylic acid (ASA) 300 mg dan clopidogrel 300 mg atau 600 mg dan dilanjutkan dengan terapi anti platelet ganda tersebut paska prosedur PCI dengan lama durasi pemberian tergantung jenis stent yang digunakan.3,11 Pemberian terapi anti
platelet ganda direkomendasikan minimal 1 bulan setelah implantasi
Bare Metal Stent (BMS) dan selama 6 bulan setelah implantasi generasi baru Drug-Eluting Stent (DES) pada pasien dengan Stable Coronary Artery Disease (SCAD) dan sampai 1 tahun pada pasien dengan sindroma koroner akut apapun strategi revaskularisasinya.9
Obat-obatan peri-PCI yang diberikan pada pasien ini antara lain adalah GP IIb/IIIa inhibitor (Eptifibatide), ASA 1×100 mg, clopidogrel 1×75 mg, simvastatin 1×20 mg, captopril 3×12,5 mg, isosorbid dinitrate (ISDN) 3×5 mg, bisoprolol 1×1,25 mg, spironolakton 1×25 mg mg, injeksi furosemid 3×20 mg intravena karena pada evaluasi paska PCI didapatkan adanya rhonki di basal paru kanan dan kiri. Pasien juga diberikan injeksi enoxaparin 2×0,6 cc subkutan 6 jam paska pemberian eptifibatide karena didapatkannya adanya penyakit arteri perifer di mana tidak pulsasi arteri ekstremitas inferior mulai dari arteri femoralis sampai dengan arteri dorsalis pedis menurun.
Pada pasien dengan sindroma koroner akut tidak jarang ditemui adanya berbagai faktor komorbid kronis yang dapat memberikan pengaruh besar terhadap luaran pasien. Namun, terkadang pada studi terhadap modalitas tata laksana sindroma koroner akut,
subjek penelitian dengan kondisi-kondisi komorbid tertentu sering diekslusi sementara dalam praktik sehari-hari sering didapatkan pasien dengan berbagai kondisi komorbid ini. Salah satu parameter yang dapat digunakan adalah Charlson Comorbidity Index (CCI) yang merupakan suatu indeks prognostik. Kondisi komorbid yang ada diberi nilai dengan sistem poin (Tabel 1). Angka mortalitas dalam rumah sakit dan pada evaluasi 1 tahun setelah hospitalisasi akan meningkat seiring dengan meningkatnya nilai CCI.21
Pasien ini memiliki beberapa kondisi komorbid antara lain riwayat infark miokard sebelumnya, adanya riwayat stroke, diabetes, dan adanya suatu penyakit arteri perifer sehingga pada pasien ini memiliki nilai CCI 3.
Tabel 1. Sistem Skoring Charlson Comorbidity Index21
Poin Kondisi Komorbid
1 • Infark miokard (riwayat, bukan hanya perubahan EKG saja) • Penyakit jantung kongestif
• Penyakit vaskular perifer (termasuk aneurisma aorta ≥ 6 cm)
• Penyakit serebrovaskular; Cerebro Vascular Accident (CVA) ringan atau tanpa residual atau Transient Ischaemic Attack (TIA)
• Demensia
• Penyakit paru kronis • Penyakit jaringan konektif • Penyakit ulkus peptikum
• Penyakit hepar ringan (tanpa hipertensi portal, termasuk hepatitis kronis) • Diabetes tanpa kerusakan organ target
2 • Hemiplegia
• Penyakit ginjal sedang atau berat
• Diabetes dengan kerusakan organ target (retinopati, neuropati, nefropati atau diabetes dengan kadar gula tidak terkontrol)
• Tumor tanpa metastase (kecuali bila lebih dari 5 tahun sejak terdiagnosis) • Leukemia (akut atau kronis)
• Limfoma
3 • Penyakit hepar sedang atau berat 6 • Tumor solid metastatik
• AIDS (bukan hanya HIV positif)
Prevalensi penyakit arteri koroner pada pasien dengan penyakit arteri perifer berkisar antara 14-47% dari suatu studi yang menggunakan riwayat klinis dan hasil elektrokardiogram, antara 62-62% dengan menggunakan uji latih beban dan 90% pada subjek yang diteliti dengan angiografi.22 Pada studi yang dilakukan Dieter
dkk didapatkan pasien dengan penyakit arteri perifer sebanyak 40% dari pasien yang dirawat di rumah sakit dengan penyakit arteri koroner. Hasil ini menunjukkan bahwa adanya kondisi komorbid berupa suatu penyakit arteri perifer cukup banyak didapatkan pada pasien dengan penyakit arteri koroner, namun sering kali tidak terdiagnosis karena kebanyakan asimptomatis.23 Data dari Reduction
of Atherothrombosis for Continued Health (REACH) registry angka kejadian kematian karena penyakit kardiovaskular, infark miokard, stroke, hospitalisasi untuk kejadian atherotrombotik lain adalah 13% pada pasien dengan penyakit arteri koroner saja dan 23,1% pada pasien yang juga disertai dengan penyakit arteri perifer.24 Tanda
dan gejala yang perlu diperhatikan pada pasien dengan penyakit arteri perifer antara lain adalah adanya claudicatio intermitten, yaitu adanya rasa nyeri, kram, kesemutan, dan rasa lelah yang terlokalisir khususnya di daerah gluteal, femoral, cruris atau pedis, dan gejala biasanya timbul ketika berjalan dan hilang dengan istirahat terlebih bila pasien juga memiliki berbagai faktor risiko dan kondisi komorbid lain seperti hipertensi, dislipidemia, diabetes melitus, riwayat merokok, riwayat penyakit serebro, dan kardiovaskular lain. Pada pemeriksaan fisik bisa didapatkan ekstremitas yang pucat, akral teraba dingin, tidak atau kurang terabanya nadi.25 Klasifikasi
penyakit arteri perifer berdasarkan anamnesis dan pemeriksaan klinis yang sering digunakan adalah klasifikasi Fontaine dan Rutherford (Tabel 2).26
Salah satu pemeriksaan yang dapat dilakukan untuk menegakkan diagnosis penyakit arteri perifer adalah dengan pemeriksaan Ankle Brachial Index (ABI) sebagai pemeriksaan lini pertama (ESC CoR I LoE B).26,27 Nilai ABI ≤ 0.9 adalah abnormal
(ABI 0.8-0.9), sedang (0.5-0.8) dan berat (ABI < 0.5).28 Pemeriksaan
penunjang lain yang dapat dilakukan berdasarkan panduan ESC dengan CoR I LoE A adalah dengan Duplex Ultrasound (DUS) angiografi, Computed Tomography Angiography (CTA), dan Magnetic Resonance Angiography (MRA).26 Dari hasil pemeriksaan penunjang
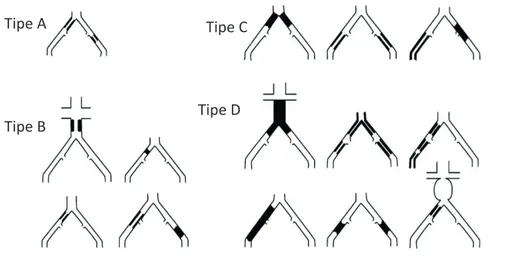
tersebut, Trans-Atlantic Society Concencess II for Management o Peripheral Arterial Disease (TASC II) mengklasifikasi lesi menjadi 4 tipe, yaitu tipe A, B, C, dan D (Tabel 3 dan Gambar 4).26,29
Pada pasien ini didapatkan adanya keluhan klaudikasio intermiten yang semakin memberat sejak dua bulan sebelum masuk rumah sakit. Pemeriksan klinis menunjukkan keluhan klaudicasio intermiten bila berjalan dalam jarak dekat sehingga tergolong Fontaine kelas II dan Rutherford kategori II Pemeriksaan ABI didapatkan nilai 0.75 sehingga pasien tergolong penyakit arteri perifer sedang. Pemeriksaan USG Doppler vaskuler menunjukkan
post stenotic pattern di arteri femoralis komunis dextra-sinistra bagian proksimal. Untuk mengetahui letak obstruksi, dilakukan pemeriksaan lanjutan, yaitu CT Angiografi dengan hasil adanya gambaran obstruksi parsial-berat aorta abdominalis serta tampak
Tabel 2. Klasifikasi Klinis Penyakit Arteri Perifer Ekstremitas Inferior.26
Klasifikasi Fontaine Klasifikasi Rutherford
Kelas Gejala Derajat Kategori Gejala
I Asimptomatis 0 0 Asimptomatis
II Klaudikasio intermiten IIa: ringan
IIb: sedang sampai berat
I 1 Klaudikasio intermiten ringan I 2 Klaudikasio intermiten sedang I 3 Klaudikasio intermiten berat
III Nyeri iskemik saat istirahat
II 4 Nyeri iskemik saat istirahat
IV Ulserasi atau gangren III 5 Kerusakan jaringan ringan III 6 Kerusakan jaringan berat
Tabel 3. Klasifikasi Lesi Aorto-iliak menurut TASC II.26
Tipe Lesi Deskripsi
Tipe A a. Stenosis unilateral atau bilateral pada arteri iliaka komunis
b. Stenosis pendek (≤3 cm) unilateral atau bilateral pada arteri iliaka eksternal Tipe B a. Stenosis pendek (≤3 cm) dari aorta infrarenal
b. Oklusi unilateral arteri iliaka komunis
c. Stenosis tunggal atau multipel dengan total 3-10 cm melibatkan arteri iliaka eksterna tapi tidak sampai ke arteri femoralis komunis
d. Oklusi unilateral arteri iliaka eksterna tanpa melibatkan asal dari arteri iliaka interna atau arteri femoralis komunis
Tipe C a. Oklusi bilatera arteri iliaka komunis
b. Stenosis bilateral arteri iliaka eksterna sepanjang 3-10 cm tapi tidak sampai ke arteri femoralis komunis
c. Stenosis unilateral arteri iliaka eksterna sampai arteri femoralis komunis d. Oklusi unilateral arteri iliaka eksterna yang melibatkan asal dari arteri iliaka
interna dan/atau arteri femoralis komunis
e. Oklusi unilateral arteri iliaka eksterna dengan kalsifikasi berat dengan maupun tanpa keterlibatan dari asal arteri iliaka interna dan/atau arteri femoralis komunis
Tipe D a. Oklusi aorto-iliak infra-renal
b. Penyakit difus melibatkan aorta dan kedua arteri iliaka yang memerlukan terapi
c. Stenosis multipel yang difus melibatkan arteri iliaka komunis, arteri iliaka eksterna dan arteri femoralis komunis unilateral
d. Oklusi unilateral dari kedua arteri iliaka komunis dan arteri iliaka ekstera e. Oklusi bilateral dari arteri iliaka ekstera
f. Stenosis iliaka pada pasien dengan aneurisma aorta abdominalis yang memerlukan perawatan dan tidak dapat dilakukan pemasangan endograft atau di mana lesi lain memerlukan operasi aorta atau iliaka
kalsifikasi pada sebagian aorta abdominalis sampai arteri iliaka kanan dan kiri sehingga menurut klasifikasi lesi berdasarkan TASC II termasuk lesi aorto-iliac tipe D.
Penatalaksanaan pasien dengan penyakit arteri perifer pada ekstremitas inferior terdiri dari beberapa strategi antara lain terapi konservatif, endovaskular, dan pembedahan. Terapi konservatif terdiri dari penghentian kebiasaan merokok, terapi latihan fisik dan medikamentosa dengan tujuan untuk memperbaiki keluhan dan gejala. Latihan fisik dilakukan selama 3 bulan, 3 kali perminggu
setiap sesi selama 30-60 menit di atas treadmill dengan intensitas latihan yang ditingkatkan seiring waktu. Setelah fase intensif tersupervisi tersebut, pasien hendaknya melanjutkan dengan latihan harian secara reguler.30 Beberapa regimen obat yang dapat diberikan
pada pasien dengan penyakit arteri perifer antara lain adalah obat golongan phosphodiesterase-3 inhibitor (cilostazol), pentoxifylline, obat anti hipertensi, obat penurun kadar lipid (statin), anti platelet (aspirin, clopidogrel), serta anti koagulan seperti UFH atau Low Molecular Weight Heparin (LMWH).26,29 Strategi revaskularisasi pada
pasien penyakit arteri perifer dapat dilakukan secara endovaskular maupun dengan pembedahan namun penentuan strategi mana yang lebih optimal antara endovaskular dan pembedahan masih menjadi perdebatan sehingga pemilihan strategi revaskularisasi ditentukan berdasarkan masing-masing kasus. Dalam dekade terakhir terapi endovaskuler dalam penanganan penyakit arteri perifer telah berkembang pesat terlebih karena sifatnya yang minimal invasif lebih disukai oleh pasien. Pemilihan strategi ini tetap harus mempertimbangkan kecocokan anatomis lesi, faktor komorbid, ketersediaan sarana dan prasarana, keahlian operator, dan preferensi pasien.26,31 Pada strategi pembedahan vaskular pendekatan Tipe A
Tipe B
Tipe C
Tipe D
yang sering dilakukan untuk penyakit oklusif yang difus adalah dengan bypass surgery dan menciptakan saluran baru baik mengikuti rute anatomikal atau di luar anatomikal yang biasanya dengan menggunakan graf arteri atau vena dari pasien sendiri atau bila tidak memungkinkan dapat digunakan graf prostetik.32
Pada pasien dengan penyakit arteri perifer sedang dengan obstruksi parsial-berat aorta abdominalis klasifikasi TASC II tipe D ini, tata laksana lanjutan yang seharusnya dilakukan adalah tindakan revaskularisasi baik dengan endovaskular maupun dengan pembedahan. Sampai saat ini, pasien masih menolak untuk suatu tindakan intervensi lebih lanjut, maka pasien diberikan terapi konservatif dengan medikamentosa anti koagulan selama hospitalisasi, anti platelet, obat penurun kadar lipid, dan anti hipertensi selain daripada obat-obatan regimen penyakit jantung koroner, diabetes melitus dan stroke yang sudah dikonsumsi oleh pasien.
RINGKASAN
Telah dilaporkan seorang laki-laki, usia 62 tahun, pensiunan guru dengan diagnosis STEMI inferior, infark miokard lama anteroseptal, penyakit arteri perifer sedang dan obstruksi parsial-berat aorta abdominalis, dan diabetes melitus tipe 2. Indikasi dilakukan PPCI transradial pada pasien ini adalah karena seturut guidelines terbaru dan karena adanya STEMI dengan kesulitan akses trans-femoral akibat adanya faktor komorbid suatu penyakit arteri perifer dengan obstruksi parsial-berat di aorta abdominalis. PPCI selesai dengan hasil baik tanpa komplikasi namun pasien dan keluarga menolak untuk dilakukan staging PCI pada LAD dan tindak lanjut penyakit arteri perifer dan obstruksi parsial-berat di aorta abdominalis secara intervensi maupun operasi. Pasien sampai saat ini rutin kontrol dengan terapi konservatif medikamentosa.
DAFTAR PUSTAKA
1. World Health Organization. The top 10 causes of death [Internet]. World Health Organization; 2014 May 1 [cited 2015 April 10]. Available from htt p://www.who.int/mediacentre/factsheets/fs310/ en.
2. Go AS, Mozaff arian D, Roger VL, et al. Heart disease and stroke statistics—2013 update: a report from the American Heart Association. Circulation. 2013 Jan 1;127(1):e6-e245.
3. O’Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/ AH A g u idel i ne for t he ma nagement of ST- elevat ion myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013 Jan 29;127(4): e362-e425.
4. Campeau L. Percutaneous radial artery approach for coronary angiography. CatheterCardiovasc Diag. 1989 Jan;16(1):3-7.
5. Kiemeneij F, Larrman GJ, Odekerken D, et al. A randomized comparison of percutaneous transluminal coronary angioplasty by the radial, brachial and femoral approches: The Access Study. J Am Coll Cardiol. 1997 May;29(6):1269-75.
6. Rao SV, Cohen MG, Kandzari DE, et al. The transradial approach to percutaneous coronary intervention: history perspective, current concepts and future directions. J Am Coll Cardiol. 2010 May 18;55(20):2187-95.
7. Thygesen K, Alpert JS, Jaff e AS, et al. Third universal defi nition of myocardial infarction. Eur Heart J. 2012 Oct;33(20):251-2567.
8. Pant S, Deshmukh A, Neupane P, et al. Cardiac Biomarkers, Novel Strategies in Ischemic Heart Disease [Internet]. Dr. Umashankar Lakshmanadoss (Ed.) Unite Kingdom: Intech Open Limited; 2012 February 29. Available from: htt p://www.intechopen.com/books/ novel-strategies-in-ischemic-heartdisease/biomarkers-in-ischemic-heart-disease.
9. Windecker S, Kolh P, Alfonso F, et al. 2014 ESC/EACTS guidelines on myocardial revascularization: The Task Force on Myocardial Revascularization of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS)
developed with the special contribution of the European Association of Percutaneous Cardiovascular Interventions (EAPCI). Eur J Cardiothorac Surg. 2014 Oct 1;46(4):517-592.
10. Jolly SS, Yusuf S, Cairns J, et al. Radial versus femoral access for coronary angiography and intervention in patents with acute coronary syndromes (RIVAL): a randomised, parallel group, multicentre trial. Lancet. 2011 Apr 23;377(9775):1409-1420.
11. Romagnoli E, Biondi-Zoccai G, Sciahbasi A, et al. Radial versus femoral randomized investigation in ST-segment elevation acute coronary syndrome (The RIFLE-STEACS Study). J Am Coll Cardiol. 2012 Dec 18;60(24):2481-2489.
12. Bernat I, Horak D, Stasek J, et al. ST-segment elevation myocardial infarction treated by radial or femoral approach in a multicenter randomized clinical trial (The STEMI-RADIAL Trial). J Am Coll Cardiol. 2014 Mar 18;63(10): 964-972.
13. Karrowni W, Vyas A, Giacomino B, et al. Radial versus femoral access for primary percutaneous interventions in ST-segment elevation myocardial infarction patients. J Am Coll Cardiol Intv. 2013 Aug;6(8):814-823.
14. Luz A, Hughes C, Fajadet J. Radial approach for percutaneous coronary intervention. Eurointervention. 2009;5(5):633-635.
15. Caputo R, Tremmel JA, Rao S, et al. Transradial arterial access for coronary and peripheral procedures: executive summary by the Transradial Committ ee of the SCAI. Catheter Cardiovasc Interv. 2011;78(6):823-839.
16. Dehmer GJ and Smith KJ. Drug-eluting coronary artery stents. Am Fam Physician. 2009;80(11):1245-1251.
17. Shishehbor MH, Amini R, Oliveria LPJ, et al. Comparison of drug-eluting stents versus bare-metal stents for treating ST-segment elevation myocardial infarction. J Am Coll Cardiol Intv. 2008;1: 227–232.
18. Bangalore s, Kumar S, Fusaro M, et al. Outcomes with various drug eluting or bare metal stents in patients with diabetes mellitus: mixed treatment comparison analysis of 22 844 patient years of follow-up from randomised trials. Circ Cardiovasc Interv. 2013;6(4):378-390.
19. Hannan EL, Samadashvili Z, Walford G, et al. Culprit vessel percutaneous coronary intervention versus multivessel and staged percutaneous coronary intervention for ST-segment elevation myocardial infarction patients with multivessel disease. J Am Coll Cardiol Intv. 2010;3:22–31.
20. Steg PG, James SK, Atar D, et al. ESC guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force on management of ST-ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC). Eur Heart J. 2012;33:2569-2619.
21. Radovanovic D, Seifert B, Urban P, et al. Validity of Charlson Comorbidy Index in patients hospitalised with acute coronary syndrome: Insigts from the nationwide AMIS Plus registry 2002-2012. Heart. 2014;100:288-294.
22. Golomb BA, Dang TT, Criqui MH. Peripheral arterial disease: Morbidity and mortality implications. Circulation. 2006;114: 688-699.
23. Dieter RS, Tomasson J, Gudjonsson T, et al. Lower extremity peripheral arterial disease in hospitalized patients with coronary artery disease. Vascular Medicine. 2003;8:233-236.
24. Steg PG, Bhatt DL, Wilson PWF, et al. One-year cardiovascular event rates in outpatients with atherothrombosis. JAMA. 2007;297(11): 1197-1206.
25. Hernando FJS and Conejero AM. Peripheral arterial disease: pathophysiology, diagnosis and treatment. Rev Esp Cardiol. 2007;60(9): 969-982.
26. Tendera M, Aboyans V, Bartelink ML, et al. ESC guidelines on the diagnosis and treatment of peripheral artery diseases: Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteries. Eur Heart J. 2011;32:2851-2906.
27. Aboyans V, Criqui MH, Abraham P, et al. on behalf of the American Heart Association Council on Peripheral Vascular Disease, Council on Epidemiology and Prevention, Council on Clinical Cardiology, Council onCardiovascular Nursing, Council on Cardiovascular Radiology and Intervention, and Council
on Cardiovascular Surgery and Anesthesia. Measurement andinterpretation of the ankle-brachial index: a scientifi c statement from the American Heart Association. Circulation. 2012;126: 2890-2909.
28. Thatipelli MR, Pellikka PA, McBane RD, et al. Prognostic value of ankle-brachial index and dobutamine stress echocardiography for cardiovascular morbidity and all-cause mortality in patients with peripheral arterial disease. J Vasc Surg. 2007;46:62-70.
29. Rooke TW, Hirsch AT, Misra S, et al. 2011 ACCF/AHA focused updateof the guideline for the management of patients with peripheral artery disease (updating the 2005 guideline): a report of the American College ofCardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2011;124:2020-2045.
30. Hiatt WR, Wolfel EE, Meier RH, et al. Superiority of treadmill walking exercise versus strength training for patients with peripheral arterial disease: Implications for the mechanism of the training response. Circulation. 1994;90:1886-1874.
31. Diehm N, Baumgartner I, Jaff M, et al. A call for uniform reporting standards in studies assessing endovascular treatmentfor chronic ischaemia of lower limb arteries. Eur Heart J. 2007;28:798-805. 32. Chiu KW, Davies RS, Nightingale PG, et al. Review of
directanatomical open surgical management of atherosclerotic aorto-iliac occlusivedisease. Eur J Vasc Endovasc Surg. 2010;39: 460-471.
B A B
3
Pendekatan Retrograde untuk Lesi CTO:
Serial Case
PENDAHULUAN
Chronic Total Occlusion (CTO) arteri koroner merupakan tantangan besar dan dilema yang belum terpecahkan di bidang kardiologi intervensi. Pada komunitas ahli kardiologi, masih terdapat keraguan mengenai indikasi dilakukan PCI pada CTO serta masih terdapat rasa skeptis mengenai hasil dilakukannya revaskularisasi pada CTO.1 Prevalensi CTO dari semua pasien yang menjalani angiografi
koroner bervariasi antara 18-52% bergantung dari profil klinis pasien yang diperiksa.2 Terdapat variabilitas data yang besar mengenai CTO
yang diterapi dengan intervensi koroner perkutan (PCI). Di Amerika Utara dari 29-33% insiden CTO, hanya 6-9% yang diterapi dengan PCI.2,3 Sementara di Jepang dari 19% insiden CTO, 61,2% dilakukan
terapi dengan PCI.2,4
Banyak studi yang menyebutkan bahwa rekanalisasi CTO dapat memberikan manfaat pada meningkatnya harapan hidup serta prognosis penyakit pasien. PCI CTO yang sukses selain memperbaiki
gejala klinis, juga meningkatkan kualitas hidup, fungsi ventrikel kiri serta harapan hidup serta menurunkan angka dilakukannya CABG.1
Teknik antegrade merupakan pendekatan teknik yang pertama kali dipilih pada sebagian besar PCI CTO. Namun pada kebanyakan kasus, wire gagal menembus CTO secara antegrade. Teknik retrograde
untuk menembus CTO dari bagian distal melalui cabang kolateral diprediksikan dapat meningkatkan angka keberhasilan PCI lesi CTO arteri koroner.1 Data dari studi multisenter di Jepang menyebutkan
bahwa teknik retrograde dilakukan pada 26% dari total kasus CTO (3014 kasus). Dari 801 kasus CTO, angka kesuksesan teknik retrograde
dalam krosing guidewire sebesar 82.3% (669).5 Pada laporan kasus
ini dilaporkan beberapa pasien dengan CTO yang sukses menjalani revaskularisasi PCI dengan teknik retrograde.
KASUS 1
Ny. S, wanita, 62 tahun datang ke RS untuk angiografi koroner elektif. Pasien datang dengan presentasi klinis angina stabil. Faktor risiko hipertensi dan diabetes. ECG menunjukkan irama sinus 90 x/menit, aksis normal. Laboratorium dalam batas normal dengan SK 1.2. Hasil ekokardiografi didapatkan MR sedang, PR sedang, dilatasi atrium kiri, ventrikel kiri dan ventrikel kanan dengan fungsi ventrikel kiri menurun (EF 45%), disfungsi diastolik abnormal relaksasi, serta hipokinetik inferoseptal, LVH eksentrik.
Hasil angiografi koroner didapatkan PJK TVD dengan CTO di mid RCA, stenosis 90% di proksimal LAD, stenosis 80% di proksimal LCx dan 70% di distal LCx. Syntax score sebesar 23. Pasien menolak untuk dilakukan operasi dan memilih PCI. Dilakukan predilatasi dengan balon Jive 2.0 x 20 mm dan balon Maverick 2.0 x 12 mm. Dilanjutkan dengan pemasangan stent DES Promus 2.25 x 18 mm di proksimal LcX dan stentDES Cypher Select 2.25 x 18 mm di distal LCx overlapping dengan stent di proksimalnya. Usaha menembus CTO di RCA gagal.
Selanjutnya satu bulan kemudian dilakukan PCI elektif di RCA. Usaha menembus CTO dilakukan dengan teknik retrograde. Usaha diawali dengan memasukkan GC EBU 3.5 7F di LMCA dan GC 4.0 6F di RCA melalui arteri femoralis kanan dan kiri. Tampak kanal kolateral septal dari LAD menuju RCA (CC2). Kemudian dilanjutkan dengan memasukan wire Fielder FC 180 dengan support microcatheter
Corsair 2.6F 150 dari LAD melalui kolateral menuju RCA. Masuk
wire Fielder 180 dengan support microcatheter Corsair 2.6 135 dari RCA berusaha menembus CTO di mid RCA. Namun usaha menembus CTO dari antegrade tidak berhasil. CTO akhirnya berhasil ditembus dengan wire Fielder FC dari LAD secara retrograde dan kissing di mid
RCA dengan wire dari RCA. Wire Fielder FC kemudian diganti dengan
wire RG3 sampai keluar dari GC JR. Selanjutnya dilakukan predilatasi dengan balon Ryujin 2.0 x 20 mm di RCA setelah microcatheter Corsair dikeluarkan. Dilakukan pemasangan stent DES Nobori 2.5 x 28 mm di mid-distal RCA dan stent DES Nobori 2.75 x 28 di proksimal-mid RCA serta stent DES Nobori 3.0 x 18 mm di osteal-proksimal RCA. Dilakukan post dilatasi dengan balon Ex-stent. Hasil akhir baik. Selama dan sesudah tindakan tidak didapatkan penyulit.
KASUS 2
Seorang laki-laki, Tn. RS, umur 60 tahun, dengan angina stabil. Pasien memiliki riwayat MRS karena serangan jantung dan edema paru 7 bulan yang lalu. Pasien sudah pernah dilakukan kateterisasi jantung dan dipasang stent 6 bulan yang lalu. Faktor risiko dislipidemia dan merokok. Selama ini pasien sudah mendapatkan terapi medikamentosa yang optimal, yaitu Clopidogrel, Aspirin, Simvastatin, dan ISDN. Kondisi klinis saat ini, keluhan nyeri dada tidak didapatkan. Pemeriksaan fisik didapatkan TD 110/70 mmHg, nadi 75 x/menit, ictus cordis bergeser 1 cm lateral mid clavicular line
(MCL) sinistra. Pemeriksaan thoraks didapatkan kardiomegali CTR 60%. Hasil pemeriksaan EKG irama sinus 75x/menit, aksis deviasi ke kiri, infark miokard lama anterior inferior. Hasil kateterisasi 6 bulan yang lalu: LAD Long lesion disease proksimal-distal dengan
stenosis maksimum 90% di proksimal LAD, LCx: stenosis 70% di proksimal LCx, RCA:CTO di proksimal RCA. Syntax Score 37. Saat itu pasien menolak dilakukan operasi bypass dan memilih PCI. Dilakukan pemasangan stentDES E-Magic Plus 2.75 x 15 dan Stent DES Biomime 3.0 x 32 mm di proksimal-distal LAD. Kesimpulan: PJK TVD post PTCA stent di LAD. Kemudian dilakukan kateterisasi jantung kembali 4 bulan kemudian dengan hasil sebagai berikut: Left main normal, LAD tampak stent lama paten di proksimal-distal, LCX non dominan dengan stenosis signifikan 70% di proksimal, tampak kanal kolateral epikardial CC2 dari distal LCx menuju distal RCA, RCA dominan, tampak CTO di proksimal RCA.
Kemudian diputuskan untuk revaskularisasi PCI CTO di RCA. Dimasukkan kateter GC EBU 3.5 7F di ostium LMCA dan GC JR 4.0 6F di ostium RCA melalui arteri femoralis kanan dan kiri. Didapatkan gambaran kolateral epikardial CC2 dari LCx menuju RCA. Digunakan teknik antegrade untuk membuka CTO dengan menggunakan wire runthrough NS hypercoat. CTO berhasil ditembus. Selanjutnya dilakukan POBA dengan balon acrostak grip 2.5 x 16 mm dan balon Mozec 1.5 x 9 mm di proksimal RCA, namun balon gagal menembus sampai distal oklusi.
Usaha dilanjutkan dengan teknik retrograde dengan masuk wire Runthrough NS hypercoat melalui GC EBU 3.5 7F menuju distal LCx.
Wire runthrough dengan support mikrokateter Finecross masuk melalui cabang kolateral di distal LCx menuju distal RCA dan dilanjutkan sampai distal dari CTO. Selanjutnya wire runthrough NS hypercoat
diganti dengan wire Miracle. Wire miracle dengan support mikrokateter Finecross didorong sampai masuk GC JR. Selanjutnya masuk wire runthrough NS hypercoat kembali dari proksimal RCA dan dilakukan predilatasi dengan balon mozec 1.5 x 9 mm dan balon acrostak grip
2.5 x 16 mm di proksimal hingga distal RCA. Didapatkan komplikasi berupa diseksi di mid RCA. Kemudian dilakukan pemasangan stent
DES Firebird 2 (rapamycin) 3.0 x 33 mm di proksimal-mid RCA serta
stent DES Firebird 2 (rapamycin) 2.75 x 29 mm di mid RCA secara
overlapping. Residual stenosis di RCA 0%, tidak tampak diseksi di RCA. Usaha dilanjutkan dengan pemasangan stent DES Firebird 2
(rapamycin) 3.5 x 18 mm prosimal-distal LCx secara direct stenting. Residual stenosis di LCx 0%.
KASUS 3
TB, laki-laki, 46 tahun datang ke RS untuk angiografi koroner elektif. Pasien datang dengan presentasi klinis angina stabil. Faktor risiko merokok dan diabetes. ECG menunjukkan irama sinus bradikardi 58x/menit, infark miokard lama anteroseptal dan iskemia inferior. Laboratorium dalam batas normal dengan SK 1.0. Pemeriksaan foto thorak bentuk dan ukuran jantung dalam batas normal. Hasil ekokardiografi didapatkan fungsi ventrikel kiri menurun (EF 53%), disfungsi diastolik abnormal relaksasi, serta hipokinetik anteroseptal dan inferior ventrikel kiri.
Hasil angiografi koroner didapatkan PJK TVD dengan CTO di proksimal RCA, diffuse disease di LAD, long lession di cabang OM LCx.
Syntax score sebesar 41. Namun pasien menolak revaskularisasi baik dengan CABG maupun dengan PCI. Karena nyeri dada yang muncul semakin sering, 1 minggu kemudian pasien menyetujui dilakukan PCI elektif. Dilakukan predilatasi dengan balon Brio 2.5 x 20 mm serta pemasangan stent DES Nobori 2.5 x 2.0 mm di mid LAD dan
stent DES Nobori 3.0 x 28 mm di proksimal-mid LAD. Dilakukan dilatasi di cabang OM2 LCx dengan balon Ryujin Plus 1.25 x 15 mm kemudian dipasang stent DES Endeavour (zotarolimus) 2.25 x 30 mm di cabang OM2 LCx. Usaha menembus CTO di RCA gagal.
Selanjutnya lima bulan kemudian dilakukan PCI elektif di RCA. Usaha menembus CTO dilakukan dengan teknik retrograde. Usaha diawali dengan masuk GC JR 4.0 6 F di RCA melalui arteri radialis kanan, serta GC EBU 3.5 7F di LMCA melalui long sheath 7F lewat arteri femoralis kiri. Tampak kanal kolateral septal (CC2) dari LAD menuju RCA. Usaha menembus CTO dengan menggunakan wire
Fielder FC dengan supportmicrocatheter Corsair dari LAD melalui kolateral septal menuju distal CTO di RCA. Usaha menembus CTO berhasil. Wire Fielder FC diganti dengan wire RG3 dengan support microcatheter Corsair dan didorong sampai masuk GC JR. microcatheter
Corsair ditarik keluar. Selanjutnya dilakukan dilatasi dengan balon Ryujin Plus 2.0 x 15 mm secara antegrade. Kemudian dilakukan pemasangan stent DES Nobori 2.5 x 28 mm di proksimal RCA dan stent DES Endeavour 2.25 x 30 mm di proksimal-mid RCA. Saat wire RG3 akan ditarik keluar terjadi kesulitan (device entrapment), sehingga digunakan microcatheter Corsair kembali untuk membantu mengeluarkan wire RG3. Hasil akhir baik. Residual stenosis 0%.
KASUS 4
Tn. T, laki-laki, 64 tahun datang ke RS untuk angiografi koroner elektif. Pasien datang dengan presentasi klinis angina stabil. Faktor risiko hipertensi dan diabetes. ECG menunjukkan irama sinus 90x/ menit, aksis normal. Laboratorium dalam batas normal dengan SK 0.9.
Pasien sudah pernah dilakukan pemasangan ring 2 bulan yang lalu. Hasil angiografi koroner saat ini didapatkan PJK DVD dengan CTO di osteal LAD, stent lama paten di arteri intermediate
dan proksimal-mid RCA. Direncanakan strategi retrograde untuk rekanalisasi CTO di LAD karena pada PCI sebelumnya usaha menembus CTO secara antegrade mengalami kegagalan.
Tindakan diawali dengan masuk GC JL 4.0 7F di LMCA melalui arteri femoralis kanan serta GC JR 4.0 6F di RCA melalui arteri femoralis kiri. Tampak kolateral septal CC1 dari RCA menuju LAD. Selanjutnya wire Fielder FC 180 dan microcatheter Corsair 2.6F 150 masuk dari RCA melalui kolateral septal menuju proksimal LAD di distal CTO. Wire Fielder FC kemudian diganti dengan GW Miracle 3. Masuk wire runthrough NS hypercoat secara antegrade dari GC JL. GW retrograde Miracle 3 berhasil menembus CTO dan kissing dengan GW antegrade runthrough NS hypercoat. Selanjutnya GW miracle 3 diganti dengan RG3 dengan suport microcatheter Corsair didorong maju sampai masuk ke GC JL. Selanjutnya RG3 dan microcatheter
Corsair ditarik sampai distal RCA. GW runthrough NS hypercoat dari GC JL dimasukkan sampai ke distal LAD. Selanjutnya dilakukan predilatasi dengan balon Ryujin 2.0 x 20 mm di osteal-proksimal
LAD. Dilakukan pemasangan stent DES Nobori 3.0 x 18 mm di osteal-proksimal LAD. Dilakukan post dilatasi dengan balon Ex-stent. Hasil akhir baik.
PEMBAHASAN
CTO didefinisikan sebagai adanya TIMI (Thrombolysis in Myocardial Infarction) flow grade 0 pada suatu segmen yang mengalami oklusi dan diperkirakan umur oklusinya lebih dari atau sama dengan tiga bulan. Durasi oklusi ditentukan dari interval sejak pertama kali serangan jantung yang sesuai dengan lokasi dari oklusi atau dari hasil pemeriksaan angiografi sebelumnya.1
Presentasi klinis CTO sangat bervariasi. Pasien dengan CTO dapat muncul dengan presentasi angina stabil, silent ischemia, gagal jantung akibat iskemia, sementara di lain pihak ada pula pasien CTO yang ditemukan dengan tidak sengaja. Manfaat yang didapat dari dibukanya oklusi arteri antara lain perbaikan keluhan angina, peningkatan fungsi ventrikel kiri, menghindari operasi bypass serta meningkatkan lama harapan hidup.6,7
Pertimbangan untuk dilakukan rekanalisasi CTO harus memperhitungkan riwayat klinis, hasil tes provokif sensitif non-invasif, anatomi koroner, serta pengalaman operator.1 Indikasi
dilakukan rekanalisasi CTO sama dengan indikasi pada lesi stenotik, yaitu bila didapatkan angina ataupun iskemia yang disebabkan oleh teritori arteri yang mengalami CTO.6,8,9 Pada pasien yang tidak
mengalami gejala ataupun gejala terkontrol dengan pengobatan, sangat penting untuk dilakukan tes provokasi sensitif non invasif untuk melihat adanya area yang mengalami iskemia.1 CTO dengan
miokard yang sudah nekrosis pada bagian distal lesi tidak dilakukan PCI karena tindakan revaskularisasi tidak akan memberikan banyak perubahan.6,8,9
Pilihan rekanalisasi CTO dapat dengan prosedur kateterisasi maupun dengan pembedahan. Pilihan rekanalisasi CTO secara pembedahan dilakukan apabila CTO disertai left main disease