BAB 2
TINJAUAN PUSTAKA
2.1 Kusta
2.1.1 Definisi dan Etiologi Kusta
Kusta merupakan penyakit infeksi yang kronik, dan penyebabnya ialah
Mycobacterium leprae yang bersifat intraseluler obligat. Saraf perifer sebagai afinitas pertama, lalu kulit dan mukosa traktus respiratorius bagian atas, kemudian dapat ke organ lain kecuali susunan saraf pusat.[1]
Kusta merupakan penyakit pada saraf perifer, tetapi bisa juga menyerang
kulit dan kadang-kadang jaringan lain seperti mata, mukosa saluran respirasi atas, tulang, dan testis. Waktu inkubasinya panjang, mungkin beberapa tahun, dan tampaknya kebanyakan pasien mendapatkan infeksi sewaktu masa anak-anak.[1]
Kuman penyebab kusta adalah Mycobacterium leprae yang ditemukan oleh G.A. Hansen pada tahun 1974 di Norwegia, yang sampai sekarang belum dapat dibiakkan dalam media artifisial.M. leprae berbentuk basil dengan ukuran 3-8 um x 0,5 um, tahan asam dan alkohol serta positif-Gram.[1]
M.leprae hidup intraseluler dan mempunyai afinitas yang besar pada sel saraf (Schwan cell) dan sel dari sistem retikulo endothelial.Waktu pembelahannya sangat lama, yaitu 2-3 minggu.Di luar tubuh manusia (dalam kondisi tropis) kuman kusta dari sekret nasal dapat bertahan sampai 9 hari. Pertumbuhan optimal
in vivo kuman kusta pada tikus pada suhu 270-300C.[10]
2.1.2 Epidemiologi
Distribusi menurut faktor manusia:[4]
a. Etnik dan suku
kejadian kusta lepramatosa lebih banyak pada etnik Cina dibandingkan etnik Melayu atau India
b. Faktor sosial ekonomi
Faktor sosial ekonomi berperan penting dalam kejadian kusta, hal ini terbukti pada negara-negara di Eropa.Dengan peningkatan sosial ekonomi, maka
kejadian kusta sangat cepat menurun bahkan hilang. c. Distribusi menurut umur
Kebanyakan penelitian melaporkan distribusi penyakit kusta menurut umur berdasarkan prevalensi, hanya sedikit yang berdasarkan insiden karena pada saat timbulnya penyakit sangat sulit diketahui. Dengan kata lain kejadian penyakit
sering terkait pada umur saat diketemukan dari pada saat ditimbulnya penyakit. Pada penyakit kronik seperti kusta, angka prevalensi penyakit berdasarkan kelompok umur tidak menggambarkan risiko kelompok umur tertentu untuk terkena penyakit. Kusta diketahui terjadinya pada semua usia berkisar antara bayi sampai usia lanjut (3 minggu sampai lebih dari 70 tahun). Namun yang terbanyak adalah pada usia muda dan produktif.
d. Distribusi menurut jenis kelamin
Kusta dapat mengenai laki-laki dan perempuan.Berdasarkan laporan, sebagian besar negara di dunia kecuali di beberapa negara di Afrika menunjukkan bahwa laki-laki lebih banyak terserang daripada perempuan.
2.1.3 Patogenesis Kusta
M.leprae mempunyai patogenitas dan daya invasi yang rendah, sebab
penderita yang mengandung kuman lebih banyak belum tentu memberikan gejala yang lebih berat, bahkan dapat sebaliknya. Ketidakseimbangan antara derajat
Bila tidak ditangani, kusta dapat sangat progresif menyebabkan kerusakan pada kulit, saraf-saraf, anggota gerak dan mata. Berikut bagan patogenesis kusta :
Gambar 2-1. Patogenesis Kusta[1]
Sumber : Buku Ilmu Penyakit Kulit dan Kelamin FK UI Edisi keenam
2.1.4 Klasifikasi Kusta
Pola klinis penyakit ini ditentukan oleh respon imunitas yang diperantarai sel (cell-mediated immunity) atau imunitas seluler (celluler immunity) host terhadap organisme, yaitu :[10]
a. Bila respons imunitasnya baik, maka timbul lepra tuberkuloid.
b.Bila respons imunitas selulernya rendah, maka multipikasi kuman menjadi
tidak terkendali dan timbul bentuk lepra lepromatosa.
c. Di antara kedua bentuk lepra yang ekstrem tadi, terdapat spektrum penyakit ini yang disebut lepra borderline, di mana gambaran klinis dan histopatologisnya menggambarkan berbagai derajat respon imunitas seluler terhadap kuman.
Ridley dan Jopling memperkenalkan istilah spectrum determinate pada penyakit kusta yang terdiri atas berbagai tipe dan bentuk, yaitu :[1]
TT : Tuberkuloid polar (bentuk yang stabil) Ti : Tuberkuloid indefinite (bentuk yang labil)
BB : Mid borderline(bentuk yang labil)
BL : Borderline lepromatous(bentuk yang labil)
Li : Lepromatosa indefinite(bentuk yang labil) LL : Lepromatosa polar (bentuk yang stabil)
Menurut WHO pada tahun 1981, kusta dibagi menjadi multibasilar dan
pausibasilar. Yang termasuk dalam multibasilar adalah tipe LL, BL dan BB pada klasifikasi Ridley-Jopling dengan Indeks Bakteri (IB) lebih dari 2+ sedangkan pausibasilar adalah tipe I (indeterminate), TT dan BT dengan IB kurang dari 2+.[1]
2.1.5 Gejala Klinis Kusta
Penyakit kusta memiliki gejala klinis yang berbeda-beda sesuai dengan tipenya, berikut dapat dilihat gambaran klinis dari kusta :
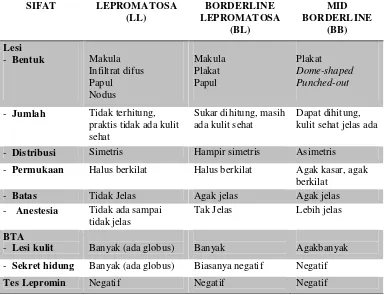
TABEL 2-1. GAMBARAN KLINIS, BAKTERIOLOGI, DAN IMUNOLOGIK KUSTA MULTIBASILAR (MB) [1]
- Jumlah Tidak terhitung,
praktis tidak ada kulit
- Distribusi Simetris Hampir simetris Asimetris
- Permukaan Halus berkilat Halus berkilat Agak kasar, agak
berkilat
- Batas Tidak Jelas Agak jelas Agak jelas
- Anestesia Tidak ada sampai
tidak jelas
Tak Jelas Lebih jelas
BTA
- Lesi kulit Banyak (ada globus) Banyak Agakbanyak
- Sekret hidung Banyak (ada globus) Biasanya negatif Negatif
Tes Lepromin Negatif Negatif Negatif
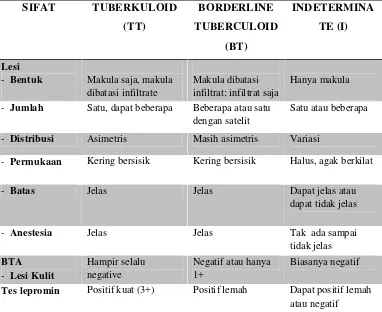
TABEL 2-2. GAMBARAN KLINIS, BAKTERIOLOGIK, DAN IMUNOLOGIK
- Bentuk Makula saja, makula
dibatasi infiltrate
Makula dibatasi infiltrat; infiltrat saja
Hanya makula
- Jumlah Satu, dapat beberapa Beberapa atau satu
dengan satelit
Satu atau beberapa
- Distribusi Asimetris Masih asimetris Variasi
- Permukaan Kering bersisik Kering bersisik Halus, agak berkilat
- Batas Jelas Jelas Dapat jelas atau
Tes lepromin Positif kuat (3+) Positif lemah Dapat positif lemah
atau negatif Sumber : Buku Ilmu Kulit dan Kelamin FK UI Edisi keenam
2.1.6 Penegakan Diagnosis Kusta
Diagnosis penyakit kusta didasarkan gambaran klinis, bakterioskopis, dan hispatologis, dan serologis.Di antara ketiganya, diagnosis secara klinislah yang terpenting dan paling sederhana.Hasil bakterioskopis memerlukan waktu paling sedikit 15-30 menit, sedangkan histopatologik 10-14 hari.Kalau memungkinkan
dapat dilakukan tes lepromin (Mitsuda) untuk membantu penentuan tipe, yang hasilnya baru diketahui setelah 3 minggu. Penentuan tipe kusta perlu dilakukan agar dapat menentukan terapi yang sesuai.[1]
tersebut.Sebaiknya jangan hanya didasarkan pemeriksaan sebagian tubuh saja, sebab ada kemungkinan diagnosis di wajah berbeda dengan tubuh, lengan, tungkai, dan sebagainya.Bahkan pada satu lesi (kelainankulit) pun dapat berbeda tipenya, umpamanya di sisi kiri berbeda dengan sisi di kanan.Begitu pula dasar diagnosis histopatologik, tergantung pada beberapa tempat dan dari tempat mana
biopsinya diambil. Sebagaimana lazimnya dalam bentuk diagnosis klinis, dimulai dengan inspeksi, palpasi, lalu dilakukan pemeriksaan yang menggunakan alat sederhana, yaitu: jarum, kapas, tabung reaksi masing-masing dengan air panas dan air dingin, pensil tinta, dan sebagainya.[1]
2.1.7 Penatalaksanaan Kusta 1. Terapi Farmakologis
Obat antikusta yang paling banyak dipakai pada saat ini adalah Diaminodifenil Sulfon (DDS) kemudian klofazimin, dan rifampisin.DDS mulai dipakai sejak 1948 dan di Indonesia digunakan pada tahun 1952.Klofazimin dipakai sejak 1962 oleh Brown dan Hogerzeil, dan rifampisin sejak tahun 1970.
Untuk mencegah resistensi, pengobatan tuberkulosisi telah menggunakan Multi
Drug Treatment (MDT) sejak 1951, sedangkan untuk kusta baru dimulai pada
tahun 1971.[1]
Cara pemberian MDT
1. MDT untuk multibasilar (BB, BL, LL atau semua tipe dengan BTA positif) adalah :
- Rifampisin 600 mg setiap bulan, dalam pengawasan - DDS 100 mg setiap hari
- Klofazimin : 300 mg setiap bulan, dalam pengawasan, diteruskan 50 mg sehari atau 100 mg selama sehari atau 3 kali 100 mg setiap minggu.
2. MDT untuk pausibasilar (I, TT, BT, dengan BakteriTahan Asam negatif) adalah:
- Rifampisin 600 mg setiap bulan, dengan pengawasan
2.Terapi Non-Farmakologis[11]
- Pasien kusta secara rutin perlu menjaga kebersihan diri, terutama pada region yang mengalami penurunan fungsi neurologis. Tangan atau kaki yang anastetik dapat direndam setiap hari selama 10-15 menit. Lesi kalus atau kulit keras di sekitar ulkus dapat diabrasi, paling baik dilakukan oleh tenaga medis dengan
bilah skapel. Selanjutnya, untuk menjaga nutrisi dan kelembapan yang adekuat pada kulit, dapat diberikan pelembab topikal;
- Istirahatkan region yang terlihat kemerahan atau melepuh. Hindari tekanan yang berlebihan pada region lesi, misalnya dengan elevasi tungkai saat istirahat atau mencegah berjalan kaki dalam jangka waktu lama;
- Untuk mencegah dan menangani komplikasi yang ada, dibutuhkan kerja sama dengan bedah ortopedi, podiatrist, neurologi, oftalmologi, dan rehabilitasi medis.
2.1.8 Reaksi Kusta
Reaksi kusta adalah interupsi dengan episode akut pada perjalanan yang
sangat kronis.Reaksi kusta merupakan reaksi hipersensitivitas, yaitu hipersensitivitas seluler (reaksi tipe 1/reaksi reversal), saat terjadinya peningkatan
Cellular Mediated Immunity (CMI) atau hipersensitivitas humoral (reaksi tipe2/ eritema nodosum leprosum).Bila reaksi tidak didiagnosis dan diobati secara cepat dan tepat maka dapat berakibat merugikan pasien. Jika reaksi mengenai saraf tepi
akan menyebabkan gangguan fungsi saraf yang akhirnya dapat menyebabkan cacat.[4]
Terdapat dua jenis reaksi kusta, yaitu reaksi tipe 1 dan reaksi tpe 2.Reaksi tipe 1 lebih banyak terjadi pada pasien yang berada di spektrum borderline,
karena tipe borderline ini merupakan tipe tidak stabil.Sedangkan reaksi tipe 2 terjadi pada pasien tipe Multibasilar.Reaksi kusta dapatterjadi sebelum pengobatan, tetapi terutama terjadi selama atau setelah pengobatan.Penyebab pasti terjadinya reaksi masih belum jelas. Diperkirakan sejumlah faktor pencetus memegang peranan penting.[4]
TABEL 2-3. FAKTOR PENCETUS REAKSI TIPE 1 DAN TIPE 2[4]
Reaksi tipe 1 Reaksi tipe 2
Pasien dengan bercak multiple Obat MDT, kecuali lampren Bercak luas pada wajah dan lesi BI > 4+
Saat puerpurium (karena peningkatan CMI), selama kehamilan trimester ke-3 (karena penurunan CMI). Paling tinggi 6 bulan pertama setelah melahirkan/masa menyusui
Kehamilan awal (karena stres mental), trimester ke-3, dan puerpurium (karena stres fisik), setiap masa kehamilan (karena infeksi penyerta)
Infeksi penyerta : Hepatitis B dan C Infeksi penyerta: streptokokus, virus
Neuritis atau riwayat nyeri saraf Stress fisik dan mental
Lain-lain seperti trauma, operasi
Sumber : Program Nasional Pengendalian Kusta 2012
2.2Kecacatan
Program pemerintah untuk mengendalikan penyakit kusta sudah berjalan
ke arah yang semestinya, namun masalah stigma, diskriminasi dan kecacatan masih menjadi masalah bagi orang yang mengalami kusta dengan kecacatan.Beban akibat kecacatan kusta di Indonesia masih tinggi, bukan hanya fisik yang berdampak pada aktivitas sehari-hari dan partisipasi sosial, tetapi juga ekonomi dan psikis.Untuk penanganan kusta komprehensif mulai dari kegiatan
promotif, preventif, kuratif hingga rehabilitatif.Enhance Global strategy WHO tahun 2011-2015 menyatakan bahwa rehabilitasi menjadi bagian dari program pengendalian penyakit kusta.[4]
2.2.1 Pengertian Kecacatan
Menurut InternasionalClassification of Function Disability and Health
individu, misalnya usia, jenis kelamin, pendidikan, pekerjaan. Sedangkan faktor lingkungan adalah kebijakan pemerintah, masyarakat sekitar, stigma serta kondisi lingkungan.[4]
Cacat kusta terjadi akibat gangguan fungsi saraf pada mata, tangan atau kaki.Semakin lama waktu sejak saat pertama ditemukan tanda dini hingga
dimulainya pengobatan, semakin besar risikotimbulnya kecacatan akibat terjadinya kerusakan saraf yang progresif. [4]. Cacat kusta paling sering pada kusta lepramatosa, karena pada kusta lepramatosa multipikasi kuman menjadi tidak terkendali dan tipe kusta ini sangat mudah menular. Kusta lepramatosa termasuk dalam tipe kusta multibasilar[10]. Pada penelitian di Jakarta, dari 91 pasien kusta
dengan derajat cacat 2, 12 diantaranya di diagnosis dengan kusta tipe Pausibasilar, sedangkan 79 pasien dengan kusta tipe Multibasilar[7].
2.2.2 Jenis Cacat
Ada 2 jenis cacat kusta, yaitu cacat primer yang disebabkan langsung oleh aktivitas penyakit, terutama kerusakan akibat respon jaringan terhadap M.leprae, seperti anestesi, claw hand dan kulit kering; sedangkan cacat sekunder terjadi akibat cacat primer, terutama akibat adanya kerusakan saraf, seperti ulkus dan kontraktur.[4]
Terjadinya cacat tergantung dari fungsi serta saraf mana yang rusak. Diduga kecacatan akibat penyakit kusta dapat terjadi lewat 2 proses :
a. Infiltrasi langsung M.leprae ke susunan saraf tepidan organ (misalnya; mata)
b. Melalui reaksi kusta
Secara umum fungsi saraf ada 3 macam, yaitu fungsi motorik memberikan
kekuatan pada otot, fungsi sensoris memberi sensasi raba, nyeri dan suhu serta fungsi otonom mengurus kelenjar keringat dan kelenjar minyak. Kecacatan yang terjadi tergantung pada komponen saraf yang terkena, dapat sensoris, motoris, otonom, maupun kombinasi ketiganya.[4]
Berikut adalah skema yang menggambarkan proses terjadinya kecacatan akibat kerusakan dari fungsi saraf.
Gambar2-2. Gangguan Fungsi Saraf Tepi[4] Sumber : Program Nasional Pengendalian Kusta 2012
2.2.3 Tingkat Kecacatan
Kecacatan merupakan istilah yang luas yang maknanya mencakup setiap kerusakan, pembatasan aktivitas yang mengenai seseorang.Tiap pasien baru yang ditemukan harus dicatat tingkat cacatnya. Tiap organ (mata, tangan dan kaki)
Berikut mengenai tingkat cacat menurut WHO :
TABEL 2-4. TINGKAT CACAT KUSTA MENURUT WHO[4]
Tingkat Mata Telapak tangan/kaki
0 Tidak ada kelainan pada mata (termasuk visus)
Tidak ada cacat akibat kusta
1 Ada kelainan pada mata, tetapi tidak terlihat (anestesi kornea), visus sedikit berkurang
Anestesi, kelemahan otot. (tidak ada cacat/kerusakan yang kelihatan akibat kusta)
2 Ada kelainanmata yang terlihat (misalnya lagoftalmos, kekeruhan
Sumber : Program Nasional Pengendalian Kusta 2012
Untuk Indonesia, karena beberapa keterbatasan pemeriksaan dilapangan,
maka tingkat cacat disesuaikan sebagai berikut :
TABEL 2-5. MODIFIKASI TINGKAT CACAT KUSTA DI LAPANGAN (di Indonesia)[4]
Tingkat Mata Telapak tangan/kaki
0 Tidak ada kelainan pada mata akibat kusta
Tidak ada cacat akibat kusta
1 * Anestesi, kelemahan otot. (tidak ada
cacat/kerusakan yang kelihatan akibat kusta)
2 Ada lagoftalmos Ada cacat/kerusakan yang kelihatan
akibat kusta, misalnya ulkus, jari kiting(claw hand), kaki semper(drop foot).
Sumber : Program Nasional Pengendalian Kusta 2012
2.2.4 Pencegahan Cacat Kusta
Pasien harus mengerti bahwa pengobatan MDT dapat membunuh kuman kusta. Tetapi cacat pada mata, tangan atau kakinya yang sudah terlanjur terjadi akan tetap ada seumur hidupnya, sehingga dia harus bisa melakukan perawatan diri dengan teratur agar cacatnya tidak bertambah berat. Berikut adalah kegiatan
pencegahan cacat yang bisadilakukan :[4] 1. Kegiatan pencegahan cacat di rumah.
Prinsip pencegahan cacat dan bertambah beratnya cacat pada dasarnya adalah 3M yaitu :
- Memeriksa mata, tangan dan kaki secara teratur.
- Melindungi mata, tangan dan kaki dari trauma fisik. - Merawat diri.
2. Kegiatan pencegahan cacat di Puskesmas
Berikut adalah pencegahan cacat yang dapat dilakukan di Puskesmas. Masalah dengan mata :
- Mata lagoftalmos jika sangat kering, membutuhkan tetes mata
mengandung saline.
- Antibiotik dan bebat mata, bila terjadi konjungtivitis. - Rujuk pasien untuk kondisi yang lebih serius.
Masalah dengan tangan :
- Jikaada kelemahan jari dianjurkan digerakkan sebanyak mungkin.
Sedangkan kalau lumpuh dapat di pasang bidai pada malam hari, Bidai dapat dibuat sendiri dari bilah bambu atau selang.
- Merujuk jika perlu Masalah dengan kaki :
- Mengupayakan alas kaki yang sesuai.
![Gambar 2-1. Patogenesis Kusta[1]](https://thumb-ap.123doks.com/thumbv2/123dok/2410468.1262320/3.612.228.412.157.364/gambar-patogenesis-kusta.webp)
![TABEL 2-3. FAKTOR PENCETUS REAKSI TIPE 1 DAN TIPE 2[4]](https://thumb-ap.123doks.com/thumbv2/123dok/2410468.1262320/8.612.125.502.126.340/tabel-faktor-pencetus-reaksi-tipe-tipe.webp)
![TABEL 2-4. TINGKAT CACAT KUSTA MENURUT WHO[4]](https://thumb-ap.123doks.com/thumbv2/123dok/2410468.1262320/11.612.127.489.163.371/tabel-tingkat-cacat-kusta-menurut-who.webp)