1 A. IDENTITAS PASIEN
Nama Pasien : Tn. S
Umur : 48 tahun
Jenis Kelamin : Laki-laki
Agama : Islam
Alamat : Martapura Tanggal Masuk : 16 Agustus 2017 Tanggal Periksa : 16 Agustus 2017
B. ANAMNESIS
Dilakukan secara autoanamnesis dan alloanamnesis (istri pasien) tanggal 16 Agustus 2017 Keluhan Utama :
Badan sisi kiri sulit digerakkan Keluhan Tambahan :
Rasa kesemutan pada tangan dan kaki kiri
Riwayat Penyakit Sekarang :
Sejak 2 minggu SMRS, pasien mengeluh tangan dan kaki kirinya terasa lemah dan tidak dapat digerakkan disertai rasa kesemutan dan bicara pelo yang timbul mendadak setelah pasien bangun tidur. Pasien berobat ke mantri diberi obat penurun tekanan darah dan dianjurkan istirahat. Pasien menyangkal terjadinya kejang, nyeri kepala, mual dan muntah, pingsan serta demam sebelumnya. Saat makan atau minum pasien batuk atau keselek. Ini kali pertama pasien mengalaminya. Pasien memiliki riwayat hipertensi yang tak terkontrol sejak 1 tahun, namun pasien berobat ke mantri jika dirasa tensinya naik dan tidak rutin minum obat.
Saat ini pasien sudah merasa tangan dan kaki kirinya sudah dapat digerakan walau masih lemah namun tidak seperti normalnya, rasa kesemutan masih ada, bicara sedikit pelo namun makan dan minum tidak ada gangguan. BAB dan BAK tidak ada gangguan. Tidak ada riwayat trauma sebelumnya.
Riwayat Penyakit Dahulu :
- Riwayat penyakit hipertensi (+) sejak 1 tahun - Riwayat penyakit paru (-)
- Riwayat penyakit jantung (-) - Riwayat penyakit DM (-)
2 - Riwayat trauma (-)
- Riwayat stroke dalam keluarga (-) - Riwayat merokok (+) sejak 20 tahun
C. PEMERIKSAAN FISIK UMUM
Keadaan Umum : Tampak sakit sedang
Tanda-tanda vital : TD : 150/100 mmHg (kanan), 150/90 mmHg (kiri) Nadi : 98x/menit, reguler
Pernapasan : 20x/menit Suhu : 36,5° C
STATUS GENERALIS
Kepala : Normocephal, distribusi rambut merata Mata : Konjungtiva tidak anemis, sklera tidak ikterik Leher : Pembesaran KGB (-)
Thorax : Dada simetris saat inspirasi dan ekspirasi Cor : BJ I,II reguler, Murmur (+), Gallop (-) Pulmo : Vesikuler (+/+), Rhonki (-/-), wheezing (-/-) Abdomen : Supel, datar, Bising usus (+) normal, nyeri tekan (-) Ekstremitas : Akral hangat, oedem (-), sianosis (-)
STATUS NEUROLOGIS Kesadaran : GCS E4M5V6 N.CRANIALIS
N.I : Normosmia (dengan teh) N.II : Tajam penglihatan kesan baik
Lapang pandang kesan baik
N.III, IV, VI : Ptosis -/- Strabismus (-) Nistagmus (-)
Gerakan bola mata ke segala arah normal Pupil : bulat, kanan dan kiri: Ø ±3mm
3 Refleks cahaya langsung : +/+
Refleks cahaya tidak langsung : sulit dinilai/+ N.V : Sensibilitas : V 1: baik
V 2: baik V 3: baik
Membuka dan menutup mulut : baik
Menggigit : baik
N.VII : Kerutan dahi : simetris kanan dan kiri
Menutup mata : kelopak mata kanan dan kiri menutup dengan baik Menyeringai : plika nasolabialis sinistra lebih datar
N.VIII : Pendengaran: mendengar suara gesekan jari: kanan dan kiri baik N.IX, X : Disfonia (-)
Arcus faring : simetris Uvula : ditengah
N.XI : Mengangkat bahu : kanan lebih tinggi daripada kiri N.XII : Lidah saat dijulurkan : deviasi ke kiri
Lidah saat diam : deviasi ke kanan Atrofi lidah : tidak ada
TANDA RANGSANG MENINGEAL Kaku kuduk : (-)
MOTORIK
Tonus : Bebas │ Terbatas Bebas │ Terbatas
Tonus : Normotonus │ Hipotonus Normotonus │ Hipotonus Trophy : Eutrophy │ Eutrophy
Eutrophy │ Eutrophy
Kekuatan : 5 5 5 5 │ 3 3 3 3 5 5 5 5 │ 3 3 3 3
4 Biceps : +/++ Triceps: +/++ KPR : +/++ APR : +/+ REFLEKS PATOLOGIS
Babinski : -/- Chaddock : -/- Schaefer : -/-
Openheim : -/- Gordon : -/- Hoffman Trommer : -/-
SENSORIK Eksteroseptif
Nyeri : kanan lebih dapat merasakan dibanding kiri Suhu : kanan lebih dapat merasakan dibanding kiri Taktil : kanan lebih dapat merasakan dibanding kiri
FUNGSI OTONOM
Miksi : tidak ada gangguan Defekasi : tidak ada gangguan
D. DIAGNOSIS Diagnosis klinis:
Hipertensi Grade II Disartria
Parese N.VII Sinistra tipe sentral Parese N.XII Sinistra
Hemiparese Sinistra Diagnosis Anatomis :
A. Cerebri media dextra
Diagnosis etiologis:
Trombosis dd/ embolus, hemoragik Diagnosis PA:
5 E. PEMERIKSAAN PENUNJANG
Laboratorium
Jenis Pemeriksaan 17-08-13 18-08-13 Nilai rujukan
Hemoglobin 15.5 14.7 13-18 g/dL Hematokrit 42.6 42.1 40-52% Eritrosit 5.71 5.63 4,3 - 6,0 juta/μL Leukosit 8200 8260 4800 - 10800 /μL Trombosit 348000 297000 150000 - 400000 / μL Ureum 20 21 20 – 50 mg/dL Kreatinin 1 1 0.5 – 1.5 mg/dL SGOT 49 37 <35 U/L SGPT 72 66 <40 U/L Asam Urat 6.3 5.9 32 GDS 113 <140 mg/dL GDP 85 70 – 100 mg/dL GD2PP 100 <140 mg/dL Kolesterol total 176 173 <200 Trigliserida 205 186 <160 Foto Thorax
Kesimpulan : tampak kardiomegali
SARAN PEMERIKSAAN PENUNJANG CT Scan kepala
6 F. PENATALAKSANAAN
Px : Pemeriksaan laboratorium (darah rutin, SGOT, SGPT, GDS, GDP, GD2PP, ureum, kreatinin, kolesterol total, trigliserida)
Tx : Antihipertensi, antiplatelet, neuroprotektor
Mx : Monitoring Keadaan umum, tanda-tanda vital, kesadaran
Ex : - Menjelaskan kepada keluarga pasien tentang rencana terapi dan pengobatan selanjutnya
- Mobilisasi bertahap dan diet rendah garam
G. PROGNOSIS
Ad vitam : dubia ad bonam Ad fungsionam : dubia ad bonam Ad sanationam : dubia ad bonam
7 PENILAIAN SKOR STROKE Algoritma Stroke Gajah Mada Penurunan kesadaran (-)
Nyeri kepala (-) Refleks Babinsky (-)
Kesan : Stroke Non Haemoragik
Algoritma Siriraj
Kesadaran (0 x 2.5) + Muntah (0 x 2) + Nyeri kepala (0 x 2) + Tekanan darah diastolik (100 x 10%) – Ateroma (0 x -3) - 12 = -1
Kesan : Stroke Non Haemoragik
Djoenaedi Stroke Score
Permulaan serangan Sangat mendadak : 6,5
Waktu serangan saat duduk : 1
Sakit kepala waktu serangan tidak ada : 0
Muntah tidak ada : 0
Kesadaran tidak ada gangguan : 1 Tekanan darah waktu MRS tinggi >140/100 : 1 Tanda rangsang selaput otak tidak ada : 0
Pupil isokor : 5
Fundus okuli tidak dilakukan : 0 +
Total score : 14,5
8
TINJAUAN PUSTAKA
A. Definisi
Stroke atau serangan otak adalah sindrom klinis yang awal timbulnya mendadak, progresif, cepat, berupa defisit neurologis fokal dan atau global, yang berlangsung 24 jam atau lebih atau langsung menimbulkan kematian, dan semata-mata di sebabkan oleh gangguan peredaran darah otak non traumatik.1
Stroke non hemoragik didefinisikan sebagai sekumpulan tanda klinik yang berkembang oleh sebab vaskular. Gejala ini berlangsung 24 jam atau lebih pada umumnya terjadi akibat berkurangnya aliran darah ke otak, yang menyebabkan cacat atau kematian.2
Stroke non hemoragik sekitar 85%, yang terjadi akibat obstruksi atau bekuan di satu atau lebih arteri besar pada sirkulasi serebrum. Obstruksi dapat disebabkan oleh bekuan (trombus) yang terbentuk di dalam suatu pembuluh otak atau pembuluh atau organ distal. Trombus yang terlepas dapat menjadi embolus.3
B. Etiologi
Stroke non hemoragik bisa terjadi akibat suatu dari dua mekanisme patogenik yaitu trombosis serebri atau emboli serebri.4
Trombosis serebri menunjukkan oklusi trombotik arteri karotis atau cabangnya, biasanya karena arterosklerosis yang mendasari. Proses ini sering timbul selama tidur dan bisa menyebabkan stroke mendadak dan lengkap. Defisit neurologi bisa timbul progresif dalam beberapa jam atau intermiten dalam beberapa jam atau hari.4
Emboli serebri terjadi akibat oklusi arteria karotis atau vetebralis atau cabangnya oleh trombus atau embolisasi materi lain dari sumber proksimal, seperti bifurkasio arteri karotis atau jantung. Emboli dari bifurkasio karotis biasanya akibat perdarahan ke dalam plak atau ulserasi di atasnya di sertai trombus yang tumpang tindih atau pelepasan materi ateromatosa dari plak sendiri. Embolisme serebri sering di mulai mendadak, tanpa tanda-tanda disertai nyeri kepala berdenyut.4
9 C. Klasifikasi
Stroke sebagai diagnosis klinis untuk gambaran manifestasi lesi vaskular serebral, dapat di bagi dalam :
1. Stroke non hemoragik yang mencakup5 a. TIA (Transient Ischemic Attack) b. Stroke in-evolution
c. Stroke trombotik d. Stroke embolik
e. Stroke akibat komperesi terhadap arteri oleh proses di luar arteri seperti tumor, abses, granuloma.
2. Berdasarkan subtipe penyebab3 a. Stroke lakunar
b. Stroke trombotik pembuluh besar c. Stroke embolik
d. Stroke kriptogenik
D. Faktor risiko
Ada beberapa faktor risiko stroke yang sering teridentifikasi pada stroke non hemoragik, diantaranya yaitu faktor risiko yang tidak dapat di modifikasi dan yang dapat di modifikasi. Penelitian yang dilakukan Rismanto (2006) di RSUD Prof. Dr. Margono Soekarjo Purwokertomengenai gambaran faktor-faktor risiko penderita stroke menunjukan faktor risiko terbesar adalah hipertensi 57,24%, diikuti dengan diabetes melitus 19,31% dan hiperkolesterol 8,97%.6,7
Faktor risiko yang tidak dapat dimodifikasi :6,7 1. Usia
Pada umumnya risiko terjadinya stroke mulai usia 35 tahun dan akan meningkat dua kali dalam dekade berikutnya. 40% berumur 65 tahun dan hampir 13% berumur di bawah 45 tahun. Menurut Kiking Ritarwan (2002), dari penelitianya terhadap 45 kasus stroke didapatkan yang mengalami stroke non hemoragik lebih banyak pada tentan umur 45-65 tahun.7,8
2. Jenis kelamin
Menurut data dari 28 rumah sakit di Indonesia, ternyata bahwa kaum pria lebih banyak menderita stroke di banding kaum wanita, sedangkan perbedaan angka kematianya masih
10
belum jelas.Penelitian yang di lakukan oleh Indah Manutsih Utami (2002) di RSUD Kabupaten Kudus mengenai gambaran faktor-faktor risiko yang terdapat pada penderita stroke menunjukan bahwa jumlah kasus terbanyak jenis kelamin laki-laki 58,4% dari penelitianya terhadap 197 pasien stroke non hemoragik.7,9
3. Herediter
Gen berperan besar dalam beberapa faktor risiko stroke, misalnya hipertensi, penyakit jantung, diabetes melitus dan kelainan pembuluh darah, dan riwayat stroke dalam keluarga, terutama jika dua atau lebih anggota keluarga pernah mengalami stroke pada usia kurang dari 65 tahun, meningkatkan risiko terkena stroke. Menurut penelitian Tsong Hai Lee di Taiwan pada tahun 1997-2001 riwayat stroke pada keluarga meningkatkan risiko terkena stroke sebesar 29,3%.5
4. Rasa atau etnik
Orang kulit hitam lebih banyak menderita stroke dari pada kulit putih. Data sementara di Indonesia, suku Padang lebih banyak menderita dari pada suku Jawa (khususnya Yogyakarta).7
Faktor risiko yang dapat dimodifikasi : 1. Riwayat stroke
Seseorang yang pernah memiliki riwayat stoke sebelumnya dalam waktu lima tahun kemungkinan akan terserang stroke kembali sebanyak 35% sampai 42%.7
2. Hipertensi
Hipertensi meningkatkan risiko terjadinya stroke sebanyak empat sampai enam kali ini sering di sebut the silent killer dan merupakan risiko utama terjadinya stroke non hemoragik dan stroke hemoragik. Berdasarkan Klasifikasi menurut JNC 7 yang dimaksud dengan tekanan darah tinggai apabila tekanan darah lebih tinggi dari 140/90 mmHg, makin tinggi tekanan darah kemungkinan stroke makin besar karena mempermudah terjadinya kerusakan pada dinding pembuluh darah, sehingga mempermudah terjadinya penyumbatan atau perdarahan otak.7,10
3. Penyakit jantung
Penyakit jantung koroner, kelainan katup jantung, infeksi otot jantung, paska oprasi jantung juga memperbesar risiko stroke, yang paling sering menyebabkan stroke adalah fibrilasi atrium, karena memudahkan terjadinya pengumpulan darah di jantung dan dapat lepas hingga menyumbat pembuluh darah otak.7
11 4. (DM) Diabetes melitus
Kadar gulakosa dalam darah tinggi dapat mengakibatkan kerusakan endotel pembuluh darah yang berlangsung secara progresif.Menurut penelitian Siregar F (2002) di RSUD Haji Adam Malik Medan dengan desain case control, penderita diabetes melitus mempunyai risiko terkena stroke 3,39 kali dibandingkan dengan yang tidak menderita diabetes mellitus.7
5. TIA
Merupakan serangan-serangan defisit neurologik yang mendadak dan singkat akibat iskemik otak fokal yang cenderung membaik dengan kecepatan dan tingkat penyembuhan berfariasi tapi biasanya 24 jam.Satu dari seratus orang dewasa di perkirakan akan mengalami paling sedikit satu kali TIA seumur hidup mereka, jika diobati dengan benar, sekitar 1/10 dari para pasien ini akan mengalami stroke dalam 3,5 bulan setelah serangan pertama, dan sekitar 1/3 akan terkena stroke dalam lima tahun setelah serangan pertama.11 6. Hiperkolesterol
Lipid plasma yaitu kolesterol, trigliserida, fosfolipid, dan asam lemak bebas. Kolesterol dan trigliserida adalah jenis lipid yang relatif mempunyai makna klinis penting sehubungan dengan aterogenesis. Lipid tidak larut dalam plasma sehingga lipid terikat dengan protein sebagai mekanisme transpor dalam serum, ikatan ini menghasilkan empat kelas utama lipuprotein yaitu kilomikron, lipoprotein densitas sangat rendah (VLDL), lipoprotein densitas rendah (LDL), dan lipoprotein densitas tinggi (HDL). Dari keempat lipo protein LDL yang paling tinggi kadar kolesterolnya, VLDL paling tinggi kadar trigliseridanya, kadar protein tertinggi terdapat pada HDL. Hiperlipidemia menyatakan peningkatan kolesterol dan atau trigliserida serum di atas batas normal, kondisi ini secara langsung atau tidak langsung meningkatkan risiko stroke, merusak dinding pembuluh darah dan juga menyebabkan penyakit jantung koroner. Kadar kolesterol total >200mg/dl, LDL >100mg/dl, HDL <40mg/dl, trigliserida >150mg/dl dan trigliserida >150mg/dl akan membentuk plak di dalam pembuluh darah baik di jantung maupun di otak. Menurut Dedy Kristofer (2010), dari penelitianya 43 pasien, di dapatkan hiperkolesterolemia 34,9%, hipertrigliserida 4,7%, HDL yang rendah 53,5%, dan LDL yang tinggi 69,8%.7
7. Obesitas
Obesitas berhubungan erat dengan hipertensi, dislipidemia, dan diabetes melitus. Prevalensinya meningkat dengan bertambahnya umur. Obesitas merupakan predisposisi
12
penyakit jantung koroner dan stroke. Mengukur adanya obesitas dengan cara mencari body mass index (BMI) yaitu berat badan dalam kilogram dibagi tinggi badan dalam meter dikuadratkan. Normal BMI antara 18,50-24,99 kg/m2, overweight BMI antara 25-29,99 kg/m2selebihnya adalah obesitas.7
8. Merokok
Merokok meningkatkan risiko terjadinya stroke hampir dua kali lipat, dan perokok pasif berisiko terkena stroke 1,2 kali lebih besar. Nikotin dan karbondioksida yang ada pada rokok menyebabkan kelainan pada dinding pembuluh darah, di samping itu juga mempengaruhi komposisi darah sehingga mempermudah terjadinya proses gumpalan darah.Berdasarkan penelitian Siregar F (2002) di RSUD Haji Adam Malik Medan kebiasaan merokok meningkatkan risiko terkena stroke sebesar empat kali.7
E. Patofisiologi
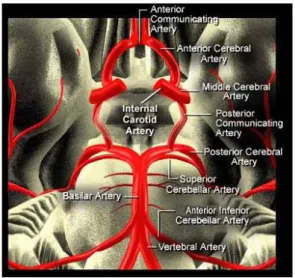
Otak terdiri dari sel-sel otak yang disebut neuron, sel-sel penunjang yang dikenal sebagai sel glia, cairan serebrospinal, dan pembuluh darah. Semua orang memiliki jumlah neuron yang sama sekitar 100 miliar, tetapi koneksi di antara berbagi neuron berbeda-beda. Pada orang dewasa, otak membentuk hanya sekitar 2% (1200-1400 gram) dari berat tubuh total, tetapi mengkonsumsi sekitar 20% oksigen dan 50% glukosa yang ada di dalam darah arterial. Dalam jumlah normal darah yang mengalir ke otak sebanyak 50-60ml per 100 gram jaringan otak per menit. Jumlah darah yang diperlukan untuk seluruh otak adalah 700-840 ml/menit, dari jumlah darah itu di salurkan melalui arteri karotis interna yang terdiri dari arteri karotis (dekstra dan sinistra), yang menyalurkan darah ke bagian depan otak disebut sebagai sirkulasi arteriserebrum anterior, yang kedua adalah vertebrobasiler, yang memasok darah ke bagian belakang otak disebut sebagai sirkulasi arteri serebrum posterior, selanjutnya sirkulasi arteriserebrum anterior bertemu dengan sirkulasi arteri serebrum posterior membentuk suatu sirkulus Willisi.5
Gangguan pasokan darah otak dapat terjadi dimana saja di dalam arteri-arteri yang membentuk sirkulus willisi serta cabang-cabangnya. Secara umum, apabila aliran darah ke jaringan otak terputus 15 sampai 20 menit, akan terjadi infark atau kematian jaringan. Perlu di ingat bahwa oklusi di suatu arteri tidak selalu menyebabkan infark di daerah otak yang di perdarahi oleh arteri tersebut dikarenakan masih terdapat sirkulasi kolateral yang memadai ke daerah tersebut.Proses patologik yang sering mendasari dari berbagi proses yang terjadi di dalam pembuluh darah yang memperdarhai otak diantaranya dapat berupa :11
13
1. Keadaan penyakit pada pembuluh darah itu sendiri, seperti pada aterosklerosis dan thrombosis.
2. Berkurangnya perfusi akibat gangguan status aliran darah, misalnya syok atau hiperviskositas darah.
3. Gangguan aliran darah akibat bekuan atau embolus infeksi yang berasal dari jantung atau pembuluh ekstrakranium.
Gambar 1. Sirkulus Willisi
Dari gangguan pasokan darah yang ada di otak tersebut dapat menjadikan terjadinya kelainian-kelainan neurologi tergantung bagian otak mana yang tidak mendapat suplai darah, yang diantaranya dapat terjani kelainan di system motorik, sensorik, fungsi luhur, yang lebih jelasnya tergantung saraf bagian mana yang terkena.
14 F. Gejala klinis
Gejala stroke non hemoragik yang timbul akibat gangguan peredaran darah di
otak bergantung pada berat ringannya gangguan pembuluh darah dan lokasi tempat gangguan peredaran darah terjadi, kesadaran biasanya tidak mengalami penurunan, menurut penelitian Rusdi Lamsudi pada tahun 1989-1991 stroke non hemoragik tidak terdapat hubungan dengan terjadinya penurunan kesadaran, kesadaran seseorang dapat di nilai dengan menggunakan skala koma Glasgow yaitu :1,12
Tabel 1. Skala koma Glasgow.
Skor Buka mata (E) Respon motorik
(M)
Respon verbal (V)
1 Tidak ada respons Tidak ada gerakan Tidak ada suara
2 Respons dengan rangsangan
nyeri
Ekstensi abnormal Mengerang
3 Buka mata dengan perintah Fleksi abnormal Bicara kacau
4 Buka mata spontan Menghindari nyeri 4. Disorientasi tempat
dan waktu
5 Melokalisir nyeri 5. Orientasi baik dan
sesuai
6 Mengikuti perintah
Penilaian skor skala koma Glasgow : a. Koma (GCS = 3-8)
b. Konfusi, lateragi atau stupor (GCS = 9-14) c. Sadar penuh, atentif dan orientatif (GCS = 15)
Gangguan yang biasanya terjadi yaitu gangguan mototik (hemiparese), sensorik (anestesia, hiperestesia, parastesia/geringgingan, gerakan yang canggung serta simpang siur, gangguannervus kranial, saraf otonom (gangguan miksi, defeksi, salvias), fungsi luhur (bahasa, orientasi, memori, emosi) yang merupakan sifat khas manusia, dan gangguan koordinasi (sidrom serebelar).5
15 Tabel 2. Gangguan nervus kranial
Nervus kranial Fungsi Penemuan klinis
dengan lesi
I: Olfaktorius Penciuman Anosmia (hilangnya daya penghidu)
II: Optikus Penglihatan Amaurosis III:
Okulomotorius
Gerak mata; kontriksi pupil; akomodasi
Diplopia (penglihatan kembar), ptosis; midriasis;hilangnya akomodasi
IV: Troklearis Gerak mata Diplopia V: Trigeminus Sensasi umum wajah, kulit
kepala, dan gigi; gerak mengunyah
”mati rasa” pada wajah; kelemahan otot rahang
VI: Abdusen Gerak mata Diplopia
VII: Fasialis Pengecapan; sensasi umum pada platum dan telinga luar; sekresi kelenjar lakrimalis, submandibula dan sublingual; ekspresi wajah
Hilangnya kemampuan mengecap pada dua pertiga anterior lidah; mulut kering; hilangnya lakrimasi; paralisis otot wajah VIII: Vestibulokoklearis Pendengaran; keseimbangan Tuli; tinitus(berdenging terus menerus); vertigo; nitagmus IX: Glosofaringeus Pengecapan; sensasi umum pada faring dan telinga; mengangkat palatum; sekresi kelenjar parotis
Hilangnya daya pengecapan pada sepertiga posterior lidah; anestesi pada farings; mulut kering sebagian X: Vagus Pengecapan; sensasi
umum pada farings, laring dan telinga; menelan;
Disfagia (gangguan menelan) suara parau; paralisis palatum
16
fonasi; parasimpatis untuk jantung dan visera abdomen
XI: Asesorius Spinal
Fonasi; gerakan kepala; leher dan bahu
Suara parau; kelemahan otot kepala, leher dan bahu
XII: Hipoglosus Gerak lidah Kelemahan dan pelayuan lidah
Gejala klinis tersering yang terjadi yaitu hemiparese yang dimana Pendeita stroke non hemoragik yang mengalami infrak bagian hemisfer otak kiri akan mengakibatkan terjadinya kelumpuhan pada sebalah kanan, dan begitu pula sebaliknya dan sebagian juga terjadi Hemiparese dupleks, pendeita stroke non hemoragik yang mengalami hemiparesesi dupleksakan mengakibatkan terjadinya kelemahan pada kedua bagian tubuh sekaligus bahkan dapat sampai mengakibatkan kelumpuhan.
Penelitian yang dilakukan Sri Andriani Sinaga (2008) terhadap 281 pasien stroke di Rumah Sakit Haji Medan di dapatkan hemiparese sinistra yaitu 46,3%, diikuti oleh hemiparese dekstra 31,7%, tidak tercatat sebanyak 14,2% dan hemiparesese dupleks 7,8%.Gambaran klinis utama yang berkaitan dengan insufisiensi arteri ke otak mungkin berkaitan dengan pengelompokan gejala dan tanda berikut yang tercantum dan disebut sindrom neurovaskular:11
1. Arteri karotis interna (sirkulasi anterior : gejala biasanya unilateral)
a. Dapat terjadi kebutaan satu mata di sisi arteria karotis yang terkena, akibat insufisiensi arteri retinalis
b. Gejala sensorik dan motorik di ekstremitas kontralateral karena insufisiensi arteria serebri media
c. Lesi dapat terjadi di daerah antara arteria serebri anterior dan media atau arteria serebri media. Gejala mula-mula timbul di ekstremitas atas dan mungkin mengenai wajah. Apabila lesi di hemisfer dominan, maka terjadi afasia ekspresif karena keterlibatan daerah bicara motorik Broca.
2. Arteri serebri media (tersering)
a. Hemiparese atau monoparese kontralateral (biasanya mengenai lengan) b. Kadang-kadang hemianopsia (kebutaan) kontralateral
17
c. Afasia global (apabila hemisfer dominan terkena): gangguan semua fungsi yang berkaitan dengan bicara dan komunikasi
d. Disfasia
3. Arteri serebri anterior (kebingungan adalah gejala utama) a. Kelumpuhan kontralateral yang lebih besar di tungkai b. Defisit sensorik kontralateral
c. Demensia, gerakan menggenggam, reflek patologis
4. Sistem vertebrobasilaris (sirkulasi posterior: manifestasi biasanya bilateral) a. Kelumpuhan di satu atau empat ekstremitas
b. Meningkatnya reflek tendon c. Ataksia
d. Tanda Babinski bilateral
e. Gejala-gejala serebelum, seperti tremor intention, vertigo f. Disfagia
g. Disartria
h. Rasa baal di wajah, mulut, atau lidah
i. Sinkop, stupor, koma, pusing, gangguan daya ingat, disorientasi j. Gangguan penglihatan dan pendengaran
5. Arteri serebri posterior a. Koma
b. Hemiparese kontralateral
c. Afasia visual atau buta kata (aleksia)
d. Kelumpuhan saraf kranialis ketiga: hemianopsia, koreoatetosis.
18 G. Penatalaksanaan
Waktu merupakan hal terpenting dalam penatalaksanaan stroke non hemoragik yang di perlukan pengobatan sedini mungkin, karena jeda terapi dari stroke hanya 3-6 jam. Penatalaksanaan yang cepat, tepat dan cermat memegang peranan besar dalam menentukan hasil akhir pengobatan.1
1. Prinsip penatalaksanaan stroke non hemoragik
a. Memulihkan iskemik akut yang sedang berlangsung (3-6 jam pertama) menggunakan trombolisis dengan rt-PA (recombinan tissue-plasminogen activator). Ini hanya boleh di berikan dengan waktu onset <3 jam dan hasil CT scan normal, tetapi obat ini sangat mahal dan hanya dapat di lakukan di rumah sakit yang fasilitasnya lengkap.
b. Mencegah perburukan neurologis dengan jeda waktu sampai 72 jam yang diantaranya yaitu :
1) Edema yang progresif dan pembengkakan akibat infark. Terapi dengan manitol dan hindari cairan hipotonik.
2) Ekstensi teritori infark, terapinya dengan heparin yang dapat mencegah trombosis yang progresif dan optimalisasi volume dan tekanan darah yang dapat menyerupai kegagalan perfusi.
3) Konversi hemoragis, msalah ini dapat di lihat dari CT scan, tiga faktor utama adalah usia lanjut, ukuran infark yang besar, dan hipertensi akut, ini tak boleh di beri antikoagulan selama 43-72 jam pertama, bila ada hipertensi beri obat antihipertensi. c. Mencegah stroke berulang dini dalam 30 hari sejak onset gejala stroke terapi dengan
heparin.
2. Protokol penatalaksanaan stroke non hemoragik akut
a. Pertimbangan rt-PA intravena 0,9 mg/kgBB (dosis maksimum 90 mg) 10% di berikan bolus intravena sisanya diberikan per drip dalam wakti 1 jam jika onset di pastikan <3 jam dan hasil CT scan tidak memperlihatkan infrak yang luas.
b. Pemantauan irama jantung untuk pasien dengan aritmia jantung atau iskemia miokard, bila terdapat fibrilasi atrium respons cepat maka dapat diberikan digoksin 0,125-0,5 mg intravena atau verapamil 5-10 mg intravena atau amiodaron 200 mg drips dalam 12 jam.
c. Tekanan darah tidak boleh cepat-cepat diturunkan sebab dapat memperluas infrak dan perburukan neurologis. Pedoman penatalaksanaan hipertensi bila terdapat salah satu hal berikut :
19
1) Hipertensi diobati jika terdapat kegawat daruratan hipertensi neurologis seperti, iskemia miokard akut, edema paru kardiogenik, hipertensi maligna (retinopati), nefropati hipertensif, diseksi aorta.
2) Hipertensi diobati jika tekanan darah sangat tinggi pada tiga kali pengukuran selang 15 menit dimana sistolik >220 mmHg, diastolik >120 mmHg, tekanan arteri rata-rata >140 mmHg.
3) Pasien adalah kandidat trombolisis intravena dengan rt-PA dimana tekanan darah sistolik >180 mmHg dan diastolik >110 mmHg.
Dengan obat-obat antihipertensi labetalol, ACE, nifedipin. Nifedifin sublingual harus dipantau ketat setiap 15 menit karena penurunan darahnya sangat drastis. Pengobatan lain jika tekanan darah masih sulit di turunkan maka harus diberikan nitroprusid intravena, 50 mg/250 ml dekstrosa 5% dalam air (200 mg/ml) dengan kecepatan 3 ml/jam (10 mg/menit) dan dititrasi sampai tekanan darah yang di inginkan. Alternatif lain dapat diberikan nitrogliserin drip 10-20 mg/menit, bila di jumpai tekanan darah yang rendah pada stroke maka harus di naikkan dengan dopamin atau debutamin drips.
d. Pertimbangkan observasi di unit rawat intensif pada pasien dengan tanda klinis atau radiologis adanya infrak yang masif, kesadaran menurun, gangguan pernafasan atau stroke dalam evolusi.
e. Pertimbangkan konsul ke bedah saraf untuk infrak yang luas.
f. Pertimbangkan sken resonasi magnetik pada pasien dengan stroke vetebrobasiler atau sirkulasi posterior atau infrak yang tidak nyata pada CT scan.
g. Pertimbangkan pemberian heparin intravena di mulai dosis 800 unit/jam, 20.000 unit dalam 500 ml salin normal dengan kecepatan 20 ml/jam, sampai masa tromboplastin parsial mendekati 1,5 kontrol pada kondisi :
1) Kemungkinan besar stroke kardioemboli 2) TIA atau infrak karena stenosis arteri karotis 3) Stroke dalam evolusi
4) Diseksi arteri
5) Trombosis sinus dura
Heparin merupakan kontraindikasi relatif pada infrak yang luas. Pasien stroke non hemoragik dengan infrak miokard baru, fibrilasi atrium, penyakit katup jantung atau trombus intrakardiak harus diberikan antikoagulan oral (warfarin) sampai minimal satu tahun.
20
Perawatan umum untuk mempertahankan kenyamanan dan jalan nafas yang adekuat sangatlah penting. Pastikan pasien bisa menelan dengan aman dan jaga pasien agar tetap mendapat hidrasi dan nutrisi. Menelan harus di nilai (perhatikan saat pasien mencoba untuk minum, dan jika terdapat kesulitan cairan harus di berikan melalui selang lambung atau intravena.
H. Komplikasi
Kebanyakan morbiditas dan mortilitas stroke berkaitan dengan komplikasi non neurologis yang dapat di minimalkan dengan perawatan umum, komplikasi-komplikasi tersebut yaitu :1 1. Demam, yang dapat mengeksaserbasi cedera otak iskemik dan harus di obati secara
agresif dengan antipiretik atau kompres dingin. Penyebab demam biasanya adalah pneumonia aspirasi, kultur darah dan urin kemudian beri antibiotik intravena sesuai hasil kultur.
2. Kekurangan nutrisi, bila pasien sadar dan tidak memiliki risiko aspirasi maka dapat dilakukan pemberian makanan secara oral, tetapi jika pasien tidak sadar atau memiliki risiko aspirasi beri makanan secara enteral melalui pipa nasoduodenal ukuran kecil dalam 24 jam pertama setelah onset stroke.
3. Hipovolemia, dapat di koreksi dengan kristaloid isotonis. Cairan hipotonis (dekstrosa 5% dalam air, larutan NaCl 0,45 %) dapat memperberat edema serebri dan harus di hindari. 4. Hiperglikemi dan hipoglikemi, ini dapat lakukan terapi setiap 6 jam selama 3-5 hari sejak
onset stroke :
a. < 50 mg/dl : dekstrosa 40% 50 ml bolus intravena
b. 50-100 mg/dl : dekstrosa 5 % dalam NaCl 0,9 %, 500 ml dalam 6 jam c. 100-200 mg/dl : pengobatan (-), NaCl 0,9 % atau Ringer laktat
d. 200-250 mg/dl : insulin 4 unit intravena e. 250-300 mg/dl : insulin 8 unit intravena f. 300-350 mg/dl : insulin 12 unit intravena g. 350-400 mg/dl : insulin 16 unit intravena h. > 400 mg/dl : insulin 20 unit intravena
5. Atelektasis paru, dapat di cegah dengan fisioterapi dada setiap 4 jam
6. Dekubitus, dicegah dengan perubahan posisi tubuh setiap 2 jam, kontraktur dilakukan latihan gerakan sendi anggota badan secara pasif 4 kali sehari, pemendekan tendo achilesdi lakukan splin tumit untuk mempertahankan pergelangan kaki dalam posisi dorsofleksi.
21
7. Defisit sensorik, kognitif, memori, bahasa, emosi serta visuospasial harus di lakukanneurorestorasi dini.
8. Trombosis vena dalam, di cegah dengan pemberian heparin 5000 unit atau fraksiparin 0,3 cc setiap 12 jam selama 5-10 hari.
9. Infeksi vesika, pembentukan batu, gangguan sfingter vesika biasanya di karenakan pemasangan kateter urin menetap, latihan vesika harus segera di lakukan sedini mungkin bila pasien sudah sadar.
I. Pencegahan
Pencegahan primer dapat dilakukan dengan menghindari rokok, stres mental, alkohol, kegemukan, konsumsi garam berlebih, obat-obat golongan amfetamin, kokain dan sejenisnya. Mengurangi kolesterol dan lemak dalam makanan. Menggendaliakan hipertensi, diabetes melitus, penyakit jantung, penyakit vaskular aterosklerotik lainya. Perbanyak konsumsi gizi seimbang dan olahraga teratur.1
Pencegahan sekunder dengan cara memodifikasi gaya hidup yang berisiko seperti hipertensi dengan diet dan obat antihipertensi, diabetes melitus dengan diet dan obat hipoglikemik oral atau insulin, penyakit jantung dengan antikoagulan oral, dislipidemia dengan diet rendah lemak dan obat antidislipidemia, berhenti merokok, hindari kegemukan dan kurang gerak.1
J. Prognosis
Prognosis stroke dipengaruhi oleh sifat dan tingkat keparahan defisit neurologis yang dihasilkan. usia pasien, penyebab stroke, gangguan medis yang terjadi bersamaan juga mempengaruhi prognosis. Secara keseluruhan, kurang dari 80% pasien dengan stroke bertahan selama paling sedikit 1 bulan, dan didapatkan tingkat kelangsungan hidup dalam 10 tahun sekitar 35%. pasien yang selamat dari periode akut, sekitar satu setengah samapai dua pertiga kembali fungsi independen, sementara sekitar 15% memerlukan perawatan institusional. Di Indonesia, diperkirakan setiap tahun terjadi 500.000 penduduk terkena serangan stroke, dan sekitar 25% atau 125.000 orang meninggal dan sisanya mengalami cacat ringan atau berat. Sebanyak 28,5% penderita stroke meninggal dunia, sisanya menderita kelumpuhan sebagian maupun total. Hanya 15% saja yang dapat sembuh total dari serangan stroke dan kecacatan.13
22
DAFTAR PUSTAKA
1. Mansjoer A, Suprohaita, Wardhani WI, Setiowulan W. Kapita Selekta Kedokteran FKUI Jilid 2. Media Aesculapius. Jakarta. 2000: 17-8.
2. Widjaja AC. Uji Diagnostik Pemeriksaan Kadar D-dimer Plasma Pada Diagnosis
Stroke Iskemik. UNDIP. Semarang.
2010. http://eprints.undip.ac.id/24037/1/Andreas_Christian_Widjaja.pdf
3. Widjaja AC. Uji Diagnostik Pemeriksaan Kadar D-dimer Plasma Pada Diagnosis
Stroke Iskemik. UNDIP. Semarang.
2010. http://eprints.undip.ac.id/24037/1/Andreas_Christian_Widjaja.pdf (1 januari 2012)
4. Sabiston. Buku Ajar Bedah Bagian 2. EGC. Jakarta. 1994.hal:579-80.
5. Mardjono M & Sidharta P. Neurologi Klinis Dasar. Penerbit Dian Rakyat. Jakarta.2010: 290-91.
6. Rismanto. Gambaran Faktor-Faktor Risiko Penderita Stroke Di Instalasi Rawat Jalan Rsud Prof. Dr. Margono Soekarjo Purwokerto Tahun 2006.FKM UNDIP.Semarang.2006.http://www.fkm.undip.ac.id/data/index.php?action=4&idx=3 745.
7. Madiyono B & Suherman SK. Pencegahan Stroke & Serangan Jantung Pada Usia Muda. Balai Penerbit FKUI. Jakarta. 2003.hal:3-11.
8. Ritarwan K.Pengaruh Suhu Tubuh Terhadap Outcome Penderita Stroke YangDirawat Di Rsup H. Adam Malik Medan.FK USU.medan.2003.
9. Utami IM.Gambaran Faktor - Faktor Risiko Yang Terdapat Pada Penderita Stroke
Di Rsud Kabupaten Kudus.FK
UNDIP.Semarang.2002.http://eprints.undip.ac.id/4021/1/2042.pdf
10. Sudoyo AW. Ilmu Penyakit Dalam FKUI. Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI. Jakarta. 2006.
23
11. Price SA & Wilson LM. Patofisiologi. Konsep Klinis Proses-Proses Penyakit jilid 2.EGC. Jakarta. 2006: 1110-19
12. Lamsudin R. Algoritma Stroke Gajah Mada Penyusunan Dan Validasi Untuk Membedakan Stroke Perdarahan Intraserebral Dengan Stroke Iskemik Akut Atau Stroke Infark. FKUGM. Yogyakarta. 1996.
13. Yayasan Stroke Indonesia. Stroke Non Hemoragik. Jakarta. 2011.http://www.yastroki.or.id/read.php?id=250