BAB 2
TINJAUAN PUSTAKA
2.1. Kanker Payudara 2.1.1. Definisi
Kanker payudara adalah sebuah keganasan yang berasal dari sel-sel
payudara.Tumor keganasan adalah kelompok sel-sel kanker yang dapat
mengakibatkan pertumbuhan (invasi) ke jaringan-jaringan sekitarnya atau
menyebar (metastasis) ke daerah jauh di badan.Penyakit ini kebanyakan terjadi
pada wanita, tetapi dapat terjadi pada pria juga (American Cancer Society, 2015).
2.1.2. Epidemiologi
Kanker payudara adalah kanker yang paling umum pada wanita dengan 1
juta kasus baru setiap tahun dan 18% dari seluruh kanker pada wanita. Di United
Kingdom, insidensi dengan standard usia dan mortalitas adalah tertinggi di dunia.
Insidensi pada wanita usia 50 mendekati 2 per 1,000 wanita per tahun. Penyakit
ini adalah penyebab kematian yang paling sering pada wanita usia 40-50 tahun.
Pada wanita usia 50-64 tahun terdapat 14,000 atau lebih kasus kematian setiap
tahun. Pada setiap 1,000 wanita usia 50 tahun, 2 orang akan didiagnosa dengan
penyakit kanker payudara dan lebih kurang 15 orang akan didiagnosa dengan
kanker payudara sebelum usia 50 tahun (K McPherson et al., 2000). Menurut
Harrison’s Principle of Internal Medicine, pada tahun 2010 di Amerika Syarikat terdapat 180,000 kasus kanker payudara dan 40,000 dari kasus menyebabkan
kematian dan kira-kira 2000 laki-laki yang didiagnosa dengan kanker payudara.
2.1.3. Faktor Risiko
a) Usia
Insidensi kanker payudara meningkat seiring dengan usia, setiap sepuluh
tahun, risiko kanker meningkat dua kali sampai usia menopause (K
Wanita yang mengalami haid pertama kali pada usia yang dini atau
mengalami menopause yang lambat dapat meningkatkan risiko kanker
payudara. Risiko wanita yang mengalami menopause setelah 55 tahun
meningkat 2 kali dibanding wanita yang mengalami menopause sebelum
usia 45 tahun. (K McPherson et al., 2000). Setiap beda satu tahun dalam usia menarche berkolerasi dengan penurunan risiko sebanyak 5-10%.
Usiamenarche dini berhubungan dengan paparan hormon endogen yang lama dan pada individu tersebut kadar estrogen relatif lebih tinggi
sepanjang usia reproduktif (Gaol dan Briani, 2014).
c) Usia pada saat kehamilan pertama
Risiko kanker payudara pada wanita yang hamil setelah usia 30 tahun
dua kali dibanding dengan wanita sebelum usia 20 tahun. Wanita yang
hamil pertama kali setelah usia 35 tahun adalah kelompok yang berisiko
tertinggi (K McPherson et al., 2000). Wanita yang kehamilan aterm
pertamanya berusia lebih dari 35 tahun memiliki risiko lebih tinggi
sekitar 40-60% (Gaol dan Briani, 2014).
d) Riwayat keluarga
Riwayat keluarga seperti ibu, saudara perempuan ibu, saudara, adik atau
kakak yang pernah menderita kanker payudara (K McPherson et al., 2000). Menurut Harrison’s Principle of Internal Medicine, 60-80%
wanita akan menderita kanker payudara dengan adanya mutasi allele gene daripada salah satu orang tuanya.
e) Riwayat penyakit payudara jinak
Wanita yang mempunyai tumor payudara disertai perubahan epitel
proliferatif berisiko dua kali untuk mendapat kanker payudara.Wanita
dengan hiperplasia tipikal mempunyai risiko empat kali untuk menderita
penyakit kanker payudara (K McPherson et al., 2000). f) Gaya hidup (K McPherson et al., 2000)
i. Diet
iv. Merokok
g) Pemakaian kontrasepsi oral (K McPherson et al., 2000) h) Terapi penggantian hormonal (K McPherson et al., 2000)
2.1.4. Patogenesis
Patogenesis kanker payudara terbagi atas beberapa tahap (Gaol dan
Briani, 2014)
1. Hiperplasia duktal.
Terjadi poliferasi sel epitel poliklonal yang tersebar tidak rata
dengan inti saling bertumpang tindih dan lumen duktus tidak
teratur.Sering merupakan tanda awal keganasan.
2. Hiperplasia atipik (Klonal)
Perubahan lebih lanjut, sitoplasma sel menjadi lebih jelas dan tidak
tumpang tindih dengan lumen duktus yang teratur.Secara klinis
risiko kanker payudara meningkat.
3. Karsinoma in situ
Baik duktal maupun lobular.Terjadi poliferasi sel dengan gambaran
sitologis sesuai keganasan.Poliferasi belum menginvasi stroma atau
menembus membrane basalis. Karsinoma in situ lobular biasanya menyebar ke seluruh jaringan payudara, bahkan hingga bilateral
dan tidak teraba pada pemeriksaan serta tidak terlihat pada
pencitraan. Karsinoma in situ duktal sifatnya segmental, dapat
mengalami kalsifikasi sehingga gambaran bervariasi.
4. Karsinoma invasif
Terjadi saat sel tumor telah menembus membran basalis dan
menginvasi stroma. Sel kanker dapat menyebar baik secara
2.1.5. Klasifikasi Histopatologi
Klasifikasi histopatologi kanker payudara berdasarkan WHO
(Classification of Breast Tumors) dan Japanese Breast Cancer Society (1984)
Histological Classification of Breast Tumor (dikutip dari Panduan Penatalaksanaan Kanker Solid Peraboi 2010)
Malignan (Carsinoma)
1) Non Invasive Carsinoma
a) Non invasive ductal carcinoma b) Lobular carcinoma in situ 2) Invasive Carsinoma iii. Invasive lobular carcinoma iv. Adenoid cystic carcinoma v. Squamous cell carcinoma vi. Spindle cell carcinoma vii. Apocrine carcinoma
viii. Carcinoma with cartilaginous and/or osseous metaplasia ix. Tubular carcinoma
x. Secretory carcinoma xi. Others
Dengan adanya teknologi DNA micro-array/genes profiling, kanker payudara dapat digolongkan berdasarkan pada:
Kanker payudara dengan perjalanan penyakit yang indolent
Kanker payudara dengan perjalanan penyakit yang agresif dan
Ekspresi reseptor estrogen (ER)
Ekspresi reseptor progesteron (PR)
Ekspresi dari Human Epidermal Growth Factor Receptor 2 (HER 2)
Berdasarkan pada pemeriksaan protein markers seperti ER (Estrogen
receptor), PR (Progesteron receptor) dan HER-2, kanker payudara dapat dibagi atas beberapa tipe, yaitu tipe Luminal A, Luminal B, Triple Negative (Basal) dan HER-2 positive.Pengolongan ini dapat menentukan pilihan terapi tambahan yang
sesuai (neoadjuvant & adjuvant theraphy), dan sekaligus memberikan gambaran prognosis penderita.Kanker payudara dengan tipe Luminal A. mempunyai prognosis yang terbaik.(Piccard, et al., 2006 dikutip dari Panduan Penatalaksanaan Kanker Solid Peraboi, 2010).
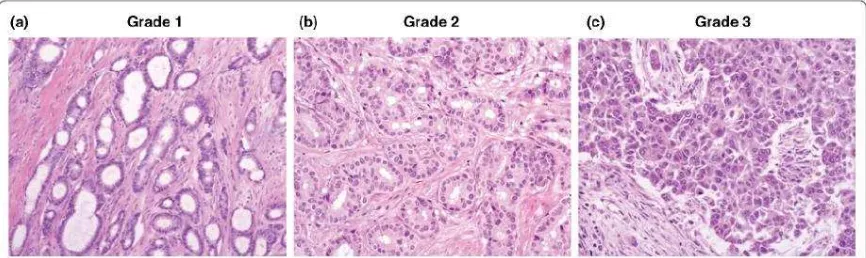
Grading histologis dibuat berdasarkan The Nottingham Combined Histologic Grades (2010), yang merupakan modifikasi dari
Bloom-Richardson.Menurut Rakha, Reis-Filho, Dabbs et al (2010), grading histologis dibuat berdasarkan “pembentukan tubulus, plemorfisme dari nukleus, jumlah mitosis/mitotic rate” sehingga grading histologis dapat dibagi atas :
- Pembentukan tubulus
Mayoritas tumor (>75%) 1
Tingkat moderat (10-75%) 2
Sedikit atau tidak ada (<10%) 3 - Mitotic Count
0-9 Mitoses / 10HPF 1
10-19 Mitoses / 10 HPF 2
20 or >Mitoses / 10 HPF 3 - Plemorfisme dari nukleus
Sel seragam yang kecil dan regular 1
Ukuran nuklear yang sederhana dan bervariasi 2
Gradasi (grade) I : Skor 3-5 berdiferensiasi baik Gradasi (grade) II : Skor 6-7 berdiferensiasi sedang Gradasi (grade) III : Skor 8-9 berdiferensiasi buruk
Kanker payudara dengan diferensiasi baik mempunyai prognosis yang
lebih baik dibandingkan yang berdiferensiasi buruk.Grading histologis ini penting untuk menentukan prognosis dan optimalisasi pengobatan (Manuaba, 2010).
Gambar 2.1 : Gradasi histopatologi kanker payudara berdasarkan Nottingham Grading System (Emad A Rakha et al,. 2010).
2.1.6. Diagnosis A. Anamnesis
1. Gejala :
2. Riwayat pengobatan penyakit payudara
3. Riwayat keluarga menderita kanker payudara dan kanker lain
(dengan emphasis pada kanker ginekologi)
4. Riwayat reproduksi
Usia melahirkan anak pertama (aterm)
5. Riwayat pengobatan
Obat-obatan hormonal (pil kontrasepsi)
B. Pemeriksaan Fisik
2. Berat badan, tinggi badan, luas permukaan
3. Pemeriksaan general untuk sistem lain
4. Pemeriksaan lokal
C. Pemeriksaan Penunjang (WHO, 2006)
a. Complete Blood Count with Differential (CBCD) dan profil renal
dan hepatic
b. Bilateral mammography dan/atau ultrasound
c. Chest X-ray ± Computed Tomography Imaging (CT) of chest kalau diperlukan
d. Abdominal ultrasound ± CT of abdomen
e. Scan tulang jika diindikasi
f. Electrocardiogram (ECG) dan Echocardiogram atau Multiple Gated Acquisition (MUGA) scan kalau usia>60
g. Positron Emission Tomography (PET) scan (opsional)
D. Pemeriksaan Radio Diagnostik/Oncologic Imaging
1. Diharuskan (recommended)
Mamografi dan USG mama (untuk keperluan diagnostik dan
staging) Foto toraks
USG abdomen (hati) 2. Optional (atas indikasi)
Bone scanning (diameter KPD > 5cm, T4/LABC, klinis dan
sitology mencurigakan)
Bone survey ,sama dengan di atas dan tidak tersedia fasilitas untuk bone scan
CT scan
MRI (penting untuk mengevaluasi “volume tumor”)
E. Pemeriksaan Biopsi Jarum Halus (Fine Needle Aspiration
- Dilakukan pada lesi/tumor payudara yang klinis dan
radiologis/Imaging dicurigai ganas.
- Biopsi terbuka memberikan informasi lebih detail, terutama
sebagai faktor prediksi dan prognostik.
F. Pemeriksaan Histopatologi (Gold Standard Diagnostic)
- Sterotactic biopsy dengan bantuan USG atau mammogram pada lesi non palpabel
- Core Needle Biopsy (micro-specimen)
- Vacuum assisted biopsy (mammotome)
- Biopsi insisi untuk tumor :
KPD operable dengan diameter > 3cm, sebelum operasi
definitive
Inoperabel diagnosis, faktor prediksi dan prognostik
- Biopsi eksisional
- Spesimen masktektomi disertai pemeriksaan KGB regional
- Pemeriksaan Imunohistokimia (IHC) terhadap ER, PR, HER-2/NEU (recommended), Cathepsin-D, VEGF, BCL-2, P53, dan sebagainya (optional/research)
2.1.7. Penatalaksanaan Modilitas terapi :
- Pembedahan
- Radioterapi
- Kemoterapi
- Terapi biologis (terapi target molekul/terapi imunologi)
- Terapi hormonal
A. Pembedahan
Tipe pembedahan :
- Masektomi radikal (Halstedt Radical Masectomyi)
- Modified Radical Masectomy (Patey memotong M. pectoralis minor untuk dapat melakukan diseksi axilla sampai level 3)
- Modified Radical Mastectomy (Uchincloss & Maaden)
mempertahankan M. pectoralis mayor dan minor)
- Mastektomi simple (Mc Whirter) ditambah radioterapi t.u. pada axilla
- BCS (Breast Conserving Surgery) eksisi tumor primer dengan atau tanpa diseksi axilla dan radioterapi
B. Radioterapi
Radioterapi merupakan terapi loko-regional dan pada umumnya eksternal
dengan Co60 ataupun terapi dengan sinar X. Radioterapi dengan brachytherapy
hanya dikerjakan pada kasus selektif dan hanya pada senter yang mempunyai
fasilitas. Radioterapi dapat dilakukan sebagai :
- Radioterapi neoadjuvant (sebelum pembedahan) - Radioterapi adjuvant (sesudah pembedahan)
- Radioterapi palliative diberikan sebagai terapi paliatif, baik pada tumor primer ataupun pada metastasis tulang, cerebral dan
sebagainya.
C. Kemoterapi
Kemoterapi diberikan sebagai kombinasi. Kombinasi kemoterapi yang
telah menjadi standard adalah :
- CMF (Cyclophosphamide-Methotrexate-5Fluoro Uracil)
- CAF; CEF (Cyclophosphamide-Adriamycin /Epirubicin-5Fluoro
Uracil)
- T-A (Taxanes/Paclitaxel/Doxetacel-Adriamycin)
- Beberapa kemoterapi lain, seperti Navelbine, Gemcitabine
(+cisplatinum) digunakan sebagai kemoterapi lapis ke 3.
Pemberian kemoterapi dapat dilakukan :
- Neoadjuvant (sebelum pembedahan)
- Adjuvant (sesudah pembedahan)
- Therapeutic Chemotherapy diberikan pada Metastatic Breast
Cancer dengan tujuan paliatif, tanpa menutup kemungkinan memperpanjang survival
- Paliatif (sebagai usaha paliatif untuk memperbaiki kualitas hidup)
- Sebagai metronomic chemoterapi (cyclophosphamide) anti-angiogenesis
D. Obat-obat target (molecular targeting therapy)
Ditujukan terutama jika ada indikasi yaitu adanya ekspresi protein
tertentu pada jaringan kanker, seperti :
- Ekspresi HER2/ Neu protein: Trastuzuma b (memberikan minimal 1 tahun)
- Ekspresi VEGF/R: Bevacizumab
Pada umumnya, molecular targeting therapy diberikan bersama kemoterapi.
E. Terapi Hormonal
Pemberian terapi hormonal terutama pada penderita kanker payudara
dengan reseptor hormonal (steroid receptor) yang positif, terutama ER (Estrogen receptor) dan PR (progesterone receptor) positif. Idealnya pemberian terapi hormonal diberikan pada ER+ dan PR+ tetapi pada kombinasi dengan salah satu
reseptor negatif juga dapat dilakukan. Adanya reseptor hormonal ER/PR positif
pada wanita premenopausal dan postmenopausal juga berbeda dan memerlukan
pertimbangan tersendiri.Kombinasi ER/PR positif disertai dengan HER2/NEU
2.2. Triple Negative Breast Cancer (TNBC)
Triple Negative Breast Cancer (TNBC) adalah subtipe dari kanker payudara yang tidak mengekspresikan reseptor estrogen (ER), progesterone
receptor (PR) dan Human Epidermal Growth Receptor (HER-2) (William D. Foulkes et al., 2010).
Diperkirakan 10-15% dari kasus karsinoma payudara adalah subtipe TNBC, dari jumlah ini 80% adalah “basal-like tumours”. Faktor risiko untuk TNBC adalah pada wanita yang didiagnosa kanker payudara pada usia lebih
muda, menarche usia dini, kehamilan yang pertama pada usia muda, kekurangan penyusuan ASI, Index Massa Tubuhyang tinggi (Drugs, 2010). Insidensi TNBC lebih tinggi pada wanita Afrika-Amerika dan keturunan Hispanic (Carrie L. Griffiths, 2012).
Dari satu penelitian tentang basal-like tumors, semua adalah ER/HER2 negative, bergambar peningkatan mitotic count, nekrosis geografis, pushing
borders of invasion dan stromal lymphocytic response.Mayoritas TNBC adalah ductal asalnya; namun, adanya beberapa fenotipe yang agresif tampak
overrepresented, termasuk meta-plastic, atypical atau typical medullary dan
adenoid cystic (Carey Anders et al., 2008)
Prognosis kanker payudara tipe triple negative buruk, namun kanker ini
masih bisa diterapi dengan kemoterapi. Kemoterapi seperti Anthracycline/ Taxane-Based Neoadjuvant Chemotherapy,
Kanker payudara tipe triple-negative memiliki kadar respon yang paling tinggi (22%) dibandingkan dengan kanker payudara ER positive (11%) terhadap
2.3. Tumor-Infiltrating Lymphocytes (TILs) 2.3.1. Tumor-Infilrating Lymphocytes
Dalam satu penelitian, TILs terkait dengan imunitas tumor dan
kebanyakan didistribusi ke jaringan yang berdekatan, menyaran lokalisasi TILs di
jaringan sekeliling tumor membatas pertumbuhan kanker dan membatasi tumor ke
situs lokal dan berkontribusi pada respon imun dan mencegah penyebaran.Tingkat
infiltrasi menentukan invasi dan metastasis tumor dan juga prognosis pasien
(World Journal of Gastroenterology, 2006).
2.3.2. Adoptive Cell Transfer
Adoptive Cell Transfer (ACT) adalah pemindahan sel-sel imun yang aktif dengan aktivitas antitumoral ke dalam sel-sel tumor. ACT juga bisa meningkatkan
antitumor dan imunitas (Kierszenbaum dan Tres, 2012)
2.3.2.1. Prosedur Pemeriksaan TILs
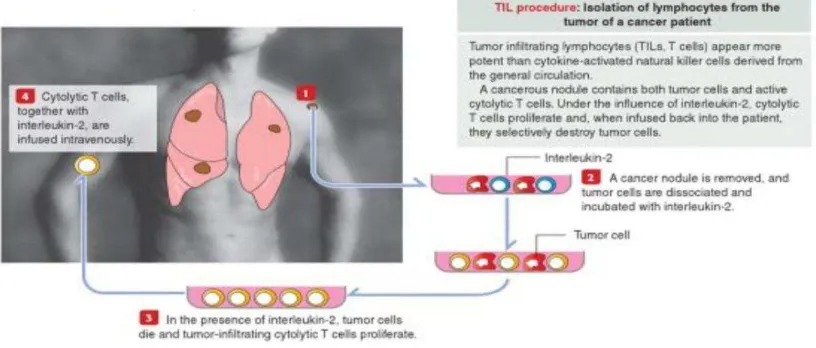
Menurut Kierszenbaum dan Tres (2012) porsedur TILs terdiri dari isolasi
tumor-infiltrating lymphocytes (TILs) yang autologous. Prosedurnya berupa, 1. Satu nodul tumor diambil dan sel-selnya disosiasi dengan enzim.
2. Sel yang disosiasi akan dikultur dengan IL-2
3. Ini akan menyebabkan kematian sel kanker dan TILs yang berkontak
dengan sel tumor akan berproliferasi
4. TILs akan dikembalikan ke pasien melalui transfusi, sama dengan IL-2.
2.4 Hubungan TILs dengan grading histopatologi
Berdasarkan penelitian dari Annals of Oncology, tahun2014, TILs telah dinilai secara keseluruhan di pasien TNBC (>1300) dan hormone-receptor positive
BC.TILs ditemukan sebagai sebuah biomarker prognostik yang positif pada 297 pasien TNBC tetapi negatif pada subtipe luminal. Makanya, di TNBC, TILs stromal yang lebih tinggi, hasil pasien akan menjadi lebih baik setelah kemoterapi
adjuvant anthracycline-based. Menurut Simon, et al, tahun 2009hasil untuk nilai prognostik TILs di pasien TNBC dapat dianggap sebagai Level 1 evidence.
Namun, karena kurangnya informasi prognostik untuk pasien dengan TNBC
primer yang tidak diobati dengan kemoterapi, TILs seharusnya tidak digunakan