BAB II
TINJAUAN PUSTAKA
2.1 PNEUMONIA KOMUNITI
Pneumonia komuniti (PK) adalah pneumonia yang didapat di masyarakat. 19 2.1.1 Epidemiologi
PK merupakan masalah kesehatan yang menyebabkan angka kematian
tinggi di dunia.20 Di Amerika Serikat, sekitar 80% dari 4 juta kasus PK diobati sebagai pasien rawat jalan dan sekitar 20% kasus di rawat di rumah sakit. Dari
600.000 pasien PK yang di rawat di rumah sakit, rata-rata selama 64 juta hari
mereka terbatas aktivitasnya dan sebanyak 45.000 pasien akhirnya meninggal
dunia. Dana tahunan yang dikeluarkan berhubungan dengan PK diperkirakan
sebesar US$9-10 milyar. Di Amerika Serikat tercatat 12 kasus PK per 1000
penduduk, dimana 12-18 kasus per 1000 penduduk adalah anak usia <4 tahun dan
20 kasus per 1000 penduduk usia >60 tahun.21
Di Indonesia, pneumonia komunitas termasuk pada sepuluh besar rawatan
rumah sakit dimana penderita laki-laki sebanyak 53,95% kasus dan perempuan
46,05%, crude fatality rate (CFR) 7,6% yang merupakan tertinggi dibandingkan
penyakit lain. Pada tahun 2012 tercatat jumlah penderita pneumonia komunitas
yang dirawat inap di RSUP H.Adam Malik Medan sebanyak 256 pasien, di RSUP
dr.M.Djamil Padang sebanyak 94 pasien, RSUP Persahabatan Jakarta sebanyak
117 pasien, RSUD dr.Moewardi Surakarta sebanyak 225 pasien, RSUD dr.Saiful
Anwar Malang sebanyak 514 pasien dan RSUD dr.Soetomo Surabaya sebanyak
2.1.2 Etiologi
Berbagai mikroorganisme seperti bakteri, virus, jamur dan protozoa dapat
menyebabkan pneumonia. Menurut ATS/IDSA 2007 PK banyak disebabkan oleh
bakteri gram positif dan dapat pula bakteri atipikal. Data yang diperoleh dari
beberapa rumah sakit di Indonesia tahun 2012 memperlihatkan penyebab PK
terbanyak di ruang rawat inap yang didapat dari pemeriksaan dahak adalah kuman
gram negatif seperti Klebsiella pneumonia, Acinetobacter baumanii dan
Pseudomonas aeruginosa, sementara kuman gram positif hanya sedikit dijumpai
seperti Streptococcus viridians dan Staphylococcus aureus. Data ini menunjukkan
bahwa di Indonesia telah terjadi perubahan pola kuman pada PK. 20,22
Angka kematian akibat PK akan meningkat apabila antibiotik terlambat
diberikan.2,11 Oleh karena itu sangat penting untuk memberikan terapi antibiotik sedini mungkin setelah diagnosa PK ditegakkan. Saat ini belum diketahui berapa lama pemberian terapi antibiotik yang optimal dn efektif untuk pasien PK, pemberian antibiotik untuk PK saat ini adalah 7 sampai 21 hari, tergantung dari tingkat keparahan penyakit dan jenis patogen. Pada pasien lanjut usia terutama dengan komorbid dan juga pasien PK berat akan diberikan terapi antibiotik dengan jangka waktu yang lebih lama berpedoman pada gejala klinis.2
Telah diketahui patogen yang cenderung dijumpai pada faktor resiko
tertentu, misalnya Haemophylus influenza pada pasien perokok, patogen atipikal
pada pasien lanjut usia, gram negatif pada pasien dari rumah jompo dengan
PPOK dan penyakit penyerta kardiopulmonal dan/atau pasca terapi antibiotik
bronkiektasis, terapi steroid, malnutrisi dan imunosupresi dengan disertai
leukopenia.22
Pada pasien PK rawat jalan jenis patogen tidak diketahui pada 40% kasus.
Dilaporkan adanya Streptococcus pneumoniae pada 9-20% kasus, Mycoplasma
pneumoniae pada 13-37% kasus dan Chlamydia pneumoniae pada 17% kasus.14 Patogen pada PK rawat inap di luar ICU, sekitar 20-70% kasus tidak
diketahui penyebabnya. Streptococcus pneumoniae dijumpai pada 20-60% kasus,
Haemophylus influenzae pada 3-10% kasus. Staphylococcus aureus, gram negatif
enterik, Mycoplasma pneumoniae, Chlamydia pneumoniae, Legionella, dan virus
terjadi pada 10% kasus. Kejadian infeksi kuman atipikal sebanyak 40-60%.
Infeksi patogen gram negatif dapat mencapai 10%. Pseudomonas aeruginosa
dilaporkan sebesar 4%.14
Sebanyak 10% dari pasien PK mendapat perawatan di ICU dan sebanyak
50-60% tidak diketahui penyebabnya. Sebanyak 33% disebabkan oleh
Streptococcus pneumoniae. Disamping patogen yang didapatkan pada pasien
rawat inap non ICU, didapatkan juga peningkatan infeksi patogen Gram negatif.
Enterobacteriacae dijumpai pada 20% kasus, dimana 10-20% diantaranya oleh
Pseudomonas aeruginosa terutama pasien dengan bronkiektasis.14
Pada rumah jompo lebih sering dijumpai Staphylococcus aureus yang
resisten methisillin (Methycilline resistant staphylococcus aureus / MRSA),
bakteri Gram negatif dan virus tertentu (adenovirus, cyncytial virus/RSV dan
influenza).14
Berbagai mikroorganisme juga mempunyai karakteristik, yakni
menyebabkan terjadinya infeksi interstitial, streptokokus lebih banyak
menimbulkan pleuritis dan efusi pleura, sedangkan sedangkan pneumokokus lebih
banyak menimbulkan kelainan pada parenkim paru. Stafilokokus dan gram negatif
dapat membentuk abses sehingga terbentuk kaverna. Terganggunya fungsi paru
tergantung dari lokasi infeksi. Pada virus dan mikoplasma, infeksi terjadi pada
trakeobronkial, akan tetapi pada PPOK, faal paru marginal mengalami
bronkopneumonia sehingga mudah terjadi kegagalan pernapasan dengan
perburukan faal perfusi ventilasi. Edema yang disebabkan Pneumonia juga dapat
menimbulkan gangguan obstruksi pada paru dan matching diantara ventilasi dan
perfusi yang dapat menyebabkan terjadinya hipoksia. Ketidakseimbangan V/Q
dapat disebabkan juga oleh karena nyeri. Pada pneumonia yang disebabkan oleh
virus atau mikoplasma dapat menyebabkan terjadinya penurunan dari faal paru,
compliance dan gangguan obstruksi paru.23
2.1.3 Patofisiologi
Saluran napas bagian bawah di desain untuk melindungi diri secara efektif
sirkulasi darah sebagai respon sistemik yang dapat dijadikan sebagai gejala dan tanda dari pneumonia.24
Bakteri menyebabkan 60-80% kasus PK, dimana 15% kasus disebabkan oleh virus. Pada kasus PK yang memerlukan perawatan di rumah sakit sering disebabkan oleh Streptococcus pneumoniae . Diantara pasien PK yang dirawat di rumah sakit, beberapa penelitian menyimpulkan Streptococcus pneumoniae bertanggung jawab untuk terjadinya 9-50% kasus PK, penyebab terbanyak kedua adalah Mycoplasma pneumoniae yang menyebabkan 15% dari semua kasus PK.24
Untuk pneumonia atipikal penularan dapat terjadi antar manusia melalui terhirupnya droplet dengan karakteristik onset yang bertahap dan gejalanya adalah sakit kepala, lelah, nyeri otot, sakit tenggorokan dan batuk kering. Mycoplasma pneumoniae sering sembuh sendiri dengan angka kematian yang rendah dan
jarang menyebabkan perawatan dirumah sakit. Chlamydia pneumoniae dan Legionella pneumophila juga termasuk kuman yang berhubungan dengan
pneumonia atipikal. Chlamydia pneumoniae sering pada usia lanjut dengan komorbid. Kebanyakan kasus yang disebabkan oleh Chlamydia pneumoniae sembuh sendiri tetapi dapat juga menjadi parah dan memerlukan perawatan di rumah sakit dengan angka kematian 9%. Legionella pneumophila ditularkan dengan paparan kuman di lingkungan tempat tinggal. Legionella pneumophila hidup di air bersih, sistem pemanas dan pendingin serta tanah yang lembab. Legionella pneumophila lebih sering terjadi pada individu dengan penurunan
sistem imun, gagal ginjal, disfungsi hati, keganasan dan diabetes. Legionella pneumophila merupakan patogen atipikal yang meyebabkan keadaan klinis
Virus juga merupakan penyebab dari pneumonia komuniti yang harus mendapat perawatan di rumah sakit. Virus influenza adalah penyebab tersering pneumonia yang diakibatkan oleh virus dan sering menjadi penyebab pneumonia bakteri sekunder akibat penurunan daya tahan tubuh dan bisa juga disebabkan penurunan fungsi silia dalam pembersihan saluran napas dari kuman. Respiratory syncytial virus adalah kuman yang biasa menyebabkan infeksi pada populasi anak
dan frekuensinya meningkat pada saat dewasa, terutama pada pasien yang mendapat perawatan di rumah.24
2.1.4 Diagnosis
PK didiagnosis dengan melakukan anamnesis, pemeriksaan klinis,
diagnosis fisik, foto toraks dan pemeriksaan laboratorium. Diagnosis pasti untuk
PK jika pada gambaran foto toraks tampak infiltrat baru ataupun infiltrat progresif
ditambah dengan dua atau lebih gejala berikut ini : Batuk-batuk bertambah
Perubahan karakteristik dahak / purulen Suhu tubuh > 380C (aksila) / riwayat demam
Pemeriksaan fisik : adanya tanda-tanda konsolidasi, suara napas bronkial
dan ronki
2.1.5 Penilaian derajat keparahan penyakit
Pada PK, menilai tingkat keparahan penyakit dengan menggunakan sistem
skoring yang telah banyak digunakan saat ini seperti PSI (pneumonia severity
index) yang juga dikenal dengan nama PORT (Patient Outcome Research Team)
skor, CURB-65 (Confusion, Urea, Respiratory rate, Blood pressure, Age >65
years), IDSA / ATS (The Infectious Disease Society of America / American
Thoracic Society) kriteria mayor dan minor, CURXO-80, SMART-COP dan
CAP-PIRO dan lain-lain.5,9
Skor PSI terdiri atas beberapa variabel klinik yang membagi pasien
menjadi 5 tingkatan berdasarkan risiko kematian dalam 30 hari (kelas I= 0,1 –
0,4%; kelas II= 0,6 -0,7%; kelas III= 0,9 – 2,8%; kelas IV= 4 – 10%; kelas V:
27%). Skor PSI direkomendasikan pemakaiannya oleh American Thoracic Society
(ATS) dan Infectious Disease Society of America (IDSA) dengan kemampuan
prediksi yang baik dengan AUC: 0,74 -0,83 25,26 Adapun sistem skoring PSI ditunjukkan pada tabel 2.1.
Tabel 2.1. Sistem skoring PSI untuk menilai tingkat keparahan pasien PK.9,24,27 Karakteristik penderita Jumlah poin Faktor demografi
- Usia : Laki-laki
Perempuan
- Perawatan di rumah
- Gagal jantung kongestif
- Perubahan status mental Pemeriksaan fisik
- Pernapasan ≥ 30 kali permenit
- Tekanan darah sistolik ≤ 90mmHg - Suhu tubuh < 35°C atau ≥ 40°C
- Analisis Gas Darah arteri : PH 7,35 Hasil laboratorium / Radiologik
- BUN > 30 mg/dL
- Natrium < 130 mEq/liter
- Glukosa > 250 mg/dL
Berdasarkan kesepakatan PDPI 2003, kriteria yang dipakai untuk indikasi
rawat inap pneumonia komuniti adalah :
1. Skor PORT > 70
2. Bila skor PORT kurang < 70 maka penderita tetap perlu dirawat inap bila
dijumpai salah satu dari kriteria dibawah ini.
• Frekuensi napas > 30/menit
• PaO2 / FiO2 < 250 mmHg
• Gambaran foto toraks menunjukkan kelainan bilateral
• Gambaran foto toraks melibatkan > 2 lobus
• Tekanan sistolik < 90 mmHg
• Tekanan diastolik < 60 mmHg
3. Pneumonia pada pengguna NAPZA 19,20
Menurut Infectious Diseases Society of America (IDSA) / American
Thoracic Society (ATS) Consensus Guidelines on the Management of
Community-Acquired Pneumonia in Adults 2007, kriteria pneumonia berat adalah
apabila dijumpai salah satu atau lebih kriteria di bawah ini:
Kriteria minor:
Frekuensi napas ≥ 30/menit
PaO2 / FiO2≤ 250 mmHg
Foto toraks menunjukkan gambaran infiltrat multilobar
Uremia (BUN ≥ 20 mg/dL)
Leukopenia ( ≤ 4000 sel/mm3) Hipotermi (< 36°C)
Kriteria mayor adalah sebagai berikut :
Membutuhkan ventilasi mekanik
Septik syok yang membutuhkan vasopresor.3,24 2.1.6 Kriteria perawatan intensif
Kriteria untuk pasien PK yang membutuhkan rawat inap di Ruang Rawat
Intensif adalah yang mempunyai minimal 1 dari 2 gejala mayor tertentu
(membutuhkan ventilasi mekanik dan membutuhkan vasopresor > 4 jam / syok
septik) atau 2 dari 3 gejala minor tertentu (PaO2/FiO2 < 250 mmHg, gambaran foto toraks menunjukkan kelainan bilateral, dan tekanan sistolik < 90 mmHg).
Adapun kriteria minor dan mayor lainnya bukan indikasi untuk rawat inap di
Ruang Rawat Intensif.19,20
2.1.7 Pneumonia Atipikal
Selain bakteri penyebab PK yang tipikal sering pula dijumpai bakteri/kuman atipikal.20 Bakteri atipikal tidak ditemukan dengan pewarnaan gram.23,24 Pneumonia akibat bakteri atipikal disebut pneumonia atipikal yang sering disebabkan oleh Mycoplasma pneumoniae, Chlamydia pneumoniae,
Legionella spp. Penyebab lainnya adalah Chlamydia psittasi, Coxiela burnetti,
Virus influenza tipe A dan B, Adenovirus dan Respiratory syncitial virus.24 Diagnosis pneumonia atipikal dapat ditegakkan dengan :
Gejalanya seperti demam, batuk non produktif, nyeri kepala dan mialgia. Pada pemeriksaan fisik dijumpai ronki basah difus, jarang terjadi
konsolidasi.
Laboratorium : leukositosis ringan. Dengan pewarnaan gram, kultur dahak
atau darah tidak ditemukan bakteri.
Pemeriksaan laboratorium untuk menemukan bakteri atipikal
- Isolasi biakan sensitivitasnya sangat rendah.
- Deteksi Enzyme Immunoassay Antigen (EIA).
- Polymerase Chain Reaction (PCR).
- Uji serologi :
o Cold Agglutinin
o Uji fiksasi komplemen yang merupakan standar diagnosis
M.pneumoniae
o Micro Immunofluorescence (MIF), standar serologi untuk
Chlamydia pneumoniae
o Antigen dari urine untuk Legionella.19,20
Gambaran klinis pneumonia atipikal tidak sama dengan pneumonia tipikal.
Tabel 2.2 menujukkan perbedaan klinis pneumonia atipikal dan tipikal.19,20
Tabel2.2.Perbedaan gambaran klinik pneumonia atipikal dan pneumonia tipikal.19,20
Tanda dan Gejala Pneumonia Bakterial
(tipikal)
Gejala diluar paru
Akut
Nyeri kepala, mialgia, Sakit
tenggorokan
Pewarnaan gram
Sering flora normal atau spesifik
“Patchy” atau normal
Lekosit normal kadang rendah
Sering meningkat
2.1.8 Penatalaksanaan
Menurut ATS/IDSA 2007, untuk penatalaksanaan PK penting di
perhatikan pasien tanpa adanya riwayat pemakaian antibiotik 3 bulan
sebelumnya dan pasien dengan komorbid atau mempunyai riwayat pemakaian
antibiotik 3 bulan sebelumnya. Adapun pemilihan antibiotik secara empirik
didasari atas beberapa faktor:
- Kemungkinan jenis kuman penyebab berdasarkan pola kuman.
- Obat telah terbukti efektif pada penelitian sebelumnya.
- Faktor resiko resisten terhadap antibiotik.
- Ada atau tidaknya faktor komorbid juga perlu diperhatikan, faktor
komorbid dapat mempengaruhi kecenderungan terhadap jenis kuman
tertentu dan menjadi faktor penyebab kegagalan. Berikut ini adalah
termasuk faktor komorbid yaitu :
a. Pneumokokus resisten terhadap penisilin
- Usia > 65 tahun
- Memakai obat golongan β-laktam dalam 3 bulan terakhir
- Pecandu alkohol
- Penyakit gangguan kekebalan
4. Kuman enterik gram negatif
- Penghuni rumah jompo
- Mempunyai penyakit dasar kelainan jantung dan paru
- Mempunyai kelainan penyakit yang multipel
- Riwayat pengobatan antibiotik
5. Pseudomonas aeruginosa
- Bronkiektasis
- Pengobatan kortikosteroid > 10 mg/hari
- Pengobatan antibiotik spektrum luas > 7 hari pada bulan terakhir
- Gizi kurang19,20
Penatalaksanaan PK dibagi menjadi:
1. Penderita Rawat jalan
Pengobatan suportif/simptomatik
- Istirahat di tempat tidur (bed rest).
- Minum yang cukup agar tidak dehidrasi.
- Kompres bila demam tinggi atau beri obat penurun panas.
- Kalau perlu berikan mukolitik atau ekspektoran. Pemberian antibiotik sesegera mungkin. 19,20
2. Penderita rawat inap di ruang biasa Pengobatan suportif / simptomatik
- Pemberian terapi oksigen
- Pasang infus untuk rehidrasi, koreksi kalori dan elektrolit
Pemberian antibiotik sesegera mungkin 19,20
3. Penderita rawat inap di ruang intensif / Intensive Care Unit (ICU) Pengobatan suportif / simptomatik
- Pemberian terapi oksigen
- Pasang infus untuk rehidrasi, koreksi kalori dan elektrolit
- Pemberian obat simptomatik seperti antipiretik dan mukolitik Pemberian antibiotik sesegera mungkin.
Bila ada indikasi di pasang Ventilator Mekanik.19,20
Berbagai petunjuk terapi empirik PK dibuat untuk memudahkan
pemberian antibiotik sebagai terapi awal. Tabel 3. Menunjukkan terapi empirik
antibiotik untuk PK menurut PDPI 2014.20
Tabel 2.3. Terapi empirik antibiotik untuk PK menurut PDPI 2014.20
Rawat jalan o Pasien yang sebelumnya sehat atau tanpa riwayat pemakaian antibiotik 3 bulan sebelumnya.
- golongan β-laktam atau golongan β-laktam + anti β -laktamase
ATAU
- makrolid baru (klaritromisin, azitromisin)
o Pasien dengan komorbid atau mempunyai riwayat pemakaian antibiotik 3 bulan sebelumnya.
- Fluorokuinolon respirasi (levofloksasin 750 mg, moksifloksasin)
ATAU
- golongan β-laktam + anti β-laktamase
ATAU
Rawat inap non ICU
o Fluorokuinolon respirasi (levofloksasin 750 mg, moksifloksasin)
ATAU
o golongan β-laktam + makrolid
Ruang rawat intensif
Tidak ada faktor resiko infeksi pseudomonas:
o β-laktam (sefotaksim, seftriakson atau ampisilin sulbaktam) + makrolid baru atau flurokuinolon respirasi iv
o
Pertimbangan khusus
Ada faktor resiko infeksi pseudomonas:
o Antipneumokokal, antipseudomonas β-laktam (piperasilin-tazobaktam, sefepime, imipenem atau meropenem) + levofloksasin 750 mg
ATAU
o β-laktam (piperasilin-tazobaktam, sefepime, imipenem atau meropenem) + aminoglikosida dan azitromisin
ATAU
o β-laktam (piperasilin-tazobaktam, sefepime, imipenem atau meropenem) + aminoglikosida dan antipneumokokal fluorokuinolon (untuk pasien yang alergi penisilin, β-laktam diganti dengan aztreonam)
Bila curiga disertai infeksi MRSA
o Tambahkan vankomisin atau linezolid
2.1.9 Prognosis pada PK
Prognosis PK tergantung dari usia pasien, komorbid dan pengobatan yang
tepat dan adekuat. Pada penderita usia muda tanpa komorbid akan sembuh dalam
2 minggu. Pada pasien usia tua dan pasien dengan komorbid akan membutuhkan
2.2. PROCALCITONIN (PCT)
Procalcitonin (PCT) adalah suatu peptida yang merupakan prekursor dari
calcitonin dan terdiri dari 116 molekul asam amino dengan berat molekul 13
kDa.14,26,28,29 Secara enzimatis procalcitonin akan dipecah oleh sel-sel neuroendokrin yang terdapat pada kelenjar tiroid, paru dan pankreas sehingga
menghasilkan 3 jenis molekul yaitu calcitonin, katacalcin dan
amino-procalcitonin.14 Sintesis procalcitonin berasal dari gen Calcitonin-1 (Calc-1) yang terletak pada kromosom 11. 28,-30 Kadar PCT dalam darah pada individu sehat sangat rendah yaitu < 0,1 ng/mL. Lipopolisakarida (LPS) yang merupakan bagian
dari endotoksin dapat merangsang sekresi PCT sehingga kadarnya meningkat
pada sirkulasi sistemik tetapi tidak diikuti dengan peningkatan kadar calcitonin.
Kadar PCT meningkat dalam 3-4 jam kemudian mencapai puncak setelah 6 jam
dan menetap selama 24-48 jam, lalu turun ke nilai normal setelah 48 jam jika
pengobatan berhasil, hal ini menunjukkan prognosis yang baik tetapi bila kadar
Gambar 2.1. Skema asam amino dari procalcitonin 31
Kadar PCT akan meningkat pada infeksi bakteri sedangkan pada infeksi
virus maupun reaksi inflamasi yang bersifat non infeksi kadarnya tidak
meningkat.13 Rangsangan produk bakteri (endotoksin / LPS) dan mediator
proinflamasi (TNF-α dan IL-1β) akan menyebabkan terjadinya induksi CT
mRNA yang menyeluruh pada jaringan sehingga menyebabkan terjadinya sekresi
yang masif dari dari beberapa prekursor calcitonin kedalam darah (termasuk
PCT). Kadar PCT mengalami peningkatan yang lebih tinggi pada infeksi bakteri
dibandingkan infeksi yang disebabkan oleh parasit ataupun jamur. Pada infeksi
yang disebabkan virus, kadar PCT tidak meningkat diakibatkan oleh rangsangan
virus terhadap makrofag akan menghasilkan interferon gamma (IFN-γ) yang akan
menghambat mRNA sehingga mengurangi peningkatan sekresi PCT. 11,13 Tetapi keadaan seperti trauma, pembedahan, syok kardiogenik, luka bakar, sindroma
distress pernapasan, infeksi, nekrosis setelah pankreatitis akut dan reaksi
negative ini dapat disebabkan oleh, antara lain: tahap awal infeksi, infeksi
terlokalisir, endokarditis infeksi subakut, infeksi oleh kuman atipikal (terutama
kuman intraseluler).11 Studi oleh Ingram dkk mendapatkan hanya sedikit peningkatan kadar PCT pada pasien yang terinfeksi virus H1N1. 33
Pada sepsis sel-sel parenkim paru, hati, otak, otot dan jaringan lemak
merupakan sumber utama PCT sehingga kadarnya dapat meningkat sampai lebih
dari 100.000 kali dari kadar normal.13
Bakteri dengan ukuran ≤1 mm memasuki saluran napas hingga mencapai
permukaan alveoli dan kemudian akan berinteraksi dengan komponen yang
terlarut dalam cairan alveoli (misalnya Imunoglobulin G / IgG, komplemen,
surfaktan) dan dengan makrofag alveoli. Dalam keadaan normal leukosit yang
mengisi rongga alveoli sebagian besar terdiri dari makrofag (hampir 95%)
sedangkan sisanya terdiri dari limfosit (1-4%) dan neutrofil (1%). Karena itu
makrofag alveoli merupakan sel fagosit utama pada innate immunity di saluran
napas dan paru. Selain fungsi fagositosis makrofag juga berperan sebagai antigen
presenting cell (APC) dan sebagai sel yang dapat memproduksi sitokin-sitokin
proinflamasi. Makrofag alveoli dapat memproduksi beberapa sitokin yang penting
dalam proses inflamasi yaitu TNF-α yang berfungsi sebagai mediator inflamasi
dan IL-1 yang berfungsi sebagai pirogen endogen dan berperan dalam aktivasi sel
T helper. Endotoksin, IL-1, IL-6, dan TNF-α dapat merangsang produksi PCT
oleh hati dan sel-sel makrofag di berbagai organ sebelum timbulnya gejala-gejala
Philippe Linscheid meneliti ekspresi gen Calc-1 secara in vitro dan in vivo
pada sel-sel parenkim jaringan lemak dan memperlihatkan bahwa terdapat
ekspresi CT mRNA dan pelepasan PCT pada jaringan lemak setelah penyuntikan
LPS.13 Baik secara in vivo atau ex vivo kadar PCT sangat stabil meskipun pada suhu ruangan. Pembekuan dan pencairan juga tidak berpengaruh secara signifikan
pada konsentrasi PCT. Pada sampel arteri dan vena konsentrasi PCT juga tidak
berbeda. Konsentrasi PCT dalam sampel serum dan plasma dengan anti koagulan
yang berbeda juga tidak menunjukkan perbedaan , hanya pada plasma
lithium-heparin terdapat perbedaan konsentrasi PCT. Tetapi perbedaan ini sangat rendah
dengan rata-rata perbedaan < 8%. Disamping itu, kehilangan konsentrasi PCT
sehubungan dengan penyimpanan pada suhu 25°C juga rendah. Meskipun setelah
penyimpanan 24 jam dengan suhu ruangan tenyata sekitar 12,4% (mean) dari
konsentrasi sebenarnya yang hilang sedangkan pada suhu 4°C sebanyak 6,3%
(mean) yang hilang. 14
Terdapat beragam jenis pemeriksaan PCT, seperti ILMA
(immunoluminometric assay/ LIA, BRAHMS PCT-Q , VIDAS BRAHMS PCT ,
BRAHMS PCT KRYPTOR dan Elecsys BRAHMS PCT11,30,34-36. Saat ini, BRAHMS PCT KRYPTOR dan Elecsys BRAHMS PCT merupakan alat untuk
memeriksa kadar PCT yang paling sensitif dan akurat dibandingkan alat-alat yang
lainnya.11,29
2.2.1 Peran PCT sebagai pedoman penggunaan antibiotik pada PK
Pada tahun 2004, Christ-Crain dkk melaporkan hasil penelitian tentang
penggunaan PCT sebagai pedoman untuk penggunaan antibiotik untuk penyakit
infeksi saluran napas bawah dengan menggunakan alat yang sangat sensitif
(Kryptor,BRAHMS, Aktiengesellschaft, Hennigsdorf, Germany) dengan jumlah
sampel sebanyak 243 pasien yang secara acak dibagi menjadi 2 grup, dimana grup
kontrol diberi antibiotik sesuai prosedur standar sedangkan pada pasien grup PCT
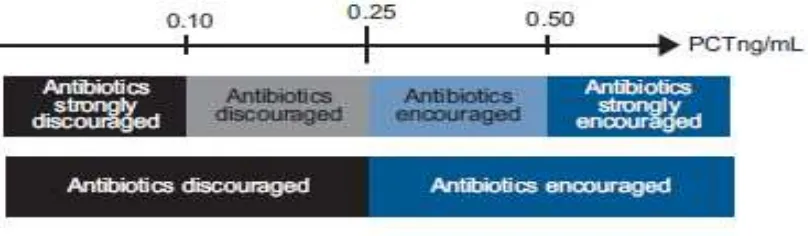
diberi antibiotik sesuai dengan algoritma standar PCT :
< 0.1 ng/ ml: antibiotik sangat tidak dianjurkan
< 0.25 ng/ ml: antibiotik tidak dianjurkan
> 0.25 ng/ml: antibiotik dianjurkan
> 0.5 ng/ ml: antibiotik sangat dianjurkan
Ternyata pada grup PCT secara signifikan berkurang penggunaan antibiotik dan
biaya pengobatan sebesar 50% .2 Kemudian pada tahun 2006, Christ-Crain dkk kembali melakukan penelitian pada, 302 pasien PK. Grup kontrol diberi antibiotik
berdasarkan. gejala klinis. Grup PCT diberi antibiotik sesuai algoritma diatas.
Bukhart dkk membagi kadar PCT sebagai pedoman untuk penggunaan
antibiotik, seperti yang terlihat pada gambar 2.3.37
Gambar 2.3. Pedoman penggunaan antibiotik berdasarkan kadar PCT 37
2.2.2 Peran procalcitonin dalam menentukan tingkat keparahan PK
Pada penelitian oleh Huang dkk yang dilakukan sejak november 2001
sampai november 2003 dengan sampel sebanyak 1651 pasien PK . Hasilnya, pada
kadar PCT< 0,1 ng/ml memiliki angka kematian hari ke-30 dan ke-90 akibat PK
yang rendah walau skor PSI berada pada grup IV atau V dan skor CURB-65 ≥ 3.
Hasil tersebut menunjukkan bahwa PCT lebih akurat dibandingkan skor PSI dan
CURB-65 dalam memprediksi tingkat keparahan PK.1
Schuetz dkk melaporkan hasil penelitiannya antara bulan oktober 2006
sampai maret 2008 , dimana sebanyak 925 pasien PK dilibatkan. Hasilnya
menunjukkan bahwa PCT mempunyai akurasi yang tinggi untuk prognosis
perburukan pada PK .16
Jean dkk melibatkan 589 pasien PK dalam penelitiannya yang
menghubungkan antara kadar PCT dengan skor PSI dan disimpulkan bahwa PCT
ternyata dapat memprediksi kuman penyebab pada pasien PK dengan skor PSI
non-bakteri, sedangkan pada skor PSI yang tinggi (PSI kelas IV-V) PCT menjadi
petunjuk tingkat keparahan yang baik pada PK.6,11
Masia dkk pada 15 oktober 1999 sampai 14 oktober 2001 meneliti dan
melibatkan sebanyak 240 pasien PK, mendapatkan bahwa PCT dapat
memprediksi kuman penyebab pada skor PSI yang rendah, sedangkan pada skor
PSI yang tinggi, PCT lebih bermanfaat untuk menentukan prognostik.11,18
Penelitian Muller dkk pada rentang waktu desember 2002 sampai april
2003 dan November 2003 sampai Februari 2005 yang melibatkan 545 pasien,
didapatkan hasil bahwa PCT lebih akurat dalam mendiagnosis dan menentukan
tingkat keparahan PK dibanding CRP dan jumlah lekosit total, dan kadar PCT
akan meningkat sejalan dengan peningkatan skor PSI pada pasien PK yang
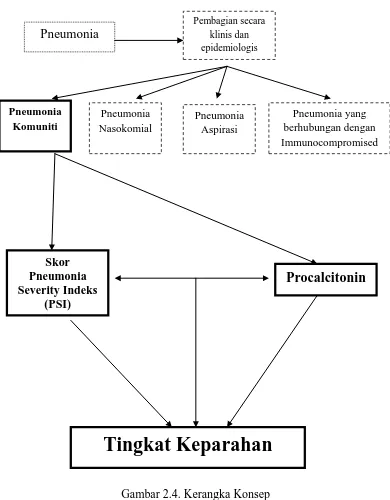
2.2.3 Kerangka Konsep
Gambar 2.4. Kerangka Konsep
Pneumonia Komuniti
Pneumonia Nasokomial
Pneumonia yang berhubungan dengan Immunocompromised
Pneumonia
Pembagian secara klinis dan epidemiologis
Pneumonia Aspirasi
Skor Pneumonia Severity Indeks
(PSI)