BAB 2
TINJAUAN PUSTAKA 2.1. Psoriasis
2.1.1. Definisi
Psoriasis adalah penyakit kulit kronik-residif yang ditandai adanya epidermis yang hiperproliferasi dan diferensiasi abnormal (Jean et al., 2011).
2.1.2. Epidemiologi
Psoriasis tersebar di seluruh dunia dengan prevalensi di berbagai populasi bervariasi. Di Amerika Serikat prevalensi psoriasis kira-kira 2,2% - 2,6% dengan perkiraan 150.000 kasus baru didiagnosis tiap tahunnya. Sementara insidensi psoriasis di Asia rendah yaitu 0,4 % (Gudjonsson dan Elder, 2008). Angka prevalensi psoriasis di Indonesia belum diketahui secara pasti. Di RSUP H. Adam Malik Medan, berdasarkan data yang diperoleh dari rekam medis selama periode Januari – Desember 2010, dari total 3.230 orang yang berobat ke Poliklinik Ilmu Kesehatan Kulit dan Kelamin, 34 pasien (1,05%) diantaranya merupakan pasien dengan diagnosis psoriasis. Dari jumlah 16 pasien (47%) berjenis kelamin pria dan 18 pasien (52,9%) berjenis kelamin wanita (Natali, 2013).
Psoriasis dapat mengenai laki-laki dan wanita dengan insidensi yang seimbang. Psoriasis juga dapat menyerang semua golongan umur, baik anak-anak maupun orang dewasa. Awitan psoriasis biasanya terjadi pada usia 15-30 tahun (Gudjonsson dan Elder, 2008). Berdasarkan awitan psoriasis, psoriasis dibagi menjadi dua yaitu: psoriasis tipe I, psoriasis muncul saat atau dibawah umur 40 tahun, dan tipe II, psoriasis muncul ketika umur diatas 40 tahun. Psoriasis tipe I ditemukan > 75% kasus dan pasien dengan tipe ini biasanya lebih parah dibandingkan psoriasis tipe II. Psoriasis tipe I juga dilaporkan bahwa tipe ini berhubungan dengan HLA, sedangkan tipe II tidak berhubungan dengan HLA (Langley et al., 2005).
2.1.3. Etiopatogenesis
Penyebab psoriasis belum diketahui secara pasti serta patogenesis penyakit ini kompleks melibatkan berbagai faktor. Faktor-faktor tersebut adalah sebagai berikut:
1. Faktor Genetik
Resiko seseorang untuk mendapat psoriasis jika orangtuanya tidak menderita psoriasis yaitu sebesar 12 % sedangkan jika salah satu orangtuanya menderita psoriasis resikonya mencapai 34-39% (Djuanda, 2010). Hal ini didukung dengan adanya studi penelitian yang menunjukkan ditemukannya HLA terutama HLA-cw0602 pada pasien penyakit ini (Johnston et al., 2008).
2. Faktor Imunologik
Saat ini, psoriasis dikenal sebagai penyakit autoimun disebakan adanya gangguan aktivasi sistem sel imun. Psoriasis melibatkan interaksi kompleks diantara berbagai sel pada sistem imun dan kulit. Pada lesi psoriasis ditemukan peningkatan jumlah limfosit T yaitu sel T CD8+ di epidermis dan sel T CD4+ dan sel dendritik di dermis. Aktivasi dari sel T diatas akan melepas IFN-γ yang akan menstimulasi signal tranducer and activator of transcription 1 (STAT1) untuk meningkatkan transkripsi gen yang berhubungan dengan imun seperti induction of nitric oxide synthase (iNOS), interferon inducible T cell α chemoattractant (I-TAC), interferon inducible protein 10 (IP10), IL8 yang berperan dalam timbulnya inflamasi dan proliferasi epidermal pada psoriasis (Krueger dan Bowcock, 2005). 3. Faktor Pencetus
Faktor ini tidak dapat berdiri sendiri tetapi bersama dengan faktor lainnya untuk memicu timbulnya psoriasis. Faktor pencetus psoriasis meliputi obesitas, merokok, infeksi dan obat-obatan. Individu yang obesitas atau merokok akan memiliki psoriasis dengan tingkat keparahan yang lebih tinggi dibandingkan pasien psoriasis yang tidak obesitas atau merokok. Setelah infeksi Streptococcus pada salauran napas bagian atas dapat menyebabkan psoriasis tipe gutata. Obat-obatan yang dapat menyebabkan eksaserbasi psoriasis adalah obat antimalaria, litium, β-blocker, NSAID, ACE-inhibitor, imiquimod dan gemfibrozil (Gudjonsson dan Elder, 2008).
2.1.4. Gambaran Klinis
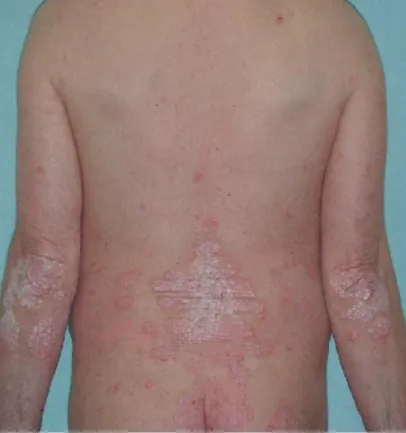
Gambar 2.1 Lesi Psoriasis Terdistribusi secara Simetris Sumber: Langley et al. ( 2005)
Psoriasis merupakan penyakit papuloskuamosa dengan gambaran morfologi, distribusi, dan derajat keparahan yang bervariasi. Lesi klasik psoriasis biasanya berupa papul atau plak berbatas tegas, bentuk bulat dan merah dengan skuama tebal berlapis yang berwarna keputihan pada permukaan lesi. Lesi ini umumnya terdistribusi secara simetris di daerah kulit kepala, siku, lutut, lumbosakral dan lipatan tubuh. Di bawah skuama akan tampak kulit berwarna kemerahan mengkilat dan tampak bintik-bintik perdarahan pada saat skuama diangkat. Hal ini disebut dengan Auspitz’s sign. Poriasis juga dapat timbul pada tempat terjadinya trauma, hal ini disebut dengan Koebner phenomenon. Penggoresan skuama utuh dengan menggunakan pinggir gelas objek akan menyebabkan terjadinya perubahan warna menjadi lebih putih seperti tetesan lilin (Langley et al., 2005).
Selain dari presentasi klasik yang disebutkan di atas terdapat beberapa tipe klinis psoriasis:
1. Psoriasis bentuk plak (Psoriasis Vulgaris)
Psoriasis bentuk plak merupakan tipe psoriasis yang paling sering terjadi, kira-kira 90% dari semua pasien psoriasis. Tipe ini sering dikenal dengan nama “psoriasis” saja ataupun psoriasis vulgaris (Jean et al., 2011). Psoriasis ini mempunyai ciri-ciri berupa plak kemerahan dengan skuama berwarna keputihan, berbentuk oval atau bulat, berbatas tegas, atau plak numular (bentuk lesi seperti koin). Lesi awalnya berupa makula yang eritem (datar dan < 1 cm) atau papul, yang berubah menjadi plak dengan ukuran ≥ 1 cm (Langley et al., 2005).
Gambar 2.2 Lesi Psoriasis : Plak Numular (bentuk seperti koin) Sumber: Langley et al. (2005)
2. Psoriasis Gutata
Psoriasis gutata ditandai dengan ukuran lesi yang kecil yaitu 2-10 mm. Lesi ini biasanya ditemukan di batang tubuh, ekstremitas atau wajah. Tipe ini sering muncul setelah infeksi akut Streptococcus haemolytic grup B di saluran napas bagian atas. Dapat mengenai anak-anak atau dewasa. Pada anak-anak tipe ini umumnya bersifat self limited disease, sedangkan pada dewasa sering bersifat kronik (Langley et al., 2005).
3. Psoriasis Pustulosa
Kelainan kulit pada tipe ini berupa pustul berukuran kecil yang muncul di atas plak eritematosa yang telah ada sebelumnya. Pustul ini dapat ditemukan di bagian pinggir atau tengah dari plak eritematosa tersebut (Jean et al., 2011).
4. Eritroderma Psoriatik
Eritroderma psoriatik mempunyai gambaran khas yaitu terdapat eritema dan skuama yang menutupi kira-kira ≥ 90% dari seluruh permukaan tubuh (Jean et al., 2011). Hal ini dapat disebabkan oleh penyakit psoriasis itu sendiri yang semakin parah dan meluas atau akibat pemakaian obat psoriasis seperti kortikosteroid yang tidak sesuai dengan petunjuk pemakaian. Kelainan kulit ini akan mengganggu fungsi kulit sebagai pengatur suhu sehingga dapat menyebabkan hipotermia (Langley et al., 2005).
5. Psoriasis Fleksural (Psoriasis Inversa)
Psoriasis ini mempunyai tempat predileksi pada daerah fleksor, inframammary, perineum, dan aksila (Langley et al., 2005).
2.1.5. Gambaran Histologi
Gambaran histologi pada kulit pasien psoriasis sebagai berikut: 1. Hiperplasia Epidermis
Kulit pasien psoriasis akan mengalami penebalan akibat sel keratinosit mengalami hiperproliferasi. Normalnya, keratinosit akan masuk ke siklus diferensiasi terminal dan berubah menjadi sel keratinosit matur yang ditandai hilangnya inti. Sedangkan pada pasien psoriasis ditemukan sel keratinosit berinti atau imatur di stratum korneum akibat siklus diferensiasi terminal yang tidak sempurna. Perubahan ini menyebabkan epidermis mempunyai permeabilitas yang meningkat (Jean et al., 2011). 2. Akumulasi sel-sel inflamatori di kulit
Sel-sel inflamatori dapat ditemukan di epidermis dan dermis. Sel-sel tersebut terdiri dari sel leukosit polimorfonuklear (netrofil) dan
mononuklear (limfosit T, monosit, dan sel dendritik). Akumulasi sel netrofil di stratum korneum disebut mikro abses Munro yang khas pada psoriasis (Jean et al., 2011).
3. Angiogenesis yang meningkat
Pembuluh darah pada lesi psoriasis mengalami perubahan yaitu ukuran dan jumlahnya meningkat. Dilatasi pembululuh darah menyebabkan kemerahan pada plak psoriasis. Angiogenesis yang meningkat ini berhubungan dengan akumulasi sel-sel inflamatori pada kulit (Jean et al., 2011).
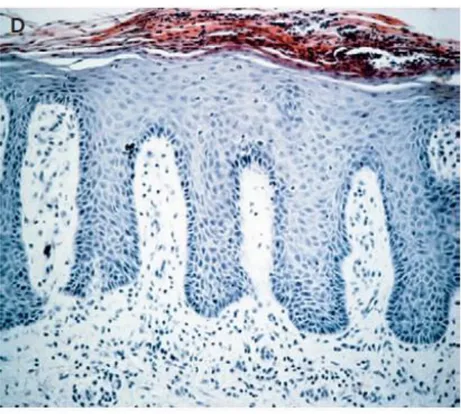
Gambar 2.3 Penebalan Epidermis dan Akumulasi Sel-sel Inflamatori Sumber: Nestle et al. (2009)
2.1.6. Diagnosis
Diagnosis psoriasis dapat ditegakkan berdasarkan anamnesis dan gambaran klinis lesi pada kulit. Pada anamnesis, hal yang penting ditanyakan kepada pasien yaitu usia berapa awal terjadinya psoriasis dan apakah ada riwayat keluarga yang mempunyai psoriasis. Pemeriksaan penunjang yang paling umum
dilakukan untuk mengkonfirmasi suatu psoriasis ialah biopsi histopatologi (Gudjonsson dan Elder, 2008). Gambaran histopatologi akan menunjukkan adanya penebalan epidermis, akumulasi sel inflamatori dan meningkatnya angiogenesis (Jean et al., 2011).
Selain biopsi kulit, pemeriksaan laboratorium dapat dilakukan tetapi bersifat tidak spesifik dan mungkin tidak ditemukan pada semua pasien. Pada psoriasis vulgaris yang luas, psoriasis pustular generalisata, dan eritroderma tampak penurunan serum albumin dan peningkatan kadar asam urat serum. Peningkatan marker inflamasi sistemik seperti C-reactive protein, α-2 makroglobulin, dan erythrocyte sedimentation rate dapat terlihat pada kasus-kasus yang berat (Gudjonsson dan Elder, 2008).
2.1.7. Diagnosis Banding
Tabel 2.1. Diagnosis Banding Psoriasis Psoriasis Vulgaris
Psoriasis Gutata Eritroderma Psoriatik Psoriasis Pustulosa Eczema numular Cutaneus T-cell lymphoma (CTCL) Tinea korporis Pityriasis rubra pilaris Dermatitis seboroik Dermatitis kontak Eritrokeratoderma Hypertrophic lichen planus Infeksi Candida Pityriasis rosea Pityriasis lichenoides cronica Lichen planus Parapsoriasis dengan plak kecil
Sifilis sekunder Drug-induced erythroderma Eczema CTCL Pityriasis rubra pilaris Impetigo Kandidiasis superfisial Folikulitis superfisial Pemfigus foliaseus
2.1.8. Penatalaksanaan
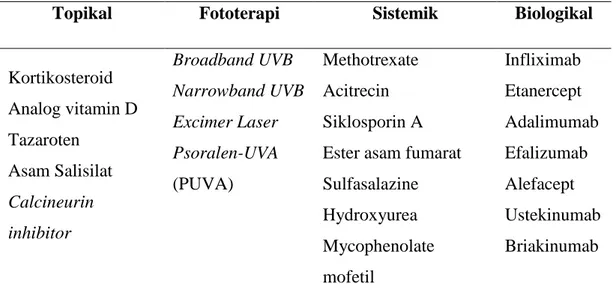
Tabel 2.2. Daftar Terapi Psoriasis
Topikal Fototerapi Sistemik Biologikal
Kortikosteroid Analog vitamin D Tazaroten Asam Salisilat Calcineurin inhibitor Broadband UVB Narrowband UVB Excimer Laser Psoralen-UVA (PUVA) Methotrexate Acitrecin Siklosporin A Ester asam fumarat Sulfasalazine Hydroxyurea Mycophenolate mofetil Infliximab Etanercept Adalimumab Efalizumab Alefacept Ustekinumab Briakinumab
Sumber: Jean et al. (2011)
Ada berbagai macam pengobatan yang dapat diberikan pada pasien psoriasis, yaitu:
1. Pengobatan topikal
Pengobatan ini diberikan pada pasien psoriasis derajat ringan atau sedang. Sedangkan pada psoriasis derajat berat, obat topikal dapat diberikan jika pemberiannya diikuti dengan pengobatan sistemik. Pengobatan ini bertujuan mengurangi inflamasi lokal dan/atau hiperproliferasi keratinosit dan mengatur diferensiasi sel (Jean et al., 2011).
2. Pengobatan dengan penyinaran (fototerpi)
Ada dua tipe fototerapi yaitu menggunakan UVB (broadband, narrowband, dan excimer laser) dan PUVA (oral atau lokal). Pengobatan ini diberikan jika psoriasis tidak menunjukkan perbaikan dengan pengobatan topikal (Jean et al., 2011).
3. Pengobatan sistemik
Pasien psoriasis dengan derajat keparahan tinggi atau memiliki lesi yang sangat luas dan tidak respon terhadap pengobatan topikal dan terapi sinar, maka dilakukan pengobatan sistemik dengan pemantauan terhadap efek
samping, interaksi obat dan kontraindikasinya (Gudjonsson dan Elder, 2008).
4. Pengobatan biologikal
Pengobatan ini diberikan jika pengobatan sistemik gagal. Mekanisme kerjanya sebagai berikut: mengurangi sel T patogenik, menghambat aktivasi sel T, dan menghambat aktivitas sitokin yang terlibat dalam terjadinya inflamasi pada psoriasis (Jean et al., 2011).
2.2. Indeks Massa Tubuh
2.2.1. Definisi Indeks Massa Tubuh
Indeks Massa Tubuh (IMT) adalah nilai yang diambil dari perhitungan berat badan dan tinggi badan seseorang. IMT dapat menggambarkan kadar lemak tubuh seseorang walaupun IMT tidak mengukur lemak tubuh secara langsung. IMT merupakan pilihan yang sering digunakan untuk mengidentifikasi kelebihan berat badan dan obesitas karena mudah dilakukan (Center for Disease Control and Prevention, 2012).
Untuk mengetahui nilai IMT, dapat dihitung dengan rumus berikut: IMT = Berat badan (kg)
[Tinggi badan (m)]2
2.2.2. Kategori Indeks Massa Tubuh
Penggunaan IMT untuk mengidentifikasi kelebihan berat badan dan obesitas hanya berlaku untuk orang dewasa yang berusia 20 tahun ke atas baik laki-laki maupun perempuan. IMT tidak diterapkan pada bayi, anak, remaja, ibu hamil, olahragawan, serta seseorang dengan keadaan khusus seperti edema, asites, dan hepatomegali (CDC, 2012).
Tabel 2.3. Klasifikasi IMT Menurut Kriteria Asia Pasifik IMT (kg/m2)
Klasifikasi
< 18,5 Kurus (underweight)
18,5 – 22,9 Normal (ideal)
23,0 – 24,9 Kelebihan berat badan (overweight)
25,0 – 29,9 Obesitas I
≥ 30,0 Obesitas II
Sumber : Sugondo (2009)
2.3. Indeks Massa Tubuh dan Psoriasis
Pada studi penelitian di Itali, 560 pasien psoriasis mempunyai IMT yang bervariasi yaitu 59,1% mempunyai IMT < 26 kg/m2, 28% mempunyai IMT 26-29 kg/m2, dan 12,9 % mempunyai IMT ≥ 30 kg/m2 (Naldi et al., 2005). Tetapi pasien psoriasis yang obesitas dilaporkan mempunyai psoriasis dengan derajat keparahan sedang atau berat (Sterry et al., 2007). Hal ini dikarenakan penambahan jaringan adiposa pada orang obesitas menyebabkan makrofag berpindah ke jaringan adiposa tersebut. Makrofag tersebut merupakan sumber utama untuk pembentukan sitokin seperti TNF-α, IL-6, dan CXC chemokine ligand-8 (CXCL8). Sitokin ini ditemukan dalam jumlah yang banyak pada lesi psoriasis. Kadar sitokin tersebut berhubungan dengan derajat keparahan psoriasis pada penderita obesitas (Johnston et al., 2008).
Selain itu, terdapat korelasi positif antara IMT dengan kadar leptin. Semakin meningkat IMT maka kadar leptin dalam serum juga meningkat. Leptin merupakan sitokin turunan adiposa yang meningkatkan aktifitas makrofag untuk menghasilkan IL-1β, IL-6, TNF-α, dan IL-12. Leptin juga dapat mengubah morfologi sel dendritik turunan monosit dan meningkatkan produksi sitokin dari sel dendritik tersebut yaitu IL-1β, IL-6, TNF-α, dan IL-12p70. Sitokin tersebut
akan terlibat dalam terjadinya inflamasi pada psoriasis. Semakin meningkat IMT seseorang maka produksi sitokin yang dihasilkan oleh leptin juga meningkat (Johnston et al., 2008). Oleh karena itu, inflamasi pada pasien psoriasis yang obesitas juga meningkat atau lesi psoriasis ≥ 20% permukaan tubuh (Sterry et al., 2007). Serum resistin yang meningkat pada pasien psoriasis yang obesitas juga akan meningkatkan derajat keparahan lesi psoriasis itu sendiri. Hal ini dikarenakan resistin dapat menstimulasi monosit untuk memproduksi CXCL8 dan TNF-α (Johnston et al., 2008).