STANDAR ASUHAN KEPERAWATAN (SAK)
DIABETES MELLITUS DENGAN KOMPLIKASI KETOASIDOSIS (KAD)
BAB I
TINJAUAN TEORI
Diabetes Mellitus (DM) adalah gangguan metabolik kronis yang tidak dpat
disembuhkan tetapi dapat dikontrol yang dikarakteristikkan dengan hiperglikemia karena
defisiensi insulin atau ketidakadekuatan penggunaan insulin (Engram, 1998).
Pada diabetes, kemampuan tubuh untuk bereaksi terhadap insulin dapat menurun, atau
pankreas dapat menghentikan sama sekali produksi insulin. Keadaan ini dapat
menimbulkan hiperglikemia yang dapat mengakibatkan komplikasi metabolik akut,
seperti diabetes ketoasidosis (KAD) dan sindrom hiperglikemia hiperosmolar nonketotik
(HHNK).
Terdapat dua tipe diabetes, yaitu DM tipe I dan DM tipe II. DM tipe I disebut juga
diabetes melitus tergantung insulin (IDDM), mulai dengan tiba-tiba dan sebelum usia 30
tahun yang diyakini berkaitan dengan serangan virus lain, respon autoimun dimana tubuh
mentriger kerusakan sel beta pankreas, atau respon antigen-antibodi histokompatibilitas
HLA (Guthrie & Guthrie cit. Engram, 1998). DM tipe II disebut juga diabetes melitus
tidak tergantung insulin (NIDDM), terjadi paling sering pada orang dewasa, khususnya
pada individu yang kegemukan dengan faktor etiologi yang berperan adalah hereditas,
penurunan sel islet sensitivitas terhadap glukosa, pelambatan sekresi insulin karena
disfungsi sel beta, atau peningkatan tahanan pada insulin karena penurunan densitas
insulin reseptor (Guthrie & Guthrie cit. Engram, 1998).
KETOASIDOSIS DIABETIK (KAD)
A. PENGERTIAN
Ketoasidosis Diabetik (KAD) adalah akibat dari defisiensi berat insulin dan disertai
dengan gangguan metabolisme protein, karbohidrat, dan lemak.
B. ETIOLOGI
KAD dapat terjadi pada pasien yang benar-benar mengalami kehilangan kapasitas sekresi
insulin tanpa adanya faktor pencetus.
1.
Terjadi pada pasien yang mengalami stress emosional dan keadaaan infeksi
atau sakit (influenza, pneumonia, gatroenteritis, trauma, dan miokard infark).
2.
Ketika DM tipe I (diabetes mellitus tergantung insulin (IDDM)), berhenti atau
tertunda mendapat suntikan insulin, terutama jika ada infeksi atau stress.
3.
Manifestasi pertama pada penyakit diabetes yang tidak terdiagnosis dan tidak
diobati.
C. PATOFISIOLOGI
Apabila jumlah insulin berkurang, jumlah glukosa yang memasuki sel akan berkurang
juga. Di samping itu, produksi glukosa oleh hati menjadi tidak terkendali. Kedua faktor
ini akan menimbulkan hiperglikemi. Dalam upaya untuk menghilangkan glukosa yang
berlebihan dari dalam tubuh, ginjal akan mengekskresikan glukosa bersama-sama air dan
elektrolit (seperti natrium dan kalium). Diuresis osmotik yang ditandai oleh urinasi yang
berlebihan (poliuri) akan menyebabkan dehidrasi dan kehilangan elektrolit. Penderita
KAD yang berat dapat kehilangan kira-kira 6,5 L air dan sampai 400 hingga 500 mEq
natrium, kalium serta klorida selama periode waktu 24 jam.
Akibat defisiensi insulin yang lain adalah pemecahan lemak (lipolisis) menjadi
asam-asam lemak bebas dan gliserol. Asam lemak bebas akan diubah menjadi badan keton oleh
hati. Pada KAD terjadi produksi badan keton yang berlebihan sebagai akibat dari
kekurangan insulin. Badan keton bersifat asam, dan bila bertumpuk dalam sirkulasi darah,
badan keton akan menimbulkan asidosis metabolik.
v
Bagan 1. Konsekuensi tentang defisiensi insulin berat dan interelasinya mengarah
pada ketoasidosis diabetik.
Defisiensi Insulin Berat
(absolut atau relatif)
↓
Ambilan glukosa
↑
Katabolisme protein
↑
Lipolisis
↑
As.amino
↑
Kehilangan nitrogen
Hiperglikemia
↑
Glukoneogenesis
↑
Gliserol
↑
As. Lemak
bebas
Diuresis osmotik
Kehilangan cairan
Hiperosmolaritas
Koma Diabetikum
Kehilangan elektrolit
melalui urine
↑
Ketogenesis
↑
Ketonemia
↑
Ketonuria
Penipisan volume
Syok hipovolemik
Ketoasidosis
Asidosis Metabolik
Risiko ketidakstabilan
kadar gula darah
Defisit volume
cairan
PK: Asidosis
metabolik
PK: Hipokalemi
Intoleransi
Aktivitas
PK: Hiponatremi
Mual
Gangguan
persepsi
sensori: visual
Nyeri akut
(abdomen)
Perfusi jaringan tidak
D. TANDA DAN GEJALA
1.
Hiperglikemia pada KAD akan menimbulkan hiperosmolaritas yang
mengakibatkan poliuria (peningkatan buang air kecil) dan polidipsi (peningkatan
minum).
2.
Pasien dapat mengalami penglihatan yang kabur, kelemahan, dan sakit kepala.
3.
Pasien dengan penurunann volume intravaskuler yang nyata karena diuresis
osmotik dapat mengalami hipotensi orthostatik (penurunan tekanan darah sistolik
sebesar 20 mmHg atau lebih pada saat berdiri) disertai denyut nadi lemah dan cepat.
4.
Ketosis dan asidosis yang merupakan ciri khas KAD menimbulkan gejala
gastrointestinal seperti anoreksia, mual, muntah dan nyeri abdomen.
5.
Nafas pasien mungkin berbau aseton (bau manis seperti buah) sebagai akibat
dari meningkatnya kadar badan keton (asidosis metabolik)
6.
Hiperventilasi (disertai pernapasan yang sangat dalam tetapi tidak berat/sulit)
dapat terjadi. Pernapasan Kussmaul ini menggambarkan upaya tubuh untuk
mengurangi asidosis guna melawan efek dari pembentukan badan keton.
7.
Perubahan status mental bervariasi antara pasien yang satu dan lainnya. Pasien
dapat sadar, mengantuk (letargik) atau koma, hal ini biasanya tergantung pada
osmolaritas plasma (konsentrasi partikel aktif-osmosis).
E. KOMPLIKASI
1. Penurunan filtrasi glomerulus:
↑
BUN,
↑
kreatinin serum,
↑
glukosa darah,
↑
kalium
serum.
2. Penurunan perfusi jaringan:
↑
pembentukan asam laktat,
↑
asidosis metabolik,
↓
bikarbonat.
3. Kehilangan fosfat
4. Syok
F. PEMERIKSAAN PENUNJANG
Kadar glukosa dapat bervariasi dari 300 hingga 800 mg/dl. Sebagian pasien mungkin
memperlihatkan kadar gula darah yang lebih rendah dan sebagian lainnya mungkin
memiliki kadar sampai setinggi 1000 mg/dl atau lebih (yang biasanya bergantung pada
derajat dehidrasi).
Bukti adanya ketosidosis dicerminkan oleh kadar bikarbonat serum yang rendah (0 –
15 mEq/L) dan pH yang rendah (6,8-7,3). Tingkat pCO2 yang rendah (10 – 30 mmHg)
mencerminkan kompensasi respiratorik (pernapasan Kussmaul) terhadap asidosis
metabolik. Akumulasi badan keton (yang mencetuskan asidosis) dicerminkan oleh hasil
pengukuran keton dalam darah dan urin.
Kadar natrium dan kalium dapat rendah, normal atau tinggi, sesuai jumlah cairan
yang hilang (dehidrasi). Sekalipun terdapat pemekatan plasma harus diingat adanya
deplesi total elektrolit tersebut (dan elektrolit lainnya) yang tampak nyata dari tubuh.
Akhirnya elektrolit yang mengalami penurunan ini harus diganti.
Kenaikan kadar kreatinin, urea nitrogen darah (BUN), Hb, dan Hmt juga dapat terjadi
pada dehidrasi. Setelah terapi rehidrasi dilakukan, kenaikan kadar kreatinin dan BUN
serum yang terus berlanjut akan dijumpai pada pasien yang mengalami insufisiensi renal.
G. PENATALAKSANAAN
1. Rehidrasi
a. NaCl 0,9 % diguyur 500 – 1000 ml/jam selama 2 – 3 jam. Pemberian cairan
normal saline hipotonik (0,45 %) dapat digunakan pada pasien – pasien yang
menderita hipertensi atau hipernatremia atau yang berisiko mengalami gagal
jantung kongestif. Setelah beberapa jam pertama, larutan normal saline 45%
merupakan cairan infus pilihan untuk terapi rehidrasi selama tekanan darah pasien
tetap stabil dan kadar natriumnya tidak terlalu rendah. Infus dengan kecepatan
sedang hingga tinggi (200 – 500 ml/jam) dapat dilanjutkan untuk beberapa jam
selanjutnya.
b. Pasien membutuhkan pemantauan selama 24 – 36 jam pertama terhadap
tanda-tanda edema pulmonal: batuk memburuk, sputum banyak, dispnea, sianosis,
sianosis dan rales, dan gagal bangun dari stupor dan koma, yang dapat
menunjukkan perkembangan edema serebral.
2. Penggantian kalium dan fosfat
a. Pemberian kalium lewat infus harus dilakukan meskipun konsentrasi kalium
dalam plasma normal karena secara signifikan kalium dalam tubuh dapat
berkurang, kecuali jika terdapat hiperkalemia atau pasien tidak dapat berkemih.
b. Kalium biasanya diberikan pada konsentrasi 20 – 40 mEq/L, tergantung pada
kadar kalium plasma.
c. Untuk pemberian infus kalium yang aman, perawat harus memastikan bahwa
1)
Tidak ada tanda-tanda hiperkalemia (gelombang T yang tinggi, lancip
atau bertakik pada pemeriksaan EKG)
2)
Pemeriksaan laboratorium terhadap kalium memberikan hasil yang
normal atau rendah.
3)
Pasien dapat berkemih atau tidak mengalami gangguan fungsi ginjal.
d. Pemberian fosfat dilakukan bersamaan dengan pemberian kalium dalam
bentuk garam kalium fosfat. Perlu pengawasan ketat terhadap tanda-tanda tetani
(karena fosfat menurunkan kadar kalsium di dalam sirkulasi darah): semutan di
selitar mulut atau tangan, peka rangsang neuromuskular, spasme karpopedal, atau
bahkan kejang.
3. Pemberian Insulin
a. Asidosis yang terjadi diatasi melalui pemberian insulin:
1)
Menghambat pemecahan lemak sehingga menghentikan pembentukan
senyawa-senyawa yang bersifat asam (keton).
2)
Menghambat glukoneogenesis hepatik.
3)
Memulihkan sintesis protein selular
b. Insulin diberikan melalui infus dengan kecepatan lambat tapi kontinu (mis: 5
unit/jam). Kadar glukosa harus diukur tiap jam. Dektrosa ditambahkan ke dalam
cairan infus bila kadar glukosa darah mencapai 250 – 300 mg/dl untuk
menghindari penurunan kadar glukosa darah yang terlalu cepat karena jika
penurunan glukosa darah teralalu cepat dapat menyebabkan edema cerebri.
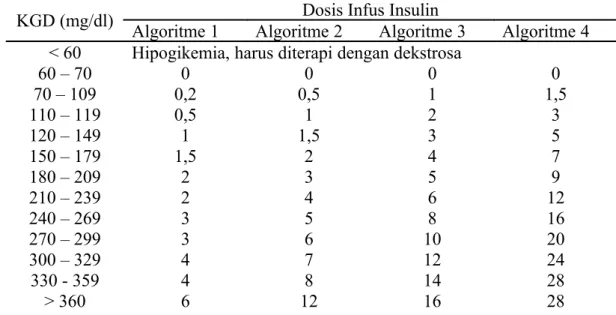
Tabel 1. Algoritma Pemberian Infus Insulin IV (Trence te al., 2003)
KGD (mg/dl)
Algoritme 1
Algoritme 2
Dosis Infus Insulin
Algoritme 3
Algoritme 4
< 60
Hipogikemia, harus diterapi dengan dekstrosa
60 – 70
0
0
0
0
70 – 109
0,2
0,5
1
1,5
110 – 119
0,5
1
2
3
120 – 149
1
1,5
3
5
150 – 179
1,5
2
4
7
180 – 209
2
3
5
9
210 – 239
2
4
6
12
240 – 269
3
5
8
16
270 – 299
3
6
10
20
300 – 329
4
7
12
24
330 - 359
4
8
14
28
> 360
6
12
16
28
Keterangan:
Perpindahan dari 1 algoritme ke algoritme yang lain:
1)
Naik ke algoritme yang lebih tinggi bila KGD (kadar gula darah)
masih di atas target KGD atau tidak turun 60 mg/dl dalam 1 jam.
2)
Turun ke algoritme yang lebih rendah bila dua kali pemeriksaan KGD
< 70 mg/dl.
Monitor pasien:
1)
KGD 80 – 180 mg/dl.
2)
Periksa KGD setiap 1 jam sampai KGD target tercapai selama 4 jam
berturut (4x pemeriksaan), turunkan pemeriksaan tiap 2 jam selama 4 jam (2x
pemeriksaan) dan bila tetap stabil periksa KGD setiap 4 jam.
3)
Pemeriksaan setiap 1 jam dilakukan pada pasien dengan penyakit berat
atau kritis walaupun KGD telah stabil.
4)
Bila KGD telah stabil, setelah jam 10 malam dosis insulin dapat
diturunkan 50% sampai jam 6 pagi karena secara fisiologis sekresi insulin
mempunyai circardian diurnal.
Terapi hipoglikemia:
1)
Hentikan infus insulin IV
2)
Berikan dekstrose 40% IV:
a) Bila pasien sadar, berikan 1 ampul (25 ml)
b) Bila pasien tidak sadar, berikan 2 ampul (50 ml)
3)
Periksa kembali KGD setiap 20 menit dan ulangi pemberian 25 ml
dekstrose 40% IV bila KGD < 60 mg/dl.
4)
Mulai lagi pemberian insulin bila KGD > 70 mg/dl dalam 2x
pemeriksaan berturut-turut. Mulai dengan algoritme yang lebih rendah (turun).
4. Penggantian bikarbonat
a. Diberikan pada pasien dengan asidosis berat (pH arteri 7 atau kurang dan
kadar bikarbonat 5 mEq/L atau kurang) dengan pemberian melalui infus lambat
selama beberapa jam.
(25 – Bicnat) x BB (kg)
5
b. Efek terapi penggantian bikarbonat adalah penurunan konsentrasi kalium
plasma dan kelebihan natrium sehingga dengan infus insulin yang kontinu
biasanya sudah cukup untuk mengatasi keadaan asidosis pada KAD.
BAB II
STANDAR ASUHAN KEPERAWATAN
Fokus utama pengkajian pada klien KAD adalah:
1.
Identitas pasien
2.
Apakah terjadi pernafasan Kussmaul (dalam dan cepat)?
3.
Apakah nafas bau aseton (seperti bau buah yang sudah masak)?
4.
Apakah terjadi hipotensi orthostatik?
5.
Apakah terjadi letargi/gelisah?
6.
Apakah ada rasa mual, muntah, dan nyeri abdomen?
7.
Bagaiamanakah hasil laboratorium yang terkait: pH darah,
kadar bikarbonat dan elektrolit darah dan keton urin?
B. MASALAH KEPERAWATAN YANG MUNGKIN MUNCUL
1.
Risiko ketidakstabilan kadar gula darah
2.
Defisit volume cairan
3.
Intoleransi Aktivitas
4.
Mual
5.
Nyeri akut (abdomen)
6.
Perfusi jaringan tidak efektif: cerebral
7.
Gangguan persepsi sensori: visual
8.
Kerusakan ventilasi spontan
9.
Disfungsi respon penyapihan ventilator
10.
PK: Hipokalemi
11.
PK: Hiponatremi
12.
PK: Asidosis metabolik
C. DISCHARGE PLANNING
1. Menyertakan hasil pemeriksaan selama di IRI.
2. Menginformasikan kepada keluarga dan pasien mengenai tindakan yang telah dilakukan
di IRI.
3. Menginformasikan kepada keluarga dan pasien mengenai kondisi penyakit saat ini dan
komplikasi yang menyertai.
4. Menginformasikan kepada keluarga dan pasien mengenai tindakan yang akan dilakukan
di tempat pasien akan dipindah.
5. Menginformasikan tentang pola diet dan batasan makanan yang boleh dan tidak boleh
dikonsumsi.
6. Mengajarkan untuk mengenal gejala syok dan KAD serta akibatnya dan menganjurkan
untuk segera melapor ke pelayanan terdekat jika ada tanda bahaya.
7. Mengajarkan bagaimana untuk mencegah hiperglikemi dan hipoglikemi dan infomasikan
gejala-gejala yang muncul dari keduanya.
D. RENCANA KEPERAWATAN
No Diagnosis Keperawatan Tujuan Dan Kriteria Hasil Intervensi
1. Risiko ketidakstabilan kadar gula darah Definisi: risiko variasi level gula darah dari rentang normal
Faktor risiko:
-
Kurangnya pengetahuan tentang manajemen DM-
Tingkat perkembangan-
Intake diet-
Monitoring gula darah yang tidak adekuat-
Kurangnya penerimaan terhadapdiagnosis (denial)-
Kurang komitmen untuk manajemen DM-
Kurangnya manajemen DM-
Manajemen medikasi-
Status kesehatan mental-
Tingkat aktivitas fisik-
Status kesehatan fisik-
Kehamilan-
Periode pertumbuhan yang cepat-
Stress-
Penambahan berat badan/penurunan berat badanData Subyektif :
-
Keluhan terkait tanda hipoglikemia: merasa mengantuk, bingung.-
Pengetahuan tentang manajemen gula darah: ………...-
StressKadar gula darah terkontrol
Setelah dilakukan asuhan keperawatan selama ... kadar gula darah pasien dapat dikontrol dengan kriteria hasil:
-
Kadar gula darah 70-300 mg/dl-
Makan sesuai jumlah kalori-
Episode hipoglikemi tidak terjadi-
HbA1C dan fructosemine dbnManajemen hipoglikemia
1. Identifikasi faktor risiko pasien mengalami hipoglikemi
2. Pertahankan akses intravena dan berikan dekstrose secara IV
3. Berikan glukagon, k/p
4. Pertahankan kepatenan jalan napas dan cegah terjadinya cedera
5. Rekomendasikan perubahan pengobatan untuk mencegah hipoglikemi (misal, pengurangan insulin saat NPO)
6. Instruksikan pada pasien dan keluarga tentang pencegahan, deteksi, dan penangannan hipoglikemi 7. Instruksikan pada pasien dan keluarga tentang penggunaan dan pemberian glukagon
8. Dorong monitoring kadar gula darah secara mandiri 9. Monitor kadar gula darah secara teratur
10. Monitor tanda dan gejala hipoglikemi (pucat, diaphoresis, takikardi, palpitasi, perasaan lapar, parasthesia, menggigil, ketidakmampuan
berkonsentrasi, konfusi, bicara tidak jelas, perilaku irasional atau tak terkontrol, pandangan kabur, somnolen, ketidakmampuan bangun dari tidur, atau kejang)
11. Kolaborasi pada dokter jika tanda hipoglikemi menetap atau memburuk
Manajemen hiperglikemia
1. Monitor kadar gula darah sesuai indikasi
2. Monitor tanda dan gejala hiperglikemia (poliuria, polidipsi, polifagi, kelemahan, letargi, malaise, pandangan kabur, sakit kepala)
Data Obyektif (hipoglikemia)
-
Kadar gula darah < 70 mg/dl-
Terlihat pucat, kulit lembab dandingin.
-
Takikardia, diaphoresis.-
Inkoordinasi.-
Intake diet yang disajikan: …porsi.-
Terapi actrapid dosis-
Medikasi kortikosteroid-
Aktivitas fisik: ………-
Tanda vital: ……….3. Monitor keton urin 4. Monitor kadar elektrolit
5. Monitor tekanan darah orthostastik dan nadi 6. Kelola pemberian insulin
7. Monitor status cairan 8. Monitor akses IV 9. Kelola terapi cairan
10. Konsul dokter jika ada tanda gejala hiperglikemia 11. Identifikasi penyebab hiperglikemia
12. Anjurkan pasien memonitor level gula darah secara mandiri
13. Fasilitasi ketaatan diet dan latihan
14. Ajarkan pada pasien dan keluarga tentang tanda gejala dan penanganan hiperglikemia
2 Defisit Volume cairan
Definisi: Penurunan cairan intravaskuler, interstisial, dan/atau intrasellular. Ini mengarah ke dehidrasi, kehilangan cairan dengan pengeluaran sodium
Batasan Karakteristik : - Kelemahan
- Haus
- Membran mukosa/kulit kering - Peningkatan denyut nadi, penurunan
tekanan darah, penurunan volume/tekanan nadi - Pengisian vena menurun - Perubahan status mental - Konsentrasi urine meningkat - Temperatur tubuh meningkat - Hematokrit meninggi
-
Kehilangan berat badan seketika (kecuali pada third spacing)Faktor-faktor yang berhubungan:
Keseimbangan cairan
Setelah dilakukan intervensi keperawatan selama …… keseimbangan cairan pasien membaik dengan kriteria hasil:
-
Tekanan darah dbn, Tidak ada hipotensi orthostatic-
Nadi perifer terukur,-
Keseimbangan intake dan output cairan dalam 24 jam,- BB pasien stabil - Hidrasi kulit baik
- Membran mukosa lembab - Keseimbangan elektrolit
-
Hematokrit dbn HidrasiSetelah dilakukan intervensi keperawatan selama …… hidrasi pasien membaik dengan kriteria hasil:
-
Tekanan darah, nadi, suhu tubuh dbn-
Tidak ada tanda tanda dehidrasi,Manajemen cairan
1. Timbang popok/pembalut jika diperlukan
2. Pertahankan catatan intake dan output yang akurat
3.
Monitor status hidrasi (kelembaban membran mukosa, nadi adekuat, tekanan darah orthostatik), k/p 4. Monitor tanda-tanda vital5. Monitor masukan makanan/cairan dan hitung intake kalori harian
6. Kolaborasikan pemberian cairan IV 7. Monitor status nutrisi
8. Berikan cairan IV pada suhu ruangan 9. Dorong masukan oral
10.
Berikan penggantian nasogatrik sesuai output 11. Dorong keluarga untuk membantu pasien makan 12. Tawarkan snack (jus buah, buah segar)13.
Kolaborasi dengan dokter jika terdapat tanda cairan berlebih muncul memburuk14. Atur kemungkinan tranfusi 15. Persiapan untuk tranfusi Manajemen hipovolemi
- Kegagalan mekanisme pengaturan elastisitas turgor kulit baik, membran mukosa lembab, tidak ada rasa haus yang berlebihan
Status nutrisi: intake makanan dan cairan Setelah dilakukan intervensi keperawatan selama ……. Status nutrisi: intake makanan dan cairan meningkat dengan kriteria hasil:
-
Mempertahankan intake makanan maupun minuman per oral/NGT2.
Pelihara akses IV3. Monitor tingkat Hb dan hematokrit
4.
Monitor tanda-tanda vital5.
Monitor respon pasien terhadap penambahan cairan6.
Monitor berat badan pasien7. Dorong pasien untuk menambah intake oral
8.
Monitor pemberian cairan IV dan monitor adanya tanda dan gejala kelebihan volume cairan9. Monitor adanya tanda gagal ginjal 3 Intoleransi aktivitas
Definisi: Suatu keadaan seorang individu yang tidak cukup mempunyai energi fisiologis atau psikologis untuk bertahan atau memenuhi kebutuhan atau aktivitas sehari-hari yang diinginkan.
Berhubungan dengan:
-
Tirah baring atau imobilisasi-
Kelemahan menyeluruh-
Ketidakseimbangan antara suplai oksigen dan kebutuhan- Gaya hidup monoton Data subyektif
-
Melaporkan secara verbal adanya kelelahan atau kelemahan.-
Adanya dispneu atau ketidaknyamanan saat beraktivitas.Data obyektif
-
Respon abnormal dari tekanan darah atau nadi terhadap aktifitas-
Perubahan EKG: aritmia, iskemiaKonservasi energi
Setelah dilakukan asuhan keperawatan selama ……... konservasi energi pasien meningkat, dengan kriteria hasil:
-
Istirahat dan aktifitas klien seimbang-
Klien mengetahui keterbatasanenerginya
-
Klien mengubah gaya hidup sesuai tingkat energi-
Klien memelihara nutrisi yang adekuat-
Persediaan energi klien cukup untukberaktifitas Toleransi aktifitas
Setelah dilakukan asuhan keperawatan selama ……... toleransi aktifitas pasien meningkat, dengan kriteria hasil:
-
Saturasi oksigen dalam batas normal/dalam respon aktifitas-
HR klien dalam kisaran : 0– 3 bln : 85 -200 x/mt3 bl-2 th : 100–190x/mt 2 th-10 th : 60-140 x/mt
-
RR klien dalam kisaran :Bayi 25-60x/mnt 1-4 tahun 20-30 x/mnt
Manajemen energi
1.
Instruksikan pada klien untuk mencatat tanda-tanda dan gejala kelelahan.2.
Ajarkan teknik dan manajemen aktifitas untuk mencegah kelelahan.3.
Jelaskan pada klien hubungan kelelahan dengan proses penyakit.4.
Dorong klien dan keluarga untuk mengekspresikan perasaannya.5.
Catat aktifitas yang dapat meningkatkan kelelahan.6.
Ajurkan klien untuk meningkatkan relaksasi (membaca, mendengarkan musik).7.
Tingkatkan pembatasan dengan bedrest.8.
Batasi stimulasi lingkungan untuk memfasilitasi relaksasi.9.
Monitor respon kardiorespirasi terhadap aktifitas (takikardi, disritmia, dispneau, diaforesis, pucat, tekanan hemodinamik, dan jumlah respirasi)10.
Monitor dan catat pola dan lama tidur.11.
Monitor lokasi ketidak nyamanan atau nyeri selama bergerak dan aktifitas.12.
Monitor intake nutrisi.5-14 tahun 14-25 x/mnt >14 tahun 11-24x/mnt
-
Tekanan darah dalam respon aktifitas-
Monitor irama EKG dalam batas normal-
Warna kulit dalam batas normal Perawatan diri: Aktivitas kehidupan sehari-hariSetelah dilakukan asuhan keperawatan selama ……... perawatan diri: aktivitas kehidupan sehari-hari pasien meningkat, dengan kriteria hasil:
-
Makan-
Berpakaian-
Eliminasi-
Mandi-
Hygiene-
Oral hygiene-
Berjalan-
Berpindah dengan kursi roda-
Kemampuan berpindah-
Memposisikan diriSkala 1-5 (kompromi penuh, sebagian besar, sedang, sedikit, tak bisa kompromi)
samping obat depresi.
14.
Kolaborasi dengan ahli gizi tentang cara meningkatkan intake makanan tinggi seratTerapi aktifitas
1.
Tentukan penyebab intoleransi aktifitas2.
Berikan periode istirahat saat beraktifitas3.
Pantau respon kerja kardiopulmonal sebelum dan setelah aktifitas4.
Minimalkan kerja kardiopulmonal5.
Tingkatkan aktifitas secara bertahap6.
Ubah posisi pasien secara perlahan dan monitor gejala intoleransi aktifitas7.
Ajarkan klien teknik mengontrol pernafasan saat aktifitas.8.
Monitor dan catat kemampuan untuk mentoleransi aktifitas9.
Monitor intake nutrisi untuk memastian kecukupan sumber energi10.
Kolaborasi dengan fisioterapis untuk peningkatan level aktifitasBantuan Perawatan Diri
1.
Bantu klien untuk mengidentifikasi aktivitas yang mampu dilakukan2.
Bantu memilih aktivitas konsisten yang sesuai dengan kemampuan fisik, psikologi dan sosial3.
Bantu mengidentifikasi dan mendapatkan sumber yang diperlukan untuk aktivitas yang diinginkan4.
Bantu untuk mendapatkan alat bantuan aktivitas seperti kursi roda, krek5.
Bantu untuk mengidentifikasi aktivitas yang disukai6.
Bantu klien untuk membuat jadwal latihan di waktu luang7.
Bantu pasien/keluarga untuk mengidentifikasi kekurangan dalam beraktivitas8.
Sediakan penguatan positif bagi yang aktif beraktivitas9.
Bantu pasien untuk mengembangkan motivasi diri dan penguatan10.
Monitor respon fisik, emosi, sosial dan spiritual4 Nausea
Definisi: Pengalaman yang tidak menyenangkan pada tenggorokan, epigastrium, dan sampai pada lambung, yang dapat atau tidak dapat menyebabkan muntah. Berhubungan dengan
-
Pengobatan: iritasi gaster, distensi gaster, obat kemoterapi, toksin-
Biofisika: gangguan biokimia (KAD,Uremia), nyeri jantung, tumor intraabdominal, penyakit
oesofagus/pankreas, iritasi gaster, distensi gaster, peningkatan TIK, nyeri, tumor terlokalisir, penyakit pankreas, toksin)
-
Situasional: nyeri, takut, cemas, bau dan rasa yang menyengat, stimulasi visual tak menyenangkan, faktor psikologis.Data subyektif
-
Hipersalivasi-
Penigkatan reflek menelan-
Menyatakan mual/sakit perut-
Rasa hambar di mulutLevel kenyamanan
Setelah dilakukan tindakan keperawatan selama …… tingkat kenyamanan pasien meningkat, dengan kriteri hasil:
-
Klien melaporkan sehat-
Klien menyatakan kepuasan pada kontrol gejala-
Menunjukkan kepuasan dengan kontrol nyeriStatus nutrisi: asupan makanan dan minuman
Setelah dilakukan tindakan keperawatan selama …….. status nutrisi: asupan makanan dan minuman pasien meningkat, dengan kriteri hasil:
-
Klien menunjukkan keadekuatan dalam asupan nutrisis oral asupan nutrisi melalui selang,asupan cairan, dan parenteralManajemen lingkungan: kenyamanan
1. Cegah yang tidak penting dan anjurkan pasien untuk beristirahat
2. Tentukan sumber ketidaknyamanan 3. Sediakan tempat tidur yang bersih
4. Posisikan pasien untuk memberikan kenyamanan Manajemen nutrisi
1. Kaji adanya alergi makanan
2. Tingkatkan konsumsi protein dan vitamin C 3. Berikan substansi gula
4. Yakinkan diet yang dimakan mengandung tinggi serat untuk mencegah konstipasi
5. Berikan informasi tentang kebutuhan nutrisi 6. Kaji kemampuan pasien mendapatkan nutrisi yang dibutuhkan
7. Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan nutrisi yang dibutuhkan pasien. 8. Anjurkan pasien makan makanan selagi hangat. 9. Anjurkan pasien menghindari bau-bauan menyengat.
Data obyektif
-
………5 Nyeri akut Definisi :
- Pengalaman emosional dan sensori yang tidak menyenangkan yang muncul dari kerusakan jaringan secara actual atau potensial atau menunjukkan adanya kerusakan
- Serangan mendadak atau perlahan dari intensitas ringan sampai berat yang dapat diantisipasi atau diprediksi, durasi nyeri kurang dari 6 bulan
Berhubungan dengan: - Agen injuri fisik - Agen injuri biologi - Agen injuri kimia - Agen injuri psikologis Data subyektif
- Laporan secara verbal Data obyektif
- Posisi untuk menahan nyeri - Tingkah laku berhati-hati
- Gangguan tidur (mata sayu, tampak capek, menyeringai)
- Perubahan otonomik dalam tonus otot (mungkin dalam rentang dari lemah ke kaku)
- Tingkah laku ekspresif (contoh: gelisah, merintih, menangis, waspada, iritabel, nafas panjang/berkeluh kesah
- Perubahan dalam nafsu makan/minum - Fokus menyempit (penurunan persepsi
waktu, penurunan interaksi dengan lingkungan)
Kontrol nyeri
Setelah dilakukan intervensi keperawatan selama …... klien dapat mengontrol nyeri dengan kriteria hasil:
- Klien mengenali faktor penyebab nyeri - Klien mengenali lamanya (onset) nyeri - Klien mampu menggunakan metode
nonfarmakologik untuk mengurangi nyeri - Klien menggunakan analgetik sesuai
kebutuhan
- Klien melaporkan nyeri terkontrol - Klien melaporkan skala nyeri berkurang - Klien melaporkan frekuensi nyeri
berkurang
Tingkat kenyamanan
Setelah dilakukan intervensi keperawatan selama …... kenyamanan klien meningkat dengan kriteria hasil:
- Ekspresi wajah, postur tubuh rilek - Klien melaporkan kenyamanan
- Klien mengekpresikan kepuasan dengan control nyeri
Manajemen nyeri
1. Lakukan pengkajian komprehensif terhadap nyeri (PQRST), observasi tanda nonverbal adanya ketidaknyamanan.
2. Gunakan teknik komunikasi terapeutik untuk mengetahui pengalaman nyeri
3. Kaji latar belakang budaya yang mempengaruhi respon nyeri.
4. Tentukan dampak nyeri terhadap kualitas hidup (ex: tidur, selera makan, aktivitas, kognisi, mood, dll) 5. Sediakan informasi tentang nyeri, misalnya penyebab, onset dan durasi nyeri, antisipasi ketidaknyamanan karena prosedur tertentu.
6. Kontrol faktor lingkungan yang dapat mempengaruhi respon klien terhadap ketidaknyamanan (ex: suhu ruang, kebisingan, cahaya).
7.
Ajarkan teknik nonfarmakologi (ex: biofeedback, TENS, hipnosis, relaksasi, guided imagery, terapi musik, distraksi, terapi bermain, terapi aktivitas,acupressure, aplikasi panas/dingin, dan massage/pijat).
8. Tingkatkan istirahat dan tidur.
9. Monitor kepuasan pasien dengan manajemen nyeri yang dilakukan.
10. Observasi reaksi nonverbal dari ketidaknyamanan. 11. Evaluasi pengalaman nyeri masa lampau.
12. Evaluasi efektivitas intervensi. 13. Kolaborasikan pemberian analgetik.
- Tingkah laku distraksi (aktivitas berulang) - Respon otonom (seperti diaforesis,
perubahan tekanan darah, perubahan nafas, nadi, dan dilatasi pupil)
6 Perfusi jaringan tak efektif : cerebral Definisi: Penurunan kadar oksigen sebagai akibat dari kegagalan dalam memelihara jaringan di tingkat kapiler.
Berhubungan dengan: - Gangguan afinitas Hb - Penurunan konsentrasi Hb - Keracunan enzim
- Ketidaksesuaian antara ventilasi dengan aliran darah
- Kerusakan transport O2
- Gangguan aliran darah - Hiperventilasi - Hipervolemi/Hipovolemi Data subyektif - Kesulitan menelan - …... Data obyektif
- Perubahan status mental (somnolen, apatis, soporus, disorientasi, delirium) - Perubahan perilaku
- Perubahan respon motorik - Perubahan reaksi pupil
- Kelemahan ekstremitas/paralisis - Abnormalitas bicara
Status neurologis
Setelah dilakukan asuhan keperawatan selama …...status neurologis pasien membaik dengan kriteria hasil:
- Fungsi neurologis (sadar)
- Fungsi neurologis: fungsi kontrol motor/sensori
- Tekanan intrakranial dbn - Komunikasi jelas
- Besar dan respon pupil normal - TTV dbn
- Tidak ada nyeri kepala Perfusi jaringan serebral efektif
Setelah dilakukan asuhan keperawatan selama …... perfusi jaringan cerebral pasien membaik dengan kriteria hasil:
- Fungsi neurologis (sadar) - Pupil seimbang dan reaktif
- Bebas dari aktivitas kejang, mual dan muntah, gelisah,
- Tidak mengalami nyeri kepala - Tidak ada pingsan
- TIK dalam batas normal - Tidak terjadi bising carotid
Peningkatan perfusi cerebral dan Monitoring TIK: 1. Pertahankan parameter hemodinamik dan tekanan perfusi cerebral
2. Hindari fleksi ekstrim leher atau pinggul/lutut 3. Pertahankan level PCO2 ≥ 25 mmHg
4. Berikan dan monitor efek diuretik dan kortikosteroid
5. Batasi stimulus
6. Berikan jarak pada tindakan keperawatan untuk meminimalkan TIK
7. Pertahankan hiperventilasi terkontrol 8. Monitor tanda perdarahan
9. Monitor status neurologik
10. Monitor TIK pasien dan respon neurologis terhadap aktivitas perawatan
11. Monitor status respirasi 12. Monitor intake dan output
13. Kolaborasi dengan dokter untuk menentukan optimal head of bed (0°, 15°, 30°) dengan leher pada
posisi netral
14. Kolaborasi pemberian medikasi nyeri sesuai program
15. Kolaborasi pemberian agen farmakologi untuk mempertahankan TIK dalam kisaran tertentu
16. Kolaborasi pemberian agen neurologik (ex: dosis rendah Mannitol, Dekstran dengan berat molekul rendah)
17. Kolaborasi pemberian medikasi untuk
meningkatkan perfusi cerebral dan neuroprotektor 18. Kolaborasi dengan dokter untuk penentuan parameter hemodinamik
7 Gangguan sensori persepsi: visual Definisi: Perubahan dalam jumlah dan pola dari stimulus yang diterima disertai dengan penurunan berlebih distorsi atau kerusakan respon beberapa stimulus.
Berhubungan dengan:
- Perubahan sensori persepsi.
- Stimulus lingkungan berlebih atau tidak mencukupi
- Stress psikologis.
- Perubahan penerimaan sensori, transmisi dan atau integrasi.
- Ketidakseimbangan biokimia penyebab distorsi sensori (ilusi, halusinasi)
-
Ketidakseimbangan elektrolit danbiokimia Data subyektif
- Gelisah.
- Melaporkan perubahan sensori akut. - Perubahan perilaku.
- Perubahan kemampuan pemecahan masalah.
- ……… Data obyektif
- Perubahan respon terhadap stimulus. - Disorientasi waktu, tempat, orang. - Distorsi visual.
Persepsi sensori: visual
Setelah dilakukan asuhan keperawatan selama ………. gangguan sensori persepsi: visual membaik dengan kriteria hasil:
- Klien mampu mempertahankan fungsi optimal indera
- Klien mampu membangun lingkungan yang aman
- Klien mampu berkomunikasi efektif - Klien mampu memenuhi kebutuhan
perawatan diri
-
Klien mampu menggunakan alat bantu penglihatan secara tepat.Mempertahankan fungsi optimal indera
1.
Simpan kacamata dan kontak lensa bersih dan berfungsi2.
Gunakan alat bantu tambahan3.
Tulis label obat dengan huruf besar4.
Ajarkan klien denagn pamflet tulisan besar dan kontras Membangun lingkungan yang aman1.
Ambulasi2.
Jangan tinggalkan klien sendiri di tempat asing3.
Sediakan bel4.
Objek penting letakkan dekat klien5.
Pasang side rail6.
Pindahkan barang berbahaya Mencapai perawatan diri1.
Jelaskan letak susunan makanan yang disajikan2.
Bantu klien dengan gangguan penglihatan ke kamar mandi3.
Beri kesempatan klien melakukan ADL sendiri8 Kerusakan Ventilasi Spontan
Definisi: Penurunan cadangan energi mengakibatkan ketidakmampuan individu untuk memelihara nafas yang adekuat untuk mendukung hidupnya.
Berhubungan dengan: - Kelelahan otot respiratori
-Status respiratori: ventilasi
Setelah dilakukan asuhan keperawatan selama ………. Status repiratori: ventilasi pasien membaik dengan kriteria hasil:
- Tidak ada kelelahan - RR dalam rentang normal - AGD dalam batas normal
- Gerakan dada dan irama nafas adekuat
Bantuan ventilasi
1. Pertahankan kepatenan jalan nafas pasien 2. Posisikan pasien untuk mengatasi sesak nafas 3. Bantu perubahan posisi dengan tepat
4. Posisikan pasien untuk memperingan nafas
5. Monitor efek perubahan posisi terhadap oksigenasi (AGD, SaO2, SvO2, tidal akhir CO2, A-aDO2)
Data subyektif
- Mengekspresikan perasaan peningkatan kebutuhan oksigen
Data obyektif - Dispnea
- Peningkatan laju metabolik
-
Peningkatan pCO2- Kegelisahan meningkat - Irama jantung meningkat - Tidal volume menurun
-
Penurunan pCO2- Penurunan kooperasi
-
Aprehensi/cemas-
Penurunan SaO2-
Peningkatan penggunaan otot bantu napasdan teratur
Fungsi otot pernafasan
Setelah dilakukan asuhan keperawatan selama ………. fungsi otot pernafasan pasien
membaik dengan kriteria hasil:
-
Tidak ada kelelahan otot pernafasan Vital signSetelah dilakukan asuhan keperawatan selama ………. Tanda-tanda vital pasien membaik dengan kriteria hasil:
- Tanda vital dalam batas normal
7. Gunakan teknik yang menyenangkan untuk menganjurkan anak kecil nafas dalam
8. Bantu dengan rangsangan spirometer
9. Auskultasi suara nafas, catat area yang mengalami penurunan ventilasi dan adanya suara tambahan
10. Monitor kelelahan otot pernafasan
11. Inisiasi dan pertahankan suplemen oksigen
12. Berikan medikasi nyeri untuk mencegah hipoventilasi 13. Ambulasikan pasien 2-3 kali sehari
14. Monitor status respirasi dan oksigenasi
15. Berikan obat-obatan untuk meningkatkan kepatenan jalan napas dan pertukaran gas.
16. Ajarkan teknik-teknis bernafas 17. Inisiasi resusitasi
9 Disfungsi Respon Penyapihan Ventilatori Definisi: Ketidakmampuan untuk mengatur tingkat terendah dari dukungan ventilator mekanik yang mengganggu dan memperpanjang proses penyapihan.
Berhubungan dengan: Psikologi
- Pasien merasakan tidak nyaman dalam kemampuan penyapihan
- Tak berdaya
- Cemas: berat, sedang
- Kurang pengetahuan mengenai proses penyapihan, peran pasien
- Putus asa - Takut
- Penurunan motivasi - Penurunan harga diri
- Kepercayaan terhadap perawat tidak mencukupi
Status respiratori: ventilasi
Setelah dilakukan asuhan keperawatan selama ………. Status repiratori: ventilasi pasien membaik dengan kriteria hasil:
- Tidak ada kelelahan - RR dalam rentang normal - AGD dalam batas normal
-
Gerakan dada dan irama nafas adekuat dan teraturPenyapihan ventilasi mekanik
1. Posisikan pasien untuk penggunaan terbaik otot-otot ventilasi dan untuk mengoptimalkan pengembangan diafragma.
2. Lakukan fisioterapi dada.
3. Lakukan penghisapan jalan nafas
4. Berikan obat-obatan untuk meningkatkan kepatenan jalan napas dan pertukaran gas.
5. Gunakan tehnik relaksasi
6. Cegah pemberian sedasi selama proses penyapihan. 7. Informasikan pasien bahwa akan ada perubahan energi dalam bernafas setelah dilakukan penyapihan. 8. Monitor shunt, kapsitas vital, dan FEV untuk mengetahui kesiapan penyapihan ventilasi berdasarkan protokol yang ada.
9. Monitor keoptimalan status cairan dan elektrolit. 10. Monitor tanda-tanda kelelahan otot-otot pernapasan.
Situasional
- Masalah atau episodik kebutuhan energi tak terkontrol
- Riwayat usaha penyapihan multipel tak berhasil
-
Lingkungan yang kurang baik (berisik, lingkungan aktif, kejadian negatif di ruangan, rasio perawat-pasien kurang, tidak ada perawat ahli, staf perawat tidak bersahabat)-
Riwayat ketergantungan ventilator lebih dari 4 hari-1minggu- Selang dalam menurunkan dukungan ventilator tidak sesuai
-
Dukungan sosial tidak adekuat Fisiologis- Nutrisi tidak adekuat - Gangguan pola tidur - Nyeri tidak terkontrol
- Bersihan jalan napas tidak efektif Data subyektif
-
Mengekspresikan perasaan peningkatan kebutuhan oksigenData obyektif Berat
- AGD memburuk dari batas normal
-
Peningkatan frekuensi napas signifikandari batas normal
-
Peningkatan tekanan darah dari batas normal (20 mmHg)-
Pernapasan abdominal paradox - Agitasi-
Peningkatan nadi dari batas normal-
Suara napas tambahan, terdengar adanya11. Konsultasikan dengan profesi kesehatan yang lain mengenai metode penyapihan yang tepat. 12. Lakukan penyapihan pada waktu yang tepat, pada saat pasien memiliki energi yang baik dan setelah istirahat.
sekresi di jalan napas - Sianosis
-
Penurunan tingkat kesadaran-
Penggunaan otot bantu pernapasansecara total
-
Napas dangkal, gasping-
Diaphoresis hebat-
Napas dengan ventilator tak terkoordinasiModerat
-
Peningkatan perlahan tekanan darah dari batas normal (<20 mmHg)-
Peningkatan frekuensi napas dalam batas normal (<5x/menit)-
Peningkatan perlahan nadi dari batas normal (<20/menit)-
Pucat, sedikit sianosis-
Penggunaan otot bantu pernapasan-
Tak dapat merespon instruksi-
Tidak mampu bekerja sama - Cemas-
Perubahan warna-
Penurunan masukan udara ketika auskultasi- Diaphoresis
-
Mata melebar, mata tampak lebar-
Berhati-hati terhadap aktivitas Ringan- Hangat - Gelisah
- Peningkatan perlahan frekuensi napas dari batas normal
- Meragukan kemungkinan malfungsi mesin
- Peningkatan konsentrasi dalam bernapas
10 PK : Hipokalemia Setelah dilakukan tindakan keperawatan, perawat akan menangani atau mengurangi episode ketidakseimbangan elektrolit, dengan kriteria hasil:
- Tidak ada tanda-tanda hipokalemia
- Pemeriksaan EKG normal, tidak ada ST elevasi atau Q patologi
- Tanda-tanda vital dbn
- Nilai laboratorium terkait normal
1. Pantau tanda – tanda hipokalemia (reflek tendon dalam hilang atau menurun, kelemahan atau paralisis flaksid, hipoventilasi, perubahan tingkat kesadaran, poliuria, hipotensi, ileus paralitik, perubahan EKG: ada gelombang U, gelombang T datar/menurun, ketidakseimbangan irama, dan interval QT memanjang, mual muntah, anoreksia.
2. Dorong klien meningkatkan masukan makanan kaya kalium
3. Pantau TTV
4. Pantau hasil laboratorium
5. Jika pengobatan kalium diberikan secara parenteral (dengan diencerkan), pada dewasa tidak boleh lebih dari 20 mEq/jam. Pantau kadar kalium serum selama terapi dan pantau bagian tubuh tempat insersi infus terhadap infiltrasi karena kalium sangat tajam terhadap jaringan. 11 PK : Hiponatremia Setelah dilakukan tindakan keperawatan,
perawat akan menangani atau mengurangi episode ketidakseimbangan elektrolit, dengan kriteria hasil:
- Tidak ada tanda-tanda hiponatremia - Tanda-tanda vital dbn
- Nilai laboratorium terkait normal
1. Pantau tanda dan gejala hiponatremia (letargi sampai koma, sakit kepala, kelemahan, nyeri abdomen, otot - otot kedutan atau kejang, mual, muntah, mual, diare. 2. Kolaborasi pemberian cairan NaCl secara IV dan jangan
diteruskan dengan pemberian diuretik. 3. Pantau TTV
4. Pantau hasil laboratorium 5. Pantau masukan nutrisi dan BB 12 PK : Asidosis metabolik Setelah dilakukan tindakan keperawatan,
perawat akan menangani atau mengurangi episode asidosis dengan kriteria hasil:
- Tidak ada tanda-tanda asidosis metabolik - Tanda-tanda vital dbn
- Nilai laboratorium (AGD, elektrolit) terkait normal
1. Pantau tanda dan gejala asidosis metabolik a. pernafasan cepat dan lambat
b. sakit kepala c. mual dan muntah
d. bikarbonat plasma dan pH arteri darah rendah e. perubahan tingkah laku, mengantuk
f. kalsium serum meningkat g. klorida serum meningkat
h.
penurunan HCO32. Berikan terapi penggantian cairan secara IV sesuai program, tergantung penyebab dasarnya.
3. Kaji tanda dan gejala hipokalsemia, hipokalemia, dan alkalosis setelah asidosisnya terkoreksi
4. Lakukan koreksi pada setiap gangguan ketidakseimbangan elektrolit sesuai dengan program dokter