BAB II
TINJAUAN PUSTAKA 2.1 Polycystic Ovary Syndrome
Polycystic ovary syndrome (PCOS) atau Sindroma Ovarium Polikistik (SOPK) adalah kelainan endokrin yang sangat umum terjadi pada wanita dalam masa reproduksi. Walaupun begitu, sindrom ini paling banyak diperdebatkan dan menimbulkan pendapat-pendapat yang kontroversial dalam bidang Ginekologi Endokrinologi dan Reproduksi. Belum ada definisi PCOS yang dapat diterima secara internasional, dan kriteria untuk mendiagnosanya harus dibakukan terlebih dahulu. Kesulitan ini menggambarkan adanya karakteristik interna tertentu pada sindrom ini. Dalam kenyataan, gejala-gejala sindrom ini juga beragam dan sangat bervariasi. Lagi pula, penemuan laboratorium dan radiologi sering dijumpai dalam batas normal sehingga menimbulkan kesulitan dalam menentukan suatu batasan yang dapat diterima secara umum untuk pemakaian dalam praktek klinik.3 Dalam bentuk klasiknya, PCOS digambarkan dengan adanya anovulasi kronik (80%), menses yang irregular (80%) dan hiperandrogen yang dapat disertai dengan hirsutism (60%), acne (30%), seborrhea dan obesiti (40%).
Gambaran klinik dan patologi dari ovarium polikistik atau mikropolikistik pertama kali di deskripsikan oleh Antonio Vallisneri pada tahun 1721. Tetapi sindrom ini sendiri di perkenalkan jauh setelah itu oleh Stein dan Leventhal pada tahun 1935 berdasarkan observasi mereka terhadap gejala-gejala yang terdiri dari amenorrhea, hirsutism dan obesiti pada wanita yang ovarium nya membesar dengan kista folikel yang banyak dan penebalan fibrotik dari tunica albuginea dan cortical stroma.Dalam kenyataan bahwa gambaran ovarium polikistik juga banyak terdapat pada wanita yang sama sekali normal dan tidak ada kelainan fenotipe ovarium dan/atau endokrin.8 Singkatnya, sangatlah mudah dilihat mengapa jarang adanya konsensus tentang kriteria yang dapat digunakan untuk mendiagnosa PCOS.
2.1.1 Definisi
Definisi yang paling dapat diterima secara internasional pada saat ini seperti yang diadopsi pada tahun 2003 oleh European Society for Human Reproduction dan Embryology and the American Society for Reproductive Medicine, yang dikenal dengan ESHRE/ASRM Rotterdam consensus.2 Dalam konsensus ini diperlukan adanya dua dari tiga kriteria diagnosa yaitu :
a) Oligo/anovulation
b) Gejala hiperandrogen baik secara klinik maupun biokimia
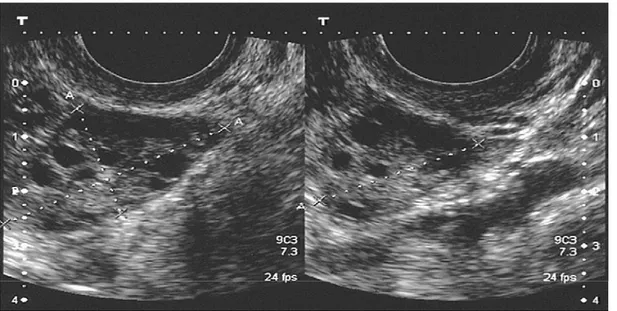
c) Adanya gambaran morfologi ovarium yang polikistik dengan USG (12 atau lebih folikel-folikel dengan ukuran diameter antara 2-9 mm dan/atau peningkatan volume ovarium (>10 ml).
Selain kriteria di atas, etiologi lain seperti Cushing Syndrome, androgen producing tumours dan Congenital adrenal hyperplasia harus di singkirkan.
- Oligo/anovulation : ovulasi yang terjadi kurang dari satu kali dalam 35 hari.
- Hiperandrogenism : tanda-tanda klinik yang meliputi hirsutism, acne, alopecia (male-pattern balding) dan virilisasi yang nyata. Indikator biokimia meliputi meningkatnya konsentrasi total testosterone dan androstendione dan meningkatnya free androgen index yang diukur dengan membandingkan total testosterone dan sex hormone binding globulin (SHBG). Akan tetapi, pengukuran petanda biokimia untuk hiperandrogenism sering memberikan hasil yang tidak konsisten, hal ini disebabkan oleh pemakaian berbagai metode yang berbeda.
- Ovarium polikistik : adanya 12 atau lebih folikel dalam salah satu ovarium dengan ukuran diameter 2-9 mm dan/atau meningkatnya volume ovarium (>10 ml).
Menurut kriteria Rotterdam diagnostic ini, kebanyakan wanita dengan PCOS dapat didiagnosa tanpa memerlukan pemeriksaan laboratorium.
Gambar 1. Pengukuran diameter tiga dimensi dari ovarium untuk menghitung volume
2.1.2 Prevalensi
PCOS adalah kelainan endokrin wanita yang paling sering dijumpai, yang melibatkan 5-10% dari wanita dalam masa reproduksi. Walaupun ovarium polikistik dapat ditemukan dalam 20% populasi wanita, hal ini tidak harus menimbulkan gejala klinik seperti PCOS, akan tetapi dalam perjalanannya akan menimbulkan gejala klinik bila diprovokasi oleh kenaikan berat badan atau resisten terhadap insulin. PCOS berkaitan dengan 75% dari seluruh kelainan anovulasi yang menyebabkan infertility, 90% dari wanita dengan oligomenorrhoea, lebih dari 90% dengan hirsutism dan lebih dari 80% dengan acne yang persisten.8,9
2.1.3 Etiologi
Etiologi PCOS sampai saat ini masih belum diketahui. Akan tetapi adanya peningkatan fakta yang melibatkan faktor genetik. Sindroma ini di kelompokan dalam keluarga, dan rerata prevalensi nya dalam first-degree relative adalah 5 sampai 6 kali lebih tinggi dari pada populasi secara umum.10 Walaupun kebanyakan kasus ditransmisikan secara genetik, akan tetapi faktor lingkungan juga dapat terlibat karena PCOS juga dapat didapatkan dengan adanya eksposur terhadap androgen yang berlebihan pada saat tertentu dalam masa fertil. Pada masa ini terdapat peningkatan penemuan tentang hipotesa etiologi yaitu adanya eksposur terhadap androgen yang berlebihan pada fetus wanita didalam kandungan dapat menyebabkan PCOS.11 Walaupun sumber dari kelebihan androgen in utero tidak diketahui, percobaan pada hewan percobaan menunjukan bahwa eksposur pada fetus terhadap kelebihan androgen menunjukan manifestasi PCOS pada fetus betina.11
Yen dkk mengajukan hipotesa klasik yang di dasarkan atas dua konsep besar yaitu hiperandrogenism dan resistensi terhadap insulin. Hormon androgen ini mengalami aromatisasi di jaringan perifer menjadi estrogen, menyebabkan ketidakseimbangan sekresi luteinizing hormone (LH) dan follicle stimulating hormone (FSH) pada tingkat pituitary yang menyebabkan hipersekresi endogenous LH. LH ini sangat kuat menstimulasi produksi androgen didalam ovarium. Insulin seperti juga LH menstimulasi langsung biosintesis hormon steroid di ovarium, terutama androgen ovarium. Lebih lanjut, insulin menyebabkan menurunnya produksi sex hormone binding globulin (SHBG) di dalam hati, yang menyebabkan meningkatnya kadar androgen bebas. Dengan demikian kedua jalur diatas akan menstimulasi theca sel dari ovarium sehingga terjadi peningkatan produksi androgen dari
ovarium yang menyebabkan terganggunya folliculogenesis, kelainan siklus haid dan oligo/anovulation kronik.8
2.1.4 Gambaran Klinik
PCOS adalah sindroma yang sangat beragam dalam hal gejala klinik maupun manifestasi laboratorium. Sementara dasar dari kelainan ini terletak pada ovarium, ekspresi klinik dan beratnya gejala tergantung pada faktor diluar ovarium seperti obesitas, resisten terhadap insulin dan konsentrasi luteinizing hormone (LH). Kombinasi dari berbagai gejala dapat dijumpai, dari hirsutism yang ringan dengan ovulasi yang regular dan ovarium polikistik sampai dengan gejala yang lengkap dari sindroma Stein-Leventhal yaitu amenorrhoea, hirsutism, acne, infertility dan obesitas. Demikian juga dengan terjadi pada hasil laboratorium biokimia. Hampir 50% dari kasus akan didapatkan peningkatan konsentrasi LH (terutama pada yang berat badan normal), dan hanya lebih kurang 30% yang didapatkan peningkatan total testosterone pada pemeriksaan sesaat.12
2.1.5 Patofisiologi
Terdapat 4 kelainan utama yang terlibat dalam patofisiologi dari PCOS,9 yaitu : 1. Morfologi ovarium yang abnormal
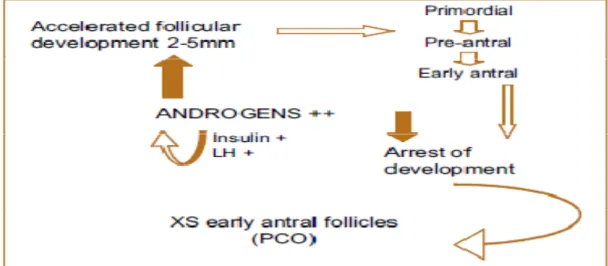
Lebih kurang enam sampai delapan kali lebih banyak folikel pre-antral dan small antral pada ovarium polikistik dibandingkan dengan ovarium normal.12 Folikel ini tertahan pertumbuhannya pada ukuran 2-9 mm, mempunyai rerata atresia yang lambat dan sensitive terhadap FSH eksogen. Hampir selalu terdapat pembesaran volume stroma yang menyebabkan volume total dari ovarium > 10 cc. Penyebab kelainan dari morfologi ini diduga disebabkan oleh adanya androgen yang berlebihan. Androgen merangsang pertumbuhan folikel primer sampai dengan stadium folikel pre-antral dan small antral, dan proses ini dipercepat dengan adanya androgen yang berlebihan dibandingkan dengan ovarium yang normal. Faktor lain yang ditemukan pada PCOS yang ikut berpengaruh pada morfologi ovarium adalah kelebihan beberapa faktor yang menghambat kerja dari FSH endogen (seperti follistatin, epidermal growth factor dll), kelebihan factor anti-apoptotic (BCL-2) yang dapat memperlambat turnover dari folikel yang terhambat ini. Kombinasi dari faktor-faktor tersebut yang menyebabkan morfologi ovarium yang karakteristik pada ovarium polikistik.
Gambar 2. Kunci utama dari produksi androgen yang berlebihan pada polycystic ovary
(Dikutip dari Homburg R)
2. Produksi androgen ovarium yang berlebihan
Produksi androgen ovarium yang berlebihan adalah penyebab utama dari PCOS. Hampir semua mekanisme enzymatic pada PCOS yang merangsang produksi androgen meningkat. Peningkatan insulin dan LH, baik secara sendirian ataupun kombinasi akan meningkatkan produksi androgen. Adanya single gene dengan kode cytochrome P450c17a, enzym ini memediasi aktifitas 17a-hydroxylase dan 17-20-desmolase pada tingkat ovarium.
Gambar 3. Mekanisme dari produksi androgen yang berlebihan pada polycystic ovary
3. Hiperinsulinemia
Hiperinsulinemia yang disebabkan oleh resistensi insulin terjadi pada lebih kurang 80% wanita dengan PCOS dan obesitas sentral, dan juga pada lebih kurang 30-40% wanita dengan PCOS yang berbadan kurus.13 Hal ini disebabkan oleh kelainan pada post-receptor yang berefek pada transport glukosa, dan ini adalah kelainan yang unik pada wanita dengan PCOS.13 Resistensi insulin secara bermakna di eksaserbasi oleh obesitas, dan merupakan faktor utama dalam patogenesa anovulasi dan hyperandrogenism. Kelainan fungsi dari sel beta pancreas juga ditemukan pada PCOS.
Gambar 4. Peranan hperinsulinemia dalam patogenesa anovulasi dan hperandrogenisme
(Dikutip dari Homburg R)
4. Kadar serum LH yang berlebihan
Kadar serum LH yang berlebihan dapat diditeksi pada sample darah pada satu kali pemeriksaan dalam lebih kurang 40-50% wanita dengan PCOS. Tingginya kadar LH lebih banyak terdapat pada wanita dengan berat badan yang kurus dibandingkan dengan yang obesitas. Walaupun kadar serum FSH dalam batas normal, tetapi didapatkan penghambatan intrinsic pada kerja FSH. Kadar prolactin pun mungkin sedikit meningkat.
2.2 Resistensi Insulin
Pada tahun 1921, Achard dan Thiers pertama kali melaporkan suatu hubungan patofisiologi antara hyperandrogenism dan metabolisme insulin dalam deskripsi mereka pada ”diabetes des femmes ả barbe” (diabetes pada wanita yang berjanggut). Selanjutnya pada tahun 1976, Kahn dkk mendeskripsikan virilisasi yang signifikan pada gadis-gadis muda dengan resistensi insulin berat, hal ini mengarahkan pada suatu eksplorasi lebih lanjut tentang sekresi insulin pada wanita dengan hiperandrogen.14
Resistensi insulin didefinisikan sebagai penurunan kemampuan insulin untuk menstimulasi pemasukan glukosa kedalam jaringan target, atau berkurangnya respon glukosa pada pemberian sejumlah insulin sebagai respon kompensasi terhadap resistensi jaringan target maka terjadilah hiperinsulinemia. Beberapa mekanisme telah di usulkan untuk menjelaskan resistensi insulin, termasuk resistensi jaringan perifer target, penurunan pembersihan di hepar, atau peningkatan sensitivitas pankreas. Penelitian dengan menggunakan teknik euglycemic clamp mengindikasikan bahwa wanita hyperandrogenic dengan hiperinsuliemia mempunyai resistensi insulin perifer dan penurunan rerata pembersihan insulin yang disebabkan oleh penurunan ekstraksi insulin di hepar.15
Resistensi insulin perifer pada PCOS adalah bersifat unik disebabkan kelainan diluar aktifasi dari receptor kinase, yang disebut sebagai penurunan tyrosine autophosphorylation dari reseptor insulin.16 Serine residue phosphorylation yang berlebihan pada reseptor insulin menurunkan transmisi signal, dan hal ini telah diusulkan untuk menjelaskan juga hyperandrogenism oleh serine phosphorylation pada saat yang bersamaan dari enzyme P450c17 pada kelenjar adrenal dan ovarium, yang mana dapat meningkatkan aktifitas 17,20-lyse dan produksi androgen. Resistensi insulin mungkin dapat dihubung-sebabkan pada aktifitas yang lebih dari cytochrome P450c17, yang merupakan enzyme kunci utama pada biosintesa androgen di ovarium dan kelenjar adrenal.17 Insulin sendiri, bekerja melalui reseptornya, memperlihatkan suatu rangsangan biosintesa androgen pada ovariun dan kelenjar adrenal, meningkatkan produksi luteinizing hormone (LH)-induced androgen oleh sel theca sehingga menyebabkan hiperandrogenemia.18 Perbaikan hiperinsuliemia secara dramatik akan menurunkan sirkulasi androgen pada kadar yang normal. Hiperinsulinemia mungkin juga meningkatkan regulasi reseptor insulin-like growth factor-I (IGF-I), yang merupakan suatu stimulator yang kuat dari sintesa LH-induced androgen, dan meningkatkan bioavailability dari IGF-I yang disebabkan oleh supresi pada produksi IGF-binding protein I
oleh hati. Sebagai tambahan, insulin mungkin meningkatkan potensi respon dari steroidogenesis kelenjar adrenal pada adrenocorticotropic hormone (ACTH), dan meningkatkan ekspresi dari hyperandrogenism oleh efek inhibisinya pada produksi sex hormone binding globulin (SHBG) hepar, sehingga meningkatkan bioavailbility dari androgen.18
Gambar 5. Potensial mekanisme dari resistensi insulin pada polycystic ovary syndrome
(Dikutip dari Ben-Haroush A)
Walaupun banyak penelitian mengindikasikan bahwa androgen dapat menginduksi hiperinsuliemia, tetapi banyak kenyataan yang mendukung bahwa hiperinsulimemia adalah faktor primer yang menyebabkan hyperandrogenism. Keduanya wanita yang kurus ataupun obesitas dengan PCOS mungkin mempunyai resistensi insulin.18 Wanita PCOS yang kurus mempunyai bentuk resistensi insulin intrinsic yang masih sulit untuk dimengerti, dan wanita yang obesitas mungkin mempunyai bentuk ini sebagai tambahan pada resistensi insulin yang disebabkan oleh kelebihan berat badan. Penemuan klinik yang menunjukan adanya resistensi insulin dan hiperinsulinemia termasuk body mass index (BMI) > 27 kg/m2, waist to hip ration > 0.85, waist > 100 cm, acanthosis nigricans, dan beberapa achrochordons (skin tags)19. Akan tetapi, menurut American Diabetes Association Consensus Conference,20 belum ada metode
yang sesuai untuk menentukan resistensi insulin dalam praktek klinikal. Tidak ada satu pun pemeriksaan, seperti fasting insulin, glucose, atau glucose-to-insulin ratio, yang menunjukan kegunaannya dalam memprediksi respon ovulasi pada obat-obat insulin-sensitizing. Walaupun fasting glucose-to-insulin ratio (<4,5) berkorelasi dengan sensitivitas insulin seperti yang ditentukan oleh insulin-glucose clamp, hal ini tidak pernah di uji cobakan sebagai prediktor dari respon pada pengobatan dengan insulin-sensitizing.21
2.2.1 Mekanisme Resistensi Insulin pada PCOS
Insulin terikat pada transmembrane reseptor insulin, mengaktivasi beberapa kegiatan termasuk tyrosine autophosphorylation dari reseptor insulin, yang mengaktivasi reseptor dan selanjutnya phosphorylation dari intermediary proteins (seperti insulin receptor substrate 1),22 hal ini sebaliknya akan mengaktivasi mobilisasi dari glucose transporter proteins dan pengambilan glukosa ke dalam sel.23 Penelitian pada wanita dengan PCOS memperlihatkan bahwa reseptor insulin nya normal dan tidak ditemukan mutasi genetic. Dalam respon terhadap stimulasi insulin, adipocytes dari wanita dengan PCOS juga mempunyai insulin binding yang normal. Akan tetapi kegiatan seperti aktivasi glucose transporter proteins dan pengambilan glukosa ke dalam sel ditemukan menurun, dan hal ini menunjukan adanya kelainan pada tingkat postreceptor. Dunaif23 dan Dunaif dkk24 menemukan bahwa lebih kurang separuh dari wanita PCOS dengan obesitas mempunyai kelainan pada autophosphorylation dari reseptor insulin. Pada wanita ini reseptor insulin yang belum terstimulasi sudah mempunyai phosphorylation yang signifikan, sehingga tidak terjadi phosphorylation ketika insulin terikat pada reseptornya. Terdapat kemungkinan bahwa dasar phosphorylation yang tidak terstimulasi ini terjadi pada serine residues dan terjadi penurunan tyrosine phosphorylation yang normal.
2.2.2 Hiperinsulinemik Resistensi Insulin dan PCOS
Perjalanan pengobatan PCOS berawal dari observasi bahwa hampir semua wanita dengan PCOS menderita resistensi insulin dan dengan kompensasi hiperinsuliemia (hyperinsulinemic insulin resistance), dan dari bukti nyata menyimpulkan bahwa peningkatan kadar insulin dalam sirkulasi menghambat terjadinya ovulasi. Beberapa penelitian telah menyimpulkan patogenesa dari peranan hiperinsulinemia terhadap penghambatan ovulasi pada PCOS. Pada wanita PCOS dengan obesitas telah dibuktikan bahwa beratnya obesitas (begitu juga hiperinsulinemia) berkorelsi langsung dengan kegagalan ovulasi dalam respon terhadap clomiphene, atau memerlukan beberapa kali dan peningkatan dosis clomiphene yang
progresif.25 Dengan demikian pada wanita PCOS dengan obesitas, usaha untuk menurunkan berat badan dengan diet dan olah raga dapat memperbaiki ovulasi.26 Hal ini dengan sangat yakin di dokumentasikan dalam penelitian oleh Norman dkk, yang menyatakan bahwa modifikasi gaya hidup yang dapat meningkatkan sensitivitas insulin juga memberikan hasil dalam perbaikan ovulasi dan infertility pada wanita PCOS yang obesitas.26 Yang perlu dicatat, walaupun peningkatan sensitivitas insulin tidak disertai oleh penurunan berat badan, tetapi terdapat perbaikan ovulasi, hal ini yang membuktikan bahwa kunci utama pada PCOS adalah pada resistensi insulin dari pada berat badan absolute. Sangatlah masuk akal untuk merekomendasikan modifikasi gaya hidup, termasuk diet dan olah raga untuk penurunan berat badan sebagai pengobatan lini pertama untuk semua wanita obesitas dengan PCOS. Akan tetapi, sangat disayangkan bahwa dalam kenyataannya banyak wanita obesitas dengan PCOS di Amerika Serikat tidak menurunkan berat badannya, dan bila terdapat masalah fertilitas, mereka mengharapkan untuk tidak menunda konsepsi walaupun untuk waktu yang singkat untuk modifikasi gaya hidup. Lebih lagi, antara 10-30% dari wanita PCOS adalah berbadan kurus, dan penurunan berat badan bukanlah opsi yang baik untuk wanita ini. Untuk alasan ini, beberapa peneliti mengeksplorasi pemakaian obat insulin sensitizing untuk memperbaiki sensitivitas insulin perifer dan menurunkan kadar insulin plasma pada PCOS. Dalam penelitian ini ditemukan bahwa obat ini efektif dalam memperbaiki siklus menstruasi, ovulasi dan infertility pada wanita dengan PCOS
2.2.3 Hiperinsulinemia dan Induksi Ovulasi
Fulghesu dkk27 mengevaluasi pengaruh kadar insulin terhadap respons ovarium pada induksi ovulasi dengan follicle-stimulating hormone (FSH) pada 34 wanita dengan PCOS. Mereka menyimpulkan bahwa pasien dengan hyperinsulinemic mempunyai resiko lebih tinggi untuk terjadi ovarian hyperstimulation syndrome (OHSS) dibandingkan dengan pasien yang normoinsulinemic. Dale dkkmengevalusi korelasi antara metabolisme insulin dan luaran dari stimulasi gonadotropin pada 42 pasien PCOS yang infertil yang resisten terhadap clomiphene citrate (CC). Mereka menemukan 17 pasien dengan resistensi insulin memerlukan penggunaan dosis gonadotropins yang lebih tinggi dan lebih lama untuk mencapai pematangan folikel. Pada kelompok ini, 35% dari siklusnya dibatalkan disebabkan oleh respons multifollikel dibandingkan dengan hanya 2.5% pada kelompok yang tidak ada resistensi insulin. Lebih lagi, walaupun rerata ovulasi pada siklus yang komplit adalah sama pada kedua kelompok, rerata konsepsi secara signifikan lebih tinggi pada wanita yang tidak ada resistensi insulin. Hiperinsulinemia dan obesitas berhubungan secara langsung dengan
kegagalan induksi ovulasi dengan CC, atau memerlukan dosis CC yang lebih tinggi dan berulang. Sehingga, wanita dengan PCOS dan resistensi insulin yang berat lebih cenderung untuk gagal dalam respons terhadap CC.28 BMI (Body Mass Index) adalah faktor penentu mayor pada resistensi insulin dan hiperinsulinemia. Resistensi insulin jarang terjadi pada wanita dengan BMI < 22 kg/m2, sering pada wanita dengan BMI > 27 kg/m2 dan hampir selalu terjadi pada wanita dengan BMI > 30 kg/m.26,29 Pada wanita yang obesitas, penurunan berat badan dapat menurunkan androgen, LH dan kadar insulin dalam sirkulasi, sehingga dapat menginduksi ovulasi dan juga memperbaiki rerata kehamilan.29 Kesulitan wanita yang obesitas untuk menurunkan berat badan, ditambah dengan kenyataan bahwa 10-30% wanita dengan PCOS adalah kurus, hal ini yang mendorong pemakaian obat insulin-sensitizing untuk memperbaiki sensitivitas insulin perifer dan menurunkan kadar plasma insulin.29
2.3 Metformin
Metformin (1,1-dimethylbiguanide hydrochloride) adalah obat golongan biguanide yang dipergunakan sebagai anti hiperglikemik oral pada penderita diabetes mellitus tipe 2. Kerja utamanya adalah menghambat produksi glukosa dari hepar, selain itu metformin juga menghambatan pengambilan glukosa dari saluran pencernaan dan meningkatkan sensitifitas insulin di jaringan perifer. Metformin juga menpunyai efek anti lipolitik, menurunkan konsentrasi asam lemak bebas dalam sirkulasi darah sehingga menyebabkan menurunnya gluconeogenesis.30 Metformin mengaktifkan adenosine monophosphate (AMP)-activated protein kinase pathway (AMPK) baik secara in vitro maupun in vivo3 sehingga menyebabkan penurunan produksi glukosa dan meningkatkan oksidasi asam lemak di dalam sel-sel hepar (hepatocytes), otot-otot dan di dalam jaringan ovarium31
Metformin direkomendasikan didalam International Guidelines sebagai terapi utama untuk diabetes mellitus tipe 2 karena mempunyai profil yang baik dalam pengontrolan metabolisme glukosa. Akan tetapi sampai saat ini belum ditemukan regimen dosis yang tetap sehingga dianjurkan untuk disesuaikan secara individu dengan dasar efektifitas dan toleransi dan tidak melebihi dosis maksimal yang direkomendasikan yaitu 2250 mg untuk dewasa dan 2000 mg untuk anak-anak dalam sehari. Untuk menghindari efek samping dan meningkatkan toleransi, pemberian metformin dianjurkan dimulai dari dosis yang kecil kemudian ditingkatkan secara bertahap sampai mencapai dosis yang sesuai.
2.3.1 Metformin dan PCOS
Velazquez dkk32 pertama kali melaporkan penggunaan metformin sebagai obat untuk PCOS, dan hasilnya membuktikan bahwa metformin memperbaiki sensitivitas insulin, menurunkan kadar serum LH, total dan free testosterone dan menyebabkan peningkatan kadar serum FSH dan SHBG pada wanita obesitas dengan PCOS. Genazzani dkk33 memperlihatkan adanya modifikasi yang signifikan pada sekresi spontan LH dan perbaikan fungsi reproductive axis setelah pemakaian metformin pada wanita PCOS yang tidak obesitas.
Kolodziejczyk dkk34 mengobati 39 wanita dengan PCOS dan hiperinsulinemia puasa dengan metformin, menemukan penurunan yang signifikan pada insulin puasa dan total testosterone dan juga meningkatkan SHBG sehingga menurunkan free testosterone index. Sebagai tambahan, juga ditemukan penurunan yang signifikan pada mean BMI, waist-to-hip ratio, hirsutism, acne dan juga memperbaiki siklus menstruasi. Tetapi tidak terdapat perubahan pada kadar LH atau LH-to-FSH ratio. Penurunan testosterone dan free index nya yang paling tinggi terjadi pada pasien dengan hiperandrogenemia yang berat.
Peranan metformin dalam memperbaiki induksi ovulasi pada wanita penderita PCOS melalui beberapa cara meliputi menurunkan kadar insulin, merubah efek insulin pada ovarium dalam pembentukan androgen, proliferasi sel-sel theca dan pertumbuhan endometrium. Dan juga melalui efek langsung pada penghambatan gluconeogenesis di ovarium sehingga menurunkan produksi androgen di ovarium.35 Attia dkk membuktikan adanya penghambatan pada produksi androgen pada sel theca manusia. Yang juga penting, kerja metformin tidak menyebabkan peningkatan sekresi insulin, sehingga tidak terjadi hipoglikemia. Dalam beberapa penelitian juga dijumpai kemungkinan penurunan berat badan dengan pemakaian metformin jangka panjang dan hal ini merupakan suatu keuntungan bagi PCOS.36,37
2.3.2 Ovulasi Spontan setelah Pengobatan dengan Metformin
Vrbikova dkk38 dalam suatu penelitian pada 24 pasien PCOS dengan menggunakan metformin selama 6 bulan memperlihatkan perbaikan yang signifikan pada siklus menstruasi pada 58% pasien. Baysal dkk39 melakukan penelitian pada 50 wanita PCOS dengan pemberian metformin selama 12 bulan menemukan penurunan mean BMI secara signifikan dan perbaikan siklus menstruasi pada 60% kasus. Fleming dkk40 melakukan suatu penelitian double blind placebo-controlled dengan penilaian secara seksama pada aktivitas ovarium untuk mengevaluasi efek metformin pada pasien PCOS, ternyata pada kelompok yang
diberikan metformin mempunyai rerata siklus ovulasi yang lebih tinggi dibandingkan kelompok placebo, dan secara signifikan lebih pendek waktu yang diperlukan untuk mendapat ovulasi yang pertama, begitu juga terdapat penurunan berat badan yang signifikan. Glueck dkk41 dalam penelitian terhadap 43 wanita amenorrheic dengan PCOS melaporkan bahwa pemberian metformin dapat mengembalikan siklus menses yang normal pada 91% kasus. Penelitian pada remaja belasan tahun, Glueck dkk42 mendeskripsikan pengalaman pemberian kombinasi metformin dengan diet tinggi protein rendah karbohidrat, setelah 6 bulan semua pasien dalam kelompok ini mempunyai kadar gula darah puasa dan glycohemoglobin yang normal, 91% mempunyai siklus menses yang normal.
2.3.3 Metformin dan Induksi Ovulasi dengan Clomiphene Citrate (CC)
Walaupun CC merupakan obat utama untuk induksi ovulasi pada PCOS, wanita obesitas dengan PCOS sering kurang respons terhadap CC. Hal ini mungkin disebabkan oleh resistensi insulin dan bersamaan dengan hiperinsulinemia. Wanita obesitas dengan PCOS sering memerlukan peningkatan dosis yang progresif dan juga pemberian yang berulang dari CC untuk mencapai keberhasilan induksi ovulasi, dan juga dosis CC berkorelasi secara langsung dengan derajat obesitasnya. Metformin telah diuji pada wanita yang kurang respons terhadap CC. Pada suatu Cochrane review43 yang menganalisa beberapa penelitian terhadap kombinasi antara metformin dan CC pada PCOS menyimpulkan secara keseluruhan terjadi ovulasi pada 76% wanita yang menggunakan metformin dan CC dibandingkan dengan 42% yang hanya menggunakan CC. Dan yang penting adalah terdapat peningkatan rerata kehamilan secara signifikan yaitu 4.4-fold pada kelompok metformin dan CC dibandingkan dengan CC saja.
Dalam suatu penelitian prospektif pada wanita obesitas dengan PCOS, Nestler dkk membandingkan metformin dan placebo selama pemberian dalam 35 hari. Bila tidak terjadi ovulasi, diberikan lagi CC bersamaan dengan metformin atau placebo. Ternyata dalam penelitian tersebut, terdapat perbaikan OGTT pada 19 dari 21 wanita (90%) di kelompok metformin dan hanya 2 dari 25 wanita (8%) di kelompok placebo. Secara keseluruhan, ovulasi spontan ataupun yang respons terhadap CC terjadi pada 31 dari 35 wanita (89%) yang diberikan pengobatan dengan metformin dibandingkan dengan hanya 3 dari 26 wanita (12%) yang diberikan placebo.
Dalam suatu meta-analysis, kombinasi antara metformin dan CC secara signifikan memperbaiki rerata ovulasi dan kehamilan (OR 4.39 dan 2.67) apabila dibandingkan dengan pemakaian CC saja. Hasil ini menyimpulkan bahwa pemberian kombinasi (metformin dan CC) adalah pengobatan yang menjadi pilihan pada wanita PCOS dengan resistensi CC. Dengan kata lain, wanita yang gagal untuk ovulasi dengan CC mungkin akan mendapat manfaat bila ditambahkan dengan metformin.
Walaupun penyebab resistensi ovulasi terhadap CC belum jelas diketahui, dapat di hipotesakan bahwa pemberian metformin dapat memperbaiki induksi ovulasi pada wanita yang resisten terhadap CC dikarenakan oleh perbaikan pada androgens, gonadotropins dan insulin, melalui mekanisme yang tidak didapatkan dengan pemberian CC saja. Sangatlah masuk akal diduga bahwa wanita dengan CC resistance yang mendapat metformin menunjukan peningkatan respons terhadap CC disebabkan oleh suatu pengaruh di dalam microenvironment dari folikel yang disebabkan oleh pengaruh metformin terhadap insulin dan insulin growth factor (IGF)-I didalam sel granulosa. Tosca dkk melaporkan bahwa didalam sel granulosa sapi, metformin menurunkan steroidogenesis dan mitogen-activated protein kinase (MAPK)3/MAPK1 phosphorylation melalui aktifasi AMPK. Pada suatu penelitian yang dilakukan oleh Vandermolen dkk, terdapat perbaikan yang signifikan pada rerata ovulasi dan kehamilan pada wanita PCOS dengan CC resistance yang diberi pengobatan dengan metformin saja. Peneliti lain juga memperlihatkan perbaikan rerata ovulasi dan kehamilan pada CC resistance yang diberi pengobatan dengan kombinasi metformin dan CC dibandingkan dengan placebo dan CC. Kemampuan metformin untuk mengembalikan respons terhadap CC pada wanita obesitas dengan PCOS, dan juga rendahnya rerata terjadinya multiple pregnancy dan ovarian hyperstimulation syndrome (OHSS) adalah merupakan keuntungan tambahan dari pengobatan dengan metformin pada pasien dengan CC resistance.
2.4 Dosis dan Jangka Waktu Pemberian Metformin pada PCOS
Dosis dan jangka waktu yang optimal untuk pemberian metformin pada penderita PCOS dengan insulin resisten sampai sekarang belum ditemukan suatu konsensus. Beberapa peneliti memberi pengobatan 4 sampai 8 minggu dengan dosis 500 mg tiga kali sehari sebagai pengobatan awal sebelum diberikan CC32,36, tetapi banyak pasien yang merasa tidak nyaman dan sering menemukan efek samping dengan pemberian 4 sampai 8 minggu tersebut, sehingga banyak yang tidak melanjutkan pengobatan. Untuk mempersingkat waktu dan
meningkatkan kepatuhan dalam pengobatan, banyak peneliti mencoba pemberian metformin yang lebih singkat. Hwu dkk36 memberikan metformin dengan dosis 500 mg tiga kali sehari untuk 12 hari sebelum dimulai pengobatan dengan CC. Pada penelitian tersebut ovulasi ditemukan pada 42.5% dibandingkan hanya 12.5% pada kelompok kontrol. Khorram dkk44 memberikan metformin 500 mg tiga kali sehari dimulai dari hari pertama withdrawal bleeding (setelah pemberian medroxy-progesterone acetate 10 mg perhari selama 10 hari) dan pemberian CC pada hari ke lima sampai hari ke sembilan. Pada penelitian tersebut ditemukan 44% dan 31% dibandingkan hanya 6.7% dan 0% pada kelompok kontrol yang ovulasi dan keberhasilan untuk hamil.
2.5 Efek Samping Metformin
Metformin standar yang digunakan adalah metformin IR yang mana mempunyai kekurangan dalam hal harus diberikan dalam dua atau tiga kali sehari dan mempunyai resiko untuk merangsang terjadinya efek samping terutama pada saluran pencernaan sehingga menimbulkan masalah dalam pencapaian dosis yang optimal dan mengurangi kepatuhan penderita terhadap pengobatan.45
Banyak cara yang digunakan untuk mengatasi efek samping ini seperti dimulai dari dosis yang kecil dan kemudian menaikan dosis obat secara bertahap, mengurangkan frekuensi pemberian dengan pemakaian dosis yang lebih tinggi.
American Diabetes Association (ADA) dan European Society for the study of Diabetes (EASD) dalam suatu konsensus bersama juga menyatakan adanya kesulitan dalam pemberian metformin IR yang disebabkan oleh pemberian yang memerlukan beberapa kali dan efek samping yang ditimbulkan sehingga dapat mengurangi kepatuhan pasien terhadap pengobatan. Selain menganjurkan pemberian dengan cara tersebut diatas, dalam konsensus itu juga dianjurkan untuk pemakaian metformin XR yang dapat diberikan satu kali sehari dengan efek samping yang lebih minimal sehingga dapat meningkatkan kepatuhan pasien terhadap pengobatan.45
2.6 Metformin XR (Extended Released)
Metformin yang biasa digunakan adalah metformin bentuk konvensional yaitu Immediate-release (IR) metformin dengan pemberian oral 2 sampai 3 kali sehari. Selain pemberian yang
harus beberapa kali, metformin IR juga menimbulkan efek samping yang dapat menyebabkan diberhentikannya pengobatan dengan metformin.
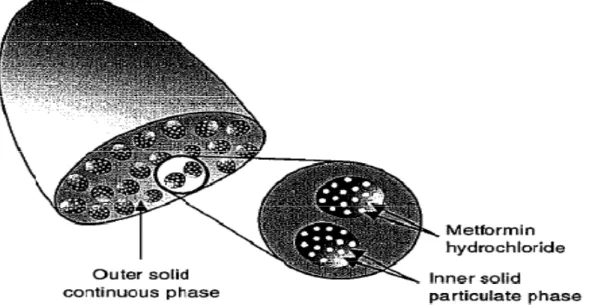
Untuk mengantisipasi hal tersebut, Peter Timmins dkk7 pada tahun 2002 memperkenalkan suatu bentuk controlled-release delivery system (GelShield Diffusion System) yang dipakai pada formula XR dari metformin. Sistem ini menggunakan pendekatan dua fase yang heterogen yang terdiri dari suatu inner solid particulate phase dan outer solid continuous phase. Inner solid particulate phase berisi granula tersendiri dari metformin-associated XR polymer, sedangkan outer solid continuous phase terdiri dari XR polymer yang berbeda yang tidak mengandung metformin, dimana granula atau partikel dari inner phase tersebar didalamnya.
Setelah pemberian metformin XR, polymer dari outer solid phase akan mengalami hidrasi dan menyebabkan perubahan tablet menjadi suatu gel-like mass. Perubahan bentuk ini dapat membantu secara sementara untuk mencegah transit dari tablet melalui pylorus (bila diberikan bersama makanan), sehingga secara efektif memperpanjang masa penempatan didalam lambung.
Gambar 6. Metformin Extended Release
(Dikutip dari Timmins P)
Setelah pelepasan dari inner solid particulate phase, metformin tersebar melalui outer phase dan siap untuk diserap. Rerata pelepasan dari metformin XR secara signifikan lebih lambat
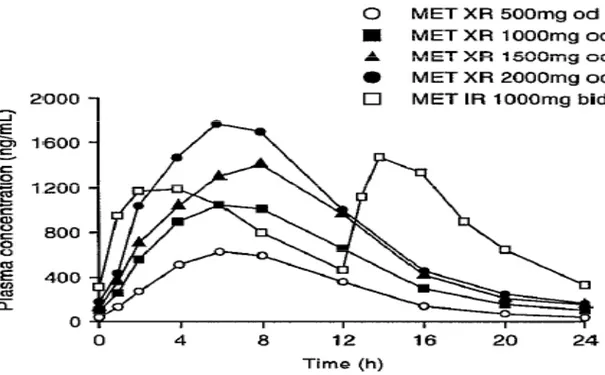
dibandingkan dengan metformin IR, hal ini dibuktikan secara in vitro dimana metformin IR melepaskan 90 % kandungan obatnya dalam waktu 30 menit sedangkan metformin XR melepaskannya dalam waktu lebih dari 10 jam. Karakter ini mengindikasikan suatu kontrol yang baik dari pelepasan obat metformin XR sehingga merendahkan potensial dari penumpukan obat. Bila diberikan bersamaan dengan makan malam, GelShield Diffusion System dari metformin XR berkerja seirama dengan fisiologi yang normal dari pengosongan saluran pencernaan yang lambat pada malam hari yang menghasilkan suatu perpanjangan masa penyerapan dari metformin sehingga dapat diberikan dengan dosis satu kali sehari. Penyerapan metformin IR didalam saluran pencernaan dibatasi oleh permeabilitasnya sehingga secara eksklusif penyerapan hanya terjadi didalam saluran pencernaan bagian atas. Sehingga diperlukan pemberian beberapa kali sehari untuk mencapai dosis yang efektif. Setelah pemberian metformin IR, kadar puncak dalam plasma (cmax) akan dicapai dalam 2 sampai 3 jam (tmax) sedangkan pada metformin XR kadar puncak tersebut dicapai dalam 7 jam. Akan tetapi hal ini tidak mengurangi penyerapan metformin XR seperti yang ditunjukan dalam AUC yang sebanding dengan metformin IR.
Gambar 7. Rerata kadar plasma berbanding waktu pada pemberian metformin IR dan metformin XR
Davidson J dkk46 dalam suatu penelitian membandingkan toleransi saluran pencernaan terhadap metformin XR dan metformin IR, ternyata dalam penelitian tersebut metformin XR menimbulkan efek samping terhadap saluran pencernaan lebih sedikit dibandingkan dengan metformin IR. Hal ini mendukung penggunaan metformin XR sebagai pengganti metformin IR. Dalam suatu review, Jabbour S dkk47 menemukan pemakaian metformin XR memberikan pengontrolan glikemik sama atau lebih baik dibandingkan dengan metformin IR dengan efek samping yang lebih kecil. Walaupun dengan dosis kecil 500 mg sehari, metformin XR masih efektif dalam memperbaiki resistensi insulin dan hiperinsulinemia.