TINJAUAN PUSTAKA
A. KEHAMILAN
1. Definisi Kehamilan
Menurut Federasi Obstetri Ginokologi Internasional, kehamilan
didefinisikan sebagai fertilisasi atau penyatuan dari spermatozoa dan
ovum yang dilanjutkan dengan nidasi atau implantasi (Prawirohardjo,
2010; h 139).
Kehamilan adalah merupakan suatu proses merantai yang
berkesinambungan dan terdiri dari ovulasi pelepasan sel telur, migrasi
spermatozoa dan ovum, konsepsi dan pertumbuhan zigot, nidasi
(implantasi) pada uterus, pembentukan plasenta, dan tumbuh kembang
hasil konsepsi sampai aterm (Manuaba, dkk, 2010; h 75).
Kesimpulan yang dapat ditarik dari dua pengertian diatas, Kehamilan
adalah hasil konsepsi dengan bertemunya sel sperma dan ovum, terjadi
fertilisasi (pembuahan), dan implantasi hingga terbentuk janin serta
mengalami pertumbuhan dan perkembangan.
2. Proses Kehamilan
Proses kehamilan merupakan matarantai yang berkesinambung dan
terdiri dari ovulasi, migrasi spermatozoa dan ovum, konsepsi dan
pertumbuhan zigot, nidasi (implantasi) pada uterus, pembentukan
plasenta, dan tumbuh, kembang basil konsepsi sampai aterm. (Manuaba,
a. OvuIasi
Ovulasi adalah proses pelepasan ovum yang dipengaruhi oleh
sistem hormonal yang kompleks. Selama masa subur yang
berlangsung 20 sampai 35 tahun, hanya 420 buah ovum yang dapat
mengikuti proses pematangan dan terjadi ovulasi. Dengan pengaruh
LH yang semakin besar dan fluktuasi yang mendadak, terjadi proses
pelepasan ovum yang disebut ovulasi. (Manuaba, dkk, 2010; h 75)
b. Spermatozoa
Sebagian besar spermatozoa mengalami kematian dan hanya
beberapa ratus yang dapat mencapai tuba fallopi. Spermatozoa yang
masuk ke dalam alat genitalia wanita dapat hidup selama tiga hari,
sehingga cukup waktu untuk mengadakan konsepsi. (Manuaba, dkk,
2010; h 76-77)
c. Konsepsi
Pertemuan inti ovum dengan inti spermatozoa disebut konsepsi
atau fertilisasi dan membentuk zigot. Ovum yang dilepaskan dalam
proses ovulasi. Konsepsi terjadi pada pars ampularis tuba. Ovum siap
dibuahi setelah 12 jam dan hidup selama 48 jam. Kedua inti ovum
dan inti spermatozoa bertemu dengan membentuk zigot.
(Manuaba,dkk, 2010; h 77-79)
d. Proses Nidasi atau Implantasi
Setelah pertemuan kedua inti ovum dan spermatozoa, terbentuk
zigot yang dalam beberapa jam telah mampu membelah dirinya
menjadi dua dan seterusnya. Nidasi atau implantasi terjadi pada hari
ke-6 sampai 7 setelah konsepsi. Pada saat tertanamnya blastula ke
Hartman. (Manuaba, dkk, 2010; h 79&82)
e. Pembentukan Plasenta
Sel trofoblas menghancurkan endometrium sampai terjadi
pembentukan plasenta yang berasal dari primer vili korealis. Ruangan
amnion dengan cepat mendekati korion sehingga jaringan yang
terdapat di antara amnion dan embrio padat dan berkembang menjadi
tali pusat. (Manuaba, dkk, 2010; h 82-85)
3. Diagnosa Kehamilan
Adapun penegakkan diagnosis kehamilan yang dapat dilakukan bidan
yaitu dengan melakukan salah satu pemeriksaan, baik tanda awal
kehamilan, pemeriksaan hormonal sederhana dan atau pemeriksaan
penunjang. (Irianti, dkk, 2014; h 205)
a. Usia Kehamilan
Lama kehamilan berlangsung sampai persalinan aterm adalah sekitar
280 sampai 300 hari dengan perhitungan sebagai berikut:
1) Usia kehamilan sampai 28 minggu dengan berat janin 1000 gram
bila berakhir disebut keguguran.
2) Usia kehamilan 29 sampai 36 minggu bila terjadi persalinan
disebut prematuritas.
3) Usia kehamilan 37 sampai 42 minggu disebut aterm.
4) Usia kehamilan melebihi 42 minggu disebut kehamilan lewat
waktu atau postdatism (serotinus). (Manuaba, dkk, 2010, h 107)
b. Triwulan Kehamilan
Kehamilan dibagi menjadi tiga triwulan, yaitu triwulan pertama (0
sampai 12 minggu), triwulan kedua (13 sampai 28 minggu), dan
kehamilan ditetapkan dengan melakukan penilaian terhadap
beberapa tanda dan gejala kehamilan. (Manuaba, dkk, 2010; h 107)
c. Tanda Dugaan Kehamilan
Berikut ini adalah tanda-tanda dugaan adanya kehamilan.
1) Amenorea (terlambat datang bulan). Konsepsi dan nidasi
menyebabkan tidak terjadi pernbentukan folikel de Graaf dan
ovulasi. Dengan mengetahui hari pertama haid terakhir dengan
perhitungan rumus Naegle, dapat ditentukan perkiraan persalinan.
2) Mual dan muntah (emesis). Pengaruh estrogen dan progesteron
menyebabkan pengeluaran asam lambung yang berlebihan. Mual
dan muntah terutama pada pagi hari disebut morning sickness.
Dalam batas yang fisiologis, keadaan ini dapat diatasi. Akibat
mual dan muntah, nafsu makan berkurang.
3) Ngidam. Wanita hamil sering menginginkan makanan tertentu,
keinginan yang demikian disebut ngidam.
4) Sinkope atau pingsan. Terjadinya gangguan sirkulasi ke daerah kepala (sentral) menyebabkan iskemia susunan saraf pusat dan
menimbulkan sinkop atau pingsan. Keadaan ini menghilang
setelah usia kehamilan 16 minggu.
5) Payudara tegang. Pengaruh estrogen-progestron, payudara
bertambah besar dan tegang. Ujung saraf tertekan menyebabkan
rasa sakit terutama pada hamil pertama.
6) Sering miksi.
7) Konstipasi atau obstipasi. pengaruh progesteron menyebabkan
kesulitan untuk buang air besar.
(kloasma gravidarum), pada dinding perut (striae lividae, striae
nigra, linea alba makin hitam), dan sekitar payudara
(hiperpigmentasi areola mamae, putting susu makin menonjol,
kelenjar Montgomery menonjol, pembuluh darah menifes sekitar
payudara).
9) Epulis. Hipertrofi gusi yang disebut epulis, dapat terjadi bila hamil. 10) Varises atau penampakan pembuluh darah vena. Karena
pengaruh dari estrogen dan progestron. Penampakan pembuluh
darah itu terjadi di sekitar genitalia eksterna, kaki dan betis, dan
payudara. Penampakan pembuluh darah ini dapat menghilang
setelah persalinan. (Manuaba, dkk, 2010; h 107-108)
d. TandaTidak Pasti Kehamilan
Tanda tidak pasti kehamilan dapat ditentukan oleh:
1) Rahim membesar, sesuai dengan tuanya hamil.
2) Pada pemeriksaan dalam, dijumpai tanda Hegar, tanda
Chadwicks, tanda Piscaseck, kontraksi Braxton Hicks, dan teraba
ballottement.
3) Pemeriksaan tes biologis kehamilan positif. Tetapi sebagian
kemungkinan positif palsu. (Manuaba, dkk, 2010; h 108)
e. TandaPasti Kehamilan
Tanda pasti kehamilan dapat ditentukan melalui:
1) Gerakan janin dalam rahim.
2) Terlihat/ teraba gerakan janin dan teraba bagian-bagian janin.
3) Denyut jantung janin. Didengar dengan stetoskop Laenec, alat
kardiotokografi, alat Doppler. Dilihat dengan ultrasonografi.
ultrasonografi. (Manuaba, dkk, 2010; h 109)
4. Perubahan Fisiologis pada Kehamilan
Plasenta dalam perkembangannya megeluarkan hormon
somatomamotropin, estrogen, dan progestron yang menyebabkan perubahan pada bagian-bagian tubuh di bawah ini :
a. Uterus
Rahim atau uterus yang semula besarnya sejempol atau beratnya
30 gram akan mengalami hipertrofi dan hiperplasia, sehingga menjadi
seberat 1000 gram saat akhir kehamilan. Perubahan pada isthmus
uteri (rahim) menyebabkan isthmus menjadi lebih panjang dan lunak
sehingga pada pemeriksaan dalam seolah-olah kedua jari dapat
saling sentuh. Perlunakan isthmus disebut tanda Hegar.
Sebagai gambaran dapat dikemukakan sebagai berikut:
1) Pada usia kehamilan 16 minggu, kavum uteri seluruhnya diisi oleh
amnion. Tinggi rahim adalah setengah dari jarak simfisis dan
pusat. Plasenta telah terbentuk seluruhnya.
2) Pada usia kehamilan 20 minggu, fundus rahim terletak dua jari di
bawah pusat sedangkan pada usia 24 minggu tepat di tepi atas
pusat.
3) Pada usia kehamilan 28 minggu, tinggi fundus uteri sekitar 3 jari di
atas pusat atau sepertiga jarak antara pusat dan prosesus
xifoideus.
4) Pada usia kehamilan 32 minggu, tinggi fundus uteri adalah
setengah jarak prosesus xifoideus dan pusat.
5) Pada usia kehamilan 36 minggu tinggi fundus uteri sekitar satu jari
atas panggul.
6) Pada usia kehamilan 40 minggu fundus uteri turun setinggi tiga
jari di bawah prosesus xifoideus, oleh karena saat ini kepala janin
telah masuk pintu atas panggul. (Manuaba, dkk, 2010, h 87-88)
Panjang fundus uteri pada usia kehamilan 28 minggu
adalah 25 cm, pada usia kehamilan 32 minggu panjangnya 27 cm,
dan umur hamil 36 minggu, panjangnya 30 cm. Regangan dinding
rahim karena besarnya pertumbuhan dan perkembangan janin
menyebabkan isthmus uteri makin tertarik ke atas dan menipis di
segmen bawah rahim (SBR). Pertumbuhan rahim ternyata tidak
sama ke semua arah. Bentuk rahim yang tidak sama disebut
tanda Piskaseck. Perubahan konsentrasi hormonal yang memengaruhi rahim, yaitu estrogen dan progestron menyebabkan
progestron mengalami penurunan dan menimbulkan kontraksi
rahim yang disebut Braxton Hicks.
kontraksi Braxton Hicks, tidak dirasakan nyeri dan terjadi
bersamaan di rahim. Kontraksi Braxton Hicks akan berlanjut
menjadi kontraksi untuk persalinan. (Manuaba, dkk, 2010; h
Tabel 2.1 Pertumbuhan dan Perkembangan Janin
Usia kehamilan Panjang janin Ciri khas
Organogenesis
4 minggu 7,5-10 mm Rudimenter: hidung, telinga, dan mata
8 minggu 2,5 cm Kepala fleksi ke dada
Hidung, kuping dan jari terbentuk 12 minggu 9 cm Kuping lebih jelas
Kelopak mata terbentuk Genitalia eksterna terbentuk
Usia fetus
16 minggu 16-18 cm Genital jelas terbentuk Kulit merah tipis
Uterus telah penuh, desidua parietalis dan kapsularis
20 minggu 25 cm Kulit tebal dengan rambut lanugo 24 minggu 30-32 cm Kelopak mata jelas, alis &n bulu
tampak Kulit kepala tumbuh balk
Pusat penulangan pada tibia proksimal
Sumber : Manuaba, dkk, 2010; h 89
b. Vagina
Vagina dan vulva mengalami peningkatan pembuluh darah karena
pengaruh estrogen sehingga tampak makin berwarna merah dan
kebiru-biruan (tanda Chadwicks). (Manuaba, dkk, 2010; h 92)
c. Ovarium
Dengan terjadinya kehamilan, indung telur yang mengandung korpus
luteum gravidarum akan meneruskan fungsinya sampai terbentuknya
plasenta yang sempurna pada usia 16 minggu. Kejadian ini tidak
korionik gonadotropin yang mirip dengan hormon luteotropik hipofisis anterior. (Manuaba, dkk, 2010; h 88)
d. Payudara
Payudara mengalami pertumbuhan dan perkembangan sebagai
persiapan memberikan ASI pada saat laktasi. Fungsi hormon
mempersiapkan payudara untuk pemberian ASI sebagai berikut :
1) Estrogen, berfungsi menimbulkan penimbunan lemak dan air
serta garam sehingga payudara tampak makin membesar.
2) Progesteron, berfungsi mempersiapkan asinus sehingga dapat
berfungsi dan meningkatkan jumlah sel asirms.
3) Somatomamotrofin, berfungsi sebagai penimbunan lemak di sekitar alveolus payudara dan merangsang pengeluaran
kolostrum pada kehamilan. (Manuaba, dkk, 2010; h 88)
Penampilan payudara pada ibu hamil : payudara menjadi lebih
besar, areola payudara makin hiperpigmentasi-hitam, glandula
Montgomery makin tampak, puting susu makin menonjol.
1) Pengeluaran ASI belum berlangsung karena proloktin belum
berfungsi, karena hambatan dari PH (prolactine inhibiting hormone), untuk rnengeluarkan ASI.
2) Setelah persalinan, hambatan prolaktin tidak ada sehingga
pembuatan ASI dapat berlangsung. (Manuaba, dkk, 2010; h 93)
e. Sirkulasi Darah Ibu
Peredaran darah ibu dipengaruhi beberapa faktor, antara lain :
Meningkatnya kebutuhan sirkulasi darah sehingga dapat memenuhi
kebutuhan perkembangan dan pertumbuhan janin dalam rahim.
Akibat dari faktor tersebut dijumpai beberapa perubahan :
1) Sistem peredaran darah. Sel darah merah makin meningkat
jumlahnya untuk dapat mengimbangi pertumbuhan janin dalam
rahim.
2) Sistem respirasi. Pada kehamilan, terjadi desakan diafragma
karena dorongan rahim yang membesar pada usia kehamilan 32
minggu. (Manuaba, dkk, 2010; h 93)
3) Sistem pencernaan. Oleh karena pengaruh estrogen, pengeluaran asam Iambung meningkat dan dapat menyebabkan: pengeluaran
air liur berlebihan (hipersalivasi), daerah lambung terasa panas,
terjadi mual dan sakit/pusing kepala, emesis gravidarum,
hiperemesis gravidarum dan obstipasi. (Manuaba, dkk, 2010; h
93-94)
4) Traktus urinarius. Karena pengaruh desakan hamil muda dan turunnya kepala bayi pada hamil tua, terjadi gangguan miksi
dalam bentuk sering berkemih. (Manuaba, dkk, 2010; h 94)
5) Perubahan pada kulit. Hiperpigmentasi ini terjadi pada striae
gravidarum livide atau alba, areola mamae, papilla mamae, linea
nigra, pipi (kloasma gravidarum). (Manuaba, dkk, 2010, h 94)
6) Metabolisme. Dengan terjadinya kehamilan, metabolisme tubuh mengalami perubahan yang mendasar, di mana kebutuhan nutrisi
makin tinggi untuk pertumbuhan janin dan persiapan memberikan
Tabel 2.2 Pertambahan berat badan pada kehamilan
f. Plasenta dan Air Ketuban
Plasenta merupakan akar janin untuk mengisap nutrisi dari ibu
dalam bentuk 02, asam amino, vitamin, mineral, dan zat lainnya ke
janin dan membuang sisa metabolisme janin dan CO2. Plasenta
berbentuk bundar dengan ukuran 15 cm x 20 cm dengan tebal 2,5
sampai 3 cm dan berat plasenta 500 g. Plasenta terbentuk sempurna
pada minggu ke-16. Peredaran darah 300 cc setiap menit pada usia
kehamilan 20 minggu, 600 cc setiap menit pada usia kehamilan 40
minggu. (Manuaba, dkk, 2010; h 94-96)
1) Fungsi plasenta : Sebagai alat nutritif untuk mendapatkan bahan
yang diperlukan untuk pertumbuhan dan perkembangan janin.
Penyaluran bahan nutrisi dari ibu ke janin dengan jalan:
a) Sebagai alat pembuangan sisa metabolisme.
b) Sebagai alat pernapasan di mana janin mengambil O2 dan
membuang CO2.
c) Menghasilkan hormon pertumbuhan dan persiapan pemberian
ASI.
d) Sebagai alat penyalur antibodi ke tubuh janin. Janin
mempunyai kekebalan pasif sampai usia 4 bulan dan
e) Sebagai barier atau filter. Sel trofoblas cukup kuat untuk
bertindak sebagai barier terhadap beberapa bakteria atau
virus dihalangi masuk melalui plasenta. (Manuaba, dkk, 2010;
h 97)
2) Likuor amnii : Jumlah likuor amnii (air ketuban) sekitar 1000 ml sampai 1500 ml pada kehamilan aterm. Likuor amnii terdiri dari
2,3% bahan organik (protein, vernik kaseosa, rambut lanugo, zat
lemak, lesitin, dan spingomielin) dan 97% sampai 98% bahan anorganik (air, garam yang larut dalam air). Peredaran cairan
ketuban sekitar 500 cc/jam atau sekitar 1% yang ditelan bayi dan
dikeluarkan sebagai urine. (Manuaba, dkk, 2010; h 98). Fungsi air
ketuban :
a. Saat kehamilan berlangsung : memberikan kesempatan
berkembangnya janin, menyebarkan tekanan bila terjadi
trauma langsung, sebagai penyangga terhadap panas dan
dingin, menghindari trauma langsung terhadap janin.
b. Saat in partu : menyebarkan kekuatan His sehingga serviks
dapat membuka, membersihkan jalan lahir, sebagai pelicin
saat persalinan:
5. Tanda – tanda Bahaya Kehamilan
a) Keluhan Kehamilan pada Trimester I :
a) Mual Muntah atau dalam bahasa medis disebut emesis
gravidarum atau morning sickness merupakan suatu keadaan
mual yang terkadang disertai muntah (Frekuensi kurang dari 5
b) Hipersalivasi. Air liur berlebihan adalah peningkatan sekresi air
liur yang berlebihan (1-2 L/hari).
c) Pusing. Pengaruh hormone progesterone yang memicu dinding
pembuluh darah melebar, sehingga mengakibatkan terjadinya
penurunan tekanan darah (TD).
d) Mudah Lelah. Dipengaruhi oleh penurunan metabolisme.
e) Konstipasi. Konstipasi terjadi akibat aktivitas ibu yang kurang,
penyererapan air dan suplemen zat besi. (Irianti, dkk, 2014; h
60-64)
b) Patologi pada TM I :
1) Hiperemesis Gravidarum (HEG) adalah suatu keadaan mual dan
muntah pada kehamilan yang menetap, dengan frekuensi muntah
lebih dari 5 kali dalam sehari, disertai dengan penurunan berat
badan (BB).
2) Abortus adalah berakhirnya kehamilan sebelum janin mencapai
berat 500 gram atau umur kehamilan kurang dari 20 minggu.
3) Kehamilan Ektopik adalah kehamilan diluar rongga Rahim,
dimana telur yang telah dibuahi berimplantasi dan tumbuh diluar
Rahim.
4) Molahidatidosa merupakan kehamilan tropoblas pada kehamilan, dimana sel-sel villi koriolis berkembang membentuk gelembung –
gelembung putih (seperti anggur) berisi cairan yang akan
menyebabkan kegagalan dalam pembentukan janin. (Irianti, dkk,
c) Keluhan Kehamilan pada Trimester II
(1) Pusing. Jika peningkatan volume sel darah merah tidak diimbangi
dengan kadar haemoglobin yang cukup, akan mengakibatkan
terjadinya anemia
(2) Sering berkemih
(3) Nyeri perut bawah. Disebabkan oleh semakin membesarnya
uterus
(4) Nyeri punggung.
(5) Flek kecoklatan pada wajah dan skatrik (streatch mark) (6) Konstipasi
(7) Penambahan Berat Badan (BB). (Irianti, dkk, 2014; h 84-93)
d) Patologi TM II :
Penyakit penyerta ibu hamil, nyeri perut, kehamilan ektopik,
keputihan. disertai adanya rasa gatal, adanya rasa panas, berbau dan
berwarna, ukuran uterus yang tidak normal, hipertensi atau kenaikan
tekanan darah pada kehamilan. (Irianti, dkk, 2014; h 100-117)
e) Keluhan kehamilan pada TM III
(a) Sering berkemih
(b) Varises dan wasir. Varises terlihat pada kaki, sering muncul pada
vulva dan anus yang disebut juga sebagai haemoroid.
(c) Sesak nafas. Wanita hamil megalami sesak nafas pada usia
kehamilan diatas 30 minggu. Sesak nafas disebabkan oleh
meningkatnya usaha nafas ibu hamil.
(d) Bengkak dan kram pada kaki. Bengkak/odema adalah
penumpukan cairan pada daerah luar akibat dari berpindahnya
(e) Gangguan tidur dan mudah lelah
(f) Nyeri perut bawah
(g) Kontraksi Braxton Hicks. Kontraksi ini dapat terjadi 10-20 menit.
f) Patologi TM III
1) Plasenta Previa. Yaitu keadaan dimana plasenta ternidasi secara
tidak normal sehingga menghalangi jalan lhair.
2) Solusio plasenta. Terlepasnya implantasi plasenta sebagian atau
seluruhnya dari normal implantasi dinding uterus sebelum
melahirkan setelah 20 minggu usia kehamilan.
3) Infeksi saluran kemih (ISK). Masalah ini mulai dirasakan pada
minggu ke-6 kehamilan dan puncaknya pada usia 22-24 minggu.
(Irianti, dkk, 2014; h 144-155)
Tabel 2.3 Usia kehamilan berdasarkan tinggi fundus uteri
Tinggi fundus uteri Usia kehamilan
1/3 di atas simfisis 12 minggu
1/2 di atas simfisis-pusat 16 minggu
2/3 di atas simfisis 20 minggu
Setinggi pusat 22 minggu
1/3 di atas pusat 28 minggu
1
/2 pusat-prosesus xifoideus 34 minggu Setinggi prosesus xifoideus 36 minggu
Dua jari (4 cm) di bawah prosesus xifoideus 40 minggu
Sumber : Manuaba, dkk, 2010; h 100
verniks kaseosa atau bersih, rambut lanugo tumbuh baik, testis sudah
turun ke dalam skrotum, pusat penulangan berkembang, labia mayora
menutupi labia minora. (Manuaba, dkk, 2010; h 100-101)
6. Standar Asuhan Kebidanan
Pelayanan antenatal dinilai berkualitas apabila pelayanan antenatal telah
memenuhi standar yang telah ditetapkan pemerintah, yaitu 10 T :
a. Timbang berat badan dan ukur tinggi badan
c. Nilai status gizi (ukur lingkar lengan atas/ LiLa),
d. Ukur tinggi fundus uteri,
e. Tentukan presentasi janin dan denyut jantung janin (DJJ)
f. Skrining status imunisasi tetanus dan pemberian imunisasi tetanus
bila diperlukan
g. Pemberian tablet tambah darah
h. Pemeriksaan laboratorium sederhana (rutin/khusus)
i. Tatalaksana/penanganan kasus
j. Temu wicara/konseling. (Jurnal kedokteran dan Kesehatan, Volume
3, No. 1, Januari 2016; h 355-362)
7. Pengawasan Antenatal
Pengawasan antenatal memberikan manfaat dengan ditemukannya
berbagai kelainan yang menyertai kehamilan secara dini, sehingga dapat
diperhitungkan dan dipersiapkan langkah - langkah.dalam pertolongan
persalinannya. Ibu hamil dianjurkan untuk melakukan pengawasan
antenatal sebanyak 4 kali, yaitu pada setiap trimester, sedangkan
trimester terakhir sebanyak dua kali. (Manuaba, dkk, 2010; h 110)
Tabel 2.4 Perbandingan antara primipara dan multipara
Primipara Multipara
a. Tujuan Pelayanan Kebidanan
WHO Expert Committee on the Midwife in Maternity Care
mengemukakan tujuan maternity care (pelayanan kebidanan) yaitu: 1) Pengawasan serta penanganan wanita hamil dan saat persalinan.
2) Perawatan dan pemeriksaan wanita sesudah persalinan.
3) Perawatan neonatus-bayi.
4) Pemeliharaan dan pemberian laktasi.
Dari Tujuan pelayanan kebidanan tersebut dapat dijabarkan
beberapa istilah berikut:
1) Antenatal care : pengawasan sebelum persalinan terutama ditujukan pada pertumbuhan dan perkembangan janin dalam
rahim.
2) Prenatal care : pengawasan intensif sebelum kelahiran.
3) Antenatal care: pengawasan sebelum persalinan terutama ditujukan pada ibunya.
Sebagai batasan pemeriksaan antenatal (pengawasan antenatal)
adalah pemeriksaan kehamilan untuk mengoptimalisasikan kesehatan
mental dan fisik ibu hamil, sehingga mampu menghadapi persalinan,
kala nifas, persiapan memberikan ASI dan kembalinya kesehatan
reproduksi secara wajar. (Manuaba, dkk, 2010; h 110-111)
b. Tujuan Pengawasan antenatal
Secara khusus, pengawasan antenatal bertujuan untuk:
1) Mengenal dan menangani sedini mungkin penyulit yang terdapat
saat kehamilan, saat persalinan, dan kala nifas.
2) Mengenal dan menangani penyakit yang menyertai hamil,
3) Memberikan nasihat dan petunjuk yang berkaitan dengan
kehamilan, persalinan, kala nifas, laktasi, dan aspek keluarga
berencana.
4) Menurunkan angka kesakitan dan kematian ibu dan perinatal.
5) Dengan memerhatikan batasan dan tujuan pengawasan.antenatal.
(Manuaba, dkk, 2010; h 111)
c. Jadwal Pemeriksaan Antenatal
Jadwal pemeriksaan adalah sebagai berikut:
1) Pemeriksaan pertama. Pemeriksaan pertama dilakukan segera
setelah diketahui terlambat haid.
2) Pemeriksaan ulang:
a) Setiap bulan sampai usia kehamilan 6 sampai 7 bulan.
b) Setiap 2 minggu sampai usia kehamilan 8 bulan.
c) Setiap 1 minggu sejak usia kehamilan 8 bulan sampai terjadi
persalinan.
3) Pemeriksaan khusus bila terdapat keluhan tertentu. (Manuaba,
dkk, 2010; h 111)
d. Konsep pemeriksaan/pengawasan antenatal
1) Anamnesis : Data biologis, keluhan hamil, fisiologis dan
patologis (abnormal).
2) Pemeriksaan fisik
a) Pemeriksaan fisik umum
b) Pemeriksaan fisik khusus : Obstetri, Pemeriksaan
dalam/rectal, Pemeriksaan ultrasonografi.
3) Status kejiwaan dalam menghadapi kehamilan
Dalam menggali berbagai aspek kehamilannya dilakukan
anamnesis, pemeriksaan fisik umum, pemeriksaan khusus
obstetri, pemeriksaan laboratorium, dan pemeriksaan
laboratorium khusus yaitu pemeriksaan reaksi serologis,
pemeriksaan faktor rhesus, hepatitis, dan AIDS. (Manuaba,
dkk, 2010; h 111-113)
e. Kunjungan Antenatal
Kunjungan Antenataldapat dibedakan menjadi tiga, yaitu:
1) Asuhan Trimester I
Berdasaran pada kebutuhan kehamilan, prinsip pemeriksaan ANC
trimester I, pada usia kehamian <12 minggu, yaitu :
a) Menegakkan diagnosa kehamilan baik dengan metode
sederhana maupun dengan USG untuk penegakkan
diagnosis.
b) Penapisan kebiasaan ibu yang kurang baik.
c) Melakukan penapisan penyakit penyerta dalam kehamilan.
d) Pemeriksaan berat badan (BB) dan Indeks masa tubuh (IMT).
e) Pemeriksaan Tekanan Darah (TD).
f) Deteksi infeksi menular seksual termasuk HIV/AIDS deteksi
infeksi bakeri uria.
g) Pemenuhan kebutuhan tablet Fe, dimulai dengan memberikan
satu tablet sehari segera mungkin setelah rasa mual hilang.
Tiap tablet mengandung FeSO4 320 mg (zat besi 60 mg) dan
Asam Folat 500 µgram, minimal masing – masing 90 tablet.
karena akan mengganggu penyerapan. Menurut (Saefudin,
2009; h 91)
h) Kebutuhan vitamin A sebesar 700 µgram selama kehamilan.
i) Menyiapkan psikologis ibu terhadap kehamilan yang terjadi.
j) Mengurangi keluhan akibat ketidaknyamanan yang terjadi
pada awal kehamilan.
k) Pemberian informasi sesuai kebutuhan ibu berdasarkan
temuan.
l) Deteksi dini komplikasi yang mungkin terjadi pada trimester I
dan melakukan tindakan kolaborasi atau rujukan dengan
tepat.
m) Libatkan keluarga dalam setiap asuhan yang diberikan. (Irianti,
dkk, 2014; h 274)
2) Asuhan Trimester II
Adapun yang menjadi dasar dalam pemantauan pada trimester I
kehamilan yaitu pada usia 13 – 26 minggu, diantaranya :
a) Pemantauan penambahan berat badan berdasarkan pada IMT
ibu;
b) Pemeriksaan Tekanan Darah (TD);
c) Pemeriksaan Tinggi Fundus Uteri (TFU) pada usia kehamilan
24 minggu;
d) Melakukan palpasi abdominal;
e) Melakukan pemeriksaan Denyut Jantung Janin (DJJ);
f) Pemeriksaan lab urine untuk mendeteksi secara dini kelainan
tropoblas yang terjadi serta diabetes gestasional;
h) Deteksi terhadap masalah psikologis dan berikan dukungan
selama kehamilan.
i) Kebutuhan exercise ibu yaitu dengan senam hamil;
j) Deteksi pertumbuhan janin terhambat baik dengan
pemeriksaan palpasi dan atau pemeriksaan kolaborasi dengan
USG;
k) Pemberian vaksinasi TT untuk mencegah terjadinya tetanus
neonatorium pada bayi. Menurut Asrinah (2010, h 103),
imunisasi selama kehamilan sangat penting dilakukan untuk
mencegah penyakit yang bisa menyebabkan kematian ibu dan
janin. Jenis imunisasi yang diberikan adalah tetanus toxoid
(TT) yang dapat mencegah penyakit tetanus. Ibu hamil yang
belum mendapatkan imunisasi statusnya T0. Jika telah
mendapatkan dua dosis dengan interval minimal 4 minggu
(atau pada masa balitanya telah memperoleh imunisasi DPT
sampai 3 kali) statusnya T2. Bila telah mendapatkan dosis TT
yang ke-3 (interval minimal 6 bulan dari dosis ke-2), statusnya
T3. Status T4 didapat bila telah mendapatkan 4 dosis
(intervalnya minimal 1 tahun dari dosis ke-3) dan status T5
status didapat bila 5 dosis sudah didapatkan (interval minimal
1 tahun dari dosis ke-4).
l) Mengurangi keluhan akibat ketidaknyamanan yang terjadi
pada trimester II;
m) Memenuhi kebutuhan kalsium dan asam folat ibu, multivitamin
dan suplemen lain hanya diberikan jika terdeteksi terjadinya
n) Deteksi dini komplikasi yang terjadi pada trimester II dan
melakukan tindakan kolaborasi dan atau rujukan secara tepat;
o) Melibatkan keluarga dalam setiap asuhan. (Irianti, dkk, 2014; h
275)
3) Asuhan Trimester III
Dasar dalam pemantauan trimester III kehamilan yaitu pada usia
27 s/d 42 minggu, diantaranya :
a) Pemantauan penambahan berat badan berdasarkan IMT ibu;
b) Pemeriksaan tekanan darah;
c) Pemeriksaan tinggi fundus uteri dan penentuan berat badan
janin;
d) Penentuan letak janin dengan palpasi abdominal;
e) Melakukan pemeriksaan denyut jantung janin;
f) Deteksi terhadap masalah psikologis dan berikan dukungan
selama kehamilan;
g) Kebutuhan exercise ibu yaitu dengan senam hamil;
h) Deteksi pertumbuhan janin terhambat baik dengan
pemeriksaan palpasi;
i) Mengurangi keluhan akibat ketidaknyamanan yang terjadi
pada trimester III;
j) Deteksi dini komplikasi yang terjadi pada trimester III dan
melakukan tindakan kolaborasi dan atau rujukan secara tepat;
k) Melibatkan keluarga dalam setiap asuhan;
l) Persiapan laktasi;
m) Persiapan persalinan;
kemungkinan kelainan letak janin, letak placenta, atau
penurunan kesehjateraan janin;
o) Lakukan rujukan jika ditemukan tanda – tanda patologi pada
trimester III. (Irianti, dkk, 2014; h 275 - 276)
f. Konsep Pemeriksaan Obstetri
Jadwal melakukan pemeriksaan antenatal care sebanyak 12
sarnpai 13 kali selama hamil.
1) Teknik pemeriksaan palpasi kehamilan
Pemeriksaan palpasi yang biasa digunakan untuk menetapkan
kedudukan janin dalam rahim dan usia kehamilan terdiri dari
pemeriksaan menu-rut Leopold I-IV atau pemeriksaan yang
sifatnya membantu pemeriksaan Leopold:
a) Membantu Leopold II (pemeriksaan menurut Budine,
pemeriksaan- menurut Ahifeld)
b) Membantu pemeriksaan Leopold III (pemeriksaan Kneble)
Dengan memahami pemeriksaan menurut Leopold dengan baik,
kedudukan janin dapat ditentukan. (Manuaba, dkk, 2010; h 116)
2) Pemeriksaan denyut jantung janin
Jumlah denyut jantung janin normal antara 120 sampai.140
denyut per menit. Setelah punggung janin dapat ditetapkan, diikuti
dengan pemeriksaan denyut jantung janin sebagai berikut:
1) Kaki ibu hamil diluruskan sehingga punggung janin lebih dekat
dengan dinding perut ibu.
2) Punktum maksimum denyut jantung janin ditetapkan di sekitar
3) Pemeriksaan menurut Leopold
a) Tahap persiapan pemeriksaan Leopold.
a) Ibu tidur telentang dengan kepala lebih tinggi.
b) Kedudukan tangan pada saat pemeriksaan dapat di atas
kepala atau membujur di samping badan.
c) Kaki ditekukkan sedikit sehingga dinding perut lemas.
d) Bagian perut penderita dibuka seperlunya.
e) Pemeriksa menghadap ke muka penderita scat
melakukan pemeriksaan Leopold I sampai III, sedangkan
scat melakukan pemeriksaan Leopold IV pemeriksa
menghadap ke kaki.
b) Tahap pemeriksaan Leopold.
a. Leopold I.
1) Kedua telapak tangan pada fundus uteri untuk
menentukan tinggi fundus uteri.
2) Bagian apa yang terletak di fundus uteri. Pada letak
membujur sungsang, kepala bulat keras dan
melenting pada goyangan; pada letak kepala akan
teraba bokong pada fundus: tidak keras tak melenting,
dan tidak bulat; pada letak lintang, fundus uteri tidak
diisi oleh bagian-bagian janin.
b. Leopold II.
a) Kemudian kedua tangan diturunkan menelusuri tepi
uterus untuk menetapkan bagian apa yang terletak di
bagian samping.
yang teraba rata dengan tulang iga seperti papan cuci.
c) Pada letak lintang dapat ditetapkan di many kepala
janin.
c. Leopold III.
a) Menetapkan bagian apa yang terdapat di atas simfisis
pubis.
b) Kepala akan teraba bulat dan keras sedangkan
bokong teraba tidak keras dan tidak bulat. Pada letak
lintang simfisis pubis akan kosong.
d. Leopold IV.
a) Pada pemeriksaan Leopold IV, pemeriksa menghadap
ke arah kaki ibu untuk menetapkan bagian terendah
janin yang masuk ke pintu atas panggul.
b) Bila bagian terendah masuk PAP telah melampaui
lingkaran terbesarnya, maka tangan yang melakukan
pemeriksa divergen, bila lingkaran terbesarnya belum
masuk PAP maka tangan pemeriksa konvergen
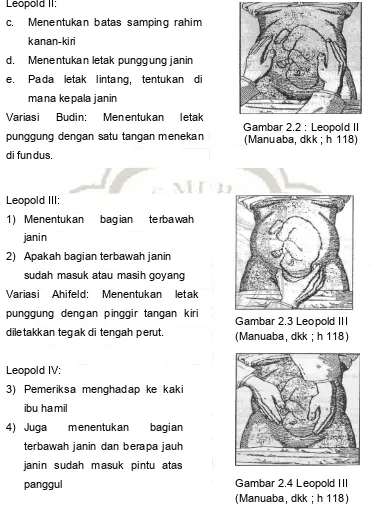
Leopold I:
a. Pemeriksa menghadap ke arah
wajah ibu hamil
b. Menentukan tinggi fundus uteri,
bagian janin dalam fundus, dan
konsistensi fundus
Variasi Knebel: Menentukan letak
kepala atau bokong dengan satu tangan
di fundus dan tangan lain di atas
simfisis.
Leopold II:
c. Menentukan batas samping rahim
kanan-kiri
d. Menentukan letak punggung janin
e. Pada letak lintang, tentukan di
mana kepala janin
Variasi Budin: Menentukan letak
punggung dengan satu tangan menekan
di fundus.
Gambar 2.2 : Leopold II (Manuaba, dkk ; h 118)
Leopold III:
1) Menentukan bagian terbawah
janin
2) Apakah bagian terbawah janin
sudah masuk atau masih goyang
Variasi Ahifeld: Menentukan letak
punggung dengan pinggir tangan kiri
diletakkan tegak di tengah perut.
Leopold IV:
Bidan penting memberikan nasihat dan panduan tentang berbagai hal
yang berkaitan dengan adaptasi terhadap kehamilan.
(1) Pantang diet saat hamil. Nilai gizi dapat ditentukan dengan
selama hamil.
(2) Pekerjaan rumah tangga semakin dikurangi dengan semakin tua.
(3) Wanita pekerja di luar rumah. Wanita karier yang hamil
mendapat hak cuti hamil selama tiga bulan.
(4) Hubungan seksual. Hubungan seksual disarankan untuk
dihentikan bila : terdapat tanda infeksi dengan pengeluaran
cairan disertai rasa nyeri atau panas, terjadi perdarahan saat
hubungan seksual, terdapat pengeluaran cairan yang mendadak,
sering mengalami keguguran, persalinan sebelum waktunya,
mengalami kematian dalam kandungan, sekitar dua minggu
menjelang persalinan.
(5) Olah raga saat hamil.
(6) Pakaian hamil yang longgar dan menyerap keringat.
(7) Pemeliharaan payudara. Perawatan payudara sebelum lahir
(prenatal breast care) bertujuan memelihara higiene payudara,
melenturkan/ menguatkan puting susu, dan mengeluarkan puting
susu yang datar atau masuk ke dalam (retracted nipple).
Perawatan payudara setelah melahirkan (postnatal breast care)
bertujuan memelihara higiene payudara,
memperbanyak/memperlancar produksi ASI, dan merangsang
sel-sel payudara. (Manuaba, dkk, 2010; h 116-121)
(8) Pengawasan gigi. Saat hamil sering terjadi karies yang berkaitan
dengan emesis-hiperemesis gravidarum, hipersalivasi dapat
menimbulkan timbunan kalsium di sekitar gigi.
berpengaruh terhadap tumbuh kembang janin.
(11) Tidak merokok, minum alkohol, dan kecanduan narkotik.
(12) Keadaan darurat pada kehamilan. Keadaan darurat saat hamil
yang mengharuskan ibu hamil untuk memeriksakan diri.
(13) Imunisasi. Vaksinasi dengan toksoid tetanus dianjurkan untuk
dapat menurunkan angka kematian bayi karena infeksi tetanus.
Vaksinasi toksoid tetanus dilakukan 2 kali selama hamil.
(14) Persiapan persalinan dan laktasi. Untuk dapat mencapai
keadaan optimal menjelang persalinan. (Manuaba, dkk, 2010; h
121-123)
B. PERSALINAN
1. Definisi Persalinan
Yang dimaksud dengan kala II adalah proses pengeluaran buah
kehamilan sebagai hasil pengenalan dan penatalaksanaan kala
pembukaan, batasan kala II di mulai ketika pembukaan serviks sudah
lengkap (10cm) dan berakhir dengan kelahiran bayi, kala II juga di sebut
sebagai kala pengeluaran bayi. (Walyani, 2015, h 51 – 52).
Persalinan adalah proses membuka dan menipisnya serviks dan janin
turun ke dalam jalan lahir. Persalinan dan kelahiran normal adalah proses
pengeluaran janin yang terjadi pada kehamilan cukup bulan (37-42
minggu), lahir spontan dengan presentasi belakang kepala, tanpa
komplikasi baik ibu maupun janin. (Sukarni, 2013, h 185).
Dari dua pengertian diatas, dapat disimpulkan bahwa persalinan
adalah proses yang alamiah dari pembukaan lengkap hingga
2. Teori Terjadinya Persalinan
Ada beberapa teori tentang mulainya persalinan yaitu penurunan
kadar progesterone, Teori oxytosin, Peregangan otot-otot uterus yang
berlebihan (destended uterus), Pengaruh janin, Teori prostaglandin.
Lamanya (durasi) kala II pada persalinan spontan tanpa komplikasi
adalah sekitar 40 menit pada primigravida dan 15 menit pada multipara.
Kontraksi selama kala dua adalah sering, kuat dan sedikit lebih lama
yaitu kira – kira 2 menit yang berlangsung 60 – 90 detik dengan interaksi
tinggi dan semakin ekspulsif sifatnya. (Walyani, 2015; h 51 – 52).
3. Faktor yang mempengaruhi Persalinan
a. Penumpang (Passenger)
Penumpang dalam persalinan adalah janin dan plasenta. Hal – hal
yang perlu diperhatikan adalah ukuran kepala, presentasi, letak,
sikap, dan posisi janin; sedangkan yang perlu diperhatikan pada
plasenta adalah letak, besar dan luasnya.
b. Jalan Lahir (Passage)
Jalan lahir terbagi menjadi dua, yaitu jalan lahir keras dan jalan lahir
lunak. Hal – hal yang perlu diperhatikan dari jalan lahir adalah ukuran
dan bentuk tulang panggul; sedangkan yang perlu diperhatikan pada
jalan lahir adalah segmen bawah uterus yang dapat meregang,
serviks, otot dasar panggul, vagina, dan introitus vagina.
c. Kekuatan (Power)
Faktor kekuatan dalam persalinan dibagi atas dua, yaitu :
1) Kekuatan Primer (Kekuatan Involunter) antara lain frekuensi, durasi, dan intensitas kontraksi. Kekuatan primer ini
sehingga janin turun.
2) Kekuatan Sekunder (Kontraksi Volunter). Tekanan ini menekan uterus pada semua sisi dan menambah kekuatan dalam
mendorong keluar. Kekuatan ini cukup penting dalam usaha untuk
mendorong keluar dari uterus dan vagina.
d. Posisi Ibu (Positioning)
Perubahan posisi yang diberikan pada ibu bertujuan untuk
menghilangkan rasa letih, memberi rasa nyaman, dan memperbaiki
sirkulasi. Posisi tegak (contoh : posisi berdiri, bejalan, duduk,
jongkok), membantu dalam penurunan janin dan dapat mengurangi
kejadian penekanan tali pusat.
e. Respons Psikologis (Psychology Response) Respon psikologi ibu dapat dipengaruhi oleh :
1) Dukungan ayah bayi / pasangan selama proses persalinan.
2) Dukungan kakek – nenek (saudara dekat) selama pesalinan.
3) Saudara kandung bayi selama persalinan. (Sondakh, 2013; h 4-5)
4. Mekanisme Persalinan
Gerakan utama kepala janin pada proses persalinan:
a. Engagement
Pada minggu-minggu akhir kehamilan atau pada saat persalinan
dimulai kepala masuk lewat PAP, umumnya dengan presentasi
biparietal (diameter lebar yang paling panjang berkisar 8,5-9,5 cm)
atau 70% pada panggul ginekoid. Masuknya kepala :
1) Pada primi terjadi pada bulan terakhir kehamilan
2) Pada multi terjadi pada permulaan persalinan
tegak lurus dengan pintu atas panggul (sinklitismus) atau miring/membentuk sudut dengan pintu atas panggul (asinklitismus anterior/posterior). (Sukarni, 2013; h 200)
b. Desent
Penurunan kepala janin tergantung pada arsitektur pelvis dengan
hubungan ukuran kepala dan ukuran pelvis sehingga penurunan
kepala berlangsung lambat. (Sukarni, 2013; h 202)
c. Flexion (Fleksi)
Pada umumnya terjadi flexi penuh/sempurna sehingga sumbu
panjang kepala sejajar sumbu panggul membantu penurunan kepala
selanjutnya. (Sukarni, 2013; h 202)
d. Internal Rotation
Rotasi interna (putaran paksi dalam) : selalu disertai turunnya kepala,
putaran ubun-ubun kecil ke arah depan (ke bawah simfisis pubis),
membawa kepala melewati distansia interspinarum dengan diameter
biparietalis. (Sukarni, 2013; h 204)
e. Extension
Dengan kontraksi perut yang benar dan adekuat kepala makin turun
dan menyebabkan perineum distensi. Pada saat ini puncak kepala
berada di simfisis dan dalam keadaan begini kontraksi perut ibu yang
kuat mendorong kepala ekspulsi dan melewati introitus vagina.
Ekstensi terjadi setelah kepala mencapai vulva, terjadi ekstensi
setelah oksiput melewati bawah simfisis pubis bagian posterior. Lahir
berturut-turut : oksiput, bregma, dahi, hidung, mulut, dagu. (Sukarni,
f. External Rotation (Restitution)
Setelah seluruh kepala sudah lahir tejadi putaran kepala ke posisi
pada saat engagement. Dengan demikian bahu depan dan belakang
dilahirkan lebih dahulu dan diikuti dada, perut, bokong dan seluruh
tungkai. (Sukarni, 2013; h 205)
g. Ekspulsi
Setelah putaran paksi luar : bahu depan di bawah simfisis menjadi
hipomoklion kelahiran bahu belakang, bahu depan menyusul lahir,
diikuti seluruh badan anak : badan (toraks,abdomen) dan lengan,
pinggul/trokanter depan dan belakang, tungkai dan kaki. (Sukarni,
2013; h 209)
5. Tanda – tanda Persalinan
Terjadi lightening. Menjelang minggu ke-36, pada primigravida
terjadi penurunan fundus uteri karena kepala bayi sudah masuk pintu
atas panggul yang disebabkan oleh kontraksi Braxton Hicks, ketegangan dinding perut, ketegangan ligamentum rotundum, gaya berat janin di mana kepala ke arah bawah. Masuknya kepala bayi ke pintu atas
panggul dirasakan ibu hamil sebagai terasa ringan di bagian atas, rasa
sesaknya berkurang, di bagian bawah terasa sesak, terjadi kesulitan saat
berjalan, dan sering berkemih.
Tanda persalinan sudah dekat :
a. Terjadinya His persalinan. His persalinan mempunyai ciri khas
pinggang terasa nyeri yang menjalar ke depan, sifatnya teratur,
interval makin pendek, dan kekuatannya makin besar, mempunyai
pengaruh terhadap perubahan serviks, makin beraktivitas (jalan)
b. Pengeluaran lendir dan darah (pembawa tanda). Pembukaan
menyebabkan lendir dan perdarahan karena kapiler pembuluh darah
pecah.
c. Pengeluaran cairan. Pada beberapa kasus terjadi ketuban pecah
yang menimbulkan pengeluaran cairan. (Manuaba, dkk, 2010; h 173)
6. Tahapan Persalinan
a. Persalinan Kala I
Kala satu persalinan dimulai sejak terjadinya kontraksi uterus dan
pembukaan servik hingga mencapai pembukaan Iengkap (10 cm).
Persalinan kala 1 dibagi 2 fase, yaitu fase laten dan fase aktif.
1) Fase Laten. Persalinan dimulai dari pembukaan servik kurang dari
4 cm, berlangsung selama 8 jam.
2) Fase Aktif. Persalinan servik membuka dari 4 ke 10 cm, biasanya
dengan kecepatan 1 cm atau lebih per jam hingga pembukaan
Iengkap (10 cm), terjadi penurunan bagian terbawah janin. Fase
aktif di bagi menjadi 3 :
a) fase akselerasi : dalam waktu 2 jam pembukaan 3 cm menjadi
4 cm.
b) Fase dilatasi maksimal : dalam waktu 2 jam pembukaan
berlangsung sangat cepat dari 4 cm menjadi 9 cm.
c) Fase deselerasi : pembukaan menjadi lambat kembali, dalam
waktu 2 jam pembukaan dari 9 cm menjadi Iengkap.
Fase-fase tersebut dijumpai pada primigravida. Pada
multigravida pun terjadi demikian, akan tetapi fase laten, fase aktif
dan fase deselerasi terjadi lebih pendek. (Sukarni , 2013, h 213)
jantung janin: setiap 30 menit, frekuensi dan lamanya kontraksi
uterus: setiap 30 menit, nadi: setiap 30 menit, pembukaan servik:
setiap 4 jam, tekanan darah dan temperatur: setiap 4 jam,
produksi urin, aseton dan protein: setiap 2 sampai 4 jam. Bila
tidak ada tanda-tanda kegawatan atau penyulit, ibu dipulangkan
dan dipesankan untuk kembali jika kontraksinya menjadi teratur
dan lebih sering. (Sukarni, 2013; h 214)
1) Fisiologis Kala I
Kontraksi uterus pada persalinan merupakan kontraksi otot
fisiologis yang menimbulkan nyeri pada tubuh.
Perubahan-perubahan fisiologis kala I adalah :
a. Perubahan hormon
b. Perubahan pada vagina dan dasar panggul : Kala I (ketuban
meregang vagina bagian atas), setelah ketuban pecah
(perubahan vagina dan dasar panggul), perubahan serviks
(pendataran, pembukaan).
c. Perubahan Uterus : Segmen atas rahim menjadi aktif,
berkontraksi, dinding bertambah tebal. Segmen bawah rahim /
SBR menjadi pasif dan semakin tipis.
2) Keadaan Psikologis ibu bersalin Kala I
a. Perasaan tidak enak;
b. Takut dan ragu akan persalinan yang akan dihadapi;
c. Sering memikirkan antara lain apakah persalinan akan
berjalan normal;
d. Menganggap persalinan sebagai percobaan;
menolongnya;
f. Apakah bayinya lahir normal atau tidak;
g. Apakah ia sanggup merawat bayinya;
h. Ibu merasa cemas. (Walyani, 2015; h 39)
3) Kebutuhan Dasar Ibu Bersalin Kala I
Kebutuhan ibu selama kala I yaitu kebutuhan akan rasa aman dan
nyaman, nutrisi, kebutuhan privasi, kebutuhan dukungan
emosional, sosial dan spiritual. (Sukarni, 2013; h 217)
Tabel 2.5 Frekuensi minimal penilaian dan intervensi dalam persalinan normal
Parameter Frekuensi pada Fase Laten Denyut Jantung Janin Setiap 1 jam Setiap 30 menit Kontraksi Setiap 1 jam Setiap 30 menit Pembukaan Serviks Setiap 4 jam Setiap 4 jam* Penurunan Setiap 4 jam Setiap 4 jam*
Sumber : Walyani, 2015; h 41
b. Persalinan Kala II
1) Perubahan Fisiologis
Asuhan Persalinan Kala II (kala pengeluaran) dimulai dari
pembukaan lengkap (10 cm) sampai bayi Iahir. Perubahan
fisiologis secara umum yang terjadi pada persalinan kala II : His
menjadi lebih kuat dan lebih sering (faetus axis), pressure, timbul tenaga untuk meneran, perubahan dalam dasar panggul, lahirnya
fetus. (Sukarni, 2013; h 217)
Perubahan Fisiologis pada kala II persalinan
a) Kontraksi Uterus. Kontraksi berlangsung 60-90 detik, interfal
menit. (Sukarni, 2015; h 54)
b) Perubahan – perubahan Uterus. Keadaan segmen atas rahim
(SAR) dan segmen bawah rahim (SBR). Dalam persalinan
perbedaan SAR dan SBR, dimana SAR mengadakan suatu
kontraksi menjadi tebal dan mendorong janin keluar.
Sedangkan SBR mengadakan relaksasi dan dilatasi. (Sukarni,
2013; h 54 - 55)
c) Perubahan pada serviks. Ditandai pembukaan lengkap, pada
pemeriksaan dalam tidak teraba bibir portio, segmen bawah
rahim (SBR) dan serviks. (Sukarni, 2013, h 55)
d) Perubahan pada vagina dan dasar panggul. Karena suatu
regangan dan kepala sampai vulva, lubang vulva menghadap
ke depan atas dan anus menjadi terbuka, perineum menonjol
dan tidak lama kemudian kepala janin tampak pada vulva.
(Sukarni, 2013; h 55)
2) Respon Fisiologis Persalinan Kala II
Emotional distress, nyeri menurunkan kemampuan
mengendalikan emosi dan cepat marah, lemah, takut, kultur
(Respons terhadap nyeri, Posisi, Pilihan kerabat yang
mendampingi, Perbedaan kultur harus diperhatikan). (Sukarni,
2013; h 219)
3) Tanda dan Gejala Persalinan Kala II
Gejala dan tanda persalinan kala II :
Ibu merasakan ingin meneran bersamaan dengan terjadinya
kontraksi, ibu merasakan ada peningkatan tekanan pada rektum/
meningkatnya pengeluaran lendir darah. (Sukarni, 2013; h 219 -
220)
4) Diagnosa Persalinan Kala II
Diagnosis kala II dapat ditegakkan atas dasar hasil pemeriksaan
dalam yang menunjukkan pembukaan servik telah lengkap dan
terlihat bagian kepala bayi pada interoitus vagina atau kepala
janin sudah tampak di vulva dengan diameter 5-6 cm. (Sukarni,
2013; h 220)
5) Kebutuhan Dasar Selama Persalinan
Peran petugas kesehatan adalah memantau dengan seksama
dan memberikan dukungan serta kenyamanan pada ibu, bagi
segi/perasaan maupun fisik.Seperti :
a) Memberikan dukungan terus menerus kepada ibu dengan :
mendampingi Ibu agar merasa nyaman, menawarkan minum,
mengipasi, dan memijat ibu.
b) Menjaga kebersihan diri : Ibu tetap dijaga kebersihannya agar
terhindar dari infeksi, jika ada darah lendir atau cairan ketuban
segera dibersihkan, kenyamanan bagi ibu
c) Memberikan dukungan mental untuk mengurangi
kecemasan/ketakutan ibu, dengan cara : menjaga privasi ibu,
penjelasan tentang proses dan kemajuan persalinan,
penjelasan tentang prosedur yang akan dilakukan dan
keterlibatan ibu, mengatur posisi ibu, menjaga kandung kemih
tetap kosong, ibu dianjurkan berkemih sesering mungkin.
6) Tanda Bahaya Kala II
a) Tanda bahaya bagi janin : takikardia, bradikardia, deselerasi,
meconium staining, hiperaktif.
b) Tanda-tanda bahaya : Distosia bahu/shoulder dystocia adalah
tertahannya bahu depan diatas simfisis, ketidakmampuan
melahirkan bahu pada persalinan normal. Insidens 1-2 per
1000 kelahiran, 16 per 1000 kelahiran bayi > 4000 g.
Komplikasi Distosia bahu :
(1) Bayi : kematian, Asfiksia dan komplikasinya,
Fraktur-klavikula, humerus dan Kelumpuhan pleksus brachialis.
(2) Ibu : Perdarahan postpartum, Ruptur uteri.
c) Faktor risiko : Kehamilan lewat waktu, obesitas pada ibu, bayi
makrosomia, riwayat distosia bahu sebelumnya, kelahiran
lewat operasi, persalinan lama, diabetes yang tidak terkontrol.
(Sukarni, 2013, h 222).
7) Menolong Persalinan
Persalinan adalah peristiwa normal yang berakhir dengan
kelahiran normal tanpa adanya intervensi. Penolong persalinan
akan selalu membimbing, memberi dukungan terus menerus,
membesarkan hati ibu dan saran-saran (memberikan instruksi
cara meneran). Hindari manuver Valsava karena akan menyebabkan pasokan oksigen ke janin berkurang. Ibu atau
klienlah yang mengatur dan mengendalikan saat meneran bukan
menolong.
Kala II persalinan merupakan pekerjaan yang sangat sulit
kontraksi dan kelelahan. Petugas harus mendukung ibu atas
usahanya untuk melahirkan bayinya. (Sukarni, 2013, h 223).
a) Persiapan persalinan
(1) Persiapan Ruangan:
Ruangan hangat dan bersih, sumber air bersih dan
mengalir, air DTT, air bersih dengan jumlah yang cukup
dan tersedia alat-alat untuk kebersihan, kamar mandi yang
bersih dan jangan lupa di DTT, tempat cukup luas, ibu
mendapatkan privasi, penerangan yang cukup baik,
tempat tidur bersih, tempat yang bersih, meja yang bersih.
(2) Persiapan Penolong : cuci tangan sebelum dan sesudah
tindakan, pakai sarung tangan, perlengkapan perlindungan
pribadi (APD).
(3) Persiapan Perlengkapan Persalinan
(4) Partus set, haeting set, tempat sampah, tempat pakaian
kotor, alat pemeriksaan vital sign, obat-obatan, alat suntik,
bahan habis pakai dan pakaian bayi
(5) Persiapan Ruangan untuk Kelahiran Bayi. Ruangan harus
bersih dan hangat (bebas dari tiupan angin, sediakan
lampu, selimut).
(6) Persiapan Ibu dan Keluarga : pendampingan oleh
keluarga, libatkan keluarga dalam asuhan ibu, support ibu
dan keluarga, tentramkan hati ibu selama kala II, bantu ibu
memilih posisi yang nyaman saat bersalin, ajarkan ibu
teknik meneran yang benar, anjurkan minum ibu selama
kandung kemih, amniotomi. (Sukarni, 2013; h 223 – 225)
b) Pertolongan Persalinan
Pertolongan persalinan dengan menggunakan APN 58
langkah:
a. Mengenali gejala dan tanda kala II :
Mendengar, melihat dan memeriksa gejala dan tanda kala II
1) ibu merasa ada dorongan kuat dan meneran, ibu
merasakan regangan yang semakin meningkat pada
ruktum dan vagina, perineum tampak menonjol, vulva dan
spingterani membuka.
b. Menyiapkan pertolongan persalinan
1) Pastikan kelengkapan peralatan, bahan dan obat-obatan
esensial untuk menolong persalinan dan menatalaksana
komplikasi ibu dan bayi baru lahir. Untuk persiapan meja
resusitasi yaitu tempat datar dan keras, 2 kain dan 1
handuk bersih dan kering, lampu sorot 60 watt dengan
jarak 60 cm dari tubuh bayi.
(a) Menggelar kain di atas perut ibu, tempat resusitasi dan
ganjal bahu bayi.
(b) Menyiapkan oksitosin 10 unit dan alat suntik steril
sekali pakai di dalam partus set.
2) Pakai celemek plastik
3) Lepaskan dan simpan semua perhiasan yang dipakai, cuci
tangan dengan sabun dan air mengalir kemudian keringan
tangan dengan tissue atau handuk pribadi yang bersih.
5) Masukkan oksitosin ke dalam tabung suntik (gunakan
tangan yang memakai sarung tangan DTT dan steril
(pastikan tidak terjadi kontaminasi pada alat suntik).
c. Memastikan pembukaan lengkap dan keadaan janin baik
6) Membersihkan vulva dan perineum, menyekanya dengan
hati – hati dari depan ke belakang dengan menggunakan
kapas atau kasa yang dibasahi air DTT.
7) Jika introitus vagina, perineum atau anus terkontaminasi
tinja, bersihkan dengan seksama dari arah depan ke
belakang.
8) Buang kapas atau kasa pembersih (terkontaminasi) dalam
wadah yang tersedia.
9) Periksa denyut jantung janin (DJJ) setelah kontraksi/saat
relaksasi uterus untuk memastikan bahwa DJJ dalam
batas normal (120-160 x/menit)
(a) Mengambil tindakan yang sesuai jika DJJ tidak normal
(b) Mendokumentasikan hasil – hasil pemeriksaan data,
DJJ dan semua hasil-hasil penilaian serta asuhan
lainnya pada patograf
d. Menyiapkan Ibu dan Keluarga untuk membantu proses
bimbingan meneran
10) Beritahukan ibu bahwa pembukaan sudah lengkap dan
keadaan janin baik dan bantu ibu dalam menemukan
posisi yang nyaman dan sesuai dengan keinginannya.
(a) Tunggu hingga timbul rasa ingin meneran, lanjutkan
(ikuti pedoman penatalaksanaan fase aktif) dan
dokumentasikan semua temuan yang ada.
(b) Jelaskan pada anggota keluarga tentang bagaimana
peran mereka untuk mendukung dan memberi
semangat pada ibu untuk meneran secara benar.
11) Minta keluarga membantu menyiapkan posisi meneran.
(bila ada rasa ingin meneran dan terjadi kontraksi yang
kuat, bantu ibu ke posisi setengah duduk atau posisi lain
yang diinginkan dan pastikan ibu merasa nyaman).
12) Laksanakan bimbingan meneran pada saat ibu merasa
ada dorongan kuat untuk meneran :
(a) Bimbing ibu agar dapat meneran secara benar dan
efektif.
(b) Dukung dan beri semangat pada saat meneran dan
perbaiki cara meneran apabila caranya tidak sesuai.
(c) Bantu ibu mengambil posisi yang nyaman sesuai
pilihannya (kecuali posisi berbaring terlentang dalam
waktu yang lama).
(d) Anjurkan ibu untuk beristirahat diantara kontraksi.
(e) Anjurkan keluarga memberi dukungan dan semangat
untuk ibu.
(f) Berikan cukup asupan cairan per-oral (minum).
(g) Menilai DJJ setiap kontraksi uterus selesai.
(h) Segera rujuk jika bayi belum atau tidak akan segera
lahir setelah 120 menit (2 jam) meneran (primigravida)
13) Anjurkan ibu untuk berjalan, berjongkok atau mengambil
posisi yang nyaman, jika ibu belum merasa ada dorongan
untuk meneran dalam 60 menit.
e. Persiapan pertolongan kelahiran Bayi
14) Letakkan handuk bersih (untuk mengeringkan bayi) di
perut ibu, jika kepala bayi telah membuka vulva dengan
diameter 5-6 cm.
15) Letakkan kain bersih yang telah dilipat 1/3 bagian di
bawah bokong ibu.
16) Buka tutup partus set dan perhatikan kembali
kelengkapan alat dan bahan.
17) Pakai sarung tangan DTT pada kedua tangan.
f. Persiapan pertolongan kelahiran Bayi
Lahirnya Kepala :
18) Setelah tampak kepala bayi dengan diameter 5-6 cm
membuka vulva maka lindungi perineum dengan satu
tangan yang dilapisi dengan kain bersih dan kering.
Tangan yang lain menahan kepala bayi untuk menahan
posisi defleksi dan membantu lahirnya kepala. Anjurkan
ibu untuk meneran perlahan sambil bernapas cepat dan
dangkal.
19) Periksa kemungkinan adanya lilitan tali pusat dan ambil
tindakan yang sesuai jika hal itu terjadi, dan segera
lanjutkan proses kelahiran bayi.
(1) Jika tali pusat melilit leher secara longgar, lepaskan
(2) Jika tali pusat melilit leher secara kuat, klem tali pusat
di dua tempat dan potong di antara 2 klem tersebut.
20) Tunggu kepala bayi melakukan putaran paksi luar secara
spontan.
Lahirnya Bahu :
21) Setelah kepala melakukan putaran paksi luar, pegang
secara biparietal. Anjurkan ibu untuk meneran saat
kontraksi. Dengan lembut gerakkan kepala kearah bawah
dan distal hingga bahu depan muncul di bawah arkus
pubis dan kemudian gerakkan arah atas dan distal untuk
melahirkan bahu belakang.
Lahirkan Badan dan Tungkai :
22) Setelah kedua bahu lahir, geser tangan bawah kearah
perineum ibu untuk menyanggah kepala. Lengan dan siku
sebelah bawah. Gunakan tangan atas untuk menelusuri
dan memegang lengan dan siku sebelah atas.
23) Setelah tubuh dan lengan lahir, penelusuran tangan atas
berlanjut ke punggung, bokong, tungkai dan kaki. Pegang
kedua mata kaki (masukkan telunjuk diantara kaki dan
pegang masing – masing mata kaki dengan ibu jari dan
jari – jari lainnya).
g. Penanganan Bayi Baru Lahir
24) Lakukan penilaian (selintas)
(a) Apakah bayi menangis kuat dan/atau bernafas tanpa
kesulitan?
Jika bayi tidak menangis, tidak bernafas atau megap –
megap segera lakukan resusitasi (langkah 25 ini berlanjut
ke langkah – langkah prosedur resusitasi bayi baru lahir
dengan asfiksia).
25) Keringkan dan posisikan tubuh bayi di atas perut ibu
(a) Keringkan bayi mulai dari muka, kepala dan bagian
tubuh lainnya (tanpa membersihkan vernik) kecuali
bagian tangan.
(b) Ganti handuk basah dengan handuk yang kering.
(c) Pastikan bayi dalam kondisi mantap diatas perut ibu
26) Periksa kembali perut ibu untuk memastikan tidak ada
bayi lain di uterus (hamil tunggal).
27) Beritahukan pada ibu bahwa penolong akan
menyuntikkan oksitosin (agar uterus berkontraksi baik).
28) Dalam waktu 1 menit setelah bayi lahir, suntikkan
oksitosin 10 unit (intramuskuler) di 1/3 paha atas bagian
distal lateral (lakukan aspirasi sebelum menyuntikkan
oksitosin).
29) Dengan menggunakan klem, jepit tali pusat (dua menit
setelah bayi lahir) pada sekitar 3 cm dari pusar
(umbilickus) bayi. Dari sisi luar klem penjepit, dorong isi
tali pusat kea rah distal (ibu) dan lakukan penjepit kedua
pada 2 cm distal dari klem pertama.
30) Pemotongan dan pengikatan tali pusat :
(a) Dengan satu tangan, angkat tali pusat yang telah di
(lindungi perut bayi) di antara 2 klem tersebut.
(b) Ikat tali pusat dengan benang DTT/steril pada satu sisi
kemudian lingkarkan kembali benang ke sisi
berlawanan dan lakukan ikatan kedua menggunakan
dengan simpul kunci.
(c) Lepaskan klem dan masukkan dalam wadah yang
telah disediakan.
31) Tempatkan bayi untuk melakukan kontak kulit ibu ke kulit
bayi
Letakkan bayi dengan posisi tengkurap di dada ibu.
Luruskan bahu bayi sehingga bayi menempel dengan
baik di dinding dada perut ibu. Usahakan kepala bayi
berada di antara payudara ibu dengan posisi lebih rendah
dari putting payudara ibu.
32) Selimuti ibu dan bayi dengan kain hangat dan pasang topi
di kepala bayi.
h. Penatalaksanaan aktif kala tiga
33) Pindahkan klem pada tali pusat berjarak 5-10 cm dari
vulva.
34) Letakkan satu tangan di atas kain pada perut ibu, di tepi
atas simfisis, untuk mendeteksi. Tangan lain
menegangkan tali pusat.
35) Setelah uterus berkontraksi, tegangkan tali pusat kearah
bawah sambil tangan yang lain mendorong uterus kearah
belakang – atas (dorsokranial) secara hati – hati (untuk
30 – 40 detik, hentikan penegangan tali pusat dan tunggu
hingga timbul kontraksi berikutnya dan ulangi prosedur
diatas.
(a) Jika uterus tidak segera berkontraksi, minta ibu, suami,
atau anggota keluarga untuk melakukan stimulasi
putting susu.
Mengeluarkan plasenta :
36) Lakukan penegangan dan dorongan dorso-kranial hingga
plasenta terlepas, minta ibu meneran sambil penolong
menarik tali pusat dengan arah sejajar lantai dan
kemudian kearah atas, mengikuti poros jalan lahir (tetap
lakukan tekanan dorso-kranial).
(a) Jika tali pusat betambah panjang, pindahkan klem
hingga berjarak sekitar 5 – 10 cm dari vulva dan
lahirkan plasenta.
(b) Jika plasenta tidak lepas setelah 15 menit
menegangkan tali pusat :
Beri dosis ulangan oksitosin 10 unit IM, lakukan
kateterisasi (aseptic) jika kandung kemih penuh, minta
keluarga untuk menyiapkan rujukan, ulangi
penegangan tali pusat 15 menit berikutnya, segera
rujuk jika plasenta tidak lahir dalam 30 menit setelah
bayi lahir, bila terjadi perdarahan, lakukan plaseta
manual.
37) Saat plasenta muncul di introitus vagina, lahirkan
plasenta hingga selaput ketuban terpilin kemudian
lahirkan dan tempatkan plasenta pada wadah yang telah
disediakan.
(a) Jika selaput ketuban robek, pakai sarung tangan DTT
atau steril untuk melakukan eksplorasi sisa selaput
kemudian gunakan jari – jari tangan atau klem DTT
atau steril untuk mengeluarkan bagian selaput yang
tertinggal.
Rangsangan Taktil (massase) uterus
38) Segera setelah plasenta lahir dan selaput ketuban lahir,
lakukan massase uterus, letakkan telapak tangan di
fundus dan melakukan masase dengan gerakkan
melingkar dengan lembut hingga uterus berkontraksi
(fundus teraba keras).
(a) Lakukan tindakan yang diperlukan jika uterus tidak
berkontraksi (fundus teraba keras).
Menilai perdarahan :
39) Periksa kedua sisi placenta baik bagian ibu maupun bayi
dan pastikan selaput ketuban lengkap dan utuh.
Masukkan placenta ke dalam kantung plastik atau tempat
khusus.
40) Evaluasi kemungkinan laserasi pada vagina dan
perineum. Lakukan penjahitan bila laserasi menyebabkan
perdarahan.
Bila ada robekan yang menimbulkan perdarahan aktif,
i. Melakukan asuhan pasca persalinan
41) Pastikan uterus berkontraksi dengan baik dan tidak terjadi
perdarahan pervaginam.
42) Beri cukup waktu untuk melakukan kontak kulit ibu-bayi
(di dada ibu paling sedikit 1 jam)
(b) Sebagian besar bayi akan berhasil melakukan inisiasi
menyusui dini dalam waktu 30-60 menit. Menyusui
pertama biasanya berlangsung sekitar 10-15 menit.
Bayi cukup menyusui dari satu payudara.
(c) Biarkan bayi berada di dada ibu selama 1 jam
43) Lakukan penimbangan/pengukuran bayi, beri tetes mata
antibiotic profilaksis, dan vitamin K1 1mg intramuscular di
paha kiri anterolateral setelah satu jam kontak kulit
ibu-bayi.
44) Berikan suntikan imunisasi Hepatitis B (setelah satu jam
pemberian Vitamin K1) di paha kanan anterolateral.
(a) Letakkan bayi di dalam jangkauan ibu agar sewaktu –
waktu bisa disusukan.
(b) Letakkan kembali bayi pada dada ibu bila bayi belum
berhasil menyusui di dalam satu jam pertama dan
biarkan sampai bayi berhasil menyusu.
Evaluasi :
45) Lanjutkan pemantauan kontraksi dan mencegah
perdarahan pervaginam.
(a) 2 – 3 kali dalam 15 menit pertama pasca persalinan.
(c) Setiap 20 – 30 menit pada jam kedua pasca
persalinan.
(d) Jika uterus tidak berkontraksi dengan baik, melakukan
asuhan yang sesuai untuk menatalaksana atonia uteri.
46) Ajarkan ibu/keluarga cara melakukan mesase uterus dan
menilai kontraksi.
47) Evaluasi dan estimasi jumlah kehilangan darah.
48) Memeriksa nadi ibu dan keadaan kandung kemih setiap
15 menit selama 1 jam pertama pascapersalinan dan
setiap 30 menit selama jam kedua pascapersalinan.
(a) Memeriksa temperatur tubuh ibu sekali setiap jam
selama 2 jam pertama pasca persalinan.
(b) Melakukan tindakan yang sesuai untuk temukan yang
tidak normal.
49) Periksa kembali kondisi bayi untuk memastikan bahwa
bayi bernafas dengan baik (40-60 kali/menit) serta suhu
tubuh normal (36,5-37,5ºC)
Kebersihan dan Keamanan :
50) Tempatkan semua peralatan bekas pakai dalam larutan
klorin 0,5% untuk dekontaminasi (10 menit). Cuci dan
bilas peralatan setelah di dekontaminasi.
51) Buang bahan – bahan uang terkontaminasi ke tempat
sampah sesuai.
52) Bersihkan badan ibu menggunakan air DTT. Bersihkan
sisa cairan ketuban, lendir dan darah. Bantu ibu memakai
53) Pastikan ibu merasa nyaman. Bantu ibu memberikan ASI.
Anjurkan keluarga untuk memberi ibu minuman dan
makanan yang diinginkan.
54) Dekontaminasikan tempat bersalin dengan larutan klorin
0,5%.
55) Celupkan sarung tangan kotor ke dalam larutan klorin
0,5%, balikkan bagian dalam ke luar dan rendam dalam
larutan klorin 0,5% selama 10 menit.
56) Cuci kedua tangan dengan sabun dan air bersih mengalir
kemudian keringkan dengan tissue atau handuk pribadi
yang kering dan bersih.
Dokumentasi :
57) Lengkapi patograf (halaman depan dan belakang),
periksa tanda vital dan asuhan kala IV. (JNPK-KR, 2014).
7. Patograf
Penerapan partograf WHO ditujukan pada kehamilan normal yang
direncanakan untuk persalinan pervaginam. Dengan memerhatikan garis
waspada dan garis tindakan sebagai titik tolak evaluasi pertolongan
persalinan diharapkan partus terlantar atau partus kasep semakin
berkurang untuk dapat menurunkan angka kematian maternal dan
perinatal.
a. Dasar partograf WHO
1) Fase aktif mulai pembukaan 3 cm.
2) Fase laten Iamanya 8 jam.
3) Pada fase aktif pembukaan untuk primigravida dan multigravida