BAB II
TINJAUAN PUSTAKA
A. Instalasi Gawat Darurat 1. Pengertian
Instalasi Gawat Darurat (IGD) adalah Unit Rumah Sakit yang memberikan perawatan pertama kepada pasien dengan memberikan pelayanan dengan respon cepat dan penanganan yang tepat (Kepmenkes 856 thn 2011 standar IGD). Pelayanan di instalasi gawat darurat merupakan ujung tombak bagi masyarakat yang mengalami kondisi gawat darurat sehingga banyak harapan masyarakat untuk mendapatkan pelayanan kesehatan terbaik dalam menanggulangi kondisi gawat darurat. Dasar rumah sakit dalam memberikan fasilitas pelayanan kesehatan yaitu dengan pelayanan prima pada setiap jenis pelayanan yang diberikan baik untuk pelayanan rawat jalan, pelayanan rawat inap, maupun pelayanan gawat darurat (Muninjaya, 2011).
Kementrian Kesehatan telah mengeluarkan kebijakan mengenai Standar Instalasi Gawat Darurat (IGD) Rumah Sakit yang tertuang dalam Kepmenkes RI No. 856/Menkes/SK/IX/2011 untuk mengatur standarisasi pelayanan gawat darurat di rumah sakit. Guna meningkatkan kualitas IGD di Indonesia, perlu komitmen pemerintah daerah untuk membantu pemerintah pusat dengan ikut memberikan sosialisasi kepada masyarakat bahwa dalam penanganan kegawatdaruratan dan life saving tidak ditarik
uang muka dan penanganan gawat darurat dilakukan 5 (lima) menit setelah pasien sampai di IGD (Kepmenkes RI No. 856 tahun 2011).
Pelayanan di IGD sangat dipengaruhi oleh undang-undang no. 36 tahun 2011 tentang kesehatan khususnya pada pasal 32 dan pasal 190. Undang-undang ini diberlakukan sebagai tanggapan terhadap laporan dari pasien yang ditolak oleh IGD atau dipindahkan ke fasilitasi lain sebelum menerima pelayanan kegawatan yang tepat. Instalasi Gawat Darurat (IGD) Rumah Sakit memainkan peran utama dalam penanggulangan gawat darurat untuk melakukan pemeriksaan awal kasus gawat darurat (Depkes, 2012)
2. Pelayanan Instalasi Gawat Darurat
IGD rumah sakit mempunyai tugas menyelenggarakan pelayanan asuhan medis dan asuhan keperawatan sementara serta pelayanan pembedahan darurat, bagi pasien yang datang dengan gawat darurat medis. Salah satu indikator mutu pelayanan adalah waktu tanggap (response time) (Depkes RI. 2010). Prosedur pelayanan di suatu rumah sakit, pasien yang akan berobat akan diterima oleh petugas kesehatan setempat baik yang berobat di rawat inap, rawat jalan (poliklinik) maupun di IGD untuk yang penyakit darurat/emergency dalam suatu prosedur pelayanan rumah sakit. Prosedur ini merupakan kunci awal pelayanan petugas kesehatan rumah sakit dalam melayani pasien secara baik atau tidaknya, dilihat dari sikap yang ramah, sopan, tertib, dan penuh tanggung jawab (Depkes RI, 2011).
Latar belakang pentingnya diatur standar IGD karena pasien yang masuk ke IGD rumah sakit tentunya butuh pertolongan yang cepat dan tepat untuk itu perlu adanya standar dalam memberikan pelayanan gawat darurat sesuai dengan kompetensi dan kemampuannya sehingga dapat menjamin suatu penanganan gawat darurat dengan response time yang cepat dan penanganan yang tepat. Semua itu dapat dicapai antara lain dengan meningkatkan sarana prasarana, sumber daya manusia dan manajemen IGD Rumah Sakit sesuai dengan standar. Disisi lain, desentralisasi dan otonomi telah memberikan peluang daerah untuk mengembangkan daerahnya sesuai dengan kebutuhan dan kemampuannya serta siap mengambil alih tanggung jawab yang selama ini dilakukan oleh pusat.
Prinsip umum pelayanan IGD di rumah sakit dari Depkes RI (2010): a. Setiap Rumah Sakit wajib memiliki pelayanan gawat darurat yang
memiliki kemampuan : melakukan pemeriksaan awal kasus-kasus gawat darurat dan melakukan resusitasi dan stabilitasi (life saving). b. Pelayanan di Instalasi Gawat Darurat Rumah Sakit harus dapat
memberikan pelayanan 24 jam dalam sehari dan tujuh hari dalam seminggu.
c. Berbagai nama untuk instalasi/unit pelayanan gawat darurat di rumah sakit diseragamkan menjadi Instalasi Gawat Darurat (IGD).
d. Rumah Sakit tidak boleh meminta uang muka pada saat menangani kasus gawat darurat.
e. Pasien gawat darurat harus ditangani paling lama 5 ( lima ) menit setelah sampai di IGD.
f. Organisasi IGD didasarkan pada organisasi multidisiplin, multiprofesi dan terintegrasi struktur organisasi fungsional (unsur pimpinan dan unsur pelaksana)
g. Setiap Rumah sakit wajib berusaha untuk menyesuaikan pelayanan gawat daruratnya minimal sesuai dengan klasifikasi.
B. Triase Sistem Emergency Severity Index (ESI) 1. Pengertian
Emergency Severity Index (ESI) merupakan konsep baru triase yang menggunakan lima skala dalam pengklasifikasian pasien di IGD. Dalam pengaplikasiannya, saat perawat bertemu dengan pasien pertama kali, harus dapat segera melakukan penilaian kondisi pasien dan memberikan keputusan akhir perawatan, pemulangan atau pemindahan ke ruang perawatan (Bolk et al, 2011).
Emergency Severity Index (ESI) dikembangkan sejak akhir tahun sembilan puluhan di Amerika Serikat. Sistem ESI bersandar pada perawat dengan pelatihan triase secara spesifik. Pasien yang masuk digolongkan dalam ESI 1 sampai ESI 5 sesuai pada kondisi pasien dan sumber daya rumah sakit yang diperlukan oleh pasien (Christ, 2010).
ESI lebih mudah diterapkan di Indonesia karena tidak ada batas waktu spesifik yang ditentukan secara ketat untuk masing-masing level.
Selain itu, ESI tidak secara spesifik mempertimbangkan diagnosis untuk penentuan level triase (Mace dan Mayer 2012). Emergency Severity Index diadopsi secara luas di Eropa, Australia, Asia, dan rumah sakit-rumah sakit di Indonesia.
2. Skala Prioritas ESI
Emergency Severity Index (ESI) memiliki 5 skala prioritas yaitu (Hadi, 2014) :
a. Prioritas 1 (label biru) merupakan pasien-pasien dengan kondisi yang mengancam jiwa (impending life/lim threatening problem) sehingga membutuhkan tindakan penyelematan jiwa yang segera. Parameter prioritas 1 adalah semua gangguan signifikan pada ABCD. Contoh prioritas 1 antara lain, cardiac arrest, status epileptikus, koma hipoglikemik dan lain-lain.
b. Prioritas 2 (label merah) merupakan pasien-pasien dengan kondisi yang berpotensi mengancam jiwa atau organ sehingga membutuhkan pertolongan yang sifatnya segera dan tidak dapat ditunda. Parameter prioritas 2 adalah pasien-pasien haemodinamik atau ABCD stabil dengan penurunan kesadaran tapi tidak sampai koma (GCS 8-12). Contoh prioritas 2 antara lain, serangan asma, abdomen akut, luka sengatan listrik dan lain-lain.
c. Prioritas 3 (label kuning) merupakan pasien-pasien yang membutuhkan evaluasi yang mendalam dan pemeriksaan klinis yang menyeluruh. Contoh prioritas 3 antara lain, sepsis yang memerlukan
pemeriksaan laboratorium, radiologis dan EKG, demam tifoid dengan komplikasi dan lain-lain.
d. Prioritas 4 (label kuning) merupakan pasien-pasien yang memerlukan satu macam sumber daya perawatan IGD. Contoh prioritas 4 antara lain pasien BPH yang memerlukan kateter urine, vulnus laceratum yang membutuhkan hecting sederhana dan lain-lain.
e. Prioritas 5 (label putih) merupakan pasien-pasien yang tidak memerlukan sumber daya. Pasien ini hanya memerlukan pemeriksaan fisik dan anamnesis tanpa pemeriksaan penunjang. Pengobatan pada pasien dengan prioritas 5 umumnya per oral atau rawat luka sederhana. Contoh prioritas 5 antara lain, common cold, acne, eksoriasi, dan lain-lain.
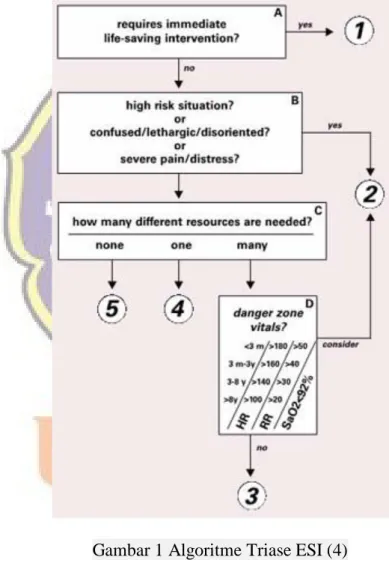
Triase ESI bersandar pada lima dasar (Gilboy et al, 2011). Pertama , apabila pasien memerlukan intervensi penyelamatan jiwa maka pasien akan masuk dalam ESI 1. Apabila pasien tidak bisa menunggu karena resiko tinggi, perubahan kesadaran akut , atau nyeri hebat makan pasien akan masuk dalam ESI 2. Apabila pasien memerlukan lebih satu sumber daya maka pasien masuk dalam ESI 3. Namun, apabila pasien memerlukan sumberdaya lebih hanya satu maka pasien masuk dalam ESI 4. Dan apabila pasien bisa menunggu karena resiko tidak tinggi, tidak terjadi perubahan kesadaran akut atau nyeri hebat maka pasien masuk ke dalam ESI 5.
Untuk kategori ESI 2 dan ESI 3 mensyaratkan perawat triase untuk mengetahui secara tepat berapa sumber daya yang diperlukan. Sumber daya
yang dimaksud adalah utilisasi yang akan direncanakan dokter IGD terhadap pasien tersebut. Contoh sumber daya adalah pemeriksaan darah dan urine di laboratorium, pencitraan, pemberian cairan intravena, nebulisasi, pemasangan kateter urine, dan penjahitan luka laserasi. Pemeriksaan darah, urine, dan sputum yang dilakukan bersamaan hanya dihitung satu sumber daya. Demikian pula bila ada CT Scan kepala, foto polos thorax, dan foto polos ekstremitas yang dilakukan bersamaan dihitung sebagai satu sumber daya (Gilboy,2011).
Selanjutnya pasien akan dilakukan assessment awal, intervensi dan pemeriksaan penunjang (laboratorium, radiologi). Tahap selanjutnya adalah review oleh team spesialis/konsultasi hingga adanya disposisi untuk KRS, MRS, operasi atau tindakan khusus.
Sumber : (Gilboy,2011).
Penerapan ESI di Indonesia sangat cocok karena perawat triase lebih mudah melihat kondisi dan keparahan dibandingkan bekerja sama dengan dokter menegakkan diagnosis (Depkes RI, 2011). Perawat triase bersama dokter jaga akan lebih mudah melihat keparahan kondisi dan mempertimbangkan sumber daya apa saja yang akan digunakan untuk menangani pasien tersebut. Menghitung response time juga merupakan pekerjaan sederhana yang tidak
mudah dilakukan di IGD. Ketiadaan ketentuan waktu kapan pasien harus dijumpai oleh dokter menambah daya pikat sistem triase.
Sistem triase ESI mempergunakan skala nyeri 1-10 , sama dengan yang secara umum dipakai di Indonesia (Bolk,2011).
Gambar 1 Algoritme Triase ESI (4)
Bila pada sistem yang lain belum jelas mengenai kriteria triase pasien pediatri, ESI mempunyai satu bagian tersendiri mengenai triase pada anak-anak. Bagian ini memberikan petunjuk yang jelas mengenai apa saja yang harus
diperiksa ketika melakukan triase pasien anak-anak. Inilah yang tidak dijumpai pada sistem triase yang lain.
Aslinya, ESI dibuat dalam konteks IGD sebagai antar muka EMS dan pelayanan rumah sakit. Sebuah penelitian di Eropa juga menambahkan fakta menarik mengenai ESI pada pasien yang datang sendiri ke IGD, kondisi yang lebih mirip dengan Indonesia. Penelitian ini menemukan bahwa sistem triase ESI ini dapat dipercaya dan diandalkan pada pasien-pasien yang datang sendiri ke IGD. Tidak ada modifikasi yang perlu dilakukan pada algoritme sistem triase ESI untuk pasien-pasien yang datang sendiri ke IGD.
C. Length of Stay (LOS) 1. Pengertian
Length of Stay (LOS) adalah lama waktu pasien berada di area khusus di sebuah rumah sakit. Emergency Department Length of Stay (EDLOS) didefinisikan sebagai lama waktu pasien di IGD, mulai dari pendaftaran sampai secara fisik pasien meninggalkan IGD (Drapper, 2011).
Menurut The electronic National Ambulator Care Reporting System (eNACRS), Emergency Department Length of Stay (EDLOS) adalah interval antara waktu pendaftaran atau waktu triase dengan waktu pasien secara fisik meninggalkan IGD untuk pasien rawat inap/MRS atau sampai waktu disposisi untuk pasien pulang/KRS.
Length of Stay (LOS) patients admission merupakan lamanya pasien dirawat mulai kedatangan sampai dipindahkan ke ruangan atau unit lain, sebagai indikator pengukuran terhadap proses pelayanan dan penanda kepadatan pasien. Waktu tunggu memiliki esensi penting dalam mengkaji proses perawatan di IGD karena membantu mengidentifikasi penyebab keterlambatan tindakan dan LOS yang memanjang (Brick et al., 2014). 2. Klasifikasi LOS
Klasifikasi LOS di Indonesia, standar pelayanan IGD diatur dalam Kepmenkes No.856 tahun 2011 tentang Standar Pelayanan Minimal bahwa pelayanan IGD dilakukan selama 24 jam penuh, 7 hari terhadap kasus gawat darurat, resusitasi dan stabilisasi (life saving). Waktu tunggu pasien saat kedatangan pasien < 5 menit. Pada kondisi kepadatan pasien manajemen IGD dapat menerapkan lama rawat < 6-8 jam (Depkes, 2011). Keberhasilan pencapaian target sangat tergantung dari manajemen leadership lingkup IGD dan rumah sakit (Ningsih, 2015).
Bernstein et al.,(2016) mengatakan bahwa padatnya pasien di ruangan perawatan disertai jumlah staf dokter dan perawat yang terbatas berpotensi menimbulkan keterlambatan tindakan dan pengobatan tidak adekuat akibat peningkatan kebutuhan perawatan. Regulasi staf dokter dan perawat penting sebagai elemen kunci dalam proses perawatan pasien di IGD (Zarea et al., 2011).
3. Faktor yang mempengaruhi LOS
Penyebab lamanya pasien mendapatkan penanganan adalah karena penumpukan pasien di IGD atau istilah crowding. Kondisi ini sangat komplek dan bervariasi, tetapi secara umum penyebab LOS secara umum dibagi menjadi tiga faktor , yaitu:
a. Faktor Input
Faktor input meliputi setiap karakteristik atau kondisi yang berkontribusi meningkatkan permintaan akan layanan gawat darurat, mengacu pada peningkatan jumlah kunjungan dan tingkat keparahan (acuity) pasien yang berkunjung ke IGD. Model ini menyebutkan Ada 3 kategori umum perawatan yang dikirim/rujuk ke IGD, yaitu
1) Perawatan Emergency di IGD
Peran IGD yang paling terlihat dan sangat diperlukan dalam masyarakat adalah perawatan pasien sakit parah dan injury dari masyarakat. Selain itu IGD juga berfungsi sebagai tempat rujukan untuk pasien dengan masalah kompleks yang memerlukan tindakan stabilisasi dan evaluasi diagnostik dari sarana kesehatan lain. 2) Perawatan Urgent tidak terjadwal di IGD
IGD memberikan perawatan urgent tidak terjadwal sering karena; ketidak mampuan poliklinik memberikan perawatan kepada pasien dengan kasus akut (atau eksaserbasi akut dari masalah kronis) di Instalasi Rawat Jalan. IGD sebagai alternatif; pasien mungkin dijadwalkan untuk perawatan di poliklinik, namun pasien datang
ke IGD karena gejala dirasa memburuk sebelum waktu Kontrol yang ditetapkan. Alasan lain, karena lamanya proses pelayanan di Instalasi rawat jalan dan tidak tersedianya perawatan selepas jam kerja, mempengaruhi keputusan pasien untuk mencari perawatan alternatif ke IGD.
3) Safety net care
IGD berbagi peran dengan klinik dan safety net providers lainya di masyarakat, tapi seringkali menjadi satu- satunya pintu terbuka bagi populasi pasien yang mengalami hambatan untuk mengakses unscheduled care. Jumlah penerima Medicaid (Jamkesmas) yang tidak proporsional dan individu yang tidak diasuransikan sering menjadikan IGD sebagai rujukan utama masalah kesehatan mereka, seringkali karena masalah biaya atau kesulitan mengakses perawatan di tempat lain. IGD bukan satu jaring pengaman bagi masyarakat tetapi juga berfungsi sebagai jaring pengaman penting untuk sistem perawatan kesehatan lainnya. Bila pilihan perawatan medis lainnya dalam sistem ini habis/tutup, maka IGD menjadi satu-satunya alternatif untuk perawatan akut.
b. Faktor Throughput
Faktor Throughput yang mengacu pada masalah yang terjadi di dalam IGD yang berkontribusi terhadap LOS. Model ini mengidentifikasi Length of stay pasien di IGD sebagai faktor yang berkontribusi potensial untuk kondisi crowding di IGD. Model ini memberi
penekanan pada proses internal pelayanan/perawatan di IGD dan perlunya meningkatkan efisiensi dan efektivitas, terutama yang memiliki efek terbesar pada Length of stay dan penggunaan sumber daya di UGD.
Ada dua fase Throughput yang utama dalam model ini. Fase pertama meliputi triase, penempatan ruang, dan assessment awal. Fase kedua komponen Throughput yang mencakup pengujian diagnostik dan pengobatan di IGD. Fase ini biasanya akan merupakan mayoritas dari total waktu Throughput pasien IGD. Emergency Model Of Care membagi proses Throughput pasien di IGD dalam tiga fase atau kerangka waktu yang manageable, yaitu: fase pertama untuk meyelesaikan assessment awal dan rencana pengelolahan klinis. Fase kedua untuk review team spesialis/ konsultasi dan disposisi. Fase ketiga untuk mentransfer pasien ke unit rawat inap, rujukan atau perencanaan pulang.
Beberapa faktor lain yang mempengaruhi Throughput dalam fase ini antara lain; kekompakan tim perawatan pasien, tata letak fisik dari IGD, rasio perawat dan dokter yang bertugas, efisiensi penggunaan tes diagnostik (misalnya, laboratorium, radiologi), aksesibilitas informasi medis, kualitas dokumentasi dan sistem komunikasi, dan ketersediaan konsultasi khusus tepat waktu. Daftar tersebut menunjukkan mengidentifikasi banyak daerah penting untuk meningkatkan efisiensi layanan di IGD.
c. Faktor Output
Faktor output mengacu pada hambatan alur pasien yang keluar dari IGD setelah ada disposisi dari dokter. Alasan yang paling sering dikutip untuk kondisi IGD crowding adalah ketidakmampuan untuk memindahkan pasien MRS dari IGD ke unit rawat inap (boarding of inpatients). Masalah ini memaksa dokter dan tim keperawatan membagi konsentrasi untuk evaluasiantara pasien baru dan pasien boarding.
4. Dampak LOS
Kondisi LOS dan penumpukan pasien crowding berdampak negatif pada semua pemangku kepentingan baik pasien, petugas maupun rumah sakit. Keselamatan pasien menjadi fokus utama karena berhubungan dengan penurunan kualitas perawatan dan peningkatan kesalahan medis di IGD pada kondisi crowding. The Joint Commission on the Accreditation of Healthcare Organizations (JCAHO) mencatat bahwa 50% kejadian sentinel terjadi di IGD dan sepertiganya disebabkan oleh kondisi crowding (Stead, Jain and Decker, 2011). Kondisi overcrowding di area perawatan IGD mengancam kesehatan masyarakat (public health) dengan mengorbankan keselamatan pasien dan membahayakan ketahanan seluruh sistem emergency care di Amerika Serikat. Liu et al. (2012) melaporkan pada pasien rawat inap yang boarded (menunggu tempat tidur rawat inap) di IGD, mengevaluasi frekuensi kesalahan dan kejadian buruk untuk pasien ini. Dari semua pasien naik, 28% mengalami beberapa kesalahan
(error) atau kejadian buruk (adverse event) selama boarding. (Bernstein et al., 2016).
Hasil (patient outcomes) yang berkaitan dengan kualitas pelayanan di IGD diidentifikasi sebagai penundaan pelayanan/pengobatan, penurunan kepuasan pasien, dan peningkatan angka kematian. Mortality adalah ukuran outcomes pasien yang biasanya digunakan sebagai indikator kualitas perawatan. Kondisi crowding juga berpengaruh pada perawat, dokter serta petugas kesehatan lainya yang terlibat, mereka mengalami penurunan kepuasan kerja yang mengakibatkan penurunan produktivitas dan peningkatan pergantian staff. Dampak bagi rumah sakit, yakni hilangnya pendapatan dari berbagai sumber. Misalnya hilang dari pasien yang pergi tanpa terlihat (melarikan diri), dari pengalihan layanan darurat (rujukan) sekunder atau akibat ketidakpuasan karena pelayanan yang memanjang di IGD, dan dari pengalihan pangsa pasar ke pesaing.
5. Hubungan Triase ESI dengan LOS
ESI merupakan salah satu sitem Triase dalam perawatan darurat. ESI adalah suatu proses pengumpulan informasi pasien dan memulai proses pengambilan keputusan untuk mengkategorikan dan memprioritaskan kebutuhan pasien akan perawatan (ENA, 2012). ESI dilakukan untuk memastikan bahwa pasien dirawat berdasarkan urgensi klinis, memastikan pengobatan yang tepat dan tepat waktu, menempatkan pasien dengan penilaian yang paling tepat, menentukan daerah perawatan yang tepat serta mengumpulkan informasi yang dapat berguna bagi pengembangan triase
di IGD (Wacebbnm, 2011). Triase yang diberlakukan IGD menggunakan sistem triase ESI (Emergency severity Index) yang diberlakukan untuk semua pasien yang masuk di IGD. Sistem triase ESI dipilih karena dianggap merupakan sistem triase yang paling tepat dan representatif untuk memilah pasien dalam layanan intrahospital. Dalam pelaksanaannya sistem triase tetap menggunakan kategori triase merah kuning hijau yang dikombinasikan dengan sistem triase ESI.
Sesuai dengan pedoman triase Rumah Sakit Panti Rapih, ESI 1 dan ESI 2 digolongkan dalam kategori merah, ESI 3 digolongkan dalam kategori kuning dan ESI 4 dan ESI 5 digolongkan dalam kategori hijau.
Penelitian sebelumnya yang menggunakan lama perawatan di IGD sebagai indikator validitas triase sebagai sebuah instrumen pemilahan pasien. Gravel et al. (2011) telah melakukan studi validitas PaedCTAS (Paediatric Canadian Triase System) melalui hospitalisasi, LOS di IGD dan perawatan di ruang rawat intensif setelah pasien keluar dari IGD. Penelitian serupa juga dilakukan oleh Goldman (2007) yang melakukan studi evaluasi terhadap ESI melalui penggunaan sumber daya dan lama perawatan (LOS) pasien di IGD.
Hasil penelitiannya menemukan level triase ESI yang ditetapkan kepada pasien di IGD mempunyai hubungan dengan lama perawatan di IGD. Semakin tinggi level triase, semakin tinggi prosentasi pasien dengan LOS. Sebanyak 24% pasien dari level triase merah, mempunyai LOS > 240 menit. Presentasi ini menurun seiring dengan menurunnya level triase.
Sebanyak 17% pasien dari level triase kuning dan 6% pasien dari level hijau yang mempunyai 66 menit, level 2 dengan LOS 96 menit, level 3 dengan LOS 191 menit dan level 1 dengan LOS 191 menit.
Hasil penelitian Baumann and Strout (2012) melaporkan adanya korelasi kuat antara level triase Emergency Severity Index dengan Lenght of Stay pasien di I LOS lebih dari 240 menit. Panjangnya LOS pasien dengan level triase ESI hijau tersebut salah satunya disebabkan karena ruang perawatan yang belum siap sehingga pasien harus menunggu di unit gawat darurat.
Korelasi level triase ESI dengan Lenght of Stay pasien di IGD didapatkan adanya korelasi kuat antara level Triase dengan LOS pasien juga dilaporkan dalam studi yang dilakukan Gravel et al. (2011) pada PaedCTAS. Dalam studi yang dilakukan Gravel et al. tersebut terlihat bahwa LOS pasien semakin lama seiring dengan tingginya level triase. Pasien dengan level triase 5 mempunyai LOS rata- rata. Lenght of stay pasien di IGD dapat digunakan sebagai salah satu prediktor untukmenilai urgency klinis dari pasien yangdilakukan triase. Moll (2010) menyebutkan bahwa belum ada bukti empiris yang dapat digunakan sebagai bukti kevalidan sebuah sistem triase. Akan tetapi, urgensi klinis yang dinilai dan dipilah dari sistem triase seharusnya menggambarkan proses serta outcome klinis. Vatriabel proses dapat dilihat dari lamanya pasien menerima perawatan di unit gawat darurat.
Pasien dengan level triase merah dengan urgensi klinis yang paling tinggi menunjukkan lama perawatan yang lebih lama dari level triase dibawahnya. Gilboy (2011) menyebutkan bahwa triase merah menunjukkan kondisi gawat dan darurat yang mengandung makna bahwa pasien dalam kondisi yang mengancam jiwa dan harus segera ditangani. Kondisi mengancam jiwa tersebut membutuhkan penanganan yang lebih komplek. Pasien dengan level triase merah secara nyata menampilkan gangguan pada airway, breathing atau ciorculation sehinga dibutuhkan proses resusitasi yang membutuhkan tindakan kompleks seperti airway management, serta monitoring yang ketat dan lebih lama sebelum diputuskan untuk dilakukan proses dispose ke unit lain. Marti (2016) dalam penelitiannya di rumah Sakit Panti Rapih, pasien dengan level triase merah membutuhkan koordinasi antar tenaga kesehatan, antara perawat, dokter jaga di IGD maupun dokter spesialis yang dirujuk sesuai dengan kondisi pasien. hal tersebut menyebabkan lama waktu perawatan pasien lebih panjang.