- 1 -
BAB I
PENDAHULUAN
A. LATAR BELAKANG
Preeklampsia berat (PEB) dan eklampsia masih merupakan salah satu penyebab utama kematian maternal dan perinatal di Indonesia. Mereka diklasifikasikan kedalam penyakit hipertensi yang disebabkan karena kehamilan. PEB ditandai oleh adanya hipertensi sedang-berat, edema, dan proteinuria yang masif. Sedangkan eklampsia ditandai oleh adanya koma dan/atau kejang di samping ketiga tanda khas PEB.
Preeklampsia-Eklampsia adalah penyakit pada wanita hamil yang secara langsung disebabkan oleh kehamilan. Pre-eklampsia adalah hipertensi disertai proteinuri dan edema akibat kehamilan setelah usia kehamilan 20 minggu atau segera setelah persalinan. Gejala ini dapat timbul sebelum 20 minggu bila terjadi. Eklampsia adalah timbulnya kejang pada penderita preklampsia yang disusul dengan koma. Kejang disini bukan akibat kelainan neurologis.
Hemolisis, kelainan tes fungsi hati dan jumlah trombosit yang rendah sudah sejak lama dikenal sebagai komplikasi dari preeklampsi-eklampsi (Chesley 1978; Godlin 1982; Mc Kay 1972).
Sindrom HELLP merupakan kumpulan tanda dan gejala : H untuk Hemolysis, EL untuk Elevated Liver Enzymes, dan LP untuk Low Platelets. Patogenesis sindrom HELLP belum jelas. Sampai sekarang tidak ditemukan faktor pencetusnya; kelihatannya merupakan akhir dari kelainan yang menyebabkan kerusakan endotel mikrovaskuler dan aktivasi trombosit intravaskuler, akibatnya terjadi agregasi trombosit dari selanjutnya kerusakan endotel. Peningkatan kadar enzim hati diperkirakan sekunder dari obstruksi aliran darah hati oleh deposit fibrin pada sinusoid. Trombositopeni dikaitkan dengan peningkatan pemakaian dan atau destruksi trombosit.
Kriteria diagnosis sindrom HELLP terdiri : Hemolisis, kelainan apus darah tepi, total bilirubin > 1,2 mg/dl, laktat dehidrogenase (LDH) > 600 U/L. Peningkatan fungsi hati, serum aspartat aminotransferase (AST) > 70 U/L, laktat dehidrogenase (LDH) > 600 U/L. Jumlah trombosit < 100.000/ml.3
B. RUMUSAN MASALAH
1. Apa yang di maksud dengan sindrom HELLP ?
2. bagaimanakah etiologi dan patofisiologi sindroma HELLP ? 3. bagaimanakan epidemiologi dan faktor sindroma HELLP ?
- 2 - 4. Apa saja manifestasi klinis sindroma HELLP ? 5. Bagaimana pathway sindroma HELLP ? 6. Bagaimana mendiagnosis sindroma HELLP ? 7. Bagaimana klasifikasi sindroma HELLP ?
8. Bagaimanakah penatalaksanaan sindroma HELLP ? 9. Bagaimana komplikasi sindroma HELLP ?
10. Bagaimana asuhan keperawatan sindroma HELLP ?
C. TUJUAN
1. Tujuan Umum
Agar masyarakat awam mengetahui mengenai preeklamsia berat dengan sindrom HELLP dalam kehamilan dan dapat mengambil keputusan penanganan yang bijak. 2. Tujuan Khusus
a. Mengetahui definisi preeklamsia berat dan sindrom HELLP b. Mengetahui penyebab sindroma HELLP
c. MengetahuI faktor resiko sindroma HELLP d. Mengetahui tanda dan gejala sindroma HELLP
e. Mengetahui cara diagnosis preeklamsia berat dan sindrom HELLP f. Mengetahui diagnosis banding sindroma HELLP
g. Mengetahui penatalaksanaan sindroma HELLP h. Mengetahui komplikasi sindroma HELLP
i. Mengetahui asuhan keperawatan sindroma HELLP
j. Mengetahui hubungan preeaklamsia berat dengan sindroma HELLP.
k. Mengetahui dan memahami pengelolaan Preeklamsia Berat dengan sindrom HELLP dalam kehamilan.
- 3 -
BAB II
TINJAUAN PUSTAKA
A. DEFINISI
Pre-eklamsia berat adalah preeklamsia dengan tekanan darah sistolik ≥160mmHg dan tekanan darah sistolik ≥110 mmHg disertai dengan proteinuria lebih 5g/24jam.
Eklamsia merupakan kasus akut pada penderita preeklamsi, yang disertai dengan kejang menyeluruh dan koma.
Sindroma HELLP ialah preeklamsia-eklamsia disertai timbulnya hemolisis, peningkatan enzim hepar, disfungsi hepar, dan trombositopenia. H (Hemolisis) EL (Elevated Liver Enzyme), LP (Low Platelete Count).
HELLP sindrom adalah sekelompok gejala yang terjadi pada ibu hamil yang memiliki:
1. H - hemolisis (pecahnya sel darah merah) 2. EL - enzim hati
3. LP - rendah jumlah trombosit
Biasanya dipahami sebagai sebuah varian dari preeklamsia, HELLP sindrom ini dinamai singkatan dari kondisi gejala utama yang digunakan untuk mendiagnosa kondisi: anemia hemolitik, peningkatan enzim hati, dan jumlah trombosit yang rendah. Kondisi ini sperti preeklamsi dan ekslamsi. Umumnya terjadi pada tahap akhir kehamilan, tapi kadang-kadang muncul setelah melahirkan. Penyebab pasti penyakit ini tidak diketahui, dan tidak ada cara yang dikenal untuk mencegah dari terjadi, namun, faktor risiko tertentu memungkinkan dokter untuk menilai tingkat risiko selama kehamilan.
Hemolisis, kelainan tes fungsi hati dan jumlah trombosit yang rendah sudah sejak lama dikenal sebagai komplikasi dari preeklampsi-eklampsi (Chesley 1978; Godlin 1982; Mc Kay 1972).
Godlin menamakan sindrom ini EPH Gestosis tipe II, MacKennan dkk. menganggapnya sebagai suatu misdiagnosis preeklampsi, sedangkan penulis lain menyebutkannya sebagai bentuk awal preeklampsi berat, variasi unik dari preeklampsi.
Pada 1982, Weinstein melaporkan 29 kasus preeklampsi berat, eklampsi dengan komplikasi trombositopeni, kelainan sediaan apus darah tepi, dan kelainan tes fungsi hati. Ia menyatakan bahwa kumpulan tanda dan gejala ini benar-benar terpisah dari preeklampsi berat dan membentuk satu istilah: Sindrom HELLP; H untuk Hemolysis, EL untuk Elevated Liver Enzymes, dan LP untuk Low Platelet.
- 4 -
Sibai dkk. menunjukkan adanya perbedaan nyata dalam hal terminologi, insidens, penyebab, diagnosis dan penatalaksanaan sindrom ini. Insidens dilaporkan sekitar 2-12%, kisaran ini menggambarkan perbedaan criteria diagnosis dan metode yang digunakan. Ada perbedaan besar mengenai saat terjadi, tipe, dan derajat kelainan laboratorium yang digunakan untuk mendiagnosis sindrom ini.
Ada yang mendiagnosis jika pasien saat masuk sudah ada kelainan, ada yang jika kelainannya timbul selama penanganan konservatif; yang lain jika kelainannya muncul post partum.
Bukti adanya hemolisis telah dilaporkan pada beberapa studi dan definisi trombositopeni berkisar dari <75.000/mm3 Sampai < 150.000/mm 3. Belum ada konsensus mengenai peranan tes fungsi hati untuk mendiagnosis sindrom HELLP. Banyak penulis mendukung agar nilai laktat dehidrogenase (LDH).
B. ETIOLOGI dan PATOFISIOLOGI
Penyebab sindrom HELLP sampai sekarang belum jelas. Yang ditemukan pada penyakit multisistem ini adalah kelainan tonus vaskuler, vasospasme, dan kelainan koagulasi. Sampai sekarang tidak ditemukan faktor pencetusnya. Sindrom ini kelihatannya merupakan akhir dari kelainan yang menyebabkan kerusakan endotel mikrovaskuler dan aktivasi trombosit intravaskuler; akibatnya terjadi vasospasme, aglutinasi dan agregasi trombosit dan selanjutnya terjadi kerusakan endotel. Hemolisis yang didefinisikan sebagai anemi hemolitik mikroangiopati merupakan tanda khas.
Sel darah merah terfragmentasi saat melewati pembuluh darah kecil yang endotelnya rusak dengan deposit fibrin. Pada sediaan apus darah tepi ditemukan spherocytes, schistocytes, triangular cells dan burr cells.
Peningkatan kadar enzim hati diperkirakan sekunder akibat obstruksi aliran darah hati oleh deposit fibrin di sinusoid. Obstruksi ini menyebabkan nekrosis periportal dan pada kasus yang berat dapat terjadi perdarahan intrahepatik, hematom subkapsular atau ruptur hati.
Nekrosis periportal dan perdarahan merupakan gambaran histopatologik yang paling sering ditemukan. Trombositopeni ditandai dengan peningkatan pemakaian dan/atau destruksi trombosit.
Banyak penulis tidak menganggap sindrom HELLP sebagai suatu variasi daridisseminated intravascular coagulopathy (DIC), karena nilai parameter koagulasi seperti waktu prothrombin (PT), waktu parsial thromboplastin (PTT), dan serum fibrinogen normal. Secara klinis sulit mendiagnosis DIC kecuali menggunakan tes antitrombin III, fibrinopeptide-A, fibrin monomer, D-Dimer, 2 antiplasmin, plasminogen, prekallikrein, dan fibronectin. Namun tes ini memerlukan waktu dan tidak digunakan secara rutin. Sibai dkk. mendefinisikan DIC dengan adanya trombositopeni, kadar
- 5 -
fibrinogen rendah (fibrinogen plasma < 300 mg/dl) dan fibrin split product > 40 µg/ml2. Semua pasien sindrom HELLP mungkin mempunyai kelainan dasar koagulopati yang biasanya tidak terdeteksi.
1. Pre eklamsia – eklamsia
Vasokonstriksi merupakan dasar patogenesis PE-E. Vasokonstriksi menimbulkan peningkatan total perifer resisten dan menimbulkan hipertensi. Adanya vasokonstriksi juga akan menimbulkan hipoksia pada endotel setempat, sehingga terjadi kerusakan endotel, kebocoran arteriole disertai perdarahan mikro pada tempat endotel. Selain itu Hubel (1989) mengatakan bahwa adanya vasokonstriksi arteri spiralis akan menyebabkan terjadinya penurunan perfusi uteroplasenter yang selanjutnya akan menimbulkan maladaptasi plasenta. Hipoksia/ anoksia jaringan merupakan sumber reaksi hiperoksidase lemak, sedangkan proses hiperoksidasi itu sendiri memerlukan peningkatan konsumsi oksigen, sehingga dengan demikian akan mengganggu metabolisme di dalam sel Peroksidase lemak adalah hasil proses oksidase lemak tak jenuh yang menghasilkan hiperoksidase lemak jenuh. Peroksidase lemak merupakan radikal bebas. Apabila keseimbangan antara peroksidase terganggu, dimana peroksidase dan oksidan lebih dominan, maka akan timbul keadaan yang disebut stess oksidatif. Pada PE-E serum anti oksidan kadarnya menurun dan plasenta menjadi sumber terjadinya peroksidase lemak. Sedangkan pada wanita hamil normal, serumnya mengandung transferin, ion tembaga dan sulfhidril yang berperan sebagai antioksidan yang cukup kuat. Peroksidase lemak beredar dalam aliran darah melalui ikatan lipoprotein. Peroksidase lemak ini akan sampai kesemua komponen sel yang dilewati termasuk sel-sel endotel yang akan mengakibatkan rusaknya sel-sel endotel tersebut. Rusaknya sel-sel endotel tersebut akan mengakibatkan antara lain :
a. Adhesi dan agregasi trombosit.
b. Gangguan permeabilitas lapisan endotel terhadap plasma.
c. Terlepasnya enzim lisosom, tromboksan dan serotonin sebagai akibat dari rusaknya trombosit.
d. Produksi prostasiklin terhenti.
e. Terganggunya keseimbangan prostasiklin dan tromboksan.
f. Terjadi hipoksia plasenta akibat konsumsi oksigen oleh peroksidase lemak 2. Sindrom HELLP
Patogenesis sindrom HELLP sampai sekarang belum jelas. Yang ditemukan pada penyakit multisistem ini adalah kelainan tonus vaskuler, vasospasme, dan kelainan koagulasi. Sampai sekarang tidak ditemukan faktor pencetusnya. Sindrom ini kelihatannya merupakan akhir dari kelainan yang menyebabkan kerusakan endotel mikrovaskuler dan aktivasi trombosit intravaskuler; akibatnya terjadi vasospasme,
- 6 -
aglutinasi dan agregasi trombosit dan selanjutnya terjadi kerusakan endotel. Hemolisis yang didefinisikan sebagai anemia hemolitik mikroangiopati merupakan tanda khas. Sel darah merah terfragmentasi saat melewati pembuluh darah kecil yang endotelnya rusak dengan deposit fibrin. Pada sediaan apus darah tepi ditemukan spherocytes, schistocytes, triangular cells dan burr cells.Peningkatan kadar enzim hati diperkirakan sekunder akibat obstruksi aliran darah hati oleh deposit fibrin di sinusoid. Obstruksi ini menyebabkan nekrosis periportal dan pada kasus yang berat dapat terjadi perdarahan intrahepatik, hematom subkapsular atau ruptur hati. Nekrosis periportal dan perdarahan merupakan gambaran histopatologik yang paling sering ditemukan.
Trombositopeni ditandai dengan peningkatan pemakaian dan atau destruksi trombosit. Banyak penulis tidak menganggap sindrom HELLP sebagai suatu variasi dari disseminated intravascular coagulopathy (DIC), karena nilai parameter koagulasi seperti waktu prothrombin (PT), waktu parsial thromboplastin (PTT), dan serum fibrinogen normal. Secara klinis sulit mendiagnosis DIC kecuali menggunakan tes antitrombin III, fibrinopeptide-A, fibrin monomer, D-Dimer, antiplasmin, plasminogen, prekallikrein, dan fibronectin. Namun tes ini memerlukan waktu dan tidak digunakan secara rutin.Semua pasiensindrom HELLP mungkin mempunyai kelainan dasar koagulopati yang biasanya tidak terdeteksi.
C. EPIDEMIOLOGI dan FAKTOR RESIKO 1. Epidemiologi
Sindrom HELLP terjadi pada 2-12% kehamilan. Sebagai perbandingan, preeklampsi terjadi pada 5-7% kehamilan. Superimposed sindrom HELLP berkembang dari 4-12% wanita preeklampsi atau eklampsi. Tanpa preeklampsi, diagnosis sindrom ini sering terlambat.
Sindrom HELLP dapat timbul pada masa postpartum. Sibai melaporkan dalam penelitian 304 pasien sindrom HELLP, 95 pasien (31%) hanya bermanifestasi saat postpartum. Pada kelompok ini, saat terjadinya berkisar dari beberapa jam sampai 6 hari, sebagian besar dalam 48 jam postpartum. Selanjutnya 75 pasien (79%) menderita preeklampsi sebelum persalinan, 20 pasien (21%) tidak menderita preeklampsi baik antepartum maupun postpartum.
2. Faktor resiko
Faktor risiko sindrom HELLP berbeda dengan preeklampsi (Tabel 1). Dalam laporan Sibai dkk (1986), pasien sindrom HELLP secara bermakna lebih tua (rata-rata umur 25 tahun) dibandingkan pasien preeklampsi-eklampsi tanpa sindrom HELLP (rata-rata umur 19 tahun). lnsiden sindrom ini juga lebih tinggi pada populasi kulit putih dan multipara.
- 7 -
Sindrom ini biasanya muncul pada trimester ke tiga, walaupun pada 11% pasien muncul pada umur kehamilan <27 minggu, pada masa antepartum sekitar 69% pasien dan pada masa postpartum sekitar 31%. Pada masa post partum, saat terjadinya khas, dalam waktu 48 jam pertama post partum.
Tabel 1. Faktor resiko
D. MANIFESTASI KLINIS
Pasien sindrom HELLP dapat mempunyai gejala dan tanda yang sangat bervariasi, dari yang bernilai diagnostic sampai semua gejala dan tanda pada pasien preeklampsi-eklampsi yang tidak menderita sindrom HELLP.
Sibai (1990) menyatakan bahwa pasien biasanya muncul dengan keluhan nyeri epigastrium atau nyeri perut kanan atas (90%), beberapa mengeluh mual dan muntah (50%), yang lain bergejala seperti infeksi virus. Sebagian besar pasien (90%) mempunyai riwayat malaise selama beberapa hari sebelum timbul tanda lain.
Dalam laporan Weinstein, mual dan/atau muntah dan nyeri epigastrium diperkirakan akibat obstruksi aliran darah di sinusoid hati, yang dihambat oleh deposit fibrin intravaskuler. Pasien sindrom HELLP biasanya menunjukkan peningkatan berat badan yang bermakna dengan udem menyeluruh. Hal yang penting adalah bahwa hipertensi berat (sistolik160 mmHg, diastolic 110 mmHg) tidak selalu ditemukan. Walaupun 66% dari 112 pasien pada penelitian Sibai dkk (1986) mempunyai tekanan darah diastolic 110 mmHg, 14,5% bertekanan darah diastolic 90 mmHg.
- 8 - E. Pathway Plasenta abnormal faktor vaskular Perfusi uteroplasenta Hipoksia placenta
SFlt-1 VEBG PIGF Stres oksidatif
Disfungsi endotel dan trofoblas
Sensitivitas pressor Tromboksan Endotelium Nitrat oksida Prostasikin Agresi platelet
Jejas endotel Vasokontriksi
arteri (hipertensi sistemik)
Aktivasi koagulasi intravaskular
(DIC)
Lainnya Ginjal SSP Hati Darah
Edema Proteinuria GFR Kejang koma kebutaan Enzim hati Hemolisis Trombosito penia
- 9 - F. DIAGNOSIS
1. Indikasi untuk test
Ibu hamil dengan gambaran klinis preeklamsia, trombositopenia, gagal hati akut. Kriteria diagnosis
Tiga kelainan utama pada sindrorn HELLP berupa hemolisis, peningkatan kadar enzim hati dan jumlah trombosit yang rendah. Banyak penulis mendukung nilai laktat dehidrogenase (LDH) dan bilirubin agar diperhitungkan dalam mendiagnosis hemolisis. Derajat kelainan enzim hati harus didefinisikan dalam nilai standar deviasi tertentu dan nilai normal di masing-masing rumah sakit.
1. Hemolisis
Kelainan apusan darah tepi
Total bilirubin > 1,2 mg/dl
Laktat dehidrogenase (LDH) > 600 U/L 2. Peningkatan fungsi hati
Serum aspartate aminotransferase (AST) > 70 U/L
Laktat dehidrogenase (LDH) > 600 U/L 3. Jumlah trombosit yang rendah
Hitung trombosit < 100.000/mm
Tabel 2. Kriteria diagnosis sindrom HELLP (university of tenessee, Memphis) Diagnosis banding
Pasien sindrom HELLP dapat menunjukkan tanda dan gejala yang sangat bervariasi, yang tidak bernilai diagnostic pada preeklampsi berat. Akibatnya sering terjadi salah diagnosis, diikuti dengan kesalahan pemberian obat dan pembedahan. Diagnosis banding pasien sindrom HELLP meliputi:
a. Penyakit yang berhubungan dengan kehamilan : 1) Benigna trombositopenia dalam kehamilan 2) Acute Fatty Liver of Pregnancy (AFLP)
- 10 -
b. Penyakit infeksi dan inflamasi, tidak berhubungan dengan kehamilan : 1) Hepatitis 2) Kolangitis 3) Kolesistisis 4) Gastritis 5) Ulkus gaster 6) Pankreatitis akut
7) Infeksi saluran kemih bagian atas c. Trombositopenia
1) ITP
2) Defisiensi asam folat 3) SLE
G. KLASIFIKASI
1. Klasifikasi berdasarkan jumlah kelainan
Dalam sistem ini, pasien diklasifikasikan sebagai sindrom HELLP parsial (mempunyai satu atau dua kelainan) atau sindrom HELLP total (ketiga kelainan ada). Wanita dengan ketiga kelainan lebih berisiko menderita komplikasi seperti DIC, dibandingkan dengan wanita dengan sindrom HELLP parsial. Konsekuensinya pasien sindrom HELLP total seharusnya dipertimbangkan untuk bersalin dalam 48 jam, sebaliknya yang parsial dapat diterapi konservatif.
2. Klasifikasi berdasarkan jumlah trombosit
Berdasarkan kadar trombosit darah, maka sindroma HELLP diklasifikasikan dengan nama “ klasifikasi Mississippi “
a. Kelas I
1) kadar trombosit ≤ 50.000/ml 2) LDH ≥600 IU/l
- 11 - b. Kelas II
1) Kadar trombosit antara >50.000 ≤100.000/mm 2) LDH ≥600 IU/l
3) AST dan atau ALT ≥40IU/l c. Kelas III
1) Kadar trombosit antara >100.000 ≤150.000/mm 2) LDH ≥600IU/l
3) AST dan atau ALT ≥40IU/l
Klasifikasi ini telah digunakan dalam memprediksi kecepatan pemulihan penyakit pada post partum, keluaran maternal dan perinatal.Sindrom HELLP kelas I berisiko morbiditas dan mortalitas ibu lebih tinggi dibandingkan pasien kelas II dan kelas III.
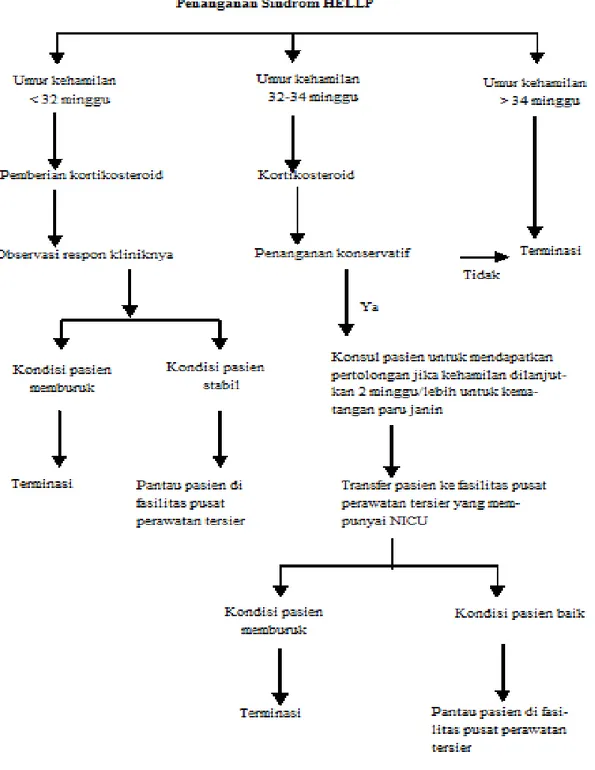
H. PENATALAKSANAAN
Pasien sindrom HELLP harus dirujuk ke pusat pelayanan kesehatan tersier dan pada penanganan awal harus diterapi sama seperti pasien preeklampsi. Prioritas pertama adalah menilai dan menstabilkan kondisi ibu, khususnya kelainan pembekuan darah.
Pasien sindrom HELLP harus diterapi profilaksis MgSO untuk mencegah kejang, baik dengan atau tanpa hipertensi. Bolus 4-6 g MgSO 20% sebagai dosis awal, diikuti dengan infus 2 g/jam. Pemberian infus ini harus dititrasi sesuai produksi urin dan diobservasi terhadap tanda dan gejala keracunan MgSO Jika terjadi keracunan, berikan 10-20 ml kalsium glukonat 10% IV.
Terapi anti hipertensi harus dimulai jika tekanan darah menetap > 160/110 mmHg di samping penggunaan MgSO Hal ini berguna menurunkan risiko perdarahan otak, solusio plasenta dan kejang pada ibu. Tujuannya mempertahankan tekanan darah diastolik 90 - 100 mmHg. Anti hipertensi yang sering digunakan adalah hydralazine (Apresoline) iv dalam dosis kecil 2,5-5 mg (dosis awal 5 mg) tiap 15-20 menit sampai tekanan darah yang diinginkan tercapai. Labetalol, Normodyne dan nifedipin juga digunakan dan memberikan hasil baik. Karena efek potensiasi, harus hati-hati bila nifedipin dan MgSO4 diberikan bersamaan. Diuretik dapat mengganggu perfusi plasenta sehingga tidak dapat digunakan.
Langkah selanjutnya ialah mengevaluasi kesejahteraan bayi dengan menggunakan tes tanpa tekanan, atau profil biofisik, biometri USG untuk menilai pertumbuhan janin terhambat. Terakhir, harus diputuskan apakah perlu segera mengakhiri kehamilan. Amniosentesis dapat dilakukan pada pasien tanpa risiko perdarahan. Beberapa penulis menganggap sindrom ini merupakan indikasi untuk segera mengakhiri kehamilan dengan
- 12 -
seksio sesarea, namun yang lain merekomendasikan pendekatan lebih konservatif untuk memperpanjang kehamilan pada kasus janin masih immatur. Perpanjangan kehamilan akan memperpendek masa perawatan bayi di NICU (Neonatal Intensive Care Unit), menurunkan insiden nekrosis enterokolitis, sindrom gangguan pernafasan. Beberapa bentuk terapi sindrom HELLP yang diuraikan dalam literatur sebagian besar mirip dengan penanganan preeklampsi berat.
Jika sindrom ini timbul pada saat atau lebih dari umur kehamilan 35 minggu, atau jika ada bukti bahwa paru janin sudah matur, atau janin dan ibu dalam kondisi berbahaya, maka terapi definitif ialah mengakhiri kehamilan. Jika tanpa bukti laboratorium adanya DIC dan paru janin belum matur, dapat diberikan 2 dosis steroid untuk akselerasi pematangan paru janin, dan kehamilan diakhiri 48 jam kemudian. Namun kondisi ibu dan janin harus dipantau secara kontinu selama periode ini.
Goodlin meneliti bahwa terapi konservatif dengan istirahat dapat meningkatkan volume plasma. Pasien tersebut juga menerima infus albumin 5 atau 25%; usaha ekspansi volume plasma ini akan menguntungkan karena meningkatkan jumlah trombosit. Thiagarajah meneliti bahwa peningkatan jumlah trombosit dan enzim hati juga bisa dicapai dengan pemberian prednison atau betametason.
Clark dkk. melaporkan tiga kasus sindrom HELLP yang dapat dipulihkan dengan istirahat mutlak dan penggunaan kortikosteroid. Kehamilan pun dapat diperpanjang sampai 10 hari, dan semua persalinan melahirkan anak hidup, pasien-pasien ini mempunyai jumlah trombosit lebih dari 100.000/mm atau mempunyai enzim hati yang normal. Dua laporan terbaru melaporkan bahwa penggunaan kortikosteroid saat antepartum dan postpartum menyebabkan perbaikan hasil laboratorium dan produksi urin pada pasien sindrom HELLP.
Deksametason l0 mg/12 jam iv lebih baik dibandingkan dengan betametason 12 mg/24 jam im, karena deksametason tidak hanya mempercepat pematangan paru janin tapi juga menstabilkan sindrom HELLP. Pasien yang diterapi dengan deksametason mengalami penurunan aktifitas AST yang lebih cepat, penurunan tekanan arteri rata-rata (MAP) dan peningkatan produksi urin yang cepat, sehingga pengobatan anti hipertensi dan terapi cairan dapat dikurangi. Tanda vital dan produksi urine harus dipantau tiap 6-8 jam. Terapi kortikosteroid dihentikan jika gejala nyeri kepala, mual, muntah, dan nyeri epigastrium hilang dengan tekanan darah stabil <160/110 mmHg tanpa terapi anti hipertensi akut serta produksi urine sudah stabil yaitu >50 ml/jam.
Sindrom ini bukan indikasi seksio sesarea, kecuali jika ada hal-hal yang mengganngu kesehatan ibu dan janin. Pasien tanpa kontraindikasi obstetri harus diizinkan partus pervaginam. Sebaliknya, pada semua pasien dengan umur kehamilan > 32 minggu persalinan dapat dimulai dengan infus oksitosin seperti induksi, sedangkan untuk pasien < 32 minggu serviks harus memenuhi syarat untuk induksi. Pada pasien dengan serviks belum matang dan umur kehamilan < 32 minggu, seksio sesarea elektif merupakan cara terbaik.
- 13 -
Transfusi trombosit diindikasikan baik sebelum maupun sesudah persalinan, jika hitung trombosit < 20.000/mm. Namun tidak perlu diulang karena pemakaiannya terjadi dengan cepat dan efeknya sementara. Setelah persalinan, pasien harus diawasi ketat di ICU paling sedikit 48 jam. Sebagian pasien akan membaik selama 48 jam postpartum; beberapa, khususnya yang DIC, dapat terlambat membaik atau bahkan memburuk. Pasien demikian memerlukan pemantauan lebih intensif untuk beberapa hari. Penanganan sindrom HELLP post partum sama dengan pasien sindrom HELLP anteparturn, termasuk profilaksis antikejang. Kontrol hipertensi harus lebih ketat.
- 14 - I. KOMPLIKASI
1. Komplikasi terhadap ibu
Angka kematian ibu dengan sindrom HELLP mencapai 1,1%; 1-25% berkomplikasi serius seperti DIC, solusio plasenta, adult respiratory distress syndrome, kegagalan hepatorenal, udem paru, hematom subkapsular, dan rupture hati. 2. Komplikasi terhadap bayi
Angka kematian bayi berkisar 10-60%, disebabkan oleh solusio plasenta, hipoksi intrauterin, dan prematur. Pengaruh sindrom HELLP pada janin berupa pertumbuhan janin terhambat (IUGR) sebanyak 30% dan sindrom gangguan pernafasan (RDS).
J. ASUHAN KEPERWATAN Diagnosa Keperawatan
1. Perubahan perfusi jaringan serebal b.d hipertensi, vasospasme siklik, edema serebral, perdarahan.
2. Penurunan curah jantung b/d hipovolemia/ penurunan aliran balik vena. 3. Nyeri epigastrik b/d proses penyakit.
4. Risiko cedera pada janin b/d tidak adekuatnya perfusi darah ke plasenta. 5. Perubahan nutrisi kurang dari kebutuhan tubuh b/d anoreksia
6. Ansietas b/d kurangnya pengetahuan tentang penyakit dan penatalaksanaannya. 7. Kurang pengetahuan b/d kurangnya informasi.
Intervensi Keperawatan
Dx.1 : Perubahan perfusi jaringan b.d hipertensi, vasospasme siklik, edema serebral, perdarahan.
Tujuan : Setelah dilakukan tindakan keperawatan , perfusi jaringan kembali normal. Rencana Tindakan:
1. Pantau tanda-tanda vital, catat CRT.
Rasional : dengan memanyau TTV dan pengisian kapiler dapat dijadikan pedoman untuk penggantian cairan atau menilai respon kardiovaskuler.
2. Evaluasi status mental. Perhatikan teradinya afasia, kejang, muntah, peningkatan tekanan darah.
- 15 -
Rasional : indikator yang menunjukkan embolisasi sistemik pada otak.
3. Perhatikan Hb atau Ht sebelum dansesudah kehilangan darah. Kaji status nutrisi, tinggi dan berat badan.
Rasional : nilai bandingan membantu menentukan beratnya kehilangan darah. Status sebelumnya dari kesehatan yang buruk meningkatkan luasnya cedera karena kekurangan oksigen.
4. Kolaboratif: memberikan antihipertensi pada klien.
Rasional : menurunkan risiko gagal ventrikel kiri & perdarahan otak.
Dx. 2 Penurunan curah jantung b/d hipovolemia/ penurunan aliran balik vena. Tujuan : Curah jantung kembali normal.
Rencana Tindakan:
1. Pantau nadi dan tekanan darah
Rasional : dengan memantau nadi dan tekanan darah dapat melihat peningkatan volume plasma, relaksasi vaskular dengan penurunan tahanan perifer .
2. Lakukan tirah baring pada ibu dengan posisi miring ke kiri.
Rasional : meningkatkan aliran balik vena, curah jantung, dan perfusi ginjal. 3. Kolaboratif: pemantauan parameter hemodinamik invasif.
Rasional : memberikan gambaran akurat dari perubahan vaskular dan volume cairan. Konstruksi vaskular yang lama, peninkatan hemokonsentrasi, serta perpindahan cairan menurunkan curah jantung.
4. Kolaboratif: memberikan antihipertensi pada klien.
Rasional : obat antihipertensi bekerja ecara langsung pada arteriol untuk meningkatkan relaksasi otot polos kardiovaskuler dan membantu meningkatkan suplai darah.
5. Pemantauan tekanan darah dan obat antihipertensi.
Rasional : mengetahui efek samping yang terjadi seperti tachicardi, sakit kepala, mual, muntah, dan palpitasi.
- 16 - Dx. 3 :. Nyeri epigastrik b/d proses penyakit.
Tujuan : Dalam 24 jam nyeri berkurang dan klien mampu beristirahat dengan nyaman. Rencana Tindakan:
1. Kaji keluhan nyeri, perhatikan lokasi, lamanya, dan intensitas (skala 0-10). Perhatikan petunjuk verbal dan non-verbal.
Rasional : membantu mengidentifikasi derajat ketidaknyamanan dan kebutuhan untuk pemberian analgesik .
2. Bantu pasien untuk menemukan posisi yang nyaman.
Rasional : posisi yang nyaman dapat menurunkan intensitas nyeri, mempengaruhi pasien untuk rileks dan beristirahat ecara efektif.
3. Berikan tindakan kenyamanan dasar ( contoh, perubahan posisi pada punggung atau sisi yang tak sakit, pijatan punggung) dan aktivitas yang terapeutik. Dorong ambulasi dini dan penggunaan teknik relaksasi, bimbingan imajinasi, sentuhan teapeutik.
Rasional : meningkatkan relaksasi, membantu untuk memfokuskan perhatian, dan dapat meningkatkan kemampuan koping.
4. Kolaboratif: berikan analgesik/ narkotik sesuai indikasi.
Rasional : memberikan penghilang ketidaknyamanan/ nyeri dan memfasilitasi tidur.
Dx. 4: Risiko cedera pada janin b/d tidak adekuatnya perfusi darah ke plasenta. Tujuan : Tidak terjadi cedera pada janin dan meminimalkan resiko distress nafas. Rencana Tindakan:
1. Istirahatkan ibu.
Rasional : dengan mengistirahatkan ibu diharapkan metabolisme tubuh menurun dan peredaran darah ke plasenta menjadi adekuat, sehingga kebutuhan akan oksigen untuk janin dapat terpenuhi .
2. Anjurkan ibu agar tidur miring ke kiri.
Rasional : dengan tidur miring ke kiri diharapkan vena cava di bagian kanan tidak tertekan oleh uterus yang membesar, sehingga aliran darah ke plasenta menjadi lancar.
- 17 -
Rasional : dengan memantau tekanan darah ibu dapat diketahui keadaan aliran darah ke plasenta seperti tekanan darah tinggii, aliran darah ke plasenta berkurang, sehingga suplai oksigen ke janin berkurang.
4. Pantau denyut jantung janin
Rasional : dengan memantau denyut jantung janin dapat diketahui keadaan jantung janin yang lemah atau menurun menandakan suplai oksigen ke plasenta berkurang, sehingga dapat direncanakan tindakan selanjutnya.
5. Kolaboratif: berikan obat anti hipertensi.
Rasional : obat antihipertensi akan menurunkan tonus arteri dan menyebabkan penurunan afterload jantung dan vasodilatasi pembuluh darah, sehingga tekanan darah turun. Dengan menurunnya tekanan darah, maka aliran darah ke plasenta menjadi adekuat.
Dx. 5 : Perubahan nutrisi kurang dari kebutuhan tubuh b/d anoreksia Tujuan :
1. Mual teratasi dan nutrisi pasien terpenuhi.
2. Menyiapkan pola diet dengan masukan kalori yang adekuat untuk meningkatkan/ mempertahankan berat badan yang seimbang.
Rencana Tindakan:
1. Buat tujuan berat badan minimum dan kebutuhan nutrisi harian pasien.
Rasional : malnutrisi adalah kondisi gangguan minat yang menyebabkan depresi, agitasi dan mempengaruhi fungsi kognitif, pengambilan keputusan. Perbaikan status nutrisi meningkatkan kemampuan berpikir dan kerja psikologis.
2. Berikan makanan sedikit-sedikit tapi sering dan makanan tambahan yang tepat.
Rasional : meningkatkan pemasukan nutrisi pada tubuh dan menghindari mual, meskipun nafsu makan mungkin lambat untuk kembali.
3. Buat pilihan menu yang ada menjadi sevariaif mungkin dan izinkan pasien untuk mengontrol pilihan sebanyak mungkin.
Rasional : dengan menu makan yang variatif diharapkan dapat meningkatkan nafsu makan pasien.
- 18 -
Rasional : dengan menimbang badan secara teratur dan mencatat data dimaksudkan agar dapat melihat laju perkembangan nutrisi pasien.
Dx. 6 : Ansietas b/d kurangnya pengetahuan tentang penyakit dan penatalaksanaannya. Tujuan :
1. Menunjukan relaksasi dan ansietas berkurang ke tingkat yang dapat diatasi. 2. Klien memahami tentang penyakitnya dan tindakan untuk mengatasinya. Rencana Tindakan:
1. Identifikasi tingkat kecemasan dan persepsi pasien/ orang terdekat teradap situasi yang dihadapi.
Rasional : mengetahui tingkat kecemasan dan persepsi pasien serta memudahkan untuk merencanakan penatalaksanaan selanjutnya.
2. Informasikan pada klien, keluarga, atau orang terdekat tentang rencana prosedur tindakan.
Rasional : Keluarga dan pasien tahu kemungkinan hasil terburuk setelah dilakukan tindakan.
3. Evaluasi mekanisme koping yang digunakan pasien.
Rasional : mengetahui sejauh mana pasien dapat mengatasi masalahnya dan menenukan tindakan selanjutnya.
4. Temani atau atur supaya ada seseorang bersama pasien sesuai indikasi.
Rasional : dukungan yang terus-menerus akan membantu pasien untuk mengurangi ansietas.
5. Sediakan informasi yang akurat sesuai kebutuhan jika diminta pasien/ keluarga pasien terdekat. Menjawab pertanyaan dengan bebas dan jujur serta bahasa yang dapat dimengerti oleh semua orang. Ulangi informasi sesuai kebutuhan, koreksi kesalahan konsepsi.
Rasional : informasi yang lengkap dan jelas dapat mengurangi ansietas pasien dalam hal pemahaman terhadap penyakit dan penatalaksanaanya. Kata-kata/ ucapan mungkin akan memiliki arti yang berbeda untuk setiap individu, oleh karena itu, penjelasan sangat diperlukan untuk menjamin pemahaman.
- 19 -
Dx. 7 : Kurang pengetahuan b/d kurangnya informasi Tujuan :
Menunjukan pemahaman akan proses penyakit dan prognosis, mampu menunjukan prosedur yang diperlukan dan menjelaskan rasional dari tindakan dan pasien ikut serta dalam program pengobatan.
Rencana Tindakan:
1. Tinjau proses penyakit dan harapan masa depan.
Rasional : mengetahui kemungkinan-kemungkinan yang akan terjadi .
2. Berikan informasi mengenai terapi obat-obatan, efek samping dan pentingnya kepatuhan pada program.
Rasional : Klien bisa mengerti dan mau melakukan sesuai dengan anjuran demi keberhasilan pengobatan.
3. Tinjau faktor-faktor resiko individual dan bentuk penularan/tempat masuk infeksi. Rasional : Mengurangi infeksi nosokomial.
4. Health education tentang pentingnya hygiene pribadi dan kebersihan lingkungan. Rasional : mengurangi komplikasi penyakit dan infeksi dari luar.
- 20 -
BAB III
PENUTUP
A. KESIMPULAN
Sindroma HELLP ialah preeklamsia-eklamsia disertaitimbulnya hemolisis, peningkatan enzim hepar, disfungsi hepar, dan trombositopenia. H (Hemolisis) EL (Elevated Liver Enzyme), LP (Low Platelete Count).
Faktor risiko sindrom HELLP berbeda dengan preeklampsi. Dalam laporan Sibai dkk (1986), pasien sindrom HELLP secara bermakna lebih tua (rata-rata umur 25 tahun) dibandingkan pasien preeklampsi-eklampsi tanpa sindrom HELLP (rata-rata umur 19 tahun). lnsiden sindrom ini juga lebih tinggi pada populasi kulit putih dan multipara.Sindrom ini biasanya muncul pada trimester ke tiga, walaupun pada 11% pasien muncul pada umur kehamilan <27 minggu, pada masa antepartum sekitar 69% pasien dan pada masa postpartum sekitar 31%. Pada masa post partum, saat terjadinya khas, dalam waktu 48 jam pertama post partum.
Diagnosis sindroma HELLP didahului tanda dan gejala yang tidak khas malaise, lemah, nyeri kepala, mual, muntah (semuanya mirip tanda dan hejala infeksi virus). Adanya tanda dan gejala preeklamsia, tanda-tanda hemolisis intravaskular khususnya kenaikan LDH, AST dan bilirubinindirect, ternjadinya kerusakan / disfungsi sel hepatosit hepar, dan adanya trombositopenia.
Semua perempuan hamil dengan keluhan nyeri kuadran atas abdomen, tanpa memandang ada atau tidaknya tanda dan gejala preeklamsia harus dipertimbangkan sindroma HELLP.
Klasifikasi untuk sindrom HELLP ada dua yang pertama menurut kelainan yang ditemukan,dalam sistem ini, pasien diklasifikasikan sebagai sindrom HELLP parsial (mempunyai satu atau dua kelainan) atau sindrom HELLP total (ketiga kelainan ada). Klasifikasi ke dua berdasarkan jumlah trombosit Sindrom HELLP kelas I jika jumlah trombosit <50.000/ml. Jumlah trombosit antara 50.000 - 100.000/ml dimasukkan kelas II. Kelas III jika jumlah trombosit antara 100.000 - 150.000/ml.
Sindroma HELLP memiliki gejala yang tidak khas oleh karena itu harus dipikirkan beberapa diagnosis banding yaitu Penyakit yang berhubungan dengan kehamilan (Benigna trombositopenia dalam kehamilan Acute Fatty Liver of Pregnancy (AFLP) ), selain itu Penyakit infeksi dan inflamasi, tidak berhubungan dengan kehamilan, contohnya : Hepatitis, Kolangitis, Kolesistisis, Gastritis, Ulkus gaster, Pankreatitis akut ,Infeksi saluran kemih bagian atas.dan trombostopenia bisa didapatkan pada ITP, Defisiensi asam folat, SLE.
- 21 -
Terapi medikamentosa mengikuti terapipreeklamsia-eklamsia dengan melakukan monitoring kadar trombosit tiap 12 jam. Bila trombosit lebih rendah dari 50.000ml atau adanya koagulati konsumtif maka harus diperiksa waktu protrombin, tromboplastin parsial, dan fibrinogen. Pemberian dexametason diberikan dengan dosis ganda.
Sikap terhadap kehamilan dengan sindrom HELLP ialah aktif, yaitu kehamilan diakhiri tanpa memandang umur kehamilan. Persalinan dapat dilakukan pervaginam atau perabdominan.
Angka mortalitas dan morbiditas untuk ibu bersalin cukup tinggi yaitu 24%. Penyebab kematian dapat berupa kegagalan kardio pulmonar, gangguan pembekuan darah, perdarahan otak,ruptur hepar, dan kegagalan organ multipel. Demikian juga kematian perinatal pada sindrom HELLP cukup tinggi, terutama disebabkan oleh persalinan preterm.
B. SARAN
1. Kepada masyarakat
Upaya memeriksakan kehamilannya rutin setiap bulan kontrol ke bidan atau ke rumah sakit untuk mengetahui adanya hipertensi dalam kehamilan yang mengarah kepada kelainan sindroma HELLP terutama kepada yang memiliki faktor resiko terjadinya sindroma HELLP.
2. Kepada kalangan medis
Diharapkan kepada kalangan medis dapat mendiagnosa sindroma HELLP dan mengetahui bagaimana cara mengelola serta mengetahui upaya pencegahan terhadap sindroma HELLP agar menurunkan angka kematian ibu dan anak.
- 22 -
DAFTAR PUSTAKA
Chapman, Vicky. (2006). Asuhan Kebidanan Persalinan & Kelahiran. Jakarta: EGC.
Cunningham FG, Gant FN, Leveno KJ, dkk. (2005). Obstetri Williams. Edisi 21. Jakarta: EGC.
Doengoes, Marlynn E. 2001. Rencana Asuhan Keperawatan/bayi. Jakarta: ECG.
Linda J. Heffner dan Danny J. Schust. (2008). At a Glance Sistem Reproduksi. Jakarta: Erlangga.
Saifuddin AB. (2008). Dalam Ilmu Kebidanan Sarwono Prawirohardjo. Edisi Keempat. Jakarta : BP – SP. http://www.kalbe.co.id/files/cdk/files/11_151_SindromHELLP.pdf/11_151_SindromHELLP. html http://www.kalbe.co.id/files/cdk/files/11_152_preeklamsiaeklamsia.pdf/11_152_preeklamsia eklamsia.html http://www.biomedcentral.com/1471-2393/9/8 http://www.ncbi.nlm.nih.gov/pubmed/8220670 http://dokmud.wordpress.com/2010/01/10/sindrom-hellp-pada-preeklamsieklamsi/ (www.cklobpt2.com). Hipertensi dalam kehamilan.
(www.nurses-recruitment.blogspot.com). Penyakit Darah Tinggi (Hipertensi) http://www.info.com/help%20syndrome?cb=81&cmp=2950
http://www.puzip.com/preview.php?key=Dic%20Syndrome&url=http://www.arupconsult.co m/assets/print/HELLP.pdf.