CASE REPORT SESSION (CRS)
* Kepaniteraan Klinik Senior/G1A222002/September 2023
** Pembimbing : dr. Erni Zainuddin, Sp. Rad, KRA
ATRESIA BILLIER
Disusun Oleh:
Meilani Cahyani Silitonga, S.Ked * G1A222002
Pembimbing:
dr. Erni Zainuddin, Sp. Rad, KRA **
KEPANITERAAN KLINIK SENIOR
BAGIAN RADIOLOGI RSUD RADEN MATTAHER JAMBI FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS JAMBI 2023
HALAMAN PENGESAHAN CASE REPORT SESSION (CRS)
ATRESIA BILLIER
Disusun Oleh:
Meilani Cahyani Silitonga, S.Ked G1A222002
KEPANITERAAN KLINIK SENIOR
BAGIAN RADIOLOGI RSUD RADEN MATTAHER JAMBI FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS JAMBI 2023
Laporan ini telah diterima dan dipresentasikan pada September 2023
Pembimbing
dr. Erni Zainuddin, Sp. Rad, KRA
ii
KATA PENGANTAR
Puji syukur kepada Tuhan Yang Maha Esa, karena dengan anugerah-Nya penulis dapat menyelesaikan tugas Case Report Session (CRS) pada Kepaniteraan Klinik Senior Bagian Radiologi di RSUD Raden Mattaher Jambi yang berjudul “Atresia Bilier”.
Case Report Session (CRS) ini bertujuan agar penulis dapat memahami lebih dalam teori- teori yang diberikan selama menjalani Kepaniteraan Klinik Senior Bagian Radiologi di RSUD Raden Mattaher Jambi, dan melihat penerapannya secara langsung di lapangan. Pada kesempatan ini penulis mengucapkan banyak terima kasih kepada dr.
Alfindra Tamin, Sp.S, M.Si, Med sebagai pembimbing yang telah meluangkan waktunya untuk membimbing penulis.
Penulis menyadari bahwa penulisan Case Report Session (CRS) ini masih banyak kekurangan, oleh karena itu penulis sangat mengharapkan kritik dan saran yang bersifat membangun dari semua pihak yang membacanya. Semoga tugas ini dapat memberikan manfaat bagi semua pihak yang membutuhkan.
Jambi, Juli 2023
Penulis
iii
DAFTAR ISI
Halaman Pengesahan ... ii
Kata Pengantar ... iii
Daftar Isi ... iv
BAB I PENDAHULUAN ... 1
BAB II LAPORAN KASUS ... 2
BAB III TINJAUAN PUSTAKA ... 19
2.1 Definisi...19
2.2 Epidemiologi...19
2.3 Etiologi dan Faktor Risiko...20
2.5 Patofisiologi...23
2.6 Manifestasi Klinis...25
2.7 Diagnosis...27
2.8 Pemeriksaan Penunjang...30
2.10 Tatalaksana...32
2.11 Komplikasi...37
2.12 Prognosis...38
BAB IV ANALISIS KASUS ... 39
BAB V KESIMPULAN ... 41
Daftar Pustaka ... 42
BAB I PENDAHULUAN
1.1 Latar Belakang
Menurut World Health Organization (WHO) stroke merupakan gejala yang didefinisikan sebagai suatu gangguan fungsional otak yang terjadi secara mendadak dengan tanda dan gejala klinik baik fokal maupun global yang berlangsung 24 jam atau lebih. Di Indonesia penyakit ini menduduki posisi ketiga setelah jantung dan kanker. Berdasarkan data dari Kementrian Kesehatan RI pada tahun 2018, sebanyak 10,9 per
1.000 penduduk Indonesia mengalami stroke, angka ini menurun dari lima tahun sebelumnnya, 12,10 per 1.000 penduduk dan meningkat dibandingkan tahun 2007, yakni 8,3 per 1000 penduduk. hasil Riset Kesehatan Dasar (Riskesdas) 2018 menurut karakteristik menunjukkan bahwa penderita stroke paling banyak dialami oleh laki-laki dan tinggal di perkotaan.1
Stroke diklasifikasikan menjadi dua yaitu stroke non hemoragik dan stroke hemoragik. Stroke non hemoragik (iskemik) merupakan kasus stroke yang sering terjadi dengan presentase 85%, yang disebabkan oleh tersumbatnya pembuluh darah akibat penyakit tertentu seperti aterosklerosis, arteritis, trombus dan embolus. Faktor risiko penyakit stroke hampir sama dengan penyakit jantung coroner dan penyakit pembuluh darah lainnya. Strategi pencegahan yang efektif, salahsatunya adalah modifikasi faktor risiko, yaitu hipertensi, peningkatan kadar lemak dan diabetes.
Risiko akibat gaya hidup juga dapat diintervensi, yaitu merokok, tingkat aktivitas fisik rendah, diet tidak sehat dan obesitas sentral.2
Penegakan diagnosis stroke dapat melalui anamnesis, pemeriksaan fisik, pemeriksaaan neurologi, dan juga didukung pemeriksaan penunjang. Melalui rangkaian tersebut, stroke akan dapat diklasifikasikan sesuai kategorinya apakah stroke hemoragik atau non hemoragik. Mulai dari gejala klinis hingga temuan pemeriksaan penunjang pada kedua jenis stroke itu akan berbeda. Mencari faktor risiko dengan cermat dapat memudahkan seorang dokter untuk menemukan penyebab terjadinya stroke. Pentingnya mengetahui gejala dan tanda dari penderita stoke dapat menurunkan angka kematian dan kecacatan. Penanganan yang tepat dan cepat dapat menyelamatkan
daerah iskemik sehingga tidak menimbulkan perluasan daerah infark pada stroke non hemoragik.
BAB II LAPORAN KASUS
2.1 Identitas Pasien Nama pasien : Tn.B Jenis kelamin : Laki-laki Tanggal lahir : 28/01/1943 Umur : 80 tahun Agama : Islam Alamat : Kota baru MRS tanggal : 21 Juli 2023
2.2 Anamnesis
A. Riwayat Penyakit Sekarang Autoanamnesis dan alloanamnesis.
Pasien diantar oleh keluarga ke IGD RSUD Raden Mattaher karena mengalami kejang pada angggota gerak kanan atas yang terjadi secara tiba- tiba sejak ± 1 jam SMRS. Onset terjadi saat pasien sedang istirahatKejang berlangsung teru menerus. Kejang berlangsung hingga dibawa ke IGD.
Keuarga mengatakan saat kejang terjadi mata pasien tidak menghadap keatas. Pasien mengaku tidak mengalami benturan pada kepala.
±1,5 tahun SMRS pasien juga pernah mengalami kejang pada tangan sebelah kanan. Keluhan tersebut juga disertai dengan pasien yang kesulitan berbicara hingga saat serangan saat ini.
±2 tahun SMRS, Pasien sebelumnya pernah mengalami keluhan serupa berupa kelemahan pada anggota gerak sebelah kanan , sehingga pasien dibawa ke rumah sakit da didiagnosa Stroke.
Saat serangan pasien tidak merasa sakit kepala, muntah (-), kejang (-), demam (-), dan ganggguan sensibilitas berupa rasa baal (-), nyeri dan
kesemutan pada sisi tubuh yang lemah tidak ada. Lengan dan tungkai kiri tidak dapat digerakkan dan kelemahan pada lengan dirasa lebih berat daripada tungkai. Pasien dapat mengungkapkan isi pikirannya secara lisan meskipu tidak terdengar jelas dan isyarat.
Riwayat darah tinggi baru diketahui pasien dan keluarga ± 2 tahun yang lalu saat Mengalami serangan stroke pertama kali Riwayat trauma disangkal oleh anak pasien. Sebelumnya pasien tidak pernah mengalami hal serupa. Riwayat kencing manis disangkal oleh anak pasien. Aktivitas pasien sehari-hari adalah menanam dan membersihkan pekarangan rumah.
B. Riwayat Penyakit Dahulu
Riwayat hipertensi (+)
Riwayat keluhan serupa sebelumnnya (-)
Riwayat diabetes melitus (disangkal)
Riwayat penyakit jantung (disangkal)
Riwayat kolesterol (disangkal)
Riwayat keganasan (disangkal)
C. Riwayat Penyakit Keluarga
Riwayat hipertensi (-)
Riwayat memiliki riwayat keluhan serupa (-)
Riwayat diabetes melitus (disangkal)
D. Riwayat Sosial Ekonomi
Pasien bekerja sebaggai buruh tani dan. Pasien memiiki riwayat merokok dan berhenti sejak 2 tahun yang lalu.
E. Riwayat Konsumsi Obat
Tidak ada riwayat konsumsi obat.
2.3 Pemeriksaan Fisik
Dilakukan pada tanggal 22 juli 2023, pukul 17.00 WIB di bangsal saraf.
Status Internus
Kesadaran : compos mentis
GCS : E4VxM6
Berat badan : 60 kg
Tinggi badan : 158 cm
Gizi : 24,03 kg/m2 (overweight)
Suhu : 36,40C
Nadi : 69x/mnt
Frekuensi napas : 22x/mnt
Tekanan darah : 204/81 mmHg
Jantung : bunyi jantung I dan II reguler, gallop (-)
Paru-paru : suara napas vesikuler (+/+), ronkhi (-/-)
Hepar : dalam batas normal
Lien : dalam batas normal
Anggota gerak : akral hangat, edema (-), CRT <2 detik
Genitalia : tidak dilakukan pemeriksaan
Status Psikiatrikus
Sikap : kooperatif
Ekspresi Muka : tampak sakit sedang
Perhatian : ada
Kontak Psikik : ada
Status Neurologis
Kepala
Bentuk : Normochepal Deformitas : tidak ada
Ukuran : Normocephal Fraktur : tidak ada
Simetris : simetris Nyeri fraktur : tidak ada
Hematom : tidak ada Pembuluh darah : tidak ada kelainan Tumor
Leher
: tidak ada Pulsasi : tidak ada kelainan
Sikap : normal Deformitas : tidak ada
Torticolis : tidak ada Tumor : tidak ada
Kaku kuduk: tidak ada Pembuluh darah : tidak ada kelainan
SYARAF – SYARAF OTAK N.Olfaktorius
Kanan Kiri
Penciuman dalam batas normal dalam batas normal
Anosmia Tidak ada Tidak ada
Hyposmia Tidak ada Tidak ada
Parosmia Tidak ada Tidak ada
N.
Optikus
Visus
Kanan 6/6
Kiri 6/6
Campus visi VOD VOS
Anopsia Tidak ada Tidak ada
Hemianopsia Tidak ada Tidak ada
Fundus Oculi Tidak dilakukan Tidak dilakukan
Papil edema Tidak dilakukan Tidak dilakukan
Papil atrofi Tidak dilakukan Tidak dilakukan
Perdarahan retina Tidak dilakukan Tidak dilakukan
Nn.
Occulomotorius, Trochlearis dan Abducens
Kanan Kiri
Diplopia Tidak ada Tidak ada
Celah mata Simetris Simetris
Ptosis Tidak ada Tidak ada
Sikap bola mata
- Strabismus Tidak ada Tidak ada
- Exophtalmus Tidak ada Tidak ada
- Enophtalmus Tidak ada Tidak ada
- Deviation conjugate Tidak ada Tidak ada
- Gerakan bola mata
Pupil
- Bentuknya Bulat Bulat
- Besarnya 3 mm 3 mm
- Isokor/anisokor isokor isokor
- Midriasis/miosis Tidak ada Tidak ada
- Reflek cahaya
Kanan Kiri
Langsung : ada ada
Konsensuil : ada ada
Akomodasi : ada ada
Argyl Robertson : Tidak ada Tidak ada N.
Trigeminus
Motorik Kanan Kiri
- Menggigit : Normal Normal
- Trismus : Normal Normal
- Reflek Kornea : ada ada
Sensorik
N.
Facialis
Motorik Kanan Kiri
- Mengerutkan dahi : normal normal
- Menutup mata : normal normal
- Menunjukkan gigi : normal terganggu
- Lipatan nasolabialis : normal terganggu
Sensorik
- 2/3 anterior lidah : Tidak dilakukan Tidak dilakukan Otonom
- Salivasi - Lakrimasi - Chovstek’s sign
: Tidak ada : Tidak ada : Tidak ada
Tidak ada Tidak ada Tidak ada N.
Vestibulocochlearis N.
Cochlearis Kanan Kiri
Suara bisikan normal normal
Detik arloji normal normal
Tes Weber Tidak dilakukan Tidak dilakukan
Tes Rinne Tidak dilakukan Tidak dilakukan
N.
Vestibularis
Nistagmus Tidak ada
Vertigo Tidak ada
N.Glossopharingeus dan N. Vagus
Arcs pharingeus simetris
Uvula di tengah
Gangguan menelan tidak ada
Suara serak/sengau tidak ada
Denyut jantung gallop (-)
Refleks
- Muntah Tidak dilakukan
- Batuk Tidak dilakukan
- Okulokardiak Tidak dilakukan
- Sinus karotikus Tidak dilakukan
Sensorik
- 1/3 belakang lidah Tidak dilakukan N.
Accessorius
Mengangkat bahu Dapat dilakukan
Memutar bahu Sulit dilakukan
N.
Hypoglossus
Mengulur lidah Deviasi ke kiri
Fasikulasi Atrofi papil
Disartria
Tidak ada Tidak ada Tidak ada
MOTORIK LENGAN Kanan Kiri
Gerakan cukup Tidak dapat
digerakkan Kekuatan
Tonus
1 normal
5 menurun
Klonus Kanan Kiri
Paha Tidak ada Tidak ada
Kaki Tidak ada Tidak ada
Refleks fisiologis
KPR Normal Menurun
APR Normal Menurun
Refleks patologis
Babinsky
(-) (-)
Caddock (-) (-)
Oppenheim (-) (-)
Gordon (-) (-)
Schaeffer (-) (-)
Rossolimo (-) (-)
Mendel Bechterew (-) (-)
Refleks kulit perut
Atas Tidak dilakukan
Tengah Tidak dilakukan
Bawah Tidak dilakukan
Refleks cremaster Tidak dilakukan
SENSORIK
Tidak ada kelainan
GAMBAR
FUNGSI VEGETATIF
Miksi : tidak terganggu
Defekasi : tidak terganggu
KOLUMNA VERTEBRALIS
Kyphosis : Tidak ada
Lordosis : Tidak ada
Gibbus : Tidak ada
Deformitas : Tidak ada
Tumor : Tidak ada
Meningocele : Tidak ada
Hematoma : Tidak ada
Nyeri ketok : Tidak ada
GEJALA RANGSANG MENINGEAL
Kanan Kiri
Kaku kuduk Tidak ada
Kernig Tidak ada Tidak ada
Laseque Tidak ada Tidak ada
Brudzinsky
- Neck Tidak ada
- Cheek Tidak ada
- Symphisis Tidak ada
- Leg I Tidak ada Tidak ada
- Leg II Tidak ada Tidak ada
GAIT DAN KESEIMBANGAN
Ataxia : Belum dapat dinilai Romberg : Belum dapat dinilai Hemiplegic : Belum dapat dinilai Dysmetri : Belum dapat dinilai Scissor : Belum dapat dinilai jari-jari : Belum dapat dinilai Propulsion : Belum dapat dinilai hidung : Belum dapat dinilai Histeric : Belum dapat dinilai Tumit-tumit : Belum dapat dinilai
Limping : Belum dapat dinilai Rebound phenomen : Belum dapat dinilai
Steppage : Belum dapat dinilai Dysdiadochokinesis : Belum dapat dinilai Astasia-Abasia: Belum dapat dinilai Trunk Ataxia : Belum dapat dinilai
Limb Ataxia : Belum dapat dinilai GERAKAN ABNORMAL
Tremor : Tidak ada
Chorea : Tidak ada
Athetosis : Tidak ada Ballismus : Tidak ada
Dystoni : Tidak ada
Myocioni : Tidak ada
FUNGSI LUHUR
Afasia global : tidak ada
2.4 Pemeriksaan Penunjang Laboratorium
Darah rutin (tanggal pemeriksaan: 21/7/2023)
Parameter Hasil Nilai rujukan
Hemoglobin 11 g/dl 13-17 g/dL
Hematokrit 32,1 % 41 – 49 %
Eritrosit 3,6 106/uL 4.5-5.5 106/uL
Trombosit 449 x 103/uL 150-400 x 103/uL
Leukosit 9 x103/uL 4.0-10.0 x103/uL
Glukosa Darah (tanggal pemeriksaan: 21/7/2023)
GDS 112 mg/dl <200 mg/dl
Faal Ginjal (tanggal pemeriksaan: 21/7/2023)
Parameter Hasil Nilai rujukan
Ureum 31 mg/dl 15 – 39 mg/dL
Creatinin 1.1 mg/dl 0.55-1.3mg/dL
Elektrolit (22/07/2023)
Parameter Hasil Nilai Rujukan
Natrium 135 mmol/L 135-147 mmol/L
Kalium 4 mmol/L 3.5-5.0 mmol/L
Chlorida 96,3 mmol/L 95-105 mmol/L
Calcium 9.1 mmol/L 8.5-10.5 mol/L
Kimia darah (tanggal pemeriksaan: 23/7/2023)
Parameter Hasil Nilai rujukan
Asam urat 7.2 mg/dl 2.6-7.2 mg/dl
Kolesterol total 210 mg/dl <200 mg/dl
Trigliserida 138 mg/dl <150 mg/dl
HDL Cholesterol 42 mg/dl 40-60 mg/dl
LDL Cholesterol 140 mg/dl (H) 0-99 mg/dl
Hasil CT Scan Kepala (21/07/2023)
Rontgen Thorax PA (21/07/2023) Hasil:
CT scan cerebral tanpa kontras:
Sulci cerebri, siterna dan sistem ventrikel tidak melebar.
Tampak lesi hipodens di lobus parietalis superior dengan ventriculomegal sinistra ( hidrocephlus ex vaquo)
Midline shift (-)/(+), gray and white matter differensial tegas SPN dan mastoid air cell clear
Tulang-tulang kepala tidak tampak lesi Shoft tisue ekstra cranial tidak tampak lesi Kesan:
Infark lama di lobus parietalis sinistra.
Hasil
Cor CTR>50%.Kontur baik Aorta Normal
Paru : Corakan bronchovaskular normal Tidak tampak pneumonic proses.
Sinu cstophrenicus knan/kiri tajam Diaphragma kanan dan kiri reguler
Tulang dan jaringan lunak dinding dada baik.
Kesan:
COR : Cardimegaly Paru: Normal
Hasil EKG
Hasil:
Sinus ritmik
HR 75 x/menit, regular
Lead I (+) dan aVF (+) = normoaxis Tidak ada p pulmonal dan p mitral
Kesan:
Tidak ada kelainan
2.5 Diagnosis
Siriraj Stroke Score
Variabel Gambaran Klinis Score
Kesadaran Compos mentis 0
Muntah Tidak ada 0
Nyeri Kepala Tidak ada 0
Tanda Ateroma Tidak ada 0
Tekanan Diastolik 81 mmHg
Score = (2,5 x derajat kesadaran) + (2 x muntah) + (1 x nyeri kepala) + (0,1 x tekanan diastolic) – (3 x tanda ateroma) – 12
Score = (2,5x0) + (2x0) + (1x0) + (0,1x81) – (3x0) – 12= -3,9
Interpretasi : Stroke Iskemik Algoritma Gajah Mada
Kesan: Stroke Iskemik
Diagnosis Klinis : Hemiparesis ekstremitas dextra Diagnosis Topis : Hemisfer serebri sinistra Diagnosis Diagnosis Etiologi : Stroke infark ec thrombus
Diagnosis Tambahan : hipertensi, dislipidemia
2.6 Tatalaksana
Tatalaksana farmakologi
o Oksigen 2 - 4L/menit (Nasal canul)
o IVFD NaCl 0,9% + tramadol 1x50 mg amp o Citicolin 2x1 gr (IV)
o Ranitidin 2x1 25 mg amp (IV) o Diazepan 10 mg (jika kejang) o Aspitet 1 x 80 mg (PO) o CPG 1x75 mg (PO)
o Haloperidol 2x1,5 mg (PO) o Amlodpin 1x5 mg (PO) o Simvastatin syr 1x25 mg (PO)
Variabel Gambaran Klinis
Penurunan Kesadaran Tidak
Nyeri Kepala Tidak
Refleks Babinsky Tidak
Tatalaksana non-farmakologi
o Pemantuan kesadaran, tanda-tanda vital, dan perkembangan defisit neurologis o Perpindahan posisi berbaring tiap 2 jam
o Pemasangan kateter o Edukasi keluarga
o Mengatur pola hidup yang baik
2.7 Prognosis
Quo ad vitam : dubia ad bonam Quo ad functionam : dubia ad malam Quo ad sanationam : dubia ad malam
2.8 Tabel Follow-up Harian
Hari
Rawat S O A P
Ke 2 Kelemahan anggota gerak kanan,
kesulitan bicara
GCS E4M6Vx TD : 153/81 mmHg HR : 64x/menit RR : 20x/menit T : 36,90 C SpO2 : 97%
Refleks Fisiologis Biceps : ++/+++
Triceps : ++/+++
Patella : ++/++
Achilles : ++/++
Refleksi patologis (-) GRM(-)
Motorik Superior : 2 | 5 Inferior : 2 | 5
Stroke infark + hipertensi grade I
• IVFD NaCl 0,9% + tramadol 1x50 mg amp
• Citicolin 2x1 gr (IV)
• Ranitidin 2x1 25 mg amp (IV)
• Diazepan 10 mg (jika kejang)
• Aspitet 1 x 80 mg (PO)
• CPG 1x75 mg (PO)
• Haloperidol 2x1,5 mg (PO)
• Amlodpin 1x2,5 mg (PO)
• simvastatin 1x25 mg (PO)
Ke 4 Kelemahan anggota gerak kanan
GCS E4M6Vx TD : 196/54 mmHg HR : 60x/menit RR : 20x/menit T : 36,9 C SpO2 : 98%
Refleks Fisiologis Biceps : ++/++
Triceps : ++/++
Patella : ++/++
Achilles : ++/++
Refleksi patologis (-) GRM (-)
Motorik Superior : 4 | 5 Inferior : 4 | 5
Stroke infark + hipertensi grade II
o IVFD NaCl 0,9% + tramadol 1x50 mg amp o Citicolin 2x1
gr (IV) o Ranitidin 2x1
25 mg amp (IV)
o Diazepan 10 mg (jika kejang) o Aspitet 1 x 80
mg (PO) o CPG 1x75 mg
(PO)
o Haloperidol 2x1,5 mg (PO) o Amlodpin
1x10 mg (PO) o simvastatin
1x25mg (PO)
GRM (-)
Motorik Superior : 4 | 5 Inferior : 4 | 5
BAB III
TINJAUAN PUSTAKA
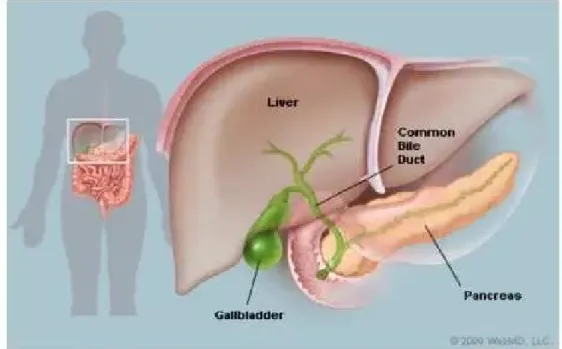
3.1 Anatomi dan Fisiologi istem Bilier
Gambar 1. Anatomi Sistem Bilier
Sistem bilier terdiri dari kandung empedu dan duktus biliaris. Duktus biliaris ekstrahepatik terdiri dari duktus
3.2 Prinsip Gambaran Radiologis Pada Atresia Biliaris 3.2.1 USG (Ultrasonografi)
Ultrasonografi medis (sonografi) adalah sebuah teknik diagnostik pencitraan menggunakan gelombang suara yang digunakan untuk mencitrakan organ internal dan otot, ukuran, struktur, dan luka patologi, membuat teknik ini berguna untuk memeriksa organ.
Pilihan frekuensi menentukan resolusi gambar dan penembusan ke dalam tubuh pasien. Diagnostik sonografi umumnya beroperasi pada frekuensi dari 2 sampai 13 megahertz. Sedangkan dalam fisika istilah "suara ultra" termasuk ke seluruh energi akustik dengan sebuah frekuensi di atas pendengaran manusia (20.000 Hertz), penggunaan umumnya dalam penggambaran medis melibatkan sekelompok frekuensi yang ratusan kali lebih tinggi.
Ultrasonografi atau yang lebih dikenal dengan singkatan USG digunakan luas dalam medis. Pelaksanaan prosedur diagnosis atau terapi dapat dilakukan dengan bantuan ultrasonografi (misalnya untuk biopsi atau pengeluaran cairan). Biasanya menggunakan probe yang digenggam yang diletakkan di atas pasien dan digerakkan:
gel berair memastikan penyerasian antara pasien dan probe.
Diagnostik atresia biliaris melalui USG mencapai 77% dan dapat ditingkatkan bila pemeriksaan dilakukan dalam 3 fase, yaitu pada keadaan puasa, saat minum dan sesudah minum. Bila pada saat atau sesudah minum kandung empedu berkontraksi, maka atresia bilier kemungkinan besar (90%) dapat disingkirkan. Dilatasi abnormal duktus bilier, tidak ditemukannya kandung empedu, dan meningkatnya ekogenitas hati, sangat mendukung diagnosis atresia bilier.
Atresia billier diidentifikasi dengan adanya triangular cord dan kandung empedu yang abnormal. Penebalan triangular cord bersifat subjektif bergantung pada operator yang menilai sehingga angka akuransinya berkisar pada 29%-100%.
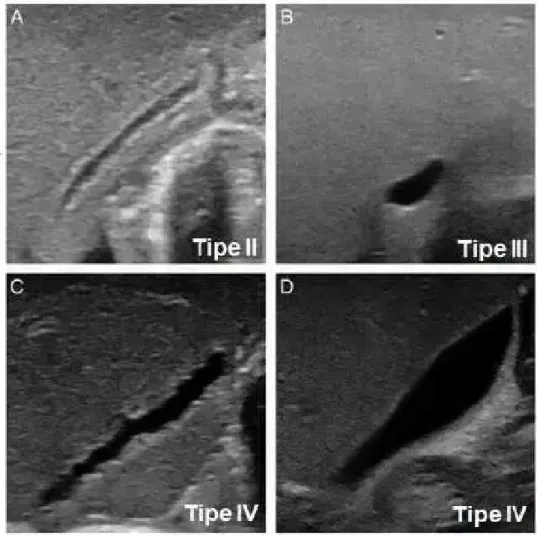
Pernyataan tersebut membuat identifkasi abnormalitas pada kandung empedu menjadi poin yang dapat membantu untuk penegakan diagnosis atresia bilier. Identifikasi dari kaandung empedu diklasifikasikan menjadi 4 tipe yaitu:
Tipe I : Kanung empedu tak terdeteksi
Tipe II : Kandung empedu terdeteksi dengan lumen yang tak terisi penuh
Tipe III : Kanung empedu terdeteksi dengan lumen yang terisi penuh dan panjang lumen mencapai 1,5 cm
Tipe IV : Kandung empedu terdeteksi dengan lumen yang terisi penuh dengan panjang lumen mencapai >1,5 cm tanpa penebalan dinding mukosa.
Gambar 3.1 Klasifikasi Kandung Empedu
Gambaran kandung empedu yang dapat mempediksi adanya atresia bilier adalah kandung empedu dengan tipe I,III, dan IV dengan rasio panjang-lebar >5,2 sementara gambaran kandung empedu dengan non-atresia billier adalah kandung empedu dengan tipe II dan tipe IV dengan rasio ≤5,2.
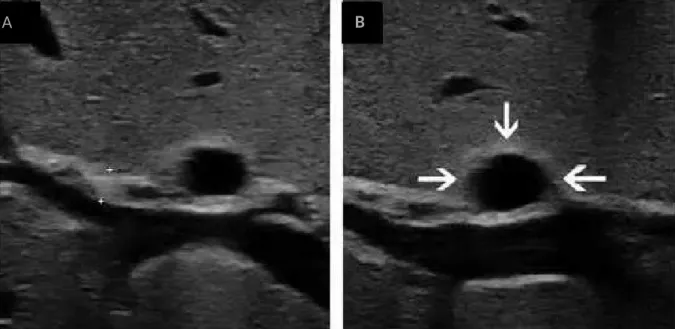
Gambaran lain yang dapat ditemui pada atresia biilier adalah penebalan triangular cord serta adanya kista prtal. Penebalan triangular cord adalah penebalan dinding anterior dari vena porta hepatika kanan cabang anterior. Triangular cord dikatakan menebal jika ketebalannya mencapai lebih dari 2 mm. Kista prtal dapat ditemukan disebelah anterior kanan vena porta pada triad porta.
Gambar 3.2. Triangular cord yang menebal (A), Kista portal (B) 3.2.2 Foto Kontras
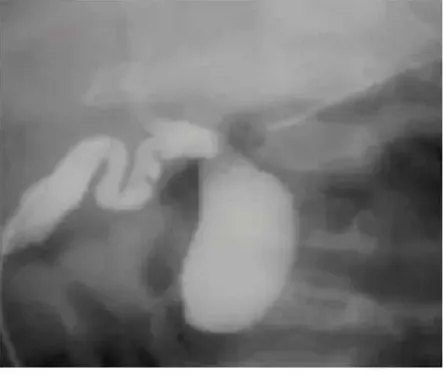
Foto kontras cholangiogram dapat dilakukan untuk melihat daya isi pada sistm biliaris. Cholangiogam pada atresia bilier akan memberikab gambaran kontra pada duktus intrahepatik hingga kandung empedu yang berdilatasi namun tidak ada komunikasi lebih lanjut dengan duodenum.
Gambar 3.3. Intraoperative cholangiogram 3.2.3 CT Scan
A B
CT scan tidak biasa dilakukan untuk mendiagnosis dari atresia bilier namun dapat digunakan untuk observasi keberhasilan dari prosedur Kasai sebagai penatalaksanaan
dari atresia bilier.
Gambar 3.4. CT scan pada pasien post prsedur Kasai
Tidak adanya kandung empedu post prosedur Kasai mungkin tidak akan menunjukkan kelainan pada saat itu dan akan mencegah kejadian kolangitis dan hepatolitiasis dalam jangka lama. Namun beberapa kejadian kolagitis dan hepatolitiasis berulang masih dapat terjadi pada pasien post kasai dan hal tersebut dipercaya menjadi salah satu faktor pemicu terjadinya karsinoma pada beberapa pasien.
Gambar 3.5. Batu empedu pada pasien ppost prosedur kasai
Gambar 3.6. Gambaran tumor pada porta hepatis pada pasien post prosedur kasai
3.2.4 Endoscopic retrograde cholangiopancreatography (ERCP)
Prosedur yang dilakukan untuk mendiagnosa dan melihat kelainan-kelainan pada hati, kandung empedu, saluran-saluran empedu, dan pankreas, termasuk batu-batu empedu, penyempitan-penyempitan, peradangan, kebocoran (dari trauma dan operasi), dan kanker. ERCP menggabungkan penggunaan dari sinar-x dan endoskop (tabung yang panjang, lentur dan dapat disinari). Melaluinya, dokter dapat melihat bagian dalam dari lambung dan duodenum dengan menyuntikkan kontras kedalam saluran-saluran empedu dan pankreas sehingga dapat difoto dengan sinar-x. ERCP memakan waktu 30 menit sampai 2 jam. Kemungkinan komplikasi- komplikasi dari ERCP termasuk pankreatitis (peradangan pankreas), infeksi, sepsis, perdarahan, dan perforasi duodenum.
Untuk prosedur, pasien berbaring pada sisi kiri diatas meja pemeriksaan dalam rontgen. Obat diberikan untuk membantu mematikan rasa belakang tenggorokan dan obat penenang biasanya diberikan untuk menenangkan pasien selama pemeriksaan.
Pasien menelan endoskop, dan dokter kemudian memandu skop melalui esofagus, lambung, dan duodenum mencapai tempat dimana saluran-saluran dari traktus biliaris dan pankreas membuka kedalam duodenum. Pada saat ini, pasien dibalik dalam keaadan terlentang supaya keadaan lambung rata, dan dokter melewatkan tabung plastik
kecil melalui skop. Melalui tabung, dokter akan menyuntikan kontras kedalam saluran- saluran untuk membuat mereka tampak dengan jelas bila di sinar. Foto sinar-x segera diambil setelah kontras disuntik oleh dokter.
3.2.5 MRCP (Magnetic resonance cholangiopancreatography)
MRCP adalah merupakan teknik Magnetic Resonance Imaging (MRI) yang relatif baru dan dapat memberikan hasil atau imejing traktus biliaris, duktus pankreatikus dan kandung empedu tanpa memakai kontras media, tidak invasive dan tanpa radiasi.
MRCP diperkenalkan sejak tahun 1991 dan penggunaannya pada evaluasi penyakit pankreatobiliaris terus berkembang, begitu juga teknik MRCP yang semakin baik untuk mendiagnosa penyakit-penyakit tersebut. Pada pemeriksaan MRCP juga tidak akan menyebabkan komplikasi seperti yang terjadi pada ERCP misalnya sepsis dan pancreatitis. MRCP dapat melihat dengan jelas anatomi dari duktus biliaris dan duktus pankreatikus beserta variasi normal dari duktus tersebut. Keunggulan MRCP adalah dapat menghindari sepsis yang terjadi pada ERCP sehubungan dengan penyuntikan kontras ke dalam daerah obstruksi.
3.2.6 Sintigrafi hati
Sintigrafi hepatobilier adalah suatu studi pencitraan radionuklir yang mengevualasi fungsi hepatoseluler dan patensi dari sistem biliaris dengan mengikuti aliran dari produksi kandung empedu dari hepar sampai ke usus kecil.
Pemeriksaan sintigrafi sistem hepatobilier dengan isotop Technetium 99m mempunya akurasi diagnostik sebesar 98,4%. Sebelum pemeriksaan dilakukan, kepada pasien diberikan fenobarbital 5 mg/kgBB/hari per oral, dibagi dalam 2 dosis selama 5 hari. Pada kolestasis intrahepatik pengambilan isotop oleh hepatosit berlangsung lambat tetapi ekskresinya ke usus normal, sedangkan pada atresia bilier proses pengambilan isotop normal tetapi ekskresinya ke usus lambat atau tidak terjadi sama sekali. Di lain pihak, pada kolestasis intrahepatik yang berat juga tidak akan ditemukan ekskresi isotop ke duodenum. Untuk meningkatkan sensitivitas dan spesifisitas pemeriksaan sintigrafi, dilakukan penghitungan indeks hepatik (penyebaran isotop di hati dan jantung), pada menit ke-10. Indeks hepatik > 5 dapat menyingkirkan kemungkinan atresia bilier, sedangkan indeks hepatik < 4,3 merupakan petunjuk kuat adanya atresia bilier. Teknik sintigrafi dapat digabung dengan pemeriksaan DAT, dengan akurasi diagnosis sebesar 98,4%.
BAB IV ANALISIS KASUS
Berdasarkan data dari anamnesis didapatkan beberapa poin penting yang mengarahkan diagnosis ke stroke non hemoragik/ stroke infark yaitu adanya kelemahan anggota gerak kanan yang terjadi secara mendadak saat pasien beristirahat namun tidak ada benturan/trauma yang mengenai kepala. Kelemahan anggota gerak mendadak hanya dapat berasal dari dua etiologi yaitu akibat trauma atau vaskuler. Pada pasien ini tidak ada riwayat trauma sehingga diagnosis banding akibat trauma tersingkirkan. Pasien juga tidak merasa sakit kepala (-), muntah (-), kejang (-), demam (-) sebelum serangan tersebut terjadi. Namun, setelah serangan terdapat mulut mengot (+) sehingga sulit diajak berkomunikasi.
Dari pemeriksaan fisik didapatkan tanda-tanda vital dalam batas normal.
Pemeriksaan status generalisata tidak didapatkan pupil anisokor, papil edema, yang menandakan tidak ada tanda-tanda peningkatan TIK dan edema otak.. Dari pemeriksaan motorik didapatkan kekuatan motorik superior 1/5 dan inferior 2/5 dan tonus otot normal sehingga diinterpretasikan sebagai hemiplegi sinistra. Adapun penilaian siriraj stroke score pada pasien ini yaitu –3,9. Sehingga dapat memperkuat penegakan diagnosis stroke non hemoragik karena <-1. Begitu pula dengan algoritma gajah mada yang menunjukkan hasil negative pada ketiga komponen, yaitu nyeri kepala, penurunan kesadaran dan refleks Babinski.
Dari anamnesis dan pemeriksaan fisik dapat diperkirakan topis pada pasien ini di hemisfer serebri sinistra. Untuk membedakan lokasi lesi dan jenis stroke secara pasti harus dilakukan pemeriksaan penunjang. Pemeriksaan penunjang dilakukan CT scan non kontras didapatkan Tampak lesi lobuus parietalis superior dengan ventriiculomegaly siinistra, sehingga memberikan kesan Infark lama di lobus parietalis. Sementara pada hasil pemeriksaan rontgen thorax terdapat kesan kardiomegali dan
Dari anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang, pasien
didiagnosis stroke infark ec Thrombus, hal ini disebabkan adanya faktor risiko hipertensi dan dislipidemia pada pasien serta tidak adanya penyakit jantung yang dapat menyebabkan embolisasi kardiogenik. Diagnosis dapat ditegakkan dari adanya defisit neurologis fokal/global yang terjadi secara mendadak sesuai dengan daerah lesi yang terkena. Tatalaksana pada pasien ini meliputi non farmakologi dan farmakologi.
Tatalaksana non farmakologi berupa bedrest, pemantuan tanda vital dan gejala defisit neurologis. Kemudian tatalaksana farmakologisnya berupa IVFD NaCl 0,9% + tramadol 1x50 mg amp, Citicolin 2x1 gr (IV), Ranitidin 2x1 25 mg amp (IV), Diazepan 10 mg (jika kejang), Aspitet 1 x 80 mg (PO), CPG 1x75 mg (PO)
Pemberian cairan pada pasien stroke yaitu cairan isotonis seperti 0,9% salin dengan tujuan menjaga euvolemik pada pasien. Pada umumnya, kebutuhan cairan 30 ml/kgBB/hari (parenteral maupun enteral). Cairan yang hipotonik atau mengandung glukosa hendaklah dihindari kecuali pada keadaan hipoglikemia. Pemberian ranitidine berguna untuk mencegah terjadinya faktor resiko pendarahan pada gastrointestinal.
Pemberian citicoline berguna sebagai mencegah dan memblok proses yang menyebabkan kematian sel-sel terutama di daerah penumbra, berperan dalam menginhibisi dan mengubah reversibilitas neuronal yang terganggu akibat ischemic cascade. Citicoline juga memiliki potensi untuk mengurangi kerusakan otak akut dan meningkatkan pemulihan fungsional pada stroke, bahkan ketika diberikan beberapa jam setelah kejadian iskemik. Pemberian aspilet ialah Antiplatelet bekerja dengan cara mengurangi agregasi platelet, sehingga dapat menghambat pembentukan trombus pada sirkulasi arteri.
Clopidogrel pada pasien ini digunakan untuk mencegah penyumbatan pembuluh darah dan membantu melancarkan peredaran darah, Clopidogrel merupakan obat antiplatelet untuk pencegahan sekunder atherothrombosis pada pasien stroke. sehingga mencegah kejadian stroke berulang. Selain itu juga clopidogrel merupakan obat penghambat proses pembekuan darah, maka obat ini beresiko menimbulkan perdarahan pada penggunanya, namun resiko ini sangat kecil angka kejadiannya.
BAB V KESIMPULAN
Pada pasien ini diagnosis ditegakkan berdasarkan anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang yang mendukung penegakan diagnosis stroke non hemoragik. Stroke non hemoragik atau stroke iskemik dapat terjadi akibat adanya emboli dari faktor resiko yang dimiliki oleh pasien, yaitu, hipertensi, obesitas dan dislipidemia. Penyakit stroke maupun komorbid harus mendapatkan tatalaksana yang adekuat agar kondisi pasien dapat membaik dan mencegah terjadinya perburukan maupun komplikasi.
DAFTAR PUSTAKA
1. Kemenkes RI. Hasil Riset Kesehatan Dasar Tahun 2018. Kementrian Kesehat RI.
2018;53(9):1689–99.
2. Kemenkes RI. Infodatin. 2018. p. 10.
3. Indonesia MKR. keputusan Menteri Kesehatan Republik Indonesia Tentang Pedoman Nasional Pelayanan Kedokteran Tatalaksana Stroke. 2019;(2):1–13.
4. CDC. Statistik dan Peta Stroke [Internet]. National Center for Chronic Disease Prevention and Health Promotion , Division for Heart Disease and Stroke Prevention. 2022 [cited 2022 Apr 17]. Available from:
https://www.cdc.gov/stroke/facts.htm#:~:text=Every year%2C more than 795%2C000,are first or new strokes.&text=About 185%2C000 strokes—nearly 1,have had a previous stroke.&text=About 87%25 of all strokes,to the brain is blocked.
5. Budianto P, Prabaningtyas H, Putra SE, Mirawati diah K, Muhammad F, Hafizan M. Stroke Iskemik Akut : Dasar dan Klinis. Univesrsitas Sebel Maret. 2021;
(January):84.
6. Caprio FZ, Sorond FA. Cerebrovascular Disease: Primary and Secondary Stroke Prevention. Med Clin North Am. 2019;103(2):295–308.
7. Kuriakose D, Xiao Z. Pathophysiology and Treatment of Stroke: Present Status and Future Perspectives. Int J Mol Sci. 2020;21(20):1–24.
8. Perhimpunan Dokter Spesialis Saraf Indonesia. Buku Ajar Neurologis Klinis.
Harsono, editor. Yogyakarta: Gadjah Mada University Press; 2008. 53–67 p.
9. Kleindorfer DO, Towfighi A, Chaturvedi S, Cockroft KM, Gutierrez J, Lombardi- Hill D, et al. 2021 Guideline for the prevention of stroke in patients with stroke and transient ischemic attack; A guideline from the American Heart Association/American Stroke Association. Stroke. 2021. 364–467 p.
10. PERDOSSI. Guideline Stroke 2011. Perdossi. 2011;49–50.