PERBANDINGAN EFEK PARASETAMOL 1 GR/6 JAM
INTRAVENA DAN KETOROLAK 30 MG/6 JAM INTRAVENA
UNTUK PENANGANAN NYERI PASKA PEMBEDAHAN
SEKSIO SESARIA DENGAN ANESTESI REGIONAL BLOK
SUBARAKNOID
Oleh
RUDY GUNAWAN
NIM. 097114002
TESIS
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA /
RSUP. HAJI ADAM MALIK
Judul : Perbandingan efek parasetamol 1 gr/6 jam intravena dan
Ketorolak 30 mg/6 jam intravena untuk penanganan nyeri paska pembedahan seksio sesaria dengan anestesi regional blok
subaraknoid
Nama : Rudy Gunawan
Program Magister : Magister Kedokteran Klinik
Konsentrasi : Anestesiologi dan Terapi Intensif
Menyetujui,
Pembimbing I Pembimbing II
dr. Chairul M. Mursin, SpAn
NIP.130605510 NIP. 19510423 197902 1 003
dr. Hasanul Arifin, SpAn. KAP. KIC
Ketua Program Magister Ketua TKP – PPDS
dr. Hasanul Arifin, SpAn. KAP. KIC
Telah diuji pada Tanggal
:
19 November 2011
PANITIA PENGUJI TESIS
1.
Prof. dr. Achsanuddin Hanafie, SpAn. KIC
NIP. 19520826 198102 1 001
2.
Dr. dr. Nazaruddin Umar, SpAn. KNA
NIP.
19510712 198103 1 002
PERBANDINGAN EFEK PARASETAMOL 1 GR/6 JAM
INTRAVENA DAN KETOROLAK 30 MG/6 JAM INTRAVENA
UNTUK PENANGANAN NYERI PASKA PEMBEDAHAN
SEKSIO SESARIA DENGAN ANESTESI REGIONAL BLOK
SUBARAKNOID
TESIS
Oleh
RUDY GUNAWAN
NIM. 097114002
Pembimbing I
:
dr. CHAIRUL M. MURSIN, SpAn
Pembimbing II
:
dr. HASANUL ARIFIN, SpAn. KAP. KIC
Tesis Ini Diajukan Untuk Memperoleh Gelar Magister Kedokteran Klinik
di Bidang Anestesiologi dan Terapi Intensif pada Fakultas Kedokteran
Universitas Sumatera Utara
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA /
RSUP. HAJI ADAM MALIK
Kata Pengantar
Dengan mengucapkan Bismillahirrahmanirrahim, saya sampaikan rasa syukur kehadirat Allah SWT karena dengan rahmat dan karunia-Nya saya dapat menyelesaikan penelitian ini sebagai syarat untuk memperoleh spesialis dalam bidang Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara / RSUP H. Adam Malik Medan.
Saya menyadari bahwa tulisan ini jauh dari sempurna baik isi maupun bahasanya, namun demikian saya berharap bahwa tulisan ini dapat menambah perbendaharaan bacaan tentang Perbandingan Efek Parasetamol 1 gr/6 jam Intravena dan Ketorolak 30 mg/6 jam Intravena untuk Penanganan Nyeri Paska Pembedahan
Seksio Sesaria dengan Anestesi Regional Blok Subaraknoid.
Pada kesempatan berbahagia ini, perkenankan saya menyampaikan penghargaan dan rasa terima kasih yang sebesar-besarnya kepada Bapak Rektor Universitas Sumatera Utara, yang telah memberi kesempatan kepada saya untuk mengikuti Program Pendidikan Dokter Spesialis I di Departemen Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara Medan.
Bapak Dekan Fakultas Kedokteran Universitas Sumatera Utara yang telah memberikan kesempatan kepada saya untuk mengikuti Program Pendidikan Spesialis di Fakultas Kedokteran ini.
Direktur RSUP. Haji Adam Malik dan RSU dr. Pirngadi Kota Medan yang telah mengizinkan dan memberikan kesempatan kepada saya untuk belajar, bekerja dan melakukan penelitian di lingkungan rumah sakit ini.
Yang terhormat Prof. dr. Achsanuddin Hanafie, SpAn. KIC sebagai Kepala
Departemen Anestesiologi dan Terapi Intensif FK-USU/RSUP H. Adam Malik, dr. Hasanul Arifin, SpAn. KAP. KIC sebagai Ketua Program Studi Anestesiologi dan
Terapi Intensif, DR. dr. Nazaruddin Umar, SpAn. KNA sebagai Sekretaris Departemen Anestesiologi dan Terapi Intensif serta dr. Akhyar Hamonangan Nasution, SpAn. KAKV sebagai Sekretaris Program Studi Anestesiologi dan Terapi Intensif yang telah banyak memberi petunjuk, pengarahan serta nasehat dan keikhlasan telah mendidik selama saya menjalani program ini sebagai guru bahkan orangtua, selama saya mengikuti pendidikan di Departemen Anestesiologi dan Terapi Intensif FK-USU/RSUP H. Adam Malik Medan.
Yang terhormat guru-guru saya di jajaran Departemen Anestesiologi dan
Sembah sujud, rasa syukur dan terima kasih yang tak terhingga saya sembahkan kepada kedua orangtua saya yang tercinta, yang mulia Ayahanda (alm) H. Ngadimin dan Ibunda Hj. Try Hartuti yang dengan segala upaya telah mengasuh, membesarkan dan membimbing dengan penuh kasih sayang semenjak kecil hingga saya dewasa agar menjadi anak yang berbakti kepada kedua orangtua, agama, bangsa dan negara. Dengan memanjatkan doa kehadirat Allah SWT ampunilah dosa kedua orangtua saya serta sayangilah mereka sebagaimana mereka menyayangi saya
semenjak kecil. Terima kasih juga saya tujukan kepada adik-adik saya, Evy Gunawati, S.Si ; Azhar Darmawan, Amd ; Muhammad Ikhsan yang telah
memberikan dorongan semangat selama saya menjalani pendidikan ini.
Yang terhormat kedua mertua saya, Burhaini Baharuddin Baidin, BA dan Emmy Salbiah, serta kedua adik ipar saya, yang telah memberikan dorongan semangat kepada saya sehingga laporan penelitian ini dapat diselesaikan.
Kepada istriku tercinta Arienda Yurisca, SKM dan anak-anakku tersayang Valesca Dewara dan Valvania Radithya yang selalu menyayangi serta dengan penuh cinta kasih mendampingi saya selama ini. Tiada kata yang lebih indah diucapkan
selain ucapan terima kasih yang setulus-tulusnya atas pengorbanan, kesabaran, ketabahan dan dorongan semangat yang tiada henti-hentinya, sehingga dengan ridho Allah SWT akhirnya kita sampai pada saat yang berbahagia ini.
Kepada seluruh kerabat dan handai taulan yang tidak dapat saya sebutkan satu persatu, yang telah memberikan bantuan, saya ucapkan terima kasih yang sebesar-besarnya.
Kepada seluruh paramedis dan pegawai Departemen Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara / RSUP H. Adam Malik, RSU dr. Pirngadi Kota Medan yang telah banyak membantu dan banyak kerjasama selama saya menjalani pendidikan ini.
Dan saya ucapkan banyak terima kasih kepada seluruh pasien yang secara sukarela berperan serta didalam penelitian ini dan semua pihak yang telah banyak membantu yang tidak bisa saya sebutkan satu persatu disini.
Akhirnya izinkanlah saya memohon maaf yang setulus-tulusnya atas kesalahan dan kekurangan selama mengikuti pendidikan ini. Semoga bantuan dan dorongan serta petunjuk yang diberikan kepada saya selama mengikuti pendidikan kiranya mendapat balasan yang berlipat ganda dari Allah SWT, Yang Maha Pengasih, Maha Pemurah dan maha Penyayang. Amin, Amin Ya Rabbal’alamin.
Medan, November 2011 Penulis
DAFTAR ISI
Halaman
KATA PENGANTAR ……… i
DAFTAR ISI ……… v
DAFTAR TABEL ……… ix
DAFTAR GAMBAR ……… xi
DAFTAR GRAFIK ……… xii
DAFTAR LAMPIRAN ……… xiii
DAFTAR SINGKATAN ……… xiv
ABSTRAK ……….... xv
ABSTRACT ……… xvii
BAB 1 PENDAHULUAN ………. 1
1.1 Latar Belakang ………. 1
1.2 Rumusan Masalah ………. 6
1.3 Hipotesis ………. 6
1.4 Tujuan Penelitian ………. 6
1.4.1 Tujuan Umum ………. 6
1.4.2 Tujuan Khusus ………. 6
1.5 Manfaat Penelitian ………. 7
1.5.1 Manfaat Akademis ………. 7
1.5.2 Manfaat Praktis ………. 7
BAB 2 TINJAUAN PUSTAKA ………. 8
2.1 Fisiologi Nyeri ………. 8
2.2 Mekanisme Nyeri ………. 10
2.2.1 Sensitisasi Perifer ………. 10
2.3 Nosiseptor (Reseptor Nyeri) ………. 12
2.4 Perjalanan Nyeri (Nociceptive Pathway) ………. 13
2.4.1 Proses Transduksi ………. 13
2.4.2 Proses Transmisi ………. 13
2.4.3 Proses Modulasi ………. 14
2.4.4 Persepsi ………. 14
2.5 Mekanisme Kerja Obat Analgetik ………. 15
2.6 Klasifikasi Nyeri ………. 16
2.6.1 Nyeri Akut dan Kronik ………. 16
2.6.2 Nosiseptif dan Nyeri Neuropatik ………. 17
2.6.3 Nyeri Viseral ………. 17
2.6.4 Nyeri Somatik ………. 18
2.7 Penilaian Nyeri ………. 19
2.8 Penanganan Nyeri ………. 22
2.8.1 Farmakologis ………. 22
2.8.1.1 Multimodal Analgesia ………. 25
2.8.1.2 Analgesia Preemptif ………. 25
2.8.1.3 PCA (Patient Control Analgesia) ………. 26
2.8.1.4 Parasetamol ………. 26
2.8.1.5 Ketorolak ………. 28
2.8.2 Non-farmakologis ………. 30
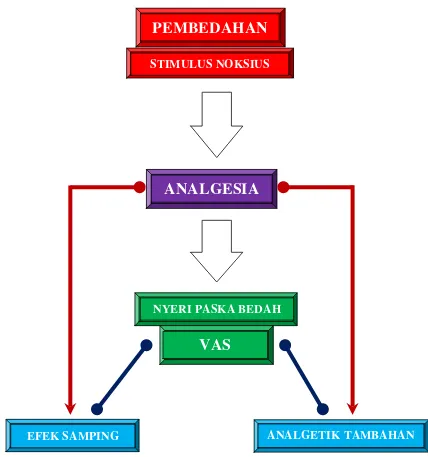
2.9 Kerangka Teori ………. 31
2.10 Kerangka Konsep ………. 32
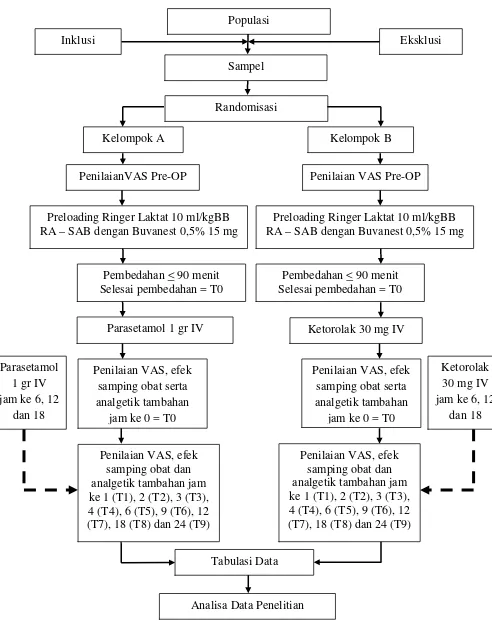
BAB 3 METODE PENELITIAN ………. 33
3.1 Desain Penelitian ………. 33
3.2 Tempat dan Waktu Penelitian ………. 33
3.2.1 Tempat ………. 33
3.2.2 Waktu ………. 33
3.3 Populasi dan Sampel Penelitian ………. 33
3.3.2 Sampel ………. 33
3.4 Kriteria Inklusi dan Eksklusi ………. 34
3.4.1 Kriteria Inklusi ………. 34
3.4.2 Kriteria Eksklusi ………. 34
3.4.3 Kriteria Drop Out ………. 34
3.5 Besar Sampel ………. 34
3.6 Informed Consent ………. 35
3.7 Alat, Bahan dan Cara Kerja ………. 35
3.7.1 Alat dan Bahan ………. 35
3.7.1.1 Alat ………. 35
3.7.1.2 Bahan ………. 35
3.7.2 Cara Kerja ………. 35
3.7.2.1 Persiapan Pasien dan Obat ………. 35
3.7.2.2 Pelaksanaan Penelitian ………. 36
3.8 Identifikasi Variabel ………. 39
3.8.1 Variabel Bebas ………. 39
3.8.2 Variabel Tergantung ………. 39
3.9 Rencana Manajemen dan Analisa Data ………. 39
3.10 Definisi Operasional ………. 40
3.11 Masalah Etika ………. 41
3.12 Alur Penelitian ………. 42
BAB 4 HASIL PENELITIAN ………. 43
4.1 Karakteristik Umum ………. 43
4.2 Karakteristik Hemodinamik Pre-Operasi ………. 46
4.3 Karakteristik Nilai VAS Pre-Operasi dan Paska Operasi ………. 47
4.4 Karakteristik Efek Samping Pemberian Obat Analgetik Paska Operasi ………. 52
BAB 5
PEMBAHASAN ………. 68
5.1 Gambaran Umum ………. 68
5.2 Perubahan Nilai VAS Paska Operasi ………. 68
5.3 Efek Samping Pemberian Obat Analgetik Paska Operasi …………. 71
5.4 Pemberian Obat Analgetik Tambahan (Fentanyl) Paska Operasi …………. 71
BAB 6 KESIMPULAN DAN SARAN ………. 74
6.1 Kesimpulan ………. 74
6.2 Saran ………. 75
DAFTAR PUSTAKA ………. 76
DAFTAR TABEL
Halaman
Tabel 2.8-1 Obat farmakologis untuk penanganan nyeri ………... 23
Tabel 2.8-2 Pilihan terapi untuk penanganan nyeri berdasarkan
jenis operasi ……… 24
Tabel 3.7-1 Kriteria Aldrette ……… 37
Tabel 4.1-1 Karakteristik umum berdasarkan umur, berat badan
dan BMI ……… 43
Tabel 4.1-2 Karakteristik umum berdasarkan jenis suku ………... 44
Tabel 4.1-3 Karakteristik umum berdasarkan tingkat pendidikan ………... 45
Tabel 4.1-4 Karakteristik umum berdasarkan status fisik ASA ………... 45
Tabel 4.2-1 Karakteristik hemodinamik pre-operasi ………... 46
Tabel 4.3-1 Karakteristik nilai VAS pre-operasi ……….………... 47
Tabel 4.3-2 Karakteristik nilai VAS paska operasi ………... 49
Tabel 4.4-1 Karakteristik efek samping pemberian obat analgetik
jam ke 0 ……… 52
Tabel 4.4-2 Karakteristik efek samping pemberian obat analgetik
jam ke 1 ……… 53
Tabel 4.4-3 Karakteristik efek samping pemberian obat analgetik
jam ke 2 ……… 54
Tabel 4.4-4 Karakteristik efek samping pemberian obat analgetik
jam ke 3 ……… 54
Tabel 4.4-5 Karakteristik efek samping pemberian obat analgetik
jam ke 4 ……… 55
Tabel 4.4-6 Karakteristik efek samping pemberian obat analgetik
jam ke 6 ……… 55
Tabel 4.4-7 Karakteristik efek samping pemberian obat analgetik
jam ke 9 ……… 56
Tabel 4.4-8 Karakteristik efek samping pemberian obat analgetik
Tabel 4.4-9 Karakteristik efek samping pemberian obat analgetik
jam ke 18 ……… 57
Tabel 4.4-10 Karakteristik efek samping pemberian obat analgetik
jam ke 24 ……… 58
Tabel 4.5-1 Karakteristik pemberian analgetik tambahan jam ke 0 ... 59
Tabel 4.5-2 Karakteristik pemberian analgetik tambahan jam ke 1 ... 59
Tabel 4.5-3 Karakteristik pemberian analgetik tambahan jam ke 2 ... 60
Tabel 4.5-4 Karakteristik pemberian analgetik tambahan jam ke 3 ... 60
Tabel 4.5-5 Karakteristik pemberian analgetik tambahan jam ke 4 ... 61
Tabel 4.5-6 Karakteristik pemberian analgetik tambahan jam ke 6 ... 62
Tabel 4.5-7 Karakteristik pemberian analgetik tambahan jam ke 9 ... 63
Tabel 4.5-8 Karakteristik pemberian analgetik tambahan jam ke 12 ... 64
Tabel 4.5-9 Karakteristik pemberian analgetik tambahan jam ke 18 ... 65
DAFTAR GAMBAR
Halaman Gambar 2.1-1 Efek fisiologis dan psikologis yang berhubungan dengan
nyeri akut akibat kerusakan jaringan yang disebabkan
oleh proses pembedahan atau trauma ……… 9
Gambar 2.2-1 Mekanisme sensitisasi perifer dan sensitisasi sentral ...……… 11
Gambar 2.4-1 Pain Pathway ………....……… 15
Gambar 2.7-1 Wong Baker Faces Pain Rating Scale ………....……… 20
Gambar 2.7-2 Verbal Rating Scale ………....……… 20
Gambar 2.7-3 Numerical Rating Scale ………....……… 21
Gambar 2.7-4 Visual Analogue Scale ………...……… 22
Gambar 2.8-1 Rumus Bangun Parasetamol ………....……… 26
Gambar 2.8-2 Rumus Bangun Ketorolak ………....……… 28
Gambar 2.9-1 Skema Kerangka Teori ………....……… 31
Gambar 2.10-1 Skema Kerangka Konsep ……… 32
DAFTAR GRAFIK
Halaman
Grafik 4.3-1 Sebaran nilai VAS pre-operasi antara kedua kelompok ... 48
Grafik 4.3-2 Demografi hubunganVAS istirahat rata-rata dengan jam pemantauan paska operasi ………....……… 50
Grafik 4.3-3 Demografi hubunganVAS bergerak rata-rata dengan jam pemantauan paska operasi ………....……… 51
Grafik 4.4-1 Efek samping pemberian obat analgetik paska operasi jam ke 1 ……… 53
Grafik 4.4-2 Efek samping pemberian obat analgetik paska operasi jam ke 9 ……… 56
Grafik 4.4-3 Efek samping pemberian obat analgetik paska operasi jam ke 18 ……… 58
Grafik 4.5-1 Pemberian analgetik tambahan jam ke 3 ………... 61
Grafik 4.5-2 Pemberian analgetik tambahan jam ke 4 ………... 62
Grafik 4.5-3 Pemberian analgetik tambahan jam ke 6 ………... 63
Grafik 4.5-4 Pemberian analgetik tambahan jam ke 9 ………... 64
Grafik 4.5-5 Pemberian analgetik tambahan jam ke 12 ………... 65
Grafik 4.5-6 Pemberian analgetik tambahan jam ke 18 ………... 66
DAFTAR LAMPIRAN
Halaman
Lampiran 1 Riwayat Hidup Peneliti ……….... 82
Lampiran 2 Jadwal Tahapan Penelitian ……….... 83
Lampiran 3 Lembar Penjelasan Kepada Subjek Penelitian …….... 84
Lampiran 4 Lembar Persetujuan Setelah Penjelasan ……….... 87
Lampiran 5 Lembaran Observasi Pasien ……….... 88
Lampiran 6 Lembaran Instrumen Skala Penilaian VAS ……….... 89
Lampiran 7 Rencana Anggaran Penelitian ……….... 90
Lampiran 8 Randomisasi Blok Sampel ……….... 91
Lampiran 9 Lembaran Sebaran Data Subjek Penelitian ……….... 92
DAFTAR SINGKATAN
AINS : Anti Inflamasi Non Steroid
IASP : International Association for the Study of PaiN
MSR : Metabolic Stress Response
COX-1 : Cyclo Oxygenase – 1
COX-2 : Cyclo Oxygenase – 2
COX-3 : Cyclo Oxygenase – 3
HIV : Human Immunodeficiency Virus
PS – ASA : Physical Status American Society of Anesthesiologist
VAS : Visual Analog Scale
VRS : Verbal Rating Scale
NRS : Numerical Rating Scale
IV : Intravena
NSAIDs : Non Steroid Anti Inflamatory Drugs
PCA : Patient Control Analgesia
IVPCA : Intravenous Patient Control Analgesia
PCEA : Patient Control Epidural Analgesia
SSP : Susunan Saraf Pusat
EKG : Elektrokardiografi
LLD : Left Lateral Decubitus
SD : Standard Deviasi
CSF : Cerebrospinal Fluid
ABSTRAK
Latar Belakang : Nyeri paska bedah seksio sesaria merupakan masalah utama karena apabila nyeri tidak diatasi akan menimbulkan dampak negatif dan akhirnya akan mempengaruhi kualitas perawatan bayi oleh ibunya. Opioid merupakan pilihan utama untuk terapi nyeri paska pembedahan, akan tetapi dibatasi oleh efek sampingnya seperti depresi pernafasan, sedasi, mual muntah, dan pruritus. Sehingga sekarang banyak digunakan obat anti inflamasi nonsteroid (AINS) sebagai pengganti opioid, namun pemberian AINS memiliki efek samping seperti peningkatan waktu perdarahan, luka pada organ gastrointestinal, dispepsia, gangguan ginjal, mual, nyeri kepala, somnolen, mengantuk, palpitasi dan pruritus. Karena pemberian AINS juga dapat menimbulkan resiko yang merugikan pasien, maka digunakan parasetamol karena selain aman digunakan, efek samping minimal, ditoleransi dengan baik, juga memiliki kekuatan analgesia untuk penanganan nyeri paska pembedahan tingkat ringan, sedang maupun berat.
Hasil : Hasil penelitian evaluasi nyeri paska bedah dengan Visual Analogue Scale
didapati nilai VAS saat istirahat adanya perbedaan tidak bermakna pada jam ke 1 (p = 0.08), jam ke 2 (p = 0.42), jam ke 4 (p = 0.56), jam ke 6 (p = 0.06), jam ke 18 (p
= 1.00) dan jam ke 24 (p = 0.71) paska operasi serta juga didapatkan hasil adanya perbedaan yang bermakna pada jam ke 3 (p = 0.02), jam ke 9 (p < 0.01) dan jam ke 12 (p = 0.02) paska operasi di kedua kelompok. Dan nilai VAS saat bergerak di
kedua kelompok didapatkan hasil adanya perbedaan tidak bermakna pada jam 1 (p = 0.06), jam ke 2 (p = 0.90), jam ke 4 (p = 0.11), jam ke 6 (p = 0.07), jam ke 9 (p
= 0.56) dan jam ke 24 (p = 0.62) paska operasi serta juga didapatkan hasil adanya perbedaan yang bermakna pada jam ke 3 (p = 0.03), jam ke 12 (p = 0.04) dan jam ke
18 (p = 0.02) paska operasi. Pemberian ketorolak menimbulkan rasa mual sedangkan
pemberian parasetamol tidak menimbulkan rasa mual, namun secara statistik kedua hal ini dinyatakan berbeda tidak bermakna. Pemberian parasetamol atau ketorolak juga sama-sama membutuhkan analgetik tambahan untuk mencapai nilai VAS 1 – 4 dan secara statistik kedua kelompok dinyatakan berbeda tidak bermakna.
Kesimpulan : Parasetamol dapat sebagai alternatif pengganti ketorolak untuk mengatasi nyeri paska pembedahan seksio sesaria, karena memiliki efek analgetik yang setara dengan ketorolak. Dan pemberian parasetamol dan ketorolak belum bisa sebagai analgetik tunggal untuk penanganan nyeri paska pembedahan seksio sesaria.
ABSTRACT
Background : Post-surgical pain in cesarean section is a major problem because if the pain is not addressed well it will cause a negative impact on post surgical patients and ultimately affects the quality of infant care by his mother. Opioid therapy is the main option for post-surgical pain, but the usage is limited due to the side effects
such as respiratory depression, sedation, nausea, vomiting, and pruritus. Nonsteroidal anti-inflammatory drugs (NSAIDs) is now widely used as a substitute for opioids, however giving NSAIDs also have side effects such as increased bleeding time, injury to the gastrointestinal organs, dyspepsia, kidney disorders, nausea, headache, somnolence, drowsiness, palpitations and pruritus. Because of the administration of NSAIDs may also pose risks that can harm the patient, then paracetamol which is safe to use, has minimal side effects, well tolerated, and also has the analgesia power for post-surgical pain management mild, moderate or severe is now considered.
Result : The results of post-surgical pain evaluation by Visual Analogue Scale VAS values found at resting position have no significant difference at the 1st hour
(p=0:08), 2nd hour (p=0:42), 4th hour (p=0:56), 6th hour (p=0.06), 18th hour (p=1.00) and 24th hour (p=0.71) post-surgery, as well as the results obtained that have
significant differences were at the 3rd hour (p=0.02), 9th hour (p<0.01 ) and the 12th hour (p=0.02) post surgery in both groups. VAS values while moving in both groups have no significant difference at 1st hour (p=0.06), 2nd hour (p=0.90), 4th hour
(p=0.11), 6th hour (p=0.07), 9th hour (p=0:56) and 24th hour (p=0.62) post-surgery, while the results obtained that have significant differences was found at the 3rd hour (p=0.03), 12th hour (p=0.04), 18th hour (p=0.02) post surgery. Administration of ketorolac could cause nausea while paracetamol did not, but statistically the difference from both of these groups proved meaningless. Giving paracetamol or
ketorolac equally requires additional analgesias to achieve VAS value 1-4 and the two groups were statistically found to have no significant difference.
Conclusion: Paracetamol can be used as an alternative drug to ketorolac in order to overcome post-surgical pain cesarean section, because it has an equivalent analgesia effect as ketorolac. Administration of paracetamol and ketorolac can not be used as a single drug therapy for pain management in post caesarean section.
ABSTRAK
Latar Belakang : Nyeri paska bedah seksio sesaria merupakan masalah utama karena apabila nyeri tidak diatasi akan menimbulkan dampak negatif dan akhirnya akan mempengaruhi kualitas perawatan bayi oleh ibunya. Opioid merupakan pilihan utama untuk terapi nyeri paska pembedahan, akan tetapi dibatasi oleh efek sampingnya seperti depresi pernafasan, sedasi, mual muntah, dan pruritus. Sehingga sekarang banyak digunakan obat anti inflamasi nonsteroid (AINS) sebagai pengganti opioid, namun pemberian AINS memiliki efek samping seperti peningkatan waktu perdarahan, luka pada organ gastrointestinal, dispepsia, gangguan ginjal, mual, nyeri kepala, somnolen, mengantuk, palpitasi dan pruritus. Karena pemberian AINS juga dapat menimbulkan resiko yang merugikan pasien, maka digunakan parasetamol karena selain aman digunakan, efek samping minimal, ditoleransi dengan baik, juga memiliki kekuatan analgesia untuk penanganan nyeri paska pembedahan tingkat ringan, sedang maupun berat.
Hasil : Hasil penelitian evaluasi nyeri paska bedah dengan Visual Analogue Scale
didapati nilai VAS saat istirahat adanya perbedaan tidak bermakna pada jam ke 1 (p = 0.08), jam ke 2 (p = 0.42), jam ke 4 (p = 0.56), jam ke 6 (p = 0.06), jam ke 18 (p
= 1.00) dan jam ke 24 (p = 0.71) paska operasi serta juga didapatkan hasil adanya perbedaan yang bermakna pada jam ke 3 (p = 0.02), jam ke 9 (p < 0.01) dan jam ke 12 (p = 0.02) paska operasi di kedua kelompok. Dan nilai VAS saat bergerak di
kedua kelompok didapatkan hasil adanya perbedaan tidak bermakna pada jam 1 (p = 0.06), jam ke 2 (p = 0.90), jam ke 4 (p = 0.11), jam ke 6 (p = 0.07), jam ke 9 (p
= 0.56) dan jam ke 24 (p = 0.62) paska operasi serta juga didapatkan hasil adanya perbedaan yang bermakna pada jam ke 3 (p = 0.03), jam ke 12 (p = 0.04) dan jam ke
18 (p = 0.02) paska operasi. Pemberian ketorolak menimbulkan rasa mual sedangkan
pemberian parasetamol tidak menimbulkan rasa mual, namun secara statistik kedua hal ini dinyatakan berbeda tidak bermakna. Pemberian parasetamol atau ketorolak juga sama-sama membutuhkan analgetik tambahan untuk mencapai nilai VAS 1 – 4 dan secara statistik kedua kelompok dinyatakan berbeda tidak bermakna.
Kesimpulan : Parasetamol dapat sebagai alternatif pengganti ketorolak untuk mengatasi nyeri paska pembedahan seksio sesaria, karena memiliki efek analgetik yang setara dengan ketorolak. Dan pemberian parasetamol dan ketorolak belum bisa sebagai analgetik tunggal untuk penanganan nyeri paska pembedahan seksio sesaria.
ABSTRACT
Background : Post-surgical pain in cesarean section is a major problem because if the pain is not addressed well it will cause a negative impact on post surgical patients and ultimately affects the quality of infant care by his mother. Opioid therapy is the main option for post-surgical pain, but the usage is limited due to the side effects
such as respiratory depression, sedation, nausea, vomiting, and pruritus. Nonsteroidal anti-inflammatory drugs (NSAIDs) is now widely used as a substitute for opioids, however giving NSAIDs also have side effects such as increased bleeding time, injury to the gastrointestinal organs, dyspepsia, kidney disorders, nausea, headache, somnolence, drowsiness, palpitations and pruritus. Because of the administration of NSAIDs may also pose risks that can harm the patient, then paracetamol which is safe to use, has minimal side effects, well tolerated, and also has the analgesia power for post-surgical pain management mild, moderate or severe is now considered.
Result : The results of post-surgical pain evaluation by Visual Analogue Scale VAS values found at resting position have no significant difference at the 1st hour
(p=0:08), 2nd hour (p=0:42), 4th hour (p=0:56), 6th hour (p=0.06), 18th hour (p=1.00) and 24th hour (p=0.71) post-surgery, as well as the results obtained that have
significant differences were at the 3rd hour (p=0.02), 9th hour (p<0.01 ) and the 12th hour (p=0.02) post surgery in both groups. VAS values while moving in both groups have no significant difference at 1st hour (p=0.06), 2nd hour (p=0.90), 4th hour
(p=0.11), 6th hour (p=0.07), 9th hour (p=0:56) and 24th hour (p=0.62) post-surgery, while the results obtained that have significant differences was found at the 3rd hour (p=0.03), 12th hour (p=0.04), 18th hour (p=0.02) post surgery. Administration of ketorolac could cause nausea while paracetamol did not, but statistically the difference from both of these groups proved meaningless. Giving paracetamol or
ketorolac equally requires additional analgesias to achieve VAS value 1-4 and the two groups were statistically found to have no significant difference.
Conclusion: Paracetamol can be used as an alternative drug to ketorolac in order to overcome post-surgical pain cesarean section, because it has an equivalent analgesia effect as ketorolac. Administration of paracetamol and ketorolac can not be used as a single drug therapy for pain management in post caesarean section.
BAB 1 PENDAHULUAN
1.1 LATAR BELAKANG
Nyeri paska bedah masih merupakan masalah utama bagi penderita karena
setelah obat anestesi hilang efeknya, penderita akan merasakan sakit. Nyeri bersifat subjektif, dimana derajat dan kualitas nyeri yang ditimbulkan oleh suatu rangsang yang sama akan berbeda antara satu penderita dengan penderita lainnya. Kurangnya perhatian, pengetahuan dan keterampilan tenaga medik merupakan hambatan utama didalam pengelolaan nyeri yang tepat paska pembedahan, dosis analgetik sering tidak tepat dan masih ditambah lagi dengan rasa ketakutan terjadinya depresi pernafasan pada pemberian analgetik opioid1,2
Nyeri adalah suatu perasaan atau pengalaman yang bersifat subjektif dimana melibatkan sensoris, emosional dan tingkah laku yang tidak menyenangkan yang dihubungkan dengan kerusakan jaringan atau suatu potensial terjadi kerusakan pada jaringan
.
1,2
. Nyeri apabila tidak diatasi akan berdampak negatif pada penderita paska pembedahan seperti kegelisahan (gangguan tidur), perubahan hemodinamik (hipertensi, takikardi), penurunan gerakan nafas sehingga menyebabkan kemampuan batuk menurun yang akan mempermudah terjadinya atelektase, ketakutan untuk mobilisasi akan meningkatkan resiko komplikasi tromboemboli dan meningkatkan pelepasan katekolamin yang menyebabkan peningkatan resistensi vaskuler, memperpanjang fase katabolik, menurunkan aliran darah ke ekstremitas inferior dan menurunkan sirkulasi darah ke splachnicus. Keadaan-keadaan tersebut diatas akan mengakibatkan penyembuhan yang lambat, gangguan mobilisasi, faktor resiko untuk terjadinya
nyeri kronik, jangka waktu rawatan di rumah sakit bertambah dan pada akhirnya akan meningkatkan biaya pengobatan1,2,3
Nyeri paska pembedahan seksio sesaria juga dapat mengganggu dan memperlambat mobilisasi ibu, sehingga mempengaruhi kualitas perawatan bayi oleh ibunya. Oleh karena itu berbagai usaha dilakukan untuk penanggulangan nyeri paska pembedahan seksio sesaria, antara lain dengan memberikan analgetik
secara oral, parenteral atau rektal baik itu obat dari golongan opioid, AINS dan anestesi lokal.
Opioid merupakan pilihan utama untuk terapi nyeri pada pasien yang mengalami nyeri paska pembedahan tingkat sedang dan berat. Akan tetapi pemberian opioid dibatasi oleh efek sampingnya yang merugikan pasien seperti depresi pernafasan, sedasi, mual muntah, dan pruritus4,5. Sehingga sekarang ini banyak digunakan obat-obatan non-opioid seperti obat anti inflamasi nonsteroid (AINS) sebagai pengganti opioid, karena AINS memiliki efek analgetik yang kuat dan mempunyai efek anti inflamasi. Ketorolak merupakan salah satu obat anti inflamasi nonsteroid yang sama efektifnya dengan morfin dan meperidine dimana dapat mencegah nyeri akut paska pembedahan dari tingkat sedang ke berat tanpa disertai efek samping seperti depresi pernafasan6,7,8
Namun pemberian ketorolak (AINS) juga harus berhati-hati karena berkaitan dengan peningkatan resiko perdarahan daerah operasi yang disebabkan oleh waktu perdarahan yang meningkat, luka pada organ gastrointestinal, dispepsia dan menyebabkan gangguan ginjal. Ketorolak juga masih memiliki efek samping seperti AINS lainnya seperti mual, nyeri kepala, somnolen, mengantuk, palpitasi dan pruritus
.
9,10,11
Karena pemberian ketorolak juga dapat menimbulkan resiko yang dapat merugikan pasien, maka makin banyak keinginan orang untuk menggunakan obat-obatan analgetik non opioid dari golongan lain seperti parasetamol sebagai penggantinya. Parasetamol dapat merupakan suatu pilihan pengganti ketorolak karena selain aman digunakan, efek samping minimal, ditoleransi dengan baik, juga memiliki kekuatan analgesia untuk penanganan nyeri paska pembedahan tingkat ringan, sedang maupun berat
.
12,13
Parasetamol dengan dosis normal bertindak sebagai analgetik yang sangat baik ditoleransi oleh tubuh untuk penanganan nyeri akut paska pembedahan tingkat ringan dan sedang, bahkan nyeri akut ditingkat yang berat. Hal ini seperti dinyatakan oleh Philip Lange Moller didalam penelitiannya pada tahun 2005 bahwa pemberian parasetamol intravena efektif untuk penanganan nyeri sedang sampai berat pada pembedahan gigi molar tiga
.
14
Dari beberapa penelitian dijumpai bahwa parasetamol memiliki sifat analgetik yang hampir sebanding dengan morfin yang kita ketahui sebagai opioid pilihan utama untuk penanganan nyeri paska pembedahan. Seperti dinyatakan oleh Van Aken pada tahun 2004 yang pada penelitiannya ditemukan bahwa pemberian propacetamol 2 gr intravena dan morfin 10 mg intramuskular tidak dijumpai perbedaan yang bermakna didalam penanganan nyeri paska pembedahan gigi molar tiga dan pada grup parasetamol dijumpai efek samping yang minimal dibandingkan dengan grup morfin (p < 0,027)15
Penelitian diatas juga diperkuat pada tahun 2007 oleh M. Reza Khejavi dengan penelitiannya dimana penanganan nyeri paska pembedahan transplantasi ginjal dengan menggunakan propacetamol 2 gr intravena dan morfin 5 mg intravena adalah sama efektifnya
.
16
Selain itu parasetamol juga dari banyak penelitian dapat menggantikan posisi AINS karena memiliki efektifitas yang sama untuk penanganan nyeri paska pembedahan seperti McQuay HJ pada tahun 1986 menyatakan bahwa dari hasil penelitiannya didapatkan pemberian parasetamol oral sama efektifnya dengan ketorolak oral untuk penanganan nyeri paska pembedahan ortopedi
.
17
Giustino Varrassi pada tahun 1999 dari hasil penelitiannya menunjukkan bahwa pemberian parasetamol intravena merupakan analgetik yang efektif untuk penanganan nyeri paska pembedahan ginekologi (histerektomi) yang dapat menggantikan posisi ketorolak dengan derajat nyeri sedang sampai berat (70,2% berbanding 68,2%). Dan parasetamol intravena sama efektifnya dengan ketorolak sebagai obat tambahan analgetik dengan opioid morfin (10,6 + 4,8 mg berbanding 10,2 + 4,4 mg)
.
12
Tian J. Zhou pada tahun 2001 juga dari hasil penelitiannya menunjukkan bahwa parasetamol intravena tidak berbeda dengan ketorolak dalam hal analgesia untuk penanganan nyeri paska pembedahan penggantian tulang panggul dan lutut (VAS istirahat 63,9 + 18,2 berbanding 63,3 + 20,3 dan VAS bergerak 83,4 + 15,5 berbanding 78,7 + 21,9) . Dan juga parasetamol intravena dapat sebagai pengganti ketorolak sebagai obat tambahan analgetik dengan opioid morfin (36,8 + 25,1 mg berbanding 39,5 + 29,8 mg)
.
18
Lynn M. Rusy pada tahun 1995 dari hasil penelitiannya menyatakan bahwa pemberian ketorolak intravena tidak lebih efektif dibandingkan dengan pemberian parasetamol rektal untuk penanganan nyeri paska pembedahan tonsilektomi pada anak dengan nilai p 30 menit = 0,604, jam ke 1 = 0,363 dan jam ke 3 = 0,33719
J. E. Montgomery pada tahun 1996 juga dari hasil penelitiannnya pada pasien yang menjalani prosedur pembedahan ginekologi menyimpulkan bahwa pemberian parasetamol supositoria hampir sama manfaatnya dengan pemberian AINS supositoria (diklofenak) untuk penanganan nyeri paska pembedahan (0,2-9,2 berbanding 0,0-7,2), serta sama-sama menurunkan kebutuhan morfin untuk PCA (11,7-20,1 berbanding 10,7-17,3)
.
20
T. F. Cobby pada tahun 1999 juga mengemukakan hasil penelitiannya
bahwa pemberian parasetamol rektal sebanding dengan AINS (diklofenak) sebagai tambahan analgetik opioid didalam penanganan nyeri paska pembedahan ginekologi (histerektomi). Parasetamol rektal dapat diberikan secara rutin pada semua pasien dengan resiko nyeri sedang sampai berat tanpa menimbulkan efek samping [25 (1-96) berbanding 25 (0-69] dan [35 (20,4) berbanding 32,7 (27,4)] untuk kebutuhan morfin paska pembedahan
.
21
B. Munishankar pada tahun 2007, dari hasil penelitiannya menunjukkan penggunaan parasetamol intravena dibandingkan dengan obat golongan AINS (diklofenak) sama efektifnya didalam penanganan nyeri paska pembedahan seksio sesaria dengan nilai p VAS istirahat 0,72 dan VAS bergerak 0,13 dan kebutuhan morfin (68,7 + 35,6 mg berbanding 63,7 + 31,8 mg)
.
13
S. K. Aghamir pada tahun 2009 didalam penelitiannya menyatakan bahwa pemberian parasetamol intravena dapat digunakan sebagai pengganti tramadol untuk penanganan nyeri paska pembedahan urologi (2,70 + 1,30 berbanding 2,30 + 1,34 dengan nilai p 0,345) serta aman karena tidak menimbulkan efek samping, walaupun pada tingkat nyeri yang berat pemberian parasetamol intravena masih membutuhkan analgetik tambahan
.
22
Namun ada juga beberapa penelitian yang menyatakan sebaliknya bahwa AINS tetap lebih baik dan lebih efektif daripada parasetamol seperti dikemukakan oleh Mehernoor F. Watcha pada tahun 1992 menyatakan dari hasil penelitiannya
pada pasien anak-anak dengan tindakan pembedahan miringotomi bilateral dijumpai bahwa pemberian ketorolak oral ternyata lebih baik untuk penanganan nyeri paska pembedahan dibandingkan dengan parasetamol oral (30% berbanding 55%) dengan nilai p < 0,0123
D. Fletcher pada tahun 1997 juga menyatakan pemberian parasetamol intravena tidak lebih efektif dibandingkan dengan pemberian ketoprofen intravena
untuk penanganan nyeri paska pembedahan tulang belakang dengan nilai p 0,04
dan menurunkan kebutuhan morfin (6,8 + 1,3 mg berbanding 6,8 + 1,2 mg) dengan nilai p 0,03
.
24
Sahar Siddik pada tahun 2001 juga menyatakan hal yang sama berdasarkan hasil penelitiannya, yaitu efek analgesia dari pemberian parasetamol intravena tidak sebanding dengan AINS (diklofenak) sebagai obat tambahan
opioid (morfin) untuk penanganan nyeri paska pembedahan seksio sesaria (46% berbanding 8,2%) dengan nilai p < 0,05
.
25
Dari beberapa penelitian diatas, tampak bahwa sudah lama menjadi bahan pemikiran para peneliti untuk mencari pengganti AINS sebagai analgetik didalam penanganan nyeri paska pembedahan karena adanya efek samping dari penggunaan AINS yang dapat merugikan pasien. Beberapa penelitian diatas telah menemukan bahwa pengganti AINS (ketorolak) dengan parasetamol cukup memberikan hasil yang baik karena memberikan tingkat efektifitas yang sama didalam penanggulangan nyeri paska pembedahan, akan tetapi ada juga penelitian yang menyatakan bahwa AINS (ketorolak) masih tetap lebih baik dibandingkan dengan penggunaan parasetamol untuk penanganan nyeri paska pembedahan.
.
Oleh karena itu berdasarkan latar belakang dan referensi penelitian diatas, peneliti berkeinginan untuk menilai efek pemberian parasetamol 1 gr/6 jam intravena dibandingkan dengan pemberian ketorolak 30 mg/6 jam intravena untuk penanganan nyeri paska pembedahan seksio sesaria dengan alasan :
1. Mencari alternatif pengganti obat analgetik AINS (ketorolak) yang memiliki
efek yang sama untuk penanganan nyeri paska pembedahan seksio sesaria tanpa memiliki efek samping yang dapat merugikan pasien.
2. Menggunakan parasetamol intravena sebagai analgetik paska pembedahan
baik, juga memiliki kekuatan analgesia yang hampir sebanding dengan ketorolak dan morfin (pilihan utama pada penanganan nyeri paska pembedahan), hal ini ditunjukkan dari hasil beberapa penelitian diluar negeri yang membandingkan penggunaan ketorolak dan morfin dengan parasetamol.
3. Keinginan peneliti untuk membandingkan efek pemberian parasetamol dengan
ketorolak pada pasien yang menjalani pembedahan seksio sesaria, karena dari referensi penelitian belum pernah dilakukan penelitian pada pembedahan seksio sesaria, yang pernah dibandingkan adalah pada operasi ginekologi dan ortopedi.
4. Keinginan untuk membandingkan efek penggunaan parasetamol dan
ketorolak, karena hasil-hasil penelitian diluar negeri yang membandingkan kedua obat tersebut ada dua perbedaan pendapat yang menyatakan ketorolak
sebanding dengan parasetamol, ada juga yang menyatakan ketorolak lebih baik dibandingkan parasetamol untuk penanganan nyeri paska pembedahan.
1.2 RUMUSAN MASALAH
Apakah pemberian parasetamol 1 gr/6 jam intravena setara efek analgetiknya dengan ketorolak 30 mg/6 jam intravena untuk penanganan nyeri paska pembedahan seksio sesaria.
1.3 HIPOTESIS
Parasetamol intravena 1 gr/6 jam dan ketorolak 30 mg/6 jam intravena memiliki efek analgetik yang setara didalam penanganan nyeri paska pembedahan seksio sesaria.
1.4 TUJUAN PENELITIAN Tujuan Umum
Tujuan Khusus
1. Untuk mengetahui efek parasetamol 1 gr intravena dalam penanganan
nyeri paska pembedahan seksio sesaria
2. Untuk mengetahui efek ketorolak 30 mg intravena dalam penanganan
nyeri paska pembedahan seksio sesaria
3. Untuk mengetahui perbandingan efek kedua obat, sehingga diketahui
apakah parasetamol intravena 1 gr dapat menyamai efek analgetik ketorolak intravena 30 mg dalam penanganan nyeri paska pembedahan seksio sesaria
4. Untuk mengetahui apakah parasetamol intravena 1 gr dapat menggantikan
ketorolak intravena 30 mg untuk penangan nyeri paska pembedahan seksio sesaria pada pasien dengan kontraindikasi pemberian AINS.
1.5 MANFAAT PENELITIAN Manfaat Akademis
Hasil penelitian ini diharapkan dapat digunakan sebagai sumber rujukan tambahan dalam penelitian lanjutan tentang usaha-usaha penanganan nyeri paska pembedahan seksio sesaria
Manfaat Praktis
Hasil dari penelitian ini diharapkan dapat digunakan sebagai landasan dalam penanganan nyeri paska pembedahan terutama pada pembedahan seksio sesaria pada keadaan berikut :
a. Pasien-pasien yang ada kontraindikasi dengan pemberian analgetik golongan
AINS untuk penanganan nyeri paska pembedahan
b. Untuk mendapatkan keadaan pasien yang bebas nyeri setelah pembedahan
c. Untuk menghindari efek samping pemakaian obat AINS yang merugikan
pasien
d. Mempercepat mobilisasi pasien sehingga menurunkan angka lamanya
perawatan di rumah sakit dan biaya pengobatan.
e. Mempercepat mobilisasi ibu, sehingga mempercepat dan meningkatkan
BAB 2
TINJAUAN PUSTAKA
2.1 FISIOLOGI NYERI
Definisi nyeri berdasarkan International Association for the Study of Pain (IASP, 1979) adalah pengalaman sensori dan emosi yang tidak menyenangkan dimana berhubungan dengan kerusakan jaringan atau potensial terjadi kerusakan
jaringan1,2. Sebagai mana diketahui bahwa nyeri tidaklah selalu berhubungan
dengan derajat kerusakan jaringan yang dijumpai. Namun nyeri bersifat individual yang dipengaruhi oleh genetik, latar belakang kultural, umur dan jenis kelamin. Kegagalan dalam menilai faktor kompleks nyeri dan hanya bergantung pada
pemeriksaan fisik sepenuhnya serta tes laboratorium mengarahkan kita pada kesalahpahaman dan terapi yang tidak adekuat terhadap nyeri, terutama pada pasien-pasien dengan resiko tinggi seperti orang tua, anak-anak dan pasien dengan gangguan komunikasi2,3,26,27,28
Setiap pasien yang mengalami trauma berat (tekanan, suhu, kimia) atau paska pembedahan harus dilakukan penanganan nyeri yang sempurna, karena dampak dari nyeri itu sendiri akan menimbulkan respon stres metabolik (MSR) yang akan mempengaruhi semua sistem tubuh dan memperberat kondisi pasiennya. Hal ini akan merugikan pasien akibat timbulnya perubahan fisiologi dan psikologi pasien itu sendiri, seperti
.
1,2,3,29,30
• Perubahan kognitif (sentral) : kecemasan, ketakutan, gangguan tidur dan putus asa
:
• Perubahan neurohumoral : hiperalgesia perifer, peningkatan kepekaan luka
• Plastisitas neural (kornudorsalis), transmisi nosiseptif yang difasilitasi
sehingga meningkatkan kepekaan nyeri
• Aktivasi simpatoadrenal : pelepasan renin, angiotensin, hipertensi, takikardi
Gambar 2.1-1. Efek fisiologis dan psikologis yang berhubungan dengan nyeri akut akibat kerusakan jaringan yang disebabkan oleh proses pembedahan atau trauma31.
2.2 MEKANISME NYERI
Nyeri merupakan suatu bentuk peringatan akan adanya bahaya kerusakan jaringan. Pengalaman sensoris pada nyeri akut disebabkan oleh stimulus noksius yang diperantarai oleh sistem sensorik nosiseptif. Sistem ini berjalan mulai dari perifer melalui medulla spinalis, batang otak, thalamus dan korteks serebri. Apabila telah terjadi kerusakan jaringan, maka sistem nosiseptif akan bergeser fungsinya dari fungsi protektif menjadi fungsi yang membantu perbaikan jaringan yang rusak28,33
Nyeri inflamasi merupakan salah satu bentuk untuk mempercepat perbaikan kerusakan jaringan. Sensitifitas akan meningkat, sehingga stimulus non noksius atau noksius ringan yang mengenai bagian yang meradang akan menyebabkan nyeri. Nyeri inflamasi akan menurunkan derajat kerusakan dan
menghilangkan respon inflamasi .
28,33
.
2.2.1 Sensitisasi Perifer
Cidera atau inflamasi jaringan akan menyebabkan munculnya perubahan lingkungan kimiawi pada akhir nosiseptor. Sel yang rusak akan melepaskan
komponen intraselulernya seperti adenosine trifosfat, ion K+, pH menurun, sel
inflamasi akan menghasilkan sitokin, chemokine dan growth factor. Beberapa
komponen diatas akan langsung merangsang nosiseptor (nociceptor activators)
dan komponen lainnya akan menyebabkan nosiseptor menjadi lebih hipersensitif terhadap rangsangan berikutnya (nociceptor sensitizers)33,34
Komponen sensitisasi, misalnya prostaglandin E .
2 akan mereduksi ambang
Gambar 2.2-1. Mekanisme sensitisasi perifer dan sensitisasi sentral34.
2.2.2 Sensitisasi Sentral
Sama halnya dengan sistem nosiseptor perifer, maka transmisi nosiseptor di sentral juga dapat mengalami sensitisasi. Sensitisasi sentral dan perifer bertanggung jawab terhadap munculnya hipersensitivitas nyeri setelah cidera. Sensitisasi sentral memfasilitasi dan memperkuat transfer sipnatik dari nosiseptor ke neuron kornu dorsalis. Pada awalnya proses ini dipacu oleh input nosiseptor ke
medulla spinalis (activity dependent), kemudian terjadi perubahan molekuler
neuron (transcription dependent) 33
Sensitisasi sentral dan perifer merupakan contoh plastisitas sistem saraf, dimana terjadi perubahan fungsi sebagai respon perubahan input (kerusakan jaringan). Dalam beberapa detik setelah kerusakan jaringan yang hebat akan terjadi aliran sensoris yang masif kedalam medulla spinalis, ini akan menyebabkan jaringan saraf didalam medulla spinalis menjadi hiperresponsif.
Reaksi ini akan menyebabkan munculnya rangsangan nyeri akibat stimulus non noksius dan pada daerah yang jauh dari jaringan cedera juga akan menjadi lebih sensitif terhadap rangsangan nyeri
.
33
2.3 NOSISEPTOR (RESEPTOR NYERI)
Nosiseptor adalah reseptor ujung saraf bebas yang ada di kulit, otot, persendian, viseral dan vaskular. Nosiseptor-nosiseptor ini bertanggung jawab terhadap kehadiran stimulus noksius yang berasal dari kimia, suhu (panas, dingin), atau perubahan mekanikal. Pada jaringan normal, nosiseptor tidak aktif sampai adanya stimulus yang memiliki energi yang cukup untuk melampaui
ambang batas stimulus (resting). Nosiseptor mencegah perambatan sinyal acak
(skrining fungsi) ke SSP untuk interpretasi nyeri3,28,35,36
Saraf nosiseptor bersinap di dorsal horn dari spinal cord dengan lokal interneuron dan saraf projeksi yang membawa informasi nosiseptif ke pusat yang lebih tinggi pada batang otak dan thalamus. Berbeda dengan reseptor sensorik lainnya, reseptor nyeri tidak bisa beradaptasi. Kegagalan reseptor nyeri
beradaptasi adalah untuk proteksi karena hal tersebut bisa menyebabkan individu untuk tetap awas pada kerusakan jaringan yang berkelanjutan. Setelah kerusakan terjadi, nyeri biasanya minimal. Mula datang nyeri pada jaringan karena iskemi akut berhubungan dengan kecepatan metabolisme. Sebagai contoh, nyeri terjadi pada saat beraktifitas kerena iskemia otot skeletal pada 15 sampai 20 detik tapi pada iskemia kulit bisa terjadai pada 20 sampai 30 menit
.
3,28,36
Tipe nosiseptor spesifik bereaksi pada tipe stimulus yang berbeda. Nosiseptor C tertentu dan nosiseptor A-delta bereaksi hanya pada stimulus panas atau dingin, dimana yang lainnya bereaksi pada stimulus yang banyak (kimia, panas, dingin). Beberapa reseptor A-beta mempunyai aktivitas nociceptor-like. Serat –serat sensorik mekanoreseptor bisa diikutkan untuk transmisi sinyal yang akan menginterpretasi nyeri ketika daerah sekitar terjadi inflamasi dan produk-produknya. Allodynia mekanikal (nyeri atau sensasi terbakar karena sentuhan ringan) dihasilkan mekanoreseptor A-beta
.
3,28,36
Nosiseptor viseral, tidak seperti nosiseptor kutaneus, tidak didesain hanya sebagai reseptor nyeri karena organ dalam jarang terpapar pada keadaan yang potensial merusak. Banyak stimulus yang sifatnya merusak (memotong, membakar, kepitan) tidak menghasilkan nyeri bila dilakukan pada struktur viseralis. Selain itu inflamasi, iskemia, regangan mesenterik, dilatasi, atau spasme viseralis bisa menyebabkan spasme berat. Stimulus ini biasanya dihubungkan
dengan proses patologis, dan nyeri yang dicetuskan untuk mempertahankan fungsi3,28,36.
2.4 PERJALANAN NYERI (NOCICEPTIVE PATHWAY)
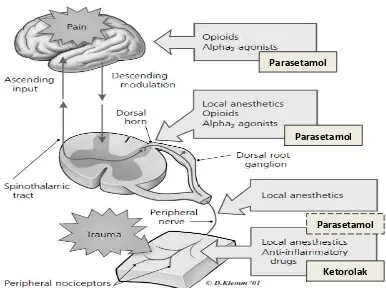
Perjalanan nyeri termasuk suatu rangkaian proses neurofisiologis kompleks yang disebut sebagai nosiseptif (nociception) yang merefleksikan empat proses komponen yang nyata yaitu transduksi, transmisi, modulasi dan persepsi, dimana terjadinya stimuli yang kuat diperifer sampai dirasakannya nyeri di susunan saraf pusat (cortex cerebri)1,3,30,37.
2.4.1 Proses Transduksi
Proses dimana stimulus noksius diubah ke impuls elektrikal pada ujung
saraf. Suatu stimuli kuat (noxion stimuli) seperti tekanan fisik kimia, suhu dirubah menjadi suatu aktifitas listrik yang akan diterima ujung-ujung saraf perifer (nerve ending) atau organ-organ tubuh (reseptor meisneri, merkel, corpusculum paccini, golgi mazoni). Kerusakan jaringan karena trauma baik trauma pembedahan atau trauma lainnya menyebabkan sintesa prostaglandin, dimana prostaglandin inilah yang akan menyebabkan sensitisasi dari reseptor-reseptor nosiseptif dan dikeluarkannya zat-zat mediator nyeri seperti histamin, serotonin yang akan menimbulkan sensasi nyeri. Keadaan ini dikenal sebagai sensitisasi perifer1,3,30,35,37.
2.4.2 Proses Transmisi
impuls disalurkan ke thalamus dan somatosensoris di cortex cerebri dan dirasakan sebagai persepsi nyeri1,3,30,35,37.
2.4.3 Proses Modulasi
Proses perubahan transmisi nyeri yang terjadi disusunan saraf pusat (medulla spinalis dan otak). Proses terjadinya interaksi antara sistem analgesik endogen yang dihasilkan oleh tubuh kita dengan input nyeri yang masuk ke kornu posterior medulla spinalis merupakan proses ascenden yang dikontrol oleh otak. Analgesik endogen (enkefalin, endorphin, serotonin, noradrenalin) dapat menekan impuls nyeri pada kornu posterior medulla spinalis. Dimana kornu posterior sebagai pintu dapat terbuka dan tertutup untuk menyalurkan impuls nyeri untuk analgesik endogen tersebut. Inilah yang menyebabkan persepsi nyeri sangat
subjektif pada setiap orang1,3,30,35,37.
2.4.4 Persepsi
Gambar 2.4-1. Pain Pathway36.
2.5 MEKANISME KERJA OBAT ANALGETIK
Obat analgetik bekerja di dua tempat utama, yaitu di perifer dan sentral. Golongan obat AINS bekerja diperifer dengan cara menghambat pelepasan mediator sehingga aktifitas enzim siklooksigenase terhambat dan sintesa prostaglandin tidak terjadi. Sedangkan analgetik opioid bekerja di sentral dengan cara menempati reseptor di kornu dorsalis medulla spinalis sehingga terjadi penghambatan pelepasan transmitter dan perangsangan ke saraf spinal tidak terjadi1,3
Prostaglandin merupakan hasil bentukan dari asam arakhidonat yang mengalami metabolisme melalui siklooksigenase. Prostaglandin yang lepas ini akan menimbulkan gangguan dan berperan dalam proses inflamasi, edema, rasa nyeri lokal dan kemerahan (eritema lokal). Selain itu juga prostaglandin
.
Parasetamol
meningkatkan kepekaan ujung-ujung saraf terhadap suatu rangsangan nyeri (nosiseptif) 1,3
Enzim siklooksigenase (COX) adalah suatu enzim yang mengkatalisis sintesis prostaglandin dari asam arakhidonat. Obat AINS memblok aksi dari enzim COX yang menurunkan produksi mediator prostaglandin, dimana hal ini menghasilkan kedua efek yakni baik yang positif (analgesia, antiinflamasi) maupun yang negatif (ulkus lambung, penurunan perfusi renal dan perdarahan).
Aktifitas COX dihubungkan dengan dua isoenzim, yaitu ubiquitously dan
constitutive yang diekspresikan sebagai COX-1 dan yang diinduksikan inflamasi COX-2. COX-1 terutama terdapat pada mukosa lambung, parenkim ginjal dan platelet. Enzim ini penting dalam proses homeostatik seperti agregasi platelet, keutuhan mukosa gastrointestinal dan fungsi ginjal. Sebaliknya, COX-2 bersifat
inducible dan diekspresikan terutama pada tempat trauma (otak dan ginjal) dan
menimbulkan inflamasi, demam, nyeri dan kardiogenesis. Regulasi COX-2 yang transien di medulla spinalis dalam merespon inflamasi pembedahan mungkin penting dalam sensitisasi sentral
.
1,3,27
.
2.6 KLASIFIKASI NYERI
Kejadian nyeri memiliki sifat yang unik pada setiap individual bahkan jika cedera fisik tersebut identik pada individual lainnya. Adanya takut, marah, kecemasan, depresi dan kelelahan akan mempengaruhi bagaimana nyeri itu dirasakan. Subjektifitas nyeri membuat sulitnya mengkategorikan nyeri dan mengerti mekanisme nyeri itu sendiri. Salah satu pendekatan yang dapat dilakukan untuk mengklasifikasi nyeri adalah berdasarkan durasi (akut, kronik), patofisiologi (nosiseptif, nyeri neuropatik) dan etiologi (paska pembedahan, kanker)1,3.
2.6.1 Nyeri Akut dan Kronik
pasien paling tidak 1 – 6 bulan. Nyeri kronik malignan biasanya disertai kelainan patologis dan indikasi sebagai penyakit yang life-limiting disease seperti kanker,
end-stage organ dysfunction, atau infeksi HIV. Nyeri kronik kemungkinan mempunyai baik elemen nosiseptif dan neuropatik. Nyeri kronik nonmalignan (nyeri punggung, migrain, artritis, diabetik neuropati) sering tidak disertai kelainan patologis yang terdeteksi dan perubahan neuroplastik yang terjadi pada lokasi sekitar (dorsal horn pada spinal cord) akan membuat pengobatan menjadi lebih sulit2,3,26,27
Pasien dengan nyeri akut atau kronis bisa memperlihatkan tanda dan gejala sistem saraf otonom (takikardi, tekanan darah yang meningkat, diaforesis, nafas
cepat) pada saat nyeri muncul. Guarding biasa dijumpai pada nyeri kronis yang
menunjukkan allodinia. Meskipun begitu, muncul ataupun hilangnya tanda dan
gejala otonom tidak menunjukkan ada atau tidaknya nyeri .
3,26,27
.
2.6.2 Nosiseptif dan Nyeri Neuropatik
Nyeri organik bisa dibagi menjadi nosiseptif dan nyeri neuropatik. Nyeri nosiseptif adalah nyeri inflamasi yang dihasilkan oleh rangsangan kimia, mekanik dan suhu yang menyebabkan aktifasi maupun sensitisasi pada nosiseptor perifer (saraf yang bertanggung jawab terhadap rangsang nyeri). Nyeri nosiseptif biasanya memberikan respon terhadap analgesik opioid atau non opioid1,2,3,26,27
Nyeri neuropatik merupakan nyeri yang ditimbulkan akibat kerusakan neural pada saraf perifer maupun pada sistem saraf pusat yang meliputi jalur saraf aferen sentral dan perifer, biasanya digambarkan dengan rasa terbakar dan menusuk. Pasien yang mengalami nyeri neuropatik sering memberi respon yang kurang baik terhadap analgesik opioid
.
1,2,3,26,27
.
2.6.3 Nyeri Viseral
Nyeri viseral, seperti nyeri somatik dalam, mencetuskan refleks kontraksi otot-otot lurik sekitar, yang membuat dinding perut tegang ketika proses inflamasi terjadi pada peritoneum. Nyeri viseral karena invasi malignan dari organ lunak dan keras sering digambarkan dengan nyeri difus, menggrogoti, atau keram jika organ lunak terkena dan nyeri tajam bila organ padat terkena 3,26,27
Penyebab nyeri viseral termasuk iskemia, peregangan ligamen, spasme otot polos, distensi struktur lunak seperti kantung empedu, saluran empedu, atau ureter. Distensi pada organ lunak terjadi nyeri karena peregangan jaringan dan mungkin iskemia karena kompresi pembuluh darah sehingga menyebabkan distensi berlebih dari jaringan
.
3,26,27
Rangsang nyeri yang berasal dari sebagian besar abdomen dan toraks menjalar melalui serat aferen yang berjalan bersamaan dengan sistem saraf
simpatis, dimana rangsang dari esofagus, trakea dan faring melalui aferen vagus dan glossopharyngeal, impuls dari struktur yang lebih dalam pada pelvis dihantar melalui nervus parasimpatis di sakral. Impuls nyeri dari jantung menjalar dari sistem saraf simpatis ke bagian tengah ganglia cervical, ganglion stellate, dan bagian pertama dari empat dan lima ganglion thorasik dari sistem simpatis. Impuls ini masuk ke spinal cord melalui nervus torak ke 2, 3, 4 dan 5. Penyebab impuls nyeri yang berasal dari jantung hampir semua berasal dari iskemia miokard. Parenkim otak, hati, dan alveoli paru adalah tanpa reseptor. Adapun, bronkus dan pleura parietal sangat sensitif pada nyeri
.
3,26,27
.
2.6.4 Nyeri Somatik
viseralis tidak nyeri sama sekali. Berbeda dengan nyeri viseral, nyeri parietal biasanya terlokalisasi langsung pada daerah yang rusak1,3,26,27
Munculnya jalur nyeri viseral dan parietal menghasilkan lokalisasi dari nyeri dari viseral pada daerah permukaan tubuh pada waktu yang sama. Sebagai contoh, rangsang nyeri berasal dari apendiks yang inflamasi melalui serat – serat nyeri pada sistem saraf simpatis ke rantai simpatis lalu ke spinal cord pada T10 ke T11. Nyeri ini menjalar ke daerah umbilikus dan nyeri menusuk dan kram sebagai karakternya. Sebagai tambahan, rangsangan nyeri berasal dari peritoneum parietal dimana inflamasi apendiks menyentuh dinding abdomen, rangsangan ini melewati nervus spinalis masuk ke spinal cord pada L1 sampai L2. Nyeri menusuk berlokasi langsung pada permukaan peritoneal yang teriritasi di kuadran kanan bawah
.
3,26,27
.
2.7 PENILAIAN NYERI
Ada beberapa skala penilaian nyeri pada pasien sekarang ini1,2,38,39,40,41,42
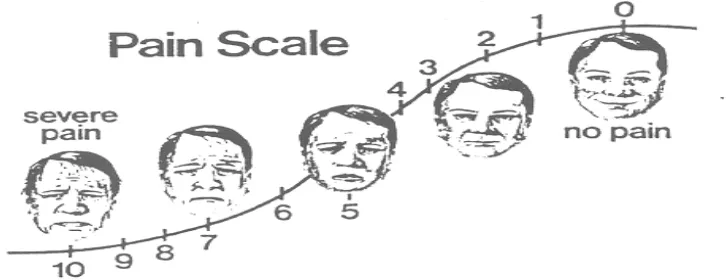
1. Wong-Baker Faces Pain Rating Scale
:
Skala dengan enam gambar wajah dengan ekspresi yang berbeda, dimulai dari senyuman sampai menangis karena kesakitan. Skala ini berguna pada pasien dengan gangguan komunikasi, seperti anak-anak, orang tua, pasien yang kebingungan atau pada pasien yang tidak mengerti dengan bahasa lokal setempat.
Gambar 2.7-1. Wong Baker Faces Pain Rating Scale
2. Verbal Rating Scale (VRS)
Pasien ditanyakan tentang derajat nyeri yang dirasakan berdasarkan skala lima poin ; tidak nyeri, ringan, sedang, berat dan sangat berat.
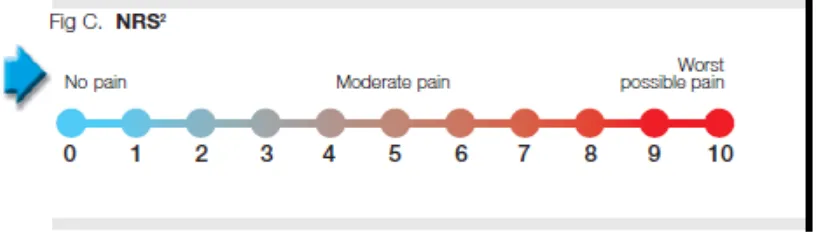
3. Numerical Rating Scale (NRS)
Pertama sekali dikemukakan oleh Downie dkk pada tahun 1978, dimana pasien ditanyakan tentang derajat nyeri yang dirasakan dengan menunjukkan angka 0 – 5 atau 0 – 10, dimana angka 0 menunjukkan tidak ada nyeri dan angka 5 atau 10 menunjukkan nyeri yang hebat.
[image:47.595.135.545.222.339.2]
Gambar 2.7-3. Numerical Rating Scale
4. Visual Analogue Scale (VAS)
Skala yang pertama sekali dikemukakan oleh Keele pada tahun 1948 yang merupakan skala dengan garis lurus 10 cm, dimana awal garis (0) penanda tidak ada nyeri dan akhir garis (10) menandakan nyeri hebat. Pasien diminta untuk membuat tanda digaris tersebut untuk mengekspresikan nyeri yang
nyaman sehingga perlu diberikan obat analgesic penyelamat (rescue analgetic).
Gambar 2.7-4. Visual Analogue Scale
2.8 PENANGANAN NYERI
Penanganan nyeri paska pembedahan yang efektif harus mengetahui
patofisiologi dan pain pathway sehingga penanganan nyeri dapat dilakukan
dengan cara farmakoterapi (multimodal analgesia), pembedahan, serta juga
terlibat didalamnya perawatan yang baik dan teknik non-farmakologi (fisioterapi, psikoterapi)2,29.
2.8.1 Farmakologis
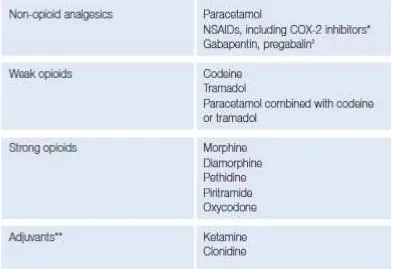
Modalitas analgetik paska pembedahan termasuk didalamnya analgesik oral parenteral, blok saraf perifer, blok neuroaksial dengan anestesi lokal dan opioid intraspinal1
Pemilihan teknik analgesia secara umum berdasarkan tiga hal yaitu pasien, prosedur dan pelaksanaannya. Ada empat grup utama dari obat-obatan analgetik yang digunakan untuk penanganan nyeri paska pembedahan
.
1,2
Tabel 2.8-2. Pilihan terapi untuk penanganan nyeri berdasarkan jenis operasi2
Pedoman terapi pemberian analgesia untuk penanganan nyeri paska pembedahan berdasarkan intensitas nyeri yang dirasakan penderita yang direkomendasikan oleh WHO dan WFSA. Dimana terapi analgesia yang diberikan pada intensitas nyeri yang lebih rendah, dapat digunakan sebagai tambahan analgesia pada tingkat nyeri yang lebih tinggi.
2.8.1.1 Analgesia Multimodal
Analgesia multimodal menggunakan dua atau lebih obat analgetik yang memiliki mekanisme kerja yang berbeda untuk mencapai efek analgetik yang maksimal tanpa dijumpainya peningkatan efek samping dibandingkan dengan peningkatan dosis pada satu obat saja. Dimana analgesi multimodal melakukan intervensi nyeri secara berkelanjutan pada ketiga proses perjalanan nyeri, yakni1,2,29,30,43
• Penekanan pada proses tranduksi dengan menggunakan AINS
:
• Penekanan pada proses transmisi dengan anestetik lokal (regional)
• Peningkatan proses modulasi dengan opioid
Analgesia multimodal merupakan suatu pilihan yang dimungkinkan dengan penggunaan parasetamol dan AINS sebagai kombinasi dengan opioid atau anestesi lokal untuk menurunkan tingkat intensitas nyeri pada pasien-pasien yang
mengalami nyeri paska pembedahan ditingkat sedang sampai berat2. Analgesia
multimodal selain harus diberikan secepatnya (early analgesia), juga harus
disertai dengan inforced mobilization (early ambulation) disertai dengan
pemberian nutrisi nutrisi oral secepatnya (early alimentation)43.
2.8.1.2 Analgesia Preemptif
Analgesia preemptif artinya mengobati nyeri sebelum terjadi, terutama
2.8.1.3 PCA (Patient Control Analgesia)
Pasien dikontrol nyerinya dengan memberikan obat analgesik itu sendiri dengan memakai alat (pump), dosis diberikan sesuai dengan tingkatan nyeri yang dirasakan. PCA bisa diberikan dengan cara Intravenous Patient Control Analgesia
(IVPCA) atau Patient Control Epidural Analgesia (PCEA), namun dengan cara
ini memerlukan biaya yang mahal baik peralatan maupun tindakannya1,30,44.
2.8.1.4 Parasetamol
Parasetamol banyak digunakan sebagai obat analgetik dan antipiretik, dimana kombinasi parasetamol dengan opioid dapat digunakan untuk penanganan nyeri berat paska pembedahan dan terapi paliatif pada pasien-pasien penderita kanker. Onset analgesia dari parasetamol 8 menit setelah pemberian intravena,
efek puncak tercapai dalam 30 – 45 menit dan durasi analgesia 4 – 6 jam serta waktu pemberian intravena 2 – 15 menit. Parasetamol termasuk dalam kelas “aniline analgesics” dan termasuk dalam golongan obat antiinflamasi non steroid (masih ada perbedaan pendapat). Parasetamol memiliki efek anti inflamasi yang sedikit dibandingkan dengan obat AINS lainnya. Akan tetapi parasetamol bekerja dengan mekanisme yang sama dengan obat AINS lainnya (menghambat sintesa prostaglandin). Parasetamol juga lebih baik ditoleransi dibandingkan aspirin dan obat AINS lainnya pada pasien-pasien dengan sekresi asam lambung yang berlebihan atau pasien dengan masa perdarahan yang memanjang48,49,50,51,52.
Gambar 2.8-1. Rumus Bangun Parasetamol53.
Dosis pada orang dewasa sebesar 500 – 1000 mg, dengan dosis maksimum direkomendasi 4000 mg perhari. Pada dosis ini parasetamol aman digunakan untuk anak-anak dan orang dewasa54,55
Mekanisme kerja utama dari parasetamol adalah menghambat
siklooksigenase (COX) dan selektif terhadap COX-2. Analgetik dan antipiretik dari parasetamol sebanding dengan aspirin dan obat AINS lainnya, akan tetapi aktifitas anti inflamasi perifernya dibatasi oleh beberapa faktor, dimana diantaranya terdapat kadar peroksida yang tinggi di lesi inflamasi. Oleh karena itu selektifitas akan COX-2 tidak secara signifikan menghambat produksi pro-clotting tromboxane. Parasetamol menurunkan bentuk oksidasi dari enzim COX, yang melindungi dari pembentukan kimiawi bentuk pro-inflammatory. Ini juga akan menurunkan jumlah dari prostaglandin E
.
2 di SSP, akibatnya menurunkan batas
ambang hipotalamus di pusat termoregulasi56,57,58
Parasetamol menghambat kerja COX dengan dua jalur, yang pertama bekerja dengan cara menghambat COX-3 (variant dari COX-1). Enzim COX-3 ini hampir sama dengan enzim COX lainnya dengan menghasilkan kimiawi pro-inflammatory dan penghambat selektif oleh parasetamol. Jalur kedua bekerja seperti aspirin dengan memblok siklooksigenase, dimana didalam lingkungan inflamasi dengan konsentrasi peroksida yang tinggi dan melindungi aksi kerja parasetamol dalam keadaan oksidasi tinggi. Ini berarti bahwa parasetamol tidak memiliki efek langsung pada tempat inflamasi, akan tetapi bereaksi di SSP dimana keadaan lingkungan tidak teroksidasi. Namun mekanisme kerja pasti dari parasetamol di COX-3 masih diperdebatkan
.
59,60
Bioavailibilitas dari parasetamol adalah 100%. Parasetamol dimetabolisme di hati dengan tiga jalur metabolik, yakni glucuronidation 40%, sulfation 20-40% dan N-hydroxylation serta GSH konjugasi 15%, dengan obat dan metabolitnya diekskresikan melalui ginjal
.
61,62
Pada dosis yang direkomendasikan, parasetamol tidak mengiritasi lambung, tidak mempengaruhi koagulasi darah atau fungsi ginjal. Parasetamol dipercaya aman digunakan pada wanita hamil (tidak mempengaruhi penutupan ductus arteriosus), tidak seperti efek yang ditimbulkan oleh penggunaan obat AINS. Tidak seperti aspirin, parasetamol tidak berhubungan dengan resiko
penyebab sindroma Reye pada anak-anak dengan penyakit virus63,64,65. Satu-satunya efek samping dari penggunaan parasetamol adalah resiko terjadi hepatotoksik dan gangguan gastrointestinal pada penggunaan dosis tinggi, yaitu diatas 20.000 mg perhari63
.
2.8.1.5 Ketorolak
Ketorolak atau ketorolak trometamin merupakan obat golongan anti inflamasi non steroid, yang masuk kedalam golongan derivate heterocyclic acetic acid dimana secara struktur kimia berhubungan dengan indometasin. Ketorolak menunjukkan efek analgesia yang poten tetapi hanya memiliki aktifitas anti inflamasi yang sedang bila diberikan secara intramuskular atau intravena. Ketorolak dapat dipakai sebagai analgesia paska pembedahan sebagai obat
tunggal maupun kombinasi dengan opioid, dimana ketorolak mempotensiasi aksi nosiseptif dari opioid3,6,11,66,67.
Gambar 2.8-2. Rumus Bangun Ketorolak66.
(±) – 5 – benzoyl - 2,3 – dihydro - 1H – pyrrolizine – 1 – carboxylic acid, 2 - amino – 2 (hydroxymethyl) - 1,3 – propanediol
Sedangkan efek anti inflamasinya kurang dibandingkan efek analgesianya, dimana efek anti inflamasinya hampir sama dengan indometasin11,66
Setelah injeksi intramuskular dan intravena, onset analgesia tercapai dalam waktu 10 menit dengan efek puncak 30 – 60 menit dan durasi analgesia 6 – 8 jam dengan waktu pemberian intravena > 15 detik. Bioavailibilitas dari ketorolak 100% dengan semua jalur pemberian baik intravena maupun intramuskular. Metabolisme berkonjugasi dengan asam glukoronik dan para hidroksilasi di hati. Obat dan hasil metabolitnya akan diekskresikan melalui ginjal 90% dan bilier sekitar 10%
.
66,68
Efek samping dari ketorolak bisa bermacam-macam, yaitu .
3,11,66,67
1. Secara umum
:
Bronkospasme yang mengancam jiwa pada pasien dengan penyakit nasal
poliposis, asma dan sensitif terhadap aspirin. Dapat juga terjadi edema laring, anafilaksis, edema lidah, demam dan flushing.
2. Fungsi platelet dan hemostatik
Ketorolak menghambat asam arakhidonat dan kolagen sehingga mencetuskan agregasi platelet sehingga waktu perdarahan dapat meningkat pada pasien yang mendapatkan anestesi spinal, akan tetapi tidak pada pasien yang mendapat anestesi umum. Perbedaan ini dimungkinkan karena reflek status hiperkoagulasi yang dihasilkan respon neuroendokrin karena stress pembedahan berbeda pada anestesi umum dan anestesi spinal. Dapat juga terjadi purpura, trombositopeni, epistaksis, anemia dan leukopeni.
3. Gastrointestinal
Dapat menimbulkan erosi mukosa gastrointestinal, perforasi, mual, muntah, dispepsia, konstipasi, diare, melena, anoreksia dan pankreatitis.
4. Kardiovaskuler
Hipertensi, palpitasi, pallor dan syncope
5. Dermatologi
6. Neurologi
Nyeri kepala, pusing, somnolen, berkeringat, kejang, vertigo, tremor, halusinasi, euforia, insomnia dan gelisah.
7. Pernafasan
Dispnu, asma, edema paru, rhinitis dan batuk
8. Urogenital
Gagal ginjal akut dan poliuri.
2.8.2 Non-Farmakologis
Ada beberapa metode metode non-farmakologi yang digunakan untuk membantu penanganan nyeri paska pembedahan, seperti menggunakan terapi fisik (dingin, panas) yang dapat mengurangi spasme otot, akupunktur untuk nyeri
kronik (gangguan muskuloskletal, nyeri kepala), terapi psikologis (musik, hipnosis, terapi kognitif, terapi tingkah laku) dan rangsangan elektrik pada sistem saraf (TENS, Spinal Cord Stimulation, Intracerebral Stimulation)1,2.
2.9
KERANGKA TEORI
Gambar 2.9-1. Skema Kerangka Teori
PEMBEDAHAN SEKSIO SESARIA
CEDERA JARINGAN STIMULUS NOKSIUS
KETOROLAK INTRAVENA
PARACETAMOL INTRAVENA
PAIN PATHWAY
PROSES TRANSDUKSI
PROSES TRANSMISI
PROSES MODULASI
PERSEPSI NYERI (OTAK)
NYERI PASKA PEMBEDAHAN Sensitisasi Sentral
(Allodynia)
ALLODYNIA HYPERALGESIA Berat Badan, BMI,
Umur, Suku dan Pendidikan
Sensitisasi Perifer (Hyperalgesia) PERIFER
•Inhibisi transduksi neural