REFARAT I
REGIONAL ANESTESI
PADA PERSALINAN
Oleh :
dr. Wulan Fadinie
NIP: 19850306 201012 2 002
Pembimbing :
dr. Asmin Lubis, DAF, SpAn,KAP,KMN
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF FAKULTAS KEDOKTERANUNIVERSITAS SUMATERA UTARA /
DAFTAR ISI
BAB I PENDAHULUAN
1.1Latar Belakang ……… 2
BAB II TINJAUAN PUSTAKA 2.1Epidemiologi ……… 3
2.2Fisiologi Kehamilan ……….……… 4
2.3Nyeri persalinan ………... 6
2.4Teknik Anestesi ………10
2.4.1 Intratekal……… 11
2.4.2 Epidural ……….. 14
2.4.3 Combined Spinal Epidural Anesthesia………...…… 18
2.5Obat Anestesi ……….…….. 21
2.5.1 Anestesi lokal ………. 21
2.5.1.1. Bupivakain ……… 23
2.5.1.2. Ropivakain ……… 24
2.5.1.3. Efek Samping Anestesi Lokal ………..… 25
2.5.2 Opioid ………...…… 272.5.2.1.Morfin ………...… 28
2.5.2.2.Fentanil ……….… 28
2.5.2.3. Efek Samping Opioid………... 29
BAB III KESIMPULAN DAN SARAN ……… 32
BAB IV DAFTAR PUSTAKA …...………...……… 33
BAB 1
PENDAHULUAN
1.1LATAR BELAKANG
Persalinan memberikan rasa nyeri yang hebat pada sebagian besar wanita,
nyeri persalinan menimbulkan stress fisiologis berat yang menimbulkan asidosis dan
ketidakseimbangan hormon pada ibu dan distress pada bayi. Nyeri ini dapat dikoreksi
dengan pemberian analgesi pada persalinan, dua dekade terakhir telah menunjukkan
perkembangan kemajuan pada teknik analgesi dan anestesi dalam persalinan.
Dalam suatu penelitian persalinan kala satu di Montreal General Hospital.
Kanada, 60% primipara merasakan nyeri hebat atau nyeri sangat hebat, 30%
merasakan nyeri sedang, dan hanya 10% yang merasakan nyeri ringan. Sementara
pada multipara 45% mengalami nyeri hebat atau sangat hebat, 30% merasakan nyeri
sedang, dan hanya 25% merasakan nyeri ringan.
1
Pada beberapa penelitian terakhir, lebih dari 50% wanita di Amerika Serikat
mendapatkan anestesi regional selama persalinan. Hanya sekitar 10% wanita hamil
yang tidak mendapatkan analgesik.
1
Selama 20 tahun terakhir, pemberian anestesi lokal dan/atau opioid melalui
teknik epidural telah menjadi suatu pendekatan yang semakin popular untuk
mengurangi nyeri persalinan. Laporan penelitian terakhir telah mengklaim bahwa
pemberian opioid intratekal dapat mengurangi nyeri persalinan lebih cepat dan
efektif.
2
Banyak penelitian menggunakankombinasi opioid dan anestetik lokal serta
efek samping yang ditimbulkannya. Salah satu anestesi lokal yang paling sering
digunakan adalah bupivakain. 3
Pada refarat ini, akan dibahas teknik regional pada analgesi dalam kelahiran.
Anestesi epidural berarti menyuntikkan anestesi lokal dan obat tambahan kedalam
ruang epidural.Anatesi intratekal berarti menyuntikkan anestesi lokal dengan dan/atau
tanpa obat tambahan kedalam ruang subarakhnoid.Combined Spinal Epidural
Anesthesia termasuk anestesi yang dimulaikan dengan injeksi intratekal dan
penempatan kateter apidural untuk memfasilitasi penambahan obat. Anestesi
neuraksial termasuk intratekal, epidural, dan kombinasi spinal-epidural. 1,2,3
BAB II
PEMBAHASAN
2.1. EPIDEMIOLOGI
Lund dkk menemukan bahwa 77% primipara mengalami nyeri hebat dan tidak
dapat ditoleransi lagi. Nettelbladt dkk mendapatkan 35% tidak dapat lagi mentoleransi
nyeri, 37% mengalami nyeri hebat dan 28% mengalami nyeri sedang.
Bonica dkk mendata pada 121 pusat persalinan di 35 negara dan 6 benua
mendapatkan hasil, 15% diantaranya tidak mengalami nyeri atau hanya sedikit, 35%
mengalami nyeri sedang, 30% mengalami nyeri berat dan 20% mengalami nyeri
sangat berat. Data ini hampir sama dengan yang diobservasi oleh Bonica pada 8000
persalinan di Amerika Serikat dalam kurun waktu 40 tahun.
1
Penggunaan anestesi epidural di Amerika Serikat telah meningkat tiga kali
lipat selama 1981 dan 2001, dengan 60% mengunakan teknik ini pada rumah sakit
besar.
1
Pada penelitian terakhir, lebih dari 50% wanita di Amerika Serikat
mendapatkan anestesi regional selama persalinan.Sekitar 50% mendapatkan
obat-obatan melalui jalur intravena, baik sendiri atau sebelum mendapatkan anestesi
regional. Hanya sekitar 10% wanita hamil tidak mendapatkan anestesi. 2,3
Anestesi epidural pertama sekali diperkenalkan di bangsal persalinan di
Swedia pada pertengahan 1970-an. Tujuan anestesi epidural adalah untuk penanganan
nyeri persalinan dan menolong ibu agar tetap sadar dan kooperatif selama proses
persalinan berlangsung. Anestesi epidural atau Combined Spinal Epidural
Anesthesiapernah diberikan kepada 16% daripada wanita hamil di Amerika Serikat
pada tahun 1981. Angka ini meningkat hingga 33% pada tahun 1992, dan peningkatan
ini terus terjadi hingga saat ini.
2
2.2. FISIOLOGI PERSALINAN
Proses persalinan ditandai dengan nyeri kontraksi uterus yang teratur dan
meningkat dalam hal frekwensi dan intensitas dan dihubungkan dengan dilatasi dan
penipisan serviks yang progresif.
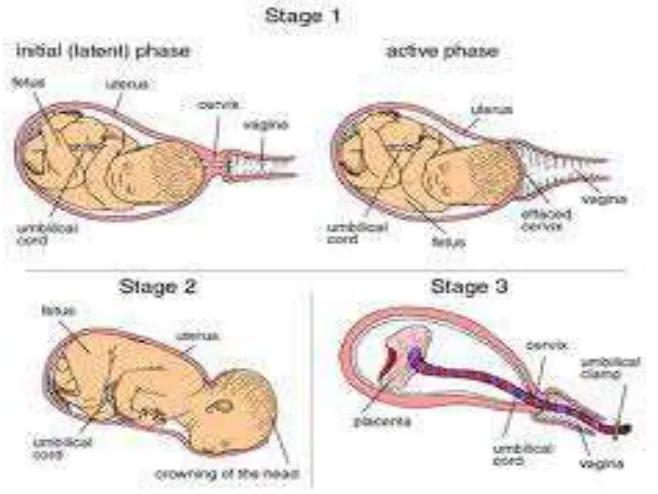
Proses persalinan dibagi dalam 3 kala, kala pertama diawali dengan perubahan
pada serviks sampai pembukaan yang lengkap 10 cm. Kala ini dibagi lagi menjadi 2
fase, yaitu fase laten dan fase akselerasi. Fase laten dapat berlangsung sampai 8 jam
tanpa butuh suatu intervensi, sementara fase aktif ditandai dengan pelebaran serviks
yang lebih cepat dan biasanya dimulai pada pembukaan 2-4 cm dan durasinya
bervariasi antara 2-6 jam. Kala dua berlangsung mulai dari pembukaan lengkap
(10cm) sampai bayi lahir. Normalnya berlangsung selama 2 jam pada primipara dan 1
jam pada multipara. Kala 3 terjadi dari lahirnya bayi sampai lahirnya plasenta dan
membran.
6
6,7
Gambar 1: Tahapan Persalinan, sumber:
Selama masa kontraksi yang sangat nyeri, volume ventilasi semenit meningkat
hingga 300%.Konsumsi oksigen juga meningkat sekitar 60% diatas nilai trimester
ketiga.Dengan hiperventilasi yang hebat pada ibu, PaCO2 turun dibawah 20
hipoksemia yang bersifat sementara pada ibu dan bayi diantara kontraksi.
Hiperventilasi yang hebat pada ibu juga dapat menurunkan aliran darah uterus dan
menyebabkan asidosis pada bayi.
Setiap kontraksi memberi beban tambahan pada jantung dengan menambah
sekitar 300 – 500 mL darah dari uterus ke sirkulasi sentral (secara analog ke
autotranfusi).Curah jantung meningkat 45% diatas nilai trimester ketiga.Beban
terberat dari jantung, bagaimanapun juga, timbul sesaat setelahpersalinan, ketika
kontraksi uterus yang terus menerus dan kembali keukuran semula secara tiba-tiba
melonggarkan obstruksi vena kava dan meningkatkan curah jantung sebesar 80%
diatas nilai sebelum persalinan. 7
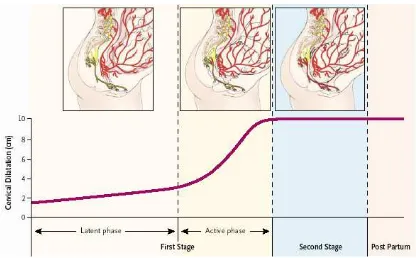
Gambar 2: Nyeri Persalinan Selama Beberapa Kala Persalinan, Sumber: Eltzschig,
Lieberman, Camann, NEJM 348;
319:
7
Anestesi obstetri adalah subspesialis dari bagian anestesi yang menuntut
perhatian khusus, pengunaan yang sangat luas dan penggunaan dari anestesi regional
untuk persalinan telah membuat anestesi obstetri sebagai bagian utama dari
2.3. NYERI PERSALINAN
Rasa nyeri persalinan secara primer berasal dari nosiseptor di uterus dan
struktur perineum.Serat saraf yang membawa sensasi selama stadium kala I persalinan
berjalan pada serat simpatis dan masuk ke neuroaksis pada thorakal 10,11,12 dan
segmen lumbal 1. Serat-serat saraf ini saling bersinaps dan berhubungan satu sama
lain dengan saraf ascenden dan descenden pada cornu posterior terutama pada lamina
V. pada akhir kala I dan kala II persalinan, impuls nyeri meningkat berasal dari area
peka nyeri di perineum dan berjalan melalui nervus pudendalis masuk ke neuroaksis
pada segmen sakral.
Nyeri pada persalinan bersifat akut dengan komponen nyeri viseral dan
somatik.Pada kala pertama persalinan terjadi nyeri tipe viseral dan timbul karena
adanya kombinasi dari nyeri yang diakibatkan oleh kontraksi uterus dan dilatasi
endoserviks.Walaupun kontraksi uterus dapat menyebabkan iskemik miometrium
yang mengakibatkan keluarnya bradikinin, serotonin, histamine, dan mediator lainnya,
mekanoreseptor juga distimulasi oleh peregangan dan distensi dari segmen bawah
rahim dan servik.Rangsangan noksius lalu mengikuti persarafan sensorik bersama
dengan ujung saraf simpatik, berjalan melalui regio paraservikal. Serabut nosiseptif
viseral mengtransmisikan impuls ini kemedula spinalis melalui cabang saraf posterior
dari T10-L1.
1,7,8,9,
Pada kala kedua, nyeri persalinan bersifat somatik dan viseral.Dimulai dari
turunnya janin, nyeri timbul karena penekanan dan iskemik yang bersifat sementara
dari mulut vagina, vulva dan perineum.Impuls nyeri somatik ini ditransmisikan oleh
saraf aferen dari saraf pudendal (S2-4) untuk diteruskan kemedula spinalis. 10,11,12
Telah lama diketahui bahwa nyeri persalinan adalah nyeri paling berat yang
akan dijalani seorang ibu selama hidupnya, terutama pada ibu yang baru pertama kali
melahirkan. Tantangan spesifik untuk mengatur nyeri persalinan berhubungan dengan
kenyataan bahwa kebutuhan analgesia yang efektif harus berimbang dengan
kebutuhan ibu untuk dapat secara aktif mendorong dan melahirkan bayi mereka.
Analgesi sakral yang adekuat secara bertahap membutuhkan obat anestesi lokal yang
lebih pekat daripada saat kala pertama, dikarenakan serabut saraf yang lebih tebal
yang harus di blok, sehingga dokter kandungan dan ibu khawatir bahwa sang ibu
yang dapat menghambat persalinan spontan pervaginam. Ahli anestesi obstetri
memahami bahwa yang optimal saat ini untuk analgesi persalinan membutuhkan blok
sensori yang efektif dengan jumlah lokal anestesi yang sedikit dengan opioid yang
minimal, sementara pada saat yang sama menyebabkan analgesi pada sakral.8,9,10
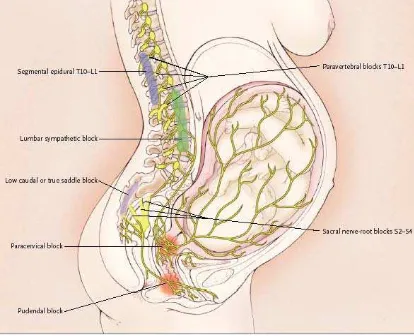
Gambar 3: Jaras Nyeri Persalinan, Sumber: Eltzschig, Lieberman, Camann, NEJM
348; 319:20
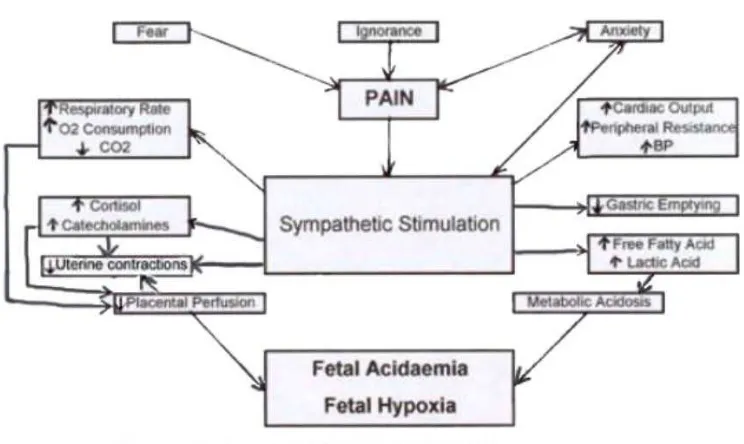
Efek nyeri persalinan terhadap ibu
Perubahan fisiologis ibu hamil berpengaruh pada nyeri persalinan yang dapat
berakibat pada kesehatan ibu hamil dan janin dan mempengaruhi proses persalinan.
Peningkatan sistem saraf simpatis akibat rangsang nyeri ditandai dengan peningkatan
sirkulasi katekolamin, seperti norepinefrin dan epinefrin.Pelepasan katekolaminergik
pada ibu hamil ini menghasilkan pada peningkatan curah jantung ibu hamil, resistensi
pembuluh darah vascular dan konsumsi oksigen.Pada ibu hamil dengan penyakit
gangguan jantung atau pernafasan sebelumnya, peningkatan seperti ini mungkin sulit
resistensi pembuluh darah dapat meningkatkan tekanan darah ibu hamil.Nyeri, stress,
dan kecemasan dapat menyebabkan pelepasan dari hormon stress seperti kortisol
seperti halnya juga endorphin beta. Analgesi yang efektif menghambat atau
menghilangkan respon ini.11,12
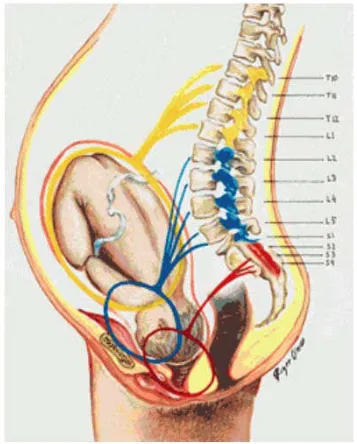
Gambar 4: Jaras Nyeri Selama Persalinan; kuning (kala 1), biru (fase transisional),
merah (kala2), Sumber: Dexeus-Departement d’anestesiologia, reanimacio I tractment
del colo
Pemberian analgetik dapat menurunkan kadar konsentrasi epinefrin plasma
dan efek tokolitik pada myometrium. Sebagai tambahan, penurunan konsentrasi
mengakibatkan penurunan efek tokolitik beta adrenergik dan periode hiperstimulasi
uterus, yang pada beberapa kasus menyebabkan stress pada janin dan bradikardia.
Analgesi yang efektif (pemberian anestesi lokal epidural dan opioid intratekal) dapat
menurunkan konsentrasi katekolamin sebesar 50% pada darah ibu, sebaliknya teknik
anestesi regional tidak menurunkan konsentrasi katekolamin pada neonatus, yang
mana hal ini sangat penting bagi kehidupan bayi diluar uterus.
Persalinan yang lama dan nyeri yang hebat menyebabkan ibu kecapaian,
ketakutan dan histeris sehingga tidak mampu membuat keputusan. Suatu persalinan
yang traumatik, dalam keadaan ekstrim menimbulkan sindroma stress pasca trauma.
Nyeri mengganggu aliran darah plasenta dan menyebabkan kontraksi uterus kurang
efektif. Peningkatan sekresi katekolamin menghasilkan peningkatan kerja jantung dan
tekanan arteri dan dapat mengganggu aliran darah ke plasenta melalui vasokonstriksi
perifer.
8,9
Efek nyeri persalinan terhadap janin 6,7,8
Nyeri persalinan itu sendiri tidak mempunyai efek langsung terhadap janin
karena tidak ada hubungan saraf langsung antara ibu dan janin. Begitupun nyeri
persalinan dapat mempengaruhi banyak sistem organ akibat penurunan perfusi
uteroplasental:
1. perubahan intensitas dan frekwensi kontraksi uterus akibat pelepasan
oksitosin dan epinefrin 1
2. vasokonstriksi arteri uterine akibat pelepasan norepinefrin dan epinefrin
3. desaturasi oksihemoglobin ibu sebagai hasil dari hiperventilasi intermitten
yang diikuti keadaan hipoventilasi
Efek ini dalam kondisi normal dapat ditoleransi dengan baik dan secara efektif
Gambar 5: Konsekuensi dari nyeri persalinan yang tak tertangani, sumber: Pain Relief
In Labor
2.4. TEKNIK ANESTESI
Teknik regional anestesi termasuk epidural atau intratekal, tunggal atau
kombinasi, saat ini merupakan metode yang paling popular untuk menghilangkan
nyeri selama persalinan dan kelahiran. Teknik ini dapat menyediakan penghilang
nyeri yang sempurna, tetapi tetap dapat membiarkan ibu tetap sadar dan bekerjasama
selama persalinan. Walaupun intratekal opioid atau anestesi lokal saja dapat
menyediakan kepuasan dalam analgesia, teknik mengkombinasikan keduanya terbukti
untuk menjadi yang paling baik pada kebanyakan wanita hamil. Terlebih lagi, efek
sinergisme antara kedua jenis obat ini menurunkan kebutuhan dosis dan menyediakan
analgesia yang sempurna dengan sedikit efek kepada ibu dan sedikit atau tidak ada
2.4.1. ANESTESI INTRATEKAL
Berbagai jenis obat dan meknisme kerja obat dapat digunakan dalam
persalinan intratekal analgesia. Pada umumnya dipakai obat-obatan, dan yang paling
popular adalah kombinasi antara anestesi lokal dan opioid.
Analgesia persalinan di Indonesia yang ideal haruslah memenuhi kriteria
sebagai berikut:
13
- analgesia adekuat 1
- aman untuk ibu dan bayi
- mudah diberikan
- tidak terlalu banyak memakan biaya
- tidak mempengaruh kontraksi rahim, bahkan harus sebaliknya yaitu dapat
memperbaikinya
- pemantauan dokter spesialis anestesi tidak harus sampai bayi lahir
- efek samping yang timbul tidak potensial membahayakan ibu dan bayi
Anestesi intratekal yang diberikan sesaat sebelum kelahiran terjadi, dikenal juga
dengan blok Saddle,menyediakan anestesi yang cukup baik untuk persalinan spontan
pervaginam. 500 mL – 1000 mL cairan diberikan secara bolus intravena sebelum
dilakukannya tindakan, yang dilakukan dengan pasien pada posisi
duduk.Menggunakan jarum spinal yang kecil untuk mengurangi kemungkinan
terjadinya PDPH.Tetrakain hiperbarik (3-4 mg), bupivacaine (6-7 mg), atau lidocain
(20-40 mg) biasanya menyediakan anastesi perineal yang sempurna.Blok sensorik
hingga level T10 dapat dicapai dengan dosis anestesi yang sedikit lebih
besar.Suntikan intratekal harus diberikan secara perlahan lebih dari 30 detik dan
diantara kontraksi untuk meminimalkan penyebaran yang hebat kearah kepala. Tiga
Opioid intratekal
Pada daerah perkotaan yang tidak dapat dilakukan anestesi epidural untuk
wanita hamil, sebagai alternatif pemberian opioid intratekal menggunakan teknik
punksi lumbal telah menunjukkan untuk menyediakan anestesia yang baik dengan
efek samping yang sedikit untuk sekitar 4 jam.
Penggunaan opioid intratekal telah memberikan keuntungan dengan tidak
mengganggu dengan rawat jalan dan menghasilkan percepatan kala pertama
persalinan.
4,7
Morfin intratekal pada dosis 0,25-0,5 mg dapat menghasilkan analgesia yang
memuaskan dan memanjang (4-6 jam) selama kala pertama persalinan.Sayangnya,
onset dari analgesinya lambat (45-60 menit), dan dosis ini tidak cukup baik pada
banyak pasien.Dosis yang lebih tinggi sering dihubungkan dengan kemungkinan
terjadinya insiden efek samping yang tinggi juga.Oleh karena itu, morfin jarang
digunakan sebagai obat tunggal.Kombinasi dari morfin 0,25 mg dan fentanyl 12,5 μg
(atau sufentanil 5 μg) dapat menghasilkan onset analgesia yang lebih cepat. Bolus
secara berkesinambungan dari 10-15 mg meperidine, 12,5-25 dari fentanyl, atau 3-10 μg dari sufentanil melalui kateter intratekal dapat juga menyediakan kepuasan analgesia untuk persalinan. Laporan awal mengenai bradikardi pada janin karena
suntikan opioid intratekal belum didukung oleh penelitian yang cukup.Spinal dengan
meperidine mempunyai efek anestesi lokal yang lemah sehingga dapat meningkatkan
tekanan darah. Hipotensi yang terjadi karena pemberian sufentanil untuk persalinan
dikarenakan analgesia dan penurunan kadar katekolamin dalam sirkulasi. 2
Opioid bebas pengawet dapat diberikan secara intraspinal sebagai suntikan
tunggal atau berkesinambungan melalui kateter epidural atau kateter intratekal.Dosis
yang relatif lebih tinggi dibutuhkan untuk anelagesia selama persalinan ketika opioid
spinal digunakan tunggal.Dosis yang lebih tinggi berhubungan dengan efek samping
yang lebih besar, yang terpenting pada depresi pernafasan.Atas alasan itulah
kombinasi dari anestesi lokal dan opioid paling sering digunakan. Opioid spinal tidak
menghasilkan blok motorik atau hipotensi pada ibu. Yang mana berarti hal ini tidak
mengganggu kemampuan wanita hamil untuk mendorongbayinya lahir. Kerugian
termasuk analgesia yang kurang sempurna, kurangnya relaksasi perineal, dan efek
samping seperti gatal, mual, muntah, sedasi dan deperesi pernafasan.
2,4,7,13
Intratekal analgesia pada persalinan telah menjadi teknik yang banyak
digunakan, dengan variasi obat anestesi lokal dan opioid baik digunakan secara
tunggal maupun kombinasi.Dosis kombinasi yang populer dari bupivakain 2,5 mg
dengan fentanil 25 μg sering dihubungkan dengan angka keberhasilan yang tinggi
pada analgesi. Tetapi penelitian terakhir menyebutkan bahwa analgesi yang efektif
masih dapat diperoleh dengan dosis yang lebih rendah, sejalan dengan pemendekan
waktu mula kerja.
Penelitian Stock G.M. dkk, penambahan intratekal fentanil 5μg pada
bupivakain memberikan efek penambahan yang sama seperti 15 dan 25 μg fentanil
dengan mula kerja yang lebih cepat dan efek samping pruritus yang lebih sedikit. 15
Continuous Spinal Anestesia (CSA)
16
Baik diberikan secara sengaja atau tidak sengaja karena puncture dura,
analgesia untuk persalinan dan kelahiran pervaginam dapat diberikan secara baik
melalui infus intratekal berkesinambungan. Dosis standar CSA dimulai dengan
bupivakain 0.125% dan fentanil 2 μg/mL untuk dijalankan dengan kecepatan 1.5
mL/jam, kerugian CSA antara lain: resiko infeksi, trauma saraf dan PDPH. 10,16
2.4.2. ANESTESI EPIDURAL
Analgesia dengan epidural sebaiknya dimulai secara keseluruhan ketika ibu
hamil menginginkannya dan ahli kandungan menyetujuinya. Pendekatan yang lebih
konservatif adalah untuk menunggu hingga proses persalinan terjadi. Walaupun
kriteria pastinya bervariasi, biasanya kriteria konservatif yang diterima termasuk:
- tidak ada gawat janin
4,6,11
- kontraksi yang baik berjarak 3-4 menit dan bertahan sekitar satu menit
- pembukaan servik yang adekuat, misalnya 3-4 cm
- dan terjadinya penurunan kepala bayi
Bahkan dengan pendekatan konservatif, anestesi epidural sering diberikan lebih awal
pada ibu hamil yang berkeras dengan persalinan. Misalnya: ruptur membran dan
Ibu hamil dapat diposisikan pada posisi miring atau pada posisi duduk untuk
bloknya.Posisi duduk sering lebih bermanfaat untuk mengidentifikasi garis tengah
daripada pasien obese. Ketika epidural anestesi dilakukan untuk persalinan
pervaginam (kala dua), posisi duduk membantu memastikan penyebaran sakral yang
baik.
Karena tekanan ruang epidural dapat positif pada beberapa ibu hamil,
identifikasi yang tepat dari ruang epidural dapat sulit dilakukan, dan bocornya dura
yang tidak diinginkan dapat segera terjadi.Beberapa klinisi memilih pendekatan
midline dimana sebagian yang lainnya memilih pendekatan paramedian.Jika udara
digunakan untuk mendeteksi loss of resistance, jumlah yang diinjeksikan sebaiknya
dibatasi sesedikit mungkin. Injeksi jumlah udara yang banyak ( > 2-3 mL) di ruang
epidural pada pasien kandungan sering dihubungkan dengan patchy atau analgesia
unilateral dan sakit kepala. Kedalaman dari ruang epidural pada wanita hamil
dilaporkan sekitar 5 cm dari permukaan kulit. Penempatan kateter epidural pada jarak
antara L3-4 atau L4-5 secara umum memberikan hasil yang optimal untuk mencapai
blockade neural T10-S5. Jika bocornya dura yang tidak disengaja terjadi, ahli anestesi
mempunyai dua pilihan: (1) tempatkan kateter epidural pada ruang subarachnoid
untuk anestesi dan analgesia spinal berkesinambungan, atau (2) keluarkan jarumnya
dan coba pada level spinal yang lebih tinggi. 6,7
Banyak klinisi yang memilih kateter dengan banyak lubang daripada kateter
satu lubang untuk anestesi obstetrik. Kegunaan daripada kateter dengan banyak
lubang tampaknya sering dihubungkan dengan sedikitnya blok unilateral yang terjadi,
dan secara hebat menurunkan insiden dari aspirasi negatif-palsu pada penempatan
kateter di intravaskular. Meletakkan kateter dengan dengan banyak lubang sedalam
7-8 cm kedalam ruang epidural tampaknya memberikan level blok sensorik yang
optimal. Kateter epidural dengan satu lubang hanya perlu dimasukkan sedalam 3-5
cm kedalam ruang epidural, kedalaman insersi yang lebih pendek (< 5cm),
bagaimanapun, dapat mengakibatkan terjadinya perubahan posisikateter epidural
keluar dari ruang epidural pada pasien obese mengikuti pergerakan fleksi ataupun
ekstensi dari pada tulang belakang.
6,7,8
Sebelumnya telah disarankan oleh para klinisi penundaan pemberian epidural
pada nulipara hingga mencapai pembukaan servikal 4-5 cm untuk menghindari
persalinan yang memanjang dan menurunkan resiko kemungkinan membutuhkan
operasi sesar. Bagaimanapun juga, yang terbaru dari Practice Guidelines for Obstetric
Anesthesia menyatakan bahwa epidural analgesi tidak seharusnya ditunda dengan
dasar untuk mencapai pembukaan sevikal tertentu dan seharuskan diberikan sesuai
dengan kebutuhan individu.
Pemberian epidural analgesia secara dini mempercepat fase aktif pada kala
pertama untuk wanita hamil yang melahirkan pervaginam, hal ini harus didiskusikan
pada pasien untuk membuat keputusan. 15,16
4
Epidural pada kala satu persalinan
Injeksi epidural dapat dilakukan baik saat sebelum atau sesudah kateter
epidural dipasang.Pemberian melalui jarum dapat memfasilitasi pemasangan kateter,
dimana pemberian injeksi melalui kateter memastikan fungsi yang tepat dari
kateternya. Tahapan-tahapan berikut disarankan untuk memulai injeksi pada epidural: 4,7
- berikan 500 – 1000 mL cairan Ringer Laktat bolus intravena sementara
dilakukan pemasangan epidural kateter.
- Dilakukantest dose untuk masuknya kateter epidural yang tidak diinginkan
pada ruang subarakhnoid atau intravaskular dengan 3 mL dari anestesi
lokal dan 1:200.000 epinefrin. Banyak klinisi yang melakukan tes dengan
lidokain 1,5% karena kurangnya efek toksik. Test dose harus dilakukan
diantara kontraksi untuk membantu menurunkan tanda positif palsu dari
injeksi intravaskular.
- Setelah 5 menit tanda dari injeksi intravaskular dan intratekal tidak
dijumpai, dengan pasien supine dan posisi miring kekiri, berikan 10 mL
dari campuran opioid-anestesi lokal 5 mL dosis incremental, tunggu 1-2
menit antara kedua dosis, untuk mencapai level blok sensorik T10-L1.
Bolus dosis awal biasanya 0.1-0.2% dari ropivakain atau 0.0625-0.125%
bupivakain dikombinasikan antara 50-100 μg dari fentanil atau 10-20 μg
- Monitoring dengan pengukuran tekanan darah secara berkala untuk 20-30
menit atau sampai pasien stabil. Pulse oximetry juga harus digunakan.
Oksigen diberikan melalui sungkup bila dijumpai penurunan bermakna
pada tekanan darah atau pembacaan saturasi oksigen.
- Ulangi tahap 3 dan 4 ketika nyeri terjadi kembali hingga kala satu selesai.
Pilihan lainnya, teknik infus epidural berkelanjutan dapat digunakan
menggunakan bupivakain atau ropivakain dengan konsentrasi
0.0625-0.125% baik dengan fentanil 1-5 μg/mL atau dengan 0.2-0.5 μg/mL 10
mL/h, disesuaikan secara berkesinambungan dengan kebutuhan pasien
(antara 5-15 mL/h).
Epidural pada kala dua persalinan
Pemberian injeksi epidural pada kala dua persalinan diperluas hingga blok
termasuk pada dermatom S2-4. Baik epidural kateter telah dipasang atau baru
dipasang, tahapan-tahapan berikut harus dilakukan: 4,7
- berikan 500 – 1000 mL Ringer Laktat bolus intravena
- apabila pasien belum dipasang epidural kateter, identifikasi epidural
kateter ketika pasien dalam posisi duduk. Pasien yang sudah mempunyai
epidural pada tempatnya pada posisi duduk sebelum injeksi.
- Berikan 3 mL test dosedari anestesi lokal (lidokain 1,5%) dengan
1:200.000 epinefrin.
- Bila dalam 5 menit tanda intravaskular atau injeksi intratekal tidak
dijumpai, berikan 10-15 mL atau tambahan campuran lokal anestesi-opioid
dengan kecepatan tidak lebih dari 5 mL setiap 1-2 menit.
- Oksigen diberikan melalui sungkup bila dijumpai penurunan bermakna
pada tekanan darah atau pembacaan saturasi oksigen, dan baringkan pasien
dengan posisi supine dan miring kekiri serta monitor tekanan darah setiap
1-2 menit untuk 15 menit pertama, lalu setiap 5 menit setelahnya.
Penambahan opioid pada obat anestesi lokal untuk anestesi epidural telah
secara dramatis merubah praktik daripada anestesi obstetri.Sinergisme antara opioid
epidural dan obat anestesi lokal tampaknya menunjukkan perbedaan tempat kerjanya,
digabungkan, konsentrasi yang sangat rendah dari kedua anestesi lokal dan opioid
dapat digunakan.Yang paling penting insiden dari efek samping, seperti hipotensi dan
toksisitas obat dapat dikurangi.Walaupun anestesi lokal dapat digunakan sendiri,
sangat jarang ditemukan alasan untuk melakukan hal seperti ini. Apalagi, ketika
opioid tidak digunakan, konsentrasi anestesi lokal yang lebih tinggi dibutuhkan
(misalnya: bupivacaine 0,25% dan ropivacain 0,2%) dapat mengganggu kemampuan
ibu hamil untuk mengedan secara efektif selama proses persalinan berlangsung.
Bupivakain atau ropivakain pada konsentrasi 0.0625%-0.125% baik dengan fentanil
2-3 μg/mL atau sufentanil 0.3-0.5 μg/mL paling sering digunakan. Pada umumnya,
semakin rendah konsentrasi anestesi lokal semakin tinggi konsentrasi opioid yang
diperlukan. Campuran anestesi lokal yang sangat terdilusi (0.0625%) biasanya tidak
mengakibatkan blok motorik dan dapat membiarkan beberapa pasien untuk berjalan
(“epidural berjalan” atau “mobile epidural”). Durasi kerja yang lama dari bupivakain
membuatnya sebagai obat pilihan untuk persalinan. Ropivakain dapat dipilih karena
kemungkinan blok motorik yang lebih sedikit dan dapat menurunkan kemungkinanan
untuk toksisitas kardio. Absorpsi sistemik dari opioid dapat menurunkan detak
jantung janin karena efek sedasi sementara daripada janin.
Efek daripada obat mengandung epinefrin pada saat persalinan masi
kontroversi, banyak klinisi menggunakan obat mengandung epinefrin untuk test dose
intravaskular karena kekhawatiran obatnya dapat memperlambat proses persalinan
atau mempunyai efek samping pada janin, yang lain hanya menggunakan obat
epinefrin yang sudah sangat didilusikan seperti 1:800.000 atau 1:400.000. Penelitian
membandingkan banyaknya obat yang digunakan ini untuk menemukan adanya
perbedaan adanya apgar skor neonatus, status asam-basa atau evaluasi tingkah laku
neurologis.
4,7,10,12,14,16
4,7,10
Patient Controlled Epidural Analgesia (PCEA)
Beberapa penelitian terakhir menemukan penggunaan bupivakain yang lebih
sedikit sekitar 30% dibandingkan teknik lain pada Patient Controlled Epidural
Analgesia (PCEA) untuk mencapai kontrol nyeri dan ketinggian blok. Dan
sepertinya memberikan efek tambahan pada medikasi ini yang menyebabkan
penggunaan dosis obat yang lebih sedikit.
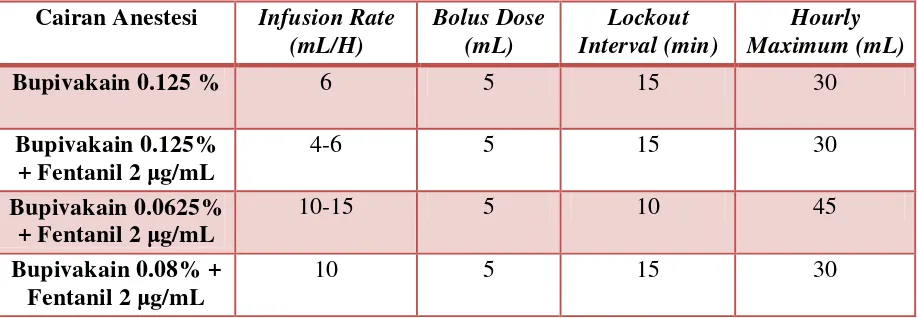
Persiapan PCEA : pertama, bolus obat epidural untuk mencapai analgesia yang
adekuat pada dosis biasa. Konsentrasi 0.125% bupivakain dengan 2 μg/cc fentanil,
boluskan 5 cc.Basal: 10 cc/jam dengan batas per jam: 20 cc. Kombinasi dari basal dan
dosis inkremental yang mencapai minimum 12 cc/jam tampak sama efektifnya, tetapi
volume yang lebih besar hingga 30 cc/jam jg sering digunakan. Pasien persalinan
tampak lebih diuntungkan dengan dosis bolus yang besar hingga 12cc/jam, walaupun
keamanan masi menjadi masalah.
Tabel 1: Regimen Anestesi Lokal dan Opioid yang disarankan untuk PCEA
Continuous Epidural Infusion (CEI)
CEI diberikan melalui infus berkesinambungan dengan dosisi rendah anestesi
dengan atau tanpa opioid. Regimen dosis yang diberikan: bupivakin 0.04% - 0.125%
+ fentanil 1-2 μg, kecepatan 10-15 mL/jam. Penambahan diperlukan untuk persalinan
kala dua, proses kelahiran, perbaikan perineum. 10,16
2.4.3. COMBINED SPINAL EPIDURAL ANESTHESIA
Teknik terbaru analgesi pada praktik bidang obstetri bertujuan untuk
menyedikan penghilang nyeri yang efektif dengan blokade motorik yang
minimal.Menurunkan konsentrasi dari bupivakain pada suntikan epidural telah
yang telah diencerkan blokade motorik sedang hingga berat telah terjadi pada hampir
44% kasus.Blokade motorik telah menurunkan kepuasan persalinan pada analgesi
epidural.
Usaha untuk meningkatkan analgesi epidural membuat Collis dkk,
mempopulerkan teknik combined spinal epidural (CSE) untuk analgesia pada
persalinan.
Teknik menggunakan anestesi dan Combined Spinal Epidural
Anesthesia(CSE) dapat secara khusus memberikan keuntungan pada nyeri hebat
diawal kehamilan dan kepada mereka yang menerima analgesi dan anestesi sesaat
sebelum persalinan, opioid intratekal dan anestesi lokal disuntikkan lalu kateter
epidural dipasangkan dan ditinggalkan pada tempatnya. Obat intratekal memberikan
kontrol nyeri yang hampir segera dan mempunyai efek yang minimal pada tahap awal
persalinan, dimana epidural kateter memberikan jalur untuk analgesia
berkesinambungan untuk persalinan dan kelahiran serta kemungkinan untuk operasi
Caesar.Penambahan dosis kecil dari obat anestesi lokal ke injeksi opioid intratekal
berpotensiasi secara baik efek analgesia mereka dan dapat secara bermakna
mengurangi kebutuhan opioid.Oleh karena itu, banyak klinisi menginjeksikan 2,5 mg
daripada bupivakain bebas pengawet atau 3-4 mg ropivakain dengan opioid intratekal
untuk analgesi pada kala satu persalinan.Dosis intratekal untuk CSE adalah fentanil
4-5 μg atausufentanil 2-3 μg.Penambahan dari 0,1 mg dari epinefrin memperlama efek
analgesi dengan campuran obat seperti diatas, tetapi tidak bila hanya opioid intratekal
sendiri.Beberapa penelitian menyarankan bahwa teknik CSE sering dihubungkan
dengan kepuasan yang hebat dari pasien daripada hanya epidural sendiri.
Jarum spinal dan epidural ditempatkan pada tempat yang berbeda, tetapi
kebanyakan klinisi melakukan tempat yang sama. Penggunaan daripada saline untuk
identifikasi pada ruang epidural sebaiknya dihindari karena kemungkinan
tercampurnya saline dengan cairan serebrospinal.Dengan teknik
needle-through-needle jarum epidural diletakkan pada ruang epidural dan kemudian jarum spinal
yang panjang dimasukkan melaluinya dan lebih lanjut kedalam ruang
subarakhnoid.Sensasi menembus dura dirasakan ketika jarum menembus lapisan
dura.Teknik needle-beside-needle biasanya memerlukan desain khusus dari jarum
dan jarum epidural dikeluarkan.Resiko untuk terjadi masuknya epidural kateter
kedalam lubang pada dura yang disebabkan oleh jarum spinal sangat kecil ketika
jarum yang digunakan adalah 25Gauge atau jarum yang lebih kecil digunakan.Kateter
epidural, bagaimanapun seharusnya diaspirasi secara hati-hati dan obat anestesi lokal
harus selalu diberikan secara perlahan dan pada dosis inkremental yang kecil untuk
menghindari injeksi intratekal yang tidak diinginkan.Selanjutnya, obat epidural harus
diberikan dan dititrasi secara hati-hati karena lubang dura dapat meningkatkan aliran
dari obat epidural kedalam cairan serebrospinal dan meningkatkan efeknya. Beberapa
penelitian menyarankan bahwa insiden dari bocornya dura karena jarum epidurallebih
sedikit dengan teknik CSE dibandingkan teknik epidural saja.
Keuntungan daripada teknik regional CSE pada persalinan: 4,7,10,15,16
1. Blok yang terjadi dalam waktu yang singkat, memberikan analgesi yang
lengkap, tidak pernah satu sisi, atau spotty dan memberikan penyebaran yang
berimbang.
4,7,10,15,16
2. Lebih aman, karena dosis yang digunakan pada sub arachnoid lebih sedikit
sehingga kemungkinan terjadi keracunan anestesi lokal atau total spinal dapat
dihindari tau bahkan tidak dijumpai.
3. Lebih fleksibel, pasien pada fase laten atau persalinan dapat diberikan fentanil
intratekal untuk rawat jalan, sementara wanita hamil multipara atau pasien
dengan bukaan lebih dari 8 cm dapat diberikan spinal-dosis anestesi lokal
sekali beri atau kombinasi opioid untuk penghilang nyeri yang cept dan
lengkap selama fase aktif persalinan dan kelahiran.
Pilihan obat dan manajemen klinis:
• Fase laten persalinan (<5cm) : Fentanil 25 μg atau sufentanil 5-10 μg,
dipertimbangkan untuk rawat jalan. Dosis epidural dimulai dengan dosis
rendah pada 12-15 cc/jam. 2,10,16
• Fase aktif persalinan (>5cm) : Fentanil 25 μg + 0.5 – 1 cc 0.25% bupivakain
(1.25 – 2.5 mg), dapat menggunakan sufentanil 5-10 μg saja bila ingin untuk
rawat jalan. Mulai epidural pada dosis 12-15 cc/jam.
• Kala dua persalinan :sudah dibutuhkan anestesi yang memblok nyeri somatic
Meperidine 20 mg untuk blok saddle dengan durasi 60-90 menit, mungkin
tidak membutuhkan epidural.
Walaupun tidak ada data yang menunjukkan akibat dari rawat jalan dengan hasil
persalinan,ada hal baik yang secara signifikan diperoleh oleh pasien, dokter
kandungan dan bidan ketika kita dapat memberikan analgesi yang efektif dan tetap
dapat membuat pasien turun dari tempat tidur dan rawat jalan. Beberapa pusat rujukan
telah mengalami ribuan pasien dimana rawat jalan telah dijinkan secara aman ketika
mengikuti beberapa peraturan.2,10,16
2.5. OBAT ANESTESI
Pada refarat ini, hanya membahas teknik anestesi regional untuk persalinan
pervaginam maka obat yang akan dibahas terbatas pada obat anestesi lokal dan opioid
yang sering digunakan dan dapat dijumpai pada praktek sehari-hari kita sebagai
dokter anestesi obstetri.
2.5.1. OBAT ANESTESI LOKAL
Obat anestesi lokal telah digunakan secara luas pada praktik anestesi obstetri.
Obat – obat ini diberikan secara intratekal dan epidurl anestesi, prosedur blok saraf
perifer seperti blok saraf pudendal dan secara subcutan. 4,7,10,14,15,16,17,18,19,20
Anestesi lokal mencegah konduksi dan timbulnya impuls saraf, tempat
kerjanya terutama di membran sel. Sebagaimana diketahui, potensial aksi saraf terjadi
karena meningkatnya permeabilitas membran bagi ion Na akibat depolarisasi ringan
pada membran. Proses fundamental inilah yang dipengaruhi anestetik lokal. Dengan
bertambahnya efek anestetik lokal ambang rangsang meningkat, eksitabilitas
berkurang dan kelancaran hantaran terhambat.
Dapatlah dikatakan bahwa cara kerja utama obat anestetik lokal ialah dengan
cara bergabung dengan reseptor spesifik yang terdapat pada Na channel, sehingga
mengakibatkan terjadinya blockade pada channel tersebut, dan hal ini akan
Bila anestetik lokal dikarenakan pada saraf sensorik maka yang hilang
berturut-turut ialah modalitas nyeri, dingin, panas, dan tekanan dalam.Sebaliknya
anestesi akibat penekanan serabut saraf, pertama-tama ditandai oleh menghilangnya
rasa raba dan modalitas nyeri hilang paling aktif.Diduga bahwa impuls rasa raba
dihantarkan oleh serabut yang lebih besar sedangkan nyeri oleh serabut yang lebih
kecil.
Di Amerika Utara, bupivakain dan ropivakain obat yang paling sering
digunakan sebagai analgesi pada persalinan. Walaupun ada beberapa yang
menggunakan levobupivakain, terutama di Inggris Raya.Tetapi obat ini sepertinya
kurang memberikan keuntungan dibandingkan dengan yang lainnya.
Penggunaan bupivakain dan ropivakain pada persalinan telah banyak diteliti
belakangan ini, mempertimbangkan dosis yang rendah yang dibutuhkan untuk
persalinan, toksisitas jarang dihubungkan dengan kedua obat tersebut.Keduanya
merupakan analgesia yang efektif, dengan sedikit perbedaan atau tidak ada pada
kepuasan maternal ataupun efek sampingnya terhadap persalinan.
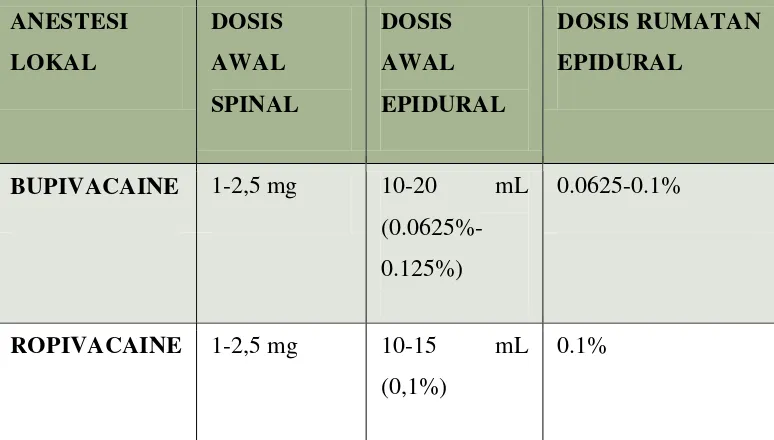
Dosis anestesi lokal sebagai analgesia persalinan:10,16
ANESTESI
BUPIVACAINE 1-2,5 mg 10-20 mL
(0.0625%-0.125%)
0.0625-0.1%
ROPIVACAINE 1-2,5 mg 10-15 mL
(0,1%)
0.1%
2.5.1.1. BUPIVAKAIN
Bupivakain merupakan obat anestesi lokal golongan amida dan telah menjadi
anestesi lokal yang paling sering digunakan untuk persalinan dengan analgesi
epidural.Bupivakain menunjukkan perbedaan yang baik antara efek motorik dan
sensorik pada konsentrasi rendah.Efek kerja analgesia bupivakain lebih panjang dua
sampai tiga kali lebih panjang dari lidokain dan mepivakain, dibandingkan dengan
obat anestesi lokal yang lainnya.Dosis sekali suntik pada epidural dengan bupivakain
0,25% (8-10 mL) dapat memberikan efek analgesi setidaknya 120 menit.Karena
meningkatkan masa mula kerja bupivakain menurunkan angka kejadian takifilaksis
dan menurunkan intensitas dari blokade motorik ekstremitas bawah, sehingga
bupivakain dapat diberikan secara berkesinambungan dan pemberian dosis berulang
pada patient-controlled epidural analgesia (PCEA) dan untuk persalinan rawat
jalan.Dengan kelebihannya tersebut, bupivakain telah digunakan secara luas sebagai
obat anestesi lokal.Bupivakain larutan 0.25% dan 0.5% adalah yang paling sering
digunakan pada anestesi regional. 4,7,10,14,15,16,17,18,19
Metabolisme bupivakain termasuk hidroksilasi aromatik, N-Dealkilasi,
hidrolisis amida, dan konjugasi. Sekresi melalui urin dan terikat pada serum plasma
sekitar 96%, walaupun bupivakain diserap dengan baik dari tempat injeksinya, ikatan
bupivakain yang kuat dengan jaringan menyebabkan tidak segera tercapainya kadar
puncak dalam darah dan durasi kerja yang panjang. Durasi kerja pada ruang epidural
kira-kira dua sampai 3 jam dan bupivakain tidak tidak menembus sawar plasenta.
Waktu mula kerja untuk mencapai efek analgesi yang membutuhkan hingga
20 menit, menggabungkan volume yang banyak dari bupivakain yang diencerkan
dengan opioid yang larut dalam lemak memberikan percepatan onset yang dapat
diterima. Analgesi pada persalinan biasanya dimulai dengan bolus inkremental dari
bupivakain 0,0625% - 0,125% (volume total = 12-20 mL). Konsentrasi serendah
0,04% efektif bila dikombinasikan dengan fentanil dan epinefrin untuk kala pertama
persalinan, konsentrasi hingga 0,25% (volume total 12 mL) terkadang diberikan
walaupun volume tinggi dengan konsentrasi rendah lebih direkomendasikan.
Ropivakain adalah lokal anestesi golongan amida yang masa kerjanya panjang
yang dibentuk sebagai antiomer murni. Ropivakain mempunyai efek anestesi dan
analgetik, pada dosis tinggi dia mempunyai efek anastesi untuk pembedahan
sedangkan pada dosis rendah dia menghasilkan blok sensorik (analgesia) dengan efek
blok motorik yang terbatas dan non progresif.
Ropivakain adalah anestesi lokal terbaru yang dapat menyebabkan kelemahan
motorik yang lebih sedikit melalui epidural tetapi tetap memberikan analgesi yang
efektif pada dosis 15 dan 22,5 mg tanpa efek samping yang bermakna. Belakangan ini,
ropivakain intratekal telah digunakan untuk memberikan analgesi pada persalinan
sebagai bagian dari teknik combined spinal epidural
Ropivakain seperti anestesi lokal lainnya menyebabkan blokade impuls yang
reversible sepanjang serabut saraf dengan mencegah masuknya natrium ke dalam
membran sel serabut saraf. Anestesi lokal juga mempunyai efek yang sama pada
membran yang lain seperti di otak dan jantung, jika jumlah dosis obat yang besar
mencapai sirkulasi sistemik dengan cepat maka akan terjadi gejala dan tanda
toksisitas.
Konsentrasi plasma ropivakain tergantung pada dosis, rute pemberian, dan
vaskularisasi daerah suntikan injeksi.Ropivakain dapat menembus sawar plasenta dan
mencapai titik konsentrasi yang seimbang dengan cepat. Jumlah plasma protein yang
terikat pada janin lebih kecil dibandingkan pada ibu, sehingga konsentrasi total
diplasma lebih kecil pada janin daripada ibunya.
Ropivakain terikat dengan sangat kuat (sekitar 92%) kepada serum protein ,
ropivakain dimetabolisme oleh mikrosomal hepatik sitokrom P450. Metabolit utama
adalah 2,6 pipecolyxylidide dan metabolit minor adalah 3’ dan 4’
hidroxy-ropivakain.Ropivakain yang diekskresikan melalui urin, sebagian besar dalam bentuk
terkonjugasi.
Ropivakain telah dilaporkan untuk menurunkan kemungkinan untuk terjadinya
toksisitas pada sistem saraf pusat, kardiotoksisitas dan depresi neonatus serta
menghasilkan blok motorik yang lebih minimal dibandingkan bupivakain.
Karena blokade dari channel natrium mempengaruhi potensial aksi dari
propagasi pada seluruh tubuh, tidak mengejutkan bahwa anestesi lokal mempunyai
kemampuan untuk toksisitas sistemik.Toksisitas sering dihubungkan langsung kepada
potensinya.Obat anestesi lokal campuran harus dipertimbangkan untuk mempunyai
efek toksik yang secara kasar lebih adiktif. Sebuah larutan mengandung 50% dari
dosis toksik lidokain dan 50% dosis toksik dari bupivakain akan mempunyai kira-kira
100% efek toksik dari masing-masing obat.
Efek toksik neurologik
Sistem saraf pusat sebagian sangat peka dengan toksisitas obat anestesi lokal
dan menjadi penanda utama dari kelebihan dosis pada pasien sadar.Gejala awal
adalah mati rasa pada daerah bibir, lidah yang kelu, dan pusing.Tanda eksitatori
(misalnya: lelah,agitasi,gugup dan paranoia) sering disebabkan oleh depresi susunan
saraf pusat (misalnya: bicara yang tidak jelas, pusing dan tidak sadar).Kedutan otot
merupakan awal dari mulainya kejang tonik klonik.Gagal nafas menjadi
ikutannya.Reaksi eksitatori adalah sebuah hasil dari blokade selektif pada jalur
inhibisi.Obat anestesi lokal yang poten, highly lipid soluble menghasilkan kejang
pada konsentrasi darah yang rendah dibandingkan dengan obat anestesi lokal yang
kurang poten.Dengan meningkatkan aliran darah keotak dan paparan obat,
benzodiazepine dan hiperventilasi meningkatkan ambang batas dari kejang yang
disebabkan oleh obat anestesi lokal.Thiopental (1-2 mg/kg) secara cepat dapat
diandalkan untuk menghilangkan aktifitas kejang.Ventilasi dan oksigenasi yang
adekuat harus dijaga selama berlangsungnya kejang.
Efek toksik kardiovaskular
Pada umumnya, semua lokal anestesi mendepresi automatisasi otot jantung
dan menurunkan durasi daripada periode refraktori.Kontraktilitas otot jantung dan
velositas konduksi juga ditekan pada dosis yang lebih tinggi.Efek ini merupakan hasil
dari perubahan langsung pada membran otot jantung (misalnya: blokade channel
natrium jantung) dan menghambat sistem saraf autonom.Semua obat anestesi lokal
selain kokain menghasilkan relaksasi otot polos, yang mana menyebabkan beberapa
perubahan pada vasodilatsi arteri. Hal ini dikombinasikan dengan bradikardi, blok
yang dapat menyebabkan kejang.Aritmia jantung atau gagal sirkulasi menjadi
penanda awal pada overdosis anestesi lokal.Stimulasi kardiovaskular yang sementara
(takikardi dan hipertensi) dapat timbul lebih awal dan menunjukkan eksitasi sisitem
saraf pusat.
Suntikan bupivakain yang tidak disengaja kedalam intravaskular selama
anestesi regional menghasilkan reaksi toksik kardio yang berat, termasuk hipotensi,
blok jantung atrioventrikuler, irama idioventrikuler, dan aritmia yang mengancam
nyawa sepertitakikardi ventrikular dan fibrilasi. Kehamilan, hipoksemia, dam asidosis
respiratorik merupakan faktor predisposisi. Penelitian elektrofisiologis telah
menunjukkan bahwa bupivakain dihubungkan dengan perubahan yang bermakna pada
depolarisasi dibandingkan lidokain.Isomer R (+) pada bupivakain secara cepat
memblok channel natrium dan berdisosiasi dengan sangat lambat.Pada dosis tinggi
channel kalsium dan kalium juga dapat diblok.Resusitasi dari toksisitas
kardiovaskular yang disebabkan oleh bupivakain sering membutuhkan dosis
vasopressor yang lebih tinggi seperti epinefrin, norepinefrin dan vasopressin serta
terapi yang lebih lama.Amiodaron dan kemungkinan bretylium harus
dipertimbangkan sebagai alternatif pilihan daripada lidokain untuk menangani
ventricular takiaritmia karena toksisitas anestesi lokal.Isoproterenol dapat secara
efektif membalikkan beberapa perubahan karakter elektrofisiologis yang abnormal
dari toksisitas bupivakain.
Hipotensi yang terjadi sering didefinisikan sebagai penurunan sebesar 20-30%
pada tekanan darah sistolik (dibandingkan dengan tekanan darah basal) atau tekanan
darah sistolik kurang dari 100 mmHg.Karena aliran dara uterus dan oksigenasi janin
berhubungan langsung dengan tekanan arteri ibu hamil, hipotensi menjadi efek
samping yang harus segera ditangani.Kejadian hipotensi dapat segera ditangani
dengan penganjalan uterus, penambahan volum eintravaskular dan pada beberapa
kasus penggunaan vasopressor.Penangan harus lebih agresif bila berkenaan dengan
pola nadi janin dan bila ibu menunjukkan gejala.
Ropivakain, anestesi lokal golongan amida yang termasuk relatif baru,
memiliki efek fisiokimiawi yang sama seperti bupivakain, kecuali bahwa ropivakain
pusatyang lebih baik. Waktu mulai dan durasi aksi sama tetapi ropivakain
menyebabkan blok motorik yang lebih sedikit, yang mana menunjukkan potensi
secara keseluruhan yang lebih rendah seperti yang ditemukan pada beberapa
penelitian. Yang paling penting untuk diketahui, ropivakain memiliki angka
terapeutik lebih besar karena kurang dari 70% dapat menyebabkan aritmia jantung
yang berat daripada bupivakain.
2.5.2. OPIOID
Perpindahan obat setelah penyuntikan intratekal bervariasi bergantung pada
masing-masing obat dan yang paling banyak dipelajari adalah pemberian analgesik
opioid.Opioid setelah penyuntikan intratekal sangat komplek, opioid intratekal
memasuki medulla spinalis dan durameter untuk memasuki ruang epidural. Dalam
medulla spinalis mereka berikatan dengan reseptor non spesifik yang berada dalam
white matter seperti halnya mereka berikatan dengan reseptor spesifik pada dorsal
horn. Obat yang berada pada medulla spinalis akan mencapai kompartemen plasma
melalui absorpsi pada vena. Obat yang diberikan intratekal didistribusikan secara
cepat kedalam cairan likuor.Penyebaran opioid didalam cairan serebrospinal dan
distribusinya yang cepat inilah yang menyebabkan insiden depresi pernafasan jumlah
pasien yang sangat kecil tapi bermakna segera setelah pemberian intratekal melalui
lumbal.
4,7,10,12,14,15,16,17,18,19
Pada rongga epidural opioid akan melarut dalam lemak dan mencapai
kompartemen plasma melalui absorpsi pada vena. Obat yang bersifat lipofilik dengan
cepat berpindah kedurameter dan tersebar kedalam lemak pada ruang epidural lalu
memasuki sistem sistemik, mereka juga dengan cepat masuk kedalam sum-sum tulang
belakang dimana mereka berikatan pada kedua reseptor non spesifik didalam
substansia alba dan reseptor dorsal horn dan pada akhirnya memasuki sirkulasi
sistemik lalu menghilang dari sumsum tulang belakang, perpindahan yang cepat dari
cairan serebrospinalis kedalam medulla spinalis dan lemak pada epidural menentukan
kecepatan onset dan pengurangan dari kadar opioid di dalam cairan serebrospinal,
penyerapan dari vaskular menyebabkan pembatasan durasi dari analgetik yang
2.5.2.1. MORFIN
Morfin merupakan opioid pertama yang digunakan sebagai analgesi pada
persalinan, penambahan dosis morfin inratekal berkisar pada 0,1 – 0,2 mg sedangkan
untuk epidural 2 – 3 mg. Morfin merupakan agonis prototype opioid bila
dibandingkan dengan opioid yang lain. Pada manusia, morfin menghasilkan analgesi,
sedasi, dan kehilangan kemampuan untuk berkonsentrasi. Hal yang lain termasuk
mual, merasa badan agak hangat, berat pada ekstremitas, kering pada mulut, dan gatal
terutama pada daerah kutaneus sekitar pada hidung. Penyebab nyeri tetap bertahan,
tetapi bahkan dosis rendah daripada morfin menyebabkan batas ambang terhadap
nyeri dan merubah persepsi dari rangsangan noksius sehingga tidak lagi dialami
sebagai nyeri.Dengan tidak adanya nyeri, bagaimanapun morfin menyebabkan
disforia dibandingkan euphoria. 4,7,10,12,14,15,16,17,18,19
Efek puncak morfin agak lama, sekitar 15-30 menit.Hanya sebagian kecil dari
morfin yang diberikan menembus sawar otak dan dapat mempengaruhi susunan saraf
pusat. Metabolism morfin melalui proses konjugasi pada asam glukorinik di hati dan
diluar hati, terutama pada ginjal. Metabolisme ginjal membuat kontribusi yang
bermakna pada keseluruhan metabolisme morfin, yang menjelaskan eliminasi
glukorinik morfin dapat terganggu pada pasien dengan gangguan ginjal,
menyebabkan akumulasi dari metabolit dan depresi pernafasan yang tidak diharapkan
bahkan pada jumlah kecil morfin.
2.5.2.2. FENTANIL
Fentanil adalah turunan phenil piperidine turunan sintetik agonis opioid yang
secara struktur berhubungan dengan meperidine, sebagai analgesi fentanil 75-125 kali
lebih poten daripada morfin.
4,7,10,12,14,15,16,17,18,19
Fentanil dosis tunggal diberikan secara intravena mempunyai mula kerja yang
lebih cepat dengan durasi yang lebih singkat daripada morfin.Fentanil adalah obat
intratekal. Dua alasan dalam penggunaan obat ini sebagai analgesik telah berkembang
beberapa tahun ini:
1. Definisi yang lebih dekat dalam penggunaannya sebagai analgesik dalam
partus spontan dan partus sesar.
2. Pengenalan bahwa penambahan dosis yang kecil dari opioid lipofilik
selama anestesi spinal untuk prosedur rawat jalan dapat menciptakan onset
yang lebih cepat dan kualitas blok bedah yang lebih baik dan membuat
perbaikan yang lebih cepat dari fungsi motorik dan memungkinkan pasien
lebih cepat keluar rumah sakit setelah operasi.
Fentanil memiliki mula kerja analgesia yang cepat (10-15 menit) dengan
durasi aksi yang singkat (2-5 jam), jika fentanil diinjeksikan ke rongga subarakhnoid
maka obat ini akan larut dengan cepat dalam substansia alba yang kaya myelin yang
mengelilingi medulla spinalis dan kemudian mereka berikatan dengan reseptor opioid
di substansia grisea pada dorsal horn. Penambahan 10-25μg fentanil terhadap
anestetik lokal intratekal mempercepat mula kerja anestesi, mengurangi dosis
analgesik intra operatif, dan menghasilkan efek analgesik post operatif selama
beberapa jam tanpa pemanjangan blok motorik dan penundaan pemulangan
pasien.Sedangkan pada epidural diberikan penambahan dosis 50 – 100 μg.
2.5.2.3. EFEK SAMPING OPIOID
1. Pruritus
1,4,7,10,12,14,15,16,17,18,19
Pruritus setelah pemberian opioid intratekal lebih sering muncul dibandingkan
pemberian intravena.Insiden pruritus bias terjadi 30%-100% setelah pemberian
intratekal.Mekanisme kerja yang pasti dari penyebab pruritus ini masih belum
jelas.Tetapi kemungkinan disebabkan dengan pelpepasan histamine, antihistamin
sering diberikan setelah pemberian opioid neuroaksial sering tidak bermanfaat.Ada
bukti peneloitian yang meningkat bahwa opioid neuroaksial menyebabkan pruritus
dimediasi melalui reseptor opioid μ. Kemampuan nalokson untuk membalikkan efek
pruritus mendukung keberadaan mekanisme sentral dari reseptor opioid.Mekanisme
propofol, dan NSAID.Histamin tidak dilepaskan sehingga bukanlah sebagai penyebab
terjadinya pruritus.
Pemberian sedasi mungkin bias menolong untuk mengurangi siklus rasa gatal
dan garukan tetapi tidak menghilangkan sensasi gatal. Dipenhidramin mempunyai
efikasi pada pruritus.Ondansentron juga mempunyai efikasi pada pencegahan dan
pengobatan pruritus. Opioid antagonis nalokson dan naltrekson, sama juga halnya
dengan agonis-antagonis nalbuphine adalah obat yang paling efektif untuk
pencegahan pruritus.
2. Retensi urine
Retensi urine sering terjadi setelah pemberian opioid intratekal. Efek samping
ini dapat diobservasi segera setelah injeksi morfin dan berakhir setelah 14-16 jam
bergantung dosis. Insiden terjadinya retensi urine sekitar 35% pada pemakaian morfin,
dan pada pemberian intratekal lebih sering terjadi dibandingkan pemberian IM atau
IV.Opioid mempengaruhi berkemih melalui beberapa mekanisme termasuk
penurunan tonus otot parasimpatik dan efek analgesik sentral, yang memodifikasi
batas ambang kandung kemih dan mempunyai andil dalam terjadinya retensi.Retensi
urine yang terjadi setelah pemberian opioid neuroaksial berhubungan dengan reseptor
opioid yang berlokasi disakral medulla spinalis.Interaksi ini menyebabkan relaksasi
otot destrusor kandung kemih.
3. Mual dan Muntah
Semua jenis opioid menyebabkan mual dan muntah pada semua jenis
pemberian, insiden terjadinya mual dan muntah pada pemberian intratekal mencapai
30%, tetapi insidennya bervariasi bergantung kepada dosis dan jenis yang diberikan.
Morfin intratekal (dosis < 100μg) tidak meningkatkan insiden mual dan muntah
setelah operasi besar dibandingkan pemberian sistemik.Sebaliknya fentanil dan
sufentanil menyebabkan mual dan muntah pada pemberian dosis tunggal intratekal.
Mual dan muntah pada pemberian neuroaksial disebabkan efek sistemik
terutama opioid lipofilik, atau karena perpindahan opioid kearah kepala didalam
cairan serebrospinal. Dexamethason dan droperidol telah terbukti efektif dalam
4. Depresi Pernafasan
Komplikasi yang paling ditakutkan pada pemberian opioid adalah depresi
pernafasan.Insiden sebenarnya belum dapat dipastikan.Pada epidural
berkesinambungan, sekitar 0.09% - 0.4%, pada pemberian intratekal kurang dari
1%.Deteksi depresi pernafasan yang terjadi mungkin agak sulit.Frekwensi pernafasan
dapat normal atau menurun, dan hiperkapni dapat terjadi walaupun frekwensi
pernafasan normal, sehingga monitoring yang paling baik dari deperesi pernafasan
adalah turunnya kesadaran. Protokol untuk monitoring itu bervariasi, tetapi yang
paling umum adalah 18-24 jam setelah pemberian morfin intratekal dan 4-6 jam
BAB III
KESIMPULAN
Pada dua dekade terakhir ini, American Society of Anesthesiologist (ASA) dan
American College of Obstetricians and Gynecologists (ACOG) telah
mensosialisasikan pernyataan bahwa permintaan ibu sendiri sudah merupakan
indikasi yang cukup untuk pemberian analgesi. Persalinan menghasilkan nyeri yang
sangat hebat untuk banyak wanita, sehingga tidak ada alasan yang dapat diterima
untuk seseorang mengalami nyeri hebat yang tidak ditangani.
Dulu ACOG menyarankan bahwa praktisi menunda melakukan analgesi
epidural pada wanita nulipara hingga pembukaan 4 – 5 cm, tetapi sekarang ACOG
secara langsung mendukung pemberian analgesi neuraksial tanpa menunggu.
Bagaimanapun, semakin banyak penelitian yang menunjukkan bahwa epidural
analgesi tidak meningkatkan resiko untuk operasi sesar.
10,16
Ahli anestesi dapat memilih salah satu dari intratekal, epidural ataupun
combined spinal epidural yang sesuai dengan kondisi pasien, obat yang digunakan
antara obat anestesi lokal dengan pengenceran dengan atau tanpa opioid (analgesi)
dengan obat anestesi lokal dengan konsentrasi tinggi (anestesi). 10,16
BAB IV
DAFTAR PUSTAKA
1. Nadeak R.F.,Perbandingan Efek Blokade Sensorik dan Motorik Antara
Kombinasi Bupivakain Fentanyl Morfin Dengan Kombinasi Ropivakain
Fentanyl Morfin pada Intrathecal Labour Analgesia (Tesis), Departemen
Anestesiologi Dan Reanimasi Fakultas Kedokteran Universitas Sumatera
Utara RSUP. H. Adam Malik, Medan, 2009.
2. Hawkins J.L., New Techniques fo Labor
Analgesi
3. Silva M, Halpern S.H., Epidural Analgesia for Labor: Current
Techniques,Local& Regional Anesthesia, Dove Medical Press Ltd, 2010;
145-153.
4. Morgan G.E,Jr.,MD.,Mikhail M.S., Murray M.J., Clinical Anesthesiology:
Obstetric Anesthesia. 4th
5. Akbas M, Akcan B, Epidural Analgesia and Lactation, The Eurasian Journal
of Medicine,
2011,43:45-.ed, Mc Graw Hill-Lange, 2006;43:890.
6. Chestnut D, Obstetric Anesthesia: Principle & Practice. 3rd
7. Morgan G.E,Jr.,MD.,Mikhail M.S., Murray M.J., Clinical Anesthesiology:
Maternal & Fetal Physiology & Anesthesia. 4
.ed, Elsevier
Mosby, 2008;II:2.
th
8. Chestnut D, Obstetric Anesthesia: Principle & Practice. 3
.ed, Mc Graw Hill-Lange,
2006;42:874.
rd
9. Chestnut D, Obstetric Anesthesia: Principle & Practice. 3
.ed, Elsevier Mosby,
2008;IV:11-12.
rd
10.Suresh M. S., Segal S. B., Preston L. R., Fernando R., Mason L. C., Shnider
and Levinson’s: Anesthesia for Obstetric. 5
.ed, Elsevier Mosby,
2008; VI:17-17-21.
th
11.Cunningham F.G., Leveno K.J., Bloom S.L., Hauth J.C., Gilstrap L.C.,
Wenstrom K.D., Williams Obstetrics:Anatomy& Phisiology, 22
.ed, Lippincott Williams &
Wilkins, 2013;3;104-143.
nd
.ed, Mc
12.Stoelting K.R., Millier S.C., Pharmacology & Physiology in Anesthetic
Practice: Opioid Agonist & Antagonist, 2nd
13.Cunningham F.G., Leveno K.J., Bloom S.L., Hauth J.C., Gilstrap L.C.,
Wenstrom K.D., Williams Obstetrics:Labor& Delivery, 22
.ed, Lippincott Williams &
Wilkins, 2006;3;83.
nd
14.Stoelting K.R., Millier S.C., Pharmacology & Physiology in Anesthetic
Practice: Local Anesthesia, 2
.ed, Mc Graw Hill,
2008;IV:17-19.
nd
15.Beilin Y., Nair A., Arnold I., Bernstein H. H., Zahn J., Hossain S., et all, A
Comparison of Epidural Infusions in the Combined Spinal/Epidural Technique
for Labor Analgesia, International Anesthesia Research Society, Anesth Analg,
2001; 94:927-932.
.ed, Lippincott Williams & Wilkins,
2006;7:180.
16.Bucklin B. A., Gambling D. R., Wlody D. J., A Practical Approach to
obstetric Anesthesia, Lippincott Williams & Wilkins, 2009;3;143-177.
17.England A.J., Columb M.O., Lyons G., Minimum Local Analgesic Dose of
Intratechal Bupivacaine in Labor and the Effect of Intratechal Fentanyl,
American Society of Anesthesiologist, Anesthesiologist,
18.Hill D., Fee J.P.H., British Journal Of Anesthesia: intrathecal ropivacaine or
bupivacaine with fentanyl for labour, 87th
19.Minty R.G., Kelly L., Minty A., Hammet D. C., Single – dose Intratechal
Analgesia to Control Labor Pain, Canadian Family Physician, 2007;
.ed, 2001;733-7.
20.Lee H.L., Lo M. L., Chou C. C., Chiang T. Y., Chuah E, C., Timing of
Initiating Epidural Analgesia and Mode of Delvery in Nulliparas: A
Retrospective Experiene Using ropivacaine, Chang Gung Medicinie Journal,
BAB V
DAFTAR GAMBAR & TABEL
1. Gambar 1: Tahapan Persalinan,
sumber
2. Gambar 2: Nyeri Persalinan Selama Beberapa Kala Persalinan, Sumber:
Eltzschig, Lieberman, Camann, NEJM 348;
319:
3. Gambar 3: Jaras Nyeri Persalinan, Sumber: Eltzschig, Lieberman, Camann,
NEJM 348; 319:
4. Gambar 4: Jaras Nyeri Selama Persalinan; kuning (kala 1), biru (fase
transisional), merah (kala2), Sumber: Dexeus-Departement d’anestesiologia,
reanimacio I tractment del
color
5. Gambar 5: Konsekuensi dari nyeri persalinan yang tak tertangani, sumber:
Pain Relief In Labor
6. Tabel 1: Regimen Anestesi Lokal dan Opioid yang disarankan untuk PCEA