PERBANDINGAN PENAMBAHAN PETIDIN 0,1MG/KGBB DENGAN
0,2MG/KGBB KE DALAM BUPIVACAIN HIPERBARIK 20 MG
UNTUK MENCEGAH MENGGIGIL PADA ANESTESI INTRATEKAL
TESIS
RAHMAD DHANY
PROGRAM MAGISTER KLINIK – SPESIALIS ANESTESIOLOGI DAN
TERAPI INTENSIF FAKULTAS KEDOKTERAN UNIVERSITAS
SUMATERA UTARA
MEDAN
PERBANDINGAN PENAMBAHAN PETIDIN 0,1MG/KGBB DENGAN
0,2MG/KGBB KE DALAM BUPIVACAIN HIPERBARIK 20 MG
UNTUK MENCEGAH MENGGIGIL PADA ANESTESI INTRATEKAL
TESIS
Untuk memperoleh gelar Magister Kedokteran Klinik di Bidang Anestesiologi dan
Terapi Intensif / M. Ked pada Fakultas Kedokteran Universitas Sumatera Utara
RAHMAD DHANY
PROGRAM MAGISTER KLINIK – SPESIALIS ANESTESIOLOGI DAN
TERAPI INTENSIF FAKULTAS KEDOKTERAN UNIVERSITAS
SUMATERA UTARA
MEDAN
JUDUL :PERBANDINGAN
PENAMBAHAN
PETIDIN
0,1
MG/KGBB DENGAN 0,2MG/KGBB KE DALAM BUPIVACAIN
HIPERBARIK 20 MG UNTUK MENCEGAH MENGGIGIL PADA
ANESTESI INTRATEKAL
Nama Mahasiswa
: Rahmad Dhany
Program Magister
: Magister kedokteran Klinik
Konsentrasi
: Anestesiologi dan Terapi Intensif
Menyetujui,
Pembimbing
I
Pembimbing
II
dr. Akhyar H Nasution, SpAn.KAKV dr. Asmin Lubis, DAF.SpAn.KAP.KMN NIP.19600701 198702 1 002 NIP. 19530121 197902 1 001
Ketua Program Magister Ketua TKP-PPDS
Telah diuji pada
Tanggal : 19 februari 2011
PANITIA PENGUJI TESIS
1. Prof. dr. Achsanuddin Hanafie, SpAn.KIC
NIP.
19520826 198102 1 0012. dr. Hasanul Arifin, SpAn.KAP.KIC
NIP.
19510423 197902 1 0033. Dr. dr. Nazaruddin Umar, SpAn.KNA
NIP.
19510712 198103 1 002
KATA PENGANTAR
Assalamu’Alaikum Warahmatullahi Wabarakatuh.
Segala puji dan syukur hanya kepada Allah SWT karena atas ridho, rahmat dan
karunia– Nya kepada saya sehingga dapat mengikuti Program Pendidikan Dokter Spesialis
Ilmu Anestesiologi dan Reanimasi Fakultas Kedokteran Universitas Sumatera Utara serta
menyusun dan menyelesaikan penelitian ini sebagai salah satu syarat dalam penyelesaian
pendidikan keahlian dibidang Anestesiologi dan Reanimasi . Shalawat dan salam saya
sampaikan kepada Nabi Muhammad SAW beserta keluarga dan sahabat‐nya
Radhiallahu’anhum ajma’in yang telah membawa perubahan dari zaman kejahiliyahan ke
zaman berilmu pengetahuan seperti saat ini.
Pada kesempatan ini saya ingin menyampaikan rasa terima kasih dan penghargaan
yang sebesar‐besarnya kepada:
Bapak Rektor Universitas Sumatera Utara, Bapak Dekan Fakultas Kedokteran
Universitas Sumatera Utara yang telah memberikan kesempatan untuk mengikuti Program
Pendidkan Dokter Spesialis I Anestesiologi dan Reanimasi di Universitas ini. Bapak Direktur
RSUP H Adam Malik Medan, Direktur RS Pirngadi Medan dan Direktur RS Haji Mina Medan,
Direktur RSUD FL.Tobing Sibolga, Direktur Rumkit Tk II Putri Hijau Medan yang telah
memberikan kesempatan dan fasilitas untuk belajar dan bekerja di lingkungan rumah sakit
tersebut.
Dengan penuh rasa hormat dan terima kasih yang sebesar‐besarnya kepada Prof. dr.
Achsanuddin Hanafie, SpAn KIC sebagai ketua Departemen Anestesiologi dan Reanimasi FK
USU/RSUP H Adam Malik Medan. Terima kasih yang sebesar‐besarnya juga saya sampaikan
kepada dr. Hasanul Arifin, SpAn. KAP. KIC sebagai Ketua Program Studi Anestesiologi dan
Reanimasi.. Dr. dr. Nazaruddin Umar, SpAn. KNA sebagai Sekretaris Departemen
Anestesiologi dan Reanimasi, dr. Akhyar Hamonangan Nasution, SpAn. KAKV sebagai
Sekretaris Program Studi.
Terima kasih saya sampaikan kepada dr. Akhyar Hamonangan Nasution, SpAn. KAKV
sebagai pembimbing I penelitian ini, dr. Asmin Lubis, DAF. SpAn. KMN. KAP sebagai
statistik yang banyak membantu dalam penelitian ini khususnya dalam hal metodologi
penelitian dan analisa statistik.
Rasa hormat dan terima kasih kepada semua guru‐guru kami, dr. A. Sani P. Nasution,
SpAn.KIC, dr. Chairul M. Mursin, SpAn, Prof. dr. Achsanuddin Hanafie, SpAn KIC, dr. Hasanul
Arifin, SpAn. KAP. KIC, Dr. dr. Nazaruddin Umar, SpAn. KNA, dr. Asmin Lubis, DAF. SpAn,
KAP. KMN, dr. Akhyar H. Nasution, SpAn. KAKV, dr. Yutu Solihat, SpAn. KAKV, dr. Nadi Zaini,
SpAn, Dr. Soejat Harto, SpAn.KAP, dr. Muhammad A R, SpAn, dr. Syamsul Bahri, SpAn, dr.
Walman Sitohang, SpAn, dr. Tumbur, SpAn, dr. Veronica HY, SpAn KIC, dr Tjahaya Indra
Utama,SpAn, dr. Nugroho K.S, SpAn, dr. Dadik Wahyu Wijaya, SpAn, dr. M. Ihsan, SpAn, dr.
Guido M. Solihin, SpAn.
Terima kasih kepada seluruh teman‐teman residen Anestesiologi dan Reanimasi
FKUSU terutama kepada dr .Jalaluddin A.Chalil, dr. Ahmad Rusdy Nasution, dr. Muhammad
Arsad, dr. cut meliza Zainumi, dr. Dewi Yusmeliasari dan dr. Rika Dhanu atas kerja sama dan
bantuan serta dorongannya selama ini. Terima kasih kepada teman‐teman residen Ilmu
Bedah, Ilmu Kebidanan dan Kandungan, THT, Penyakit Mata dan bidang ilmu kedokteran
lainnya yang banyak berhubungan dengan bidang Anestesiologi dan Reanimasi. Terima kasih
kepada rekan‐rekan kerja perawat dan penata Anestesiologi, perawat ICU dan perawat
lainnya yang banyak berhubungan dengan kami. Terima kasih juga kepada seluruh pasien
dan keluarganya sebagai “guru” kedua kami dalam menempuh pendidikan spesialis ini.
Terima kasih yang tak terhingga kepada kedua orang tua saya, Bapakku Sutrisno dan
Mamakku Hadijah, terhadap kasih sayangnya tidak berkesudahan, pengorbanannya tidak
terkira, jerih payahnya tidak terbalaskan. Terima kasih kepada istriku tercinta, dr.Rona
Hanani simamora atas pengorbanannya, kesabarannya dan kesetiaannya. Kepada anak‐
anakku Iftah amnah Aliifah, Akmal Fikri Al Khalifi dan Dzakwan Shidqi Al Ghifari yang
menginspirasi dan memberi dorongan untuk mewujudkan asa yang lebih baik . Demikian
juga kepada adinda Sri Wardhany,SP dan adinda Tri Afrianty, SSi yang telah banyak
memberikan bantuan moril maupun materil selama saya mengikuti program pendidikan ini.
Akhirnya hanya kepada Allah SWT, Tuhan Yang Maha Kuasa, kita berserah diri dan
memohon rahmat dan pengampunan. Mudah‐mudahan ilmu yang didapat, bermanfaat
sebanyak‐banyaknya untuk masyarakat, agama,bangsa dan negara.
Medan, Februari 2011
Rahmad Dhany
DAFTAR ISI
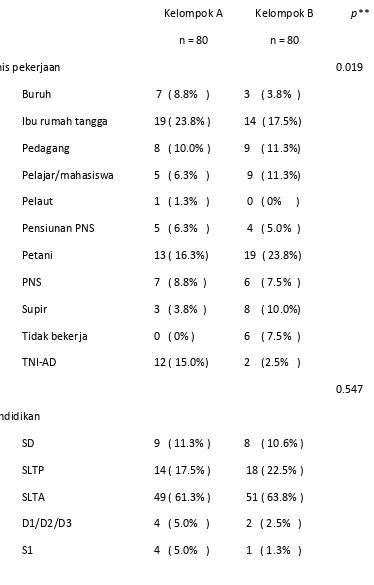
4.1. Karakteristik sampel penelitian pada kedua kelompok
...30
4.2. Jenis pekerjaan.pendidikan dan suku pada kedua kelompok penelitian
...32
6.2 SARAN ...58
DAFTAR GAMBAR
Halaman
Gambar 2.1 Alur Kontrol Termoregulasi 7
Gambar 2.2 Hubungan hipotermia dan hipotalamus 9
Gambar 2.3 Mekanisme Kontrol Termoregulasi 10
Gambar 2.4 Hubungan anestesi dengan penurunan core temperatur 10
Gambar 2.5 Ambang Termoregulator pada Manusia Normal 11
Gambar 2.6
Gambar 2.7
Ambang termoregulator pada Manusia yang teranestesi
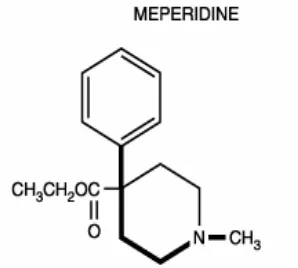
Struktur kimiawi dari Petidin
11
17
DAFTAR TABEL
Tabel 4.1.1 Karakteristik sampel penelitian pada kedua kelompok penelitian 30
Tabel 4.2.1 Jenis pekerjaan, pendidikan dan suku pada kedua kelompok penelitian 32
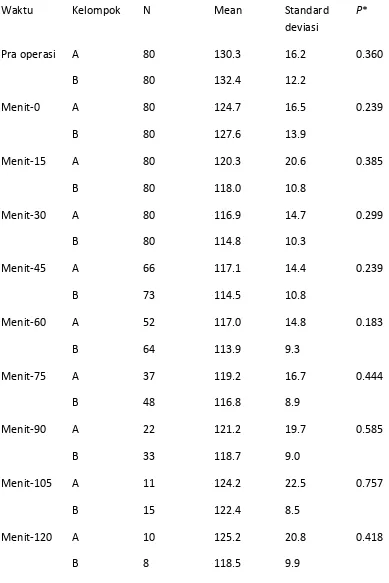
Tabel 4.3.1 Tinggi blok pada kedua kelompok penelitian 33
Tabel 4.4.1 Lamanya tindakan operasi pada kedua kelompok penelitian 34
Tabel 4.5.1 Jenis opeasi pada kedua kelompok penelitian 34
Tabel 4.6.1 Perubahan tekanan darah sistolik pada kedua kelompok penelitian 35
Tabel 4.7.1 Perubahan tekanan darah diastolic pada kedua kelompok penelitian 36
Tabel 4.8.1 Perubahan laju nadi pada kedua kelompok penelitian 37
Tabel 4.9.1 Perubahan laju nafas pada kedua kelompok penelitian 38
Tabel 4.10.1 Perubahan saturasi oksigen perifer pada kedua kelompok penelitian 39
Tabel 4.11.1 Perubahan temperatur ruangan pada kedua kelompok penelitian 40
Tabel 4.12.1 Perubahan temperatur core pada kedua kelompok penelitian 41
Tabel 4.13.1 Kejadian menggigil pada kedua kelompok penelitian 42
Tabel 4.14.1 Kejadian mual muntah pada kedua kelompok penelitian 43
ABSTRAK
Latar belakang dan tujuan : Kejadian menggigil selama anestesi spinal sekitar 40‐60%. Menggigil mempunyai efek fisiologi yang merugikan seperti vasokonsstriksi perifer,
meningkatnya kebutuhan oksigen 2‐3 kali, meningkatnya produksi karbon dioksida,
menurunnya saturasi oksigen arteri, metabolism obat yang menurun dan iskemik otot
jantung. Ada beberapa cara untuk mengatasi dan mencegah menggigil perioperatif yaitu
dengan intervensi mekanik seperti alat pemanas cairan infus dan dengan obat‐obatan opioid
seperti petidin. Pada penelitian ini dibandingkan penambahan petidin 0.1 mg/kgBB dengan
petidin 0.2 mg/kgBB ke dalam bupivacain hiperbarik 20 mg untuk mencegah terjadinya
menggigil pada anestesi spinal.
Metode : Setelah mendapat persetujuan dari Komite Etik, dengan studi acak, tersamar ganda, dikumpulkan 160 orang sampel penelitian, umur 18‐62 tahun, status fisik ASA 1‐2
yang menjalani pembedahan dengan anestesi spinal. Terhadap 80 pasien pada kelompok A
diberikan penambahan petidin 0.1 mg/kgBB pada bupivacain hiperbarik 20 mg dan 80
pasien kelompok B diberikan penambahan petidin 0.2 mg/kgBB pada bupivacain hiperbarik
20 mg. Parameter yang dicatat pra operasi dan setiap 15 menit selama operasi berlangsung
meliputi menggigil, mual muntah dan karakteristik perubahan tekanan darah sistol, diastole,
laju nadi, laju nafas dan saturasi oksigen. Data hasil penelitian di uji dengan uji t‐
independent dan uji chi square.
Hasil : Kejadian menggigil terdapat perbedaan yang bermakna pada kelompok pethidin A(0.1mg/kgBB) dan kelompok pethidin B(0.2mg/kgBB) menit 0, menit 15, menit 30, menit
45, menit 60 dan menit 75 dengan nilai P<0.05. Kejadian mual muntah tidak terdapat
perbedaan yang bermakna pada kelompok A(pethidin 0.1mg/kgBB) timbul mual
muntah 2 orang, sedangkan kelompok B(pethidin 0.2mg/kgBB) timbul mual muntah 7
orang dengan nilai P>0.05.
Kesimpulan
: Penggunaan petidin intratekal dengan dosis 0.2mg/kgBB lebih baik
untuk mencegah terjadinya menggigil akibat anestesi spinal dibandingkan dosis
0.1mg/kgBB. Akan tetapi penggunaan petidin intratekal akan menimbulkan efek mual
muntah yang kejadiannya sama antara kedua kelompok penelitian.
ABSTRACT
Background and purpose: Shivering during spinal anesthesia occurred approximately 40‐ 60%. Shivering have adverse physiological effects such as peripheral vasoconstriction,
increased oxygen demand 2‐3 times, increased carbon dioxide production, decreased
arterial oxygen saturation, decreased drug metabolism and myocardial ischemia. There are
several ways to overcome and prevent perioperative shivering by mechanical interventions
such as intravenous heating fluids equipment and opioid drugs like pethidin. This study
compared the addition of pethidin 0.1 mg .kg‐1 with pethidin 0.2 mg.kg‐1 to 20 mg hyperbaric bupivacain to prevent the occurrence of shivering in spinal anesthesia.
Methods: After obtaining approval from the Ethics Committee, using a randomized double‐ blind trial, 160 samples were collected, aged 18‐62 years, with ASA physical status 1‐2 who
underwent surgery with spinal anesthesia. 80 patients in group A received pethidin 0.1 mg
.kg‐1 to 20 mg hyperbaric bupivacain while 80 patients in group B received pethidin 0.2 mg. kg‐1 to 20 mg hyperbaric bupivacain. The patient’s parameters were recorded pre‐surgery and every 15 minutes during surgery including shivering, nausea and vomiting and
haemodynamic changes. Data were tested by independent t test and chi‐square test.
Results : Incidence of shivering there is different in group A (pethidin 0.1mg.kgB‐1) and group B (pethidin 0.2mg.kgBB‐1) was measured at minute 0, minute 15, minute 30, minute 45, minute 60 and minute 75 with P value<0.05. Incidence of nausea and vomiting there is no
different in group A (pethidin 0.1mg.kgBB‐1) found in 2 people, while group B (pethidin 0.2mg/kgBB) found in 7 people with P value> 0.05.
Conclusion : The use of intrathecal pethidin with dose 0.2mg/kgBB was better to prevent the occurrence of shivering due to spinal anesthesia compared 0.1mg/kgBB. However, the use of
intrathecal pethidin will cause similar incidence of nausea and vomiting between the two
study groups.
Keyword : spinal anesthesia, pethidin, shivering, side effects
ABSTRAK
Latar belakang dan tujuan : Kejadian menggigil selama anestesi spinal sekitar 40‐60%. Menggigil mempunyai efek fisiologi yang merugikan seperti vasokonsstriksi perifer,
meningkatnya kebutuhan oksigen 2‐3 kali, meningkatnya produksi karbon dioksida,
menurunnya saturasi oksigen arteri, metabolism obat yang menurun dan iskemik otot
jantung. Ada beberapa cara untuk mengatasi dan mencegah menggigil perioperatif yaitu
dengan intervensi mekanik seperti alat pemanas cairan infus dan dengan obat‐obatan opioid
seperti petidin. Pada penelitian ini dibandingkan penambahan petidin 0.1 mg/kgBB dengan
petidin 0.2 mg/kgBB ke dalam bupivacain hiperbarik 20 mg untuk mencegah terjadinya
menggigil pada anestesi spinal.
Metode : Setelah mendapat persetujuan dari Komite Etik, dengan studi acak, tersamar ganda, dikumpulkan 160 orang sampel penelitian, umur 18‐62 tahun, status fisik ASA 1‐2
yang menjalani pembedahan dengan anestesi spinal. Terhadap 80 pasien pada kelompok A
diberikan penambahan petidin 0.1 mg/kgBB pada bupivacain hiperbarik 20 mg dan 80
pasien kelompok B diberikan penambahan petidin 0.2 mg/kgBB pada bupivacain hiperbarik
20 mg. Parameter yang dicatat pra operasi dan setiap 15 menit selama operasi berlangsung
meliputi menggigil, mual muntah dan karakteristik perubahan tekanan darah sistol, diastole,
laju nadi, laju nafas dan saturasi oksigen. Data hasil penelitian di uji dengan uji t‐
independent dan uji chi square.
Hasil : Kejadian menggigil terdapat perbedaan yang bermakna pada kelompok pethidin A(0.1mg/kgBB) dan kelompok pethidin B(0.2mg/kgBB) menit 0, menit 15, menit 30, menit
45, menit 60 dan menit 75 dengan nilai P<0.05. Kejadian mual muntah tidak terdapat
perbedaan yang bermakna pada kelompok A(pethidin 0.1mg/kgBB) timbul mual
muntah 2 orang, sedangkan kelompok B(pethidin 0.2mg/kgBB) timbul mual muntah 7
orang dengan nilai P>0.05.
Kesimpulan
: Penggunaan petidin intratekal dengan dosis 0.2mg/kgBB lebih baik
untuk mencegah terjadinya menggigil akibat anestesi spinal dibandingkan dosis
0.1mg/kgBB. Akan tetapi penggunaan petidin intratekal akan menimbulkan efek mual
muntah yang kejadiannya sama antara kedua kelompok penelitian.
ABSTRACT
Background and purpose: Shivering during spinal anesthesia occurred approximately 40‐ 60%. Shivering have adverse physiological effects such as peripheral vasoconstriction,
increased oxygen demand 2‐3 times, increased carbon dioxide production, decreased
arterial oxygen saturation, decreased drug metabolism and myocardial ischemia. There are
several ways to overcome and prevent perioperative shivering by mechanical interventions
such as intravenous heating fluids equipment and opioid drugs like pethidin. This study
compared the addition of pethidin 0.1 mg .kg‐1 with pethidin 0.2 mg.kg‐1 to 20 mg hyperbaric bupivacain to prevent the occurrence of shivering in spinal anesthesia.
Methods: After obtaining approval from the Ethics Committee, using a randomized double‐ blind trial, 160 samples were collected, aged 18‐62 years, with ASA physical status 1‐2 who
underwent surgery with spinal anesthesia. 80 patients in group A received pethidin 0.1 mg
.kg‐1 to 20 mg hyperbaric bupivacain while 80 patients in group B received pethidin 0.2 mg. kg‐1 to 20 mg hyperbaric bupivacain. The patient’s parameters were recorded pre‐surgery and every 15 minutes during surgery including shivering, nausea and vomiting and
haemodynamic changes. Data were tested by independent t test and chi‐square test.
Results : Incidence of shivering there is different in group A (pethidin 0.1mg.kgB‐1) and group B (pethidin 0.2mg.kgBB‐1) was measured at minute 0, minute 15, minute 30, minute 45, minute 60 and minute 75 with P value<0.05. Incidence of nausea and vomiting there is no
different in group A (pethidin 0.1mg.kgBB‐1) found in 2 people, while group B (pethidin 0.2mg/kgBB) found in 7 people with P value> 0.05.
Conclusion : The use of intrathecal pethidin with dose 0.2mg/kgBB was better to prevent the occurrence of shivering due to spinal anesthesia compared 0.1mg/kgBB. However, the use of
intrathecal pethidin will cause similar incidence of nausea and vomiting between the two
study groups.
Keyword : spinal anesthesia, pethidin, shivering, side effects
BAB 1
PENDAHULUAN
1.1. LATAR BELAKANG
Menggigil adalah suatu keadaan yang tidak nyaman dan merupakan salah satu
komplikasi yang sering terjadi setelah pemberian anestesi regional pada pasien yang
menjalani operasi elektif dan darurat.1,3,5,7 Terjadinya menggigil bisa sesaat setelah tindakan
anestesi, dipertengahan jalannya operasi maupun di ruang pemulihan. Penyebab terjadinya
menggigil sampai saat ini belum diketahui secara pasti, tetapi kemungkinan terjadinya
menggigil paska anestesi oleh karena obat‐obat anestesi dapat menginhibisi pusat
termoregulasi sehingga terjadi perubahan mekanisme termoregulasi tubuh terhadap
penurunan suhu inti tubuh berupa menggigil.
Angka kejadian menggigil perioperatif meningkat pada umur yang ekstrim,
tereksposenya tubuh terhadap ruang operasi yang dingin, memberikan cairan infus atau
transfusi darah dengan suhu ruang operasi yang dingin atau tidak dihangatkan saat sebelum,
selama, dan setelah tindakan anestesia dan operasi yang durasinya panjang.1,2,6,8,9 Kejadian
timbulnya menggigil selama anestesi regional sekitar 40 – 60 % pada kasus ‐ kasus yang telah
di laporkan.2,4,5
Menggigil mempunyai banyak efek fisiologi yang merugikan, seperti vasokonstriksi
perifer dan kebutuhan oksigen yang meningkat 2‐3 kali, meningkatnya produksi karbon
dioksida, menurunnya saturasi oksigen arteri, metabolisme obat yang menurun,
terganggunya pembentukan faktor‐faktor pembekuan, menurunnya respon imun, gangguan
penyembuhan luka, meningkatnya pemecahan protein dan iskemik otot jantung.1,2,3,5,6,7,9
Efek fisiologi yang merugikan ini dapat mengakibatkan morbiditas terhadap jantung
diantaranya meningkatkan resiko angina dan meluasnya iskemik otot jantung, luka operasi
menjadi lebih mudah infeksi, meningkatnya perdarahan sehingga kebutuhan tranfusi darah
juga dapat meningkat dan dapat memperpanjang lama tinggal pasien di ruang ICU paska
pembedahan.6,7 Pada saat menggigil, terjadi peningkatan rangsangan simpatis tubuh yang
meningkatkan konsentrasi katekolamin dalam sirkulasi plasma sehingga terjadilah
Keadaan ini sangat merugikan bagi pasien, oleh karena itu menggigil.harus dicegah
terutama pada pasien dengan gangguan fungsi kardiovaskular dan pulmonal, aritmia
jantung, gagal jantung, infark miokard, hipertensi, geriatri dan bayi.
Pada anestesi spinal terjadi blok system syaraf simpatis sehingga terjadi vasodilatasi
yang mengakibatkan perpindahan panas dari kompartemen sentral ke perifer, hal ini yang
menyebabkan hipotermia.1,5,6 Diduga ada tiga penyebab terjadinya hipotermia pada anestesi
spinal yaitu redistribusi panas inti dari kompartemen sentral ke perifer6,7, hilangnya
termoregulasi vasokonstriksi dibawah blok serta berubahnya nilai ambang vasokonstriksi
dan nilai ambang menggigil.1,5 Bila sudah terjadi hipotermia untuk meningkatkan temperatur
inti tubuh akan melakukan kompensasi berupa menggigil.
Usaha untuk mengatasi dan mencegah menggigil perioperatif ada beberapa cara
diantaranya dengan berbagai intervensi mekanik ( alat pemanas cairan infus, suhu
lingkungan yang ditingkatkan, lampu penghangat dan selimut pemanas )1,2,7,8 dan obat‐
obatan baik opioid maupun non opioid yang telah diuji untuk mencegah dan mengurangi
perioperatif hipotermia dan menggigil pada pasien yang menjalani operasi,2,4,8 tetapi tidak
semua rumah sakit mampu membeli peralatan mekanik, oleh karena itu penatalaksanaan
mengigil banyak dilakukan hanya dengan obat‐obatan, dan ternyata merupakan alternatif
terapi yang cukup efektif.1 Untuk penggunaan obat golongan opioid khususnya petidin, telah
banyak diteliti dan memang efektif untuk menangani maupun mencegah terjadinya
menggigil.15
Dari beberapa penelitian yang telah ada seperti yang dilakukan oleh Roy J.D
dkk,dilakukan penelitian pada wanita yang akan menjalani operasi sectio dengan anestesi
spinal dimana pada bupivacain 0,75% 10,5mg dan morfin 0,15mg ditambah pethidin
0,2mg/kgBB pada kelompok penelitian dibandingkan dengan normal saline pada grup
kontrol dengan hasil pada kelompok penelitian dijumpai 9 dari 20 sampel dijumpai
menggigil sedangkan pada grup kontrol dijumpai 17 dari 20 sampel dengan P<0,02.12
Davoudi. M dkk melakukan penelitian pada pasien yang akan menjalani operasi TUR‐P
dengan anestesi spinal yang menggunakan lidocain 5% hiperbarik ditambah meperidin 15
mg pada kelompok penelitian dan normal saline pada grup kontrol dimana pada kelompok
penelitian tidak dijumpai menggigil dan pada grup kontrol dijumpai menggigil 27,5% dengan
P<0,001. Akan tetapi pada penelitian yang dilakukan oleh Davoudi dkk. timbul efek samping
dari meperidin seperti mual(5%) dan muntah (5%). Hal ini menjadi dasar peneliti untuk
melakukan penelitian dengan membandingkan pethidin intratekal 0,1mg/kgBB apakah sama
intrathecal 0,2mg/kgBB dengan efek samping yang lebih minimal.13 Chen J.C dkk melakukan
penelitian pada 60 orang pasien yang akan menjalani operasi dengan anestesi spinal yang
menggunakan anestesi lokal tetracain 12‐16mg ditambah petidin 0,2mg/kgBB pada grup
experience dan normal saline pada grup control didapati hasil pada grup experience timbul
menggigil sebesar 16,7% dan pada grup kontrol 56,7% dengan P<0,005.14 J.Y Hong dan I.H
Lee meneliti pada pasien yang akan menjalani operasi section dengan anesthesi kombinasi
spinal dan epidural,diberikan bupivacain 0,5% hiperbarik 8‐10mg tunggal pada kelompok
I,kelompok II ditambah morfin 0,1mg, kelompok III ditambah morfin 0,2mg dan kelompok IV
ditambah pethidin 10mg. Dari hasil penelitian dijumpai pada kelompok I timbul menggigil
23.3% (7/30),kelompok II 17% (5/29) ,kelompok III 13.3% (4/30) dan kelompok IV 3.3%
(1/30) (p < 0.05).15
1.2. RUMUSAN MASALAH
Dari latar belakang masalah di atas memberikan dasar bagi peneliti untuk merumuskan
pertanyaan penelitian sebagai berikut :
Apakah pemberian pethidin intrathecal 0,1mg/kgBB akan memberikan efek yang sama
dengan pethidin intrathecal 0,2mg/kgBB dalam mencegah terjadinya menggigil pada
anestesi intrathecal?
1.3. HIPOTESA
Tidak ada perbedaan pada pemberian pethidin 0,1mg/kgBB dengan 0,2mg/kgBB secara
intrathecal dalam mencegah menggigil.
1.4. TUJUAN
1.4.1 Tujuan umum: untuk mendapatkan dosis pethidin intrathecal yang tepat dalam
mencegah menggigil.
1.4.2 Tujuan khusus :
1. Untuk mengetahui efek pethidin 0,1mg/kgBB dan 0,2mg/kgBB intrathecal yang
digunakan dalam mencegah menggigil pada anestesi intrathecal.
2. Untuk mengetahui efek mual muntah yang timbul setelah pemberian pethidin
pada dosis 0,1 mg/kgbb dan 0,2 mg/kgbb secara intrathecal.
1.5. MANFAAT
1. Mendapatkan dosis pethidin intrathecal yang efektif untuk mencegah mengigil
dengan efek samping yang minimal.
2. Sebagai bahan acuan penelitian lanjutan dengan menggunakan dosis pethidin
yang berbeda.
3. Sebagai bahan acuan penelitian lanjutan dengan menggunakan pethidin
dibandingkan obat lain yang dapat digunakan mencegah menggigil
BAB 2
TINJAUAN PUSTAKA
Menggigil paska anestesi regional sekitar 40-60% . Ciri khas menggigil
berupa tremor ritmik dan merupakan respon termoregulator yang normal terhadap
hipotermia selama anestesi regional dan pembedahan. Gerakan mirip menggigil yang
berasal dari non termoregulator dan bersifat involunter juga bisa muncul pada periode
pasca pembedahan. Menggigil non termoregulator dapat berhubungan dengan
pengendalian nyeri yang tidak adekuat pada saat pulih sadar atau berhubungan dengan
etiologi lain. Kontraksi otot tonik pada waktu pulih sadar dari agen halogen dapat
terlihat seperti mengigil demikian juga gerakan klonik spontan yang menyerupai
menggigil juga dapat terlihat.
6
2.1. FISIOLOGI
Temperatur inti manusia normal dipertahankan antara 36,5‐37,5 0C pada suhu
lingkungan dan dipengaruhi respon fisiologis tubuh. Pada keadaan homeotermik, sistem
termoregulasi diatur untuk mempertahankan temperatur tubuh internal dalam batas
fisiologis dan metabolisme normal. Tindakan anestesi dapat menghilangkan mekanisme
adaptasi dan berpotensi mengganggu mekanisme fisiologis fungsi termoregulasi.8
Kombinasi antara gangguan termoregulasi yang disebabkan oleh tindakan anestesi
dan eksposur suhu lingkungan yang rendah, akan mengakibatkan terjadinya hipotermia pada
pasien yang mengalami pembedahan. Menggigil merupakan salah satu konsekuensi
terjadinya hipotermia perioperatif yang dapat berpotensi untuk terjadi sejumlah sekuele,
yaitu peningkatan konsumsi oksigen dan potensi produksi karbon dioksida, pelepasan
katekolamin, peningkatan cardiac output, takikardia, hipertensi, dan peningkatan tekanan
intraokuler. Definisi hipotermia adalah temperatur inti 10C lebih rendah di bawah standar
deviasi rata‐rata temperatur inti manusia pada keadaaan istirahat dengan suhu lingkungan
yang normal (28‐350C). Kerugian paska operasi yang disebabkan oleh gangguan fungsi
termoregulasi adalah infeksi pada luka operasi, perdarahan, dan gangguan fungsi jantung
yang juga berhubungan dengan terjadinya hipotermia perioperatif.8
Fungsi termoregulasi diatur oleh sistem kontrol fisiologis yang terdiri dari
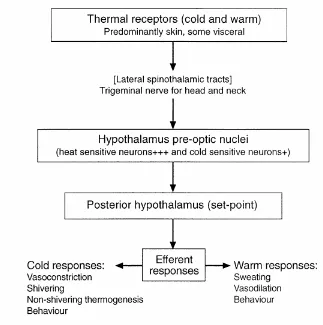
eferen. Input temal aferen datang dari reseptor panas dan dingin baik itu di sentral atau di
perifer. Hipotalamus juga mengatur tonus otot pembuluh darah kutaneus, menggigil, dan
termogenesis tanpa menggigil yang terjadi bila ada peningkatan produksi panas.8
Secara historis, traktus spinotalamikus lateralis diketahui sebagai satu‐satunya jalur
termoaferen menuju pusat termoregulasi di hipotalamus. Seluruh jalur serabut saraf
asendens ini terpusat pada formatio retikularis dan neuron termosensitif berada pada
daerah di luar preoptik anterior hipotalamus, termasuk ventromedial hipotalamus midbrain,
medula oblongata, dan korda spinalis. Input multiple yang berasal dari berbagai
termosensitif, diintegrasikan pada beberapa tingkat di korda spinalis dan otak untuk
koordinasi bentuk respon pertahanan tubuh.8
Sistem termoregulasi manusia dibagi dalam tiga komponen : termosensor dan jalur
saraf aferen, integrasi input termal, dan jalur saraf efektor pada sistem saraf otonom.8
2.1.1. Termosensor dan Jalur Saraf Aferen
Banyak pengetahuan mengenai struktur sistem termoregulasi yang diperoleh dari
penelitian pada hewan. Input termal aferen dapat berasal dari sentral dan perifer. Reseptor
termal terdapat pada kulit dan membran mukosa yang sensitif terhadap sensasi termal dan
memberikan kontribusi terhadap refleks termoregulasi. Reseptor spesifik dingin
mengeluarkan impuls pada suhu 25‐300C. Impuls ini berjalan pada serabut saraf tipe A‐δ.
Reseptor panas mengeluarkan impuls pada suhu 45‐500C dan berjalan pada serabut saraf
tipe C.8
Reseptor dingin berespon terhadap perubahan sementara temperatur lingkungan
dalm waktu lama, gradual, atau cepat. Respon yang cepat terhadap perubahan temperatur
lingkungan dalam waktu lama, gradual, atau cepat. Respon yang cepat terhadap perubahan
temperatur lingkungan biasanya diikuti respon temperatur kulit. Hal ini dibuktikan pada
penelitian terhadap sistem termoregulasi manusia secara kimia. Pada penelitian tersebut,
disebutkan bahwa produksi panas tubuh selalu diukur melalui kebutuhan oksigen tubuh.
Termoregulasi terhadap dingin dipengaruhi oleh reseptor dingin pada kulit dan dihambat
oleh pusat reseptor panas. Reseptor dingin kulit merupakan sistem pertahanan tubuh
terhadap temperatur dingin dan input aferen yang berasal dari reseptor dingin
Berbeda dengan reseptor dingin perifer, lokasi reseptor dingin sentral tidak begitu
jelas secara anatomis. Produksi panas pada temperatur kulit yang hangat meningkat bila
temperatur inti tubuh menurun kurang dari 360C. Pusat termoreseptor dingin kurang begitu
penting bila dibandingkan input sensoris dingin perifer, akan tetapi suatu penelitian
terhadap transeksi korda spinalis, menyimpulkan bahwa proses di pusat termoregulasi akan
aktif bila temperatur inti tubuh di bawah titik ambang batas set‐point dan kurang sensitif
terhadap termoreseptor perifer.8
Gambar 2.1. Alur Kontrol Termoregulasi6
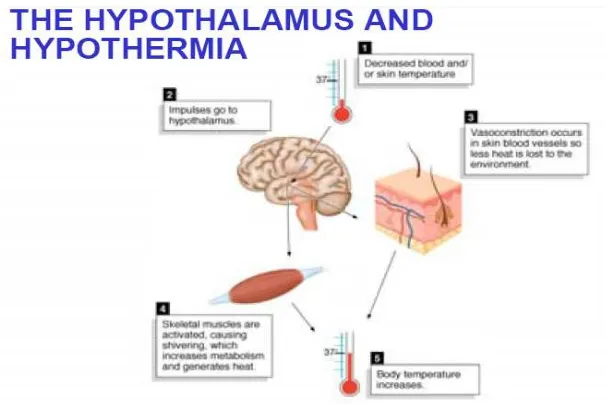
2.1.2. Hipotalamus Pusat Integrasi
Mekanisme informasi termal aferen akan diolah oleh pusat regulasi temperatur yang
berada di hipotalamus. Hipotalamus anterior menerima informasi termal aferen secara
integral dan hipotalamus posterior mengontrol jalur desendens ke efektor. Area preoptik
hipotalamus berisi saraf sensitif dan insensitif terhadap temperatur temperatur. Beberapa
peningkatan produksi panas lokal yang diaktivasi oleh mekanisme pelepasan panas tubuh.
Saraf yang sensitif terhadap panas meningkatkan respon peningkatan produksi panas lokal
yang diaktivasi oleh mekanisme pelepasan panas tubuh. Saraf yang sensitif terhadap dingin
sebaliknya, meningkatkan respon terhadap dingin tubuh pada area preoptik hipotalamus.
Saraf yang sensitif tehadap stimulasi termal lokal dikontrol oleh hipotalamus posterior,
formatio retikularis, dan medula spinalis.8
Hipotalamus posterior menerima rangsang aferen dingin yang berasal dari perifer
dengan stimulasi panas yang bersumber dari area preoptik hipotalamus dan mengaktifkan
respon efektor. Deteksi dingin dibedakan dengan panas berdasarkan impuls aferen yang
berasal dari reseptor dingin. Bila temperatur inti tubuh turun 0,50C dibawah nilai normal,
neuron preoptik akan menjadi tidak aktif. Kulit mengandung reseptor dingin dan panas,
dimana reseptor dingin 10 kali lebih banyak bila dibandingkan dengan reseptor panas.8
Suatu penelitian terhadap manusia menyimpulkan bahwa termoregulasi otonom
bekerja melalui empat mekanisme saraf yaitu : deteksi panas sentral, deteksi dingin perifer,
pusat inhibisi panas sebagai respon metabolik terhadap dingin, dan inhibisi termoregulasi
keringat terhadap kulit yang dingin.8
Temperatur set‐point didefinisikan sebagai batas ambang temperatur sekitar 36,7‐
37,10C. Set‐point ini dapat disebut juga thermoneutral zone atau interthreshold range dan
pada manusia sangat unik. Pada manusia set‐point ini bervariasi, selama tidur suhu tubuh
sekitar 36,20C sampai menjelang pagi, meningkat lebih dari 10C menjelang malam. Wanita
memiliki nilai set‐point yang lebih tinggi 10C selama siklus menstruasi pada fase luteal. Pada
tumor intrakranial seperti space‐occupying lesion dan keadaan dehidrasi dapat
menyebabkan peningkatan temperatur set‐point dengan mekanisme yang belum jelas.8
Gambar 2.2. Hubungan hipotermia dan hipotalamus.6
2.1.3. Respon Efektor
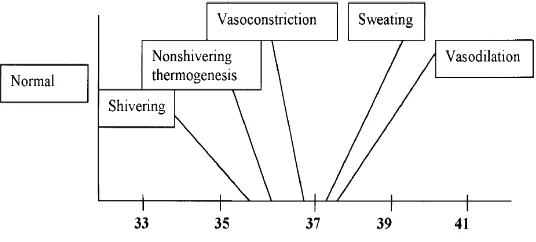
Respon termoregulasi ditandai dengan : pertama, perubahan tingkah laku yang
secara kuantitatif mekanisme ini lebih efektif, kedua, respon vasomotor yang ditandai
dengan vasokonstriksi pembuluh darah dan piloereksi sebagai respon terhadap dingin, dan
vasodilatasi dan berkeringat sebagai respon terhadap panas, ketiga, menggigil dan
peningkatan rata‐rata metabolisme.8
Pada keadaan sadar, perubahan tingkah laku lebih jelas terlihat bila dibandingkan
dengan mekanisme otonom regulasi temperatur tubuh. Bila hipotalamic termostat
mengindikasikan adanya temperatur tubuh terlalu dingin, impuls dapat sampai ke korteks
serebri tanpa melalui hipotalamus untuk menghasilkan sensasi rasa dingin. Keadaan ini
menimbulkan perubahan tingkah laku seperti peningkatan aktivitas motorik, berusaha
mencari penghangat atau memakai penghangat tambahan . Kontrol respon tingkah laku
terhadap dingin didasari oleh besarnya signal panas yang diterima kulit.8
Dapat diambil kesimpulan bahwa pengaturan suhu tubuh bertujuan untuk
mempertahankan suhu tubuh inti pada batas normal dengan mekanisme seperti gambar
Gambar 2.3. Mekanisme kontrol termoregulasi.6
2.2. PATOFISIOLOGI
Fungsi termoregulasi mengalami perubahan selama dilakukan tindakan anestesi dan
mekanisme kontrol terhadap temperatur setelah dilakukan tindakan anestesi baik umum
maupun regional akan hilang. Seorang anestesiologist harus mengetahui management
kontrol termoregulasi pasien. Tindakan anestesi menyebabkan gangguan fungsi
termoregulator yang ditandai dengan peningkatan ambang respon terhadap panas dan
penurunan ambang respon terhadap dingin.6
Hampir semua obat‐obat anestesi mengganggu respon termoregulasi. Temperatur
inti pada anestesi umum akan mengalami penurunan antara 1,0‐1,50C selama satu jam
pertama anestesi yang diukur pada membran timpani. Sedangkan pada anestesi spinal dan
epidural menurunkan ambang vasokonstriksi dan menggigil pada tingkatan yang berbeda,
akan tetapi ukurannya kurang dari 0,60C dibandingkan anestesi umum dimana pengukuran
dilakukan di atas ketinggian blok.6
Gambar 2.4. Hubungan anestesi dengan penurunan core temperatur.6
Pemberian obat lokal anestesi untuk sentral neuraxis tidak langsung berinteraksi
dengan pusat kontrol yang ada di hipotalamus dan pemberian lokal anestesi intravena pada
dosis ekuivalen plasma level setelah anestesi regional tidak berpengaruh terhadap
termoregulasi. Mekanisme gangguan pada termoregulasi selama anestesi regional tidak
diketahui dengan jelas, tapi diduga perubahan sistem termoregulasi ini disebabkan
pengaruh blokade regional pada jalur informasi termal aferen.6
Gambar 2.5. Ambang termoregulator pada manusia normal (tidak teranestesi).6
Gambar 2.6. Ambang termoregulator pada manusia yang teranestesi.6
Pada anestesi spinal akan menurunkan ambang menggigil sampai dan pada inti
hipotermi pada jam pertama atau setelah dilakukan anestesi spinal akan menurun sekitar 1–
2 0C, hal ini berhubungan dengan redistribusi panas tubuh dari kompartermen inti ke perifer
dimana spinal menyebabkan vasodilatasi.6
Pada anestesi spinal terjadi menggigil di atas blokade dari lokal anestesi disebabkan
karena ketidakmampuan kompensasi otot di bawah ketinggian blokade untuk terjadinya
menggigil. Sama seperti pada anestesi umum, hipotermia terjadi pada jam pertama anestesi,
atau setelah dilakukan tindakan anestesi spinal. Hal ini terjadi karena proses redistribusi
panas inti tubuh ke perifer oleh vasodilatasi yang disebabkan blokade anestesi spinal.6
Terjadinya hipotermia tidak hanya murni karena faktor blokade spinal itu sendiri tapi
juga karena faktor lain seperti cairan infus atau cairan irigasi yang dingin, temperatur
ruangan operasi dan tindakan pembedahan. Pasien akan mengalami penurunan temperatur
tubuh oleh karena terjadi redistribusi panas di bawah ketinggian blok ditambah pemberian
cairan dengan suhu yang rendah akan memberikan implikasi yang tidak baik pada pasien
yang menjalani pembedahan terutama pasien dengan usia tua karena kemampuan untuk
mempertahankan temperatur tubuh pada keadaan stress sudah menurun.6
Pemberian obat lokal anestesi yang dingin seperti es, akan meningkatkan kejadian
menggigil dibandingkan bila obat dihangatkan sebelumnya pada suhu 300C, tetapi
penghangatan ini tidak berlaku pada pasien yang tidak hamil karena tidak ada perbedaan
jika diberikan dalam keadaan dingin atau hangat. Menggigil selama anestesi regional
anestesi dapat dicegah dengan mempertahankan suhu ruangan yang optimal, pemberian
selimut dan lampu penghangat atau dengan pemberian obat yang efektifitasnya sama untuk
Terjadinya hipotermia selama regional anestesi tidak dipicu oleh sensasi terhadap
dingin. Hal ini menggambarkan suatu kenyataan bahwa persepsi dingin secara subjektif
tergantung pada input aferen suhu pada kulit dan vasodilatasi perifer yang disebabkan oleh
regional anestesi. Setelah terjadi redistribusi panas tubuh ke perifer pada induksi anestesi
umum dan regional, hipotermia selanjutnya tergantung pada keseimbangan antara
pelepasan panas pada kulit dan metabolisme panas yang akan melepas panas tubuh. Selama
anestesi spinal terdapat dua faktor yang akan mempercepat pelepasan panas dan mencegah
timbulnya perubahan temperatur inti yang terlihat setelah anestesi : pertama, dengan
menurunkan ambang vasokonstriksi yang digabungkan dengan vasodilatasi pada tungkai
bawah selama blok terjadi. Oleh karena itu kehilangan panas terus berlangsung selama
anestesi spinal meskipun mekanisme aktivitas efektor berlangsung di atas ketinggian blok.
Hal ini terlihat khususnya pada kombinasi antara anestesi umum dan epidural. Kedua,
anestesi spinal menurunkan ambang vasokonstriksi selama tindakan anestesi dan
meningkatkan rata‐rata sensasi dingin bila dibandingkan hanya dengan anestesi umum saja
karena vasokonstriksi yang secara kuantitatif terpenting pada ekstremitas bawah dihambat
oleh blokade itu sendiri.6
Menggigil merupakan mekanisme pertahanan terakhir yang timbul bila mekanisme
kompensasi yang lain tidak mampu mempertahankan suhu tubuh dalam batas normal.
Rangsangan dingin akan diterima afektor diteruskan ke hipothalamus anterior dan
memerintahkan bagian efektor untuk merespon berupa kontraksi otot tonik dan klonik
secara teratur dan bersifat involunter serta dapat menghasilkan panas sampai dengan 600%
diatas basal. Mekanisme ini akan dihambat oleh tindakan anestesia dan pemaparan pada
lingkungan yang dingin dan dapat meningkat pada saat penghentian anestesia.6
Penurunan laju metabolisme yang disebabkan oleh hipotermia dapat
memperpanjang efek anestesi sedangkan menggigil yang menyertainya akan meningkatkan
konsumsi oksigen 100% ‐ 600%2,4 , dan meningkatkan resiko angina dan aritmia pada pasien
dengan penyakit kardiovaskuler.2 Morbiditas yang mungkin terjadi dan telah dilaporkan
cukup bermakna adalah peningkatan kebutuhan metabolik (hal ini dapat membahayakan
pada pasien dengan cadangan hidup yang terbatas dan yang berada pada resiko kejadian
koroner), menimbulkan nyeri pada luka, meningkatkan produksi CO2, denyut jantung,
memicu vasokonstriksi dan dengan demikian meningkatkan resistensi vaskular, tekanan
darah, dan volume jantung sekuncup sehingga terjadi peningkatan tekanan intraokuler dan
pada pasien hipotermik. Karena alasan‐alasan itulah, mempertahankan pasien pada suhu
normal merupakan baku perawatan.6
2.3 ETIOLOGI
Etiologi menggigil masih belum jelas, tetapi, diperkirakan bahwa hipotermia selama
pembedahan dan gangguan pada pusat termoregulator merupakan faktor penyebab yang
utama. Penelitian elektromiografi menunjukkan bahwa menggigil paska tindakan anestesi berbeda dengan menggigil yang disebabkan oleh flu. Faktor lain yang diperkirakan sebagai modulator menggigil meliputi penggunaan obat anestesi, dan respon febril. Menggigil merupakan respon terhadap hipotermia selama pembedahan dengan anestesi regional dan
general yang terjadi karena perbedaan antara suhu darah dan kulit dengan suhu inti tubuh.
Setiap pasien yang menjalani pembedahan berada dalam resiko untuk mengalami
hipotermia1. Ahli anestesi menempatkan menggigil pada posisi ke‐8 sebagai yang sering terjadi dan ke‐21 sebagai komplikasi yang perlu dicegah.9 Pada manusia suhu inti tubuh
dipertahankan dalam batas 36.5 ‐ 37.5°C. 10,11 Walaupun literatur yang ada saat ini tidak
memberikan definisi yang jelas tentang normotermia ataupun hipotermia tetapi para ahli
menyatakan bahwa normotermia berada pada temperatur inti yang berkisar antara 36ºC‐
38ºC (96.8ºF‐100.4ºF). Hipotermia terjadi bila temperatur inti kurang dari 36ºC (96.8ºF).
Hipotermia dapat terjadi diluar temperatur tersebut jika pasien mengeluh merasa
kedinginan atau menampilkan gejala hipotermia seperti menggigil, vasokonstriksi perifer,
dan piloereksi. 1
Hipotermia sering terjadi sebagai efek samping dari anestesi.
2Yang mana anestesi
spinal menyebabkan vasodilatasi dan hambatan pada pusat pengaturan suhu dan
transfer panas antar kompartemen. Faktor yang mendukung kejadian hipotermia
bervariasi, meliputi berikut ini :
1• Usia ekstrim (Anak‐anak dan orangtua)
• Kehamilan
• Suhu ruangan
• Lama dan jenis prosedur bedah
• Kondisi yang ada sebelumnya (kehamilan, luka bakar, luka terbuka, dll)
• Status hidrasi
• Pemberian anestesia umum
• Pemberian anestesia regional
2.4 Mekanisme Pertukaran Panas
Pertukaran panas antara tubuh dan lingkungan sekitar dicapai dengan berbagai cara seperti
yang dijelaskan berikut ini :
a. Radiasi
Radiasi mengarah kepada hilangnya panas via sinar infrared (sebuah tipe gelombang
elektromagnetis) yang keluar dari kulit. Gelombang ini berasal dari semua benda yang
ada dengan suhu diatas nol mutlak (absolute zero temperature), dan intensitas radiasi
meningkat sebanding dengan peningkatan suhu benda. Dalam kondisi normal, radiasi
meliputi sekitar 60 % dari panas yang hilang dari tubuh manusia.
b. Konduksi
Konduksi adalah perpindahan panas dari benda dengan suhu yang lebih tinggi ke benda
dengan suhu yang lebih rendah. Ini dikarenakan sifat panas yang merupakan energi
kinetik. Perpindahan panas dengan cara konduksi menyebabkan hilangnya panas dari
tubuh sebesar 15%.
c. Konveksi
Ketika panas hilang dari kulit, ia akan menghangatkan udara tepat di atas permukaan
kulit. Peningkatan suhu permukaan ini membatasi kehilangan panas tubuh yang berlebih
akibat konduksi. Akan tetapi ketika aliran udara dari kipas (atau hembusan angin)
melewati kulit, ia akan menggantikan lapisan hangat dari udara di atas permukaan kulit
dan menggantinya dengan udara yang lebih dingin, hal ini menyebabkan hilangnya
panas tubuh terus menerus akibat konduksi. Efek yang sama dihasilkan dengan
peningkatan aliran darah tepat di bawah permukaan kulit. Aksi dari aliran (darah dan
udara) menyebabkan hilangnya panas yang dikenal dengan konveksi.
d. Evaporasi
Perubahan air dari fase zat cair mejadi gas memerlukan panas, dan ketika air atau
keringat berevaporasi dari permukaan tubuh, panas yang digunakan adalah panas
tubuh. Normalnya, evaporasi meliputi 20% dari hilangnya panas tubuh (kebanyakan
merupakan akibat dari insensible fluid loss dari paru). Evaporasi memainkan peran
2.5 MONITOR SUHU
Efek fisiologik dari perubahan suhu tubuh adalah alasan utama untuk
memonitor suhu tubuh sewaktu tindakan anestesi. Sebagai proteksi supaya tidak
terkadi iskemik jaringan direkomendasikan suhu inti intraoperatif harus dijaga diatas
36
0C.
Pengukuran suhu harus akurat dan konsisten. Merupakan kewajiban dari
praktisi untuk menentukan metode terbaik mengawasi suhu inti pasien dan untuk
menggunakan perangkat pengawasan suhu secara benar sekaligus memperkirakan
bagian mana yang akan diukur, kenyamanan pasien, dan keamanan.
Selama periode perioperatif ketika suhu inti berubah dengan cepat, hubungan
antara suhu yang terukur pada berbagai bagian tubuh dapat berbeda. Suhu inti diukur
pada arteri pulmonal, distal esofagus, nasofaring dan membran timpani. Distal
esofagus (25% dari bagian bawah esofagus) memberikan gambaran suhu darah dan
serebral. Suhu membran timpani dan aural kanal memberikan estimasi suhu
hipotalamus dan berkorelasi dengan suhu esofagus. Suhu inti juga dapat diperkirakan
dengan menggunakan bagian oral, aksiler, ataupun kandung kencing. Suhu kulit dan
rektal yang disesuaikan dapat menggambarkan suhu inti dengan cukup baik, tetapi
menjadi tidak dapat diandalkan ketika terjadi Krisis Hipertermia Maligna.
Beberapa penelitian terakhir menyatakan bahwa pengukuran suhu membrana
timpani menggunakan infra merah merupakan metode pengukuran suhu selama dan
pasca pembedahan yang lebih disukai. Perlu diingat bahwa ketepatan pembacaan suhu
bergantung pada operator, anatomi pasien, dan alat ukurnya.
72.6 OBAT‐OBATAN
magnesium sulfat, ketamin,tramadol dll. Salah satu obat yang paling efektif adalah
Pethidin.
8Pethidin efektif sebagai terapi terhadap menggigil. Pethidin menurunkan
ambang rangsang menggigil dua kali dibandingkan dengan ambang vasokonstriksi.
Mekanisme pethidin sebagai antishivering mungkin bisa dijelaskan oleh kerja
pethidin yang menginhibisi re-uptake biogenic monoamine, antagonis reseptor
NMDA(N-methyl d-aspartate) atau stimulasi dari reseptor-
α
2.8Pethidin merupakan sintetis opioid agonist yang bekerja pada reseptor-µ dan
reseptor-
k
dan merupakan derivate dari phenylepiperidine. Sesuai rumus bangunnya,
pethidin hampir sama dengan atropine, dan memiliki kerja mild atropine.
16Petidin intratekal akan berikatan dengan reseptor-µ dan reseptor-
k
di mana
reseptor-reseptor ini akan menurunkan ambang rangsang menggigil. Petidin intratekal
juga akan menstimuli reseptor-
α
2dimana jika reseptor ini distimuli akan
meningkatkan pelepasan norepinefrin. Petidin intratekal juga akan mengantagonis
reseptor NMDA (N-methyl d aspatartate).
8 [image:33.595.128.277.588.722.2]Mekanisme menggigil diatur oleh keseimbangan antara serotonin dan
norepinefrin pada hypothalamus, dimana peningkatan serotonin akan mennyebabkan
terjadinya menggigil dan vasokonstriksi sedangkan norepinefrin akan menurunkan
ambang suhu untuk terjadinya menggigil. Pada prinsipnya pemberian petidin
intratekal ini untuk meningkatkan jumlah norepinefrin pada medulla spinalis dimana
hal ini akan memodulasi ambang suhu yang datang dari perifer menuju
hypothalamus.
82.6.1 FARMAKOKINETIK
Morfin kurang lebih 10 kali lebih poten dari pethidine. Dimana 80-100mg IM
dari pethidin memiliki efek yang sama dengan 10 mg morfin IM. Durasi dari pethidin
2-4 jam, sedikit lebih pendek dibandingkan morfin. Pada rentang dosis analgetik,
pethidin menghasilkan efek sedasi, euphoria, mual,muntah dan depresi pernafasan
sama seperti morfin. Tidak seperti morfin, pethidin baik diabsorpsi di saluran
cerna,tetapi jika dibandingkan dengan IM hanya ½ kali efektiviatasnya.
17Waktu
paruh penggunaan pethidin intrathecal pada manusia pendek; 6 jam setelah
penyuntikan pethidin intrathecal hanya 0,4 % dari dosis awal yang terdeteksi pada
CSF di lumbal. Konsentrasi pethidin pada C
7-T
1turun dengan cepat,hal ini
meminimalisir kemungkinan terjadinya delayed depresi respirasi. Efek sistemik lama
timbul pada pemberian pethidin intrathecal karena sifat pethidin yang lebih cepat larut
dalam lemak yang menyebabkan cepatnya efflux pethidin kedalam sistem vena dan
limphatik.
202.6.2 METABOLISME
Metabolism pethidine terjadi di hepar, dimana hampir 90% bentuk asal
pethidin mengalami demetilisasi menjadi normeperidine dan dihidrolisis menjadi
meperidinic acid. Kemudian diekskresi melalui urin, tetapi tergantung dari nilai pH
dari urin. Sebagai contoh pH urin<5 sebanyak 25% dari bentuk asli pethidin
dikeluarkan. Jadi penambahan keasaman dari pH urin bisa dipertimbangkan untuk
mempercepat eliminasi dari pethidin. Menurunnya fungsi ginjal akan menyebabkan
terakumulasi bentuk normeperidine. Normeperidine memiliki waktu paruh 15
jam(<35 jam pada pasien dengan gagal ginjal) dan dapat dideteksi selama 3 hari
setelah pemberian. Normeperidine dapat menyebabkan stimulasi dari CNS. Toksisitas
dari normeperidine dapat menyebabkan terjadinya myoklonus dan kejang.
162.6.3 EFEK SAMPING
A.
Kardiovaskuler
beberapa individu dan dapat menyebabkan menurunnya tahanan perifer
sistemik arterial blood pressure.
18B.
Respirasi
Opioid dapat mendepressi ventilasi. Hal ini disebabkan ambang rangsang
apneu ditingkatkannya dimana PaCO2 meningkat selama periode apneu dan
menurunnya hypoxic drive. Morfin dan pethidin juga dapat menginduced
bronchospasme.
18C.
Cerebral
Opioid dapat mereduksi cerebral oxygen consumption, cerebral blood flow
dan tekanan intracranial, tetapi efek ini masih lebih rendah dibandingkan
barbiturate atau benzodiazepine. Pethidin merupakan opioid yang unik,
dimana bila diberikan secara intrathecal memiliki struktur yang sama dengan
sameridin yang memiliki efek local anestetik.
18D.
Gastrointestinal
Opioid dapat memperlambat waktu pengosongan lambung dengan
menurunkan peristaltik. Nyeri bilier disebabkan karena kontraksi dari spincter
Oddi. Pasien yang mendapat opioid dalam waktu lama seperti pada pasien
kanker menjadi toleran terhadap efek samping kecuali efek konstipasi yang
disebabkan menurunnya motilitas gastrointestinal.
18E.
Endokrin
Stress respon terhadap tindakan pembedahan seperti sekresi hormone
katekolamin, antidiuretik hormone dan kortisol. Opioid memblok pelepasan
hormone-hormon ini.
18Secara umum efek samping dari penggunaan opioid tergantung pada besarnya
dosis yang digunakan. Ada empat efek samping yang sering timbul pada penggunaan
neuraxial opioid,seperti pruritus, mual dan muntah, retensi urin dan depresi
pernafasan.
17a.
Pruritus
opioid disebabkan oleh migrasi opioid ke cephalad pada CSF dan berinteraksi
dengan reseptor opioid di nucleus trigeminal. Antagonist dari opioid seperti
naloxone efektive untuk mengurangi pruritus yang terjadi. Antihistamine juga
efektive untuk mengatasi pruritus yang disebabkan oleh opioid.
17b.
Retensi Urine
Retensi urin sering terjadi pada laki-laki dewasa muda. Retensi urin pada
penggunaan neuraxial opioid sering terjadi dibandingkan pada penggunaan secara
IV dan IM. Terjadinya retensi urin tidak tergantung pada besarnya dosis yang
digunakan atau besarnya absorbsi sistemik dari opioid. Retensi urin disebabkan
karena interaksi antara opioid dengan reseptor opioid yang berlokasi pada spinal
cord di sacral. Interaksi ini menyebabkan inhibisi dari nervus parasimpatik di
sacral yang menyebabkan relaksasi otot detrusor dan meningkatkan maksimum
dari volume kandung kemih.
17c.
Depresi pernafasan
Efek samping yang paling serius dari penggunaan opioid adalah depresi
pernafasan,yang bisa timbul beberapa menit atau beberapa jam setelah pemakaian
opioid. Insiden terjadinya depresi pernafasan setelah pemakaian neuraxial opioid
pada dosis konvensional sekitar 1%, sama dengan pemakaian opioid IV dan IM
dengan dosis konvensional. Depresi pernafasan yang cepat terjadi dalam waktu 2
jam setelah injeksi opioid pada neuraxial,dan yang lambat terjadi lebih dari 2 jam
setelah penyuntikan. Depresi pernafasan terjadi karena absorbsi kesistemik dari
opioid yang lipid soluble,walaupun perpindahan opioid di CSF ke cephalad dan
berinteraksi dengan reseptor opioid di daerah ventral medulla. Pasien obstetric
sedikit yang mengalami depresi pernafasan,mungkin disebabkan oleh
meningkatnya stimulasi dari pernafasan oleh progesterone.
17d.
Sedasi
2.7 KERANGKA KONSEP
Keterangan :
X Æ menghambat
Vasodilatasi ANESTESI
Redistribusi panas tubuh dari inti ke perifer
Petidin 0,1mg/kgBB
Petidin 0,2mg/kgBB Hipotalamus dan
medulla spinalis
inhibisi terhadap re-uptake biogenic monoamine,antagonis
reseptor NMDA dan stimulasi dari reseptor-α2.
Tekanan darah
Menggigil
BAB 3
METODE PENELITIAN
3.1 Desain
Penelitian ini menggunakan randomised clinical trial double blind untuk mengetahui perbandingan pethidin intrathecal 0,1mg/kgBB dan 0,2mg/kgBB dalam mencegah menggigil pada anestesi spinal. Random dilakukan dengan memakai random tabel angka.
3.2. Tempat dan Waktu
a. Tempat
Rumah Sakit Umum Pusat H. Adam Malik Medan dan Rumah Sakit TK II Putri Hijau Kesdam I Bukit Barisan Medan.
b. Waktu
Maret 2010‐ Desembar 2010
3.3. Populasi dan Sampel
a. Populasi
Populasi adalah seluruh pasien yang menjalani pembedahan di RSUP Haji Adam Malik Medan dan Rumah Sakit TK II Putri Hijau Kesdam I Bukit Barisan Medan dengan teknik anestesi spinal.
b. Sampel
Diambil dari pasien dengan status fisik ASA 1‐2 yang akan menjalani pembedahan dengan anestesi spinal dengan bupivacain 0,5% hiperbarik 20mg yang telah memenuhi kriteria inklusi dah eksklusi.
3.4. Kriteria inklusi dan Eksklusi
a. Kriteria Inklusi:
1. Bersedia ikut dalam penelitian.
2. Usia 17‐70 tahun.
3. PS ASA 1‐2.
4. Temperatur ruang operasi 23‐250C.
5. Tinggi blok Th 4‐10.
b. Kriteria Ekslusi:
1. Pasien dengan mastoidistis akut maupun kronis.
2. Pasien dengan irigasi ( TURP).
3. Pasien dengan riwayat cedera kepala
4. Pasien dengan blok total spinal.
5. Pasien dengan operasi lebih dari 2 jam.
6. Temperatur axila tubuh pre operasi <360C / > 380C.
7. Pasien yang memiliki riwayat alergi terhadap pethidin
3.5. Estimasi Besar Sampel
Besar sampel dihitung dengan rumus uji hipotesis terhadap 2 proporsi : 19
n1 = n2 = (Zα √2 PQ + Zβ √P1Q1 + P2Q2 ) 2
( P1 – P2 ) 2
n1=n2={1,96√2x0,267x0,733 +0,842√(0,167x0,833)+(0,367x0,633)} 2
( 0,167 – 0,367 ) 2
n1=n2=76
Keterangan :
Zα = Kesalahan tipe I = 5%, hipotesis dua arahÆ1,96
Z1‐β = Kesalahan tipe II=20%, maka Æ0,842
P2 = Power pethidin 0,1mg/kgBB 36,7%Æ0,367
P = ½ ( P1 + P2 ) = ½ ( 0,167+ 0,367 ) = 0,267
n = Besar sampel untuk tiap kelompok Æ 76 orang
Total sampel 2 kelompok = 152 orang + 10 % = 167 orang
3.6. Cara kerja
a. Setelah mendapat informed consent dan disetujui komite etik semua sampel
yang akan menjalani operasi dimasukkan dalam kriteria inklusi dan eksklusi.
b. Sampel dibagi secara random menjadi 2 kelompok.
c. Randomisasi dilaksanakan dengan cara :
Dengan memakai tabel angka random, pena dijatuhkan diatas tabel angka random, angka yang terkena merupakan urutan pertama untuk memulai urutan nomor sampel. Pilih 2 angka dengan digit ke‐26 ke kanan membentuk pola berurut dari angka pertama tadi sampai diperoleh sesuai besar sampel yang telah ditentukan. Sesuaikan sekuens pada angka yang terpilih, kemudian susun sekuens tersebut sesuai dengan nomer amplop ( sekuens terlampir ). Kelompok A mendapat pethidin 0,1 mg/kgBB dan kelompok B mendapat pethidin 0,2mg/kgBB. Obat disiapkan oleh relawan yang membuat randomisasi (peneliti dan pasien tidak mengetahui komposisi obat dalam spuit).
d. Kedua kelompok menjalani prosedur persiapan operasi elektif.
e. Pada hari operasi diruang premedikasi pasien dinilai tekanan darah, nadi, nafas,
temperatur membran timpani.
f. Kedua kelompok diberikan infus preload cairan ringer lactat sebanyak 15
ml/kgbb cairan sebelum dilakukan tindakan anestesi spinal dan selama operasi berlangsung pada suhu ruangan. Setelah selesai pasien dinilai kembali tekanan darah, nadi, nafas, dan temperatur membran timpani.
g. Setelah itu pasien dimiringkan posisi lateral dekubitus untuk dilakukan spinal
oksigen 3 L/menit nasal prong. Tindakan anestesi spinal dilakukan oleh PPDS anestesi semester 2 keatas. Untuk menilai tinggi blok dilakukan oleh relawan.
h. Dilakukan pencatatan dan pengamatan pada pasien:
kriteria menggigil dan temperatur membran timpani setiap 15 menit setelah tindakan anestesi spinal sampai tindakan pembedahan selesai.
Skor menggigil (Crossley & Mahajan)4 =
Skor MENGGIGIL
0 Tidak ada menggigil
1 Piloereksi atau peripheral vasokonstriksi
2 Aktifitas otot hanya pada satu grup otot
3 Aktifitas otot lebih dari satu grup otot
4 Seluruh tubuh menggigil
Efek samping yang timbul21
i. Kedua hasil kriteria menggigil, mual, muntah, dan temperatur pada pra dan
selama operasi dibandingkan secara statistik.
j. Penelitian dihentikan bila subjek menolak berpartisipasi, terjadi blok total spinal,
kegawatan jalan nafas, jantung, paru dan otak yang mengancam jiwa.
3.7 Identifikasi variabel
a. Variabel independen :
a. Pethidin intrathecal 0,1mg/kgBB
YA TIDAK
MUAL
b. Pethidin intrathecal 0,2mg/kgBB
b. Variabel dependen :
a. Skor menggigil
b. Temperatur core
c. Mual muntah
d. Perubahan hemodinamik
3.8 Rencana manajemen dan analisa data
a. Data yang akan terkumpul dianalisa dengan program software SPSS versi 18.
b. Pengujian kenormalan dilakukan dengan Kolmogorov‐Smirnov.
c. Analisa data menggigil dan temperatur bila distribusinya normal dengan t test
tidak berpasangan dan bila distribusinya tidak normal dengan MannWithney.
d. Untuk data efek samping yang sudah dikelompokkan diuji dengan chi‐square.
e. Batas kemaknaan yang ditetapkan 5%.
f. Interval kepercayaan yang dipakai 95 %
3.9 Definisi operasional
Pada penelitian ini variabel yang diteliti adalah keadaan tekanan darah, nadi, nafas, skor menggigil, temperatur membran timpani dan axila, mual, dan muntah setelah pemberian tramadol spinal anestesi.
• Anestesi intratekal: tindakan anestesi dengan cara memberikan obat anestesi lokal ke dalam ruang subaraknoid. Tehnik ini cukup efektif dan mudah dikerjakan. Obat anestesi lokal yang banyak digunakan adalah bupivakain 0,5% hiperbarik (Buvanest(R)kalbe farma), oleh karena bupivakain memiliki lama kerja blokade sensorik dan motorik yang cukup panjang.
• Pethidin(R)kimia farma): merupakan suatu opioid yang memiliki efek mekanisme pethidin sebagai antishivering mungkin bisa dijelaskan oleh kerja pethidin inhibisi terhadap re‐uptake biogenic monoamine,antagonis reseptor NMDA(N‐ methyl d‐aspartate) atau stimulasi dari reseptor‐α2. Pethidin menurunkan ambang rangsang menggigil dua kali dibandingkan dengan ambang vasokonstriksi.
dengan monitor standar non invasif. Bila terjadi hipotensi (tekanan darah sistolik < 90mmHg) akan diterapi dengan pemberian Efedrin(R)ethica 5‐10mg intravena dan pemberian cairan Ringer Laktat 2ml/kgBB.
• Laju nadi : jumlah pulsasi ( denyut dan pasang surut arteri ) yang dirasakan pada suatu arteri permenit. Normalnya sekitar 60 – 90 x per menit. Bila terjadi bradikardi (laju nadi<50x/menit) dimana akan diterapi dengan sulfas atropin(R) ethica 0,5mg intravena.
• Laju nafas : jumlah satu siklus inspirasi dan ekspirasi dalam satu menit. Normalnya sekitar 12‐20 x per menit. Bila terjadi bradipneu<10x/menit akan diberi bantuan nafas dengan ventilasi positif dan bila diperlukan akan diterapi dengan naloxon(R)fahrenheit 0,25mcg/kgBB/jam intavena.
• Kriteria menggigil : mengukur aktifitas otot akibat mekanisme tubuh untuk meningkatan temperatur inti sesuai dengan kriteria dari Crossley & Mahajan. Bila terjadi menggigil dengan derajat 3 dan 4 akan diterapi dengan petidin 25mg
intravena.
• Temperatur : derajat panas tubuh yang dapat diukur melalui kulit, oral, axila, rectal dan membran timpani. Suhu tubuh inti dapat digambarkan dari membran timpani. Temperatur inti diukur menggunakan thermometer membran timpani infra red merk CE dengan sensitifitas + 0,20C.
• Mual disebut juga nausea merupakan sensasi yang timbul sebelum terjadi muntah, ditandai dengan perasaan khusus didaerah lambung dan penolakan makanan. Bila terjadi mual akan diterapi dengan metoklopramide(R)ethica 10 mg intravena.
• Muntah : mengeluarkan cairan yang ada didalam lambung. Bila terjadi muntah akan diterapi dengan metoklopramide(R)ethica 10 mg intravena.
3.10 Masalah etika
Dalam penelitian ini dilakukan spinal anestesi. Pada anestesi spinal bisa terjadi beberapa kemungkinan :
a. Total blok anestesi spinal. Hal ini bisa terjadi ketika spinal anestesi tergantung
siap dengan obat‐obat darurat (misal adrenalin, sulfas atropine) dan alat‐alat darurat (misalnya set intubasi dan DC‐Shock).
b. Terjadi post dural puncture headache (PDPH). Hal ini bisa terjadi karena
kebocoran cairan serebrospinal ketika spinal puncture dengan menggunakan spinocan nomor besar (no 23 G ke atas). Insiden kejadian PDPH Di RS Adam Malik Medan dilakukan dengan spinocan yang sudah cukup baik yaitu nomor 25 G – 27 G sehingga insiden PDPH sudah sangat jarang terjadi. Namun bila terjadi dapat diatasi denga