REHABILITASI
PADA
GUILLAIN
BARRE
SYNDROME
FASIHAH IRFANI FITRI
NIP : 19307212008012007
DEPARTEMEN NEUROLOGI
FAKULTAS KEDOKTERAN USU/
DAFTAR ISI
II. 2. Riwayat perjalanan penyakit...3
II. 3. Pemeriksaan fisik... ...3
II. 4. Pemeriksaan neurologis...4 II. 5. Diagnosa... ...4
II. 6. Pemeriksaan penunjang... ...5
II. 7. Kesimpulan pemeriksaan... ...7
II. 8. Diagnosa akhir... ...7
II. 9. Penatalaksanaan... ...7
II. 10. Prognosis... ...8
III.1.6. Diagnosis dan Diagnosis Banding... 13
III.1.7. Patologi ...15
III.1.8. Patogenesis... 15
III.1.9. Penatalaksanaan ...20
III.1.9.2. Obat-Obatan... 21
III.2. REHABILITASI PADA GUILLAIN BARRE SYNDROME...22
III.2.1. SASARAN REHABILITASI...22
III.2.1.1. Pemulihan Motorik dan Komplikasi Muskuloskletal... 22
III.2.1.2. Disfungsi Sensorik dan Nyeri...24
III.2.1.3. Disautonomia...25
III.2.1.4. Imobilisasi...26
III.2.1.5. Masalah Psikologis dan Sosial...27
III.2.1.6. Komplikasi Pernafasan...28
III.2.2. PROGRAM REHABILITASI...28
III.2.2.1. Acute In-Patient Rehabilitation...28
III.2.2.2. Perawatan Awal di Unit Rehabilitasi...29
III.2.2.3. Gambaran Umum Program Rehabilitasi...30
III.2.2.4. Fisioterapi dan Terapi Okupasi………..…………...…...31
III.2.2.4.1 Evaluasi Range Of Motion pada Sendi………31
III.2.2.4.2.Tes Kekuatan Otot...33
III.2.2.4.3. Jenis Latihan...33
III.2.2.5. Speech Therapy...35
III.2.2.6. Recreational Therapy...36
III.2.2.7. Psikolog dan Psikiatris...36
IV. DISKUSI KASUS...37
V. PERMASALAHAN...39
VI. KESIMPULAN...39
VII. SARAN...39
Daftar Pustaka...40
DAFTAR SINGKATAN
AIDP : acute inflammatory demyelinating polyneuropathy ADL : activity daily living
AMAN : acute motor axonal neuropathy
AMSAN : dan acute motor-sensory axonal neuropathy CMV : cytomegalovirus
CSF : Cerebrospinal fluid DVT : deep vein thrombosis
EAN : experimental allergic neuritis EBV : Epstein-Barr virus GBS : Gullain-Barre syndrome IL-2 : Interleukin-2
IR : infra red
IVIG : intravenous immunoglobulin OT : occupational therapy
PNF : proprioceptive neuromuscular facilitation PT : physical therapy
DAFTAR GAMBAR
Gambar 1. Mekanisme imunitas seluler pada GBS 9
DAFTAR TABEL
Tabel 1. Kriteria Diagnosis Guillain Barre Syndrome 5
I. PENDAHULUAN
I.1. LATAR BELAKANG
Guillain Barre Syndrome (GBS) adalah sekelompok gangguan yang diperantarai sistem imun yang secara umum dicirikan dengan disfungsi motorik, sensorik dan otonom.
Dalam bentuknya yang klasik, GBS adalah suatu acute inflammatory demyelinating polyneuropathy (AIDP), yang dicirikan dengan kelemahan otot simetris ascending progresif, dan hiporefleks dengan atau tanpa gejala sensorik atau otonom; walapun begitu varian yang
melibatkan saraf kranialis atau keterlibatan motorik murni dapat juga dijumpai. 1 Selain
AIDP, bentuk yang paling umum dikenali, varian lainnya mencakup acute motor axonal neuropathy (AMAN) dan acute motor-sensory axonal neuropathy (AMSAN).2 Pada kasus yang berat, kelemahan otot dapat menyebabkan gagal nafas, dan disfungsi otonom dapat
memperumit penggunaan obat sedatif dan vasoaktif. 1
Dengan terkendalinya poliomyelitis, GBS menjadi penyebab paling penting dari acute flaccid paralysis. 2 Penyakit ini terjadi di seluruh dunia dan mengenai anak-anak maupun orang dewasa.3 Guillain Barre Syndrome adalah diagnosis yang secara utama dibuat dengan riwayat penyakit dan gejala klinis.2 Infeksi gastrointestinal atau pernafasan ringan mendahului
gejala neuropatik pada 1 hingga 3 minggu sebelumnya (kadang-kadang lebih lama) pada
sekitar 60% kasus. Penelitian kini menunjukkan bahwa Campylobacter jejuni adalah organisme penginfeksi yang paling sering dijumpai namun hanya dijumpai pada proporsi
kecil kasus. Kejadian sebelumnya atau penyakit yang berhubungan lainnya mencakup viral exanthems dan penyakit virus lainnya [cytomegalovirus (CMV), Epstein-Barr virus (EBV], infeksi bakteri selain Campylobacter (Mycoplasma pneumoniae, Lyme disease), paparan terhadap agen trombolitik, dan limfoma (terutama Hodgkin disease). 3
Guillain Barre Syndrome adalah suatu penyebab disabilitas jangka panjang yang
penting untuk sedikitnya 1,000 orang tiap tahun di Amerika Serikat. Karena GBS terjadi pada
umur yang relatif muda dan harapanhidup yang masih panjang setelah GBS,setidaknya
50.000 orang di Amerika Serikat mengalami efek residual dari GBS. Lebih kurang 40%
pasien yang diopname dengan GBS akan memerlukan rehabilitasi saat dirawat. Untuk pasien
GBS yang memerlukan opname untuk rehabilitasi,perlunya penggunaan ventilator
memberikan dugaan yang kuat akan panjangnya masa rawat inap untuk rehabilitasi. Hal
lainnya yang mempengaruhi rehabilitasi adalah disautonomia, keterlibatan saraf kranial, dan
berbagaikomplikasi medis lainnya yang berhubungan dengan GBS. Sindroma nyeri
komplikasi medis seperti trombosis vena dalam, kontraktur sendi, hiperkalsemia akibat
immobilisasi dan dekubitus juga dapat dijumpau pada tahap awal penyembuhan dan dapat
mempengaruhi program rehabilitasi . Anemia adalah hal yang sering pada beberapa bulan
awal penyakit namun tampaknya tidak mempengaruhi pemulihan fungsional. Terapi harusnya
tidak membebani unit motorik, yang berhubungan dengan kelemahan paradoksikal. 4
I.2. TUJUAN
Laporan kasus ini dibuat untuk membahas aspek definisi, epidemiologi, gambaran
klinis, patofisiologi, penatalaksanaan dan rehabilitasi pada pasien GBS.
I.3. MANFAAT
Adanya laporan kasus ini diharapkan dapat mengetahui definisi, epidemiologi,
gambaran klinis, patofisiologi, penatalaksanaan dan rehabilitasi pada pasien GBS sehingga
II. LAPORAN KASUS
II.1. ANAMNESE
Seorang laki-laki (ES) umur 50 tahun, suku Karo, agama Kristen Protestan, pekerjaan
petani, alamat Dusun I Bintang Meriah Kecamatan Kuta Buluh, masuk ke RS H. Adam Malik
Medan, pada tanggal 18 November 2009, dengan keluhan lemah keempat anggota gerak.
II.2. RIWAYAT PERJALANAN PENYAKIT
Hal ini dialami os sejak 1 minggu sebelum masuk ke RS H. Adam Malik Medan, yang
terjadi secara perlahan-lahan. Awalnya os merasa kebas pada kedua kaki yang kemudian
diikuti dengan rasa lemah namun os masih dapat berjalan dengan bantuan orang lain.
Kelemahan pada tungkai bawah kemudian semakin memberat dalam 1 hari berikutnya
sehingga os tidak dapat berjalan . Rasa lemah ini terasa menjalar ke atas hingga ke lengan,
yang juga disertai rasa kebas dan semakin lama semakin memberat sehingga os tidak mampu
lagi untuk menggerakkan kedua lengan dan tungkainya dalam 1 minggu terakhir. Riwayat
demam dijumpai ± 5 hari sebelumnya, disertai mual dan muntah dan batuk, demam tidak
terlalu tinggi dan turun dengan obat penurun panas. Riwayat mencret (-). Riwayat trauma (-).
Riwayat batuk-batuk lama sebelumnya (-). Riwayat sakit gula (-), riwayat penyakit serupa
dalam keluarga (-).
RPT : Hepatitis B
RPO : tidak jelas
II. 3. PEMERIKSAAN FISIK
Keadaan Umum
Sensorium : Compos Mentis
Tekanan Darah : 140/ 80 mmHg
Nadi : 84 x/ menit, reguler
Pernafasan : 24x/ menit
Temperature : 37,2 º C
Kepala : Normosefalik
Thoraks : Bentuk simetris
Jantung : Bunyi jantung normal, desah (-)
Abdomen : Soepel, peristaltik normal
Hepar/ Lien : Tidak teraba
Ekstremitas : Tetraparese
Leher/ aksila/ inguinal: Tidak Ada Kelainan
II. 4. PEMERIKSAAN NEUROLOGIS
Sensorium : Compos mentis
Tanda Peningkatan TIK :
Kejang (-), Muntah (-), Nyeri kepala (-)
Tanda Perangsangan Meningeal :
Kaku kuduk (-),Brudzinski I/II (-),Kernig sign (-)
Nervus Kranialis :
N IX, X : Uvula medial, arcus pharyngeal terangkat simetris
N XI : Tidak Dijumpai Kelainan
N XII : Lidah istirahat medial, lidah dijulurkan medial
Sistem Motorik
Sistem Sensibilitas : Parestesi ekstremitas
Gejala Serebellar : Tidak Dijumpai
Fungsi Luhur : Baik
II. 5. DIAGNOSA
Diagnosa Fungsional : Tetraparese flaksid
Diagnosa Anatomis : Saraf Perifer
Diagnosa Etiologis : Autoimun
Diagnosa Banding : 1. Guillain Barre Syndrome
2. Miopati
3. Miastenia Gravis
Diagnosa Kerja : Guillain Barre Syndrome
II. 6. PEMERIKSAAN PENUNJANG
2. Foto Thorax : tidak tampak kelainan pada jantung dan paru
4. Hasil Analisa Cairan Otak tanggal 26 November 2009
Warna : jernih
LDH : 32 U/L
Protein : 11 mg/dl
Glukosa : 123 mg/dl
5. Konsul ke Bagian Anestesi dan Reanimasi tanggal 19 November 2009 untuk perawatan
ICU
Jawaban : Acc Perawatan ICU
6. Konsul ke Bagian Rehabilitasi Medik tanggal 20 November 2009
Jawaban : Dilakukan tindakan Fisioterapi 5 x per minggu :
- IR
- Chest physiotherapy
- Exercise
7. Konsul ke Bagian Rehabilitas Medik tanggal 29 Desember 2009 (os kembali dirawat di
bangsal Neurologi)
Jawaban : Dilakukan tindakan fisioterapi 3x per minggu :
- IR
- Strengthening exercise
- ROM
8. Hasil foto vertebra lumbosakral tanggal 10 Januari 2010
Kesan : Spondilolistesis posterior L5 terhadap L4
9. Konsul ke Bagian Rehabilitas Medik tanggal 15 Januari 2010
Jawaban :
Dilakukan tindakan fisioterapi 3x per minggu :
- IR
- Strengthening exercise
- ROM
- Latihan tilting table
II. 7. KESIMPULAN PEMERIKSAAN
Telah dirawat Seorang laki-laki (ES) umur 50 tahun, suku Karo, agama Kristen
Protestan, pekerjaan petani, alamat Dusun I Bintang Meriah Kecamatan Kuta Buluh, masuk
ke RS H. Adam Malik Medan, pada tanggal 18 November 2009, dengan keluhan lemah
keempat anggota gerak. Hal ini dialami os sejak 1 minggu sebelum masuk ke RS H. Adam
Malik Medan, yang terjadi secara perlahan-lahan. Awalnya os merasa kebas pada kedua kaki
yang kemudian diikuti dengan rasa lemah namun os masih dapat berjalan dengan bantuan
orang lain. Kelemahan pada tungkai bawah kemudian semakin memberat dalam 1 hari
berikutnya sehingga os tidak dapat berjalan . Rasa lemah ini terasa menjalar ke atas hingga ke
lengan, yang juga disertai rasa kebas dan semakin lama semakin memberat sehingga os tidak
mampu lagi untuk menggerakkan kedua lengan dan tungkainya dalam 1 minggu terakhir.
Riwayat demam dijumpai ± 5 hari sebelumnya, disertai mual dan muntah dan batuk, demam
tidak terlalu tinggi dan turun dengan obat penurun panas. Riwayat mencret (-). Riwayat
trauma (-). Riwayat batuk-batuk lama sebelumnya (-). Riwayat sakit gula (-), riwayat penyakit
serupa dalam keluarga (-).
- Inj. Dexamethasone 4 mg/6 jam/IV
- Inj. Ranitidine 50mg/12 jam/IV
- Total Plasma Exchange
- Fisioterapi
Total Plasma Exchange
1. Tanggal 10 Desember 2009
- Pemasangan double lumen Hb
- Setting data
- Pemasangan NS 1000 cc (I), kemudian NaCl 0.9% 500 cc, dilanjutkan NaCl 0.9%
500 cc + albumin 20% 50 cc
- Pemasangan syringe pump 20 cc, heparin 5000 iu
- Setelah NS (I) habis, ganti dengan NS (II) 1000 cc, setelah habis ganti dengan NS
(III) 1000 cc + Heparin
- Setelah selesai,koneksikan prismaflex TPE set dengan double lumen Hb
2. Tanggal 11 Desember 2009
11.00 Pasien dipasang alat double HD lumen pada regio
subclavia dex
12.30 Alat TPE mulai diputar dengan replacement albumin 2900.
Pada waktu pelaksanaan TPE kondisi stabil dengan
menggunakan cairan HES, RL dan NaCl
18.00 TPE selesai
II. 10. PROGNOSIS
- Ad vitam : dubia ad bonam - Ad functionam : dubia ad bonam
III. TINJAUAN KEPUSTAKAAN
III.1 GUILLAIN BARRE SYNDROME III.1.1 Definisi
Guillain Barre syndrome adalah polineuropati yang bersifat akut, simetris dan
ascending dan sering terjadi 1 hingga 3 minggu setelah infeksi akut.5
III.1.2 Sejarah
Deskripsi paling awal dari paralisis umum afebril tampaknya dari Wardrop dan
Ollivier, pada tahun 1834. Catatan penting lainnya adalah laporan dari Landry (1859) yang
melaporkan paralisis dominan motorik, ascending dan akut, yang menyebabkan kematian;
deskripsi dari Osler (1892) berupa “febrile polyneuritis”.3
Pada tahun 1916 terdapat laporan yang ditulis oleh 3 dokter asal Perancis yang bekerja
pada tentara sewaktu perang dunia pertama, mereka menggambarkan 2 tentara Perancis
dengan kelemahan motorik, arefleksia dan disosiasi sitoalbumin pada cerebrospinal fluid
(CSF), yaitu peningkatan protein tanpa sel. Dalam laporan ini Guillian, Barre dan Strohl
secara hati-hati mengamati dan menginterpretasi refleks tendon pasiennya dan menjadi yang
pertama mengenali asal perifer dari penyakit ini. Kasus-kasus baru kemudian dikenal dan
sindroma ini kemudian dinamai Gullain-Barre syndrome (GBS). Secara historis, GBS adalah
kelainan tunggal; namun praktik sekarang membagi sindroma ini menjadi beberapa varian.1
Laporan pertama yang komprehensif tentang patologi GBS dibuat oleh Haymaker dan
Kernohan (1949) yang menekankan bahwa edema pada akar saraf adalah perubahan yang
penting pada tahap awal penyakit. Berikutnya, Asbury, Arnason dan Adams (1969)
menetapkan lesi yang mendasar, sejak awal penyakit, adalah infiltrasi inflammatory
mononuklear perivascular pada akar saraf dan saraf. Penemuan selanjutnya menunjukkan
bahwa deposisi komplemen pada permukaan mielin tampaknya adalah kejadian imunologis
paling awal.3
III.1.3 Epidemiologi
Penyakit ini dijumpai di seluruh dunia dengan tingkat insidens yang bervariasi dari 0.4
sampai 1.7 kasus per 100.000 penduduk tiap tahun. 3,5 Secara umum penyakit ini tidak
musiman dan tidak epidemik namun wabah musiman terisolasi telah dilaporkan di desa di
penyimpanan beras. Perempuan sedikit lebih rentan dibanding laki-laki. Rentang umur pasien
adalah 8 bulan hingga 81 tahun, dengan tingkat serangan paling tinggi pada orang berusia 50
hingga 74 tahun.5
III.1.4. Gambaran Klinis
Guillain-Barre syndrome muncul sebagai paralisis motorik arefleksik yang
berkembang cepat dengan atau tanpa gangguan sensorik. Kelemahan biasanya berkembang
selama beberapa jam hingga hari dan sering disertai dengan rasa kebas dan disestesia pada
ekstremitas. Tungkai biasanya lebih berat terkena dibandingkan lengan. Saraf kranial bawah
juga sering terlibat, menyebabkan kelemahan bulbar dan kesulitan mengeluarkan ludah dan
menjaga jalan nafas. Sebagian besar pasien memerlukan perawatan rumah sakit, dan hampir
30% memerlukan bantuan ventilator pada perjalanan penyakitnya. 3,5,6
Demam dan gejala lainnya tidak ada saat onset. Refleks tendon biasanya menghilang
dalam beberapa hari pertama onset. Defisit sensorik kutaneus, seperti hilangnya sensasi nyeri
dan suhu, biasanya relatif ringan namun fungsi yang diperantarai oleh serabut sensoris besar,
seperti refleks tendon dalam dan proprioseptif, lebih berat terkena. Disfungsi kandung kemih
dapat terjadi pada kasus yang berat namun biasanya sementara. Jika disfungsi kandung kemih
adalah gambaran yang menonjol dan muncul pada tahap awal penyakit, kemungkinan
diagnosis lain harus dipertimbangkan, terutama penyakit medula spinalis. Begitu perburukan
klinis terhenti dan pasien mencapai tahap ‘mendatar’ maka tampaknya tidak ada perjalanan
penyakit lagi. 6
Hingga dua pertiga pasien dengan GBS melaporkan adanya penyakit yang
mendahuluinya 1-3 minggu sebelum onset kelemahan. Penyakit gastrointestinal dan saluran
pernafasan merupakan kondisi yang paling sering dijumpai. Gejala-gejala biasanya telah
menghilang saat munculnya kondisi neurologis. Campylobacter jejuni adalah organisme
utama yang ditemukan pada sebagian besar studi dan bertanggung jawab untuk terjadinya
kasus AIDP dan AMAN. Vaksinasi, prosedur bedah dan trauma telah dilaporkan sebagai
pencetus GBS. 2
Pasien GBS tipikal (jenis AIDP) menunjukkan gejala 2-4 minggu setelah infeksi
gastrointestinal atau saluran pernafasan ringan, dan mengeluhkan disestesia pada jari-jari dan
kelemahan otot proksimal ekstremitas bawah. Kelemahan ini berkembang selama beberapa
jam hingga hari dan melibatkan lengan,otot tubuh, saraf kranial dan otot-otot pernafasan.
Perjalanan penyakit berkembang dalam hitungan hari hingga minggu, dengan waktu rata-rata
minggu. Fase mendatar dari gejala yang persisten dan tidak berubah kemudian berlanjut
selama beberapa hari berikutnya dengan perbaikan gejala bertahap. Waktu rata-rata menuju
perbaikan dan pemulihan klinis adalah 28 dan 200 hari, secara berturut-turut. 1
Kelemahan ekstremitas simetris biasanya dimulai sebagai kelemahan ekstremitas
bawah dan menjalar naik ke atas untuk melibatkan ekstremitas atas, otot tubuh dan kepala.
Ketidakmampuan untuk berdiri atau berjalan, terutama jika dijumpai ophthalmoparesis atau
gangguan proprioseptif. Kelemahan otot pernafasan dengan kesulitan pernafasan mungkin
dijumpai.Kelumpuhan saraf kranial (III-VII, IX-XII) dapat dijumpai. Pasien dapat mengalami
kelemahan fasialis yang menyerupai Bell’s palsy, disfagia, disartria, ophtalmoplegia dan
gangguan pupil. Varian Miller-Fisher cukup unik karena dimulai dengan defisit saraf kranial.
Hilangnya refleks tendon adalah tanda yang khas. 1,2
Parestesi biasanya mulai pada ibu jari kaki dan ujung-ujung jari dan berkembang ke
atas namun biasanya tidak melewati pergelangan tangan atau pergelangan kaki.Nyeri paling
berat terasa pada gelang bahu, punggung, bokong dan paha dan dapat terjadi walaupun
dengan pergerakan yang sedikit. Hilangnya sensasi vibrasi, propriosepsi, raba dan nyeri di
distal dapat dijumpai. 1,2
Disfungsi otonom mencakup tanda kardiovaskular yaitu takikardi, bradikardi,
disritmia, fluktuasi tekanan darah dan hipotensi postural. Gejala lain mencakup retensi urin
akibat gangguan sfingter,konstipasi akibat kelumpuhan usus dan dismotilitas lambung,
memerahnya wajah akibat tonus vasomotor abnormal. Hipersalivasi, anhidrosis, pupil tonik
dapat dijumpai. 1,2
III.1.5. Etiologi
Guillain Barre Syndrome telah dihubungkan dengan infeksi virus dan bakteri yang
mendahuluinya, pemberian beberapa vaksin tertentu, dan penyakit sistemik lainnya. 1Guillain
Barre Syndrome dianggap penyakit post infeksi yang diperantarai sistem imun yang
menyerang saraf perifer. Campylobacter jejuni adalah patogen yang paling sering diisolasi
pada beberapa studi. Baik gejala saluran pernafasan maupun gastrointestinal dapat diamati
dengan infeksi C.jejuni. Infeksi C.jejuni juga dapat memiliki perjalanan subklinis, yang
menyebabkan pasien tidak melaporkan adanya gejala apapun sebelum onset GBS. 2
Infeksi cytomegalovirus (CMV) adalah penyebab kedua tersering; yang merupakan
virus pencetus GBS yang paling sering. Infeksi CMV muncul sebagai infeksi saluran
pernafasan atas, pneumonia, dan penyakit flulike non spesifik. Pasien GBS yang didahului
Infeksi CMV dihubungkan dengan antibodi terhadap ganglioside GM2. Agen infeksius
lainnya mencakup mycoplasma pneumoniae dan borrelia burgdoferi, ebstein-barr virus,
varicella-zoster, human immunodeficiency virus (HIV. Haemophilus influenzae, parainfluenza
1 virus, influenza A virus, influenza B virus, adenovirus, dan herpes simplex virus. 1,2
Kondisi seperti pembedahan, trauma, kehamilan telah dilaporkan sebagai pencetus
GBS, namun hubungan ini belum ditetapkan dengan pasti. Beberapa vaksin yang
dihubungkan dengan GBS adalah vaksinasi influenza, polio oral, tetanus toksoid, campak.
Beberapa faktor lain yang diduga adalah streptokinase, isotretinoin, danazol, captopril, heroin
dan anestesi epidural. 1,2
III.1.6 Diagnosis dan Diagnosis Banding
Diagnosis biasanya dibuat berdasarkan klinis. Gambaran laboratorium bermanfaat
untuk menyingkirkan diagnosis banding lainnya dan untuk menilai status fungsional dan
prognosis.1,2 Diagnosis dibuat dengan mengenali pola paralisis yang berkembang cepat
dengan arefleksi, tidak adanya demam atau gejala sistemik lainnya dan kejadian khas
sebelumnya. 6
Kriteria diagnosis GBS tampak pada tabel 1.
Tabel 1. Kriteria Diagnosis Guillain Barre Syndrome
Penemuan CSF bersifat khas, terdiri dari peningkatan kadar protein CSF [1 sampai 10
g/L (100 sampai 1000 mg/dL] tanpa disertai pleositosis. Gambaran CSF dapat normal jika
gejala terjadi kurang dari 48 jam; pada akhir minggu pertama kadar protein biasanya
meningkat. Peningkatan sementara pada sel CSF (10 sampai 100/μL) bisa dijumpai pada
beberapa kasus; namun pleositosis CSF yang menetap menunjukkan kemungkinan diagnosis
yang lain seperti mielitis viral. 3,6
Peningkatan kadar protein pada punksi lumbal serial dan ≤ 10 sel mononuklear/mm3
mendukung diagnosis. Sebagian besar, namun tidak semua pasien menunjukkan peningkatan
kadar protein CSF (>400 mg/L) tanpa peningkatan jumlah sel di CSF. Kadar protein CSF
yang normal tidak menyingkirkan diagnosis GBS karena kadar protein CSF tetap normal pada
10% pasien dan peningkatan protein ini mungkin tidak dijumpai hingga 1-2 minggu setelah
onset kelemahan.1,2
Gambaran elektrodiagnostik sangat ringan atau tidak ada pada tahap awal GBS dan
tertinggal dari perkembangan klinis.4,5 Pada kasus dengan demielinasi memanjangnya distal
latency,perlambatan kecepatan hantaran, adanya blok konduksi dan dispersi temporal dari
potensial aksi gabungan adalah gambaran yang biasa ditemukan. 3,6
Pemeriksaan laboratorium dasar seperti darah lengkap dan panel metabolik kurang
bermanfaat untuk menegakkan diagnosis GBS. Pemeriksaan ini sering dilakukan untuk
menyingkiran penyebab infeksi dan metabolik lainnya. Pemeriksaan neuropati perifer
direkomendasikan pada kasus-kasus dimana diagnosis kurang pasti. Pemeriksaan ini meliputi
panel tiroid, profil reumatologi, vitamin B-12,asam folat, hemoglobin A1C, laju endap darah
(LED), elektroforesis protein dan uji untuk logam berat. Permintaan tes spesifik ini harus
berdasarkan riwayat dan keadaan klinis pasien. Pemeriksaan imejing seperti MRI atau CT
vertebra dapat membantu untuk menyingkirkan diagnosis lainnya seperti penyebab mekanis
dari mielopati. 1,2
Kelainan lain yang dapat menjadi diagnosis banding adalah mielopati akut (terutama
dengan nyeri punggung yang berkepanjangan dan gangguan sfingter); botulismus (hilangnya
refleks pupil di awal); difteri (gangguan orofaringeal muncul awal); poliradikulitis Lyme dan
tick-borne paralysis lainnya; porfiria (nyeri abdomen, kejang, psikosis); neuropati vaskulitis;
poliomyelitis (biasanya disertai demam dan meningismus); poliradikulitis CMV (pada pasien
dengan immunocompromised). Gangguan neuromuskular seperti miastenia gravis; atau
keracunan organofosfat, thalium atau arsen. Uji laboratorium sangat membantu terutama
kuat, terapi harus segera dimulai tanpa menunggu perkembangan gambaran elektrodiagnostik
dan CSF yang khas. 1,2,6
III.1.7. Patologi
Penemuan patologi menunjukkan pola dan bentuk yang relatif konsisten. Bahkan
ketika penyakit ini fatal dalam beberapa hari, seluruh kasus menunjukkan infiltrat limfositik
perivaskular (terutama perivenous). Dalam perkembangan selanjutnya dijumpai infiltrat sel
inflamasi dan demielinasi perivena yang berkombinasi dengan demielinasi segmental dan
berbagai derajat degenerasi wallerian. Infiltrat selular tersebar di seluruh saraf kranial, akar
ventral dan dorsal,ganglia dorsalis dan di sepanjang saraf perifer. Infiltrat lokal dari sel
inflamasi juga dapat ditemukan di kel limfe, hepar, limpa, jantung dan organ lainnya.
Pembengkakan akar saraf pada tempat keluarnya dari dura juga dijumpai oleh beberapa
peneliti dan dianggap menyebabkan kerusakan akar saraf. 3,7,8
Variasi dari pola kerusakan saraf perifer ini telah diamati, masing-masing tampaknya
menggambarkan imunopatologis yang berbeda. Pada beberapa kasus tertentu,dapat dijumpai
perubahan demielinatif dan sedikit limfosit perivaskular. Pada pasien dengan uji
elektrofisiologis yang menunjukkan kerusakan aksonal berat pada awal penyakit, temuan
patologis mendukung asal aksonal pada penyakit ini dengan kerusakan mielin sekunder dan
sedikit respon inflamasi. Beberapa kasus menunjukkan proses inflamasi dengan kerusakan
akson primer dibanding demielinasi.3
III.1.8. Patogenesis
Pada GBS, dasar untuk paralisis flaksid dan gangguan sensorik adalah blok konduksi.
Penemuan ini, yang ditunjukkan secara elektrofisiologis, menunjukkan bahwa hubungan
aksonal tetap intak. Oleh sebab itu, penyembuhan terjadi begitu remielinasi terjadi. Pada
kasus yang cukup parah, degenerasi aksonal sekunder biasanya terjadi; luasnya dapat
diperkirakan secara elektrofisiologis. Degenerasi aksonal sekunder yang lebih banyak
berhubungan dengan kecepatan penyembuhan yang lebih lambat dan derajat disabilitas sisa
yang lebih besar. Pada kasus aksonal motorik dimana penyembuhan cukup cepat, lesi
dianggap berada di cabang motorik preterminal, memungkinkan regenerasi dan reinervasi
untuk berlangsung dengan cepat. 3,6,8
Beberapa bukti mendukung dasar autoimun untuk AIDP, suatu bentuk GBS yang
Kedua mekanisme imun seluler dan humoral tampaknya berperan terhadap kerusakan
jaringan pada AIDP.6,9
Sebagian besar bukti mendukung reaksi imunologis terhadap saraf perifer. Waksman
dan Adams menunjukkan bahwa penyakit saraf perifer yang diinduksi secara eksperimental
(experimental allergic neuritis, atau EAN), secara klinis dan patologis tidak dapat dibedakan
dengan GBS, terjadi pada hewan percobaan 2 minggu setelah imunisasi dengan homogenates
saraf perifer. 3
Aktivasi sel T diusulkan dengan adanya penemuan bahwa peningkatan kadar sitokin
dan reseptor sitokin dijumpai dalam serum [interleukin (IL)2, soluble IL-2 receptor) dan pada
CSF (IL-6, tumor necrosis factor α, interferon γ).5 Hartung dkk menemukan kadar yang tinggi
dari reseptor interleukin (IL-2), yang dilepaskan dari sel T yang teraktivasi, dan IL-2 itu
sendiri yang dijumpai pada serum pasien dengan GBS akut menggambrakan aktivasi dari
sel-sel ini.3,10
Acute inflammatory demyelinating polyneuropathy juga analog dengan suatu
immunopati eksperimental yang diperantarai oleh sel T, yang disebut EAN; EAN diinduksi
pada hewan percobaan oleh sensitisasi imun terhadap fragmen protein yang berasal dari
protein saraf perifer, dan terutama terhadap protein P2. Berdasarkan analogi tersebut,
awalnya AIDP dianggap sebagai kelainan yang terutama diperantarai sel T; walaupun begitu,
berbagai data sekarang menunjukkan bahwa autoantibodi terhadap determinan non protein
tampaknya adalah hal yang utama pada sejumlah besar kasus. 6,10
Respon imunitas seluler pada akhirnya menyebabkan makrofag dan sel T menyerang
mielin pada saraf perifer dan menyebabkan blok konduksi saraf.8 Urutan patologik pada
reaksi ini ditunjukkan secara diagramatis pada gambar 1. 3
Walaupun transmisi dari EAN oleh sel T yang tersensitisasi terhadap mielin adalah
bukti yang kuat akan perannya pada GBS, antibodi antimelin tampaknya terlibat di awal
proses penyakit. Serum pasien GBS menyebabkan kerusakan pada mielin pada kultur jaringan
dan memicu bentuk khas (vesikular) destruksi mielin. Injeksi subepineural serum dari pasien
GBS ke saraf isciatika pada tikus menyebabkan demielinasi lokal dan blok konduksi listrik.
Penelitian oleh Koski dkk terhadap kerusakan mielin yang bergantung komplemen oleh
antibodi IgM anti melin pada GBS menyediakan bukti bahwa antibodi antimielin mampu
untuk memulai destruksi mielin walaupun sel T dan makrofag adalah efektor akhir pada
Gambar 1. Mekanisme imunitas seluler pada GBS
Dikutip dari : Victor M, Ropper AH. Adams and Victor’s Principles of Neurology,8th edition. New York : McGraw-Hill Company.2005
Berbagai bukti juga menunjukkan bahwa GBS disebabkan oleh respon imun terhadap
antigen nonself (agen infeksi, vaksin) yang salah arah ke jaringan saraf melalui mekanisme
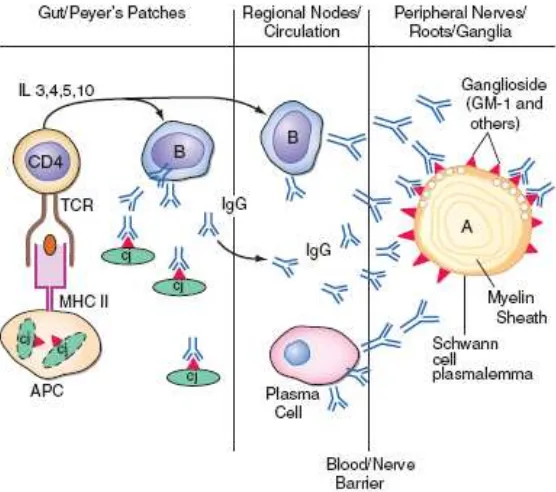
Gambar 2. Immunopathogenesis Guillain Barre Syndrome
Dikutip dari : Kasper Dl, fauci AS, Longo DL, et al.editors. Harrison’s Principles of Internal Medicine. 16th. New York : Mc Graw Hill
Brostoff dkk menunjukkan bahwa antigen pada reaksi ini adalah basic protein, yang
disebut P2, hanya dijumpai pada mielin saraf tepi. Penelitian berikutnya oleh penulis ini
menunjukkan bahwa faktor neuritogenik tampaknya adalah peptida spesifik pada protein P2.
Walaupun begitu, semakin jelas bahwa tidak ada reaksi antigen-antibodi dominan pada GBS
dan bahwa elemen aksonal dan mielin mana saja dapat terlibat dalam membangkitkan reaksi
imun. 3
Target neural tampaknya adalah glycoconjugates, terutama gangliosida. Gangliosida
adalah glycosphingolipid kompleks yang mengandung satu atau lebih residu asam sialic;
berbagai gangliosida berpartisipasi dalam interaksi antar sel (mencakup interaksi antara akson
dan glia), modulasi reseptor dan regulasi pertumbuhan. Gangliosida biasanya terekspos pada
membran plasma sel, membuat mereka cukup rentan terhadap serangan yang diperantarai
antibodi. 6,12
Sejumlah autoantibodi yang diarahkan pada komponen gangliosida saraf dapat
terdeteksi pada pasien dengan GBS, yang paling penting adalah anti-GQ1b, yang ditemukan
pada hampir semua pasien dengan ophtlamoplegia. Lebih kurang sepertiga pasien memiliki
antibodi anti-GM1 pada awal perjalanan penyakitnya, berhubungan dengan presentasi yang
dominan motorik dan kerusakan aksonal, titer yang paling tinggi biasanya berhubungan
dengan kasus yang terjadi setelah infeksi Campylobacter. Antibodi yang diarahkan terhadap
GD1a atau GT1b telah dihubungkan pada beberapa kasus dengan varian
faringeal-brakial-servikal. 3,13
Gangliosida dan glycoconjugates lainnya terdapat dalam jumlah yang besar pada
jaringan saraf manusia dan pada tempat yang penting, seperti nodus ranvier. Antibodi
antigangliosida, terutama terhadap GM1, sering dijumpai pada GBS (20 hingga 50% kasus),
feses pasien GBS memiliki struktur glikolipid yang secara antigenik bereaksi silang dengan
gangliosida, termasuk GM1, yang terkonsentrasi pada saraf manusia. Bukti lainnya berasal
dari pengalaman di Eropa dengan penggunaan parenteral dari gangliosida otak sapi yang
dimurnikan untuk terapi berbagai gangguan neuropatik. Dalam 5 sampai 15 hari setelah
injeksi, beberapa resipien menderita acute motor axonal GBS dengan titer tinggi antibodi
anti-GM1 yang mengenali epitop pada nodus ranvier dan motor endplate. 6
Miller Fisher syndrome (MFS), yang muncul sebagai ataksia yang berkembang dan
arefleksia tungkai tanpa kelemahan, dan oftalmoplegia sering dengan paralisis pupil. Varian
MFS dijumpai pada sekitar 5% kasus GBS. Antibodi anti-GQ 1b IgG dijumpai pada >90%
pasien dengan MFS, dan kadar IgG paling tinggi pada tahap awal perjalanan penyakit.
Antibodi anti-GQ1b tidak dijumpai pada bentuk GBS yang lain kecuali terdapat keterlibatan
nervus motorik ekstraokular. Saraf motorik ekstraokular kaya akan gangliosida GQ1b jika
dibandingkan dengan saraf tungkai. Lebih lanjut lagi, antibodi monoklonal anti-GQ1b
terhadap C.jejuni yang diisolasi dari pasien dengan MFS memblok transmisi neuromuskular
secara eksperimental. 6
Observasi ini menyediakan bukti yang kuat namun inkonklusif bahwa autoantibodi
memainkan peranan penting dalam patogenesis GBS. Walaupun antibodi anti-gangliosida
yang telah dipelajari paling intensif , target antigenik lainnya juga tampaknya penting. Suatu
laporan terkini mengidentifikasi antibodi IgG terhadap sel Schwann dan neuron (daerah
pertumbuhan saraf) pada beberapa kasus GBS. Bukti bahwa antibodi ini adalah patogenik
membutuhkan bukti bahwa mereka mampu memperantarai penyakit setelah transfer pasif
langsung ke host yang naif; hal ini belum dibuktikan, walaupun suatu kasus transfer
transplasental maternal-fetal dari GBS pernah dilaporkan. 6
Faktor komplemen juga tampaknya merupakan faktor yang penting dalam serangan
awal terhadap mielin. 3 Bahkan, perubahan paling awal yang dapat dideteksi oleh
Haer-Macko dkk adalah deposisi komplemen pada lapisan dalam mielin. 3 Respon imun humoral
menyebabkan aktivasi komplemen pada bagian luar plasmalemma sel Schwann, yang
menyebabkan masuknya kalsium ke dalam sel dan aktivasi protease menyebabkan
demielinasi. 9
III.1.9. Penatalaksanaan III.1.9.1. Manajemen Awal
Manajemen awal meliputi : 1,2
• Intubasi harus dilakukan pada pasien yang mengalami gagal nafas. Indikator klinis untuk intubasi mencakup hipoksia, penurunan fungsi respirasi yang cepat,batuk yang
lemah, dan dicurigai aspirasi.
• Pasien dengan GBS harus dimonitor ketat untuk perubahan tekanan darah, denyut
jantung dan aritmia lainnya.
o Jarang dibutuhkan pengobatan untuk takikardi.
o Atropin direkomendasikan untuk bradikardia simtomatik.
o Karena labilnya disautonomia, hipertensi sebaiknya ditangani dengan obat
short-acting, seperti short-acting beta-blocker atau nitroprusside.
o Hipotensi akibat disautonomia biasanya menunjukkan respon terhadap cairan
intravena dan posisi telentang.
o Alat pacu jantung sementara mungkin dibutuhkan pada pasien dengan blok
jantung derajat dua atau derajat tiga
III.1.9.2. Obat-Obatan
Hanya terapi plasma exchange dan intravenous immune serum globulin (IVIG)
yang telah terbukti efektif. Kedua terapi terbukti memperpendek masa pemulihan sebanyak
50%. Kortikosteroid tidak efektif sebagai terapi tunggal. Dengan kombinasi dengan IVIG,
metilprednisolon intravena dapat mempercepat perbaikan namun tidak secara signifikan
mempengaruhi outcome jangka panjang.
Analgesik sederhana atau obat antiinflamasi non steroid dapat dicoba namun seringkali tidak
menghilangkan nyeri secara adekuat. Suatu studi mendukung penggunaan gabapentin atau
carbamazepine pada unit perawatan intensif untuk penanganan nyeri pada fase akut GBS.
Terapi ajuvan seperti anti depresan trisiklik, tramadol, gabapentin atau carbamazepine dapat
membantu dalam manajemen jangka panjang nyeri neuropatik. 1,2,4
Intravenous immune globulin (IVIG) bekerja dengan menetralisir antibodi mielin yang
bersirkulasi melalui antibodi anti-idiotypic, menurunkan sitokin proinflamasi seperti
interferon-gamma (INF-gamma), juga memblok kaskade komplemen dan memicu
remielinasi. Dosisnya adalah 0.4g/kg/hari secara IV selama 5 hari. 1,2,4
Albumin digunakan pada plasma exchange saat plasma pasien ditukar dengan
substitute plasma. Dapat menghilangkan autoantibodi dan kompleks imun dari serum. Plasma
exchange diberikan bersamaan dengan albumin (50 ml/kg) selama periode 10 hari dan
terbukti mempercepat pemulihan dan dapat membantu menghilangkan konstituen sitotoksik
Fractioned low molecular weight heparins (enoxaparain/lovenox) digunakan untuk
profilaksis DVT. Bekerja dengan meningkatkan inhibisi faktor Xa dan trombin dengan
meningkatkan aktivitas anitrombin III, mempengaruhi waktu trombin dan pembekuan dan
meningkatkan inhibisi faktor Xa. Durasi pengobatan berkisar 7-14 hari. Diberikan dengan
dosis 30 mg subkutan dua kali sehari. 1,2
III.2. REHABILITASI PADA GUILLAIN BARRE SYNDROME
Lebih kurang 40% pasien yang diopname dengan GBS akan memerlukan rehabilitasi
saat perawatan. Karena perjalanan penyakit GBS sulit diramalkan, diperlukan pengawasan
ketat dalam proses rehabilitasi. Evaluasi ini hendaknya mencakup pemeriksaan fisik harian
yang mendetail, tes sensorik dan motorik,untuk menilai ada tidaknya relaps atau komplikasi. 4
Guillain Barre Syndrome adalah suatu penyakit yang sering menyebabkan defisit
fungsional. Hilangnya refleks tendon dalam pada ekstremitas atas atau bawah, begitu pula
kelemahan ekstremitas atas distal yang berat atau kelemahan ekstremitas bawah, merupakan
indikasi pemulihan yang tidak lengkap. Hal ini dapat menyebabkan suatu ’impairment’, yang
didefinisikan dengan hilangnya atau abnormalitas fungsi atau struktur psikologis, fisik atau
anatomis. Disabilitas, seperti definisi World Health Organization, terjadi jika suatu
impairment menghalangi seseorang untuk menyelesaikan suatu pekerjaan yang dibutuhkan
untuk mandirinya hidup seseorang. Penilaian terhadap disabilitas pada pasien GBS biasanya
dilakukan dengan menggunakan skala ordinal 0-6, yaitu 0,sehat ; 1,gejala atau tanda minor; 2,
mampu berjalan 5 meter tanpa bantuan; 3,mampu berjalan 5m dengan bantuan; 4, di kursi
atau tempat tidur; 5, memerlukan bantuan ventilasi; 6, meninggal. Skala ini tapi tidak cukup
sensitif untuk mendeteksi perubahan ringan pada pasien. 4
III.2.1. SASARAN REHABILITASI
III.2.1.1. Pemulihan Motorik dan Komplikasi Muskuloskletal
Pasien GBS dapat dijumpai dengan keadaan yang sangat beragam, seperti tetraparese,
ataupun kelemahan hanya pada lengan, kaki, otot wajah atau orofaring. Terdapat bukti bahwa
terlalu membebani unit motorik yang terlibat akan menghalangi pemulihan. Kerja otot yang
terlalu dipaksa pada pasien dengan keterlibatan saraf tepi telah dihubungkan dengan
kelemahan paradoksikal. Kelemahan motorik juga dihubungkan dengan pemendekan otot dan
kontraktur sendi. Komplikasi ini dapat dicegah dengan latihan ROM harian. Bergantung pada
beratnya kelemahan, latihan dapat bersifat pasif, aktif-assistif, atau aktif. Penempatan posisi
Gangguan motorik residu mengenai 15% hingga 60% pasien dan cenderung menjadi
keterbatasan primer pada activity daily living (ADL) dan pekerjaan. Begitu stabil, terutama
setelah plasmapheresis atau immunoglobulin, latihan pada mobilitas di tempat tidur dan
gerakan melawan gravitasi dapat dimulai. Suatu eksaserbasi dapat terjadi sewaktu rehabilitasi,
maka penilaian harian dari kekuatan dan fungsi menjadi fokus perhatian yang penting.
Sewaktu rehabilitasi, kelelahan dan disautonomia dapat memperlambat kemajuan dalam
mobilitas dan ADL pada pasien. Latihan penguatan tertentu harus menghindari membebani
otot terlalu berat dan menyebabkan ketidaknyamanan. Jumlah pengulangan dan set latihan
disesuaikan dengan toleransi pasien. Jika dijumpa hipotensi ortostatik, latihan tilt-table dapat
membantu mengembalikan refleks kardiovaskular dan meningkatkan volume vaskular. 14
Mempertahankan range of movement (ROM) dapat secara langusng dilakukan pada
pasien GBS, karena tidak dijumpai spastisitas otot. Perhatian khusus harus diberikan untuk
mencegah pemendekan tendon achiles, yang dapat menyebabkan ’drop foot’ yang
berlama-lama saat dirawat di tempat tidur. Fisioterapi dan penempatan posisi yang tepat biasanya
adekuat untuk mencegah masalah ini. Manajemen ortotik mungkin diperlukan pada beberapa
pasien. 15
III.2.1.2. Disfungsi Sensorik dan Nyeri
Analisis observasional retrospektif pada serial kasus GBS menemukan nyeri sebagai
gejala awal, dengan insiden yang memiliki rentang 33% hingga 71%. Satu studi menilai
insiden dan intensitas nyeri secara prospektif dan menilai respon terhadap intervensi nyeri
secara medis. Nyeri dilaporkan oleh 89% pasien dan setengahnya melaporkan rasa nyeri yang
berat. Obat lini pertama yang digunakan adalah asetaminofen dan obat anti inflamasi
nonsteroid. Walaupun begitu, 75% pasien memerlukan tambahan opioid oral atau parenteral
dan 30% pasien diterapi dengan infus morfin (1-7 mg/jam). 16
Penanganan nyeri secara umum dilakukan secara klinis dengan penggunaan
obat-obatan anti depresan, dan pada beberapa kasus, penggunaan carbamazepine. Pengobat-obatan yang
lebih baru kini menggunakan capsaicin topikal dan/atau transcutaneus electrical stimulation
pada daerah nyeri. Nyeri pada ekstremitas dan skeletal aksial telah dihubungkan dengan
gangguan mobilitas sendi pada GBS. Pasien GBS dengan nyeri hebat memiliki toleransi yang
buruk terhadap aktivitas dan menyebabkan masa rawat inap yang lebih lama. 4
Sebagian pasien mendapat antidepresan trisiklik dan sebagian lagi mendapat
carbamazepine sebagai terapi ajuvan untuk nyeri neuropatik sewaktu perjalanan penyakit.
carbamazepine (300 mg setiap hari selama 3 hari) dibandingkan plasebo. Analgetik opioid
dapat memperburuk dismotilitas usus otonomik dan distensi kandung kemih. 16
Intervensi medis biasanya dimulai dengan antidepresan trisiklik, capsaicin dan
transcutaneus nerve stimulation. Agen lini kedua mencakup antikonvulsan (seperti
carbamazepine, gabapentin) yang dilaporkan cukup efektif untuk nyeri neurogenik.
Kadang-kadang pada pasien yang menderita nyeri yang tidak mengalami remisi, obat-obatan nyeri
seperti tramadol atau narkotik, diindikasikan pada tahap awal terapi untuk menghilangkan
nyeri sampai metode di atas menjadi efektif. Terdapat pasien dengan keterlibatan signifikan
dari sensasi getar dan sendi.Hilangnya proprioseptif menyebabkan ataksia dan inkoordinasi,
menyebabkan defisit fungsional. Untuk pasien ini,terapi harus mencakup teknik reintegrasi
sensorik dan latihan berulang untuk memperbaiki koordinasi. Teknik ini akan membantu
mengembangkan motor engram yang berdasarkan perubahan persepsi sensorik.4
Suatu studi merekomendasikan bahwa analgesik sederhana atau obat anti inflamasi
non steroid dapat dicoba namun seringkali tidak menghilangkan nyeri secara adekuat.
Gabapentin atau carbamazepine pada unit intensif dapat diberikan pada fase akut GBS.
Analgetik narkotik dapat digunakan namun harus disertai dengan pengawasan ketat terhadap
efek samping terutama pada keadaan denervasi otonmik. Terapi ajuvan dengan obat
antidepresan trisiklik, tramadol, gabapentin atau carbamazepine dapat membantu manajemen
jangka panjang dari nyeri neuropatik. 16
III.2.1.3. Disautonomia
Sebagian besar pasien yang menjalani rehabilitasi memiliki masalah hipotensi
postural, hipertensi dan aliran simpatis yang berlebihan, atau disfungsi usus dan kandung
kemih. Hipotensi postural, yang dapat mengganggu terapi sering dijumpai pada pasien yang
menjalani rehabilitasi. Sekitar 19% hingga 50% pasien GBS di rumah sakit mengalami
hipotensi postural. Pasien yang mengalami aliran simpatis yang berlebihan dan hipertensi
tampaknya memiliki sensitivitas ekstrem terhadap obat vasoaktif.4 Gangguan fungsi otonom
yang serius dan dapat fatal, seperti aritmia dan hipertensi atau hipotensi ekstrem, dijumpai
pada sekitar 20% pasien dengan GBS. Bradikardia dapat sedemikian parah hingga
menyebabkan asistol,yang memerlukan pemasangan alat pacu jantung. 16
Neuropati otonomik persisten dapat menyebabkan masalah aritmia jantung atau
tekanan darah labil. Pola keterlibatan otonom pada GBS berbeda dengan yang terlihat pada
cedera spinal, dimana fungsi nervus vagus tetap ada (karena nervus vagus merupakan saraf
sering memerlukan hambatan antikolinergik. Pada GBS, dampak klinis dari disfungsi otonom
persisten kurang dapat diprediksi karena saraf simpatis dan parasimpatis sama-sama terkena.17
Disfungsi usus dan kandung kemih biasanya merupakan tipe lower motor neuron.
Disfungsi urologis dapat terjadi pada tahap awal penyakit namun tampaknya menghilang pada
sebagian besar kasus. 4 Manajemen kandung kemih relatif lebih mudah pada pasien GBS
dibanding pada pasien dengan cedera spinal karena paralisa flaksid pada kandung kemih akan
mempermudah kateterisasi. Masalah kandung kemih yang paling serius yang sering dijumpai
pada pasien dengan cedera spinal seperti dissinergia sfingter/detrusor, tidak terjadi pada
pasien dengan GBS.15 Manajemen inisial dari kandung kemih harus diarahkan untuk
mencehah overdistensi dari kandung kemih dengan ancaman disrupsi dinding kandung kemih.
4
Konstipasi sering terjadi pada pasien yang berbaring lama di tempat tidur. Lebih
kurang setengah pasien mengalami ileus adinamik pada fase akut, sering bersamaan dengan
gambaran gangguan otonom lainnya. Pemeriksaan auskultasi harian untuk mengetahui
peristaltik perlu dilakukan. Kadang-kadang diperlukan penggunaan obat-obatan seperti
neostigmin untuk mengatasi ileus adinamik.16
III.2.1.4. Imobilisasi
Immobilisasi akibat GBS merupakan faktor risiko untuk terjadinya DVT. Waktu untuk
terjadinya DVT atau emboli pulmonal bervariasi dari 4 hingga 67 hari setelah onset. 16
Insiden terjadinya DVT pada GBS tidak diketahui dengan pasti. Faktor predisposisi
teradinya DVT adalah lamanya imobilisasi. Sebagian besar ahli rehabilitasi menggunakan
profilaksis untuk DVT. Pertimbangan mengenai tipe dan lamanya profilaksis sulit ditentukan
tanpa mengetahui insiden atau faktor risiko untuk terjadinya DVT. Mobilisasi pada tahap awal
tampaknya cukup beermanfaat. Jelasnya, immobilisasi berkepanjangan menyebabkan
peningkatan episode hipotensi postural pada saat rehabilitasi. 4
Pasien yang mengalami immobilisasi cenderung mengalami kehilangan jumlah massa
tubuh yang signifikan, terutama massa otot. Jika berkombinasi dengan kehilangan sensorik
yang signifikan, pasien menjadi rentan untuk mengalami ulkus dekubiuts akibat imobilisasi.
Penempatan tempat tidur yang tepat dengan sering mengubah posisi dibutuhkan untuk
mencegah terjadinya dekubitus. Hilangnya massa tubuh, disertai dengan sistem saraf perifer
yang telah terganggu, membuat posisi yang tepat suatu kebutuhan untuk melindungi saraf
perifer yang dapat tertekan antara tonjolan pada tubuh dan tempat tidur.Saraf yang paling
Penggunaan latihan ROM yang agresif juga menghalangi osifikasi heterotopik pada mobilitas
dan fungsi sendi. Pengawasan nutrisi yang ketat dibutuhkan karena pasien cenderung untuk
mengalami kehilangan berat badan pada fase akut penyakit. Menariknya, dengan immobilisasi
dan aktivitas yang berkurang, banyak pasien yang dapat makan cenderung mengalami
kenaikan berat badan setelah beberapa minggu perjalanan penyakit. Kenaikan berat badan ini
dapat menghalangi kemajuan fungsional dalam transfer dan mobilitas yang diharapkan
dengan adanya perbaikan motorik. 4
III.2.1.5. Masalah Psikologis dan Sosial
Variabel psikologis mempengaruhi outcome pada rehabilitasi pada berbaai diagnosis
lainnya. Gejala depresi ringan lama setelah onset awal, yang ditunjukkan dengan kelemahan
mental persisten, sering dijumpai, walaupun GBS sendiri tidak menyebabkan chronic fatigue
syndrome. Periode perawatan di unit intensif, akibat penggunaan ventilator,dapat
mempengaruhi fungsi kognitif. 4
Sebagian besar pasien dengan GBS tetap mengalami pengaruh gangguan psikososial
saat menjalani pemulihan fisik atau hanya mengalami tanda residu ringan. Rasa lelah yang
berat menetap pada 80% pasien dan tidak berhubungan dengan usia, durasi atau keparahan
penyakit awal. Penyebab dan faktor yang berperan terhadap munculnya rasa lelah ini tidak
sepenuhnya diketahui, namun rasa lelah tampaknya merupakan bagian dari sekuele dari
inaktivitas yang dipaksakan dan muscle deconditioning. 16
III.2.1.6. Komplikasi Pernafasan
Fungsi respirasi neuromuskular terganggu pada 17% hingga 30% pasien dengan GBS.
Pada beberapa pasien, disfungsi bulbar menyebabkan kesulitan dalam membersihkan sekresi,
mengganggu pertukaran gas dan meningkatkan risiko aspirasi. 16 Gagal nafas dan pneumonia
dapat dijumpai pada 30% pasien pada afse akut dalam 12 minggu pertama. 4 Hipoventilasi
biasanya disebabkan kelemahan otot pernafasan, gangguan fungsi bulbar atau keduanya.
Penggunaan bantuan pernafasan jangka panjang biasanya tidak diperlukan karena biasanya
pasien dapat dilepas dari bantuan ventilator dalam tiga minggu onset GBS. 15
Terapi respiratori agresif dengan toilet pulmonal diperlukan pada tahap awal penyakit,
mencakup saat rehabilitasi pada saat rawat inap. Pasien dengan keterlibatan saraf kranial
sangat rentan terhadap infeksi pulmonal,akibat aspirasi. Mungkin inilah mengapa keterlibatan
saraf kranial dianggap memiliki hubungan yang erat dengan ketergantungan ventilator dan
selama beberapa waktu setelah bantuan ventilator dihentikan. Kondisi pulmonal restriktif
berhubungan dengan hiperkapnea tidur dan hipoksia saat tidur fase rapid eye movement
(REM),karena dalam sistem saraf pusat, respon ventilasi yang diperantarai sentral terhadap
hipoksia dan hiperkapnea hilang saat tidur. Pembersihan sekret untuk mengurangi kerja
pernafasan juga diperlukan. Seringkali ini membutuhkan penggunaan latihan inspirasi resistif.
Harus berhati-hati agar tidak terlalu melelahkan otot-otot pernafasan selama
periodepemulihan unit motorik, karena ini dapat membuat pasien mengalami gagal nafas. 4
III.2.2. PROGRAM REHABILITASI III.2.2.1. Acute In-Patient Rehabilitation
Tujuan rehabilitasi ini adalah untuk memaksimalkan pemulihan fungsi neuromuskular
dan kembali ke kehidupan pre-GBS. Rehabilitasi tidak segera memulihkan saraf; namun
mengoptimalkan fungsi otot, tungkai dan tubuh secara umum seiring dengan pemulihan saraf.
Langkah awal pada proses rehabilitasi adalah penilaian sistematis dari fungsi saraf dan otot
begitu pula latar belakang medis, sosial dan vocational. Informasi dasar ini membantu dokter
dan terapis untuk merancang program yang akan memungkinkan pasien untuk kembali ke
gaya hidup sebelumnya. Sebagian besar pasien pada akhirnya akan mampu kembali ke
kehidupan normalnya atau mendekati normal. Untuk pasien dengan pemulihan yang
inkomplit, tujuannya adalah untuk mengadaptasikan gaya hidupnya dengan keterbatasan
fungsionalnya yang menetap.18
Rehabilitasi dilakukan oleh suatu tim profesional yang terkoordinasi. Bergantung pada
kebutuhan pasien, tim tersebut dapat melibatkan seorang ahli saraf, ahli rehabilitasi medik,
ahli fisioterapi, ahli terapi okupasi, perawat, psikolog. Tim ini biasanya mengadakan
konferensi mingguan untuk menilai status pasien, menentukan kemajuan, dan merencanakan
rencana lebih lanjut . Uraian berikut ini menggambarkan ringkasan dari suatu program
rehabilitasi tipikal. Perawatan oleh ahli fisioterapi dan okupasi dapat tumpang tindih.
Program fisioterapi (physical therapy / PT) pada umumnya berkonsentrasi pada suatu latihan
untuk mengupayakan pasien mampu berjalan sendiri. Program occupational therapy (OT)
akan berkonsentrasi pada mengajar pasien bagaimana untuk menggunakan kekuatan yang
mereka dapatkan kembali untuk aktivitas sehari-hari dan pekerjaan. 18
III.2.2.2. Perawatan Awal di Unit Rehabilitasi
Begitu masuk unit rehabilitasi, beberapa langkah akan dilakukan. Seorang perawat
akan melakukan suatu evaluasi awal, mencakup tinjauan ulang pengobatan dan dosis,
memperoleh informasi penting tentang alergi obat dan kebiasaan makan dan melakukan suatu
pemeriksaan fisik dasar. Dokter yang bertanggung jawab terhadap program ini adalah ahli
rehabilitasi medis. Dokter ini akan meninjau ulang riwayat medis pasien dan akan melakukan
suatu pemeriksaan medis umum dan neuromuscular fungsional menyeluruh. Evaluasi tentang
gaya hidup pasien sebelum sakit juga akan dinilai sebagai panduan untuk pengaturan
program rehabilitasi. Status medis dan kehidupan pasien sebelum sakit dan sekarang akan
membantu dokter menentukan keperluan berbagai terapi (misalnya OT, PT). 18
Guillain Barre Syndrome adalah penyakit monofasik pada sebagian besar pasien; yang
artinya begitu pemulihan dimulai, akan terus berlanjut tanpa perburukan berikutnya.
Penyebab paling sering dari kemunduran pada program rehabilitasi adalah rasa lelah yang
ekstrim akibat latihan yang berlebihan atau perburukan non spesifik sebagai akibat infeksi
saluran kemih atau pneumonia, atau bekuan darah (emboli paru). Sangat jarang, terjadi relaps
GBS yang sebenarnya, terutama jika pasien ditransfer ke unit rehabilitasi terlalu awal pada
fase pemulihan. Perburukan akibat kerja berlebih jarang berlangsung selama lebih dari
beberapa jam; pasien akan kembali ke kondisi awal setelah periode istirahat. Perburukan
akibat penyakit yang berbarengan, seperti infeksi atau emboli paru, akan berlangsung lebih
lama, biasanya sampai kelainan yang mendasarinya dapat diidentifikasi dan ditangani secara
efektif. Jika pasien dalam proses rehabilitasi mulai tampak memburuk, kemungkinan adanya
penyakit lainnya harus menjadi pertimbangan pertama, sehingga perlu dilakukan penilaian
klinis ulang,tes darah dan urine,dan mungkin foto toraks. Jika tidak dijumpai penyakit yang
teridentifikasi dan perburukan tidak dapat hilang dengan periode istirahat dan penurunan
aktivitas fisik, kemungkinan adanya relaps GBS harus dipertimbangkan. Untungnya, relaps
yang sebenarnya jarang sama parahnya seperti penyakit awal, walaupun mungkin masih
berpengaruh terhadap kelemahan pasien. 18
III.2.2.3. Gambaran Umum Program Rehabilitasi
Bukti menunjukkan bahwa sekitar 40% pasien yang dan dirawat inap dengan GBS
membutuhkan rehabilitasi di rumah sakit. Sayangnya, belum ada studi tentang outcome
rehabilitasi jangka panjang dan penanganannya seringkali berdasarkan pengalaman dengan
kondisi neurologis lainnya. Tujuan program terapi adalah mengurangi defisit fungsional,
berpartsipasi penuh dalam program terapi aktif. Pada stadium ini, pasien dapat memperoleh
manfaat dari latihan range of motion (ROM) harian dan penempatan posisi yang tepat untuk
mencegah pemendekan otot dan kontraktur. Penguatan otot secara aktif dapat dimulai secara
perlahan-lahan, dan mencakup latihan isometrik, isotonik, isokinetik atau resistif progresif.
Keahlian mobilitas seperti pindah dari tempat tidur, transfer dan ambulasi adalah target
berikutnya. Pasien harus dimonitor untuk instabilitas hemodinamik dan aritmia jantung,
terutama setelah program rehabilitasi dimulai. Intensitas dari program latihan juga harus
dimonitor, begitu pula latihan yang berlebihan pada otot, yang dapat menyebabkan
perburukan pada kelemahan. 2
Splinting pergelangan kaki dan tangan dan penempatan posisi yang tepat membantu
menghindari ruam pada kulit, kontraktur dan nyeri. Latihan ROM dan latihan resistesnsi
ringan dapat dilakukan kecuali jika latihan ini memperburuk parestesi atau memicu nyeri
setelah latihan.14 Latihan awal, bahkan pada fase akut, dapat mencakup program penguatan
yang melibatkan isometrik, isotonik, isokinetik, manual-resistif dan latihan resistif progresif
yang bergantung keadaan klinis pasien.4 Ahli OT harus dilibatkan di awal program
rehabilitasi untuk menguatkan tubuh bagian atas, ROM, dan aktivitas untuk mendukung
kemampuan merawat diri secara fungsional. Baik strategi restoratif dan kompensatori dapat
digunakan untuk mempercepat perbaikan fungsional.2
III.2.2.4. Fisioterapi dan Terapi Okupasi
Seperti yang diuraikan di atas, ahli fisioterapi dan terapi okupasi memegang peranan
penting dalam proses rehabilitasi. Umumnya, penekanan awal dalam rehabilitasi adalah
mendapatkan kembali mobilitas, awalnya di tempat tidur, kemudian di kursi roda, dan
akhirnya berdiri dan berjalan. Pada GBS, kekuatan ekstremitas atas biasanya kembali sebelum
kekuatan ekstremitas bawah.Oleh sebab itu, pada tahap awal proses rehabilitasi, ahli terapi
okupasi mulai dengan melatih pasien untuk menggunakan lengan dan tangan, untuk
memperoleh kembali kemandirian dalam aktivitas harian, seperti kebersihan, berpakaian,
makan dan mandi. Ahli fisioterapi dapat memulai program dengan latihan untuk
mempertahankan tonus dan menguatkan ekstremitas bawah, yang akhirnya memungkinkan
pasien untuk berjalan. Evaluasi PT dan OT awal biasanya melibatkan penilaian mobilitas
sendi, kekuatan kerja berbagai kelompok otot (misalnya mengangkat lengan, menggerakkan
kaki melawan tahanan) dan pergerakan tubuh atau mobilitas dengan berbagai posisi. 18
Salah satu dari penilaian pertama adalah evaluasi mobiltas sendi atau range of motion
(ROM). Hal ini akan membantu mengidentifikasi adanya pemendekan tendon dan kontraktur
otot yang mungkin terjadi, sehingga program latihan dapat disesuaikan untuk mengatasi
masalah ini. Ekstremitas atas dan bawah akan diperiksa dengan posisi pasien duduk, jika
memungkinkan, atau berbaring jika tidak. Penilaian ROM dilakukan pada setiap sendi untuk
menentukan apakah bisa digerakkan tanpa hambatan ke semua ROM normalnya. Ini pertama
kali dilakukan secara pasif, dengan pasien dalam keadaan relaks dan ahli terapi yang
melakukan semua gerakannya (ROM pasif). Pada beberapa pasien, misalnya pasien dengan
arthritis, beberapa sendi memiliki ROM yang terbatas yang tidak berhubungan dengan GBS.
Penilaian awal ini memungkinkan ahli terapi untuk menetapkan sasaran yang realistis tentang
seberapa jauh terapi pasien tersebut dapat dilakukan. Berikutnya, pasien diminta untuk
menggerakkan sendi-sendinya sejauh mungkin tanpa bantuan. Gerakan aktif ini menggunakan
kekuatan otot pasien sendiri untuk menggerakkan tungkai. Setelah periode inaktivitas,
gerakan aktif dan pasif dapat menurun akibat kekakuan pada kapsul sekitar sendi dan
pemendekan otot dan tendon (kontraktur). Pada beberapa kasus,kontraktur ini secara
signifikan mengganggu fungsi. 18
Salah satu dari komponen awal yang penting pada rehabilitasi adalah meningkatkan
ROM sekitar sendi dalam proses persiapan untuk latihan penguatan. Jika fisioterapi dan terapi
okupasi dilakukan dengan baik, kontraktur sendi akan sangat minimal dan penguatan dapat
segera dimulai. Jika tidak, proses peregangan otot, tendon, ligamen dan kapsul sendi yang
sulit dan menyakitkan, harus dilakukan sebelum latihan penguatan dapat dilakukan. Pada
beberapa pasien yang mengalami kontraktur signifikan, gerakan pasif ROM yang
terus-menerus akan menyebabkan tekanan konstan terhadap tendon dan otot sekitar sendi untuk
meregangkan jaringan dan mengurangi pemendekan. Walaupun terdapat ROM yang utuh atau
hampir utuh, latihan peregangan harus dilakukan sebagai bagian dari program latihan. Hal ini
akan lebih mudah dilakukan jika tidak ada kontraktur. Peregangan harus dilakukan dengan
berhati-hati untuk menvegah cedera—tujuannya adalah untuk meningkatkan ROM sedikit
demi sedikit setiap hari. 18
III.2.2.4.2.Tes Kekuatan Otot
Tes kekuatan fungsi otot dilakukan untuk memperoleh informasi dasar tentang status
pasien. Misalnya, pasien diminta untuk mengangkat tiap lutut saat posisi duduk. Derajat
menyediakan pengukuran numerik kekuatan yang dapat dibandingkan dari mingggu ke
minggu selama proses rehabilitasi untuk mengukur perbaikanatau perburukan. 18
Tabel 2. Medical Research Council Grading
Grade 5 Kekuatan normal
Grade 4 Pasien mampu untuk menggerakkan ekstremitas melawan gravitasi
dan tahanan yang diberikan oleh pemeriksa, namun kekuatan tidak normal.
Grade 3 Pasien mampu menggerakkan ekstremitas melawan gravitasi namun
tidak mampu melawan tahanan yang diberikan oleh pemeriksa
Grade 2 Pasien tidak mampu mengangkat ekstremitas melawan gravitasi,
namun jika gravitasi dihilangkan, ekstremitas dapat digerakkan. Misalnya pasien mampu menggeser lenganya
Grade 1 Tidak ada gerakan ekstremitas, dijumpai kontraksi otot
Grade 0 Tidak dijumpai kontraksi otot
III.2.2.4.3. Jenis Latihan
Latihan tidak dapat dilakukan jika pasien tidak mampu menggerakkan ekstremitas
setidaknya jika gravitasi dihilangkan (grade 2). Terapi untuk apapun dengan kelemahan yang
lebih berat, hanya terdiri dari latihan ROM pasif yang dilakukan oleh ahli terapi. Begitu grade
2 tercapai, sejumlah latihan dapat dilakukan dengan menggerakkan ekstermitas sejajar dengan
lantai. Ketika pasien mencapai kekuatan grade 3, dapat dimulai latihan dengan resistensi
ringan, melawan gravitasi dan tahanan minimal. 18
Latihan Resistensi Ringan
Tujuan utama dari latihan ini adalah untuk meningkatkan stamina, bukan kekuatan.
Pasien akan melakukan banyak pengulangan latihan melawan tahanan minimal. Kelemahan
neuromuskular adalah bagian penting pada GBS, dan pasien GBS hanya melakukan latihan
sampai merasa lelah. Pengulangan dengan tahanan ringan akan memperbaiki ketahanan otot
dan resistensi terhadap lelah, dan meningkatkan kapasitas oksidatif otot. Ini dikenal dengan
latihan aerobik. Seiring dengan perbaikan kekuatan dan stamina, pasien diminta untuk
melakukan latihan yang lebih berat. 18
Latihan Resistensi Berat/ Penguatan Otot
Kebalikan dengan latihan resistensi ringan, tujuan utama dari latihan tahanan berat
adalah untuk meningkatkan kekuatan dan bukan stamina. Tentu saja, kedua bentuk latihan ini
perbaikan kekuatan, beban yang lebih berat dapat digunakan dengan pengulangan yang lebih
sedikit. 18
Latihan Progresif-Resistensi
Seiring dengan perbaikan kekuatan lebih membaik, latihan dapat ditambah untuk
memaksimalkan kontraksi otot melalui latihan ROM menyeluruh. Sebagian besar latihan
dirancang untuk menguatkan kelompok otot dan fungsi spesifik seperti ekstensi kaki
(mengangkat kaki)dan fleksi lengan (membengkokkan lengan pada siku). Pendekatan lain
menggunakan kombinasi latihan yang menggabungkan kedua otot yang kuat maupun yang
lemah dalam suatu gerakan. Tujuan mengkombinasikan dua latihan atau lebih adalah untuk
mentransfer kekuatan dari otot yang lebih kuat ke otot yang lebih lemah. Manfaat potensial
dari teknik ini, yang disebut sebagai proprioceptive neuromuscular facilitation (PNF),
dibatasi oleh jumlah suplai saraf ke tiap kelompok otot yang berpartisipasi pada kombinasi
aktivitas tersebut. Teknik PNF membantu mempertahankan ROM dari sendi yang dilatih. 18
Membangun Kekuatan dan Ketahanan
Seiring dengan suplai saraf membaik, latihan tambahan dapat dilakukan untuk lebih
memperbaiki kekuatan otot. Misalnya, stationary bicycle pedaling dapat digunakan, begitu
juga latihan progresif-resistif. yang dirancang untuk memberikan kaki suatu beban konstan
seiring lutut bergerak sesuai ROM normalnya. Ini dapat dilakukan dengan bantuan mesin.
Latihan seperti mengangkat beban, dapat digunakan untuk memperbaiki kekuatan ekstremitas
atas, dan akhirnya memungkinkan pasien untuk bergerak secara independen dari kursi roda ke
tempat tidur atau kursi biasa. 18
Perkembangan Untuk Berjalan
Seiring dengan kekuatan kaki membaik, alat bantu dapat digunakan untuk
menyediakan keseimbangan dan memberikan dukungan sewaktu berjalan. Pasien biasanya
akan mulai berlatih dengan parallel bars. Pasien dapat menggunakan bars ini ketika mencoba
untuk berjalan. Perlahan-lahan pasien dapat berlatih dengan tongkat. Tongkat quad, yang
memiliki empat kaki di lantai, menyediakan stabilitas yang lebih baik dan biasanya pertama
kali digunakan. Saat pasien memiliki keseimbangan dan kekuatan yang cukup,tongkat satu
Activities of Daily Living
Activities of daily living (ADL) adalah suatu istilah untuk aktivitas sehari-hari yang
penting, seperti perawatan diri, makan, berpakaian, menulis dan aktivitas pekerjaan.
Mempelajari kembali aktivitas dasar ini adalah bagian penting dari rehabilitasi pada pasien
GBS. Mengarahkan pasien untuk melakukan ADL adalah bidang kerja ahli terapi okupasi,
karena fokus kerjanya adalah latihan untuk mendapatkan kembali fungsi ekstremitas atas.
Seperti pada ekstremitas bawah, fungsi ekstremitas atas biasanya kembali dengan pola
proksimal ke distal. Oleh sebab itu, penggunaan bahu,yang lebih proksimal akan lebih dahulu
kembali sebelum tangan dan jari. Selama rehabilitasi, tes kekuatan neuromuskular akan
dilakukan secara reguler,setiap minggu,untuk menilai kemajuan perbaikan kekuatan otot.
Program terapi akan disesuaikan untuk menguatkan otot-otot yang lebih lemah. 18
III.2.2.5. Speech Therapy (Terapi Wicara)
Ahli terapi wicara juga dilibatkan untuk memperbaiki fungsi menelan dan berbicara
untuk pasien dengan kelemahan orofaring yang signifikan, dengan disfagi dan disartria.2 Pada
kasus yang berat, pasien dengan respirator tidak mampu berbicara karena pipa yang terletak di
jalan nafas tidak memungkinkan pergerakan pita suara, yang normalnya memproduksi
suara.18 Pada pasien yang tergantung dengan ventilator ini, strategi komunikasi alternatif juga
harus diimplementasikan.2 Pasien ini biasanya berkomunikasi via communication cards.
Biasanya begitu pipa endotrakeal dilepas, kemampuan bicara kembali dalam beberapa hari. 18
Bahkan tanpa penggunaan respirator sebelumnya, pasien masih memiliki kesulitan berbicara
jika otot-otot untuk berbicara mengalami kelemahan. Otot-otot ini meliputi pita suara, lidah,
bibir, dan mulut. Ahli terapi wicara dapat membantu pasien mempelajari latihan untuk otot
yang terkena dalam rangka memperbaiki pola bicara dan kejelasan vokal, begitu pula
rekomendasi perubahan diet untuk memfasilitasi proses menelan yang normal dengan nutrisi
yang adekuat. Pasien yang memakai respirator selama lebih dari 2 minggu akan
menbutuhkan pemasangan pipa trakeostomi yang dimasukkan mellaui lubang di depan
leher.Begitu pipa dilepas, pasien ini membutuhkan latihan untuk berbicara dengan jelas
sampai lubang tersebut tertutup sempurna.
III.2.2.6. Recreational Therapy
Recreational therapy dapat memiliki manfaat khusus untuk pasien dengan disabilitas
menetap. Keterikatan dengan recreational therapy membantu pasien menyesuaikan diri untuk
paling penting adalah, jenis terapi ini membantu pasien menghadapi kenyataan bahwa
disabilitas tersebut adalah bagian dari kehidupan mereka, namun pasien masih dapat
menikmati hidup. 18
Partisipasi dalam recreational therapy membantu dalam penyesuaian pasien terhadap
disabilitas dan memperbaiki integrasi ke dalam masyarakat. Aktivitas rekreasional, baik yang
baru atau lama, dapat digunakan untuk mempercepat perkembangan dan kemandirian pada
pasien yang dirawat inap dalam jangka waktu yang lama. Terapi recreational dapat
melibatkan semua level aktivitas, mencakup menonton televisi bersama, bermain kartu, dan
bermain basketdengan kursi roda. 2,18
III.2.2.7. Psikolog dan Psikiatris
Psikolog dan psikatris memegang peranan penting dalam membantu pasien dan
keluarga dalam menangani masalah paralisis, ketergantungan, hilangnya pendapatan, dan
permasalahan emosional. Reaksi emosional terhadap penyakit berat dapat mencakup
frustasi,depresi, mengasihani diri, penyangkalan, kemarahan dan kerakutan. Terlepas dari
beratnya penyakit ini,prognosis pasien GBS cukup baik. Oleh sebab itu, pendekatan yang
harus dilakukan adalah dengan mengupayakan proses rehabilitasi dilalui dengan sikap
optimis. Psikolog dapat membimbing pasien dan keluarga dalam menangani dampak emosi
dari penyakit ini. Psikolog dapat menggunakan terapi bicara untuk membantu pasien
memahami bahwa rasa takut, marah dan emosi lain tersebut adalah hal yang normal dan dapat
dimengerti, dan mereka tidak seharusnya merasa bersalah atas perasaan tersebut.
Membenarkan reaksi emosi terhadap GBS, dan menawarkan pengertian dan dukungan dapat
meringankan rasa takut dan membimbing pasien untuk menerima. Tujuannya adalah
membantu pasien GBS dan keluarganya menghadapai keterbatasan fisik apapun yang
mungkin menetap dengan cara yang konstruktif. Psikiatris akan menilai keadaan emosi
pasien, menghubungkannya dengan kepribadiannya dan kemudian menyediakan pengobatan,
seperti antidepresan, untuk meringankan stres dan memperbaiki kemampuannya untuk