TESIS
PERBANDINGAN HASIL UJI TUBERKULIN PADA ANAK KONTAK TB PARU DEWASA DENGAN KECACINGAN DAN TIDAK KECACINGAN
DERMAWAN 097103026/IKA
PROGRAM MAGISTER KEDOKTERAN KLINIK - SPESIALIS ILMU KESEHATAN ANAK FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
PERBANDINGAN HASIL UJI TUBERKULIN PADA ANAK KONTAK TB PARU DEWASA DENGAN KECACINGAN DAN TIDAK KECACINGAN
TESIS
Untuk Memperoleh Gelar Magister Kedokteran Klinik (Anak) Dalam Program Magister Kedokteran Klinik
Konsentrasi Kesehatan Anak
Pada Fakultas Kedokteran Universitas Sumatera Utara
DERMAWAN 097103026/IKA
PROGRAM MAGISTER KEDOKTERAN KLINIK - SPESIALIS ILMU KESEHATAN ANAK FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
Judul Penelitian : Perbandingan Hasil Uji Tuberkulin pada Anak Kontak TB Paru Dewasa denganKecacingan dan Tidak Kecacingan
Nama Mahasiswa : Dermawan Nomor Induk Mahasiswa : 097103026
Program Magister : Magister Kedokteran Klinik Konsentrasi : Ilmu Kesehatan Anak
Menyetujui Komisi Pembimbing
Dr. Ridwan M. Daulay, SpA(K) Ketua
Dr. Rita Evalina, M.Ked(Ped), SpA(K) Anggota
Ketua Program Magister Dekan
PERNYATAAN
PERBANDINGAN HASIL UJI TUBERKULIN PADA ANAK KONTAK TB PARU DEWASA DENGAN KECACINGAN DAN TIDAK KECACINGAN
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis dijadikan acuan dalam naskah ini dan disebutkan dalam daftar pustaka
Medan, 13Oktober 2014
Telah diuji pada
Tanggal: 13 Oktober 2014
PANITIA PENGUJI TESIS
Ketua :Dr. Ridwan M. Daulay, SpA(K) ……… Anggota:Dr.Rita Evalina, M.Ked(Ped), SpA(K) ………
Dr. H. Zainuddin Amir, SpP(K) ……… Dr. Supriatmo, M.Ked(Ped), SpA(K) ………
UCAPAN TERIMA KASIH
Assalamualaikum Wr. Wb.
Puji dan syukur kehadirat Allah SWT yang telah melimpahkan rahmat dan
hidayah-Nya serta telah memberikan kesempatan kepada penulis sehingga
dapat menyelesaikan penulisan tesis ini.
Tesis ini dibuat untuk memenuhi persyaratan dan merupakan tugas
akhir pendidikan magister Kedokteran Klinik Konsentrasi Ilmu Kesehatan
Anak di FK-USU / RSUP H. Adam Malik Medan.
Penulis menyadari penelitian dan penulisan tesis ini masih jauh dari
kesempurnaan sebagaimana yang diharapkan, oleh sebab itu dengan segala
kerendahan hati penulis mengharapkan masukan yang berharga dari semua
pihak di masa yang akan datang.
Pada kesempatan ini perkenankanlah penulis menyatakan
penghargaan dan ucapan terima kasih yang sebesar-besarnya kepada :
1. Pembimbing utama Dr. Ridwan M. Daulay, SpA(K) danDr. Hj. Rita
Evalina,SpA(K), yang telah memberikan bimbingan,bantuan serta
saran-saran yang sangat berharga dalam pelaksanaan penelitian dan
penyelesaian tesis ini.
2. Prof. Dr. H. Munar Lubis, SpA(K), selaku Ketua Departemen Ilmu
Medan yang telah memberikan bantuan dalam penelitian dan
penyelesaian tesis ini.
3. Dr. Supriatmo, SpA(K), Dr. Johannes H. Saing, SpA(K), Dr. Wisman
Dalimunthe, SpA(K), Dr. Rini Savitri Daulay, MKed(ped), SpA yang
sudah membimbing saya dalam penyelesaian tesis ini.
4. Dr. H. Zainuddin Amir, SpP(K), yang telah memberikan izin kepada
saya untuk melakukan penelitian ditempat praktek beliau sekaligus
membimbing dan membantu saya dalam penelitian dan penyelesaian
tesis ini.
5. Seluruh staf pengajar di Departemen Ilmu Kesehatan Anak FK USU /
RSUP H. Adam Malik Medan yang telah memberikan sumbangan
pikiran dalampelaksanaan penelitian dan penulisan tesis ini.
6. Kepala Badan Kesehatan Paru Masyarakat beserta seluruh pegawai
yang telah banyak membantu dalam penelitian saya.
7. Teman-teman yang telah membantu saya dalam keseluruhan
penelitian maupun penyelesaian tesis ini,Wardah, Willy Santoso,
Syarifah M. Soraya, Flora Mindo Panjaitan, Edy Irawan, Indra serta
teman-teman seangkatan lainnya. Terimakasih untuk kebersamaan
kita dalam menjalani pendidikan selama ini.
8. Serta semua pihak yang tidak dapat disebutkan satu persatu yang
Kepada yang sangat saya cintai dan hormati, orangtua sayaH. M.
Basyir Yacob dan Hj. Gini Damayanti serta mertua saya Sahmin Effendi dan
Suwarni Suzuki atas do’a serta dukungan moril kepada saya. Terima kasih
yang sangat besar juga saya sampaikan kepada istriku tercinta Haruko Ria,
SE, yang dengan segala pengertian dan bantuannya baik moril maupun
materil membuat saya mampu menyelesaikan tesis ini. Begitu juga buat
anak-anakku tersayang, Akemi Shazia Dermawan dan Yuriko Aurora
Dermawan yang selalu menjadi sumber kekuatan dan semangat bagi saya.
Akhir kata ,penulis mengharapkan semoga penelitian dan tulisan ini
dapat bermanfaat bagi kita semua, Amin.
Wassalamualaikum Wr. Wb.
Medan, 13 Oktober2014
DAFTAR ISI
Halaman
Lembaran Persetujuan Pembimbing i
Lembar Pernyataan ii
Lembar Ucapan terima kasih iv
Daftar Isi vii
Daftar Tabel xi
Daftar Gambar xii
Daftar Singkatan xiii
Daftar Lambang xiv
BAB 1. PENDAHULUAN
1.5.1. Dibidang akademik/ilmiah 3
1.5.2. Dibidang pelayanan masyarakat 3
1.5.3. Dibidang pengembangan penelitian 4
BAB 2. TINJAUAN PUSTAKA
2.1. Tuberkulosis 5
2.1.1 Definisi 5
2.1.2 Epidemiologi 5
2.1.3 Faktor Risiko 6
2.1.4 Patogenesis 6
2.1.5 Diagnosis 8
2.3. Hubungan Antara Uji Tuberkulin dengan Kecacingan 15
BAB 3. METODOLOGI PENELITIAN
3.1. Desain Penelitian 19
3.2. Tempat dan Waktu Penelitian 19
3.3. Populasi dan Sampel 19
3.4. Perkiraan besar sampel 20
3.5. Kriteria Inklusi dan Eklusi
3.5.1. Kriteria Inklusi 21
3.5.2. Kriteria Eklusi 21
3.6. Persetujuan / Informed Consent 21
3.7. Etika Penelitian 21
3.8. Cara kerja dan alur penelitian
3.8.1. Metode pengambilan sampel 22
3.8.2. Cara Kerja 22
3.8.3. Alur Penelitian 24
3.9. Identifikasi Variabel 25
3.10. Defenisi Operasional 25
3.11. Rencana Pengolahan dan Analisa Data 26
BAB 4. HASIL PENELITIAN 27
BAB 5. PEMBAHASAN 31
BAB 6. KESIMPULAN DAN SARAN 35
6.1. Kesimpulan 6.2.Saran
RINGKASAN 36
DAFTAR PUSTAKA 41
LAMPIRAN
1. Personil Penelitian 45
2. Biaya Penelitian 45
3. Jadwal Penelitian 46
4. Lembar Penjelasan Kepada Orang Tua 47
5. Lembar Persetujuan Setelah Penjelasan 49
DAFTAR TABEL
Tabel 2.1. Sistem skoring TB anak
Tabel 2.2. Jenis-jenis tuberkulin
Tabel 4.1. Karakteristik dasarsampel
DAFTAR GAMBAR
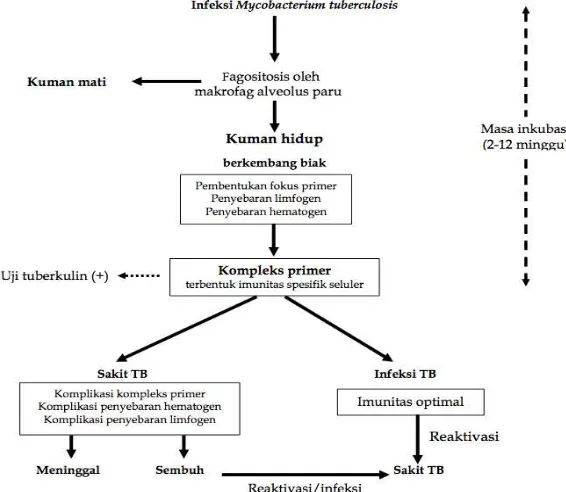
Gambar 2.1. Bagan patogenesis tuberkulosis.
Gambar 2.2. Imunomodulator pada penderita kecacingan
Gambar 2.3. Kerangka konseptual penelitian
Gambar 3.1. Alur penelitian
DAFTAR SINGKATAN
BTA : Basil Tahan Asam
BCG : Bacille Calmette-Guerin
DepKes : Departemen Kesehatan
DTH : Delayed Type Hypersensitivity
DOTS : Direct Observed Treatment Shorecourse Chemoterapy
HIV : Human Immunodeficiency Virus
IL : Interleukin
IDAI : Ikatan Dokter Anak Indonesia
IFN : Interferon
IgE : Imunoglobulin E
PPD : Protein Purifed Derivied
STH : Soil Transmitted Helminth
TB : Tuberkulosis
Th : T-helper
TNF : Tumor necrosis factor
T Reg : T Regulator
WHO :World Health Organization
BB : berat badan
cm : sentimeter
TU : tuberculin unit
GM-CSF : granulocyte-macrophage colony-stimulating
factor
BP4 : Balai Pengobatan Penyakit Paru-paru
DAFTAR LAMBANG
< : lebih kecil dari
≥ : lebih besar dari sama dengan
zα : Deviat baku normal untuk α
zβ : Deviat baku normal untuk β
n : Jumlah subjek / sampel
α : Kesalahan tipe I
BAB 1 PENDAHULUAN
1.1 Latar Belakang
Hingga kini tuberkulsosis (TB) masih merupakan masalah kesehatan utama di
dunia. Pada tahun 1995 diperkirakan ada 9 juta pasien TB baru dan 3 juta
kematian akibat TB diseluruh dunia. Dan diperkirakan antara tahun 2000 hingga
2020,1 milyar orang akan terinfeksi TB, 200 juta berkembang menjadi sakit TB
dengan 35 juta kematian.1 Di Indonesia, pada tahun 2011 angka insidens TB
sebesar 189 orang per 100 000 penduduk pertahun. Proporsi TB anak secara
nasional pada tahun 2011, di antara seluruh kasus sebesar 9%. Pada tahun
2011 di Sumatera Utara angka insidens TB sebesar 1034 orang per 100 000
penduduk. Proporsi TB anak antara tahun 2010 hingga 2011 di Sumatera Utara
sebesar 2% dari keseluruhan kasus TB.2
Kecacingan juga merupakan masalah kesehatandi dunia. Saat ini lebih
dari 2 milyar orang terinfeksi cacing, setengahnya terjadi pada anak usia
sekolah. Infeksi soil-transmitted helminth (STH)ini tersebar secara luas di negara
berkembang, baik itu di daerah tropis maupun subtropis.3,4 Berdasarkan
dataWorld Health Organization (WHO) pada tahun 2005, jumlah anak usia
sekolah di Indonesia yang memiliki risiko terinfeksi adalah sebanyak
41 568 000 anak.5Prevalensi anak Indonesia yang terinfeksi cacing pada tahun
Sumatera Utara tahun 2003 hingga 2006 memiliki tingkat prevalensi kecacingan
antara 24% hingga 39%. 7
Diagnosis, pengobatan dan pencegahan Tuberkulosis anak masih
merupakan tantangan di bidang kesehatan. Tuberkulosis anak umumnya
merupakan paucibaciler(jumlah kuman sedikit), dan ini sukar terdeteksi
walaupun dengan pemeriksaan kultur. Oleh karena itu, hingga saat ini uji
tuberkulin masih merupakan perangkat diagnosis TB anak.8
Uji tuberkulin merupakan reaksi hipersensitivitas tipe lambat. Timbulnya
respons positif menggambarkan seseorang terinfeksi kuman M. tuberculosis. Uji
tuberkulin akan mengaktifkan sel T spesifik yaitu sel T-helper 1 (Th1), sel
tersebut akan memproduksi berbagai sitokin inflamasi dan yang dominan adalah
interleukin (IL) -12, IL-17A, interferon gamma (IFN-�) dan Tumor necrosis
factor-α (TNF-α).Kemudian sitokin tersebut akan mengaktivasi sel makrofag, monosit,
dan limfosit ditempat suntikan sehingga menimbulkan edema dan bengkak.9,10
Pada individu kecacingan, peran sel T spesifik yang dominan adalah sel
T-helper 2 (Th2) yang ditandai adanya peningkatan sel eosinofil, titer IgE yang
tinggi dan peningkatan sekresi IL-4, IL-5, IL-13 dan menekan respons sel Th1.
Kecacingan juga meningkatkan pembentukan sel T supresor yang dikenal
dengan sel T Regulator (Tregs). Sel Tregs memproduksi sitokin-sitokin inhibitor
(IL-10, TGF-β). Sitokin-sitokin yang dihasilkan oleh sel Tregs dan Th2 akan
menekan respons sitokin yang dihasilkan oleh sel Th1. Sehingga reaksi inflamasi
berupa eritema dan indurasi pada uji tuberkulin akan berpengaruh pada individu
1.2 Rumusan Masalah
Berdasarkan uraian latar belakang di atas, dapat dirumuskan pertanyaan
penelitian yaitu: Apakah ada perbedaan hasil uji tuberkulin antara anak kontak
TB paru dewasa yang kecacingan dengan tidak kecacingan.
1.3 Hipotesis
Terdapat perbedaan pada hasil uji tuberkulin cara Mantoux pada anak kontak TB
paru dewasa yang kecacingan dibandingkan dengan tidak kecacingan.
1.4 Tujuan Penelitian
Untuk mengetahui hubungan antara hasil uji tuberkulin pada anak kontak TB
paru dewasa dengan kecacingan dibandingkan dengan tidak kecacingan.
1.5 Manfaat Penelitian
1. Di bidang akademik/ilmiah
Meningkatkan pengetahuan mengenai pengaruh kecacingan terhadap
indurasi tuberkulin untuk diagnosis infeksi M. tuberculosis pada anak.
2. Di bidang pelayanan kesehatan masyarakat
Menghindarkan terjadinya infeksi M. tuberculosis pada anak, salah satunya
dengan cara menghindari anak dari kontak dengan penderitan TB paru
3. Di bidang pengembangan penelitian
Memberikan masukan mengenai hubungan antara kecacingan dengan
penegakan diagnosis TB pada anak dengan melihat besarnya indurasi
BAB 2
TINJAUAN PUSTAKA
2.1 Tuberkulosis
2.1.1 Definisi
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh kuman
Mycobacterium tuberculosis. Sebagian besar kuman TB menyerang paru, tapi
dapat juga mengenai organ tubuh lainnya. Sumber penularan pada anak adalah
penderita TB dewasa yang dibuktikan dengan pemeriksaan Basil Tahan Asam
(BTA) pada pemeriksaan sputumnya. Dimana anak-anak yang kontak erat
dengan TB dewasa BTA positif akan memiliki risiko tinggi untuk terinfeksi M.
tuberculosis. 12,13
2.1.2 Epidemiologi
Pada tahun 2005 World Health Organization (WHO) memperkirakan terdapat 12
juta kasus baru TB anak.14 Di Indonesia, pada tahun 2011 dengan angka
insidens kasus TB sebesar 189 orang per 100 000 penduduk pertahun. Proporsi
kasus TB anak secara nasional pada tahun 2011 di antara seluruh kasus
sebesar 9%. Pada tahun 2011 di Sumatera Utara angka insidens penderita TB
sebesar 1034 orang per 100 000 penduduk. Sedangkan proporsi TB anak antara
tahun 2010 hingga 2011 di Sumatera Utara sebesar 2% dari keseluruhan kasus
2.1.3 Faktor Risiko
Faktor risiko terjadinya infeksi TB pada anak adalah tinggal serumah (kontak
erat) dengan penderita TB basil tahan asam (BTA) positif, tinggal di daerah
endemis, tempat penampungan umum (panti asuhan, penjara, atau panti
perawatan lain), lingkungan dengan kebersihan dan sanitasi yang tidak baik,
serta faktor kemiskinan.13 Sumber infeksi TB pada anak yang terpenting adalah
pajanan terhadap orang dewasa yang infeksius, terutama dengan BTA positif.
Tidak semua anak yang telah terinfeksi akan mengalami sakit TB. Ada beberapa
faktor risiko yang dapat menyebabkan berkembangnya infeksi menjadi sakit TB,
diantaranya adalah anak usia kurang dari 5 tahun risikonya lebih besar
mengalami progresi infeksi menjadi sakit karena imunitas selulernya belum
berkembang sempurna (imatur), infeksi baru yang ditandai adanya konversi uji
tuberkulin (dari negatif menjadi positif) dalam satu tahun terakhir, malnutrisi,
keadaan imunokompromais (infeksi HIV, keganasan, transplantasi organ, dan
pengobatan yang menyebabkan imunosupresi), status sosioekonomi orang tua
rendah, kepadatan hunian, pendidikan orang tua yang rendah, virulensi dan
jumlah kuman yang menginfeksi.15
2.1.4 Patogenesis
Perjalanan alamiah terjadinya infeksi TB dimulai dari masuknya kuman M.
tuberculosis yang terdapat dalam percik renik, karena ukurannya sangat kecil (<5
μm) maka bakteri tersebut dapat mencapai alveolus. Selanjutnya terjadi proses
sebagian lagi akan terus berkembang biak dalam makrofag dan akhirnya
menyebabkan lisis makrofag. Setelah itu kuman M. tuberculosis membentuk lesi
di tempat tersebut (fokus primer Ghon). Dari fokus primer Ghon, Mycobacterium
tuberculosis menyebar melalui saluran limfe menuju kelenjar limfe regional.
Penyebaran ini menyebabkan terjadinya inflamasi pada saluran limfe
(limfangitis), dan di kelenjar limfe (limfadenitis) yang terkena. Gabungan antara
fokus primer, limfangitis, dan limfadenitis dinamakan kompleks primer. Fase ini
dinamakan fase inkubasi dan berlangsung dalam waktu 2 hingga 12 minggu.14,15
Selanjutnya dalam waktu 1 hingga 3 bulan pada fase inkubasi, kuman TB dapat
menyebar keseluruh tubuh melalui darah. Dalam waktu 3 hingga 7 bulan dapat
terjadi efusi pleura. Dalam waktu 1 hingga 3 tahun dapat terjadi TB tulang.16
2.1.5 Diagnosis
Gejala TB pada anak seringkali tidak khas. Diagnosis pasti ditegakkan dengan
ditemukannya kuman M. tuberculosis pada pemeriksaan mikrobiologis.12 Pada
anak, sangat sulit untuk mendapatkan spesimen diagnostik yang representatif
dan berkualitas baik, sekalipun spesimen dapat diperoleh, kuman M. tuberculosis
jarang ditemukan pada sediaan langsung maupun kultur. Oleh karena itu, uji
tuberkulin memegang peranan penting dalam menegakkan diagnosis TB pada
anak, dimana hasil uji tuberkulin positif menandakan bahwa seseorang telah
terinfeksi oleh M. tuberculosis.17,18
Kesulitan dalam menegakkan diagnosis TB pada anak menyebabkan
banyak usaha untuk membuat pedoman diagnosis, yaitu dengan menggunakan
sistem skoring dan alur diagnosis. Pada daerah dengan sarana yang terbatas
dapat menggunakan sistem skoring untuk mencegah terjadinya over diagnosis
TB anak.13,14 Sistem skoring yang telah ada diantaranya dibuat oleh Ikatan
Dokter Anak Indonesia (IDAI) bekerjasama dengan Departemen Kesehatan
(Depkes) RI, dan sistem skoring ini masih sering digunakan.14,15
2.1.5.1 Uji Tuberkulin
Uji tuberkulin digunakan untuk mendeteksi adanya infeksi Mycobacterium
tuberculosis.18 Uji tuberkulin mempunyai nilai diagnostik yang tinggi terutama
pada anak, dengan sensitivitas dan spesifisitas lebih dari 90%. Saat ini standart
tuberkulin yang tersedia di Indonesia adalah dengan kekuatan intermediate
Serum Institute Denmark, dan PPD S 5TU dari Biofarma. Dosis standart 5 TU
PPD-S sama dengan dosis 1 / 2 TU PPD RT 23. 12,15
Tabel 2.1 Jenis-jenis tuberkulin.12
Strenght PPD S (Biofarma) PPD RT 23 (Denmark)
First 1 TU 1TU
Intermediate (dosis standar) 5-10 TU 2-5 TU
Second 250 TU 100 TU
Reaksi tuberkulin yang dilakukan secara intradermal akan menghasilkan
hipersensitivitas tipe IV atau delayed-type hypersensitivity (DTH). Masuknya
protein TB saat injeksi akan menyebabkan sel Th1 tersensitisasi dan
menggerakkan limfosit ke tempat suntikan. Limfosit akan merangsang
terbentuknya indurasi dan vasodilatasi lokal, edema, deposit fibrin dan penarikan
sel inflamasi ke tempat suntikan. Protein tuberkulin yang disuntikkan di kulit,
kemudian diproses dan dipresentasikan ke sel dendritik/ Langerhans ke sel T
melalui molekul MHC-II. Kemudian akan mengaktifkan sel T spesifik yaitu sel
T-helper 1 (Th1) yang kemudian sel tersebut akan memproduksi berbagai sitokin
inflamasi diantaranya yang dominan adalah IL -12, IL-17A, interferon gamma
(IFN-�) dan Tumor necrosis factor-α (TNF-α).Kemudian sitokin tersebut akan
mengaktivasi sel makrofag, monosit, dan limfosit ditempat suntikan sehingga
menimbulkan edema dan bengkak.9,10,19
Saat ini uji tuberkulin dengan cara Mantoux telah secara luas digunakan
PPD S 5TU, secara intrakutan atau intradermal dibagian volar sentral lengan
bawah dengan sudut penyuntikan 30derajat. Pembacaan hasil uji tuberkulin
dilakukan 48 sampai 72 jam setelah penyuntikan dengan cara meraba dan
mengukur secara transversal diameter indurasi yang timbul, bukan mengukur
hiperemis / eritemanya.20 Secara umum hasil uji tuberkulin dinyatakan positif bila
diameter indurasi ≥10 mm tanpa menghiraukan penyebabnya. 18 Pasien yang
memiliki riwayat kontak erat dengan penderita TB BTA positif lebih besar
kemungkinannya untuk menjadikan hasil uji tuberkulin cara Mantoux positif bila
dibandingkan dengan yang tidak ada riwayat kontak.21
Apabila diameter indurasi 0 sampai 4 mm dinyatakan uji tuberkulin negatif.
Diameter 5 sampai 9 mm dinyatakan positif meragukan, karena dapat
disebabkan oleh infeksi mikobakteri atipik dan Bacille Calmette-Guérin (BCG),
atau memang karena infeksi TB.16 Untuk hasil yang meragukan ini perlu diulang.
Untuk menghindari efek booster tuberkulin, ulangan dilakukan 2 minggu
kemudian.14
Diameter indurasi ≥10 mm dinyatakan positif tanpa melihat st atus BCG
pasien. Pada anak balita yang telah mendapat BCG, diameter indurasi 10
sampai 15 mm masih mungkin disebabkan oleh BCGnya selain oleh infeksi TB
alamiah. Sedangkan bila ukuran indurasi ≥15 mm hasil positif ini lebih mungkin
karena infeksi TB alamiah dibandingkan karena BCGnya.16 Pengaruh BCG
terhadap reaksi positif tuberkulin paling lama berlangsung hingga 5 tahun setelah
penyuntikan. Jika membaca tuberkulin pada anak-anak di atas usia 5 tahun
Pada keadaan tertentu, yaitu tertekannya sistem imun
(imunokompromais), maka cut off-pointhasil positif yang digunakan adalah ≥ 5
mm. Keadaan imunokompromais ini dapat dijumpai pada pasien dengan gizi
buruk, infeksi HIV, keganasan, morbili, pertussis, varisela atau pasien-pasien
yang mendapat imunosupresan jangka panjang (≥ 2 minggu).14
2.2 Kecacingan(Helminths)
Saat ini lebih dari 2 milyar orang terinfeksi cacing di seluruh dunia, dan
diantaranya sebanyak 300 juta menderita penyakit yang berat, dimana
setengahnya merupakan anak usia sekolah. Infeksi soil-transmitted helminth
(STH)ini tersebar secara luas di negara berkembang, baik itu di daerah tropis
maupun subtropis.3,4 Di Indonesia, beberapa spesies cacing yang mempunyai
prevalensi tinggi ialah Ascaris lumbricoides (A.lumbricoides), Trichuris trichiura
dan Necator americanus.22
2.2.1 Epidemiologi
Berdasarkan data dari WHO pada tahun 2005, jumlah anak usia sekolah di
Indonesia yaitu usia 5 sampai 14 tahun adalah sebanyak 41 568 000 anak,
dengan jumlah yang sama yang dianggap mempunyai risiko terhadap infeksi
STH.5 Data dari berbagai survei di berbagai tempat di Indonesia menunjukkan
bahwa STH merupakan masalah di semua daerah di Indonesia dengan
Di Indonesia prevalensi anak terinfeksi cacing pada tahun 2008 sekitar
24.1%, dimana distribusi prevalensi infeksi cacing disebabkan oleh Ascaris
lumbricoides (14.5%), Trichuris trichiura (13.9%), Ancylostoma duodenale dan
Necator americanus (3.6%).6 Berdasarkan Survei Seksi P2ML Sub Dinas P2P &
PL, Dinas Kesehatan Tingkat I Sumatera Utara pada anak Sekolah Dasar di tiga
belas Kabupaten/Kota tahun 2003 sampai 2006 diperoleh hasil yaitu prevalensi
Ascaris lumbricoides 39%, Trichuris trichiura 24%, Ancylostoma duodenale dan
Necator americanus 5%.7
2.2.2 Respons Imunitas
Kecacingan merupakan induksi kuat Th2 dengan memproduksi sitokin-sitokin
seperti IL-4, IL-5, IL-9, dan IL-13 dan peningkatan kadar antibodi IgE yang
beredar, eosinofilia dan sel mast. Dominasi Th2 pada infeksi cacing
dipertahankan oleh IL-10 dan TGF-β dan menekan sel Th1 dan Th17.24
Sel T Regulator merupakan sub-populasi dari sel T yang mendukung
sistem imun untuk mencegah kerusakan jaringan dari respon pro-inflamasi,
toleransi antigen diri, dan mencegah penyakit autoimun. Sel T regulator
memproduksi sitokin-sitokin inhibitor (IL-10, TGF-β) yang akan menekan reaksi
inflamasi.25
2.2.3 Gejala Klinis
Larva A. lumbricoidesdapat menyebabkan perdarahan kecil pada dinding
alveolus disertai batuk, demam, pernafasan cepat dan dangkal, ronki atau mengi
infiltrat pada gambaran radiologi (sindroma Loeffler) sehingga diduga sebagai
pneumonia viral atau tuberkulosis.Gangguan karena cacing dewasa seperti rasa
tidak enak di perut, kolik akut, anoreksia dan mencret. Komplikasi dapat berupa
penyumbatan saluran napas, terjadi ileus akibat sumbatan di usus ataupun
apendisitis akibat cacing masuk ke lumen apendiks.3,26
Trichuris trichiura memasukkan kepalanya ke dalam mukosa usus, hingga
terjadi trauma yang menimbulkan iritasi dan peradangan. Terdapat respon
imunitas humoral yaitu adanya reaksi anafilaksis lokal yang dimediasi oleh IgE.
Gejala pada infeksi ringan dan sedang ialah nafsu makan anak menurun, nyeri
epigastrik, muntah dan konstipasi. Pada infeksi berat dijumpai diare diselingi
dengan sindrom disentri yaitu mencret yang mengandung darah dan lendir, nyeri
perut dan tenesmus. Gejala lain seperti anemia, penurunan berat badan dan
kadang-kadang disertai prolapsus rektum.27
Larva N. americanus dan A. duodenale, sewaktu menembus kulit, dapat
menyebabkan bakteri piogenik terikut masuk, sehingga menimbulkan rasa gatal
pada kulit (ground itch) dankadang-kadang dapat terjadi creeping eruption
(cutaneous larva migrans). Cacing dewasa dapat menimbulkan gangguan
saluran cerna yaitu anoreksia, mual, muntah, diare, nyeri di sekitar duodenum,
jejunum dan ileum. Pada pemeriksaan laboratorium, umumnya dijumpai
2.2.4 Diagnosis
Cara menegakkan diagnosis adalah dengan pemeriksaan feses secara
langsung. Adanya telur dalam feses dapat memastikan diagnosis infeksi STH.
Selain itu diagnosis dibuat bila cacing dewasa keluar sendiri baik melalui mulut
atau hidung maupun melalui feses.29 Pemeriksaan feses dapat dilakukan dengan
metode kualitatif dan kuantitatif. Metode kualitatif yaitu dengan teknik langsung,
dan ini merupakan metode pemeriksaan telur cacing yang paling sederhana dan paling mudah dilakukan. Metode kuantitatif yaitu dengan metode Natif, metode Apung, metode Harada-Mori dan metode Kato-Katz.30
2.3 HUBUNGAN ANTARA UJI TUBERKULIN DENGAN KECACINGAN
Anak yang kecacingan memiliki kadar eosinophil dan IgE yang tinggi, dimana IgE
tersebut disekresi oleh limfosit B.Limfosit T juga memiliki peran dalam
menstimulasi limfosit B melalui sebagian sitokin yang dihasilkan oleh limfosit T
yaitu IL-4 dan IL-13. Sitokin adalah molekul protein kecil yang mempengaruhi
fungsi sel di tingkat lokal. Interleukin-4 dan IL-13 diproduksi oleh subset sel
CD4+ T, juga dikenal sebagai sel Th2. Sebaliknya, sitokin utama yang
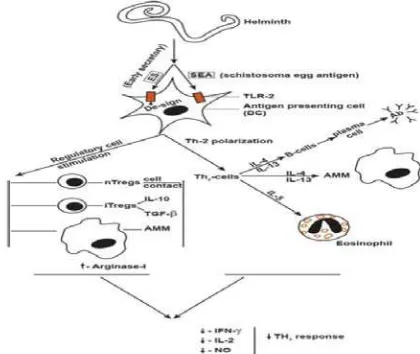
Gambar 2.2 Imunomodulator pada penderita kecacingan.24
Individu yang kecacingan akan mengaktivasi sel Th2 dan sel T
regulator.Dimana sel Th2 akan menstimulasi sitokin IL-4 dan IL-13,yang
kemudian menstimulasi limfosit B yang spesifik terhadap antigen asing untuk
berdiferensiasi menjadi sel plasma yang kemudian memproduksi antibodi IgE.
Sel T regulator adalah sel T supresor yang menghambat reaksi inflamasi dan
mensupresi sitokin-sitokin yang dibentuk oleh sel Th1 seperti IFN-γ dan IL-2
(gambar 2.2).32
Uji tuberkulin merupakan reaksi hipersensitifitas tipe lambat. Timbulnya
respon positif terhadap uji tuberkulin menggambarkan terpaparnya seseorang
terhadap kuman M. tuberculosis dan disini yang berperan adalah sel Th1. Pada
sebagian besar anak, uji tuberkulin akan bereaksi positip dalam 4 hingga 8
minggu dengan rentang waktu 2 sampai 12 minggu setelah terinfeksi M.
tuberculosis dan dapat bertahan hingga seumur hidup.14,33
Mekanisme reaksi hipersensitivitas tipe 4 tergantung pada IFN-� yang
sel Th2 lebih dominan dan akan memproduksi IL-4, IL-5, IL-6, IL-10, dan IL-13.
Sitokin yang diproduksi oleh sel Th2 menstimulasi proliferasi dan diferensiasi
limfosit B dan menekan aktifitas sel Th1 yang menyebabkan penurunan produksi
IFN- �. Stimulasi sel Tregs akan memproduksi banyak sitokin anti inflamasi,
sehingga akan menghambat reaksi inflamasi dan alergi.34,35 Pada berbagai
penelitian menemukan bahwa individu yang terinfeksi cacing menunjukan respon
yang rendah terhadap reaksi uji tuberkulin dibandingkan dengan yang tidak
terinfeksi dan respon Th1 lebih rendah pada penderita kecacingan dengan
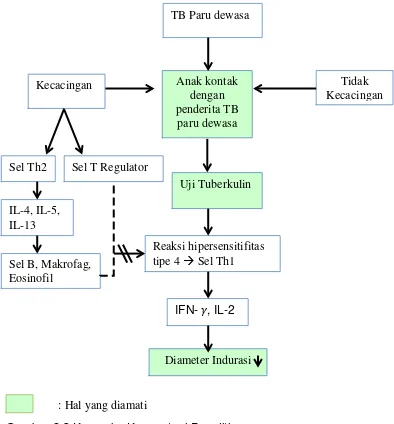
2.4. Kerangka Konseptual
Gambar 2.3 Kerangka Konseptual Penelitian
Anak kontak dengan penderita TB
paru dewasa
Tidak Kecacingan
Uji Tuberkulin Kecacingan
: Hal yang diamati Sel Th2
Reaksi hipersensitifitas tipe 4 Sel Th1
Diameter Indurasi TB Paru dewasa
Sel T Regulator
IL-4, IL-5, IL-13
Sel B, Makrofag, Eosinofil
BAB 3
METODOLOGI PENELITIAN
3.1. Desain Penelitian
Penelitian ini adalah studi cross sectional untuk membandingkan hasil uji
tuberkulin pada anak yang kontak TB paru dewasa dengan kecacingan
dibandingkan dengan tidak kecacingan.
3.2. Tempat dan Waktu
Penelitian ini dilakukan di Poliklinik Directly Observed Treatment Short (DOTS)
Paru Dewasa RSUP H. Adam Malik, Balai Pengobatan Penyakit Paru (BP4)
Paru jalan Arteri Ringroad Medan dan praktek swasta jalan Jemadi Pulo Brayan
Darat Medan. Waktu penelitian dilaksanakan pada bulan Februari hingga Maret
2014.
3.3. Populasi dan Sampel
Populasi target adalah anak-anak usia 3 bulan sampai 18 tahun yang tinggal
serumah dengan penderita TB dewasa.Populasi terjangkau adalah anak dengan
kontak TB paru dewasa yang kecacingan dan tidak kecacingan usia 3 bulan
sampai 18 tahun yang datang berobat ke poliklinik DOTS Paru Deawa RSUP H.
Adam Malik, praktek swasta dokter paru dewasa dan BP4 Paru di Medan.
3.4 Perkiraan besar sampel
Perkiraan besar sampel ditentukan dengan rumus uji hipotesis terhadap 2
proporsi independen dengan rumus :
Z(1- α / 2)√ 2P(1-P) + Z(1-β) √ P1(1-P1) + P2(1-P2)
n1= n2 =
(P1 – P2)2
Keterangan :
α = kesalahan tipe I = 0,05 → Tingkat kepercayaan 95%
Zα = nilai baku normal = 1,96
β = kesalahan tipe II = 0,2 → Power (kekuatan penelitian) 80%
Zβ = 0,842
P2 = proporsi kecacingan dengan kontak TB paru dewasa = 0,2125
Q2 = 1 – P1 = 0,79
P1 =proporsi tidak kecacingan dengan kontak TB paru dewasa (perbedaan
proporsi yang diharapkan sebesar 20%) = 0,51
Q1 = 1 – P2 = 0,49
P = ½ (P1+P2) = 0,36
P1-P2 = 0,3
Dengan menggunakan rumus di atas didapat jumlah sampel sebanyak 39 orang
tiap kelompok.
3.5. Kriteria Inklusi dan Ekslusi
3.5.1 Kriteria Inklusi
1. Anak dengan kontak TB paru dewasa berusia 3 bulan sampai 18 tahun.
2. Bersedia mengikuti prosedur penelitian dan menandatangani informed
consent.
3.5.2 Kriteria Eksklusi
1. Anak dengan status gizi buruk, HIV, keganasan, penggunaan steroid
jangka panjang, sitostatika, penyakit campak, pertusis, varisela,
vaksinasi dengan virus hidup.
2. Penderita yang telah dilakukan uji tuberkulin kurang dari 2 minggu.
3.6. Persetujuan Setelah Penjelasan ( Informed Consent )
Semua subyek penelitian akan diminta persetujuan dari orang tua / wali
setelah diberi penjelasan terlebih dahulu untuk dilakukan uji tuberkulin.
3.7. Etika Penelitian
Penelitian ini telah mendapat izin dari Komite Etika Penelitian Fakultas
Kedokteran Universitas Sumatera Utara.
3.8. Cara Kerja dan Alur Penelitian
Pengambilan sampel secara konsekutif. Anak-anak yang kontak
serumahdengan TB paru dewasa yang memenuhi kriteria inklusi dan
eksklusi dimasukkan dalam penelitian. Sampel dibagi menjadi 2 kelompok.
Kelompok pertama adalah anak kontak serumah dengan TB paru dewasa
dan terinfeksi cacing, kelompok kedua adalah tidak terinfeksi cacing.
3.8.2 Cara Kerja
• Penderita TB dewasa diperoleh berdasarkan data dari rekam medik
Poliklinik DOTS Paru Dewasa RSUP H. Adam Malik, dokter praktek
swasta dan BP4 Paru.Anak dari penderita TB yang berusia 3 bulan
sampai 18 tahun dijadikan subjek penelitian. Diberi penjelasan
mengenai penelitian, dan diminta persetujuan agar anaknya ikut serta
sebagai subjek penelitian.
• Subyek penelitian yang bersedia menjadi sampel penelitian memberi
persetujuan tertulis (informed consent).
• Terhadap subyek penelitian dibagikan pot tinja yang sudah diberi
nomor. Tinja yang terkumpul diperiksa dengan metode pemeriksaan
kualitatif yaitu teknik langsung.
• Subyek penelitian dengan tinja yang dijumpai telur cacing dimasukan
kedalam kelompok pertama, sedangkan subyek penelitian dengan tinja
• Masing-masing kelompok dilakukan uji tuberkulin cara Mantoux,
dengan cara menyuntikan 0,1 ml PPD RT23 2TU secara intrakutan di
bagian sentral volar lengan bawah.
• Hasil uji tuberkulin dibaca setelah 48-72 jam oleh peneliti sendiri.
Pengukuran dilakukan terhadap indurasi yang timbul, bukan
hiperemisnya. Indurasi diperiksa dengan cara palpasi untuk
menentukan tepi indurasi, kemudian tepi kanan dan kiri indurasi
ditandai dengan pulpen. Diukur diameter transversal terpanjang
dengan menggunakan penggaris transparan. Hasil pengukuran
dinyatakan dalam satu desimal millimeter, jika tidak timbul indurasi,
dilaporkan indurasi 0 mm. Bila timbul bula atau vesikel dianggap
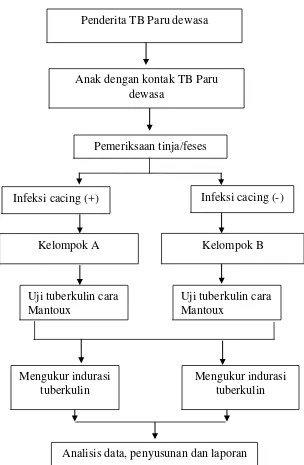
3.8.3 Alur Penelitian
Gambar 3.1 Alur penelitian
Anak dengan kontak TB Paru dewasa
Pemeriksaan tinja/feses
Kelompok A Kelompok B
Analisis data, penyusunan dan laporan Uji tuberkulin cara
Mantoux
Uji tuberkulin cara Mantoux
Mengukur indurasi tuberkulin
Infeksi cacing (+) Infeksi cacing (-)
3.9. Identifikasi Variabel
Variabel Bebas Skala
Anak kontak TB paru dewasa yang Kecacingan Nominal
Anak kontak TB paru dewasa tidak Kecacingan Nominal
Variabel Tergantung Skala
Hasil uji tuberkulin Nominal
3.10. Definisi Operasional
1. Infeksi cacing adalah apabila dijumpai telur cacing pada tinja melalui
pemeriksaan mikroskopis atau ditemukan cacing dewasa.
2. Teknik pemeriksaan feses secara langsung adalah teknik kualitatif yang
paling sederhana dan paling mudah dilakukan.
3. Uji tuberkulin adalah uji yang digunakan untuk mendeteksi adanya infeksi M.
tuberculosis.
4. Kontak serumah TB dewasa adalah individu yang berkepanjangan atau
sering berhubungan dalam kurun waktu 8 jam atau lebih dalam seminggu
selama 3 bulan dengan penderita TB dewasa aktif yang telah dibuktikan
dengan pemeriksaan BTA.
5. Indurasi uji tuberkulin adalah pembengkakan yang terjadi 48 hingga 72 jam
setelah penyuntikan tuberkulin.
6. Tuberkulosis BTA positif adalah penderita TB dewasa dengan hasil
pemeriksaan. Pada penelitian ini data tersebut diperoleh dari data rekam
medik dokter ahli paru praktek swasta dan rumah sakit.
7. Ukuran indurasi adalah hasil pengukuran indurasi uji tuberkulin cara
Mantoux. Pengukuran diameter dilakukan secara tranversal. Penilaian diukur
dalam milimeter.
8. Hasil uji tuberkulin dikatakan positif infeksi TB jika diameter indurasi
transversal ≥ 10 mm. Untuk anak umur ≤ 5 tahun yang telah diimunisasi BCG
dikatakan positif jika diameter indurasi ≥ 15 mm. Apabila diameter indurasi
0-4 mm dinyatakan uji tuberkulin negatif. Apabila diameter indurasi 5-9 mm
dinyatakan meragukan. Jika hasil meragukan maka dilakukan uji tuberkulin
ulangan setelah 2 minggu dan penyuntikan dilakukan di lokasi yang lain,
minimal berjarak 2 cm untuk menghindari efek booster.
9. Umur subjek adalah umur subjek berdasarkan umur kalender.
3.11. Pengolahan dan Analisis Data
Pengolahan data dilakukan dengan menggunakan komputer. Untuk melihat
apakah ada perbedaan hasil indurasi antara kedua kelompok digunakan uji
BAB 4 HASIL
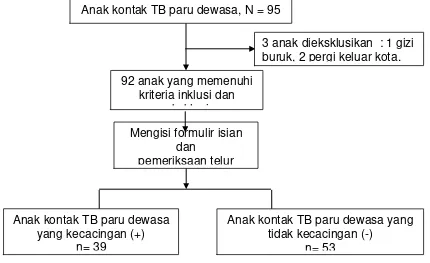
Penelitian ini dilakukan di Poliklinik DOTS Paru Dewasa RSUP H. Adam Malik,
BP4 Paru dan praktek swasta jalan Jemadi Pulo Brayan Darat Medan. Diperoleh
sampel 95 anak yang kontak TB paru dewasa, dimana 3 anak dikeluarkan dari
sampel (1 anak menderita gizi buruk, 2 anak pergi keluar kota). Total sampel
penelitian yang memenuhi kriteria inklusi dan eksklusi sebanyak 92 anak, dibagi
menjadi dua kelompok yaitu 39 anak kontak TB paru dewasa yang kecacingan
dan 53 anak kontak TB paru dewasa yang tidak kecacingan (Gambar 4.1).
Anak kontak TB paru dewasa, N = 95
3 anak dieksklusikan : 1 gizi buruk, 2 pergi keluar kota.
Mengisi formulir isian dan
pemeriksaan telur 92 anak yang memenuhi
kriteria inklusi dan k kl i
Anak kontak TB paru dewasa yang kecacingan (+)
n= 39
Anak kontak TB paru dewasa yang tidak kecacingan (-)
n= 53
Tabel 4.1. Karakteristik dasar sampel
Karakteristik Kecacingan (+)
n= 39
Pada tabel 4.1 rata-rata usia kelompok kecacingan adalah 9.41 tahun,
dan kelompok tidak kecacingan 8.8 tahun. Jenis kelamin yang terbanyak pada
SMAdan pekerjaan orang tua terbanyak wiraswasta. Status gizi pada kelompok
kecacingan yang terbanyak adalah status gizi kurang 22 anak, sedangkan pada
kelompok tidak kecacingan memiliki status gizi baik 29 anak. Dari total 39
sampel pada kelompok kecacingan, yang memiliki hasil uji tuberkulin positif lebih
sedikit dibandingkan dengan hasil yang negatif yaitu 14 anak. Sedangkan hasil
uji tuberkulin pada kelompok tidak kecacingan yang terbanyak adalah hasil yang
positif sebanyak 33 anak (Gambar 4.2)
Gambar 4.2 Hasil uji tuberkulin pada kelompok kecacingan dan tidak kecacingan
Tabel 4.2 Perbandingan hasil uji tuberkulin dengan kecacingan
Dari tabel 4.2 menunjukkan hasil positif uji tuberkulin pada anak
kecacingan lebih sedikit dibandingkan pada yang tidak kecacingan dengan
perbandingan 35.9% dan 62.3%. Dengan menggunakan uji chi square
ditemukan perbedaan yang bermakna pada hasil uji tuberkulin antara kedua
kelompok dengan nilai P= 0.012. Rasio prevalens pada penelitian ini didapat
sebesar 0.48 dengan interval kepercayaan 95% yang artinya kecacingan
merupakan suatu faktor proteksi terhadap uji tuberkulin, dimana kecacingan
BAB 5 PEMBAHASAN
Hingga saat ini banyak penelitian yang mencari hubungan antara kecacingan
dengan TB. Pada penelitian ini bertujuan membandingkan hasil uji tuberkulin
pada anak kontak TB paru dewasa dengan kecacingan dibandingkan dengan
tidak kecacingan. Penelitian di China tahun 2013 menunjukan infeksi TB dan
kecacingan dapat menjadi faktor risiko antara keduanya. Kecacingan secara
siknifikan mempengaruhi sistem imunologi pasien terhadap infeksi TB.38
Penelitian ini adalah studi potong lintang, dimana subyek penelitian ini
berasal dari sosio-demografi yang sama dengan kondisi lingkungan yang padat.
Jenis kelamin yang terbanyak pada kedua kelompok adalah perempuan. Rerata
usia pada kedua kelompok studi memiliki nilai yang hampir sama. Hal ini sesuai
dengan laporan UNICEF bahwa infeksi TB dan juga infeksi cacing terbanyak
pada anak usia sekolah.5
Tingkat pendidikan orang tua yang terbanyak adalah SMA dan pekerjaan
orang tua terbanyak wiraswasta. Penelitian di Afrika Selatan menunjukan bahwa
kondisi lingkungan perumahan yang padat, tingkat pendidikan orang tua yang
rendah dan sosial ekonomi yang rendah akan meningkatkan risiko infeksi TB dan
kecacingan.32
Hubungan antara infeksi, kebersihan, tingkat hunian yang padat, status
ekonomi yang rendah akan mempengaruhi status gizi seseorang. Infeksi cacing
anak. Pada penelitian ini didapatkan kelompok yang terinfeksi cacing memiliki
status gizi kurang 56%, sedangkan kelompok yang tidak terinfeksi cacing
memiliki status gizi kurang 34%. Pada penelitian di Ethiopia Utara yang mencari
hubungan status gizi dengan kecacingan, didapatkan angka malnutrisi 35%.39
Sedangkan penelitian yang dilakukan di Venezuela didapatkan tingkat malnutrisi
bervariasi dari 13% hingga 80%.40
Sumber infeksi TB pada anak yang terpenting adalah pajanan terhadap
orang dewasa yang infeksius, terutama dengan BTA positif. Tetapi tidak semua
anak yang telah terinfeksi akan mengalami sakit TB. Penelitian di Laos
melaporkan risiko terjadinya infeksi TB pada anak yang kontak dengan penderita
TB lebih besar pada anak yang kontak dengan penderita TB dengan BTA
positif.33 Pada penelitian ini didapatkan rerata angka ko-infeksi TB dengan
kecacingan 42%, dan ini masih rendah jika dibandingkan dengan yang
dilaporkan di Ethiopia Barat tahun 2002 yaitu 72%. Penelitian di Venezuela
melaporkan bahwa angka prevalensi kecacingan 50% hingga 70%.40 Penelitian
kohort yang dilakukan di Swedia melaporkan prevalensi kecacingan pada
penderita TB lebih tinggi dibandingkan dengan kelompok kontrol 35% : 27%.24
Hal ini telah kita ketahui bahwa angka infeksi TB dan kecacingan tinggi di daerah
dengan kondisi sosio-demografi padat dan sosio-ekonomi yang rendah.41
Menggunakan analisa Kai kuadrat didapatkan hasil uji tuberkulin pada
penelitian ini memiliki perbedaan bermakna diantara kedua kelompok yaitu
kelompok anak yang kecacingan memiliki hasil uji tuberkulin positif lebih sedikit
Perbedaan ini dapat dijelaskan melalui sistem imunitas tubuh. Uji tuberkulin
merupakan reaksi hipersensitivitas tipe 4 tergantung pada IFN- � yang
dihasilkan oleh sel Th1 dalam aktivasi makrofag. Pada anak dengan kecacingan,
sel Th2 lebih dominan dan akan memproduksi IL-4, IL-5, IL-6, IL-10, dan IL-13.
Sitokin yang diproduksi oleh sel Th2 menstimulasi proliferasi dan diferensiasi
limfosit B dan menekan aktifitas sel Th1 yang menyebabkan penurunan produksi
IFN- �. Stimulasi sel Tregs akan memproduksi banyak sitokin anti inflamasi,
sehingga akan menghambat reaksi inflamasi dan alergi.34,35Penelitian di Afrika
Selatan tahun 2009 menjelaskan bahwa kecacingan memiliki pengaruh yang
siknifikan terhadap peningkatan serum IgE dan hasil uji tuberkulin.42Dan
penelitian pada tahun 2012 di Afrika selatan menjelaskan bahwa infeksi cacing
dapat merubah respon sistem imunitas pada anak terutama di daerah dengan
tingkat prevalensi kecacingan dan TB yang tinggi.32
Keterbatasan studi ini adalah jumlah sampel yang sedikit yaitu anak
dengan riwayat kontak tanpa ada gejala klinis lainnya sehingga tidak dilakukan
penilaian terhadap sakit TB. Tidak dilakukan pengukuran titer antibodi IgE pada
semua sampel dan tidak mengukur tingkat keparahan infeksi cacing. Sehingga
perlu dilakukan penelitian lebih lanjut dengan jumlah sampel penelitian yang
BAB 6
KESIMPULAN DAN SARAN
6.1 Kesimpulan
Dari penelitian ini didapati perbedaan yang bermakna pada hasil uji tuberkulin
antara anak kontak TB paru dewasa yang kecacingan dan tidak kecacingan.
6.2 Saran
Perlu dilakukan penelitian lebih lanjut dengan menggunakan studi kohort untuk
RINGKASAN
Tuberkulosis (TB) dan kecacingan merupakan masalah kesehatan utama di
dunia. Diperkirakan antara tahun 2000 hingga 2020, 1 milyar orang akan
terinfeksi TB, 200 juta berkembang menjadi sakit TB dengan 35 juta
kematian.Dan 2 milyar orang terinfeksi cacing, setengahnya terjadi pada anak
usia sekolah. Infeksi soil-transmitted helminth (STH)ini tersebar secara luas di
negara berkembang, baik itu di daerah tropis maupun subtropis.
Uji tuberkulin merupakan alat diagnostik yang digunakan untuk
menegakan diagnosis TB pada anak. Uji tuberkulin akan mengaktifkan sel T
spesifik yaitu sel T-helper 1 (Th1), dan memproduksi berbagai sitokin inflamasi
yaitu interleukin (IL) -12, IL-17A, interferon gamma (IFN-�) dan Tumor necrosis
factor-α (TNF-α).
Pada individu kecacingan, peran sel T spesifik yang dominan adalah sel
T-helper 2 (Th2) yang ditandai adanya peningkatan sel eosinofil, titer IgE yang
tinggi dan peningkatan sekresi IL-4, IL-5, IL-13 dan menekan respons sel Th1.
Kecacingan juga meningkatkan pembentukan sel T supresor yang dikenal
dengan sel T Regulator (Tregs). Sitokin-sitokin yang dihasilkan oleh sel Tregs
dan Th2 akan menekan respons sitokin yang dihasilkan oleh sel Th1. Sehingga
reaksi inflamasi berupa eritema dan indurasi pada uji tuberkulin akan
berpengaruh pada individu kecacingan.
Tujuan penelitian ini adalah untuk membandingkan hasil uji tuberkulin
Desain penelitian ini adalah cross sectional yang dilaksanakan mulai bulan
februari hingga Maret 2014. Penelitian ini dilakukan di Poliklinik DOTS Paru
Dewasa RSUP H. Adam Malik, BP4 Paru dan praktek swasta Medan. Sampel
anak-anak usia 3 bulan hingga 18 tahun yang tinggal serumah dengan penderita
TB dewasa, baik yang kecacingan ataupun tidak kecacingan.Kriteria inklusi yaitu
anak kontak TB paru dewasa dan kriteria eksklusi anak dengan status gizi buruk,
HIV, keganasan, penggunaan steroid jangka panjang, sitostatika, penyakit
campak, pertussis, varisela dan vaksinasi dengan virus hidup dan penderita yang
telah dilakukan uji tuberkulin kurang dari 2 minggu.
Anak yang kontak serumah TB paru diperiksa tinja, yang dijumpai telur
cacing dimasukan kedalam kelompok pertama, sedangkan anak dengan tinja
yang tidak dijumpai telur cacing dimasukan kedalam kelompok kedua.
Masing-masing kelompok dilakukan uji tuberkulin cara Mantoux.
Penelitian ini menunjukkan hasil positif uji tuberkulin pada anak kontak TB
paru dewasa yang kecacingan lebih sedikit dibandingkan pada anak kontak TB
paru dewasa yang tidak kecacingan dengan perbandingan 35.9% dan 62.3%.
Dengan menggunakan uji chi square ditemukan perbedaan yang bermakna
pada hasil uji tuberkulin pada kelompok anak kontak TB paru dewasa yang
kecacingan dan kelompok anak kontak TB paru dewasa yang tidak kecacingan
SUMMARY
Tuberculosis (TB) and helminth infection is a major health problem in the world. It
is estimated that between 2000 and 2020, 1 billion people will be infected with
TB, 200 million developing TB becomes ill with 35 million deaths. And 2 billion
people are infected with helminth, half as common in school-age children.
Infection of soil-transmitted helminths (STH) is spread widely in developing
countries, both in the tropical and subtropical regions.
Tuberculin test is a diagnostic tool that is used to enforce the diagnosis of
TB in children. Tuberculin test will activate the T cells specific T-helper 1 cells
(Th1), and produce a variety of inflammatory cytokines, namely interleukin (IL)
-12, IL-17A, interferon gamma (IFN-γ) and tumor necrosis factor-α (TNF-α).
Helminthes is strong inducer of T-helper cell 2 (Th2) cells were
characterized by an increase in eosinophils, high IgE titers and increased
secretion of IL-4, IL-5, IL-13 and suppress Th1 cell respons. Helminth infection
also increases the formation of suppressor T cells known as T cells Regulator
(Tregs). Cytokines produced by Th2 cells and Tregs would suppress cytokine
responses produced by Th1 cells. So that the inflammatory reaction in the form
of erythema and induration on tuberculin test will affected.
The purpose of this study was to determine the difference of tuberculin
test result in adult pulmonary TB contacted children with and without helminth
This study was cross sectional implemented starting in February to March
2014 and conducted at H. Adam Malik Hospital, BP4 and private practice.
Subject were children aged 3 months to 18 years who contacted with adult TB
patients, whether or not helminth infection. Inclusion criteria, children
contactacted adult pulmonary TB and exclusion criteria, children with poor
nutritional status, HIV, malignancy, long-term steroid use, sitostatica, measles,
pertussis, and varicella virus vaccine live and people who have done the test
tuberculin is less than 2 weeks.
Subject who are household contacts of pulmonary tuberculosis examined
stool, found worm eggs inserted into the first group, whereas children with fecal
worm egg is not found inserted into the second group. Each group performed
tuberculin test.
This study showed positive tuberculin test results in children with helminth
infection less than without helminth infection by comparison 35.9% and 62.3%.
By using the chi square test found significant differences in the results of
tuberculin test in the group of children contactedadult pulmonary TB with
helminth infection and groups of children without helminth infection with a value
DAFTAR PUSTAKA
1. Shingadia D, Novelli V.Diagnosis and treatment of tuberculosis in children. The Lancet Infectious Diseases, 2003; Vol.2:624-632
2. TB Indonesia 2011, Situasi terkini perkembangan TB di Indonesia. Diunduh dari http://tbindonesia.or.id/pdf/Data_tb_1_2011. Diakses Mei 2013
3. Pullan RL, Brooker SJ. The global limits and population at risk of soil-transmitted helminth infections in 2010. Biomed Central. Pullan and Brooker Parasites & Vectors 2012, 5:81
4. Montresor A, Crompton DWT, Gyorkos TW, Savioli L, penyunting. Dalam: Helminth control in school-age children. Geneva: WHO. 2002
5. Brooker S. Human helminth infections in Indonesia, East Timor and the Philippines. UNICEF. 2002; h.40-53
6. Departemen Kesehatan Republik Indonesia: Profil Kesehatan Indonesia 2008. Jakarta: Departemen Kesehatan RI. 2008
7. Dinas Kesehatan Propinsi Sumatera Utara: Laporan hasil kegiatan program seksi P2ML sub dinas P2P & PL. Medan: Dinas Kesehatan Propinsi Sumatera Utara. 2008
8. Perez PT, Ascaso C, Ogusku MM, Abellana R, Malheiro A, Quinco P, dkk. Evaluation of New Strategies for the Diagnosis of Tuberculosis among Pediatric Contacts of Tuberculosis Patients. The Pediatric Infectious Disease Journal. 2012;1097:1-9
9. Obihara CC, Kimpen JLL, Gie RP, van Lill SW, Hoekstra MO, Marais BJ,dkk. Mycobacterium tuberculosis infection may protect against allergy in a tuberculosis endemic area. Clinical and experimental allergy. 2006; 36:70-6
10. Jyonouchi H, Steele WR. Delayed-type hypersensitivity. Diunduh
dari Diakses
september 2013
11. Elias D. Helminths and Immunity Against Tuberculosis. Karolinska Unoversity Press. 2006; h.1-50
12. Varaine F, Henkens M, Grauzard V. Tuberculosis. Edisi ke-5. Med Sans Frontieres. 2010; h.48-50
13. Aditama TY, Kamso S, Basri C, Surya A, penyunting. Pedoman nasional penanggulangan tuberkulosis. Edisi ke-2. Jakarta: Departemen Kesehatan Republik Indonesia. 2008; h.3-30
14. Rahajoe NN, Basir D, Makmuri MS, Kartasasmita CB. Pedoman nasional tuberkulosis anak. Jakarta: Unit Kerja Koordinasi Pengurus Pusat Ikatan Dokter Anak Indonesia. 2005; h.8-37
16. Avalos GGL, Montes OEP. Classic and new diagnostic approaches to childhood tuberculosis. Journal of tropical medicine. 2012; 818219:1-9
17. Akhila K, Mahadevan S, Adhisivam B. Qualitative evaluation of tuberculin test responses in childhood tuberculosis. Ind J Ped. 2007; 74:641-4
18. Besser RE, Pakiz B, Schulte JM, Alvarado S, Zell ER. Risk Factors for positive mantoux tuberculin skin test in children in San Diego, California: evidence for boosting and possible foodborne transmission. Pediatrics. 2001; 108:305-10
19. Kenyorini, Suradi, Surjanto E. Uji tuberkulin. Jurnal tuberkulosis Indonesia. 2006; 3:h.1-5
20. Kiwanuka JP. Interpretation of tuberculin skin-test result in the diagnosis of tuberculosis in children. African Health Sciences. 2005; 5:152-6
21. Marais BJ. Tuberculosis in children. Pediatric Pulmonology, Wiley-Liss. 2008; 43:322–9
22. Margono SS. Important human helminthiasis in Indonesia. Dalam: Crompton DWT, Montresor A, Nesheim MC, Savioli L, penyunting. Controlling disease due to helminth infections. Geneva: WHO. 2003; h.3-14
23. Brooker S, Clements AC, Bundy DA. Global epidemiology, ecology and control of soil-transmitted helminth infections. Adv Parasitol. 2006; 62:221-61 24. Abate E. The Impact of helminth infection in patients with active tuberculosis.
Linkopin University. 2013; h.1-91
25. Abate E, Belayneh M, Gelaw A, Idh J, Getachew A, Alemu S, Diro E, dkk. The impact of asymptomatic helminth co-infection in patients with newly diagnosed tuberculosis in North-West Ethiopia. Plos one. 2012; 7:1-5
26. Dent AE, Kazura JW. Ascariasis (Ascaris Lumbricoides). Dalam: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, penyunting. Nelson textbook of pediatrics. Edisi ke-18. Philadelphia: Saunders. 2007; h.1495-6
27. Dent AE, Kazura JW. Trichuriasis (Trichuris trichiura). Dalam: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, penyunting. Nelson textbook of pediatrics. Edisi ke-18. Philadelphia: Saunders. 2007; h.1499-500
28. Hotez PJ. Hookworm (Necator americanus and ancylostoma spp). Dalam: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, penyunting. Nelson textbook of pediatrics. Edisi ke-18. Philadelphia: Saunders. 2007; h.1496-9 29. Kazura JW. Helminthic disease. Dalam: Behrman RE, Kliegman RM, Jenson
HB, penyunting. Nelson textbook of pediatrics. Edisi ke-18. Philadelphia: WB Saunders Company. 2004; h.1495-501
31. Akan GE, Lemanske RF. Allergic disease, pathophysiology and immunopathology. Alergic Disease. humana press. 2007; h.4-6
32. Soelen NV, Mandalakas AM, Kirchner HL, Walzl G, Grewal HMS, Jacobsen M, Hesseling A. Effect of Ascaris Lumbricoides specific IgE on tuberculin skin test responses in children in a high-burden setting: a cross-sectional community-based study. BMC Infectious Diseases. 2012; 12:211
33. CC, CW, N, J LL. Mycobacterial infection and atopy in childhood: A systematic review.Pediatr Allergy Immunol. 2007; 18:551–9
34. Yazdanbakhsh M, Biggelaar AVD, Maizels RM. Th2 responses without atopy: immunoregulation on chronic helminth infection and reduce allergic disease. TRENDS in Immunology. 2001; Vol.22: 372-77
35. Rafi W, Rodrigues RR, Ellner J, Salgame P. Coinfection-helminthes and tuberculosis. Lippincott Williams & Wilkins. 2012; 7:239-44
36. Babu S, Bhat SQ, Kumar P, Jayantasri S, Rukmani S, Kumaran P, Gopi PG, Kolappan C, Nutman TB. Human Type 1 and 17 Responses in Latent Tuberculosis Are Modulated by Coincident Filarial Infection through Cytotoxic T Lymphocyte Antigen–4 and Programmed Death–1. The Journal of Infectious Diseases. 2009; 200:288–98
37. Borkow G, Bentwich Z. Eradication of helminthic infections maybe essential for successful vaccination against HIV and tuberculosis. Bulletin of the World Health Organization. 2000; 78:1368-9
38. Li XX, Zhou XN. Co-infection of tuberculosis and parasitic diseases in humans: a systematic review. Parasites & Vectors. 2013, 6:79
39. Mahmud MA, Spigt M, Bezabih AM, Pavon IL, Dinant GJ, Velasco RB. Risk factors for intestinal parasitosis, anaemia, and malnutrition among school children in Ethiopia. Pathogens and Global health. 2013; 107:2
40. Verhagen LM, Incani RN, Franco CR, Ugarte A, Cadenas Y, Ruiz CI, Hermans PWM,et all. High malnutrition rate in Venezuela Yanomami compared to Warao Amerindians and Creoles: Significant associations with intestinalparasites and anemia. PLOS ONE. October 2013; 8:e77581
41. Elias D, Mengistu G, Akuffo H, Britton S. Are intestinal helmints risk factors for developing active tuberculosis?. Tropical medicine and International health. April 2006; 11:551-558
LAMPIRAN
1. Personil Penelitian
1. Ketua Penelitian
Nama : dr. Dermawan
Jabatan : Peserta PPDS Ilmu Kesehatan Anak
FK-USU/RSHAM
2. Anggota Penelitian
1. Dr. Ridwan M. Daulay, Sp.A(K)
2. Dr. Rita Evalina, Sp.A(K)
3. Dr. Wisman Dalimunthe, Sp.A(K)
4. Dr. Rini S. Daulay, MKed(Ped), Sp.A
5. Dr. Flora Mindo P.
6. Dr. Wardah
2. Biaya Penelitian
1. Bahan / perlengkapan:
• Obat tuberkulin PPDRT 23TU 8 vial @900.000 : Rp. 7.200.000
2. Transportasi / Akomodasi : Rp. 2.000.000
3. Penyusunan / Penggandaan:
• Fotokopi lembaran kuisioner untuk 150 subyek : Rp. 500.000
• Penggandaan hasil dan penyusunan laporan : Rp. 1.500.000
4. Seminar dan hasil penelitian : Rp 5.000.000
Jumlah Total : Rp.18.000.000
3. Jadwal Penelitian
Kegiatan/ Waktu
Februari 2014 Maret 2014 Oktober 2014
Persiapan
Pelaksanaan
Penyusunan
Laporan
Pengiriman
4. Penjelasan dan Persetujuan Kepada Orang Tua
Kepada Yth Bapak / Ibu ...
Di Tempat
Sebelumnya saya ingin memperkenalkan diri, nama saya dr. Dermawan
yang sedang menjalani program pendidikan dokter spesialis di Departemen Ilmu
kesehatan Anak FK USU / RSUP Haji Adam Malik Medan. Bersama ini saya
mohon kesediaan Bapak/Ibu untuk berpartisipasi sebagai subyek penelitian saya
yang berjudul “Perbandingan hasil uji tuberkulin pada anak kontak TB paru dewasa dengan kecacingan dan tidak kecacingan”.
Adapun tujuan penelitian ini adalah untuk mengetahui hubungan antara
hasil uji tuberkulin pada anak kontak TB paru dewasa dengan kecacingan dan
tidak kecacingan. Sedangkan manfaat menjadi subyek penelitian ini adalah
menghindari terjadinya infeksi Mycobacterium tuberculosis pada anak dengan
cara menghindari anak dari kontak TB paru dewasa, memberikan informasi
kepada orang tua tentang sumber penularan, pencegahan, dan pengobatan TB
pada anak. Memberikan pengobatan kecacingan bagi anak Bapak/Ibu yang
terinfeksi cacing.
Pada penelitian ini saya akan melakukan wawancara untuk mengetahui
anak Bapak/Ibu memiliki kontak dengan TB paru dewasa. Pada anak yang
mempunyai riwayat kontak TB paru dewasa, akan dilakukan pemeriksaan tinja
untuk mencari telur cacing kemudian dilakukan uji tuberkulin. Uji tuberkulin
dilakukan dengan menyuntikan 0,1 ml obat PPDRT 23TU di bagian volar lengan
Demikian keterangan saya diatas, semoga Bapak/Ibu mengerti. Jika
Bapak/Ibu bersedia, maka kami mengharapkan Bapak/Ibu menandatangani
lembar Persetujuan Setelah Penjelasan (PSP). Demikianlah yang dapat kami
sampaikan. Atas perhatian dan kerjasamanya kami ucapkan terima kasih.
Medan, Januari 2014
dr. Dermawan
Program Pendidikan Dokter Spesialis Ilmu Kesehatan Anak
Fakultas Kedokteran Universitas Sumatera Utara /
RSUP H. Adam Malik Medan
5. Persetujuan Setelah Penjelasan (PSP)
Saya yang bertanda tangan di bawah ini :
Nama : ... Umur ... tahun L / P
Alamat : ...
dengan ini menyatakan dengan sesungguhnya telah memberikan
PERSETUJUAN
untuk dilakukan uji tuberkulin terhadap anak saya :
Nama : ...Umur ... tahun
Alamat Rumah : ...
yang tujuan, sifat, dan perlunya pengobatan tersebut di atas, serta risiko yang dapat
ditimbulkannya telah cukup dijelaskan oleh dokter dan telah saya mengerti sepenuhnya.
Demikian pernyataan persetujuan ini saya buat dengan penuh kesadaran dan tanpa
paksaan.
...2014
Tanda Tangan
Yang memberikan penjelasan Yang membuat pernyataan persetujuan
dr. ... Saksi-saksi : Tanda tangan
1...
LEMBAR KUESIONER
Penghasilan orangtua : Rp………bulan
Tingkat pendidikan orangtua : ayah ibu
( ) ( ) Tidak sekolah
Status nutrisi : obese / overweight / normoweight / mild malnutrition /
Pembesaran kelenjar getah bening : Ada/ tidak ada
Penonjolan tulang belakang : Ada/ tidak ada
Bengkak pada sendi : Ada/ tidak ada
III. DATA KONTAK (
Riwayat kontak : BTA (+)/BTA(-)
dari rekam medis)
Gambaran foto toraks : ( ) Tuberkulosis
( ) Bukan tuberkulosis
Lama pengobatan :...bulan
Lama sakit :...bulan
Hubungan dengan kontak : ...
IV. DATA HASIL UJI TUBERKULIN DENGAN CARA MANTOUX
- Tanggal pelaksanaan :
- Tanggal pembacaan hasil :
- Diameter Indurasi :
Metode Kualitatif dengan Teknik Langsung
A. Alat dan Bahan 1. Obyek glass 2. Deck glass 3. Aplikator/lidi 4. Pipet tetes
5. Larutan pewarna (lugol, eosin, sudan III)
B. Cara Kerja
1. Obyek glass diletakkan dalam posisi mendatar, kemudian diambil feses kurang lebih sebanyak 1 gram ( sebesar ujung korek api).
2. Teteskan larutan pewarna kurang lebih 2 – 3 tetes disebelahnya.
3. Campurkan feses dengan larutan pewarna, buang bagian feses yang keras. 4. Tutup dengan deck glass, upayakan tidak terbentuk gelembung udara.
5. Sediaan awetan dipasang pada mikroskup dengan perbesaran lemah ( 5 x atau 10 x)
6. Dilakukan pengamatan pada seluruh lapangan pandang pada sediaan.