BAB II
TINJAUAN PUSTAKA
I. TINJAUAN MEDIS A. KEHAMILAN
1. Definisi
Proses kehamilan merupakan matarantai yang bersinambung dan
terdiri: ovulasi, migrasi spermatozoa dan ovum, konsepsi dan pertumbuhan zigot, nidasi (implamantasi) pada uterus, pembentukan plasenta, dan tumbuh kembang hasil konsepsi sampai aterm (Manuaba,
2010; h.75).
Menurut Mochtar (2012; h.35), mengemukakan bahwa lama
kehamilan yaitu 280 hari atau 40 pekan (minggu) atau 10 bulan (lunar months). Kehamilan didefinisikan sebagai fertilisasi atau penyatuan dari
spermatozoa dan ovum dan dilanjutkan dengan nidasi atau implantasi. Bila dihitung dari saat fertilisasi hingga lahirnya bayi, kehamilan normal akan berlangsung dalam waktu 40 minggu atau 10 bulan atau 9 bulan
menurut kalender Internasional. Kehamilan terbagi dalam 3 trimester,
dimana trimester kesatu berlangsung dalam 12 minggu, trimester kedua
15 minggu (minggu ke-13 hingga ke-27), dan trimester ketiga 13 minggu
(minggu ke-28 hingga ke-40) (Prawirohardjo, 2010; h.213).
Dari pengertian kehamilan diatas dapat disimpulkan bahwa proses
kehamilan adalah proses bertemunya ovum dan spermatozoa yang
berkembang menjadi zigot pada uterus dengan proses perkembangan
2. Tanda-tanda Kehamilan a. Tanda Dugaan Kehamilan:
1) Amenorea (terlambat datang bulan)
Dengan mengetahui hari pertama haid terakhir menggunakan
perhitungan rumus Naegle, dapat ditentukan perkiraan persalinan (Manuaba, 2010; h.107).
2) Mual dan muntah (emesis)
Pengaruh estrogen dan progesterone menyebabkan pengelaran asam lambung yang berlebihan. Mual dan muntah terutama di
pagi hari disebut morning sickness. Dalam batas yang fisiologis, keadaan ini dapat diatasi. Akibat mual dan muntah, nafsu makan
berkurang (Manuaba, 2010; h.107).
3) Mengidam (ingin makanan khusus)
Ibu hamil sering meminta makanan atau minuman tertentu
terutama pada bulan-bulan triwulan pertama. Mereka juga tidak
tahan suatu bau-bauan (Mochtar, 2012; h.35).
4) Payudara membesar, tegang, dan sedikit nyeri
Disebabkan pengaruh estrogen dan progesteron yang
merangsang duktus dan alveoli payudara. Kelenjar Montgomery
terlihat lebih membesar (Mochtar, 2012; h.35).
5) Sering Miksi
Desakan rahim ke depan menyebabkan kandung kemih cepat
terasa penuh dan sering miksi, pada triwulan kedua gejala ini akan
6) Konstipasi atau obstipasi
Pengaruh progesteron dapat menghambat peristaltik usus, menyebabkan kesulitan untuk buang air besar (Manuaba, 2010;
h.107).
7) Pigmentasi kulit
Dipengaruhi oleh hormone kortikosteroid plasenta, dijumpai di muka (chloasma gravidarum), aerola payudara, leher dan dinding perut (linea nigra) (Manuaba, 2010; h.107 dan Mochtar, 2012; h.35).
8) Varises atau penampakan pembuluh darah vena
Karena pengaruh dari estrogen dan progesterone, terutama bagi yang mempunyai bakat. Penampakan pembuluh darah terjadi di
sekitar genitalia eksterna, kaki, betis dan payudara. Penampakan
pembuluh darah ini akan menghilang setelah persalinan
(Manuaba, 2010; h.108).
b. Tanda Tidak Pasti kehamilan
Menurut Prawirohardjo (2010) dan Mochtar (2012) , tanda tidak pasti
kehamilan dapat ditentukan oleh:
1) Rahim membesar, sesuai dengan tuanya hamil
2) Pada pemeriksaan dalam, dijumpai:
a) tanda hegar
ismus ditekan dari arah yang berlawanan (Prawirohardjo,
2010; h.217).
b) tanda Chadwicks
tanda Chadwicks: perubahan warna menjadi kebiruan atau keunguan pada vulva, vagina, dan serviks (Prawirohardjo,
2010; h.217).
c) tanda Piscaseck
tanda Piscaseck: pembesaran dan pelunakan rahim ke salah satu sisi rahim yang berdekatan dengan tuba uterine.
Biasanya tanda ini ditemukan di usia kehamilan 7-8 minggu
(Mochtar, 2012; h.36).
d) Kontraksi Braxton Hicks (kontraksi-kontraksi kecil uterus bila dirangsang) (Mochtar, 2012; h.36).
e) Teraba Ballottement
Fenomena bandul atau pantulan balik. Hal ini dapat dikenali
dengan jalan menekan tubuh janin melalui dinding abdomen
yang kemudia terdorong melalui cairan ketuban dan kemudian
memantul balik ke dinding abdomen atau tangan pemeriksa.
Fenomena bandul jenis ini disebut ballottement in toto. Jenis
lain dari pantulan ini adalah ballottement kepala yaitu hanya
kepala hanin yang terdorong dan memantul kembali ke dinding
uterus atau tangan pemeriksa setelah memindahkan dan
menerima tekanan balik cairan ketuban di dalam kavum uteri
c. Tanda Pasti Kehamilan
Menurut Manuaba (2010; h.109) dan Mochtar (2012; h.36-37), Tanda
pasti kehamilan dapat ditentukan oleh:
1) Gerakan janin dalam rahim
2) Terlihat/teraba gerakan janin dan teraba bagian-bagian janin
3) Denyut jantung janin:
a) Didengar dengan stetoskop laenec, alat kardiotokografi, alat
doppler
b) Dilihat dengan ultrasonografi
c) Pemeriksaan dengan alat canggih yaitu rontgen untuk melihat
kerangka janin, ultrasonografi.
3. Perubahan Anatomi dan Fisiologi pada Kehamilan a. Sistem Reproduksi
1) Uterus
Selama kehamilan uterus akan beradaptasi untuk menerima dan
melindungi hasil konsepsi (janin, plasenta, amnion) sampai
persalinan. Uters mempunyai kemampuan yang luar biasa untuk
bertambah besar dengan cepat selama kehamilan dan pulih
kembali seperti keadaan semula dalam beberapa minggu setelah
persalinan (Prawirohardjo, 2010; h.175).
2) Serviks
Serviks manusia merupakan organ yang kompleks dan heterogen yang mengalami perubahan yang luar biasa selama kehamilan
menjaga janin di dalam uterus sampai akhir kehamilan dan
selama persalinan (Prawirohardjo, 2010; h.177).
3) Ovarium
Proses ovulasi selama kehamilan akan terhenti dan pematangan folikel baru juga ditunda. Hanya satu korpus yang dapat
ditemukan di ovarium. Folikel ini akan berfungsi maksimal selama 6-7 minggu awal kehamilan dan setelah itu akan berperan sebagai
penghasil progesterone dalam jumlah yang relatif minimal
(Prawirohardjo, 2010; h.178).
4) Vagina dan perineum
Selama kehamilan peningkatan vaskularisasi dan hiperemia
terlihat jelas pada kulit dan otot-otot di perineum dan vulva,
sehingga pada vagina akan terlihat berwarna keunguan yang
dikenal dengan tanda Chadwicks. Perubahan ini meliputi penipisan mukosa dan hilangnya sejumlah jaringan ikat dan
hipertrofi dari sel-sel otot polos (Prawirohardjo, 2010; h.178).
5) Kulit
Pada kulit dinding perut akan terjadi perubahan warna menjadi
kemerahan, kusam, dan kadang-kadang juga akan mengenai
daerah payudara dan paha. Perubahan ini dikenal dengan nama
6) Payudara
Pada awal kehamilan perempuan akan merasakan payudaranya
menjadi lebih lunak. Putting payudara akan lebih besar,
kehitaman, dan tegak. Setelah bulan pertama suatu cairan
berwarna kekuningan yang disebut kolostrum dapat keluar.
Setelah bulan kedua payudara akan bertambah ukurannya dan
vena-vena dibawah kulit akan lebih terlihat (Prawirohardjo, 2010;
h.179).
b. Sistem Metabolik
Sebagian besar penambahan berat badan selama kehamilam
berasal dari uterus dan isinya. Kemudian payudara, volume darah,
dan cairan ekstraseluler (Prawirohardjo, 2010; h.180). Berat badan ibu hamil akan bertambah sekitar 12-14 kg selama hamil, atau 1/4-1/2
kg/minggu (Manuaba, 2012; h.148).
c. Sistem Kardiovaskular
Sistem kardiovaskular mengalami perubahan untuk dapat mendukung peningkatan metabolisme sehingga tumbuh kembangnya
janin sesuai dengan kebutuhannya (Manuaba, 2012; h.148).
Volume darah akan meningkat secara progresif mulai minggu
ke-6 -8 kehamilan dan mencapai puncaknya pada minggu ke-32 – 34
dengan perubahan kecil setelah minggu tersebut (Prawirohardjo,
d. Sistem Respirasi
Frekuensi pernapasan mengalami perubahan saat kehamilan, volume
ventilasi permenit dan pengambilan oksigen per menit akan
bertambah secara signifikan pada kehamilan lanjut (Prawirohardjo,
2010; h.185).
e. Traktus Urinarius
Pada bulan-bulan pertama kehamilan kandung kemih akan
tertekan oleh uterus yang mulai membesar sehingga menimbulkan
sering berkemih. Keadaan ini akan hilang dengan makin tuanya
kehamilan bila uterus keluar dari rongga panggul. Pada akhir
kehamilan, jika kepala janin sudah mulai turun ke pintu atas panggul,
keluhan itu akan timbul kembali (Prawirohardjo, 2010; h.185).
f. Sistem Endokrin
Selama kehamilan normal kelenjar hipofisis akan membesar ±135 %. Tetapi, kelenjar ini tidak mempunyai arti penting dalam kehamilan
(Prawirohardjo, 2010; h.185).
g. Sistem Muskuloskeletal
Lordosis yang progresif akan menjadi bentuk yang umum pada
kehamilan. Akibat kompensasi dari pembesaran uterus ke posisi
anterior, lordosis menggeser pusat daya berat kebelakang ke arah dua tungkai (Prawirohardjo, 2010; h.185).
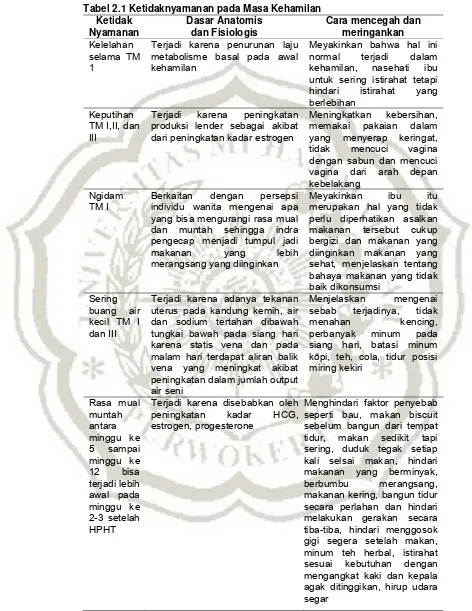
4. Ketidaknyamanan dan Cara Penanganan pada saat Kehamilan
Menurut Kusmiyati (2009; h.123-133), ketidaknyamanan dan cara
Tabel 2.1 Ketidaknyamanan pada Masa Kehamilan
Terjadi karena penurunan laju metabolisme basal pada awal kehamilan
Meyakinkan bahwa hal ini normal terjadi dalam kehamilan, nasehati ibu untuk sering istirahat tetapi hindari istirahat yang berlebihan
Keputihan TM I,II, dan III
Terjadi karena peningkatan produksi lender sebagai akibat dari peningkatan kadar estrogen
Meningkatkan kebersihan, memakai pakaian dalam yang menyerap keringat, tidak mencuci vagina dengan sabun dan mencuci vagina dari arah depan kebelakang
Ngidam TM I
Berkaitan dengan persepsi individu wanita mengenai apa yang bisa mengurangi rasa mual dan muntah sehingga indra pengecap menjadi tumpul jadi makanan yang lebih merangsang yang diinginkan
Meyakinkan ibu itu merupakan hal yang tidak perlu diperhatikan asalkan makanan tersebut cukup bergizi dan makanan yang diinginkan makanan yang sehat, menjelaskan tentang bahaya makanan yang tidak
Terjadi karena adanya tekanan uterus pada kandung kemih, air dan sodium tertahan dibawah tungkai bawah pada siang hari sebab terjadinya, tidak
menahan kencing,
perbanyak minum pada siang hari, batasi minum
Terjadi karena disebabkan oleh peningkatan kadar HCG, estrogen, progesterone
Ketidak
Terjadi karena adanya kecenderungan genetis, peningkatan kadar estrogen dan progesterone
Hindari sinar matahari berlebihan selama masa kehamilan
Hemorrhoi d TM II dan III
Konstipasi, tekanan yang meningkat dari uterus gravid terhadap vena hemoroida
Hindari konstipasi, makan makanan yang berserat, gunakan kompres dingin, hangat, dengan perlahan masukkan kembali kedalam rectum jika perlu
Konstipasi TM II dan III
Peningkatan kadar progesterone yang menyebabkan peristaltic usus jadi lambat, penurunan motilitas sebagai akibat dari relaksasi otot otot halus, penyerapan air dari colon meningkat, tekanan dari uterus yang membesar pada usus, seplemen zat besi, diit, kurang senam
Tingkatkan intake cairan, serat didalam diit, buah prem, istirahat cukup, senam, membiasakan BAK secara teratur dan BAB setelah ada dorongan
Sesak napas TM II dan III
Peningkatan kadar progesteron berpengaruh secara langsung pada pusat pernapasan untuk menurunkan kadar CO2 serta meningkatkan kdar O2, uterus membesar dan menekan pada diafragma
Jelaskan penyebab fisiologisnya, merentangkan lengan diatas kepala serta menarik nafas panjang, mendorong postur tubuh yang baik melakukan pernafasan intercostals, latihan nafas melalui senam hamil, tidur dengan bantal ditinggikan, makan tidak terlalu banyak, hentikan merokok, kontrol dokter bila ada asma
Nyeri ligamentu m
rotondum
Hipertropi dan peregangan ligamentum selama kehamilan, tekanan dari uterus pada ligamentum
Ketidak Pusing Hipertensi postural yang
berhubungan dengan perubahan perubahan hemodinamis, pengumpulan darah didalam pembuluh tungkai, yang mengurangi aliran balik vena dan menurunkan output cardiac serta tekanan darah dengan tegangan othostatis yang meningkat, mungkin gihubungkan dengan hipoglikemia, sakit kepala pada triwulan terakhir dapat merupakan gejala preeklamsia berat
Bangun secara perlahan dari posisi istirahat, hindari berdiri terlalu lama dalam lingkungan yang hangat atau sesak, hindari berbaring dalam posisi terlentang, konsultasi/periksa untuk bagian bawah yang meningkat sejalan dengan kehamilan karena tekanan dari uterus yang hamil, kerapuhan jaringan elastic yang diakibatkan oleh estrogen, kecenderungan bawaan keluarga, dan disebabkan factor usia dan lama berdiri
Tinggikan kaki sewaktu berbaring/duduk, jaga kaki agar tidak bersilangan, hindari berdiri atau duduk terlalu lama, istirahat dalam posisi berbaring miring kiri, senam, hindari pakaian korset yang ketat, jaga postur tubuh yang baik, kenakan kaos kaki,
Sumber: Kusmiyati, 2009; h.123-133
5. Perubahan Psikologis pada Kehamilan
Menurut Varney (
2007 vol 1; h.501-504)
menyebutkan bahwaperubahan psikologis pada kehamilan dibagi berdasarkan Trimester pada
kehamilan:
a. Pada Trimester I
Trimester pertama sering dianggap sebagai periode
penyesuaian. Penyesuaian yang dilakukan wanita adalah terhadap
kenyataan bahwa ia sedang mengandung. Penerimaan terhadap
kenyataan ini dan arti semua ini bagi dirinya merupakan tugas
Sebagian besar wanita merasa sedih dan ambivalen tentang
kenyataan bahwa ia hamil. Kurang lebih 80% wanita mengalami
kekecewaan, penolakan, kecemasan, depresi dan kesedihan. Fokus
wanita adalah pada dirinya sendiri. Penerimaan ini biasanya terjadi
pada akhir trimester pertama dan difasilitasi perasaannya sendiri yang
merasa cukup aman untuk mulai mengungkapkan perasaan-perasaan
yang menimbulkan konflik yang di alami.
b. Pada Trimester II
Trimester kedua sering dikenal sebagai periode kesehatan yang
baik, yaitu periode ketika wanita merasa nyaman dan bebas dari
segala ketidaknyamanan yang normal dialami saat hamil. Namun,
trimester kedua juga merupakan fase ketika wanita menelusur
kedalam dan paling banyak mengalami kemunduran.
Trimester kedua sebenarnya terbagi atas dua fase yaitu
pra-quickening dan pasca quickening. Quickening menunjukkan
kenyataan adanya kehidupan ynag terpisah, yang menjadi dorongan
bagi wanita dalam melaksanakan tugas psikologis utamanya pada
trimester kedua, yakni mengembangkan identitas sebagai ibu bagi
dirinya sendiri, yang berbeda dari ibunya. Dengan timbulnya
quickening, muncul sejumlah perubahan karena kehamilan telah menjadi jelas dalam pikiranya. Kontak sosialnya berubah, ia lebih
banyak bersosialisasi dengan wanita hamil atau ibu baru lainnya, dan
minat serta aktivitasnya berfokus pada kehamilan, cara membesarkan
c. Pada Trimester III
Trimester ketiga sering disebut periode penantian dengan penuh
kewaspadaan. Pada periode ini wanita mulai menyadari kehadiran
bayi sebaga makhluk yang terpisah sehingga ia menjadi tidak sabar
menanti kehadiran sang bayi. Ada perasaan was-was mengingat bayi
dapat lahir kapanpun. Wanita mungkin merasa cemas dengan
kehidupan bayi dan kehidupan sendiri.
6. Gejala dan Tanda Bahaya Kehamilan
Menurut Bartini (2012; h.86-97) dan Cunningham (2014; h. 220-221),
Manuaba (2012; h. 227-281), menyebutkan bahwa Gejala dan Tanda
Bahaya Kehamilan:
a. Keluhan Ringan Hamil Muda
1) Emesis Gravidarum
Emesis gravidarum merupakan keluhan umum yang disampaikan pada kehamilan muda. Terjadinya kehamilan menimbulkan
perubahan hormonal pada wanita karena terdapat peningkatan
hormone estrogen, progesterone dan dikeluarkannya Human Chorionic Gonadothropine plasenta. Hormon-hormon inilah yang
2) Nyeri punggung bawah
Hingga tahap tertentu dilaporkan pada hampir 70% wanita hamil.
Kelelahan, membungkuk, berkebihan, mengangkat beban atau
berjalan dapat menyebabkan nyeri punggung ringan. Untuk
mengurangi nyeri punggung yaitu dengan menganjurkan wanita
yang bersangkutan berjongkok dan bukan membungkuk ketika
mengambil sesuatu dibawah, memberi bantalan penyangga di
punggung ketika duduk dan menghindari sepatu berhak tinggi.
3) Kram pada kaki
Keluhan kram kaki terutama betis sering disampaikan oleh ibu
hamil muda. Kejadian kram betis berkaitan dengan mual, muntah,
kurangnya makan, sehingga terdapat perubahan keseimbangan
elektrolit dengan kalium, kalsium, dan natrium yang menyebabkan
terjadi perubahan berkelanjutan dalam darah dan cairan tubuh.
4) Varises
Varises merupakan pembesaran dan pelebaran pembuluh darah
vena yang sering dijumpai saat kehamilan disekitar vulva, vagina,
paha, dan terutama tungkai bawah. Kejadian varises pada wanita
disebabkan oleh faktor bakat atau keturunan, faktor multipara
sampai grandemultipara, terdapat peningkatan hormon estrogen
5) Hyperemesis Gravidarum
Hyperemesis Gravidarum dapat menyebabkan cadangan karbohidrat habis dipakai untuk keperluan energi, sehingga
pembakaran tubuh beralih pada cadangan lemak dan protein.
6) Hipersalivasi
Hipersalivasi atau ptialismus berarti pengeluaran air ludah yang berlebihan pada wanita hamil, terutama pada trimester pertama.
Keadaan ini disebabkan meningkatnya hormon estrogen dan
Human Chorionic Gonadothropine, selain ibu hamil sulit menelan ludah karena mual dan muntah. Untuk pengobatan simtomatis
dapat di berikan vitamin b kompleks dan vitamin C).
b. Anemia pada kehamilan
Anemia pada kehamilan adalah anemia karena kekurangan zat besi,
dan merupakan jenis anemia yang pengobatannya mudah, dan
murah.
c. Kehamilan dengan resiko tinggi
Untuk menegakkan kehamilan resiko tinggi pada ibu dan janin adalah
dengan cara melakukan anemnesa yang intensif (baik), melakukan
pemeriksaan fisik, dan pemeriksaan penunjang seperti pemeriksaan
laboratorium, pemeriksaan rontgen, pemeriksaan ultrasonografi.
d. Perdarahan Antepartum
Perdarahan Antepartum adalah perdarahan pervaginam pada
antepartum terjadi pada usia kehamilan lebih dari 28 minggu maka
sering disebut atau digolongkan perdarahan pada trimester III.
e. Preeklampsia dan Eklampsia
Preeklampsia dan eklampsia merupakan penyebab kematian ibu dan perinatal yang tinggi terutama di Negara berkembang. Pada
preeklampsia dan eklampsia terjadi penurunan angiotensin, renin, dan
aldosterone, dan ditandai dengan oedema, hipertensi, dan proteinuria. Kelanjutan preeklampsia berat menjadi eklampsia dengan tambahan gejala kejang atau koma.
f. Kehamilan premature
Persalinan premature pada usia kehamilan 28-37 minggu. Penyebabnya adalah pendarahan plasenta, janin mati, kelainan
bawaan, ketuban pecah dini, plasenta kurang baik, kehamilan
kembar, kurang gizi pada ibu, anemia, perokok, alkoholik, keturunan,
umur <18 tahun dan >40 tahun.
g. Kehamilan kembar
Kehamilan kembar adalah kehamilan dengan 2 janin atau lebih.
Kehamilan kembar dapat memberikan resiko yang lebih tinggi
terhadap bayi dan ibu. Faktor yang dapat meningkatkan kemungkinan
hamil kembar adalah faktor ras, keturunan , umur wanita, dan paritas.
h. Hemoroid
Varises di vena rektum mungkin pertama kali muncul selama
kehamilan karena meningkatnya tekanan vena. Namun, kehamilan
yang sudah ada. Nyeri dan pembengkakan biasanya dikurangi
dengan anestetik topikal, rendam hangat, dan pelunak tinja.
Trombosis hemoroid eksternal dapat menyebabkan nyeri hebat, tetapi bekuan biasanya dapat dievakuasi dengan menginsisi dinding vena
dibawah anesthesia topikal.
i. Heartburn
Gejala ini adalah salah satu keluhan tersering wanita hamil da
disebabkan oleh refluks isi lambung kedalam esofagus bawah.
Meningkatnya frekuensi regurgitasi selama kehamilan kemungkinan
besar disebabkan oleh pergeseran ke atas dan penekanan lambung
oleh uterus disertai oleh relaksasi sfingter esofagus bawah. j. Ketuban pecah dini
Ketuban pecah dini (KPD) merupakan penyebab terbesar persalinan
premature dengan berbagai akibatnya. Ketuban pecah dini adalah
pecahnya ketuban sebelum terdapat tanda persalinan, dan setelah
ditunggu satu jam belum dimulainya tanda persalinan.
a. Pengertian ketuban pecah dini
1) Ketuban pecah dini adalah keadaan pecahnya selaput
ketuban sebelum persalinan (Prawirohardjo, 2010; h. 677).
2) Ketuban pecah dini adalah pecahnya ketuban sebelum
terdapat tanda persalinan, dan setelah ditunggu satu jam
3) Ketuban pecah dini adalah pecahnya ketuban sebelum in
partu: yaitu bila pembukaan pada primi kurang dari 3 cm dan
pada multipara kurang dari 5 cm (Mochtar, 2012; h. 177).
4) Ketuban pecah dini adalah pecahnya ketuban sebelum awitan
persalinan, tanpa memerhatikan usia gestasi (Varney, 2008; h.
788).
5) Ketuban pecah dini adalah keadaan pecahnya selaput
ketuban sebelum persalinan atau dimulainya tanda inpartu
(Kemenkes RI, 2013; h. 122).
Dari semua definisi diatas dapat disimpulkan bahwa ketuban
pecah dini adalah pecahnya ketuban sebelum persalinan dimulai
tanpa memperhatikan usia kehamilan kemudian tidak diikuti
tanda-tanda persalinan.
b. Etiologi ketuban pecah dini
Penyebab dari ketuban pecah dini masih belum diketahui
secara jelas, maka usaha preventif tidak dapat dilakukan, kecuali dalam usaha menekan infeksi. Faktor penyebab ketuban pecah
dini mempunyai dimensi multifactorial yaitu:
1) Servik inkompeten.
2) Ketegangan rahim berlebihan: kehamilan kembar, hidramnion.
3) Kelainan letak janin dalam rahim: letak sungsang, letak lintang
4) Kemungkinan kesempitan panggul: perut gantung, bagian
terendah belum masuk PAP, disproporsi sefalopelvik.
6) Infeksi yang menyebabkan terjadi proses biomekanik pada
selaput ketuban dalam bentu proteolitik sehingga
memudahkan ketuban pecah.
(Manuaba, 2010; h.283)
c. Mekanisme ketuban pecah dini
Ketuban pecah dalam persalinan secara umum disebabkan
oleh kontraksi uterus dan peregangan berulang. Selaput ketuban
pecah karena pada daerah tertentu terjadi perubahan biokimia
yang menyebabkan selaput ketuban inferior rapuh, bukan karena
seluruh selaput ketuban rapuh. Terdapat keseimbangan antara
sintesis dan degradasi ekstraseluler matriks. Perubahan struktur,
jumlah sel, dan katabolisme kolagen menyebabkan aktivitas
kolagen berubah dan menyebabkan selaput ketuban pecah
(Prawirohardjo, 2010; h.678).
Menurut Manuaba (2010; h.283) menjelaskan bahwa
mekanisme terjadinya ketuban pecah dini dapat berlangsung
sebagai berikut: selaput ketuban tidak kuat sebagai akibat
kurangnya jaringan ikat dan vaskularisasi, bila terjadi pembukaan
serviks maka selaput ketuban sangat lemah dan mudah pecah
dengan mengeluarkan air ketuban.
d. Dasar diagnosis ketuaban pecah dini
Diagnosis ketuban pecah dini tidak sulit ditegakkan dengan
keterangan menjadi pengeluaran cairan mendadak disertai bau
h.178), menjelaskan cara menegakkan diagnosis ketuban pecah
dini adalah:
1) Pemeriksaan fisik: melakukan palpasi abdomen untuk
menentukan volume cairan amnion. Apabila ketuban telah
pasti, terdapat kemungkinan mendeteksi berkurangnya cairan
karena terdapat peningkatan molase uterus dan dinding
abdomen di sekitar janin dan penurunan kemampuan
balotemen dibandingkan temuan pada pemeriksaan sebelum
pecah ketuban. Ketuban yang pecah tidak menyebabkan
perubahan yang seperti ini dalam temuan abdomen.
2) Pemeriksaan spekulum, untuk mengambil sampel cairan
ketuban di forniks posterior dan mengambil sampel cairan
untuk kultur dan pemeriksaan bakteriologis.
3) Melakukan pemeriksaan dalam dengan hati-hati, sehingga
tidak banyak manipulasi daerah pelvis untuk mengurangi
kemungkinan infeksi asenden dan persalinan prematuritas.
4) Menggunakan kertas lakmus (litmus):
a) Bila menjadi biru (basa): air ketuban
b) Bila menjadi merah (asam): air kemih (urin).
5) Pemeriksaan pH forniks posterior pada ketuban yang pecah
pH adalah basa (air ketuban).
e. Komplikasi ketuban pecah dini:
Komplikasi yang timbul akibat ketuban pecah dini bergantung
neonatal, persalinan premature, hipoksia karena kompresi tali
pusat, deformitas janin, meningkatnya insiden seksio sesarea,
atau gagalnya persalinan normal (Prawirohardjo, 2010; h.678).
f. Penatalaksanaan ketuban pecah dini:
Ketuban pecah dini merupakan sumber persalinan prematuritas,
infeksi dalam rahim terhadap ibu maupun janin yang cukup besar
dan potensial. Oleh karena itu, tatalaksana ketuban pecah dini
memerlukan tindakan yang rinci sehingga dapat menurunkan
kejadian persalinan prematuritas dan infeksi dalam rahim. Sebagai
gambaran umum untuk tatalaksana ketuban pecah dini adalah:
1) Mempertahankan kehamilan sampai cukup matur khususnya
kematangan paru sehingga mengurangi kejadian kegagalan
perkembangan paru yang sehat.
2) Terjadi infeksi dalam rahim, yaitu korioamnionitis yang menjadi
pemicu sepsis, meningitis janin, dan persalinan prematuritas.
Dengan perkiraan janin sudah cukup besar dan persalinan
diharapkan berlangsung dalam waktu 72 jam dan dapat
diberikan kortikosteroid, sehingga kematangan paru janin
dapat terjamin.
3) Pada usia kehamilan 24 sampai 32 minggu saat berat janin
cukup, perlu dipertimbangkan untuk melakukan induksi
persalinan, dengan kemungkinan janin tidak dapat
4) Menghadapi ketuban pecah dini, diperlukan kerja sama
terhadap ibu dan keluarga sehingga terdapat pengertian
bahwa tindakan mendadak mungkin dilakukan dengan
pertimbangan untuk menyelamatkan ibu dan mungkin harus
mengorbankan janinnya.
5) Pemeriksaan yang penting dilakukan adalah USG untuk
mengukur distansia biparietal dan perlu melakukan aspirasi air
ketuban untuk melakukan pemeriksaan kematangan paru .
6) Waktu terminasi pada hamil aterm dapat dianjurkan pada
selang waktu 6 jam sampai 24 jam, bila tidak terjadi his
spontan.
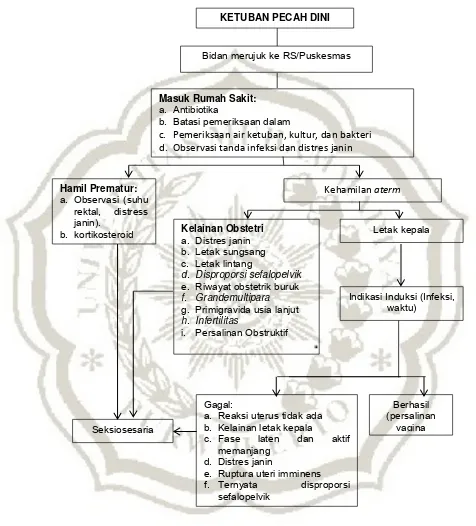
Gambar 2.1 Penatalaksanaan ketuban pecah dini (Manuaba, 2010; h. 285).
c. Pemeriksaan air ketuban, kultur, dan bakteri d. Observasi tanda infeksi dan distres janin
Hamil Prematur:
a. Reaksi uterus tidak ada b. Kelainan letak kepala
7. Asuhan pada Kehamilan a. Tujuan asuhan antenatal:
1) memantau kemajuan kehamilan, memantau kesehatan ibu dan
tumbuh kembang janin
2) mempertahankan kesehatan fisik, mental dan sosial.
3) Mendeteksi dini adanya ketidak normalan/penyulit.
4) Mempersiapkan persalinan cukup bulan dan selamat baik ibu
maupun bayinya.
5) Agar masa nifas normal dan pemberian Asi Eksklusif
6) Mempersiapkan ibu dan keluarga setelah bayi lahir.
b. Jadwal kunjungan pada pemeriksaan antenatal
Menurut Saifuddin (2010; h. N-2) dan Kusmiyati (2009; h.168-169),
mengemukakan bahwa setiap wanita hamil menghadapi risiko
komplikasi yang bisa mengancam jiwanya. Oleh karena itu, setiap
wanita hamil memerlukan sedikitnya empat kali kunjungan selama
periode antenatal:
1) 1X kunjungan selama trimester pertama (sebelum 14 minggu)
2) 1X kunjungan selama trimester kedua (antara minggu 14-28)
3) 2X kunjungan selama trimester ketiga (antara minggu 28-36 dan
Tabel 2.2 Kunjungan Antenatal
Kunjungan Waktu Kegiatan
Trimester pertama
Sebelum minggu ke 14
a. Membina hubungan saling percaya antara bidan dan ibu hamil
b. Memdeteksi masalah dan mengatasinya
c. Memberitahukan hasil pemeriksaan dan usia kehamilan,
d. Mengajari ibu cara mengatasi ketidaknyamanan,
e. Mengajarkan dan mendorong cara hidup sehat (gizi, latihan dan kebersihan dan istirahat) f. Mengenali tanda tanda bahaya kehamilan g. Memberikan imunisasi tt, tablet besi
h. Mendiskusikan mengenai persiapan kelahiran bayi dan kesiapan untuk menghadapi kegawatdaruratan
i. Menjadwalkan kunjungan berikutnya
j. Mendokumentasikan pemeriksaan dan asuhan Trimester
kedua
Sebelum minggu ke 28
Sama seperti diatas, ditambah kewaspadaan khusus terhadap preeklamsi (tanda gejala, pantau tekanan darah, evaluasi edema, periksa untuk mengetahui proteinuria)
Sama seperti diatas, ditambah palpasi abdominal untuk mengetahui apakah ada kehamilan ganda
Setelah 36 minggu
Sama seperti diatas, ditambah deteksi letak janin dan kondisi lain kontra indikaasi bersalin diluar RS Apabila ibu mengalami
masalah, komplikasi maupun
kegawatdaruratan
Diberikan pertolongan awal sesuai dengan masalah yang timbul, dan rujuk serta konsultasikan kepada SpOG untuk tindakan lebih lanjut
Sumber: Kusmiyati, (2009; h.168-169)
c. Standar Minimal Asuhan Antenatal 10 T:
1) Timbang BB
2) Ukuran Tekanan Darah
3) Nilai status gizi (ukur LILA)
4) Ukur tinggi Fundus Uteri
5) Tentukan Presentasi Janin dan DJJ
6) Imunisasi TT
7) Pemberian Tablet besi (minuman 90 tablet selama hamil)
9) Temu wicara dalam rangka persiapan rujukan
10) Tatalaksana penanganan khusus
(KEMENKES RI, 2012)
8. Pengawasan Antenatal
Pengawasan antenatal dan postnatal sangat penting dalam upaya
menurunkan angka kesakitan dan kematian ibu maupun perinatal.
a. Tujuan pengawasan antenatal adalah:
1) Mengenal dan menangani sedini mungkin penyulit yang terdapat
saat kehamilan, persalinan, dan kala nifas.
2) Mengenal dan menangani penyakit yang menyertai hamil,
persalinan, dan kala nifas
3) Memberikan nasihat dan petunjuk yang berkaitan dengan
kehamilan, persalinan, kala nifas, laktasi, dan aspek keluarga
berencana.
4) Menurunkan angka kesakitan dan kematian ibu dan perinatal
(Manuaba, 2010; h.109-111).
b. Jadwal pemeriksaan:
1) Pemeriksaan pertama
Pemeriksaan pertama dilakukan segera setelah diketahui
terlambat haid.
2) Pemeriksaan ulang:
a) Setiap bulan sampai usia kehamilan 6 sampai 7 bulan
c) Setiap 1 minggu sejak usia kehamilan 8 bulan sampai terjadi
persalinan.
3) Pemeriksaan khusus bila terdapat keluhan tertentu
(Manuaba, 2010; h.111).
B. PERSALINAN 1. Definisi
Persalinan adalah rangkaian proses yang berakhir dengan
pengeluaran hasil konsepsi oleh ibu. Proses ini dimulai dengan kontraksi
persalinan, yang ditandai oleh perubahan progresif pada serviks, dan
diakhiri dengan pelahiran plasenta (Varney, 2008; h. 672).
Persalinan adalah proses pengeluaran hasil konsepsi (janin dan
plasenta) yang telah cukup bulan atau dapat hidup diluar kandungan
melalui jalan lahir atau melalui jalan lain, dengan bantuan atau tanpa
bantuan (kekuatan sendiri) (Manuaba, 2010; h. 164).
Persalinan adalah proses lahirnya bayi dengan tenaga ibu sendiri,
tanpa bantuan alat-alat, serta tidak melukai ibu dan bayi, yang umumnya
berlangsung kurang dari 24 jam (Mochtar, 2012; h.69).
Jadi, dapat diambil kesimpulan bahwa persalinan adalah sebuah
proses pengeluaran hasil konsepsi (janin, plasenta, dan selaput ketuban)
melalui jalan lahir dengan di mulai adanya kontraksi yang membuka jalan
lahir sampai pembukaan lengkap dan diakhiri dengan pelahiran plasenta
2. Macam-macam Persalinan a. Persalinan spontan
Adalah persalinan yang seluruhnya berlangsung dengan kekuatan ibu
sendiri.
b. Persalinan buatan
Adalah persalinan dibantu dengan tenaga dari luar misalnya ekstraksi
forceps atau dilakukan operasi Section Caesaria
c. Persalinan anjuran
Adalah persalinan yang tidak dimulai dengan sendirinya tetapi baru
berlangsung setelah pemecahan ketuban, pemberian pitocin atau
prostaglandin.
(Manuaba, 2010; h.164).
3. Faktor yang Mempengaruhi Persalinan
Menurut pendapat Hidayat dan Sujiyatini (2010; h.12-19), menyebutkan
bahwa faktor yang mempengaruhi persalinan:
a. Power (tenaga yang mendorong anak)
Power atau tenaga yang mendorong anak adalah
1) His adalah kontraksi otot-otot Rahim pada persalinan
2) Tenaga mengejan:
a) Kontraksi otot-otot dinding perut
b) Kepala didasar panggul merangsang mengejan
c) Paling efektif saat kontraksi/his.
b. Passage (jalan lahir)
1) Jalan lahir lunak terdiri dari serviks, vagina dan otot rahim.
2) Jalan lahir keras terdiri dari os.Coxae (tulang innominata),
os.Sacrum, dan os. Cocygis. c. Passager (fetus)
Hal yang menentukan kemampuan untuk melewati jalan lahir dari
faktor passage adalah:
1) Presentasi janin dan bagian janin yang terletak pada bagian
depan jalan lahir seperti:
a) Presentasi kepala (verteks, muka, dahi)
b) Presentasi bokong (bokong murni/frank breech), bokong kaki
(complete breech), letak lutut atau letak kaki (incomplete breech)
c) Presentasi bahu (letak lintang).
2) Sikap janin
Hubungan bagian janin (kepala) dengan bagian janin lainnya
(badan), misalnya fleksi, defleksi, dan lain-lain. 3) Posisi janin
Hubungan bagian/point penentu dari bagian terendah janin
dengan panggul ibu, dibagi dalam 3 unsur:
a) Sisi panggul ibu : kiri, kanan, dan melintang
b) Bagian terendah janin : oksiput, sacrum, dagu dan scapula
c) Bagian panggul ibu : depan, belakang.
4) Bentuk/ukuran kepala janin menentukan kemampuan kepala
Bentuk-bentuk oval janin:
a) Bentuk oval kepala diameter antero posterior lebih panjang b) Bahu dan badan diameter transversa lebih panjang
c) Dua bagian oval tersebut tegak lurus satu sama lain
d. Psychology (Psikologi)
Menurut (Sondakh, 2013; h.91), menyebutkan perubahan
psikologi ibu yang muncul pada saat memasuki masa persalinan
sebagian besar berupa perasaan takut maupun cemas, terutama
pada ibu primigravida yang umumnya belum mempunyai bayangan
mengenai kejadian-kejadian yang akan dialami pada akhir
kehamilannya. Oleh sebab itu, penting sekali untuk mempersiapkan
mental ibu karena perasaan takut akan menambah rasa nyeri, serta
akan menegangkan otot-otot serviksnya dan akan mengganggu
pembukaannya. Ketegangan jiwa dan badan ibu juga menyebabkan
ibu lekas lelah.
e. Penolong
Fungsi penolong persalinan sangat berat, yaitu memberikan
pertolongan bagi dua jiwa yaitu ibu dan anak, serta kesuksesan
pertolongan tersebut sebagian bergantung pada keadaan petugas
yang menolongnya, maka sangat penting untuk diadakan kualifakasi
atau persyaratan bagi petugas yang bekerja di kamar bersalin dan
penolong persalinan. Dengan demikian, sesuai dengan hal tersebut,
persyaratan yang diperlakukan adalah persyaratan kemampuan,
4. Proses Terjadinya Persalinan
Menurut Manuaba (2010; h. 167), menyebutkan bahwa Proses Terjadinya
Persalinan adalah
a. Estrogen yang meningkatkan sensitivitas otot rahim, memudahkan penerimaan rangsangan dari luar seperti rangsangan oksitosin,
rangsangan prostaglandin, rangsangan mekanis.
b. Progesteron yang menurunkan sensitivitas otot rahim, menyulitkan penerimaan rangsangan dari luar seperti rangsangan oksitosin,
rangsangan prostaglandin, rangsangan mekanis, dan menyebabkan
otot rahim dan otot polos relaksasi.
Estrogen dan progesteron terdapat dalam keseimbangan sehingga kehamilan dapat dipertahankan. Perubahan keseimbangan estrogen dan
progesteron menyebabkan oksitosin yang dikeluarkan oleh hipofisis pars posterior dapat menimbulkan kontraksi dalam bentuk Braxton Hicks.
Kontraksi Braxton Hicks akan menjadi kekuatan dominan saat mulainya persalinan, oleh karena itu makin tua usia kehamilan frekuensi kontraksi
makin sering (Manuaba, 2010; h.167).
Oksitosin diduga bekerja bersama prostaglandin yang makin meningkat mulai dari usia kehamilan minggu ke-15. Disamping itu, faktor
gizi ibu hamil dan keregangan otot rahim dapat memberikan pengaruh
penting untuk dimulainya kontraksi rahim. Berdasarkan uraian tersebut
dapat dikemukakan beberapa teori yang menyatakan kemungkinan
Tabel 2.3 Teori Kemungkinan Terjadinya Proses Persalinan
Teori Uraian
Teori keregangan
Otot Rahim mempunyai kemampuan meregang dalam batas tertentu. Setelah melewati batas tersebut terjadi kontraksi sehingga persalinan dapat dimulai. Contohnya, pada hamil ganda sering terjadi kontraksi setelah keregangan tertentu, sehingga menimbulkan proses persalinan.
Teori penurunan progesterone
Proses penuaan plasenta terjadi saat usia kehamilan 28 minggu, karena terjadi penimbunan jaringan ikat, pembuluh darah mengalami penyempitan dan buntu. Produksi progesteron mengalami penurunan, sehingga otot Rahim lebih sensitive terhadap oksitosin. Akibatnya otot rahim mulai berkontraksi setelah tercapai tingkat penurunan progesteron tertentu.
Teori Oksitosin Internal
Oksitosin dikeluarkan oleh kelenjar hipofisis pars posterior. Perubahan keseimbangan estrogen dan progesteron dapat mengubah sensitivitas otot rahim, sehingga sering terjadi kontraksi Braxton Hicks. Dengan menurunnya konsentrasi progesteron akibat tuanya kehamilan maka oksitosin dapat meningkatkan aktifitas, sehingga persalinan dapat dimulai. Teori
Prostaglandin
Konsentrasi prostaglandin meningkat sejak usia kehamilan 15 minggu, yang dikeluarkan oleh desidua. Pemberian prostaglandin saat hamil dapat menimbulkan kontraksi otot rahim sehingga hasil konsepsi dikeluarkan. Prostaglandin dianggap dapat merupakan pemicu terjadinya persalinan.
Teori hipotalamus-hipofisis dan glandula suprarenalis
Teori ini menunjukkan pada kehamilan dengan anensefalus sering terjadi kelambatan persalinan karena tidak terbentuk hipotalamus. Teori ini dikemukakan oleh Linggin 1973. Pemberian kortikosteroid dapat menyebabkan maturitas janin, induksi (mulainya) persalinan. Dari percobaan tersebut disimpulkan ada hubungan antara hipotalamus-hipofisis dengan mulainya persalinan. Glandula suprarenal merupakan pemicu terjadinya persalinan
Sumber : Manuaba, 2010; h.168 5. Permulaan Terjadinya Persalinan
Dengan penurunan hormone progesteron menjelang persalinan
dapat terjadi kontraksi. Kontraksi otot rahim menyebabkan:
a. Turunnya kepala, masuk pintu atas panggul, terutama pada
primigravida minggu ke-36 dapat menimbulkan sesak dibagian
bawah, diatas simpisis pubis dan sering ingin berkemih atau sulit
kencing karena kandung kemih tertekan kepala.
c. Muncul saat nyeri di daerah pinggang karena kontraksi otot Rahim
dan tertekannya pleksus Frankenhauser yang terletak sekitar serviks
(tanda persalinan palsu).
d. Terjadi perlunakan serviks karena terdapat kontraksi otot Rahim
e. Terjadi pengeluaran lendir, lendir penutup serviks dilepaskan
(Manuaba, 2010; h.167).
6. Tanda dan Gejala Menjelang Persalinan
Tanda-tanda menjelang persalinan antara lain: perasaan distensi
abdomen berkurang (Lightening), perubahan serviks, persalinan palsu, ketuban pecah dini, Bloody Show, lonjakan energy, dan gangguan pada saluran cerna Varney (2008 vol. 2; h.672-674) dan Mochtar (2012; h.70).
a. Lightening
Lighteningyang dimulai dirasa kira-kira 2 minggu sebelum persalinan adalah penurunan bagian presentasi bayi ke dalam pelvis minor.
Pada fase lightening menimbulkan ketidaknyamanan kepada ibu
karena tekanan bagian presentasi pada struktur di area pelvis minor.
b. Perubahan Serviks
Mendekati persalinan serviks semakin matang. Selama hamil, serviks
dalam keadaan menutup, panjang, dan lunak, serviks masih lunak
dengan konsistensi seperti pudding dan mengalami sedikit penipisan
(effacement) dan sedikit dilatasi. Perubahan serviks terjadi akibat peningkatan intensitas kontraksi Braxton Hicks. Servik menjadi
matang selama periode yang berbeda-beda sebelum persalinan.
c. Persalinan Palsu
Persalinan palsu terdiri dari kontraksi uterus yang sangat nyeri, yang
memberi pengaruh signifikan terhadap serviks. Kontraksi pada
persalinan palsu sebenarnya timbul akibat kontraksi Braxton Hicks
yang tidak nyeri, yang terjadi sekitar 6 minggu kehamilan.
d. Ketuban Pecah Dini
Pada kondisi normal, ketuban pecah pada akhir kala I persalinan.
Apabila terjadi sebelum persalinan maka disebut Ketuban pecah dini
e. Bloody Show
Bloody show adalah plak lendir. Bloody Show sering terlihat sebagai rabas lendir bercampur darah dan merupakan tanda persalinan yang
akan terjadi biasanya dalam 24 hingga 48 jam.
f. Lonjakan Energi
Terjadinya lonjakan energi ini belum dapat dijelaskan selain bahwa
hal tersebut terjadi alamiah, yang memungkinkan wanita memperoleh
energi yang diperlukan untuk menjalani persalinan. Wanita harus
diinformasikan tentang kemungkinan lonjakan energi ini serta
mengarahkan untuk menahan diri menggunakannya dan
menghematnya untuk persalinan.
g. Gangguan Saluran cerna
Ketika tidak ada penjelasan yang tepat untuk diare, kesulitan
mencerna, mual, dan muntah, diduga hal-hal tersebut merupakan
gejala menjelang persalinan. Beberapa wanita mengalami satu atau
7. Asuhan Kebidanan pada Ibu Bersalin
Terdapat 60 langkah pertolongan persalinan antara lain: mengamati
tanda-tanda persalinan kala II yaitu ibu memiliki keinginan untuk
meneran, ibu merasa ada tekanan yang semakin meningkat pada rectum
atau vaginanya, perineum menonjol, vulva dan sfringer ani membuka.
Asuhan persalinan normal merupakan standart asuhan yang harus
dimiliki oleh seorang bidan dalam menjalankan peran dan wewenangnya
sebagai tenaga kesehatan menurut (Prawirohardjo, 2010; h.341-347):
a. Asuhan Kala I
1) Pemeriksaan detak denyut jantung janin
2) Pemeriksaan kontraksi uterus
3) Pemeriksaan nadi
4) Pemeriksaan dalam
5) Pemeriksaan penurunan terbawah janin
6) Pemeriksaan tekanan darah dan temperatur tubuh
b. Asuhan Kala II
Melihat tanda dan gejala kala II
1) Mengamati tanda dan gejala persalinan kala II.
a) Ibu mempunyai keinginan untuk meneran.
b) Ibu merasa tekanan yang semakin meningkat pada rektum
dan vaginanya.
c) Perineum menonjol.
Menyiapkan Pertolongan persalinan
2) Memastikan perlengkapan, bahan dan obat-obatan esensial siap
digunakan. Mematahkan ampul oksitosin 10 unit dan
menempatkan tabung suntik steril sekali pakai di dalam partus set.
3) Mengenakan baju penutup atau celemek plastik yang bersih.
4) Melepaskan semua perhiasan yang dipakai dibawah siku,
mencuci kedua tangan dengan sabun dan air bersih yang
mengalir dan mengeringkan tangan dengan handuk satu kali
pakai/pribadi yang bersih.
5) Memakai satu sarung tangan dengan DTT atau steril untuk semua
pemeriksaan dalam.
6) Mengisap oksitosin 10 unit kedalam tabung suntik (dengan
memakai sarung tangan disenfeksi tingkat tinggi atau steril) dan
meletakkan kembali di partus set/wadah disenfeksi tingkat tinggi
atau steril tanpa mengontaminasi tabung suntik.
Memastikan pembukaan lengkap dengan janin baik
7) Membersihkan vulva dan perineum, menyekanya dengan hati-hati
dari depan ke belakang dengan menggunakan kapas atau kassa
yang sudah dibasahi air disenfeksi tingkat tinggi. Jika mulut
vagina, perineum, atau anus terkontaminasi oleh kotoran ibu,
membersihkannya dengan seksama dengan cara menyeka dari
depan ke belakang. Membuang kapas atau kassa yang
tangan jika terkontaminasi (meletakkan kedua sarung tangan
tersebut dengan benar didalam larutan dekontaminasi).
8) Dengan menggunakan teknik aseptik, melakukan pemeriksaan
dalam untuk memastikan bahwa pembukaan serviks sudah
lengkap. Bila selaput ketuban belum pecah, sedangkan
pembukaan sudah lengkap, lakukan amniotomi.
9) Mendekontaminasi sarung tangan dengan cara mencelupkan
tangan yang masih memakai sarung tangan kotor ke dalam
larutan klorin 0,5 % dan kemudian melepaskannya dalam keadaan
terbalik serta merendamnya di dalam larutan klorin 0,5 % selama
10 menit. Mencuci kedua tangan.
10) Memeriksa Denyut Jantung Janin (DJJ) setelah kontraksi berakhir
untuk memastikan bahwa DJJ dalam batas normal (100-180
kali/menit).
a) Mengambil tindakan yang sesuai jika DJJ tidak normal.
b) Mendokumentasikan hasil-hasil pemeriksaan dalam, DJJ dan
semua hasil-hasil penilaian serta asuhan lainnya pada
partograf.
Menyiapkan ibu dan keluarga untuk membantu proses Pimpinan
Meneran
11) Memberitahu ibu pembukaan sudah lengkap dan keadaan janin
baik. Membantu ibu berada dalam posisi yang nyaman sesuai
a) Menunggu hingga ibu mempunyai keinginan untuk meneran.
Melanjutkan pemantauan kesehatan dan kenyamanan ibu
serta janin sesuai dengan pedoman persalinan aktif dan
mendokumentasikan temuan-temuan.
b) Menjelaskan kepada anggota keluarga bagaimana dapat
mendukung dan memberi semangat kepada ibu saat ibu mulai
meneran.
12) Meminta bantuan keluarga untuk menyiapkan posisi ibu untuk
meneran. (Pada saat ada his, bantu ibu dalam posisi setengah
duduk dan pastikan merasa nyaman).
13) Melakukan pimpinan meneran saat ibu mempunyai dorongan
yang kuat untuk meneran:
a) Membimbing ibu untuk meneran saat ibu mempunyai
keinginan untuk meneran.
b) Mendukung dan memberi semangat atas usaha ibu untuk
meneran.
c) Membantu ibu mengambil posisi yang nyaman sesuai dengan
pilihannya (tidak meminta ibu berbaring terlentang).
d) Menganjurkan ibu untuk beristirahat di antara kontraksi.
e) Menganjurkan keluarga untuk mendukung dan memberi
semangat pada ibu.
f) Menganjurkan asupan cairan per oral.
h) Jika bayi belum lahir atau kelahiran bayi belum akan terjadi
segera dalam waktu 120 menit (2jam) meneran untuk ibu
primipara atau 60 menit (1jam) untuk ibu multipara, merujuk
segera. Jika ibu tidak mempunyai keinginan untuk meneran.
i) Menganjurkan ibu untuk berjalan, berjongkok, atau mengambil
posisi yang aman. Jika ibu belum ingin meneran dalam 60
menit, anjurkan ibu untuk mulai meneran pada puncak
kontraksi-kontraksi tersebut dan beriistirahat diantara
kontraksi.
j) Jika bayi belum lahir atau kelahiran bayi belum akan terjadi
segera setelah 60 menit meneran, merujuk ibu dengan segera.
Persiapan pertolongan kelahiran bayi
14) Jika kepala bayi telah membuka vulva dengan diameter 5-6 cm,
letakkan handuk bersih diatas perut ibu untuk mengeringkan bayi.
15) Meletakkan kain yang bersih dilipat 1/3 bagian, dibawah bokong
ibu.
16) Membuka partus set.
17) Memakai sarung tangan DTT atau steril pada kedua tangan.
18) Saat kepala bayi membuka vulva dengan diameter 5-6 cm,
lindungi perineum dengan satu tangan yang dilapisi kain tadi,
letakkan tangan yang lain di kepala bayi dan lakukan tekanan
yang lembut dan tidak menghambat pada kepala bayi,
untuk meneran perlahan-lahan atau bernapas cepat saat kepala
lahir.
19) Dengan lembut menyeka muka, mulut, hidung bayi dengan kain
atau kasa yang bersih.
20) Memeriksa lilitan tali pusat dan mengambil tindakan yang sesuai
jika hal itu terjadi, dan kemudian meneruskan segera proses
kelahiran bayi:
a) Jika tali pusat melilit leher janin dengan longgar, lepaskan
lewat bagian atas kepala bayi.
b) Jika tali pusat melilit leher bayi dengan erat, mengklemnya di
dua tempat dan memotongnya.
21) Menunggu hingga kepala bayi melakukan putaran paksi luar
secara spontan.
Lahir bahu
22) Setelah kepala melakukan putaran paksi luar, tempatkan kedua
tangan dimasing-masing sisi muka bayi. Menganjurkan ibu untuk
meneran saat kontraksi berikutnya. Dengan lembut menariknya ke
arah bawah dan ke arah luar hingga bahu hingga bahu anterior
muncul dibawah arkus pubis dan kemudian dengan lembut
menarik ke arah atas dan ke arah luar untuk melahirkan bahu
posterior.
23) Setelah kedua bahu dilahirkan, menelusurkan tangan mulai kepala
bayi yang berada di bagian bawah ke arah perineum, membiarkan
Mengendalikan kelahiran siku dan tangan bayi saat melewati
perineum, gunakan lengan bagian bawah untuk menyangga tubuh
bayi saat dilahirkan. Menggunakan tangan anterior (bagian atas)
untuk mengendalikan siku dan tangan anterior bayi saat keduanya
lahir.
24) Setelah tubuh dari lengan lahir, menelusurkan tangan yang ada di
atas (anterior) dari punggung ke arah kaki bayi untuk
menyangganya saat punggung kaki lahir. Memegang kedua mata
kaki bayi dengan hati-hati membantu kelahiran kaki.
Penanganan Bayi baru lahir
25) Menilai bayi dengan cepat (dalam 30 detik), kemudian meletakkan
bayi di atas perut ibu dengan posisi kepala bayi sedikit lebih
rendah dari tubuhnya (bila tali pusat terlalu pendek, meletakkan
bayi di tempat yang memungkinkan). Bila bayi mengalami asfiksia,
lakukan resusitasi.
26) Segera membungkus kepala dan badan bayi dengan handuk dan
biarkan kontak kulit ibu-bayi. Lakukan penyuntikan oksitosin/Im.
27) Menjepit tali pusat menggunakan klem kira-kira 3 cm dari pusat
bayi. Melakukan urutan pada tali pusat mulai dari klem ke arah ibu
dan memasang klem kedua 2 cm dari klem pertama (ke arah ibu).
28) Memegang tali pusat dengan satu tangan, melindungi bayi dari
gunting dan memotong tali pusat di antara dua klem tersebut.
29) Mengeringkan bayi, mengganti handuk yang basah dan
menutupi bagian kepala, membiarkan tali pusat terbuka. Jika bayi
mengalami kesulitan bernafas, ambil tindakan yang sesuai.
30) Memberikan bayi kepada ibunya dan menganjurkan ibu untuk
memeluk bayinya dan memulai pemberian ASI jika
menghendakinya.
c. Asuhan Kala III
Oksitosin
31) Meletakkan kain yang bersih dan kering. Melakukan palpasi
abdomen untuk menghilangkan kemungkinan adanya bayi kedua.
32) Memberitahu kepada ibu bahwa ia akan di suntik
33) Dalam waktu 2 menit setelah kelahiran bayi, berikan suntikan
oksitosin 10 unit I.M di gluteus atau 1/3 atas paha kanan ibu
bagian luar, setelah mengaspirasinya terlebih dahulu.
Penegangan Tali Pusat Terkendali
34) Memindahkan klem pada tali pusat.
35) Meletakkan satu tangan di atas kain yang ada di perut ibu, tepat
diatas tulang pubis, dan menggunakan tangan ini untuk
melakukan palpasi kontraksi dan menstabilkan uterus. Memegang
tali pusat dan klem dengan tangan yang lain.
36) Menunggu uterus berkontraksi dan kemudian melakukan
penegangan ke arah bawah pada tali pusat dengan lembut.
Lakukan tekanan yang berlawanan arah pada bagian bawah
uterus dengan cara menekan uterus ke arah atas dan belakang
terjadinya inversio uteri. Jika plasenta tidak lahir setelah 30-40
detik, hentikan penegangan tali pusat dan menunggu hingga
kontraksi berikut mulai.
a) Jika uterus tidak berkontraksi, meminta ibu atau seorang
anggota keluarga untuk melakukan rangsangan putting susu.
Mengeluarkan Plasenta
37) Setelah plasenta terlepas, meminta ibu untuk meneran sambil
menarik tali pusat ke arah bawah dan kemudian ke arah atas,
mengikuti kurva jalan lahir sambil meneruskan tekanan
berlawanan arah pada uterus.
a) Jika tali pusat bertambah panjang, pindahkan klem hingga
berjarak sekitar 5-10 cm dari kurva
b) Jika plasenta tidak lepas setelah melakukan penegangan tali
pusat selama 15 menit:
(1) Mengulangi pemberian oksitosin 10 unit I.M
(2) Menilai kandung kemih dan dilakukan kateterisasi kandung
kemih dengan menggunakan teknik aseptik jika perlu
(3) Meminta keluarga untuk menyiapkan rujukan
(4) Mengulangi penegangan tali pusat selama 15 menit
berikutnya
(5) Merujuk ibu jika plasenta tidak lahir dalam waktu 30 menit
sejak kelahiran bayi.
38) Jika plasenta terlihat di introitus vagina, melanjutkan kelahiran
plasenta dengan dua tangan dan dengan hati-hati memutar
plasenta hingga selaput ketuban terpilin. Dengan lembut perlahan
melahirkan selaput ketuban tersebut.
a) Jika selaput ketuban robek, memakai sarung tangan
desinfeksi tingkat tinggi atau steril dan memeriksa vagina dan
serviks ibu dengan seksama. Menggunakan jari-jari tangan
atau klem atau forseps disinfeksi tingkat tinggi atau steril untuk
melepaskan bagian selaput yang tertinggal.
Pemijatan Uterus
39) Segera setelah plasenta dan selaput ketuban lahir, lakukan
masase uterus, meletakkan telapak tangan di fundus dan
melakukan masase dengan gerakan melingkar dengan lembut
hingga uterus berkontraksi (Fundus menjadi keras).
d. Asuhan Kala IV
Menilai Perdarahan
40) Memeriksa kedua sisi plasenta baik yang menempel ke ibu
maupun janin dan selaput ketuban untuk memastikan bahwa
plasenta dan selaput ketuban lengkap dan utuh. Meletakkan
plasenta di dalam kantung plastik atau tempat khusus.
a) Jika uterus tidak berkontraksi setelah melakukan masase
selama 15 detik mengambil tindakan yang sesuai.
41) Mengevaluasi adanya laserasi pada vagina dan perineum dan
Melakukan Prosedur Pasca Persalinan
42) Menilai ulang uterus dan memastikannya berkontraksi dengan
baik.
43) Mencelupkan kedua tangan yang memakai sarung tangan
kedalam larutan klorin 0,5%, membilas kedua tangan yang masih
bersarung tangan tersebut dengan air disinfeksi tingkat tinggi dan
mengeringkannya dengan kain yang bersih dan kering.
44) Menempatkan klem tali pusat disinfeksi tingkat tinggi atau steril
atau mengikatkan tali disinfeksi tingkat tinggi dengan simpul mati
sekeliling tali pusat sekitar 1 cm dari pusat.
45) Mengikat satu lagi simpul mati di bagian pusat yang
berseberangan dengan simpul mati yang pertama.
46) Melepaskan klem bedah dan meletakkannya kedalam larutan
klorin 0,5%.
47) Menyelimuti kembali bayi dan menutupi bagian kepalanya.
Memastikan handuk atau kainnya bersih atau kering.
48) Menganjurkan ibu untuk memulai pemberian ASI.
49) Melanjutkan pemantauan kontraksi uterus dan perdarahan
pervaginam:
a) 2-3 kali dalam 15 menit pertama pasca persalinan.
b) Setiap 15 menit pertama pada 1 jam pertama pasca
persalinan.
d) Jika uterus tidak berkontraksi dengan baik, laksanakan
perawatan yang sesuai untuk menatalaksanakan atonia uteri.
e) Jika ditemukan laserasi yang memerlukan penjahitan, lakukan
penjahitan dengan anastesi lokal dan menggunakan teknik
yang sesuai.
50) Mengajarkan pada ibu/keluarga bagaimana melakukan masase
uterus dan memeriksa kontraksi uterus.
51) Mengevaluasi kehilangan darah.
52) Memeriksa tekanan darah, nadi, dan keadaan kaandung kemih
setiap 15 menit selama satu jam pertama pasca persalinan dan
setiap 30 menit selama jam kedua pasca persalinan.
a) Memeriksa temperature tubuh ibu sekali setiap jam selama
dua jam pertama pasca persalinan.
b) Melakukan tindakan yang sesuai untuk temuan yang tidak
normal.
Kebersihan dan Keamanan
53) Menempatkan semua peralatan di dalam larutan klorin 0,5% untuk
dekontaminasi (10 menit). Mencuci dan membilas peralatan
setelah dekontaminasi.
54) Membuang bahan-bahan yang terkontaminasi ke dalam tempat
sampah yang sesuai.
55) Membersihkan ibu dengan menggunakan air disinfeksi tingkat
tinggi. Membersihkan cairan ketuban, lendir, dan darah.
56) Memastikan bahwa ibu nyaman. Membantu ibu memberikan ASI.
Menganjurkan keluarga untuk memberitahu ibu minuman dan
makanan yang diinginkan.
57) Mendekontaminasi daerah yang digunakan untuk melahirkan
dengan larutan klorin 0,5%dan membilas dengan air bersih.
58) Mencelupkan sarung tangan kotor ke dalam larutan klorin 0,5%,
membalikkan bagian dalam ke luar dan merendamnya dalam
larutan klorin 0,5% selama 10 menit.
59) Mencuci kedua tangan dengan sabun dan air yang mengalir.
Dokumentasi
60) Melengkapi partograf (halaman depan dan belakang).
8. Kemajuan Persalinan
Proses persalinan terdiri dari 4 kala, yaitu:
a. Kala I (Kala Pembukaan)
Kala I adalah kala pembukaan yang berlangsung antara
pembukaan 0 sampai pembukaan lengkap. Pada permulaan his, kala
pembukaan berlangsung tidak kuat sehingga parturient masih dapat
berjalan-jalan. Lamanya kala I untuk primigravida berlangsung 12 jam
sedangkan untuk multigravida sekitar 8 jam. Berdasarkan kurva
Friedman, diperhitungkan pembukaan primigravida 1cm/jam dan
pembukaan multigravida 2cm/jam (Manuaba, 2010; h.173).
Inpartu (partus mulai) ditandai dengan keluarnya lendir
pembuluh darah kapiler disekitar kanalis serviks akibat pergeseran
ketika serviks mendatar dan membuka (Mochtar, 2012; h.71).
Menurut Mochtar (2012; h.71), menyebutkan bahwa kala pembukaan
dibagi atas 2 fase:
1) Fase laten :pembukaan serviks yang berlangsung lambat
sampai pembukaan 3 cm, lamanya 7-8 jam.
2) Fase aktif :berlangsung selama 6 jam dan dibagi atas 3
subfase:
a) Periode akselerasi :berlangsung 2 jam pembukaan
menjadi 4 cm.
b) Periode dilatasi maksimal :selama 2 jam, pembukaan berlangsung cepat menjadi 9
cm.
c) Periode deselerasi :berlangsung lambat, dalam
waktu 2 jam pembukaan
menjadi 10cm (lengkap).
b. Kala II (Kala Pengeluaran Janin)
Tanda-tanda pada kala II atau tanda-tanda bayi akan segera lahir,
menurut Mochtar (2012; h.71-72):
1) Dorongan ingin mengejan pada ibu yang tidak dapat ditahan lagi.
2) Tekanan pada anus yang ditandai dengan otot sfingter ani
membuka.
3) Perineum menonjol atau terjadi penonjolan pada perineum.
Menurut Varney (2008; h.751), kala II persalinan dimulai dengan
dilatasi lengkap serviks dan diakhiri dengan kelahiran bayi. Tahap ini
dikenal dengan kala ekspulsi.
Pada kala II persalinan terdapat beberapa fase yaitu :
1) Fase I, periode tenang
Yaitu dimulai dari dilatasi lengkap sampai desakan untuk
mengejan atau usaha mengejan yang sering dan berirama.
2) Fase II, mengejan aktif
Yaitu dimulai dari keinginan untuk mengejan yang lebih teratur
atau desakan untuk mendorong sampai bagian presentasi janin
tidak lagi mundur di antara usaha untuk mengejan.
3) Fase III, perineal
Yaitu dimulai dari fase mengejan aktif sampai pelahiran semua
tubuh bayi
(Varney, 2008; h. 752).
c. Kala III (Kala Pengeluaran Uri)
Penatalaksanaan aktif pada kala III (pengeluaran aktif plasenta)
membantu menghindarkan terjadinya perdarahan pascapersalinan.
Penatalaksanaan aktif kala III meliputi:
1) Pemberian oksitosin dengan segera
2) Pengendalian tarikan pada tali pusat, dan
3) Pemijatan uterus segera setelah plasenta lahir
Menurut Varney (2008; h.825) kala III persalinan dimulai saat
proses pelahiran bayi selesai dan berakhir dengan lahirnya plasenta.
Proses ini dikenal sebagai kala persalinan plasenta. Kala III
persalinan berlangsung rata-rata antara 5 dan 10 menit dengan
interval waktu plasenta harus lahir adalah 30 menit setelah bayi lahir.
Resiko perdarahan meningkat apabila pada kala tiga lebih dari 30
menit. Kala tiga persalinan memiliki 2 fase yang berurutan yaitu
sebagai berikut :
1) Pelepasan plasenta
Langkah pertama dalam mengelola kala tiga persalinan
adalah mengevaluasi kemajuan persalinan dan kondisi ibu. Satu
tangan diletakkan di abdomen ibu untuk merasakan, tanpa
melakukan masase, bentuk dan posisi uterus serta menentukan
apakah uterus berkontraksi. Jika tali pusat terasa “longgar” dan
memanjang di introitus vagina, ini menandakan bahwa plasenta
telah terlepas (Varney, 2008; h.828).
2) Pengeluaran plasenta
Dengan menggunakan tangan kita di abdomen ibu untuk
meyakinkan bahwa uterus berkontraksi dan menopang bagian
uterus dengan menempatkan permukaan telapak tangan tepat di
atas simfisis pubis dan menekan berlawanan arah dengan uterus,
angkat sedikit ke atas menuju umbilikus. Pada saat yang sama,
tangan yang lain menarik tali pusat atau meregangkan tali pusat,
yang janin lewati. Oleh karena itu, pertama harus menarik atau
meregangkan tali pusat ke bawah dan ke atas pada saat plasenta
tampak untuk lahir (Varney, 2008; h.829).
Hal yang perlu diingat ialah tidak diperkenankan untuk
memberi tarikan pada tali pusat kapan pun kecuali pada saat
uterus berkontraksi. Jika uterus tidak berkontraksi dan plasenta
atau membran melekat pada dinding uterus, hal ini dapat
menyebabkan inversi uterus. Pada keadaan ini, tarikan pada tali
pusat tidak hanya menarik plasenta akan tetapi akan menarik
dinding uterus. Pengeluaran plasenta dimulai dengan penurunan
plasenta ke dalam segmen bawah uterus. Plasenta kemudian
keluar melewati serviks ke ruang vagina atas, dari arah plasenta
keluar (Varney, 2008; h.829).
d. Kala IV (Kala Pengawasan)
Kala IV dimaksudkan untuk melakukan observasi karena
perdarahan postpartum paling sering terjadi pada 2 jam pertama.
Observasi yang dilakukan meliputi tingkat kesadaran penderita,
pemeriksaan tanda-tanda vital: tekanan darah, nadi, dan pernafasan,
kontraksi uterus, terjadinya perdarahan. Perdarahan dianggap masih
normal bila jumlahnya tidak melebihi 400 sampai 500 cc (Manuaba,
Tabel 2.4 Lamanya Persalinan pada Primigravida dan Multigravida
Primi Multi
Kala I 13 jam 7 jam
Kala II 1 jam ½ jam
Kala III ½ jam ¼ jam
Lama persalinan 14 ½ jam 7 ¾ jam
Sumber : Mochtar, 2012; h.73
9. Mekanisme Persalinan
Menurut Varney (2008; 754) dan Mochtar (2012; 73), menyatakan
bahwa, mekanisme persalinan adalah gerakan posisi yang dilakukan
janin untuk menyesuaikan diri terhadap pelvis ibu.
a. Engagement
Terjadi ketika diameter biparietal kepala janin telah melalui pintu
atas panggul.
b. Penurunan
Terjadi selama persalinan. Penurunan merupakan hasil dari
sejumlah kekuatan yang meliputi kontraksi dan pada kala dua,
dorongan yang dilakukan ibu disebabkan karena kontraksi otot-otot
abdomennya.
c. Fleksi
Melalui mekanisme ini, diameter suboksipitobregmatik yang lebih
kecil digantikan dengan diameter kepala janin yang lebih besar. Fleksi
terjadi ketika kepala janin bertemu dengan tahanan, tahanan ini
meningkat ketika terjadi penurunan dan yang kali pertama ditemui
adalah dari serviks, lalu dari sisi-sisi dinding pelvis, hingga akhirnya