ABSTRAK
LIPOARABINOMANNAN URIN SEBAGAI ALAT DIAGNOSTIK TUBERKULOSIS PARU PADA PASIEN
HUMAN IMMUNODEFICIENCY VIRUS
Infeksi Human Immunodeficiency Virus (HIV) merupakan penyakit infeksi yang menjadi masalah kesehatan saat ini. Risiko Tuberkulosis (TB) pada penderita HIV dua puluh kali lebih besar dibanding penderita yang tidak terinfeksi HIV. Semakin rendah kadar Cluster of Differentiation 4 (CD4) pada penderita HIV semakin sulit untuk menegakkan diagnosis TB paru. Pemeriksaan sputum basil tahan asam (BTA) dan Xpert Mtb/Rif merupakan pemeriksaan yang rutin dilakukan untuk mendiagnosis TB paru, tetapi permasalah yang sering muncul adalah sulitnya mengeluarkan sputum walaupun telah dilakukan induksi. Lipoarabinomannan (LAM) merupakan lapisan lipid yang terdapat pada dinding sel Mycobacterium. LAM yang mengalami destruksi dapat berdedar ke seluruh tubuh, termasuk ke saluran kemih, sehingga LAM dapat dideteksi melalui urin. Pemeriksaan melalui media urin diharapkan dapat digunakan untuk membantu menegakkan diagnosis koinfeksi TB-HIV terutama pada penderita dengan kadar CD4 yang rendah.
Penelitian ini merupakan uji diagnostik, studi potong lintang, dilaksanakan di RSUP Sanglah dari April hingga Agustus 2015 dengan menggunakan 66 pasien HIV dengan suspek TB paru sebagai sampel. Kriteria inklusi mencakup penderita HIV berusia 18 tahun ke atas dengan kadar CD ≤ 200 sel/µL. Pemeriksaan yang digunakan untuk menegakkan TB adalah kultur sputum Mycobacterium tuberculosis (standar baku) dengan menggunakan media Lowenstein-Jensen (LJ), identifikasi Mtb dengan Niasin dan Mycobacterium tuberculosis protein-64 (MPT-64). Lipoarabinomannan (LAM) urin merupakan uji baru, menggunakan metode
lateral flow (Alere Determine TB LAM Ag), dengan cut point +2. Uji diagnostik dengan menggunakan analisa 2x2.
Kadar CD4 rata-rata adalah 36,42 sel/µL, dengan CD4 terendah 21 sel/µL dan tertinggi 197 sel/µL . Sensitivitas LAM urin didapatkan 0,72 dan spesifisitas 0,92. Rasio kemungkinan positif sebesar 9 dan rasio kemungkinan negatif 0,3.
Pemeriksaan LAM urin dapat digunakan sebagai alternatif diagnostik pada penderita HIV suspek TB dengan kadar CD4 di bawah 100 sel/µL yang tidak dapat mengeluarkan sputum.
ABSTRACT
URINE-LIPOARABINOMANAN AS A DIAGNOSTIC TOOL FOR LUNG TUBERCULOSIS IN HUMAN IMMUNE DEFICIENCY PATIENTS.
Nowadays Human Immune Deficiency Virus (HIV) infection is a serious health problem. Patients with HIV infection prone twenty times to get tuberculosis infection compare to non HIV patients. Moreover, patients with lower Cluster of Differentiation4 (CD4) considered more difficult to diagnose their tuberculosis infection.
Sputum Acid-fast examination and Xpert Mtb/Rif are routinely conducted to diagnose lung tuberculosis, but the problem in HIV patients is the difficulty to produce sputum although induction was done. Therefore, it is important to find another method to diagnose lung tuberculosis in HIV patients.
Lipoarabinomanan (LAM) is a destructed Mycobacterium cell wall which is circulated throughout the body including the urogenital system; therefore it could be detected in urine and at the same time could be used to diagnose lung tuberculosis in TB-HIV co-infection patients with lower CD4. In order to find the sensitivity and specificity of lipoarabinomanan-urin (LAM-urine) test, a study was conducted.
A diagnostic test cross sectional study was carried out in Sanglah Hospital from April to August 2015 to follow 66 HIV patients. The patients age above 18 years old with suspected of lung tuberculosis and CD4 below 200 cells/µ L were included in the study. All of the samples were examined their sputum in
Lowenstein-Jensen (LJ) culture, Niacin and Protein-64 (MPT-64) test used to identify Mtb. Those tests were considered as gold standard in this study. In addition, lateral flow (Alere Determine TB LAM Ag), with cut point +2 was used to identify the LAM in urine.
The average of CD4 was 36.42 cells/µ L (21cells/ µL – 197 cells/ µL). Compare to the Lowenstein-Jensen (LJ) culture, Niacin and Protein-64 (MPT-64) test as a gold standard, the sensitivity of LAM-urine test was 0.72 and its specificity was 0.92. The positive and negative likelihood ratio was 9 and 0.3 respectively.
The results show that the LAM-urine test is reliable enough to diagnose lung tuberculosis in HIV patients who are difficult to produce sputum and with CD4 below 200 cells/ µL.
DAFTAR ISI
SAMPUL DALAM ... i
PRASYARAT GELAR ... ii
LEMBAR PENGESAHAN ... iii
PENETAPAN PANITIA PENGUJI ... iv
SURAT PERNYATAAN BEBAS PLAGIAT... v
UCAPAN TERIMAKASIH ... vi
2.4.1 Gambaran Klinis HIV ... 14
2.4.2 Gambaran Klinis TB ... 16
2.5.1 Pemeriksaan Bakteriologi ... 18
2.5.2. Pemeriksaan Radiologi ... 23
2.5.3 Pemeriksaan Lipoarabinomannan ... 25
2.6 Hubungan LAM Urin dan Tuberkulosis ... 33
BAB III KERANGKA BERPIKIR DAN KONSEP ... 36
3.1 Kerangka berpikir ... 36
BAB IV METODE PENELITIAN ... 38
4.1 Rancangan Penelitian ... 38
4.2 Lokasi dan Waktu Penelitian ... 38
4.3 Ruang Lingkup Penelitian ... 38
4.4 Penentuan Sumber Data ... 38
4.4.1 Populasi Target... 38
4.4.2 Populasi Terjangkau ... 38
4.4.3 Sampel ... 39
4.4.4 Besar Sampel ... 40
4.5 Variabel Penelitian ... 40
4.5.1 Variabel Uji Baru ... 40
4.5.2 Variabel Baku Emas ... 40
4.5.3 Definisi Operasional Variabel ... 40
4.6 Bahan dan Instrumen Penelitian... 43
4.7 Prosedur Penelitian... 45
4.8 Analisis Data ... 46
BAB V HASIL DAN PEMBAHASAN ... 47
5.1 Hasil ... 47
5.2 Pembahasan ... 49
5.2.1 Karakteristik Subjek Penelitian ... 49
5.2.2 Hasil Pemeriksaan TB Paru ... 51
5.2.3 Uji Diagnostik Kultur Sputum Mtb dan LAM Urin ... 52
DAFTAR GAMBAR
Gambar 2.1 Perkiraan insiden TB rata-rata tahun 2012 ... 9
Gambar 2.2 Insiden TB 10 negara terbesar ... 9
Gambar 2.3Jumlah CD4, beban virus, dan perjalanan infeksi HIV ... 12
Gambar 2.4Alur Diagnosis TB Paru pada penderita HIV Rawat Jalan ... 19
Gambar 2.5 Alur Diagnosis TB Paru pada Penderita HIV Sakit Berat ... 20
Gambar 2.6 Diagnosis TB-HIV Berat ... 24
Gambar 2.7 Dinding sel mikobakterium ... 26
Gambar 2.8 Lipoarabinomannan pada dinding sel M tuberkulosis, M smegmatis, dan C glutamicum ... 27
Gambar 2.9 Reaksi LAM ... 29
Gambar 2.9 Tiga model pelepasan LAM ... 32
Gambar 3.1 Konsep Penelitian ... 37
Gambar 4.1 Strip tes dan skala refrensi ... 44
DAFTAR TABEL
Tabel 2.1 Stadium Klinis HIV (Kemenkes, 2011) ... 15
Tabel 2.4 Presentasi Klinis Pasien TB-HIV (Sharma dkk, 2005) ... 16
Tabel 5.1 Karakteristik sampel ... 47
Tabel 5.2 Uji Diagnostik Kultur Sputum Mtb dan LAM Urin ... 48
DAFTAR SINGKATAN
ADA : Adenosine Deaminase
AIDS : Acquired Immunodeficiency Syndrome
ART : AntiretroviralTherapy
ATS : American Thoracic Society
AUC : Area Under the Curve
BTA : Basil Tahan Asam
CD4 : Cluster of Differentiation 4
CFU : Colony Forming Unit
HIV : Human Immunodeficiency Virus
IDSA : Iinfectious Disease Society of America
IK : Interval Kepercayaan
IL-2 : Interleukin-2
IO : Infeksi Oportunistik KGB : Kelenjar Getah Bening
LJ : Lowenstein-Jensen
LM : Lipomannan
LAM : Lipoarabinomannan
ManLAM : Mannose-capped Lipoarabinomannan
MDGs : Millenium Development Goals
MDR-TB : Multidrug Resistant Tuberculosis
MOTT : Mycobacterium Other Than Tuberculous
MPT-64 : Mycobacterium tuberculosis protein-64
Mtb : Mycobacterium tuberculosis
NDN : Nilai Duga Negatif
PIMs : Phosphatidylinositol Mannoside
PILAM : Phosphatidylinositol Lipoarabinomannan
PITC : Provider-Initiated Testing and Counseling
PNB : Para Nitro Benzoic Acid
PR : Prevalensi Rasio
RKN : Rasio Kemungkinan Negatif RKP : Rasio Kemungkinan Positif
RSUP : Rumah Sakit Umum Pusat
SPS : Sewaktu-Pagi-Sewaktu
SPSS : Statistics Package for Social Science
TB : Tuberkulosis
TNF-a : Tumour Necrotizing Factor-a
VCT : Voluntary Conselling and Testing
WHO : World Health Organization
DAFTAR LAMPIRAN
Lampiran 1. Keterarang Kelaikan Etik ... 65
Lampiran 2. Surat Ijin Penelitian ... 66
Lampiran 3. Amandemen Perubahan Variabel ... 67
Lampiran 4. Rincian Biaya ... 68
Lampiran 5. Informasi Penelitian ... 69
Lampiran 6. Formulir Persetujuan Setelah Penjelasan ... 71
Lampiran 7. Formulir Penelitian ... 72
BAB I
PENDAHULUAN 1.1 Latar Belakang
Tuberkulosis (TB) merupakan infeksi yang disebabkan oleh
Mycobacterium tuberculosis (Mtb). TB umumnya menyerang paru-paru, tetapi dapat pula menyerang organ di luar paru. TB sering muncul bersamaan dengan infeksi Human Immunodeficiency Virus (HIV). HIV merupakan penyakit infeksi yang menjadi masalah kesehatan di dunia saat ini. Semakin meningkatnya angka kesakitan HIV akan mempengaruhi tingg inya jumlah kasus TB. TB merupakan infeksi oportunistik terbanyak yang dijumpai pada penderita HIV.
Koinfeksi TB-HIV dapat terjadi pada stadium berapa pun. Risiko berkembangnya TB pada penderita HIV dua puluh kali lebih besar dibanding penderita yang tidak terinfeksi HIV, meningkatnya koinfeksi ini sejalan dengan semakin memburuknya sistem kekebalan tubuh. Semakin rendah kadar Cluster of Differentiation 4 (CD4), risiko untuk tertular TB menjadi semakin besar, semakin meningkat pula angka kematian yang terjadi (Padmapriyadarsini, 2013).
Berdasarkan data World Health Organization (WHO) terdapat 8,6 juta kasus TB baru di tahun 2012 dan 1,1 juta (13%) adalah penderita dengan HIV. Indonesia termasuk dalam sepuluh negara terbesar di dunia dengan angka insiden TB 0,4 - 0,5 juta. Prevalensi kasus koinfeksi TB-HIV terbanyak ditemukan di Afrika yaitu 75% (World Health Organization, 2013a).
oleh Damtie dkk (2013) menyebutkan TB paru (85,71%) merupakan IO yang terbanyak ditemukan di daerah Etiopia dan berturut-turut berikutnya kandidiasis oral (5%), dan diare (3,3%). Data pola IO di Rumah Sakit Cipto Mangunkusumo tahun 2008-2009, persentase IO terbanyak adalah kandidiasis oral (50%) berikutnya TB paru (37%), dan pneumonia (16,5%) (Karjadi T, 2009). Lubis, Z (2012) melaporkan di Rumah Sakit Penyakit Infeksi Sulianti Saroso TB (67,4%) merupakan IO tersering dijumpai dan berturut-turut setelahnya toxoplasmosis (22,8%) dan kandidiasis (5,4%). Data di Denpasar sendiri, yang diperoleh dari
Voluntary Counseling and Testing (VCT) Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar tahun 2013 IO yang tersering adalah kandidiasis oral (25%) dan yang kedua adalah tuberkulosis (18%) pada penderita yang baru pertama kali terdiganosis HIV.
pemeriksaan kultur sputum. Pemeriksaan kultur tidak hanya dapat menentukan
Mycobacterium, tetapi dapat pula mengidentifikasi dan menentukan resistensi obat, tetapi hasil pemeriksaan kultur sputum membutuhkan waktu hingga 28 - 42 hari karena Mycobacterium merupakan organisme yang tumbuhnya lambat (Kemenkes, 2012; WHO, 2006).
Pada tahun 2010 WHO menyarankan pemeriksaan sputum Gen Xpert Mycobacterium tuberculosis/Rifampicin (Xpert MTB/Rif) untuk mendiagnosis
multidrug resistant tuberculosis (MDR-TB). Tes ini direkomendasikan pula sebagai pemeriksaan koinfeksi TB-HIV. Pemeriksaan ini memiliki sensitivitas dan spesifisitas yang sama tingginya bila dibandingkan dengan pemeriksaan kultur sputum (O'Grady, 2012). Keunggulan lain dari pemeriksaan Xpert MTB/Rif adalah kecepatannya dalam mendiagnosis TB dan dapat mendeteksi TB pada penderita HIV lebih baik dibandingkan dengan pemeriksaan sputum BTA (WHO, 2014). Kekerungan dari pemeriksaan ini adalah membutuhkan biaya yang cukup besar. Beberapa negara dengan angka TB yang tinggi masih mendapatkan donasi, tetapi tidak untuk negara-negara atau daerah yang angka TB tidak terlalu tinggi (Lawn, 2013). Modalitas pemeriksaan Mtb lainnya yang masih membutuhkan pengkajian lebih Ianjut adalah breathalyzer electronic nose (Lawn, 2013).
Lipoarabinomannan (LAM) merupakan komponen lipopolisakarida yang terdapat pada dinding sel genus Mycobacterium. Pemeriksaan ini mendeteksi antigen Mtb yang mengalami destruksi dan dapat berdedar ke seluruh tubuh hingga ke saluran kemih. LAM merupakan pemeriksaan yang telah lama diketahui dan diharapkan dapat digunakan sebagai pilihan untuk mendignosis TB karena tidak dipengaruhi oleh sistem imun pejamu. Bahan pemeriksaan LAM menggunakan cairan tubuh, salah satunya adalah dengan menggunakan urin. Pemeriksaan melalui urin merupakan pemeriksaan diagnostik TB yang memiliki beberapa keuntungan seperti, sampel mudah didapat, aman pengerjaan laboratoriumnya, tidak membutuhkan tenaga ahli dalam pengerjaannya, dan memiliki kontaminasi bakterial yang minimal. Bahan pemeriksaan LAM lain dapat diperoleh melalui sputum, cairan pleura, dan cairan serebrospinal, tetapi memiliki spesifisitas yang rendah. Pada pemeriksaan sputum sensitivitasnya 86% dan spesifistasnya 15%, sedangkan pada cairan serebrospinal sensitivitasnya 64% dan spesifisitas 69%. Pada cairan pleura LAM dianggap tidak lebih baik dibandingkan pemeriksaan adenosine deaminase (ADA), sedangkan pada urin LAM memberikan sensitivitas 66,7% dan spesifisitas 98,6% (Patel dkk, 2009; Dheda dkk, 2010).
pada penderita HIV dengan CD4 yang rendah. Pada beberapa penelitian lain menyebutkan sensitivitas dan spesifisitas LAM urin tidak lebih baik dibandingkan sputum BTA dan Xpert Mtb/Rif, sehingga tidak dapat digunakan dalam mendiagnosis penderita HIV dengan kecurigaan TB. (Gaunder dkk, 2011; Lawn dkk, 2012a)
Pada hasil kultur Mtb in vitro, LAM ditemukan dalam jumlah banyak (15 mg per gram bakteri). LAM secara aktif disekresikan melalui makrofag alveolar yang terinfeksi. Konsentrasi LAM yang tinggi memudahkan antigen masuk ke sirkulasi sistemik sehingga LAM dapat terdeteksi pada penderita TB paru. Konsentrasi LAM juga dapat dijumpai pada Mtb diseminata dalam aliran darah, terutama pada infeksi HIV. Antigen ini terlepas dari metabolik aktif
Mycobacterium, dan karena ukuran LAM mirip dengan mioglobin maka dapat masuk melalui sikrulasi darah dan terfiltrasi melalui tubulus renal sehingga dapat terdeteksi pada urin penderita TB aktif (Dheda dkk, 2013).
Penelitian ini dilakukan untuk mengetahui apakah pemeriksaan LAM urin dapat digunakan untuk mendiagnosis penderita dengan koinfeksi TB-HIV dengan kadar CD4 < 200 sel/µ L dan sebanding dengan pemeriksaan kultur sputum Mtb yang merupakan pemeriksaan standar baku. Penelitian ini diharapkan dapat menjadi parameter atau acuan pemeriksaan TB-HIV untuk mendiagnosis TB-HIV disamping pemeriksaan-pemeriksaan yang telah ada.
1.2 Rumusan masalah
Berdasarkan uraian dan latar belakang tersebut di atas, maka rumusan masalah penelitian ini adalah:
penderita HIV di Rumah Sakit Umum Pusat Sanglah Denpasar, dengan parameter yang digunakan adalah:
a. Apakah LAM urin dapat memberikan sensitivitas lebih baik bandingkan kultur sputum Mtb
b. Apakah LAM urin dapat memberikan spesifistas lebih baik bandingkan kultur sputum Mtb
c. Apakah LAM urin dapat memberikan nilai duga positif lebih baik bandingkan kultur sputum Mtb
d. Apakah LAM urin dapat memberikan nilai duga negatif lebih baik bandingkan kultur sputum Mtb
e. Apakah LAM urin dapat memberikan rasio kemungkinan positif lebih baik bandingkan kultur sputum Mtb
f. Apakah LAM urin dapat memberikan rasio kemungkinan negatif lebih baik bandingkan kultur sputum Mtb
1.3 Tujuan penelitian 1.3.1 Tujuan umum
Untuk mengetahui nilai diagnostik uji LAM urin pada penderita koinfeksi TB-HIV
1.3.2 Tujuan khusus
1. Untuk mengetahui sensitivitas dan spesifisitas LAM urin dalam mendiagnosis koinfeksi TB-HIV dibandingkan dengan kultur sputum Mtb 2. Untuk mengetahui nilai duga positif dan nilai duga negatif uji LAM urin
dibandingkan dengan kultur sputum Mtb
negatif pada uji LAM urin dibandingkan dengan kultur sputum Mtb 1.4 Manfaat Penelitian
1.4.1 Manfaat akademik
Sebagai masukan bagi pengembangan ilmu bahwa uji LAM urin dapat digunakan untuk mendiagnosis pasien dengan TB-HIV.
1.4.2 Manfaat praktis
BAB II
TINJAUAN PUSTAKA
2.1 Definisi
Tuberkulosis adalah penyakit menular yang sudah lama diketahui dan merupakan penyebab kematian tertinggi di dunia. Penyebab dari TB adalah
Mycobacterium tuberculosis complex. Sebagian kuman TB akan menyerang paru, tetapi dapat juga menyerang organ tubuh lainnya (Smith, 2003).
Berdasarkan letak anatomi, TB diklasifikasikan menjadi 1). TB paru yaitu kasus TB yang melibatkan parenkim paru atau trakeobronkial. TB miliar diklasifikasikan sebagai TB paru karena terdapat lesi di paru. 2). TB ekstraparu adalah kasus TB yang melibatkan organ di luar parenkim paru, seperti pleura, kelenjar getah bening, abdomen, saluran genitourinaria, kulit, sendi dan tulang, selaput otak. TB limfadenopati intrathorakal atau TB efusi pleura tanpa adanya kelainan pada paru termasuk dalam kasus TB ekstraparu (WHO, 2013c).
HIV adalah virus RNA yang termasuk family Retroviridae, subfamili
Lentiviridae, genus Lentivirus yang menyebabkan penurunan imunitas tubuh pejamu. HIV akan menginfeksi tubuh dan memiliki masa inkubasi yang lama dan pada akhirnya menimbulkan tanda dan gejala Acquired Immune Deficiency Syndrome (AIDS) (Xhilaga & Oelrichs, 2007).
2.2 Epidemiologi
penderita dengan HIV negatif dan 0,3 juta pada penderita HIV). Kebanyakan kasus TB terjadi pada laki-laki, tetapi merupakan penyebab kematian ketiga pada wanita di seluruh dunia. Kasus terbanyak koinfeksi TB-HIV adalah di wilayah Afrika, yaitu sebesar 75%. (WHO, 2013a).
Gambar 2.1
Perkiraan insiden TB rata-rata tahun 2012 (WHO, 2013a)
Berdasarkan data dari WHO, Indonesia menduduki peringkat keempat insiden TB di dunia pada tahun 2012 ( 0,4 - 0,5 juta) setelah India, Cina, dan Afrika Selatan. Pada tahun 2012, WHO membuat suatu estimasi prevalensi koinfeksi TB-HIV, yaitu sebesar 0,3%. (WHO, 2013a).
Gambar 2.2.
Indonesia termasuk daerah epidemi HIV. Menurut data dari Kementerian Kesehatan RI, hingga akhir Desember 2013 dilaporkan jumlah kasus HIV sebanyak 29.037 dan AIDS sebanyak 5.608 dengan infeksi penyerta terbanyak adalah kandidiasis, yaitu sebesar 1052 kasus dan TB merupakan infeksi penyerta terbanyak kedua, yaitu sebesar 989 kasus di tahun 2013. Bali sendiri, kasus HIV/AIDS pada Desember 2013 didapatkan 8.059 kasus. Case Rate AIDS di Bali secara nasional pada tahun 2013 termasuk tertinggi kedua setelah Papua yaitu 93,4 per 100.000 penduduk. Hingga saat ini belum ada angka nasional yang menunjukkan gambaran koinfeksi TB-HIV. Survei prevalensi HIV diantara pasien TB baru di beberapa propinsi menunjukkan 2% di Yogyakarta (2006) dan 0,8% di Jawa Timur, 2,8% di Bali (2008) dan 14% di Papua (2008). Pravalensi koinfeksi TB-HIV di VCT RSUP Sanglah pada tahun 2014 sebesar 22% (Kemenkes, 2013; VCT Sanglah, 2014).
2.3 Patogenesis
2.3.1 Patogenesis HIV
Human Immunodeficiency Virus merupakan virus sitopatik yang diklasifikasikan dalam famili Retroviridae, subfamili Lentiviridae, genus
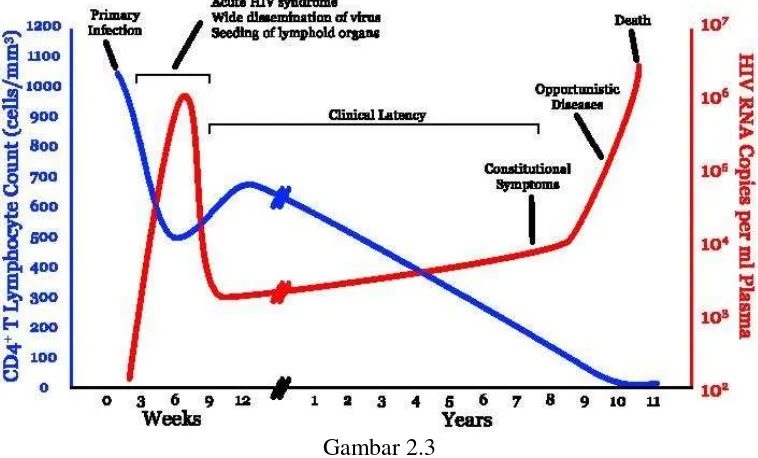
Berdasarkan perjalanan infeksi HIV, jumlah Iimfosit T-CD4, jumlah virus dan gejala klinis dibagi menjadi 4 stadium: (Calles, 2010; Bartlett, 2013) 1. Asimptomatik (Stadium 1)
Setelah HIV menginfeksi sel target, terjadi proses replikasi yang menghasilkan virus-virus baru (virion) yang jumlahnya berjuta-juta. Viremia dari virion-virion ini akan memicu munculnya sindroma infeksi akut dengan gejala seperti flu. Sebanyak 50 - 70% orang yang terinfeksi HiV mengalami sindroma infeksi akut ini selama 3 - 6 minggu dengan gejala umum seperti demam, faringitis, limfadenopati, artralgia, mialgia, letargi, malaise, nyeri kepala, mual-muntah, diare, anoreksia, penurunan berat badan. Pada fase akut terjadi penurunan Iimfosit T dan kemudian terjadi kenaikan kembali karena terjadi respon imun. Jumlah Iimfosit T pada fase ini masih diatas 500 sel/µL. Fase ini dapat berlangsung 8 - 10 tahun. Pada pemeriksaan Western blot atau immunofluorescence memberikan hasil positif
2. Gejala dan tanda ringan pada HIV (Stadium 2)
Mulai timbul gejala dan tanda ringan akibat infeksi HIV. Gejala yang dapat muncul berupa kandidiasis, limfadenopati, moluskum kontagiosum, herpes zooster. Kadar viral load meningkat, kadar CD4 turun antara 350 - 499 sel/µL. 3. Gejala dan tanda lanjut pada HIV (stadium 3)
4. Stadium 4
Pada fase ini terjadi peningkatan jumlah virion secara berlebihan di dalam sirkulasi sistemik. Respon imun tidak mampu meredam jumlah virion yang berlebihan. Limfosit semakin tertekan karena intervensi HIV yang semakin banyak. Terjadi penurunan jumlah limfosit T hingga di bawah 200 sel/µ L. Penurunan ini menyebabkan sistem imun rentan terhadap infeksi sekunder, seperti pneumocytis carinii, tuberkulosis, sepsis, toksoplasmosis, ensefalitis, diare akibat kriptosporidiasis, infeksi virus sitomegalo, kandidiasis esofagus maupun trakea.
Gambar 2.3
Jumlah CD4, beban virus, dan perjalanan infeksi HIV (Pantaleo G, 1993) 2.3.2 Patogenesis TB
membedakan Mtb dengan Mycobacterium lainnya. Pertumbuhannya dikatakan cepat apabila terjadi dalam 7 hari atau kurang, dan dikatakan lambat bila tumbuh lebih dari itu (Harshey dkk, 1977; Kemenkes, 2012; Sakamoto, 2012). Infeksi primer terjadi setelah seseorang menghirup Mtb. Partikel atau droplet yang berukuran 1 - 5 µ m akan berperilaku seperti gas dan lolos dari barier mukosilier. Setelah melalui barier mukosiliser saluran nafas, basil Mtb akan masuk ke alveoli dan mengalami multiplikasi yang disebut dengan focus ghon. Makrofag alveolar merupakan pertahanan pertama melawan Mtb, jika efektif akan menyebabkan elimninasi dari Mtb melalui proses fagositosis. Tumour Necrotizing Factor α (TNF-α) dan kemokin inflamasi akan menarik leukosit yang kemudian memfagosit basil dan kembali ke peredaran darah. Proses ini akan menyebabkan penyebaran hematogen. Mtb dapat menyebar melalui sistem limfatik ke kelenjar getah bening (KGB) regional dan membentuk kompleks primer. Melalui K GB hilus menyebar ke KGB trakea dan vertebral, dan menyebar melalui darah ke apeks paru dan organ luar patu melalui duktus torasikus. Pada kebanyakan kasus respon imun tubuh dapat menghentikan multiplikasi Mtb dan sebagian kecil menjadi tidak aktif. Bila makrofag yang teraktifasi tidak berespon, seperti pada imunokompromais lesi tuberkel akan semakin membesar dan membentuk suatu kavitas. Dalam kavitas tersebut Mtb dengan mudah bermultiplikasi dan menyebar melalui saluran udara (Hoffman., 2012; Ahmad., 2011).
limfosit ini merupakan proses utama patogenesis penyakit paru pada HIV. lnfeksi TB paru berat akan menurunkan kadar CD4 sehingga infeksi TB yang terjadi pada penderita HIV akan meningkatkan angka kematian dua kali lipat dalam setahun dan akan meningkatkan angka kematian tiga kali lipat pada kadar CD4 dibawah 200 sel/µ L (Lee dkk, 2000; Jeong, 2008).
2.4 Gambaran Klinis
2.4.1 Gambaran Klinis HIV
Gambaran klinis HIV beragam, mulai dari asimptomatis yang berkepanjangan hingga manifestasi AIDS berat. Manifestasi gejala dan tanda HIV dibagi menjadi empat tahap: (Bartle, 2013)
1. Infeksi akut, muncul pada 6 minggu pertama setelah paparan HIV. Gejala yang muncul berupa demam, letih, nyeri otot dan sendi, nyeri menelan, pembesran KGB
2. Tahap asimptomatis, gejala dan keluhan menghilang. Tahap ini berlangsung 6 minggu hingga beberapa bulan bahkan beberapa tahun setelah infeksi.
3. Tahap simptomatis. Berat badan turun tetapi tidak sampai 10%, pada selaput mulut terjadi sariawan berulang, peradangan sudut mulut, infeksi bakteri pada saluran nafas atas namun penderita dapat melakukan aktifitas
Tabel 2.1.
Penurunan berat badan bersifat sedang yang tak diketahui penyebabnya (< 10% dari perkiraan berat badan atau berat badan sebelumnya)
Infeksi saluran pernafasan yang berulang (sinusitis, tonsillitis, otitis media, faringitis) Herpes zoster
Keilitis angularis
Ulkus mulut yang berulang
Ruam kulit berupa papel yang gatal (Papular pruritic eruption) Dermatisis seboroik
Infeksi jamur pada kuku Stadium III
Penurunan berat badan bersifat berat yang tak diketahui penyebabnya (lebih dari 10% dari perkiraan berat badan atau berat badan sebelumnya)
Diare kronis yang tak diketahui penyebabnya selama lebih dari 1 bulan Demam menetap yang tak diketahui penyebabnya
Kandidiasis pada mulut yang menetap Oral hairy leukoplakia
Tuberkulosis paru
Infeksi bakteri yang berat (contoh: pneumonia, empiema, meningitis, piomiositis, Infeksi tulang atau sendi, bakteraemia, penyakit inflamasi panggui yang berat) Stomatitis nekrotikans ulserative akut, gingivitis atau periodontitis
Anemia yang tak diketahui penyebabnya (< 8 g/dL), netropenia (< 0.5 x 10 g/dL) dan/atau trombositopenia kronis (< 50 x 10 g/dL)
Stadium IV selama lebih dari 1 bulan atau visceral di bagian manapun)
Infeksi mycobacteria non uberkulosis yang menyebar
Limfoma (serebral atau Sel B non- Hodgkin)
Karsinoma serviks invasif Leishmaniasis diseminata atipikal Nefropati atau kardiomiopati terkait HIV
2.4.2 Gambaran Klinis TB
Derajat imunosupresi dari HIV akan mempengaruhi gejala klinis dari TB. Gambaran klinis TB pada HIV stadium awal mirip dengan TB tanpa HIV. Batuk lama, demam, keringat malam atau penurunan berat badan merupakan gambaran klinis yang khas pada TB, dengan sensitivitas 79%, tetapi spesifisitasnya hanya 50%. Gambaran klinis TB pada kadar CD4 di bawah 200 sel/µ L menjadi tidak khas, 50% merupakan TB ekstraparu. Pada CD4 di bawah 75 sel/µL gejala infeksi paru hampir tidak ditemukan, TB diseminata dengan manifestasi tidak spesifik seperti demam lama dengan penyebaran ke organ lain lebih sering ditemukan dengan tingkat mortalitas yang tinggi (Sterling dkk, 2010). Asimptomatik TB dengan hasil pemeriksaan foto thorax dan sputum BTA negatif sering ditemukan pada TB-HIV dan 10% kasus ditemukan di negara-negara endemik TB. Hampir 25% penderita HIV tidak terdiagnosis adanya TB aktif, sehingga skrining TB direkomendasikan pada seluruh penderita HIV (Lee dkk, 2000; Zumla, 2013).
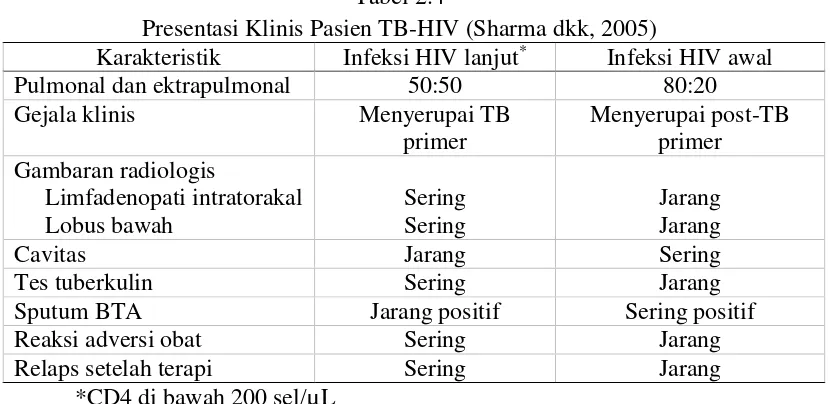
Tabel 2.4
Presentasi Klinis Pasien TB-HIV (Sharma dkk, 2005)
Karakteristik Infeksi HIV lanjut* Infeksi HIV awal
Pulmonal dan ektrapulmonal 50:50 80:20
Gejala klinis Menyerupai TB
Tes tuberkulin Sering Jarang
Sputum BTA Jarang positif Sering positif
Reaksi adversi obat Sering Jarang
Relaps setelah terapi Sering Jarang
Selain TB, terdapat pula Mycocabterium Other Than Tuberculosis (MOTT) yang umumnya muncul pada kadar CD4 kurang dari 100 sel/µL. MOTT dapat terdokumentasi dengan baik pada negara dengan angka TB yang rendah, tetapi negara dengan angka koinfeksi TB-HIV tinggi persentase MOTT tergolong rendah, hal ini disebabkan karena sulitnya penegakkan diagnosis (McCarthy dkk, 2011).
Gejala dan tanda infeksi MOTT mirip dengan gejala klinis TB, yaitu batuk lama, keringat malam, dan penurunan berat badan. Berdasarkan rekomendasi
2.5 Diagnosis
Diagnosis TB dapat ditegakkan berdasarkan gejala klinis, pemeriksaan fisik, pemeriksaan bakteriologi, radiologi, dan pemeriksaan penunjang lainnya (Kemenkes, 2013a).
2.5.1 Pemeriksaan Bakteriologi
Gambar 2.4
Gambar 2.5.
(WHO, 2006). Pada saat ini kementerian kesehatan menetapkan penggunaan media
Lowenstein-Jensen (LJ) sebagai pemeriksaan dengan mempertimbangkan ketersediaan sumber daya. Tidak satu pun uji tunggal yang dapat membedakan Mtb dan Mycobacterium lannya, sehingga identifikasi Mtb didasarkan pada hasil pemeriksaan, kecepatan tumbuh, morfologi koloni, uji Para Nitro Benzoic Acid (PNB), dan uji niasin (Kemenkes, 2012).
Beberapa uji identifikasi yang dapat digunakan adalah: (Swapna dkk, 2011; Kemenkes 2012)
1. Uji Niasin. Semua Mycobacterium dapat menghasilkan asam nikotinal. Mtb dan beberapa spesies seperti M. simiae dan M. chelonae tidak dapat menghasilkan asam nikotinal tersebut. Jumlah asam nikotinak yang dibentuk terbanyak terbanyak ada pada media LJ, karena itu pemeriksaan ini membutuhkan media LJ. Uji niasin dengan paper strip merupakan pemeriksaan yang direkomendasikan oleh WHO dengan hasil meta analisisnya paling sensitif.
2. Uji PNB. Uji ini juga menggunakan media LJ. Pemeriksaan ini membutuhkan waktu yang cukup lama, yaitu 28 - 42 hari.
3. Uji mycobacterium tuberculosis protein 64 (MPT-64). MPT merupakan antigen spesifik yang disekresikan oleh Mtb saat pertumbuhan bakeri. Antigen MPT-64 tidak ditemukan pada M. bovis, M. leprae, dan
Pemeriksaan diagnostik lainnya adalah Xpert MTB/Rif. Xpert MTB/Rif merupakan pemeriksaan Polymerase Chain Reaction (PCR) otomatis dengan menggunakan platform GeneXpert (Cepheid, Sunnyvale, CA, United States). Xpert MTB/Rif dapat mengindentifikasi Mtb serta resistensi rifampisin secara bersamaan dalam waktu dua jam. Pada Xpert MTB/Rif amplifikasi dan deteksi dari PCR tergabung dalam suatu unit yang disebut dengan Xpert Mtb/Rif cartridge. Sample pemeriksan Xpert Mtb/Rif dapat menggunakan bahan sputum yang berupa sampel sputum segar atau sedimen sputum atau bahan cairan pleura, cairan serebrospinal, atau fine needle aspiration biopsy (FNAB) dari KGB. Xpert Mtb/Rif dengan sampel sputum dapat mendeteksi Mtb 103 dan memiliki sensitifitas dan spesivisitas yang cukup tinggi yaitu 88% dan 99% dalam mendiagnosis TB-HIV khususnya yang berasal dari sputum (Kemenkes, 2013a; WHO, 2014a, O'Grady dkk, 2012).
2.5.2. Pemeriksaan Radiologi
Gambar 2.6
2.5.3 Pemeriksaan Lipoarabinomannan
Mendeteksi antigen Mycobacterium merupakan salah satu pilihan untuk mendiagnosis TB. LAM merupakan salah satu pemeriksaan antigen yang dapat mendiagnosis TB paru (Achkar, 2011).
Dinding sel Mycobacterium merupakan struktur yang kompleks yang terdiri dari beberapa komponen penting untuk imunogenitias. Komponen tersebut terdiri dari peptidoglycan, arabinogalactan, myocolic acid lipid, yang merupakan ciri khas dari sel Mycobacterium, dan lapisan glikolipid yang merupakan lapisan teratas dari plasma membran. LAM, lipomannan (LM), dan phosphatidylinositol (PI)
mannoside (PIMs) merupakan mannose dari glikolipid yang penting pada pembungkus sel. Peptidoglycan secara umum dapat ditemukan pada bakteri, sedangkan mycolic acid hanya ditemukan pada Mycobacterium dan merupakan asam lemak yang merupakan bagian unik dari Mycobacterium. (Fukuda dkk, 2013; Cheepsattayakorn, 2005; Stronhmeier, 1999). Pembungkus dari Mtb berguna untuk pertahanan dalam tubuh pejamu yang terinfeksi dan terhadap beberapa obat anti
Mycobacterium yang menghambat biosintesis dan komponen dinding sel. LAM, merupakan melokul non-peptida yang mengatur respon imun pejamu, sedangkan
mannose-capped LAM (ManLAM) merupakan molekul anti inflamasi yang kuat (Nigou, 2003).
semua spesies Mycobacterium. Masing-masing molekul LAM memiliki capping
yang berbeda-beda tergantung jenis spesiesnya. Molekul LAM dengn cap mannosylated (ManLAM) terdapat pada spesies Mtb, Mycobacterium lepra, Mycobacterium bovis. Molekul LAM dengan cap fosfoinositol (PILAM) terdapat pada Mycobacterium smegmatis. Sedangkan Mycobacterium chelonae tidak memiliki cap mannose atau fosfoinositol, tetapi memiliki bentuk cap molekul Ara LAM. (Lawn, 2012).
Gambar 2.7.
Dinding sel mikobakterium (Mistry., 2008)
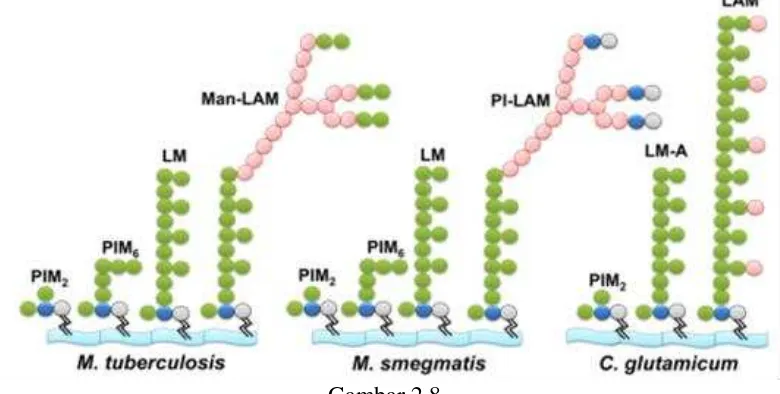
LAM tidak hanya terdapat pada Mtb tetapi juga ditemukan pada
Mycobacterium leprae, Mycobacterium bovis, Mycobacterium avium,
Mycobacterium kansasii, Mycobacterium fortuitum, Mycobacterium smegmatis,
dan Mycobacterium chelonae (Mishra., 2011).
Gambar 2.8.
Lipoarabinomannan pada dinding sel M tuberkulosis, M smegmatis, dan C glutamicum (Mishra., 2011)
Selain terdapat dalam Mycobacterium, LAM juga terdapat pada genus
Rhadococcus. Rhadococcus adalah bagian dari Actinomycetes yang termasuk dalam genus Mycobacterium. Pada Rhadococcus berat LAM lebih ringan dibanding Mtb dan M bovis, serta tidak memiliki bagian arabinan (Nigou dkk, 2003; Mishra dkk, 2011). Selain itu dinding sel yang kaya akan lipid dapat juga dijumpai pada
Corynebacterium dan Nocardia (Mishra dkk, 2011; Peter dkk, 2010). Antibodi poliklonal anti-LAM memiliki reaksi silang dengan beberapa varian dari
Actinobacteria termasuk di dalamnya Nocardia, Streptomuces, dan Candida.
Infeksi HIV merupakan salah satu faktor predisposisi munculnya infeksi
Rhodococcus equi. Secara umum infeksi Rhodococcus equi termasuk jarang sekali terjadi. Gejala klinisnya mirip dengan pneumonia, dengan gejala tersering adalah demam, batuk yang disertai dahak. Penelitan yang dilakukan oleh Da Silva dkk (2011) menyebutkan jarang menemukan infeksi Rhodococcus equi pada penderita HIV. Pada penelitian tersebut, dari 546 penderita HIV ditemukan 17% dengan infeksi Rhodococcus equi melalui pemeriksaan sputum (Da Silva dkk, 2011; Tortosa dkk., 2003).
Boeme dkk (2005) melakukan kultur terhadap beberapa bakteri gram positif dan negatif, seperti Klebsiella pneumoniae, Streptococcus agalactiae, Stetococcus pnuemoniae, Pseudomonas aeruginosa, Staphylococcus aureus, Proteus vulgaris,
Escherichia coli, Neisseria meningitidis, dan Haemophilus influenza. Tes dilakukan dengan menggunakan LAM ELISA. Pemeriksaan juga dilakukan pada beberapa Mycobacterium dengan melihat reaksinya terhadap LAM ELISA. Hasil yang diperoleh adalah LAM ELISA tidak memiliki reaksi terhadap bakteri gram positif dan negatif sedangkan pada spesies Mycobacterium, Mtb dan M. bovis
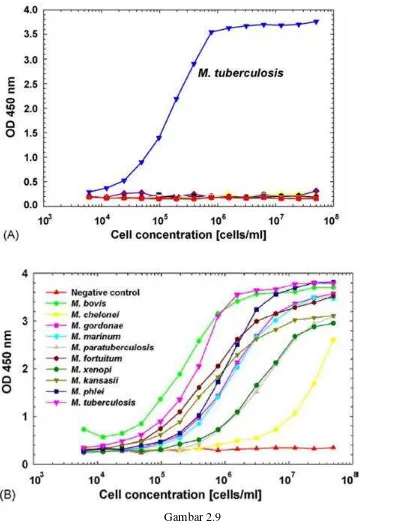
Gambar 2.9
Reaksi LAM (Boehme dkk., 2005)
A.Membandingkan antibodi LAM dengan bakteri gram positif dan gram negatif B.Reaksi LAM ELISA terhadap berbagai spesies Mycobacterium
LAM dapat dideteksi pada sputum, cairan serebrospinal, urin dan cairan pleura sehingga LAM dapat digunakan untuk mendiagnosis infeksi Mycobacterium
Pemeriksaan sputum LAM menunjukkan sensitivitas yang tinggi (86%; 95% CI 81, 90%) tetapi spesifisitas yang rendah (15%; 95% CI 10, 21%) bila dibandingkan dengan LAM urin (Dheda dkk, 2010). Menurut Patel dkk (2009) pada cairan serebrospinal sensitivitasnya 64% dan spesifisitasnya 69% bila dibandingkan dengan PCR. Permeabilitas LAM dalan sawar otak masih membutuhkan penelitian lebih lanjut. Beberapa studi menunjukkan pemeriksaan LAM merupakan pemeriksaan yang menjanjikan dalam mendiagnosis meningitis TB. Pada pemeriksaan cairan pleura, antigen LAM tidak lebih baik dibanding ADA dalam mendiagnosis TB, bahkan oleh peneliti penelitian LAM dihentikan karena tidak memberikan hasil positif terdapat dua puluh empat pertama pasien. Hal ini disebabkan karena cairan pleura memiliki kadar protein yang tinggi sehingga mengikat LAM bebas. Rendahnya deteksi antigen LAM kemungkinan disebabkan rendahnya kadar basil pada penyakit pleura (Dheda dkk, 2009a)
antibodi kompleks yang dilepaskan Mycobacterium melalui traktus urinarius dapat melalui urin (Wood dkk, 2012). Adanya gangguan pada fungsi ginjal, seperti nefropati HIV akan mempengaruhi kemampuan LAM yang berasal dari aliran darah keluar melalui urin.
Terdapat tiga model yang mungkin terjadi pada LAM yang dilepaskan oleh
Mycobacterium tubuh.(Wood, 2012)
A. LAM dilepaskan oleh organisme dari sirkulasi sistemik (nonrenal) ke dalam sirkulasi dimana antibodi anti-LAM akan berikatan dengan imun kompleks dan keluar ke urin pada ginjal normal. Pada model ini seseorang yang memiliki fungsi ginjal normal akan memberikan hasil LAM yang negatif bila tidak dijumpai mikobakteriuria.
B. Molekul LAM bebas dilepaskan oleh organisme Mtb ke kompartemen sistemik melalui sirkulasi tetapi tidak terikat oleh antibodi dan akan dikeluarkan melalui urin pada ginjal yang normal. Pada model ini akan memberikan hasil LAM urin positif pada meskipun tidak dijumpai adanya
Mycobacterium.
Gambar 2.9.
Tiga model pelepasan LAM (Wood R, 2012)
A.LAM yang terikat dengan antibodi dari kompleks imun dilepaskan secara sistemik ke sirkulasi dan melalui filtrasi ginjal LAM dapat melewati membran glomerulus. Pada model ini memberikan tes LAM akan negatif bila tidak dijumpai adanya Mtb. B. LAM tidak terikat dengan antibodi anti LAM, LAM bebas terfiltrasi keluar melalui urin. Pada model ini pemeriksaan LAM akan memberikan hasil positif meskipun tidak ada Mtb. C. Mtb keluar langsung melalui traktur urinarius dan melepaskan LAM ke urin. Pada model ini tes LAM positif bila dijumpai Mtb.
ekskresi proteinuria dilaporkan oleh Wood dkk (2012). Proteinuria yang terdeteksi pada penderita dengan LAM positif tidak berhubungan dengan dengan derajat disfungsi glomerulus Hal yang terpenting dari penelitian ini adalah Mtb ditemukan pada lebih dari setengah pasien dengan LAM positif dan tidak ditemukan pada kontrol dengan LAM negatif.
LAM urin merupakan suatu pemeriksaan imunokromatografi. Sampel urin ditambahkan pada pad sampel dimana koloid antibodi akan mengikat LAM yang terdapat pada sampel. Sampel urin pada pad akan bergerak sepanjang strip tes melalui membran nitroselulosa. Partikel koloid memberikan garis berwarna ungu bila ditemukan adanya LAM dalam sampel. Garis kontrol terdapat pada strip tes dimana cut off yang digunakan adalah pada +2 (Lawn, 2012).
2.6 Hubungan LAM Urin dan Tuberkulosis
hingga tidak terdeteksi setelah minggu kedua puluh empat.
Studi yang dilakukan oleh Dheda dkk (2010) membandingkan pemeriksaan LAM urin, sputum BTA dan kombinasi LAM urin dan sputum BTA. Pada pemeriksaan sputum BTA tunggal sensitivitasnya 65% pada pasien TB, 49% pada pasien dengan koinfeksi HIV, dan 37% pada pasien HIV dengan kadar CD4 < 200 sel/µ L, sebaliknya pemeriksaan LAM urin sensitivitasnya justru terbalik yaitu 13%, 21%, dan 37% pada kelompok yang sama. Pemeriksaan LAM urin yang dikombinsi dengan sputum BTA pada pasien dengan kadar CD4 kurang dari 200 sel/µ L memiliki sensitivitas 53%. Menurut Gaunder dkk (2011) sensitivitas LAM urin tidak lebih baik dibanding pemeriksaan sputum BTA. Sensitivitas LAM urin hanya 32%, tidak lebih baik dibanding pemeriksaan sputum BTA yang sama-sama memberikan hasil pemeriksaan yang cepat.
Sebuah penelitian yang dilakukan oleh Bjerrum S dkk (2015) pada 469 sampel di Ghana memiliki sensitivitas 44%, spesifisitas 95%, dengan RKP 8,6 dan
RKN 0,6 pada sampel dengan kadar CD4 ≤ 100 sel/µL. Dari penelitian tersebut,
kesimpulan yang dapat ditarik adalah pemeriksaam LAM urin dapat digunakan untuk mendiagnosis penderita HIV dengan keadaan umum yang buruk.
imunosupresi yaitu: (Minion, 2011)
1. Suatu teori menyebutkan adanya korelasi antara sensitifitas yang tinggi dengaan banyaknya jumlah bakteri. Pada pasien imunosupresi Mtb akan berreplikasi lebih banyak di jaringan, hal ini yang menyebabkan sirkulasi LAM menjadi lebih banyak pula.
2. Kompleks antigen-antidbodi akan terbentuk lebih banyak pada pasien TB tanpa imunosupresi sehingga ekskresi LAM tidak keluar melalui urin.
BAB III
KERANGKA BERPIKIR DAN KONSEP 3.1 Kerangka berpikir
3.2 Konsep Penelitian
Berdasarkan tinjauan pustaka dan permasaiahan yang dihadapi maka dibuat kerangka konsep penelitian seperti gambar di bawah ini.
Gambar 3.1 Konsep Penelitian
HIV Suspek TB
Kultur sputum Mtb
LAM Urin
= Variabel baku emas
BAB IV
METODE PENELITIAN 4.1 Rancangan Penelitian
Penelitian ini merupakan uji diagnostik dengan desain potong lintang pada penderita HIV yang dicurigai menderita TB paru dengan melakukan pemeriksaan LAM Urin yang akan dibandingkan dengan pemeriksaan kultur sputum Mtb. 4.2 Lokasi dan Waktu Penelitian
Penelitian ini dilakukan di ruang rawat inap dan poliklinik VCT serta paru, bagian penyakit dalam RSUP Sanglah. Pemeriksaan kultur sputum Mtb dilakukan di laboratorium mikrobiologi RSUP Sanglah dan identifikasi Mtb dilakukan di RSUP Dr Soetomo Surabaya. Pemeriksaan LAM urin dilakukan di ruang rawat inap RSUP Sanglah. Penelitian dilaksanakan pada bulan April 2015 hingga Agustus 2015.
4.3 Ruang Lingkup Penelitian
Penelitian ini merupakan penelitian kedokteran dan secara spesifik merupakan penelitian untuk mengidentifikasi nilai diagnostik pemeriksaan LAM urin untuk mendiagnosis TB paru pada pasien HIV.
Penelitian ini merupakan penelitian diagnostik yang dilakukan di bagian ilmu penyakit dalam, khususnya bidang ilmu penyakit infeksi HIV dan paru. 4.4 Penentuan Sumber Data
4.4.1 Populasi Target
Populasi target adalah semua pasien HIV dewasa yang dicurigai menderita koinfeksi TB (18-60 tahun).
4.4.2 Populasi Terjangkau
menderita koinfeksi TB paru yang menjalani rawat inap maupun rawat jalan di poliklinik penyakit dalam RSUP Sanglah Denpasar yang memenuhi kriteria inklusi dan eksklusi
4.4.3 Sampel
Pemilihan sampel dalam penelitian ini adalah secara consecutive sampling,
yaitu dengan mengikutsertakan semua penderita HIV dewasa yang dicurigai TB paru yang memenuhi kriteria sebagai sampel hingga mencapai jumlah yang direncanakan.
4.4.3.1 Etika Penelitian
Ethical clearance dimintakan dari Komite Etik Fakultas Kedokteran Universitas Udayana, Denpasar. Setiap sampel diminta untuk menandatangani
informed consent.
4.4.3.2 Kriteria Inklusi
-Penderita HIV baik yang sudah mendapat terapi ART atau belum, yang dicurigai menderita koinfeksi TB paru berusia 18 - 60 tahun baik pria maupun wanita
-Bersedia ikut serta dalam penelitian dengan menandatangani informed consent
-Kadar CD4≤ 200 sel/µL
-Suspek TB kambuh -Suspek MDR TB 4.4.3.3 Kriteria Eksklusi
-Pasien putus OAT, dengan batas konsumsi OAT terakhir 2 bulan lalu -Pasien infeksi salurang kencing
-Pasien dengan infeksi candidiasis
-Pasien dengan infeksi Corynebacterium sp
4.4.4 Besar Sampel
Perkiraan besar sampel dihitung berdasarkan rumus berikut (Maldiyono dkk, 2011):
P
Za = derivat baku dari tingkat kesalahan sebesar 1,96 Sen = sensitivitas alat yang diinginkan, sebesar 78% d = simpang baku sebesar 20%
P = prevalensi HIV-TB, sebesar 25%
Berdasarkan rumus diatas didapatkan sampel sebesar 65,92. Estimasi besar sampel minimal yang diperlukan pada penelitian ini adalah 66 orang
4.5 Variabel Penelitian 4.5.1 Variabel Uji Baru
Variabel uji baru pada penelitian ini adalah LAM urin 4.5.2 Variabel Baku Emas
Variabel baku emas pada penelitian ini adalah kultur sputum Mtb 4.5.3 Definisi Operasional Variabel
Berdasarkan variabel-variabel yang telah diidentifikasi, maka definisi operasional variabel penelitian ini disusun sebagai berikut.
1. Infeksi HIV dikatakan positif bila tiga kali pemeriksaan dengan menggunakan reagen tes cepat adalah positif untuk ketiganya. (Kemenkes, 2011)
menentukan status imun pasien HIV dengan menghitung angka absolut (per mm3) atau persentase sel CD4, dengan cut point ≤ 200 sel/µL (Graham dkk, 1995).
3. Pasien HIV suspek TB paru dicurigai pada semua penderita HIV yang memiliki gejala klinis minimal satu seperti batuk lebih dari 2 minggu atau lebih yang disertai keringat malam, demam lebih dari satu bulan, penurunan berat badan lebih dari 10% dalam satu bulan (WHO, 2007; Patel dkk, 2011).
4. LAM urin merupakan lapisan lipid dari Mycobacterium yang dapat dideteksi melalui cairan tubuh, yaitu urin sehingga dapat digunakan sebagai pemeriksaan untuk menegakkan diagnosis TB paru. Pemeriksaannya dengan menggunakan metode imunokromatografi. Hasilnya berupa kualitatif +4, +3, +2, +1 , dan negatif, dengan cut-point positif diambil pada +2 (Lawn, 2012)
5. Kultur sputumMtb merupakan pemeriksaan standar baku yang digunakan untuk mendiagnosis TB paru. Pemeriksaannya dengan menggunakan bahan sputum. Pembiakan sputum dengan menggunakan media LJ. Hasil kultur yang positif menandakan adanya kuman Mycobacterium. Selanjutkan pemeriksaan dilanjutkan dengan identifikasi melalui uji niasin dan MTP-64. Hasil yang positif menunjukkan adanya Mtb (WHO, 2006; Kemenkes, 2012)
6. Penyakit Ginjal Kronik (PGK) ditentukan dengan tes kliren kreatinin dengan perhitungan memakai rumus Cockroft Gault (K/DOQI, 2002)
Kliren kreatinin ml/mnt = � − � � � �/��� � � , � � �
Kriteria stadium PGK:
glomerulus (LFG) > 90 ml/mnt,
2. Stadium II apabila adanya penurunan fungsi ginjal dengan LFG 60 - 89 ml/mnt.
3. Stadium III apabila adanya penurunan fungsi ginjal dengan LFG 30-59ml/mnt
4. Stadium IV apabila adanya penurunan fungsi ginjal dengan LFG 15 -29 ml/mnt
5. Stadium V apabila adanya penurunan fungsi ginjal dengan LFG <15 ml/mnt 7. Infeksi saluran kencing ditentukan bila pada pemeriksaan urin sewaktu
ditemukan adanya nitrit positif dan/atau sedimen lekosit lebih dari 8-10 per lapang pandang (Nicolle, 2006)
8. Candidiasis oral didiagnosis dengan melihat plak pada daerah oral atau melalui pemeriksaan potasium hidroxide (KOH) (Reznik, 2005)
9. Corynebacterium ditegakkan bila dijumpai adanya gambaran klinis berupa faringitis dan pneumonia granulomatosa (Venezia, 2012)
10. Mycobacterium Other Than Tuberculosis (MOTT) ditentukan bila dari pemeriksaan kultur sputum Mtb didapatkan dengan uji Niasin dan MPT-64 negatif tetapi ditemukan adanya pertumbuhan kuman pada media LJ (Jones, 2002; Kemenkes, 2012; Jhonson, 2014).
11. Putus OAT adalah pasien yang tidak berobat selama dua bulan berturut-turut atau lebih sebelum masa pengobatannya selesai (Kemenkes, 2013b).
kambuh atau episode baru yang disebabkan reinfeksi) (Kemenkes, 2013b)
13. MDR TB adalah resisten OAT ganda, isolat Mtb resisten minimal terhadap isoniazid dan rifampisin (Kemenkes, 2013b)
14. Terapi ART adalah terapi yang diberikan pada individu dengan klinis HIV berat
(stadium 3 atau 4 {WHO}) dan individu dengan kadar CD4 ≤ 350 sel/µL atau pada individu dengan keadaan khusus (WHO, 2013b)
4.6 Bahan dan Instrumen Penelitian
Pada penelitian ini, semua pasien HIV akan diperiksa kadar CD4 dan yang dicurigai koinfeksi TB paru akan dilakukan pemeriksaan rontgen dada, sputum BTA dengan metode Ziehl-Nielsen, Xpert Mtb/Rif dan pemeriksaan kultur sputum Mtb. Kultur sputum Mycobacterium dengan menggunakan media LJ. Bila dari media LJ terapat pertumbuhan Mycobacterium akan dilanjutkan dengan pemeriksaan uji niasin dan MPT-64
Pemeriksaan LAM Urin menggunakan metode lateral flow, Alere Determine TB LAM Ag. Reagensia disimpan dalam suhu 2-30°C dengan masa penyimpanan sembilan bulan. Pada penelitian ini nilai LAM Urin dikatakan positif bila memberikan hasil strip tes positif yang sesuai dengan kartu skala yang ada. Cut-point yang digunakan adalah skala +2.
Prosedur pemeriksaan LAM Urin adalah sebagai berikut: -Metode pemeriksaan dengan lateral flow
-Prosedur sampling:
1. Sobek strip dan lepaskan dari penutupnya
3. Tunggu selama 25-35 menit
4. Cocokkan dengan skala yang telah disediakan
5. Hasil dibaca oleh minimal oleh dua orang (peneliti dan perawat ruangan tempat pemeriksaan LAM urin)
Gambar 4.1
Strip tes dan skala refrensi (Peter dkk, 2012)
Sputum yang sulit untuk dikeluarkan akan dibantu dengan induksi sputum. Prosedur induksi sputum:
- Nebulizer salbutamol 2,5 mg selama 5 menit - Tunggu 20 menit
- Nebulizer NaCl hipertonik 3% selama 5 – 20 menit dengan menggunakan
high output nebulizer dengan rata-rata 2,5 ml/menit
4.7 Prosedur Penelitian
Gambar 4.3. Prosedur Penelitian
Populasi target
Populasi terjangkau
Kriteria inklusi
SAMPEL TERPILIH Penderita HIV,
suspek TB
Kriteria eksklusi
Pemeriksaan Kultur sputum Mtb Pemeriksaan LAM Urin
Kultur sputum Mtb (+) Kultur sputum
Mtb (-)
LAM Urin (+)
LAM Urin (-)
4.8 Analisis Data
Data yang terkumpul diolah dengan program Statistics Package for Social Science (SPSS) ver 21,0 sebagai berikut :
1. Analisis tabel 2x2
BAB V
HASIL DAN PEMBAHASAN
5.1 Hasil
Penelitian dilaksanakan pada bulan April 2015 hingga Agustus 2015, dengan mengikutsertakan 66 pasien HIV dengan kecurigaan TB paru di RSUP Sanglah Denpasar yang telah memenuhi kriteria inklusi dan menyingkirkan kriteria eksklusi.
Tabel 5.1 Karakteristik sampel
Karakteristik Sampel (n = 66)
Usia (tahun)
ART, Anti retroviral therapy; OAT, obat antituberkulosis; MDR-TB, multidrug resistant tuberculosis
Data menunjukkan nilai rata-rata ± standar deviasi, nilai rentang minimum hingga maksimum, dan data proporsi sampel (%)
50 sel/µL. Kadar CD4 rerata 36,42 ± 41,72 sel/µL, terendah 2 sel/µL dan tertinggi 197 sel/µL. Sebagian besar sampel adalah stadium empat WHO, 54 (81,8%) dan belum mendapatkan ART 61 (92,4%). Berdasarkan status TB, yang belum mendapat terapi OAT 58 (87,9%), riwayat mendapat terapi OAT 8 (12,1%), dan dengan MDR TB 6 (9%). Karakteristik sampel secara lengkap tertera pada tabel 5.1.
Untuk mengetahui nilai diagnostik Kultur sputum Mtb dan LAM urin digunakan tabel silang 2 x 2. Hasil analisa tertera pada tabel 5.3.
Tabel 5.2.
Uji Diagnostik Kultur Sputum Mtb dan LAM Urin Kultur Mtb
Rasio kemungkinan positif = sensitivitas / (1-spesifisitas) = 0,72 / 0,08 = 9 Rasio kemungkinan negatif = (1-sensitivits) / spesifisitas = 0,28 / 0,92 = 0,3
negatif TB paru (nilai duga negatif). Pada pemeriksaan LAM urin didapatkan rasio kemungkinan positif 9 dan rasio kemungkinan negatif 0,3.
Sampel dengan hasil positif kultur sputum Mtb didapatkan sebanyak 29 (43,9%), positif LAM urin 24 (36,4%). Hasil pemeriksaan sputum BTA positif didapatkan sebesar 19 (28,8%) dan Xpert Mtb/Rif positif 26 (39,4%). Empat sampel (6%) dengan MOTT. Hasil pemeriksaan secara lengkap disajikan pada tabel 5.3.
Gunaseelan (2010) di RSUP Haji Adam Malik Medan yang menyebutkan presentasi laki-laki dengan koinfeksi TB-HIV mencapai 86,7%. Begitu juga penelitian Dheda dkk (2009) di Sub-Saharan Afrika didapatkan dominan laki-laki (66,1%) dan rerata usia 41 tahun. Sebaliknya, penelitian yang dilaporkan oleh Lawm dkk (2012) di Cape Town, Afrika Selatan dominan adalah wanita (62,7%) dengan rerata usia 32,9 tahun, sedangkan penelitian yang dilakukan oleh Nakiyingi dkk (2014) koinfeksi TB-HIV di Uganda dominan adalah wanita (63,1%), begitu juga di Afrika Selatan (63,3%) dengan median usia 35 tahun.
Data yang diperoleh dari WHO (2013), di Indonesia, koinfeksi TB-HIV pada laki-laki lebih banyak 1,5 kali dibandingkan dengan wanita. Data yang diperoleh dari Kemenkes (2014), penderita HIV didominasi oleh laki-laki (13.280) dan memiliki pola yang hamipir sama selama tujuh tahun terakhir. Data yang diperoleh dari VCT RSUP Sanglah juga memiliki pola yang sama, dari tahun 2004 hingga 2014 penderita HIV didominasi oleh laki-laki. Pada tahun 2014 penderita HIV dengan jenis kelamin laki-laki sebanyak 173 dan perempuan sebanyak 131. Berdasarkan usia, koinfeksi TB-HIV di Indonesia maupuan di beberapa negera di dunia didominasi oleh usia produktif 29 - 45 tahun. Begitu juga data yang kami peroleh dari VCT RSUP Sanglah. Jumlah kumulatif dari tahun 2004 hingga 2014 didominasi oleh usia 25 – 49 tahun, yaitu sebesar 2333 (laki-laki) dan 1181 (perempuan) (WHO, 2013a; Kemenkes, 2014; VCT Sanglah, 2014).
bahwa semakin rendah kadar CD4 semakin banyak muncul koinfeksi, salah satunya adalah TB Paru (Kemenkes, 2013; Padmapriyadarsini, 2011)
5.2.2 Hasil Pemeriksaan TB Paru
Pada penelitian ini, pemeriksaan TB paru menggunakan modalitas kultur sputum Mtb sebagai pemeriksaan baku emas, selain itu dilakukan pula pemeriksaan Xpert Mtb/Rif dan sputum BTA yang merupakan pemeriksaan rutin dalam menegakkan diagnosis penderita HIV dengan suspek TB paru, dan LAM urin yang merupakan uji baru. Sampel dengan positif TB dari hasil pemeriksaan Xpert Mtb/Rif sebesar 39,4%, sputum BTA dengan hasil positif 28,8%, dan LAM urin positif sebesar 36,4%. Apabila dibandingkan dengan hasil positif dari kultur sputum Mtb (43,9%), Xpert Mtb/Rif memiliki hasil positif yang menyerupai kultur sputum Mtb, dan berikutnya berturut-turut adalah LAM urin, dan yang terakhir adalah sputum BTA.
Hal ini sesuai dengan teori bahwa pemeriksaan sputum BTA memerlukan bahan spesimen sputum sekitar 105 untuk memberikan hasil positif pada
Mycobacterium, sehingga sensitivitas dan spesifisitas sputum BTA menjadi rendah sedangkan pada Xpert Mtb, bahan spesimen sputum yang diperlukan 103 untuk memberikan hasil positif Mtb, sehingga sensitivitas dan spesifisitas dari Xpert Mtb/Rif dikatakan lebih bagus, yaitu 88% dan 99%. (Kemenkes, 2013a; WHO,
2014a; O’Grady dkk, 2012; Swaminathan, 2002)
dan pada pasien dengan kecurigaan MDR TB, yaitu pemeriksaan Xpert Mtb/Rif. Pemeriksaan ini memiliki sensitivitas dan spesifistias yang baik, kekurangannya adalah tidak semua fasilitias kesehatan memiliki fasilitias pemeriksaan Xpert Mtb/Rif. Sputum BTA yang selama ini merupakan pemeriksaan standar dilakukan memiliki sensitivitas yang tidak sama baiknya dengan Xpert Mtb/Rif (WHO, 2014a; Kemenkes, 2012).
Pada penelitian ini selain Mtb didapatkan pula MOTT (6%) dari hasil pemeriksaan kultur sputum Mtb. Sampel dengan MOTT memiliki kadar CD4 di bawah 100 sel/µL. Hal ini sesuai dengan teori, MOTT muncul pada kadar CD4 di bawah 100 sel/µ L, tetapi persentasenya rendah di daerah dengan angka koinfeksi TB-HIV. Penelitian yang dilakukan oleh McCarthy dkk (2012) presentasi MOTT di Thailand dan Vietnam hanya sebesar 2% (Kimberly dkk, 2011; McCarthy dkk, 2011).
5.2.3 Uji Diagnostik Kultur Sputum Mtb dan LAM Urin
Mutetwa dkk (2009) menunjukkan sensitivitas LAM urin 52% (95% IK 43-62%), spesifistas 86% (95% IK 73-93%), NDP 84% (95% IK 73-92%), dan NPN 57% (95% IK 48-66%), tetapi dalam hal ini Mutetwa tidak memperhitungkan kadar CD4. Shah dkk (2009) membagi kadar CD4 menjadi di bawah 50 d sel/µL dengan sensitivitas 85% (95% IK 73-93), CD4 50-100 sel/µL dengan sensitivitas 71% (95% IK 51-87), dan 100-150 d sel/µL dengan sensitivitas 56% (95% IK 30-80), 150 - 200 sel/µL dengan sensitivitas 14 % (95% IK 4-58), dan CD4 > 200 sel/µL dengan sensitivitas 55% (95% IK 41-69). Bjerrum dkk (2015) membagi sampel menjadi kadar CD4 < 100 sel/µL dan ≥ 100 sel/µL. Sensitivitas dan spesifisitas
pada kadar CD < 100 adalah 48% dan 89%, sedangkan pada kadar CD4 ≥ 100
sel/µL sensitivitas 33% dan 99%. Secara keseluruhan sampel didapatkan dengan sensitivitas 44%, spesifisitas 95%, RKP 8,6, RKN 0,6, dengan nilai NDP 53% dan NDN 93%.
Sebuah penelitian multisenter yang dilakukan oleh Nakiyingi dkk (2014) menyimpulkan LAM urin dapat mendiagnosa lebih dari setengah pasien TB paru. Apabila pemberiksaan LAM urin digabungkan dengan sputum BTA dapat mendiagnosis TB paru lebih dari dua pertiga. Sentivitias LAM urin lebih baik pada kadar CD4 di bawah 50 sel/µL, dengan spesifisitas yang hampir sama ditiap kadar CD4.
kami tidak mencantumkan kadar CD4 di bawah 150 sel/uL dan 200 sel/uL karena sedikitnya sampel yang dimiliki. Secara keseluruhan, bila tidak membagi berdasarkan kadar CD4 didapatkan dengan sensitivitas 72% dan spesifsitias 92%, dengan rasio kemungkinan positif dan negatif 9 dan 0,3.
Bila dibandingkan antara penelitian kami dengan penelitian sebelumnya, terdapat beberapa kesamaan, kadar CD4 di bawah 50 sel/uL memiliki sensitivitas dan spesifisitas yang lebih baik dibandingkan dengan CD4 di atas 50 sel/uL. Bila dilihat dari jumlah sampel secara keseluruhan, penelitian ini memiliki sensitivitas dan spesifisitas yang sama baiknya dengan penelitian sebelumnya, begitu juga dengan RKP dan RPN. Hal ini sesuai dengan teori yang diungkapkan Minion, 2011 yang menyebutkan bahwa pasien dengan imunosupresi yang tinggi akan menyebabkan Mtb berreplikasi lebih banyak di jaringan sehingga LAM menjadi lebih banyak pula. HIV berhubungan dengan disfungsi podosit yang lebih banyak terjadi pada penderita HIV dengan CD4 yang rendah karena akan meningkatkan permeabilitas glomerulus sehingga kadar LAM akan mudah terdeteksi pada urin.
memiliki risiko muncul TB ekstraparu lebih besar dibandingkan dengan kadar CD4 di atas 200 sel/µ L (WHO, 2006; Zumla, 2013).
Munculnya angka kejadian negatif palsu (19%) pada penelitian ini kemungkinan karena sampel urin tidak segera kami lakukan pemeriksaan Adanya
Mycobacterium non pulmonal yang tidak terdeteksi juga dapat terjadi karena LAM dapat mendeteksi Mycobacterium tidak hanya pada Mtb. Beberapa peneliti juga menyebutkan adanya faktor lain seperti tipe strain HIV, faktor genetika dan malnutrisi, akan mempengaruhi sel podosit, dimana sel podosit memiliki peran penting untuk filtrasi pada ginjal. (Dheda dkk, 2010; Drain PK dkk, 2015).
keadaan kritis dimana pemeriksaan sputum tidak dapat dilakukan. (Lawn, 2013; WHO, 2007; Kemenkes, 2011; WHO, 2015).
5.3 Keterbatasan Penelitian
1. Penelitian ini tidak memiliki variasi kadar CD4 yang beragam. Sampel dengan kadar CD4 di bawah 50 sel/µ L lebih dominan dibandingkan dengan di atas 100 sel/µ L, sehingga kami tidak dapat menilai sensitivitas dan spesifsitas dari masing-masing kadar CD4 dengan baik.
BAB VI
SIMPULAN DAN SARAN 6.1 Simpulan
1. Sensitivitas LAM urin 72% dan spefisititas LAM urin 92% 2. Nilai duga positif 87% dan nilai duga negatif 80%
3. Rasio kemungkinan positif 9 dan rasio kemungkinan negatif 0,3
4. Pemeriksaan LAM urin dapat digunakan sebagai alternatif diagnostik pada penderita HIV dengan suspek TB paru yang tidak bisa melakukan pemeriksaan kultur sputum Mtb akibat sulitnya mengeluarkan sputum
6.2 Saran
1. Dibutuhkan sampel yang lebih banyak dengan variasi CD4 yang lebih beragam untuk dapat menilai cut off CD4 yang lebih baik untuk digunakan pada pemeriksaan LAM urin.
DAFTAR PUSTAKA
Achkar, J., Lawn, S.D., Moosa, M.Y., Wright C.A., Kasprowica, V.O. 2011. Ajuctive test for diagnosis of tuberculosis: Serology ELISPOT forsite-spesific lymphocytes, urinary lipoarabinomannan, string test, and fine needle aspiratio. JID
(Suppl 4):S1130-S141
Ahmad, S. 2011. Pathogenesis, Immunology, and Diagnosis of Latent Mycobacterium tuberculosis Infection. Clin Dev Immunol. 2011
Aliyu, G., El-Kamary, S., Abimiku, A., Brown C., Tracy, K., dkk. Prevalance of non-tuberculosis mycobacterium infections among tuberculosis suspects in Nigeria. 2013. PloS One. 8(5):e63170
Angita, I. 2011. “Karakteristik Pasien HIV/AIDS dengan Kandidiasis Orofaringeal
di RSUP Dr Kariadi Semarang” (tesis). Semarang: Universitas Diponegoro. Bartlett, J. 2011. The stages and natural history of HIV infection. [cited 2014 Mar 20]. Available from: http:/www.uptodate.com
Biswas, S., Das, A., Sinha, A., Das, S.K., Bairagya., T.D. 2013. The role of induced sputum in the diagnosis of pulmonary tuberculosis. Lung India. 30(3): 199-202. Bjerrum, S., Kenu, E., Lartey, M., Newman, MJ., Addo, KK., Andersen, AB., dkk. 2015. Diagnostic accuracy of the rapid urine lipoarabinomannan test for pulmonary tuberculosis adults in Ghana-findings from the DETECT HIV-TB study. BMC Infect Dis. 15(407): 1-10
Boehme, C., Molokova, E., Minja, F., Geis, S., Loscher, T., Maboko, L., dkk. 2005. Detection of mycobacterial lipoarabinomannan with an antigen-capture ELISA in unprocessed urin of Tanzanian patients with suspected tuberculosis. Trans R Soc Trop Med Hyg. 99(12):893-900
Calles, N., Evans, D., Terlonge, D. 2010. Pathophysiology of The Human Immunodeficiency Virus. HIV Currciculum for The Health Professional. pp;7-14., [cited 2014 Agust. 27]. Available from: URL:http:/www.bipai.org/Curriculums Cheepsattayakorn, A., Cheepsattayakorn, R., 2005. Roles of lipoarabinomannan in tuberculosis diagnosis. Thai Journal of Tuberculosis. Chest Disease and Critical Care. 20:169-177
Coogan, M., Greenspan, J., Challacombe, S. 2005. Oral lesions in infection with human immunodeficiency virus. Bull World Health Organ. 83(9):700-706.
Daley, P., Micheal, J.S., Hmar, P., Latha, A., Chordia, P., dkk. 2009. Blinded evaluation of commercial urinary lipoarabinomannan for active tuberculosis: a pilot study. Int J Tuberc Lung Dis. 13(8): 989-995.
Dheda, K., Smit, R.N., Sechi, L.A., Badri, M., Meldau, R., dkk. 2009a. Clinical diagnostic utility of IP-10 and LAM antigen levels for the diagnosis of tuberculous pleural effusions in a high burden setting. PLoS One. 4(3):e4689. Dheda, K., Davids, V., Lenders, L., Roberts, T., Meldau, R., Ling, D., dkk. 2010. Clinical utility of a commercial LAM-ELISA assay for TB diagnosis in HIV-infected patients using urine and sputum samples. PloS One 5(3): 1-8.
Dheda, K., Ruhwald, M., Theron, G., Peter, J., Yam, W. C, dkk. 2013. Point-of-care diagnosis tuberculosis: past, present and future. Respirology. 18(2):217-232. Drain, P.K., Gounder, L., Grobler, A., Sahid, F., Basseett, I.V., Moosa M.S. 2015. Urine lipoarabinomannan to monitor antituberculosis therapy response and predict mortality in an HIV-endemic region: a prospective cohort study. BMJ Open. 5(4):e006833
Fukuda, T., Matsumara, T., Ato, M., Hamasaki, M., Nishiuchi, Y., Murakami, Y., dkk. 2013 Critical roles for lipomannan and lipoarabinomannan in cell wall integrity of mycobacterium and pathogenesis of tuberculosis. Mbio. 4(1)
Gounder, C., Kufa, T,, Wada, N., Mngomezulu, V., Charalambous., Hanifa, Y., dkk. 2011. Diagnostic accuracy of a urine lipoarabinomannan enzyme-linked immunosorbent assay for screening ambulatory HIV-infected persons for TB. J Acquir Immune Deflc Syndr. 58(2):219-223
Gunasellan R. 2011. “Karakteristik Pasien HIV dengan Tuberkulosis di RSUP Haji Adama Malik, Medan Tahun 2008-2010” (tesis): Universitas Sumatra Utara Harshey, R., Ramakrishnan, T., 1977. Rate qt RNA chain growth on mycobacterium tuberculosis H37RV. J Bacteriol. 129(2):616-622.
Hoffinan, J; Churchyard, G.J. Pulmonary tuberculosis in adults. Elsevier 5(29). [Cited 2014 Agust 28]. Available from:htpp:/www.us.elsevierhealth.com.
Jeong, Y. 2008. Pumonary tuberculosis: Up-to-Date Imaging and Management.
AJR, 191:834-844.
Jones, D., Havlir, D., 2002. Nontuberculous mycobacterium in the HIV infected patient. Clin Chest Med, 23:665-674.
Johnson, M., Odell, J. A. 2014. Nontuberculous mycobacterial pulmonary infections. J Thorac Dis. 6(3): 210-20
from: htpp:/www.medinasim.com
Kanade, S., Nataraj, G., Suryawanshi, R., Mehta, P. 2012. Utility of PMT 64 antigen detection assay for rapid characterization of mycobacteria in a resource constrained setting. Indian J Tuberc,59(2): 92-6
Kemenkes., 2011. Pedoman nasional tatalaksana klinis infeksi HIV dan terapi retroviral pada orang dewasa.
Kemenkes., 2012. Petunjuk teknis pemeriksaan biakan, identifikasi, dan uji kepekaan mycobacterium tuberculosis pada media padat.
Kemenkes., 2013. Perkembangan HIV&AIDS di Indonesia tahun 2013. Kemenkes., 2013a. Petunjuk teknis tata laksana klinis ko-infeksi TB-HIV.
Kemenkes., 2013b. Pedoman nasional pelayanan kedokteran tata laksana tuberculosis
Kemenkes, 2014. Situasi dan analisis HIV AIDS.
King, L. J., Padley, S.G. 2002. Imaging of the thorax in AIDS. Imaging ;14(l):60-76
Lawn, S.D., Kerkhoff, A.D., Vogt, M., Wood, R., 2012. Clinical significance of lipoarabinomannan detection in urine using a low-cost point-of-care diagnostic assay for HIV-associated tuberculosis. AIDS, 26(1):1635-1643
Lawn, S.D., Kerkhoff, A. D., Vogt, M., Wood, R., dkk. 2012a. Diagnostic accuracy of a low-cost , urine antigen , point-of-care screening assay for HIV-associated pulmonary tuberculosis before antiretroviral therapy: a descriptive study. Lancet Infect Dis, 12(3):pp.201-209.
Lawn, S.D. 2012. Point-of-care detection of lipoarabinomannan ( LAM ) in urine for diagnosis of HIV-associated tuberculosis: a state of the art review. BMC Infect Dis, 12(103):l-12
Lawn, S.D. 2013. Diagnosis of pulmonary tuberculosis. Curr Opin Pulm Med
19(3):280-288
Lee, M., Chan, J.W., Ng, K.K., Li, P.C. 2000. Clinical manifestations of tuberculosis in HTV-Infected Patients. Respirology, 5(4):423-426
Lubis Z. 2011. "Gambaran karakteristik individu dan faktor risiko terhadap terjadinya infeksi oportunistik pada penderita HIV/AIDS di rumah sakit penyakit infeksi Sulianti Saroso". (tesis). Jakarta: Universitas Indonesia.