REFERAT
GANGGUAN GINJAL AKUT
Disusun Guna Melengkapi Tugas Kepaniteraan Ilmu Penyakit
Dalam
Fakultas Kedokteran Universitas Tarumanagara
Disusun Oleh :
Dian Permata (406147024)
Pembimbing :
dr. Wigati, Sp. PD
KEPANITERAAN ILMU PENYAKIT DALAM RS PELABUHAN JAKARTA
PERIODE 13 APRIL – 20 JUNI 2015
HALAMAN PENGESAHAN
Penyusun
: Dian Permata (406147024)
Perguruan Tinggi : Fakultas Kedokteran Universitas Tarumanagara
Bagian
: Ilmu Penyakit Dalam
Periode
: 13 April - 20 Juni 2015
Judul
: Gangguan Ginjal Akut
Pembimbing
: dr. Wigati, Sp. PD
Telah diperiksa dan disetujui tanggal :
Kepaniteraan Klinik Ilmu Penyakit Dalam
Rumah Sakit Pelabuhan Jakarta
Fakultas Kedokteran Universitas Tarumanagara
Mengetahui,
Pembimbing Referat
KATA PENGANTAR
Puji Syukur Penulis panjatkan kepada Tuhan Yang Maha Esa karena
atas kasih, karunia, dan rahmat-Nya, Penulis dapat menyelesaikan referat
dengan judul “Gangguan Ginjal Akut” dengan baik serta tepat pada
waktunya.
Adapun referat ini disusun dalam rangka memenuhi tugas akhir
Kepaniteraan Klinik Ilmu Bedah Fakultas Kedokteran Universitas
Tarumanagara di Rumah Sakit Pelabuhan Jakarta periode 13 April – 20 Juni
2015 dan juga bertujuan untuk menambah informasi bagi Penulis dan
pembaca tentang gangguan ginjal akut.
Penulis sangat bersyukur atas terselesaikannya tugas ini. Hal ini
tidak terlepas dari dukungan serta keterlibatan berbagai pihak dan pada
kesempatan ini penulis ingin berterimakasih kepada :
1. Dr. Wigati, Sp. PD selaku pembimbing referat dan pembimbing
Kepaniteraan Klinik Ilmu Penyakit Dalam di Rumah Sakit Pelabuhan
Jakarta.
2. Dr. Luthfi Saad, Sp. PD selaku pembimbing Kepaniteraan Klinik Ilmu
Penyakit Dalam di Rumah Sakit Pelabuhan Jakarta.
3. Dr. Suzanna Ndraha, Sp. PD, KGEH, FINASIM selaku pembimbing
Kepaniteraan Klinik Ilmu Penyakit Dalam di Rumah Sakit Pelabuhan
Jakarta.
4. Dokter, staf, dan perawat Rumah Sakit Pelabuhan Jakarta.
5. Rekan-rekan anggota Kepaniteraan Klinik di Bagian Kepaniteraan
Klinik Ilmu Bedah di Rumah Sakit Pelabuhan Jakarta.
Penulis menyadari bahwa referat ini masih jauh dari sempurna. Oleh
karena itu, Penulis sangat mengharapkan kritik dan saran yang
membangun dari berbagai pihak. Akhir kata, Penulis mengucapkan terima
kasih dan semoga referat ini dapat memberikan manfaat.
Penulis
BAB I
PENDAHULUAN
1.1 LATAR BELAKANG
Gangguan ginjal akut atau Acute Kidney Injury (AKI) dapat diartikan sebagai penurunan cepat dan tiba-tiba atau parah pada fungsi filtrasi ginjal. Kondisi ini biasanya ditandai oleh peningkatan konsentrasi kreatinin serum atau azotemia (peningkatan konsentrasi BUN). Akan tetapi biasanya segera setelah cedera ginjal terjadi, tingkat konsentrasi BUN kembali normal, sehingga yang menjadi patokan adanya kerusakan ginjal adalah penurunan produksi urin.
Insidens di negara berkembang, khususnya di komunitas, sulit didapatkan karena tidak semua pasien AKI datang ke rumah sakit. Diperkirakan bahwa insidens nyata pada komunitas jauh melebihi angka yang tercatat. Peningkatan insidens AKI antara lain dikaitkan dengan peningkatan sensitivitas kriteria diagnosis yang menyebabkan kasus yang lebih ringan dapat terdiagnosis (Lameire, 2006; Waikar, 2006). Beberapa laporan dunia menunjukkan insidens yang bervariasi antara 0,5-0,9% pada komunitas, 0,7-18% pada pasien yang dirawat di rumah sakit, hingga 20% pada pasien yang dirawat di unit perawatan intensif (ICU), dengan angka kematian yang dilaporkan dari seluruh dunia berkisar 25% hingga 80%.
AKI telah menarik perhatian dengan adanya pengakuan bahwa perubahan kecil dalam fungsi ginjal mungkin memiliki efek yang serius dalam diagnosa akhir. Meskipun kemajuan dalam diagnosis dan staging AKI dengan emergensi biomarker menginformasikan kepada kita tentang mekanisme dan jalur dari AKI, tetapi kita belum bisa tahu bagaimana AKI berkontribusi terhadap peningkatan mortalitas dan morbiditas pada pasien rawat inap. Perkembangan deteksi dini dan manajemen AKI telah sangat ditingkatkan melalui pengembangan definisi universal dan spektrum staging. Cedera AKI berubah dari bentuk kurang parah
menjadi staging severe injury, dimana gagal ginjal akut mungkin memerlukan terapi pengganti ginjal.
Gangguan Ginjal Akut Berat (GGA – Acute Kidney Injury – AKI) yang memerlukan dialisis, mempunyai mortalitas tinggi melebihi 50%. Nilai ini sangat tinggi apabila disertai dengan kegagalan multi organ. Walaupun terdapat perbaikan yang nyata pada terapi penunjang, angka mortalitas belum banyak berkurang karena penyakit dasar yang berat seperti trauma, sepsis, usia pasien makin tua dan pasien tersebut juga menderita penyakit kronik lainnya.
Adanya pasien yang sembuh atau membaik dari penurunan fungsi ginjal yang mendadak menunjukkan terdapat derajat dari GGA dari ringan sampai berat. GGA dapat terjadi oleh bermacam sebab. Perbedaan geografis juga dapat menentukan sebab dari GGA misalnya dinegara maju GGA terjadi pada orang tua terutama pada usia lanjut sedangkan di negara berkembang lebih kerap timbul pada usia muda dan anak-anak misalnya karena karena malaria dan gastroenteritis akut.
Perubahan istilah GGA –AKI menyebabkan :
1. Makna perubahan nilai serum kreatinin yang sedikit meninggi dapat menyebabkan kondisi yang lebih berat.
2. Istilah gangguan (injury) lebih tepat dalam memberikan pengertian patofisiologi penyakit daripada istilah gagal (failure).
3. Dipahami adanya tahap-tahap dari GGA.
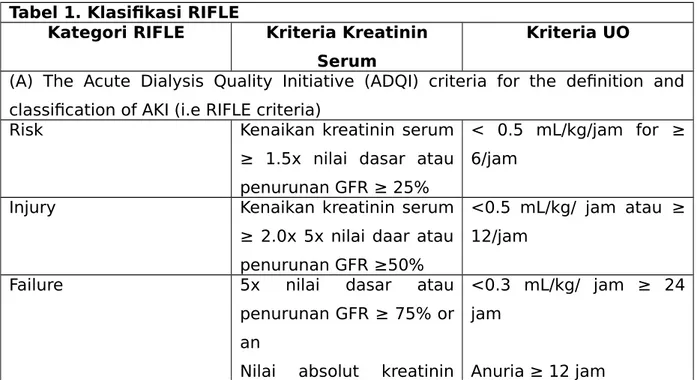
Tabel 1. Klasifikasi RIFLE
Kategori RIFLE Kriteria Kreatinin Serum
Kriteria UO
(A) The Acute Dialysis Quality Initiative (ADQI) criteria for the definition and classification of AKI (i.e RIFLE criteria)
Risk Kenaikan kreatinin serum
≥ 1.5x nilai dasar atau penurunan GFR ≥ 25%
< 0.5 mL/kg/jam for ≥ 6/jam
Injury Kenaikan kreatinin serum
≥ 2.0x 5x nilai daar atau penurunan GFR ≥50%
<0.5 mL/kg/ jam atau ≥ 12/jam
Failure 5x nilai dasar atau penurunan GFR ≥ 75% or an
Nilai absolut kreatinin
<0.3 mL/kg/ jam ≥ 24 jam
serum ≥4 mg dengan peningkatan mendadak minimal 0.5 mg
AKIN criteria Kriteria kreatinin serum Kriteria UO
Tabel 2. Klasifikasi AKIN
Tahap Kriteria Kreatinin Serum
Kriteria Produksi Urin
1 Kenaikan kreatinin serum ≥ 0.3 mg/dL [≥ 26.4 ɲmol/l atau kenaikan ≥ 150% - 200% (1.5-2 x lipat) dari nilai dasar ]
< 0.5 ml/kg/jam selama > 6 jam
2 Kenaikan kreatinin serum > 200% - 300% (< 2 – 3x lipat) dari nilai dasar
< 0.5 ml/kg per jam selama > 12 jam
3 Kenaikan kreatinin serum > 300% (>3x lipat) dari nilai dasar (or serum creatinine of more than or equal to 4.0 mg/dL [≥354 ɲmol/l] with an acute increase of at least 0.5 mg/dL [44ɲmol/l])
< 0.3 ml/kg/jam selama > 24 jam atau anuria 12 jam
Klasifikasi ini menilai tahap GGA dari nilai kreatinin serum dan diureis. Kemudian ada upaya dari kelompok Acute Kidney Injury Network (AKIN) untuk mempertajam kriteria RIFLE sehingga pasien GGA dapat dikenali lebih awal. Klasifikasi ini lebih sederhana dan memakai batasan waktu 48 jam. Disadari bahwa GGA merupakan kelainan yang kompleks, sehingga perlu suatu standar baku untuk penegakan diagnosis dan klasifikasinya dengan bedasarkan kriteria RIFLE. Atas sistem ini masih memerlukan penelitian lebih lanjut.
Kriteria AKIN dapat meningkatkan insidens GGA tahap awal, walaupun belum cukup untuk perbaikan prognsis dibandingkan dengan kriteria RIFLE.
BAB II
TINJAUAN PUSTAKA
II.1 Definisi GGA
Penurunan mendadak faal ginjal dalam 48 jam yaitu berupa kenaikan kadar kreatinin serum > 0.3 mg/dl (≥ 26.4 ɲmo/l), presentasi kenaikan kreatinin serum ≥ 50% (1.5 x kenaikan nilai dasar), atau pengurangan produksi urin (oliguria yang tercatat ≤ 0.5 ml/kg/jam dalam waktu lebih dari 6 jam).
Kriteria diatas memasukan baik nilai absolut maupun nilai presentasi dari perubahan kreatinin untuk menampung variasi yang berkaitan dengan umur, gender, indeks masa tubuh dan mengurangi kebutuhan untuk pengukuran nilai basal kreatinin serum dan hanya diperlukan 2x pengukuran dalam 48 jam. Produksi air seni dimasukan sebagai kriteria karena mempunyai prediktif dan mudah diukur. Kriteria di atas harus memperhatikan adanya obstruksi saluran kemih dan sebab-sebab oliguria lain yang reversible. Kriteria diatas diterapkan berkaitan dengan gejala klinik dan pasien sudah mendapat cairan cukup.
Perjalanan GGA dapat : 1. Sembuh sempurna
2. Penurunan faal ginjal sesuai dengan tahap-tahap GGK (CKD tahap 1-4) 3. Eksaserbasi berupa naik turunnya progresivitas GGK / CKD tahap 1-4
4. Kerusakan tetap dari ginjal (GGK, CKD tahap 5) hal ini dapat dilihat di gambar berikut.
Acute Kidney Injury lebih sering terjadi tetapi insidennya tergantung dari defenisi yang digunakan dan dalam penelitian populasi. Dalam suatu penelitian di Amerika, terdapat 172 kasus acute kidney injury (konsentrasi serum kreatinin lebih dari 500 mikromol/L) dalam per juta orang dewasa setiap tahun, dengan 22 kasus per juta yang mendapat dialisis akut. AKI lebih sering terjadi pada umur tua. AKI prerenal dan nekrosis tubular akut iskemik terjadi bersamaan sekitar 75% pada kasus AKI.
II.3 ANATOMI
3.1 Makroskopis
Ginjal terletak dibagian belakang abdomen atas, dibelakang peritonium (retroperitoneal), didepan dua kosta terakhir dan tiga otot-otot besar (transversus abdominis, kuadratus lumborum dan psoas mayor) di bawah hati dan limpa. Di bagian atas (superior) ginjal terdapat kelenjar adrenal (juga disebut kelenjar suprarenal). Kedua ginjal terletak di sekitar vertebra T12 hingga L3. Ginjal pada orang dewasa berukuran panjang 11-12 cm, lebar 5-7 cm, tebal 2,3-3 cm, kira-kira sebesar kepalan tangan manusia dewasa. Berat kedua ginjal
kurang dari 1% berat seluruh tubuh atau kurang lebih beratnya antara 120-150 gram.
Bentuknya seperti biji kacang, dengan lekukan yang menghadap ke dalam. Jumlahnya ada 2 buah yaitu kiri dan kanan, ginjal kiri lebih besar dari ginjal kanan dan pada umumnya ginjal laki-laki lebih panjang dari pada ginjal wanita. Ginjal kanan biasanya terletak sedikit ke bawah dibandingkan ginjal kiri untuk memberi tempat lobus hepatis dextra yang besar. Ginjal dipertahankan dalam posisi tersebut oleh bantalan lemak yang tebal. Kedua ginjal dibungkus oleh dua lapisan lemak (lemak perirenal dan lemak pararenal) yang membantu meredam guncangan.
Setiap ginjal terbungkus oleh selaput tipis yang disebut kapsula fibrosa, terdapat cortex renalis di bagian luar, yang berwarna coklat gelap, dan medulla renalis di bagian dalam yang berwarna coklat lebih terang dibandingkan cortex. Bagian medulla berbentuk kerucut yang disebut pyramid renalis, puncak kerucut tadi menghadap kaliks yang terdiri dari lubang-lubang kecil disebut papilla renalis.
Hilum adalah pinggir medial ginjal berbentuk konkaf sebagai pintu masuknya pembuluh darah, pembuluh limfe, ureter dan nervus. Pelvis renalis berbentuk corong yang menerima urin yang diproduksi ginjal. Terbagi menjadi dua atau tiga kaliks renalis major yang masing-masing akan bercabang menjadi dua atau tiga kaliks renalis minor. Medulla terbagi menjadi bagian segitiga yang disebut piramid. Piramid-piramid tersebut dikelilingi oleh bagian korteks dan tersusun dari segmen-segmen tubulus dan duktus pengumpul nefron. Papila atau apeks dari tiap piramid membentuk duktus papilaris bellini yang terbentuk dari kesatuan bagian terminal dari banyak duktus pengumpul.
3.2 Mikroskopis
Ginjal terbentuk oleh unit yang disebut nephron yang berjumlah 1-1,2 juta buah pada tiap ginjal. Nefron adalah unit fungsional ginjal. Setiap nefron terdiri dari kapsula bowman, tumbai kapiler glomerulus, tubulus kontortus proksimal, lengkung henle dan tubulus kontortus distal, yang mengosongkan diri keduktus pengumpul.
Unit nephron dimulai dari pembuluh darah halus / kapiler, bersifat sebagai saringan disebut glomerulus. Darah melewati glomerulus/ kapiler tersebut dan
disaring sehingga terbentuk filtrat (urin yang masih encer) yang berjumlah kira-kira 170 liter per hari, kemudian dialirkan melalui pipa/saluran yang disebut tubulus. Urin ini dialirkan keluar ke saluran ureter, kandung kencing, kemudian ke luar melalui uretra. Nefron berfungsi sebagai regulator air dan zat terlarut (terutama elektrolit) dalam tubuh dengan cara menyaring darah, kemudian mereabsorpsi cairan dan molekul yang masih diperlukan tubuh. Molekul dan sisa cairan lainnya akan dibuang. Reabsorpsi dan pembuangan dilakukan menggunakan mekanisme pertukaran lawan arus dan kotranspor. Hasil akhir yang kemudian diekskresikan disebut urin.
3.3 Vaskularisasi ginjal
Arteri renalis dicabangkan dari aorta abdominalis kira-kira setinggi vertebra lumbalis II. Vena renalis menyalurkan darah kedalam vena cava inferior yang terletak disebelah kanan garis tengah. Saat arteri renalis masuk kedalam hilus, arteri tersebut bercabang menjadi arteri interlobaris yang berjalan diantara piramid selanjutnya membentuk arteri arkuata kemudian membentuk arteriola interlobularis yang tersusun paralel dalam korteks. Arteri interlobularis ini kemudian membentuk arteriola aferen pada glomerulus.
Glomeruli bersatu membentuk arteriola aferen yang kemudian bercabang membentuk sistem portal kapiler yang mengelilingi tubulus dan disebut kapiler peritubular. Darah yang mengalir melalui sistem portal ini akan dialirkan kedalam jalinan vena selanjutnya menuju vena interlobularis, vena arkuarta, vena interlobaris, dan vena renalis untuk akhirnya mencapai vena cava inferior. Ginjal dilalui oleh sekitar 1200 ml darah permenit suatu volume yang sama dengan 20-25% curah jantung (5000 ml/menit) lebih dari 90% darah yang masuk ke ginjal berada pada korteks sedangkan sisanya dialirkan ke medulla. Sifat khusus aliran darah ginjal adalah otoregulasi aliran darah melalui ginjal arteiol afferen mempunyai kapasitas intrinsik yang dapat merubah resistensinya sebagai respon terhadap perubahan tekanan darah arteri dengan demikian mempertahankan aliran darah ginjal dan filtrasi glomerulus tetap konstan.
3.4 Persarafan pada ginjal
Menurut Price (1995) “Ginjal mendapat persarafan dari nervus renalis (vasomotor), saraf ini berfungsi untuk mengatur jumlah darah yang masuk kedalam ginjal, saraf ini berjalan bersamaan dengan pembuluh darah yang masuk ke ginjal”.
II.4 FISIOLOGI
Ginjal adalah organ yang mempunyai pembuluh darah yang sangat banyak. Tugasnya memang pada dasarnya adalah “menyaring/membersihkan” darah. Aliran darah ke ginjal adalah 1,2 liter/menit atau 1.700 liter/hari, darah tersebut disaring menjadi cairan filtrat sebanyak 120 ml/menit (170 liter/hari) ke tubulus. Cairan filtrat ini diproses dalam tubulus sehingga akhirnya keluar dari ke-2 ginjal menjadi urin sebanyak 1-2 liter/hari.
Fungsi ginjal adalah
a. Memegang peranan penting dalam pengeluran zat-zat toksin atau racun b. Mempertahankan keseimbangan cairan tubuh
c. Mempertahankan keseimbangan kadar asam dan basa dari cairan tubuh d. Mengeluarkan sisa-sisa metabolisme akhir dari protein ureum, kreatinin
dan amoniak
e. Mengaktifkan vitamin D untuk memelihara kesehatan tulang f. Produksi hormon yang mengontrol tekanan darah
g. Produksi hormon erythropoietin yang membantu pembuatan sel darah merah
Tahap Pembentukan Urine : 1. Filtrasi Glomerular
Pembentukan urin dimulai dengan filtrasi plasma pada glomerulus, seperti kapiler tubuh lainnya, kapiler glumerulus secara relatif bersifat impermiabel terhadap protein plasma yang besar dan cukup permabel terhadap air dan larutan yang lebih kecil seperti elektrolit, asam amino, glukosa, dan sisa nitrogen. Aliran darah ginjal (RBF = Renal Blood Flow) adalah sekitar 25% dari curah jantung atau sekitar 1200 ml/menit. Sekitar seperlima dari plasma atau sekitar 125 ml/menit dialirkan melalui glomerulus ke kapsula bowman. Ini dikenal dengan laju filtrasi glomerulus (GFR = Glomerular Filtration Rate). Gerakan masuk ke kapsula bowman’s disebut filtrat. Tekanan filtrasi berasal dari perbedaan tekanan yang terdapat antara kapiler glomerulus dan kapsula bowman’s, tekanan hidrostatik darah dalam kapiler glomerulus mempermudah filtrasi dan kekuatan ini dilawan oleh tekanan hidrostatik filtrat dalam kapsula bowman’s serta tekanan osmotik koloid darah. Filtrasi glomerulus tidak hanya
dipengaruhi oleh tekanan-tekanan koloid diatas namun juga oleh permeabilitas dinding kapiler.
2. Reabsorpsi
Zat-zat yabg difiltrasi ginjal dibagi dalam 3 bagian yaitu : non elektrolit, elektrolit, dan air. Setelah filtrasi langkah kedua adalah reabsorbsi selektif zat-zat tersebut kembali lagi zat-zat yang sudah di filtrasi.
3. Sekresi
Sekresi tubular melibatkan transfer aktif molekul-molekul dari aliran darah melalui tubulus kedalam filtrat. Banyak substansi yang disekresi tidak terjadi secara alamiah dalam tubuh (misalnya penisilin). Substansi yang secara alamiah terjadi dalam tubuh termasuk asam urat dan kalium serta ion-ion hidrogen. Pada tubulus distalis, transfor aktif natrium sistem carier yang juga telibat dalam sekresi hidrogen dan ion-ion kalium tubular. Dalam hubungan ini, setiap ion natrium yang diabsorpsi, hidrogen atau kalium harus disekresi dan sebaliknya. Pilihan kation yang akan disekresi tergantung pada konsentrasi cairan ekstratubular (CES) dari ion-ion ini (hidrogen dan kalium).
II.5 Etiologi dan Klasifikasi Gagal Ginjal
Dahulu AKI dikategorikan sebagai anurik, oligurik, dan nonoligurik. Namun penggolongan yang lebih praktis kini didasarkan pada lokasi yang menunjukkan lokasi abnormalitas, yaitu pra-renal, renal/intrinsik, dan post-renal/ pasca renal. AKI pra-renal (gagal ginjal sirkulatorik) disebabkan oleh sebab-sebab sistemik seperti dehidrasi berat, perdarahan masif, dimana kedaan-keadaan ini sangat menurunkan aliran darah ke ginjal dan tekanan perfusi kapiler glomerulus yang mengakibatkan penurunan laju filtrasi glomerulus (GFR). AKI renal (gagal ginjal intrinsik) terjadi apabila ada jejas pada parenkim ginjal, sebagai contoh glomerulonefritis akut (GNA) atau nekrosis tubular akut (ATN). AKI pascarenal disebabkan oleh uropati obstruktif akut. Riwayat penyakit, pemeriksaan fisik dan pemeriksaan laboratoris dapat mengklasifikasi serta mendiagnos AKI.
Penyebab pre-renal adalah hipoperfusi ginjal, ini disebabkan oleh :
1. Hipovolemia, penyebab hipovolemi misalnya pada perdarahan, luka bakar, diare, asupan kurang, pemakaian diuretik yang berlebihan. Kurang lebih sekitar 3% neonatus masuk di ICU akibat gagal ginjal prerenal.
2. Penurunan curah jantung pada gagal jantung kongestif, infark miokardium, tamponade jantung, dan emboli paru.
3. Vasodilatasi perifer terjadi pada syok septic, anafilaksis dan cedera, dan pemberian obat antihipertensi.
4. Gangguan pada pembuluh darah ginjal, terjadi pada proses pembedahan, penggunaan obat anestesi, obat penghambat prostaglandin, sindrom hepato-renal, obstruksi pembuluh darah ginjal, disebabkan karena adanya stenosis arteri ginjal,embolisme, trombosis, dan vaskulitis.
5. Pada wanita hamil disebabkan oleh sindrom HELLP, perlengketan plasenta dan perdarahan postpartum yang biasanya terjadi pada trimester 3.
Penyebab gagal ginjal pada renal (gagal ginjal intrinsik) dibagi antara lain : 1. Kelainan pembuluh darah ginjal, terjadi pada hipertensi maligna, emboli kolesterol, vaskulitis, purpura, trombositopenia trombotik, sindrom uremia hemolitik, krisis ginjal, scleroderma, dan toksemia kehamilan.
2. Penyakit pada glomerolus, terjadi pada pascainfeksi akut, glomerulonefritis, proliferatif difus dan progresif, lupus eritematosus sistemik, endokarditis infektif, sindrom Goodpasture, dan vaskulitis.
3. Nekrosis tubulus akut akibat iskemia, zat nefrotksik (aminoglikosida, sefalosporin, siklosporin, amfoterisin B, aziklovir, pentamidin, obat kemoterapi, zat warna kontras radiografik, logam berat, hidrokarbon, anaestetik), rabdomiolisis dengan mioglobulinuria, hemolisis dengan hemoglobulinuria, hiperkalsemia, protein mieloma, nefropati rantai ringan, 4. Penyakit interstisial pada nefritis interstisial alergi (antibiotika, diuretic,
allopurinol, rifampin, fenitoin, simetidin, NSAID), infeksi (stafilokokus, bakteri gram negatif, leptospirosis, bruselosis, virus, jamur, basil tahan asam) dan penyakit infiltratif (leukemia, limfoma, sarkoidosis).
Penyebab gagal ginjal post-renal dibagi menjadi dua yaitu terjadinya : 1. Sumbatan ureter yang terjadi pada fibrosis atau tumor retroperitoneal,
striktura bilateral pascaoperasi atau radiasi, batu ureter bilateral, nekrosis papiler lateral, dan bola jamur bilateral.
2. Sumbatan uretra, hipertrofi prostate benigna, kanker prostat, striktura
ureter, kanker kandung kemih, kanker serviks, dan kandung kemih “neurogenik”.
Klasifikasi
Berdasarkan jumlah produksi urin, dibedakan 3 fase: 1. Fase anuria: produksi urin < 100 ml/24 jam.
2. Fase oliguria: produksi urin < 400 ml/24 jam 3. Fase poliuria: produksi urin > 3500 ml/24 jam.
Berdasarkan derajat beratnya penyakit yang timbul, diklasifikasikan menjadi: (8) GGA simpel/tanpa komplikasi (uncomplicated ARF): Tidak dijumpai adanya
penyakit penyerta ( komorbiditas ) dan juga tidak terdapat komplikasi. Angka kematian pada tipe ini berkisar antara 7- 23%.
GGA berat (complicated ARF): Pasien umumnya dirawat di unit perawatan intensif karena mengalami penyulit seperti sepsis, perdarahan,
penurunan kesadaran, dan gagal napas. Angka kematian sangat tinggi, mencapai 50–80% .
Tabel 3. Klasifikasi GGA menurut The Acute Dialysis Quality Initiations Group
Kriteria laju filtrasi glomerulus Kriteria jumlah urine
Risk Injury Failure Loss ESRD
Peningkatan serum kreatinin 1,5 kali Peningkatan serum kreatinin 2 kali Peningkatan serum kreatinin 3 kali atau
kreatinin 355 μmol/l
Gagal ginjal akut persisten, kerusakan total
fungsi ginjal selama lebih dari 4 minggu
Gagal ginjal terminal lebih dari 3 bulan
< 0,5 ml/kg/jam selama 6 jam < 0,5 ml/kg/jam selama 12 jam < 0,5 ml/kg/jam selama 24 jam
atau anuria selama 12 jam
Faktor Resiko
Gagal ginjal akut hampir selalu terjadi sehubungan dengan kondisi medis lain atau keadaan lainnya. Kondisi yang dapat meningkatkan risiko gagal ginjal akut antara lain :
Dirawat di rumah sakit, terutama untuk kondisi serius yang memerlukan perawatan intensif
usia lanjut
Penyumbatan pada pembuluh darah di lengan atau kaki (penyakit arteri perifer)
diabetes
Tekanan darah tinggi gagal jantung
penyakit-penyakit ginjal penyakit hati
II.6 Patofisiolgi
Unit kerja fungsional ginjal disebut sebagai nefron. Setiap nefron terdiri dari kapsula Bowman yang mengitari kapiler glomerolus, tubulus kontortus proksimal, lengkung Henle, dan tubulus kontortus distal yang mengosongkan diri ke duktus pengumpul.
Dalam keadaan normal aliran darah ginjal dan laju filtrasi glomerolus relatif konstan yang diatur oleh suatu mekanisme yang disebut otoregulasi. Dua mekanisme yang berperan dalam autoregulasi ini adalah :
Reseptor regangan miogenik dalam otot polos vascular arteriol aferen Timbal balik tubuloglomerular
Selain itu norepinefrin, angiotensin II, dan hormon lain juga dapat mempengaruhi autoregulasi. Pada gagal ginjal pre-renal yang utama disebabkan oleh hipoperfusi ginjal. Pada keadaan hipovolemi akan terjadi penurunan tekanan darah, yang akan mengaktivasi baroreseptor kardiovaskular yang selanjutnya mengaktifasi sistim saraf simpatis, sistim rennin-angiotensin serta merangsang pelepasan vasopressin dan endothelin-I (ET-1), yang merupakan mekanisme tubuh untuk mempertahankan tekanan darah dan curah jantung serta perfusi serebral. Pada keadaan ini mekanisme otoregulasi ginjal akan mempertahankan aliran darah ginjal dan laju filtrasi glomerulus (LFG) dengan vasodilatasi arteriol afferent yang dipengaruhi oleh reflek miogenik, prostaglandin dan nitric oxide (NO), serta vasokonstriksi arteriol afferent yang terutama dipengaruhi oleh angiotensin-II dan ET-1.
Pada hipoperfusi ginjal yang berat (tekanan arteri rata-rata < 70 mmHg) serta berlangsung dalam jangka waktu lama, maka mekanisme otoregulasi tersebut akan terganggu dimana arteriol afferent mengalami vasokonstriksi, terjadi kontraksi mesangial dan penigkatan reabsorbsi natrium dan air. Keadaan ini disebut prerenal atau gagal ginjal akut fungsional dimana belum terjadi kerusakan struktural dari ginjal.
Penanganan terhadap hipoperfusi ini akan memperbaiki homeostasis intrarenal menjadi normal kembali. Otoregulasi ginjal bisa dipengaruhi oleh berbagai macam obat seperti ACEI, NSAID terutama pada pasien – pasien berusia di atas 60 tahun dengan kadar serum kreatinin 2 mg/dL sehingga dapat terjadi GGA pre-renal. Proses ini lebih mudah terjadi pada kondisi hiponatremi,
hipotensi, penggunaan diuretic, sirosis hati dan gagal jantung. Perlu diingat bahwa pada pasien usia lanjut dapat timbul keadaan – keadaan yang merupakan resiko GGA pre-renal seperti penyempitan pembuluh darah ginjal (penyakit renovaskuler), penyakit ginjal polikistik, dan nefrosklerosis intrarenal. Sebuah penelitian terhadap tikus yaitu gagal ginjal ginjal akut prerenal akan terjadi 24 jam setelah ditutupnya arteri renalis.
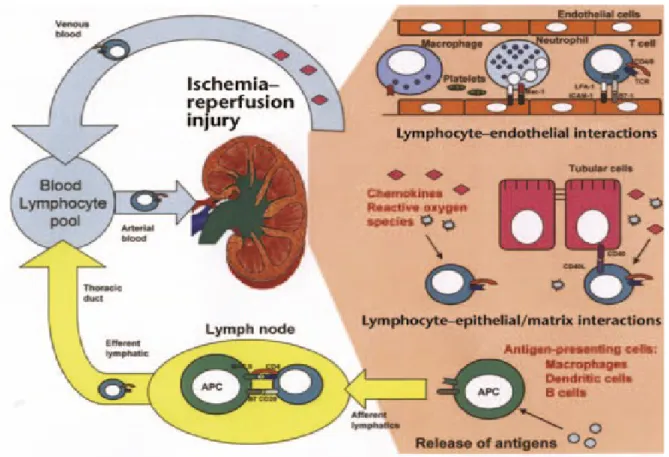
Pada gagal ginjal renal terjadi kelainan vaskular yang sering menyebabkan nekrosis tubular akut. Dimana pada NTA terjadi kelainan vascular dan tubular Pada kelainan vaskuler terjadi :
1. peningkatan Ca2+ sitosolik pada arteriol afferent glomerolus yang menyebabkan sensitifitas terhadap substansi-substansi vasokonstriktor dan gangguan otoregulasi.
2. terjadi peningkatan stress oksidatif yang menyebabkan kerusakan sel endotel vaskular ginjal, yang mngakibatkan peningkatan A-II dan ET-1 serta penurunan prostaglandin dan ketersediaan nitric oxide yang bearasal dari endotelial NO-sintase.
3. peningkatan mediator inflamasi seperti tumor nekrosis faktor dan interleukin-18, yang selanjutnya akan meningkatkan ekspresi dari intraseluler adhesion molecule-1 dan P-selectin dari sel endotel, sehingga peningkatan perlekatan sel radang terutama sel netrofil. Keadaan ini akan menyebabkan peningkatan radikal bebas oksigen. Kesuluruhan proses di atas secara bersama-sama menyebabkan vasokonstriksi intrarenal yang akan menyebabkan penurunan GFR.
Gambar 1. Patofisiologi gagal ginjal akut di renal Pada kelainan tubular terjadi :
1) Peningkatan Ca2+, yang menyebabkan peningkatan calpain sitosolik phospholipase A2 serta kerusakan actin, yang akan menyebabkan kerusakan sitoskeleton. Keadaan ini akan mengakibatkan penurunan basolateral Na+/K+-ATP ase yang selanjutnya menyebabkan penurunan reabsorbsi natrium di tubulus proximalis serta terjadi pelepasan NaCl ke maculadensa. Hal tersebut mengakibatkan peningkatan umpan tubuloglomeruler.
2) Peningkatan NO yang berasal dari inducible NO syntase, caspases dan metalloproteinase serta defisiensi heat shock protein akan menyebabkan nekrosis dan apoptosis sel.
3) obstruksi tubulus, mikrofili tubulus proksimalis yang terlepas bersama debris seluler akan membentuk substrat yang menyumbat tubulus, dalam hal ini pada thick assending limb diproduksi Tamm-Horsfall protein (THP) yang disekresikan ke dalam tubulus dalam bentuk monomer yang kemudian berubah menjadi polimer yang akan membentuk materi berupa gel dengan adanya natrium yang konsentrasinya meningkat pada tubulus distalis. Gel polimerik THP bersama sel epitel tubulus yang terlepas baik sel yang sehat, nekrotik maupun yang
apoptopik, mikrofili dan matriks ekstraseluler seperti fibronektin akan membentuk silinder-silinder yang menyebabkan obstruksi tubulus ginjal.
4) kerusakan sel tubulus menyebabkan kebocoran kembali dari cairan intratubuler masuk ke dalam sirkulasi peritubuler. Keseluruhan proses tersebut di atas secara bersama-sama yang akan menyebabkan penurunan GFR.
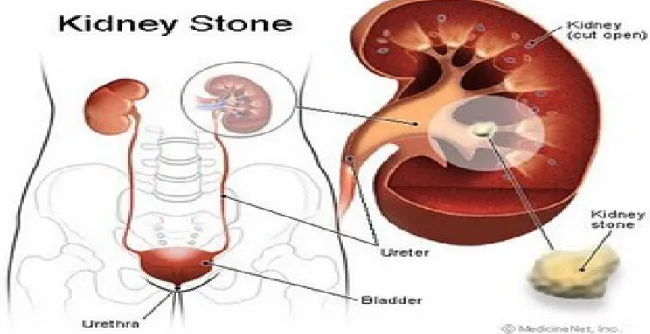
Gagal ginjal post-renal, GGA post-renal merupakan 10% dari keseluruhan GGA. GGA post-renal disebabkan oleh obstruksi intra-renal dan ekstrarenal. Obstruksi intrarenal terjadi karena deposisi kristal (urat, oksalat, sulfonamide) dan protein ( mioglobin, hemoglobin). Obstruksi ekstrarenal dapat terjadi pada pelvis ureter oleh obstruksi intrinsic (tumor, batu, nekrosis papilla) dan ekstrinsik ( keganasan pada pelvis dan retroperitoneal, fibrosis) serta pada kandung kemih (batu, tumor, hipertrofi/ keganasan prostate) dan uretra (striktura). GGA post-renal terjadi bila obstruksi akut terjadi pada uretra, buli – buli dan ureter bilateral, atau obstruksi pada ureter unilateral dimana ginjal satunya tidak berfungsi(12).
Pada fase awal dari obstruksi total ureter yang akut terjadi peningkatan aliran darah ginjal dan peningkatan tekanan pelvis ginjal dimana hal ini disebabkan oleh prostaglandin-E2. Pada fase ke-2, setelah 1,5-2 jam, terjadi penurunan aliran darah ginjal dibawah normal akibat pengaruh tromboxane-A2 dan A-II. Tekanan pelvis ginjal tetap meningkat tetapi setelah 5 jam mulai menetap. Fase ke-3 atau fase kronik, ditandai oleh aliran ginjal yang makin menurun dan penurunan tekanan pelvis ginjal ke normal dalam beberapa minggu. Aliran darah ginjal setelah 24 jam adalah 50% dari normal dan setelah 2 minggu tinggal 20% dari normal. Pada fase ini mulai terjadi pengeluaran mediator inflamasi dan faktorfaktor pertumbuhan yang menyebabkan fibrosis interstisial ginjal(12,13).
Gambar 2. Batu pada ginjal
II.7 Gejala Klinis
Gejala klinis yang sering timbul pada gagal ginjal akut adalah jumlah volume urine berkurang dalam bentuk oligouri bila produksi urine > 40 ml/hari, anuri bila produksi urin < 50 ml/hari, jumlah urine > 1000 ml/hari tetapi kemampuan konsentrasi terganggu, dalam keadaan ini disebut high output renal failure. Gejala lain yang timbul adalah uremia dimana BUN di atas 40 mmol/l, edema paru terjadi pada penderita yang mendapat terapi cairan, asidosis metabolik dengan manifestasi takipnea dan gejala klinik lain tergantung dari faktor penyebabnya(1,14).
II. 8 Diagnosis
AnamnesaPada AKI perlu diperhatikan banyaknya asupan cairan (input), kehilangan c airan (output) melalui urin, muntah, diare, keringat yang berlebihan serta pencatatan berat badan pasien. Perlu diperhatikan kemungkinan kehilangan cairan ke ekstravaskuler (redistribusi) seperti pada peritonitis, asites, ileus paralitik, edema anasarka atau trauma luas (kerusakan otot atau crush syndrome). Riwayat penyakit jantung, gangguan hemodinamik, adanya penyakit
sirosis hati, hipoalbuminemia, alergi yang mengakibatkan penurunan volume efektif perlu selalu ditanyakan.
Pemeriksaan Fisik
Pada pemeriksaan fisis dapat ditemukan kesadaran menurun sampai koma bila AKI telah berlangsung lama. Pasien umumnya menunjukkan pernafasan yang cepat dan dalam (Kussmaul) karena adanya asidosis metabolik. Pada pasien AKI berat dapat ditemukan sesak nafas yang hebat karena menderita gagal jantung atau edema paru. Hipertensi sering ditemukan akibat adanya overload cairan. Tanda-tanda dehidrasi perlu dicari karena merupakan penyebab AKI prarenal. Bila ada pasien ditemukan oliguria, takikardia, mulut kering, hipotensi ortostatik kemungkinan menyebabkan AKI prarenal. Pada pemeriksaan fisik perlu dicari tanda-tanda penyakit sistemik multiorgan seperti lupus eritematosus sistemik yaitu dengan memeriksa kulit, sendi, kelenjar getah bening. Pembesaran ginjal dapat ditemukan bila penyebabnya ginjal polikistik atau multikistik displastik atau hidronefrosis (uropati obstruktif). Retensi urin dengan gejala vesika urinaria yang teraba membesar menunjukkan adanya sumbatan dibawah vesika urinaria, pemasangan kateter untuk memonitor jumlah urine yang keluar selama pemberian terapi cairan.
Ada 3 hal penting yang harus di dapatkan pada pemeriksaan fisik pasien dengan AKI:
1. penentuan status volume sirkulasi
2. apakah ada tanda-tanda obstruksi saluran kemih
3. adakah tanda-tanda penyakit sistemik yang mungkin menyebabkan gagal ginjal
Tanda Klinis Deplesi Cairan : 1. tekanan vena jugular rendah
2. hipotensi; tekanan darah turun lebih dari 10 mmHg pada perubahan posisi (baring-duduk)
3. vena perifer kolaps dan perifer teraba dingin (hidung, jari-jari tangan, kaki) Tanda Klinis Kelebihan Cairan :
1. tekanan vena jugularis tinggi 2. terdengar suara gallop
3. hipertensi, edema perifer, pembengkakan hati, ronki di paru
Pada pemeriksaan fisik perlu di lakukan palpasi, perkusi daerah suprasifisis mencari adanya pembesaran kandung kemih, yang kemudian konfirmasi dengan pemasangan kateter.
Pemeriksaan Penunjang
Pemeriksaan laboratorium harus mencakup elektrolit serum, BUN, kreatinin serum, kalsium, fosfor, dan asam urat. Bila perlu lakukan biopsy ginjal sebelum terapi akut dilakukan pada pasien dengan GGA yang etiologinya tidak diketahui. Angiografi (pemeriksaan rontgen pada arteri dan vena) dilakukan jika diduga penyebabnya adalah penyumbatan pembuluh darah. Pemeriksaan lainnya yang bisa membantu adalah CT scan dan MRI. Jika pemeriksaan tersebut tidak dapat menunjukkan penyebab dari gagal ginjal akut, maka dilakukan biopsi (pengambilan jaringan untuk pemeriksaan mikroskopis) misalnya pada nekrosis tubular akut. Perlu diingat pada Angiografi,dengan menggunakan medium kontras dapat menimbulkan komplikasi klinis yang ditandai dengan peningkatan absolute konsentrasi kreatinin serum setidaknya 0,5 mg/dl (44,2 μmol/l) atau dengan peningkatan relative setidaknya 25 % dari nilai dasar.
1. Prerenal : Tanda vital, tanda perdarahan atau dehidrasi
2. Renal : Periksa urinalisis (silinder eritrosit, silinder leukosit, dismorfik eritrosit) 3. Postrenal : USG
II.9 Penatalaksanaan
Tujuan utama dari pengelolaan GGA adalah mencegah terjadinya kerusakan ginjal, mempertahankan hemostasis, melakukan resusitasi, mencegah komplikasi metabolik dan infeksi, serta mempertahankan pasien tetap hidup sampai faal ginjalnya sembuh secara spontan. Penatalaksanaan gagal ginjal meliputi, perbaikan faktor prerenal dan post renal, evaluasi pengobatan yang
telah doberikan pada pasien, mengoptimalkan curah jantung dan aliran darah ke ginjal, mengevaluasi jumlah urin, mengobati komplikasi akut pada gagal ginjal, asupan nutrisi yang kuat, atasi infeksi, perawatan menyeluruh yang baik, memulai terapi dialisis sebelum timbul komplikasi, dan pemberian obat sesuai dengan GFR.
Menurut definisi, AKI prerenal adalah reversibel pada koreksi kelainan utama hemodinamik, dan AKI postrenal dengan menghilangkan obstruksi. Sampai saat ini, tidak ada terapi khusus untuk mendirikan AKI intrinsik renal karena iskemia atau nefrotoksisitas. Manajemen gangguan ini harus fokus pada penghapusan hemodinamik kelainan penyebab atau toksin, menghindari penghinaan tambahan, dan pencegahan dan pengobatan komplikasi. Pengobatan khusus dari penyebab lain dari AKI renal tergantung pada patologi yang mendasari.
1) AKI Prarenal
Komposisi cairan pengganti untuk pengobatan GGA prerenal akibat hipovolemia harus disesuaikan sesuai dengan komposisi cairan yang hilang. Hipovolemia berat akibat perdarahan harus dikoreksi dengan packed red cells, sedangkan saline isotonik biasanya pengganti yang sesuai untuk ringan sampai sedang perdarahan atau plasma loss (misalnya, luka bakar, pankreatitis). Cairan kemih dan gastrointestinal dapat sangat bervariasi dalam komposisi namun biasanya hipotonik. Solusi hipotonik (misalnya, saline 0,45%) biasanya direkomendasikan sebagai pengganti awal pada pasien dengan GGA prerenal akibat meningkatnya kehilangan cairan kemih atau gastrointestinal, walaupun salin isotonik mungkin lebih tepat dalam kasus yang parah. Terapi berikutnya harus didasarkan pada pengukuran volume dan isi ionik cairan yang diekskresikan. Kalium serum dan status asam-basa harus dimonitor dengan hati-hati. Gagal jantung mungkin memerlukan manajemen yang agresif dengan inotropik positif, preload dan afterload mengurangi agen, obat antiaritmia, dan alat bantu mekanis seperti pompa balon intraaortic. Pemantauan hemodinamik invasif mungkin diperlukan untuk memandu terapi untuk komplikasi pada pasien yang penilaian klinis fungsi jantung dan volume intravaskular sulit.
2) AKI intrinsic renal
AKI akibat lain penyakit ginjal intrinsik seperti glomerulonefritis akut atau vaskulitis dapat merespon glukokortikoid, alkylating agen, dan / atau plasmapheresis, tergantung pada patologi primer. Glukokortikoid juga
mempercepat remisi pada beberapa kasus interstitial nefritis alergi. Kontrol agresif tekanan arteri sistemik adalah penting penting dalam membatasi cedera ginjal pada hipertensi ganas nephrosclerosis, toxemia kehamilan, dan penyakit pembuluh darah lainnya. Hipertensi dan AKI akibat scleroderma mungkin sensitif terhadap pengobatan dengan inhibitor ACE
3) AKI postrenal
Manajemen AKI postrenal membutuhkan kerjasama erat antara nephrologist, urologi, dan radiologi. Gangguan pada leher uretra atau kandung kemih biasanya dikelola awalnya oleh penempatan transurethral atau suprapubik dari kateter kandung kemih, yang memberikan bantuan sementara sedangkan lesi yang menghalangi diidentifikasi dan diobati secara definitif. Demikian pula, obstruksi ureter dapat diobati awalnya oleh kateterisasi perkutan dari pelvis ginjal. Memang, lesi yang menghalangi seringkali dapat diterapi perkutan (misalnya, kalkulus, sloughed papilla) atau dilewati oleh penyisipan stent ureter (misalnya, karsinoma). Kebanyakan pasien mengalami diuresis yang tepat selama beberapa hari setelah relief obstruksi. Sekitar 5% dari pasien mengembangkan sindrom garam-wasting sementara yang mungkin memerlukan pemberian natrium intravena untuk menjaga tekanan darah.
Pada dasarnya tata laksana AKI sangat ditentukan oleh penyebab AKI dan pada tahap apa AKI ditemukan. Jika ditemukan pada tahap prarenal dan inisiasi (kriteria RIFLE R dan I), upaya yang dapat dilakukan adalah tata laksana opti-mal penyakit dasar untuk mencegah pasien jatuh pada tahap AKI berikutnya. Upaya ini meliputi rehidrasi bila penyebab AKI adalah prarenal/hipovolemia, terapi sepsis, penghentian zat nefrotoksik, koreksi obstruksi pascarenal, dan meng- hindari penggunaan zat nefrotoksik. Pemantauan asupan dan pengeluaran cairan harus dilakukan secara rutin.4,17 Selama tahap poliuria (tahap pemeliharaan dan awal perbaikan), beberapa pasien dapat mengalami defisit cairan yang cukup berarti, sehingga pemantauan ketat serta pengaturan keseimbangan cairan dan elektrolit harus dilakukan secara cermat. Substitusi cairan harus diawasi secara ketat dengan pedoman volume urin yang diukur secara serial, serta elektrolit urin dan serum.
1. Terapi Nutrisi
Kebutuhan nutrisi pasien AKI bervariasi tergantung dari penyakit dasarnya dan kondisi komorbid yang dijumpai. Se- buah sistem klasifikasi pemberian
nutrisi berdasarkan status katabolisme diajukan oleh Druml pada tahun 2005. Tabel 3. Klasifikasi dan Kebutuhan Nutrisi pada pasien AKI
Manajemen nutrisi untuk AKI tidak jauh berbeda untuk pasien sakit kritis, tetapi lebih rumit karena rejimen tersebut harus dirancang dengan tetap melihat perubahan kompleks dalam sisa metabolisme dan nutrisi yang terjadi dengan hilangnya fungsi ginjal akut. Selain dukungan nutrisi harus dikoordinasikan dengan terapi pengganti ginjal (RRT). Masalah utama dalam pengelolaan AKI adalah retensi air dan produk dari Asam Amino karena gangguan fungsi ekskresi yang membatasi pemberian cairan dan elektrolit.
Tujuan utama terapi nutrisi tidak semata-mata untuk menggantikan kebutuhan gizi makro dan mikro, tetapi dukungan nutrisi adalah dukungan kualitatif dari intervensi metabolik yang bertujuan untuk memodulasi keadaan inflamasi, memperbaiki kebutuhan oksigen sistem radikal, dan memperbaiki Imunokompetensi. Tergantung pada tingkat keparahan penyakit, kebutuhan nutrisi dapat bervariasi antara pasien dan fase penyakit kritis.
2. Terapi Farmakologis
Dalam pengelolaan AKI, terdapat berbagai macam obat yang sudah digunakan selama berpuluh-puluh tahun namun kesahihan penggunaannya bersifat kontoversial. Obat- obatan tersebut antara lain diuretik, manitol, dan dopamin. Diuretik yang bekerja menghambat Na+/K+-ATPase pada sisi luminal sel, menurunkan kebutuhan energi sel thick limb Ansa Henle. Selain itu, berbagai penelitian melaporkan prognosis pasien AKI non-oligourik lebih baik dibandingkan dengan pasien AKI oligourik. Atas dasar hal tersebut, banyak klinisi yang berusaha mengubah keadaan AKI oligourik menjadi non-oligourik, sebagai upaya mempermudah penanganan ketidakseimbangan cairan dan mengurangi kebutuhan dialisis. Namun, penelitian dan meta-analisis yang ada tidak menunjukkan kegunaan diuretik untuk pengobatan AKI (menurunkan mortalitas, kebutuhan dialisis, jumlah dialisis, proporsi pasien oligouri, masa rawat inap), bahkan peng- gunaan dosis tinggi terkait dengan peningkatan risiko ototoksisitas (RR=3,97; CI: 1,00-15,78). Meskipun demikian, pada keadaan tanpa fasilitas dialisis, diuretik dapat menjadi pilihan pada pasien AKI dengan kelebihan cairan tubuh.
Beberapa hal yang harus diperhatikan pada peng- gunaan diuretik sebagai bagian dari tata laksana AKI adalah:
Pastikan volume sirkulasi efektif sudah optimal, pastikan pasien tidak dalam keadaan dehidrasi. Jika mungkin, dilakukan pengukuran CVP atau dilakukan tes cairan dengan pemberian cairan isotonik 250-300 cc dalam 15- 30 menit. Bila jumlah urin bertambah, lakukan rehidrasi terlebih dahulu.
Tentukan etiologi dan tahap AKI. Pemberian diuretik tidak berguna pada AKI pascarenal. Pemberian diuretik masih dapat berguna pada AKI tahap awal (keadaan oligouria kurang dari 12 jam).
Pada awalnya, dapat diberikan furosemid i.v. bolus 40 mg. Jika manfaat tidak terlihat, dosis dapat digandakan atau diberikan tetesan cepat 100-250 mg/kali dalam 1-6 jam atau tetesan lambat 10-20 mg/kgBB/hari dengan dosis maksimum 1 gram/hari. Usaha tersebut dapat dilakukan bersamaan dengan pemberian cairan koloid untuk meningkatkan translokasi cairan ke intravaskuler. Bila cara tersebut tidak berhasil (keberhasilan hanya pada 8-22% kasus), harus dipikirkan terapi lain. Peningkatan dosis lebih lanjut tidak bermanfaat bahkan dapat menyebabkan toksisitas.
Secara hipotesis, manitol meningkatkan translokasi cairan ke intravaskuler sehingga dapat digunakan untuk tata laksana AKI khususnya pada tahap oligouria. Namun kegu- naan manitol ini tidak terbukti bahkan dapat menyebabkan kerusakan ginjal lebih jauh karena bersifat nefrotoksik, menyebabkan agregasi eritrosit dan menurunkan kecepatan aliran darah. Efek negatif tersebut muncul pada pemberian manitol lebih dari 250 mg/kg tiap 4 jam. Penelitian lain menunjukkan sekalipun dapat meningkatkan produksi urin, pemberian manitol tidak memperbaiki prognosis pasien.
Dopamin dosis rendah (0,5-3 μg/kgBB/menit) secara historis digunakan dalam tata laksana AKI, melalui kerjanya pada reseptor dopamin DA1 dan DA2 di ginjal. Dopamin dosis rendah dapat menyebabkan vasodilatasi pembuluh darah ginjal, menghambat Na+/K+-ATPase dengan efek akhir peningkatan aliran darah ginjal, LFG dan natriuresis. Sebaliknya, pada dosis tinggi dopamin dapat menimbulkan vasokonstriksi. Faktanya teori itu tidak sesederhana yang diperkirakan karena dua alasan yaitu terdapat perbedaan derajat respons tubuh terhadap pemberian dopamin, juga tidak terdapat korelasi yang baik antara
dosis yang diberikan dengan kadar plasma dopamin. Respons dopamin juga sangat tergantung dari keadaan klinis secara umum yang meliputi status volume pasien serta abnormalitas pembuluh darah (seperti hipertensi, diabetes mellitus, aterosklerosis), sehingga beberapa ahli berpendapat sesungguhnya dalam dunia nyata tidak ada dopamin “dosis renal” seperti yang tertulis pada literatur. Dalam penelitian dan meta-analisis, penggunaan dopamin dosis rendah tidak terbukti bermanfaat bahkan terkait dengan efek samping serius seperti iskemia miokard, takiaritmia, iskemia mukosa saluran cerna, gangren digiti, dan lain-lain. Jika tetap hendak digunakan, pemberian dopamin dapat dicoba dengan pemantauan respons selama 6 jam. Jika tidak terdapat perubahan klinis, dianjurkan agar menghentikan penggunaannya untuk menghindari toksisitas. Dopamin tetap dapat digunakan untuk pengobatan penyakit dasar seperti syok, sepsis (sesuai indikasi) untuk memperbaiki hemodinamik dan fungsi ginjal.17,24,25 Obat-obatan lain seperti agonis selektif DA1 (fenoldopam) dalam proses pembuktian lanjut dengan uji klinis multisenter untuk penggunaannya dalam tata laksana AKI. ANP, antagonis adenosin tidak terbukti efektif pada tata laksana AKI.
Terapi Pengganti Ginjal ( RRT )
Dengan adanya komplikasi AKI seperti misalnya hipervolemia, edema paru akut atau keseimbangan cairan besar kumulatif positif, hiperkalemia, asidosis metabolik (pH kurang dari 7,1) dan gejala uremik (mual dan muntah persisten, peri-karditis, neuropati, atau tidak jelas penyebabnya penurunan status mental) dialisis harus dipertimbangkan sebagai terapi andalan. Modalitas RRT termasuk hemodialisis intermiten (IHD), terapi pengganti ginjal berkelanjutan (CRRTs), dan terapi hybrid, seperti berkelanjutan rendah efisiensi dialisis (SLED). Meskipun teknik ini bervariasi, angka kematian pada pasien dengan AKI tetap lebih besar dari 50% pada pasien sakit berat. Ada kemungkinan bahwa variasi dalam waktu inisiasi, modalitas, dan / atau dosis dari RRT dapat mempengaruhi hasil klinis, khususnya kelangsungan hidup.
Beberapa indikasi utama untuk melakukan terapi pengganti Ginjal adalah sebagai berikut :
Fluid overload
Metabolic acidosis
Anuria /extreme oliguria (urine output <50 mL/12 h)
Hyperkalemia ([K] >6.5 mEq/L)
Clinically significant organ (especially pulmonary) edema
Uremic encephalopathy
Uremic pericarditis
Uremic neuropathy/myopathy
Severe dysnatremia ([Na] <115 or >160 mEq/L)
Hyperthermia
Drug overdose with filterable toxin (lithium, vancomycin, procainamide, etc)
Imminent or ongoing massive blood product administration
Pertimbangan utama ketika memulai pasien dengan AKI pada dialisis adalah sebagai berikut: 1) waktu inisiasi dialisis, 2) modalitas dialisis, dan 3) dosis dialisis.
1) Waktu Inisiasi Dialisi
Baru-baru ini, penelitian telah mengevaluasi hubungan antara waktu inisiasi CRRT dan hasil klinis. Dalam sebuah penelitian retrospektif dari unit trauma tunggal, pasien dicirikan sebagai "awal" atau "akhir" permulaan, berdasarkan BUN kurang dari atau lebih besar dari 60 mg / dL, sebelum memulai CRRT. Kelangsungan hidup adalah 39% pada permulaan awal dibandingkan dengan 20% pada permulaan akhir (P = 0,041) . Dua analisis pasien AKI setelah operasi jantung menunjukkan tingkat kelangsungan hidup lebih tinggi pada pasien yang terus menerus menggunakan hemofiltration venous - vena (CVVH) dimulai sebagai respon terhadap urin output kurang dari 100 mL dalam waktu delapan jam berturut-turut setelah operasi meskipun tanpa pemberian diuretik, dibandingkan dengan pasien dengan terapi ditahan dengan kriteria laboratorium yang menggunakan serum kreatinin, BUN, dan kalium. 243 pasien dari Program to Improve Care in Acute Renal Disease (Picard) studi, risiko kematian ditentukan pada pasien dengan BUN lebih besar dari atau kurang dari 76 mg / dL pada inisiasi dialisis. Setelah penyesuaian untuk usia, kegagalan hati, sepsis, trombositopenia, dan serum kreatinin.
2) Modalitas dialisis
Beberapa Penelitian retrospektif dan prospektif membandingkan hasil untuk modalitas dari Continous dan Intermitent dialisis. Secara umum, penelitian
sulit untuk melakukan seperti saat sakit (misalnya, saat pasien hipotensi umumnya dimulai pada CVVH) dan kurang sakit (misalnya, mobile, pasien non hipotensi umumnya dimulai pada IHD). Dalam sebuah penelitian retrospektif terhadap 349 pasien, tingkat kematian lebih tinggi untuk cuci darah terus menerus (continuous) dibandingkan intermiten (68% versus 41%, P, 0,001) .90 Namun, ketika multivariat cox analisis digunakan untuk menyesuaikan alasan untuk penugasan pasien dalam pengobatan terus menerus (continuous) (misalnya, tekanan darah sistolik kurang dari 90 mmHg, kegagalan hati dll) tidak ada peningkatan risiko kematian dengan pengobatan terus menerus (continuous). Dalam studi prospektif yang lain, 225 pasien di ICU dibagi menjadi tiga kelompok: kelompok I (kelompok kontrol): 156 pasien dengan AKI yang tidak menerima dialisis, kelompok II: 21 pasien yang menerima dialisis peritoneal atau IHD, dan kelompok III: 43 pasien yang menerima hemodiafiltration terus menerus (contonous). Mortalitas lebih tinggi pada pasien dengan gagal ginjal dimana terapi dialisis diperlukan. Tidak ada perbedaan angka kematian antara pasien yang diperlukan IHD dibandingkan CRRT.
3) Dosis Dialisis
Tiga studi terbaru pada pusat penelitian telah menunjukkan bahwa dosis peningkatan dialisis dikaitkan dengan kematian yang lebih rendah.
Tabel 5. Dosis Dialisi yang diperlukan pada pasien AKI (Ackay A, 2010)
Tata Laksana Komplikasi
Pengelolaan komplikasi yang mungkin timbul dapat dilakukan secara konservatif, sesuai dengan anjuran yang dapat dilihat pada tabel 6. Pengelolaan
komplikasi juga dapat dilakukan dengan terapi pengganti ginjal yang diindikasikan pada keadaan oligouria, anuria, hiperkalemia (K>6,5 mEq/l), asidosis berat (pH<7,1), azotemia (ureum>200 mg/dl), edema paru, ensefalopati uremikum, perikarditis uremikum, neuropati atau miopati uremikum, disnatremia berat (Na>160 mEq/l atau <115 mEq/l), hipertermia, kelebihan dosis obat yang dapat didialisis.26 Tidak ada panduan pasti kapan waktu yang tepat untuk menghentikan terapi pengganti ginjal. Secara umum, terapi dihentikan jika kondisi yang menjadi indikasi sudah teratasi (Sinto R, 2010).
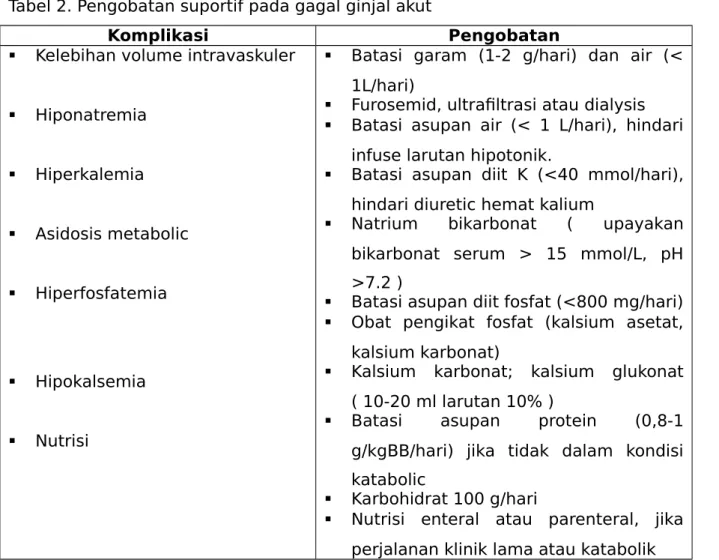
Tabel 2. Pengobatan suportif pada gagal ginjal akut
Komplikasi Pengobatan
Kelebihan volume intravaskuler
Hiponatremia Hiperkalemia Asidosis metabolic Hiperfosfatemia Hipokalsemia Nutrisi
Batasi garam (1-2 g/hari) dan air (< 1L/hari)
Furosemid, ultrafiltrasi atau dialysis Batasi asupan air (< 1 L/hari), hindari
infuse larutan hipotonik.
Batasi asupan diit K (<40 mmol/hari), hindari diuretic hemat kalium
Natrium bikarbonat ( upayakan bikarbonat serum > 15 mmol/L, pH >7.2 )
Batasi asupan diit fosfat (<800 mg/hari) Obat pengikat fosfat (kalsium asetat,
kalsium karbonat)
Kalsium karbonat; kalsium glukonat ( 10-20 ml larutan 10% )
Batasi asupan protein (0,8-1 g/kgBB/hari) jika tidak dalam kondisi katabolic
Karbohidrat 100 g/hari
Nutrisi enteral atau parenteral, jika perjalanan klinik lama atau katabolik Indikasi hemodialisa pada gagal ginjal akut :
1. GGT ( klirens kreatinin < 5 ml/m) 2. GGA berkepanjangan ( > 5 hari) 3. GGA dengan :
a. keadaan umum yang buruk b. K serum > 6 mEq/L
c. BUN > 200 mg% d. pH darah < 7,1 e. Fluid overload
4. Intoksikasi obat yg gagal dengan terapi konservatif
II.10 Komplikasi
Komplikasi metabolik berupa kelebihan cairan, hiperkalemia, asidosis metabolik, hipokalsemia, serta peningkatan ureum yang lebih cepat pada keadaan hiperkatabolik. Pada oligurik dapat timbul edema kaki, hipertensi dan edema paru, yang dapat menimbulkan keadaan gawat. Hiperkalemia terjadi karena beberapa hal seperti ekskresi melalui ginjal terganggu, perpindahan kalium keluar sel, kerusakan sel akibat proses katabolik, trauma, sepsis, infeksi, atau dapat juga disebabkan karena asupan kalium yang berlebih, keadaan ini berbahaya karena bisa menyebabkan henti jantung dalam keadaan diastolik. Asidosis terjadi karena bikarbonat darah menurun akibat ekskresi asam nonvolatile terganggu dimana juga meningkatkan anion gap. Hipokalsemia sering terjadi pada awal GGA dan pada fase penyembuhan GGA.
Komplikasi sistemik seperti : 1. Jantung
Edema paru, aritmia dan efusi pericardium. 2. Gangguan elektrolit
Hiperkalemia, hiponatremia, dan asidosis 3. Neurologi:
Iiritabilitas neuromuskular, tremor, dan koma, 4. Gangguan kesadaran dan kejang.
5. Gastrointestinal :
Nausea, muntah, gastritis, dan ulkus peptikum. 6. Perdarahan gastrointestinal
7. Hematologi
Anemia, dan diastesis hemoragik 8. Infeksi
Pneumonia, septikemia, dan infeksi nosokomial. 9. Hambatan penyembuhan luka
II.11 Prognosis
Mortalitas akibat GGA bergantung keadaan klinik dan derajat gagal ginjal. Perlu diperhatikan faktor usia, makin tua makin jelek prognosanya, adanya infeksi yang menyertai, perdarahan gastrointestinal, penyebab yang berat akan memperburuk prognosa. Penyebab kematian tersering adalah infeksi (30-50%), perdarahan terutama saluran cerna (10-20%), jantung (10-20%), gagal nafas (15%), dan gagal multiorgan dengan kombinasi hipotensi, septikemia, dan sebagainya. Pasien dengan GGA yang menjalani dialysis angka kematiannya sebesar 50-60%, karena itu pencegahan, diagnosis dini, dan terapi dini perlu ditekankan.
BAB III
PENUTUP
Gagal ginjal akut (GGA) merupakan suatu sindrom klinik akibat adanya gangguan fungsi ginjal yang terjadi secara mendadak (dalam beberapa jam sampai beberapa hari) yang menyebabkan retensi sisa metabolisme nitrogen (urea/creatinin) dan non nitrogen, dengan atau tanpa disertai oligouri. Penyebab gagal ginjal akut yang dibagi menjadi 3 besar yaitu :
a) Pre-renal (gagal ginjal sirkulatorik) yang disebabkan utama oleh hipoperfusi ginjal dimana terjadi hipovolemia.
b) Renal (gagal ginjal initrinsik) yang disebabkan oleh kelainan pembuluh darah ginjal.
c) Post-renal (uropati obstruksi akut) yang disebabkan oleh obstruksi ureter dan obstrtuksi uretra.
Gejala klinis dari gagal ginjal akut yang tampak adalah adanya oligouri, anuria, high output renal failure BUN, dan kreatinin serum yang meningkat. Tujuan utama dari pengelolaan GGA adalah mencegah terjadinya kerusakan ginjal, mempertahankan hemostasis, melakukan resusitasi, mencegah komplikasi metabolik dan infeksi, serta mempertahankan pasien tetap hidup sampai faal ginjalnya sembuh secara spontan.
DAFTAR PUSTAKA
1. Annonymous. Renal failure 2009 : (online), (http://wikipedia .com, diakses 20 januari 2010).
2. Stein,Jay H. Kelainan ginjal dan elektrolit. panduan klinik ilmu penyakit dalam.edisi ke-3. Jakarta : Penerbit Buku Kedokteran EGC, 2001.
3. Dennis L. Kasper, Eugene Braunwald, Anthony Fauci. Harrison's Principles of Internal Medicine 16th Edition. USA : McGraw-Hill, 2004.
4. Markum,M.H.S. Gagal Ginjal Akut. In: Sudoyo AW, Setiyohadi B, editors. Buku Ajar: Ilmu Penyakit Dalam. Jilid II. Edisi ke-VI. Jakarta: Balai Penerbit FKUI, 2014.
5. Nissenson. Epidemiology and pathogenesis of acute renal failure in the ICU. Kidney International 1998; 53; 7-10.
6. Dong-Min Kim, 1 Dae Woong Kang, 1 Jong O Kim. Acute Renal Failure due to Acute Tubular Necrosis caused by Direct Invasion of Orientia tsutsugamushi. J. Clin. Microbiol 2007; 1128.
7. Stapleton FB, Jones DP, Green RS. Acute renal failure in neonates: Incidence, etiology and outcome. Pediatr Nephrol 1987; 1; 314-320.
8. Altıntepe, Gezginç, Tonbul. Etiology and prognosis in 36 acute renal failure cases related to pregnancy in central anatolia. Eur J Gen
Med 2005; 2(3): 110-113.
9. Boediwarsono.Gagal ginjal akut. segi praktis pengobatan penyakit dalam.Surabaya : Penerbit PT Bina Indra Karya 1985.
10.Takaoka, Kuro, Matsumura. Role of endothelin in the pathogenesis of acute renal failure. Drug News Perspect 2000, 13(3): 141.
11.Yagil, Myers, Jamison. Course and pathogenesis of postischemic acute renal failure in the rat. Am J Physiol Renal Physiol 1988; 255.
12.Jacob. Acute renal failure. Indian J Anaesth 2003; 47(5):367-372.
13.Schrier, Wang, Poole, Amit Mitra. Acute renal failure: definitions, diagnosis, pathogenesis, and therapy. The Journal of Clinical Investigation 2004;114. 14.Sukahatya. Gagal ginjal akut 2006 : (online),
(http://www.medicastore.com, diakses 20 januari 2010.
15.Rahardjo, J.Pudji. Kegawatan pada Gagal Ginjal. Penatalaksanaan Kedaruratan di bidang Ilmu Penyakit Dalam. Jakarta: Pusat infomasi dan Penerbitan FKUI 2000.
16.Schlegel. Computed radionuclide urogram for assesing acute renal failure. AJR 1980; 134.
17.Esson, Robert W. Schrier. Diagnosis and treatment of acute tubular necrosis. Annals of Internal Medicine 2002;137.
18.Cano, Fiaccadori E, P, Tesinsky. ESPEN guidelines on enteral nutrition: adult renal failure. Clinical Nutrition 2006; 25:295–310.
19.Aspelin P, Aubry P, Fransson sg. Efek nefrotoksik pada pasien risiko tinggi yang menjalani angiografi. NEJM 2006; 348 (6): 491.