BAB 2
TINJAUAN PUSTAKA
2.1 Uremia 2.1.1 Definisi
Uremia adalah sindrom klinis yang berhubungan dengan ketidakseimbangan cairan, elektrolit, hormon dan kelainan metabolik, yang berkembang secara paralel dengan penurunan fungsi ginjal. Penyakit ginjal kronis (chronic kidney disease) lebih sering berkembang menjadi uremia terutama stadium lanjut CKD, tetapi juga dapat terjadi dengan gagal ginjal akut (AKI) jika hilangnya fungsi ginjal dengan cepat. Belum ada uremik toksik tunggal yang telah di identifikasi menyumbang semua manifestasi klinis uremia. Racun, seperti hormon paratiroid (PTH), beta2 mikroglobulin, poliamina, produk glikosilasi akhir mutakhir, dan molekul menengah lainnya, diperkirakan berkontribusi terhadap sindrom klinis (Alper, 2015). Disebut Uremia bila kadar ureum didalam darah di atas 50 mg/dl. Uremia adalah sindrom penyimpangan biokimia yang ditandai oleh azotemia, asidosis, hiperkalemia, pengendalian volume cairan yang buruk, hipokalsemia, anemia dan hipertensi. Uremia adalah sindrom klinis dengan penurunan LFG < 10-15 ml/menit (L, Tao & K, Kendall, 2014).
2.1.2 Etiologi
Pada penyakit ginjal kronis terjadi kerusakan regional glomerulus dan penurunan LFG terhadap pengaturan cairan tubuh, keseimbangan asam basa, keseimbangan elektrolit, sistem hematopoesis dan hemodinamik, fungsi ekskresi dan fungsi metabolik endokrin. Sehingga menyebabkan munculnya beberapa gejala klinis secara bersamaan, yang disebut sebagai sindrom uremia (Suwitra, 2006). Penyebab dari uremia dapat dibagi menjadi tiga, yaitu prerenal, renal, dan post renal. Uremia prerenal disebabkan oleh gagalnya mekanisme sebelum filtrasi glomerulus. Mekanisme tersebut meliputi penurunan aliran darah ke ginjal (syok, dehidrasi, dan kehilangan darah) dan peningkatan katabolisme protein. Uremia renal terjadi akibat gagal ginjal (gagal ginjal kronis/chronic renal failure atau juga pada kejadian gagal ginjal akut/acute renal failure apabila fungsi ginjal menurun dengan cepat) yang dapat menyebabkan gangguan ekskresi urea sehingga urea akan tertahan di dalam darah, hal ini akan menyebabkan intoksikasi oleh urea dalam konsentrasi tinggi yang disebut dengan uremia. Sedangkan uremia postrenal terjadi oleh obstruksi saluran urinari di bawah ureter (vesica urinaria atau urethra) yang dapat menghambat ekskresi urin. Obstruksi tersebut dapat berupa batu/kristaluria, tumor, serta peradangan (Ridwan, 2011).
2.1.3 Gejala Klinis
Tabel 2.1. Gejala Klinis Tanda dan Gejala Uremia
Saraf dan Otot Kelelahan Neuropati perifer
Penurunan ketajaman penglihatan Kejang
Anoreksia dan mual
Penurunan indera penciuman dan perasa Haid
Gelisah
Gangguan tidur Koma
Berkurangnya membran potensial otot
Endokrin dan metabolik Amenore dan disfungsi seksual Penurunan suhu tubuh
Perubahan level asam amino
Penyakit tulang karena retensi fosfat, hyperparathyroidism, dan kekurangan vitamin D Resisten insulin
Peningkatan katabolisme protein otot
Lainnya
Serositis (termasuk pericarditis) Gatal
Cegukan Stres oksidan
Anemia karena kekurangan eritropoetin dan usia sel darah merah yang singkat Disfungsi granulosit dan limfosit
Disfungsi platelet Sumber : NEJM Uremia 2007
A. Sistem Neurologis 1. Ensefalopati
Uremia menggambarkan tahap akhir dari gagal ginjal yang progresif dan kegagalan multi organ. Ini adalah hasil dari akumulasi metabolisme dari protein dan asam amino dan kegagalan dari katabolisme ginjal, metabolisme,
dan proses endokrinologi. Belum ada metabolit yang telah di identifikasi sebagai satu-satunya penyebab uremia. Uremik ensefalopati (UE) adalah salah satu manifestasi gagal ginjal. Gejala uremik ensefalopati termasuk kelelahan, malaise, sakit kepala, kaki gelisah, polineuritis, perubahan status mental, kejang otot, pingsan, koma (Bucurescu, 2014).
Penyebab pasti UE belum diketahui. Akumulasi metabolit dari protein dan
asam amino mempengaruhi seluruh neuraxis. Beberapa akumulasi zat organik, termasuk urea, senyawa guanidin, asam urat, asam hipurat, berbagai asam amino, polipeptida, poliamina, fenol, asetoin, asam glukuronat, karnitin, mioinositol, sulfat, dan fosfat. Senyawa guanidino endogen telah diidentifikasi menjadi neurotoksik (Bucurescu, 2014).
UE melibatkan banyak hormon. Hormon tersebut termasuk hormon paratiroid
(PTH), insulin, hormon pertumbuhan, glukagon, tirotropin, prolaktin dan gastrin. UE menggambarkan memburuknya fungsi ginjal. Jika tidak diobati, UE berkembang menjadi koma dan kematian (Bucurescu, 2014).
2. Neuropati
Uremik neuropati adalah sensorimotor polineuropati distal yang disebabkan oleh toksin uremik. Tingkat keparahan neuropati berkolerasi kuat dengan tingkat keparahan dari insufisiensi ginjal. Mekanisme dari uremik neuropati masih belum jelas. Menurut Bolton dan Young, kejadian klinis uremik neuropati bervariasi 10-83% pada pasien dengan gagal ginjal (Pan, 2013). 3. Miopati
Uremik miopati adalah perubahan umum pada pasien penyakit ginjal stadium
akhir, terutama yang menjalani dialisis. Manifestasi klinis seperti kelemahan otot, pengecilan otot, keterbatasan olahraga, dan mudah lelah (Josep, 2002). Uremik miopati adalah perubahan klinis yang umum, dengan prevalensi keseluruhan sekitar 50% pada pasien dialisis. Uremik miopati lebih sering pada pasien wanita yang lebih tua dari 60 tahun. Uremik miopati biasanya muncul dengan LFG di bawah 25 ml/menit dan jarang dengan LFG yang
lebih tinggi (Josep, 2002). Pada penyakit sistemik tertentu, khususnya diabetes dan hipertensi, telah dikaitkan dengan uremik miopati. Diabetes dan
hipertensi mungkin berinteraksi melalui berbagai mekanisme dengan faktor patogenetik dari uremik miopati, terutama jaringan kapiler yang buruk (Josep, 2002).
B. Sistem Gastrointestinal
Dapat terjadi perdarahan gastrointestinal. mual dan muntah dapat terjadi pada pasien dengan uremia berat. Anoreksia, adanya rasa kecap logam pada mulut, napas berbau amonia, peradangan dan ulserasi pada mulut, lidah kering dan berselaput (Alper, 2015).
Perdarahan gastrointestinal terjadi karena efek uremia pada mukosa
gastrointestinal. Uremia mempengaruhi adhesi platelet sehingga terjadi perdarahan gastrointestinal berkepanjangan (Shirazian, 2011).
C. Sistem Hematologi
Dapat terjadi sindrom hemolitik uremia yaitu sindrom klinis yang ditandai dengan gagal ginjal progresif yang terkait dengan mikroangioapati, anemia hemolitik dan trombositopenia. Pada sindrom hemolitik uremia terjadi
kerusakan sel endotel (Parmar, 2015).
Kelainan hematologi juga dapat terjadi pada sindrom uremik seperti anemia normositik dan normokromik. Penyebab utama anemia adalah berkurangnya pembentukan sel darah merah akibat defisiensi pembentukan eritropoietin oleh
ginjal dan masa hidup sel darah merah pada pasien gagal ginjal hanya sekitar separuh dari masa hidup sel darah merah normal (Brunner & Suddarth, 2005). D. Sistem Dermatologi
Penimbunan pigmen urin terutama urokrom bersama anemia pada insufisiensi ginjal lanjut akan menyebabkan kulit pasien putih seakan-akan berlilin dan kekuning-kuningan.
Pada orang berkulit coklat, kulit akan bewarna coklat kekuning-kuningan,
sedangkan pada orang berkulit hitam akan bewarna abu-abu bersemu kuning, terutama didaerah telapak tangan dan kaki.
Selain itu kulit menjadi kering dan bersisik. Jika kadar natrium tinggi akan timbul kristal uremik di permukaan kulit yang berkeringat (Brunner & Suddarth, 2005).
E. Sistem Kardiovaskular
Kelainan kardiovaskular seperti hipertensi, atherosklerosis, katup stenosis, gagal jantung kongestif dan angina mempercepat penurunan fungsi ginjal.
Kelainan-kelainan ini menyebabkan gejala klinis uremia jika tidak diobati dengan tepat (Alper, 2015).
Pada anak-anak diagnosis uremia sulit karena gejala klinis yang tidak spesifik.
Pasien dengan diabetes mungkin cenderung hipoglikemi karena fungsi ginjal yang menurun (Alper, 2015).
Apabila LFG menurun 5-10% dari keadaan normal dan terus mendekati nol, maka pasien akan menderita sindrom uremik. Sindrom uremik adalah suatu kompleks gejala yang terjadi akibat atau berkaitan dengan retensi metabolik nitrogen karena gagal ginjal. Sindrom ini ditandai dengan peningkatan limbah
nitrogen didalam darah, perubahan fungsi pengaturan yang menyebabkan gangguan keseimbangan cairan, elektrolit dan asam basa dalam tubuh yang pada keadaan lanjut akan menyebabkan gangguan fungsi pada semua sistem organ tubuh (Brunner & Suddarth, 2001; Ganong 2002; Potter & Perry, 2005; Price & Wilson, 2005).
Salah satu gangguan biokimia akibat sindrom uremik yaitu asidosis metabolik berupa pernafasan kussmaul. Pernafasan Kussmaul adalah pernafasan yang dalam dan berat, yang timbul karena kebutuhan untuk meningkatkan ekskresi karbon dioksida.
Gangguan pada sistem perkemihan berhubungan erat dengan metabolisme cairan. Pasien uremia mudah mengalami perubahan keseimbangan cairan akut. Diare atau muntah dapat menyebabkan dehidrasi yang cepat, sementara asupan cairan yang berlebihan dapat menyebabkan kelebihan beban sirkulasi, edema, dan gagal jantung kongestif (Brunner & Suddarth, 2005).
2.1.4 Komplikasi 1. Anemia
Kapiler peritubular endothelium ginjal menghasilkan hormon eritropoetin yang diperlukan untuk menstimulasi sumsum tulang dalam mensintesis sel darah merah (sistem hematopoesis). Keadaan uremia menyebabkan aktivitas pembuatan hormon eritropoetin tertekan, sehingga menyebabkan gangguan pada sistem
hematopoesis yang berakibat pada penurunan jumlah sel darah merah dan kadar hemoglobin.
Hal ini menyebabkan terjadinya anemia yang memicu terjadinya peningkatan cardiac output, diikuti dengan peningkatan cerebral blood flow, sebagai kompensasi pemenuhan kebutuhan oksigen bagi otak (Haktanir et al, 2005).
2. Trombositopenia
Kondisi uremia menyebabkan penurunan trombosit yang meningkatkan risiko perdarahan. Trombosit tidak dapat lagi membentuk bekuan sehingga tidak terjadi agregasi trombosit. Akibatnya akan timbul perdarahan dari hidung, diare berdarah, atau bisa juga perdarahan di bawah kulit. Efek samping penggunaan anti hypertensive agents captopril dan pemberian antikoagulan heparin yang lama
melalui reaksi imunologis, juga berperan dalam terjadinya trombositopenia (Thiagarajan, 2009).
3. Gizi Buruk
Uremia menginduksi perubahan fungsi saluran cerna sehingga menghambat asupan nutrisi dan menghasilkan status gizi buruk yang akhirnya meningkatkan risiko penyakit jantung dan infeksi (Himmelfarb et al, 2010).
4. Hiperamonemia
Ureum secara tipikal diangkut dari hati ke ginjal tempat ureum tersebut diekskresikan. Ginjal yang mengalami kegagalan tidak dapat mengekskresikan ureum dan karena itu enzim usus urease mengubah ureum tambahan menjadi
amonia sehingga terjadi hiperamonemia. 5. Resistensi Insulin
Ketika laju filtrasi glomerulus turun dibawah 50 ml per menit per 1,73 m2 terjadi resistensi insulin. Aktivitas fisik mengurangi kerja insulin, pada pasien uremia resistensi insulin dapat berkembang sebagian karena kurang aktivitas (Meyer et al, 2007).
2.2 Hemodialisis 2.2.1 Definisi
Hemodialisis adalah terapi pengganti faal ginjal dengan tujuan untuk mengeluarkan (eliminasi) sisa-sisa metabolisme protein dan koreksi gangguan keseimbangan air dan elektrolit antara kompartemen darah pasien dengan kompartemen larutan dialisat (konsentrat) melalui selaput (membran) semi permeabel yang bertindak sebagai ginjal buatan (artificial atau dializer). Hemodialisa sering dilakukan pada pasien dengan penyakit ginjal kronik atau gagal ginjal kronik (Kandarini, 2013).
Zat-zat tersebut dapat berupa zat yang terlarut dalam darah, seperti toksin ureum dan kalium, atau zat pelarutnya, yaitu air atau serum darah (Suwitra, 2006). Proses pembersihan ini hanya bisa dilakukan diluar tubuh, sehingga memerlukan suatu jalan masuk ke dalam aliran darah, yang disebut sebagai vascular access point (Novicky, 2007).
2.2.2 Indikasi Hemodialisis
Indikasi dilakukan hemodialisis pada pasien PGK terbagi 2 kategori (Kandarini, 2012) yaitu :
1. Hemodialisis segera atau emergency, yaitu (Daurgirdas et al., 2007) : a. Uremia ( BUN >150mg/dL)
b. Oliguria (urin < 200ml/12jam) c. Anuria (urin < 50ml/ 12jam) d. Asidosis berat (pH < 7.1) e. Hiperkalemia
f. Ensefalopati uremikum g. Neuropati Uremikum h. Hipertermia
i. Disnatremia (Natrium > 160 atau < 115 mmol/L)
2. Hemodialisis kronik, yaitu hemodialisis yang dilakukan seumur hidup. K/DOQI dalam Daurgirdas et al. (2007) mengatakan bahwa dialisis dimulai bila LFG<15ml/menit tetapi karena gejala klinis setiap orang berbeda maka dialisis dimulai apabila dijumpai salah satu gejala yaitu :
a. LFG < 15ml/menit, tergantung gejala klinis penderita b. Malnutrisi atau hilangnya massa otot
c. Gejala uremia antara lain anoreksia, mual muntah, lethargy d. Hipertensi yang susah dikontrol
e. Kelebihan cairan
Hemodialisis harus dimulai lebih awal pada pasien dengan :
1. Diabetes : lebih banyak mengalami komplikasi, lebih sulit untuk mengatur diet ginjal dan diabetes.
2. Neuropati perifer : indikasi efek uremia pada sistem saraf perifer.
3. Ensefalopati uremikum : indikasi efek yang berat pada sistem saraf pusat. 4. Hipertensi maligna : mungkin dapat membaik dengan pengeluaran cairan
pada dialisis.
Contoh dari kondisi akut dimana hemodialisis dilakukan (Mandal, 2015) yaitu :
1. Metabolik asidosis
Perubahan ph darah menjadi asam. Kondisi ini dapat diobati dengan menetralisir darah yang asam dengan natrium bikarbonat. Namun, dialisis mungkin diperlukan
dalam kasus-kasus dimana hal ini tidak praktis atau jika ada risiko kelebihan cairan.
2. Ketidakseimbangan elektrolit
Seperti hiperkalemia berat dimana jumlah potassium dalam darah meningkat. 3. Kelebihan cairan
Kelebihan cairan dalam tubuh yang tidak bisa berkurang dengan diuretik.
4. Keracunan akut
Keracunan akut dimana zat berbahaya dapat dihilangkan dengan dialisis. Lithium, obat yang digunakan mengobati gangguan mood dan aspirin pereda nyeri adalah dua contoh obat yang dapat dihilangkan dengan dialisis.
5. Uremia
Uremia adalah kondisi dimana urea dan bahan lainnya menumpuk di dalam darah.
2.2.3 Mekanisme Hemodialisis
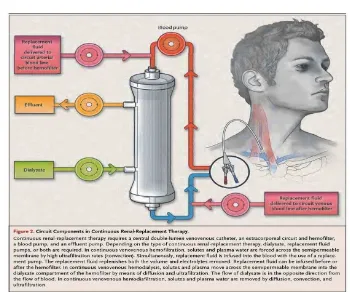
Sumber : The New England Journal of Medicine
Gambar 2.1. Hemodialisis
Prinsip dari Hemodialisis adalah dengan menerapkan proses osmotis dan ultrafiltrasi
pada ginjal buatan, dalam membuang sisa-sisa metabolisme tubuh. Pada hemodialisis, darah dipompa keluar dari tubuh lalu masuk kedalam mesin dialiser (yang berfungsi sebagai ginjal buatan) untuk dibersihkan dari zat-zat racun melalui proses difusi dan ultrafiltrasi oleh cairan khusus untuk dialisis (dialisat). Tekanan di dalam ruang dialisat lebih rendah dibandingkan dengan tekanan di dalam darah, sehingga cairan, limbah
metabolik dan zat-zat racun di dalam darah disaring melalui selaput dan masuk ke dalam dialisat. Proses hemodialisis melibatkan difusi solute (zat terlarut) melalui suatu membrane semipermeable. Molekul zat terlarut (sisa metabolisme) dari kompartemen darah akan berpindah kedalam kompartemen dialisat setiap saat bila molekul zat terlarut dapat melewati membran semipermiabel demikian juga sebaliknya. Setelah dibersihkan, darah dialirkan
kembali ke dalam tubuh (Permadi, 2011).
Mesin hemodialisis (HD) terdiri dari pompa darah, sistem pengaturan larutan dialisat, dan sistem monitor. Pompa darah berfungsi untuk mengalirkan darah dari tempat tusukan vaskuler ke alat dialiser. Dialiser adalah tempat dimana proses HD berlangsung
sehingga terjadi pertukaran zat-zat dan cairan dalam darah dan dialisat. Sedangkan tusukan vaskuler merupakan tempat keluarnya darah dari tubuh penderita menuju dialiser dan selanjutnya kembali lagi ketubuh penderita. Kecepatan dapat di atur biasanya diantara 300-400 ml/menit. Lokasi pompa darah biasanya terletak antara monitor tekanan arteri dan monitor larutan dialisat. Larutan dialisat harus dipanaskan antara 34-39 C sebelum dialirkan kepada dializer. Suhu larutan dialisat yang terlalu rendah ataupun melebihi suhu tubuh dapat
menimbulkan komplikasi. Sistem monitoring setiap mesin HD sangat penting untuk menjamin efektifitas proses dialisis dan keselamatan (Permadi, 2011).
Pada saat proses Hemodialisis, darah kita akan dialirkan melalui sebuah saringan khusus (Dialiser) yang berfungsi menyaring sampah metabolisme dan air yang berlebih. Kemudian darah yang bersih akan dikembalikan kedalam tubuh. Pengeluaran sampah dan air serta garam berlebih akan membantu tubuh mengontrol tekanan darah dan kandungan
kimia tubuh jadi lebih seimbang.
Hemodialisis idealnya dilakukan selama 10-15 jam per minggu. Namun waktu yang dibutuhkan terlalu lama, sehingga hemodialisis sering dilakukan selama 4-5 jam dengan frekuensi 2 kali seminggu pada interval 2 hari diantara hemodialisis. Frekuensi menjalani
hemodialisis dilakukan agar menyeimbangkan kembali kadar garam, air dan pH yang tidak normal akibat gagal ginjal kronik (Widyastuti, 2014).
2.2.4 Komplikasi
Hemodialisis memiliki beberapa komplikasi yang disebabkan oleh karena penyakit
yang mendasari terjadinya penyakit ginjal kronik tersebut atau oleh karena proses selama menjalani hemodialisa tersebut (Vivekanand dan Kirpal, 2003).
Selama masa inisiasi hemodialisis ditemukan pasien yang mengalami hipotensi mencapai 30%, kram otot sebesar 15% dan sisanya mengalami dialysis disequilibrium syndrome (DSS), aritmia, angina, reaksi dialisis dan komplikasi yang disebabkan oleh komposisi dialisat (Himmelfarb, 2004).
Dialysis disequilibrium syndrome (DSS) adalah komplikasi neurologis yang umum
pada pasien dialisis yang ditandai dengan kelemahan, pusing, sakit kepala, dan pada kasus yang berat, perubahan status mental (Krause et al, 2013).
Perdarahan pada pasien mungkin bisa terjadi pada pasien setelah dialisis atau trauma ringan dengan perdarahan dari bagian vaskular. Perdarahan aktif juga dapat terjadi dari luka insisi dari fistula. Setelah dialisis dilakukan, protamine mungkin diperlukan untuk
membalikkan efek heparin (rutin digunakan dalam dialisis untuk pencegahan penggumpalan) (Krause et al, 2013).
Hipertensi intradialitik adalah komplikasi hemodialisis dengan kondisi berupa terjadinya peningkatan tekanan darah yang menetap pada saat HD dan tekanan darah selama dan pada saat akhir dari HD lebih tinggi dari tekanan darah saat memulai HD. Tekanan darah pasien bisa normal saat memulai HD, tetapi kemudian meningkat sehingga pasien
menjadi hipertensi saat dan pada akhir HD. Bisa juga terjadi pada saat memulai HD tekanan darah pasien sudah tinggi dan meningkat pada saat HD, hingga akhir dari HD. Peningkatan tekanan darah ini bisa berat sampai terjadi krisis hipertensi (Chazot dan Jean, 2010).