BAB II
TINJAUAN PUSTAKA
2.1. Trauma toraks 2.1.1. Defenisi
Trauma toraks merupakan trauma yang mengenai dinding toraks dan atau organ intra toraks, baik karena trauma tumpul maupun oleh karena trauma tajam. Memahami kinematis dari trauma akan meningkatkan kemampuan deteksi dan identifikasi awal atas trauma sehingga penanganannya dapat dilakukan dengan segera (Kukuh, 2002; David, 2005).
Secara anatomis rongga toraks di bagian bawah berbatasan dengan rongga abdomen yang dibatasi oleh diafragma, dan batas atas dengan bawah leher dapat diraba
incisura jugularis. Otot-otot yang melapisi dinding dada yaitu: m.latissimus dorsi,
m.trapezius, m.rhomboideus mayor dan minor, m.serratus anterior, dan
m.intercostalis. Tulang dinding dada terdiri dari sternum, vertebra torakalis, iga dan
skapula. Organ yang terletak di dalam rongga toraks : paru-paru dan jalan nafas, esofagus, jantung, pembuluh darah besar, saraf dan sistem limfatik (Kukuh, 2002).
2.1.2. Epidemiologi
Trauma toraks semakin meningkat sesuai dengan kemajuan transportasi dan kondisi sosial ekonomi masyarakat. Data yang akurat mengenai trauma toraks di Indonesia belum pernah diteliti.
Di Bagian Bedah FKUI/RSUPNCM pada tahun 1981 didapatkan 20% dari pasien trauma mengenai trauma toraks. Di Amerika didapatkan 180.000 kematian pertahun karena trauma. 25% diantaranya karena trauma toraks langsung.
Di Australia, 45% dari trauma tumpul mengenai rongga toraks. Dengan adanya trauma pada toraks akan meningkatkan angka mortalitas pada pasien dengan trauma. Pneumotoraks, hematotoraks, kontusio paru dan flail chest dapat meningkatkan kematian : 38%,42%,56% dan 69% (Eggiimann, 2005; Jean, 2005).
2.1.3. Etiologi
2.1.4. Gangguan anatomi dan fisiologi akibat trauma toraks
Akibat trauma daripada toraks, ada tiga komponen biomekanika yang dapat menerangkan terjadinya luka yaitu kompresi, peregangan dan stres. Kompresi terjadi ketika jaringan kulit yang terbentuk tertekan, peregangan terjadi ketika jaringan kulit terpisah dan stres merupakan tempat benturan pada jaringan kulit yang bergerak berhubungan dengan jaringan kulit yang tidak bergerak. Kerusakan anatomi yang terjadi akibat trauma dapat ringan sampai berat tergantung besar kecilnya gaya penyebab terjadinya trauma. Kerusakan anatomi yang ringan berupa jejas pada dinding toraks, fraktur kosta simpel. Sedangkan kerusakan anatomi yang lebih berat berupa fraktur kosta multiple dengan komplikasi, pneumotoraks, hematotoraks dan kontusio paru. Trauma yang lebih berat menyebabkan perobekan pembuluh darah besar dan trauma langsung pada jantung (ATLS, 2004; Kukuh, 2002).
2.1.5. Torakostomi
Torakostomi merupakan suatu tindakan membuat lubang pada dinding dada di daerah interkostal V di anterior garis mid aksila pada sisi toraks yang patologis, kemudian dipasang tube elastik dan difiksasi, untuk mengeluarkan cairan, darah atau udara dari kavum pleura, baik secara aktif maupun pasif. Tindakan ini dikerjakan untuk menangani kasus-kasus pasien dengan efusi pleura, hematotoraks, pneumotoraks, silotoraks, post operasi torakostomi dan empiema. Bailey (2006), mendapatkan 54% indikasi pemasangan toraks tube pada pasien trauma oleh karena pneumotoraks, 20% oleh karena hematotoraks, 18% oleh karena efusi pleura, 2% oleh karena fraktur kosta multipel dan 6% oleh karena berbagai sebab (Bailey, 2006; Jaber, 2005).
Etoch dkk (1995) mendapatkan 16% komplikasi post torakostomi, dan 1,5% berkembang menjadi empiema. Nichols dkk (1994) melakukan evaluasi tentang perlunya pemberian antibiotika untuk mengurangi rata-rata komplikasi infeksi post torakostomi (Bailey, 2006; Jaber, 2005; Olgac, 2006).
Gambar 1 : Lokasi Pemasangan Chest Tube
Gambar 2 : Pasien Post Torakostomi
untuk lokal anestesi. Chest tube yang dipakai biasanya berukuran 24 - 32 Fr. disesuaikan dengan besar badan pasien. Chest tube dipasang pada interkostal 5 atau 6, di depan garis mid-aksila pada sisi yang patologis. Kemudian difiksasi dengan Silk no :
0 dan dihubungkan dengan mesin WSD. Posisi dan pengembangan paru dievaluasi
dengan kontrol rontgen toraks (David, 2005; Jaber, 2005).
Setelah pemasangan chest tube perlu dilakukan chest fisioterapi dan perawatan luka torakostomi. Chest fisioterapi bertujuan untuk mempercepat tercapainya pengembangan dari paru-paru. Dan perawatan luka bertujuan untuk mencegah infeksi pada luka torakostomi (Bailey, 2006).
2.2. Mikrobiologi biofilm 2.2.1 Defenisi
Defenisi biofilm telah berkembang sejak 25 tahun yang lalu. Marshall (1976) mencatat keterlibatan dari fibril polimer ekstraseluler yang sangat halus yang membawa bakteri ke permukaannya. Costerton melakukan observasi pada komunitas bakteri pada sistem akuatik yang ditemukan terperangkap dalam matrik glikokalik yang didapati pada polisakarida dan matrik ini ditemukan dapat memediasi penempelan atau proses adesi.
Definisi baru dari biofilm merupakan suatu lapisan tipis bakteri yang menempel pada permukaan matriks yang lembab dan lengket seperti mukosa dan alat-alat yang dipasang di dalam tubuh, yang menyebabkan bakteri resisten terhadap proses fagositosis sel darah putih dan efek antibiotika (Donlan, 2002).
2.2.2. Epidemiologi
Biofilm merupakan masalah besar dan tidak memiliki predominansi lokasi geografis, jenis kelamin, ras dan etnis dunia. Akan tetapi, terdapat hubungan yang kuat antara infeksi biofilm dengan pemakaian alat yang dimasukan ke dalam tubuh. Protese katup jantung memiliki resiko paling tinggi untuk terkena infeksi, diikuti oleh kateter urin dan terakhir implan gigi, sedangkan khusus tentang biofilm pada chest tube belum ada publikasinya. Enam puluh lima persen infeksi yang terjadi di negara berkembang merupakan akibat dari biofilm yang resisten terhadap antimikrobial (Costerton, 1999; Habash, 1999).
Sebuah penelitian menemukan bahwa, 95% dari pasien dengan infeksi saluran
kencing terjadi akibat pemasangan kateter urin, 87% infeksi hematogen terjadi akibat pemakaian vaskular kateter, dan 87% pasien dengan pneumonia terjadi akibat ventilasi mekanik (Habash, 1999).
2.2.3. Patogenesis
mikroorganisme yang bergerak bebas karena mikroorganisme biofilm tidak bisa
dieradikasi dengan mudah seperti mikroorganisme yang bergerak bebas. Seluruh implan buatan pada tubuh manusia akan mengalami resiko untuk infeksi
biofilm. Fiksasi mikroorganisme pada peralatan medis memiliki hubungan yang kuat dengan media pertumbuhan, permukaan, serta mikroorganisme yang berkaitan (Costerton, 2001; Donlan, 2002).
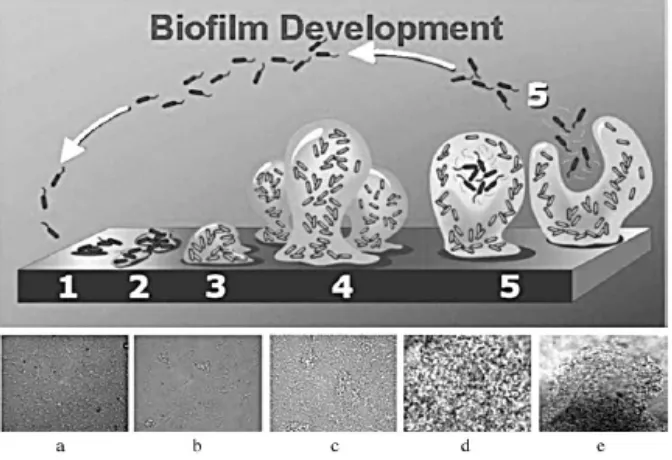
Gambar 3 : Menunjukkan proses pembentukan Biofilm
Biofilm tersusun dari substansi polimer tambahan / Extra Polymeric
Substance (EPS) dan sel-sel mikrobial. Komponen EPS meliputi 50-90% dari biofilm.
Biofilm memiliki hidrasi yang baik karena dapat mengikat air dalam jumlah besar melalui ikatan hidrogen.
EPS dapat bersifat baik hidrofobik maupun seimbang antara hidrofobik dan
hidrofilik. Mikroorganisme yang berbeda akan menghasilkan kuantitas EPS yang berbeda dimana kuantitas EPS ini akan bertambah besar seiring dengan usia biofilm. Perkembangan bakteri yang lambat akan menginduksi pembentukan EPS.
EPS memegang peranan penting di dalam resistensi biofilm terhadap terapi
antimikrobial (Donlan, 2002; Habash, 1999).
Biofilm bersifat heterogen (lebih dari satu macam koloni bakteri), terdiri dari koloni-koloni bakteri kecil yang dilapisi oleh media EPS dan terpisah dari koloni lainnya oleh ruang kosong atau saluran air. Aliran cairan di dalam saluran tersebut memberikan nutrisi, gizi dan zat antimikrobial. Struktur biofilm berubah secara terus-menerus akibat perubahan eksternal maupun internal. Arsitektur biofilm juga dapat dipengaruhi oleh interaksi fragmen bagian nonmikrobial host (misalnya eritrosit, fibrin, atau platelet) dengan lingkungan sekitar. Fibrin yang terbentuk dari biofilm melindungi biofilm dari leukosit host. Perlekatan bakteri yang berkepanjangan pada akhirnya akan menyebabkan pembentukan beberapa lapis bakteri pada permukaan (Donlan, 2002; Habash, 1999). Sinyal antar sel berperan di dalam fiksasi dan pemisahan sel dari biofilm.
Pada mikroorganisme dengan tingkat kepadatan tinggi, sinyal antar sel menjadi sangat kuat dimana hal ini akan menstimulasi diferensiasi biofilm (Habash, 1999).
Biofilm dapat menyebar dengan cara melepaskan sel yang baru terbentuk dari sel-sel yang sedang berkembang. Pelepasan ini dapat terjadi akibat faktor nutrisi, tingkat kepadatan, atau efek aliran pada permukaan alat. Alasan mengapa sel-sel yang baru terbentuk terlepas dari biofilm adalah karena penurunan sifat hidrofobik biofilm, dimana sifat ini akan meningkat seiring dengan usia sel pada biofilm. Organisme dengan penurunan jumlah alginate akan terlepas dengan sendirinya (Donlan, 2002; Habash, 1999).
Biofilm yang yang terlepas secara luas dan mendadak memiliki sifat resistensi antimikrobial, dimana sel-sel selalu dilepaskan secara konstan dalam jumlah kecil dan menjadi organisme (Donlan, 2002; Habash, 1999).
Terdapat empat sifat biofilm yang memiliki dampak besar pada perkembangan penyakit infeksi. Yang pertama, pelepasan sel atau biofilm dapat menyebabkan infeksi sistemik atau saluran kemih atau dapat menyebabkan pembentukan emboli (berhubungan dengan platelet, fibrin, dan eritrosit). Kedua, sel-sel pada biofilm memiliki kemampuan untuk mentransfer plasmid untuk resistensi. Hal ini merupakan penyebab utama mengapa biofilm resisten terhadap sebagian besar antimikroba dan desinfektan. Ke tiga adalah pembentukan endotoksin oleh bakteri gram negatif. Endotoksin terbentuk pada saat bakteri mati dan materi intraselulernya terlepas keluar. Bakteri gram negatif pada biofilm dapat membentuk endotoksin yang dapat melewati membran dialisis pada pasien-pasien yang menjalani hemodialisis. Hal ini tentu menjadi masalah. Yang ke empat adalah resistensi biofilm terhadap sistem imunitas host karena EPS yang dihasilkan oleh bakteri akan menghambat aktivitas fagositik makrofag.