BAB 1 PENDAHULUAN 1.1 Latar Belakang
Kanker kandung kemih (karsinoma buli-buli) adalah kanker yang mengenai kandung kemih dan kebanyakan menyerang laki-laki berusia di atas 50 tahun (Nursalam 2009). Insidennya lebih banyak terjadi pada pekerja zat warna aniline. Produk-produk seperti benzidine dan 3-naphtylamine bersifat karsinogenik (Shenoy 2014). Menurut Pusponegoro, dkk. dalam buku Kumpulan Kuliah Ilmu Bedah, kanker kandung kemih lebih sering mengenai penderita laki-laki daripada wanita dengan perbandingan 2:1. Sebagian besar (±90%) tumor kandung kemih adalah karsinoma sel transisional. Tumor ini bersifat multifokal, yaitu dapat terjadi di saluran kemih yang epitelnya terdiri atas sel transisional, seperti di pielum, ureter, uretra posterior. Sedangkan jenis yang lainnya adalah karsinoma sel skuamosa (±10%) dan adenokarsinoma (±2%) (Nursalam 2009).
Pada 90% kasus, gejala klinis yang awal adalah hematuria intermitten yang tidak disertai nyeri (Shenoy 2014). Kanker kandung kemih adalah neoplasma yang paling sering terjadi di saluran kemih, dilaporkan mendekati angka 3% dari semua kematian yang disebabkan oleh kanker. Kanker kandung kemih juga muncul 2-3 kali lebih sering pada pria daripada wanita meskipun angka kejadian pada wanita juga meningkat. Kanker ini sekarang menjadi urutan nomor 5 dari kanker yang paling sering terjadi pada pria dan menjadi urutan 10 dari kanker yang paling sering terjadi pada wanita. Kanker ini juga lebih sering terjadi padaorang kulit putih daripada orang kulit hitam dan lebih sering muncul di daerah perkotaan dan di daerah industri bagian utara. Tumor jinak dan ganas dapat berkembang pada permukaan dinding kandung kemih atau tumbuh di dalam dinding dan dengan cepat menyerang otot di bawahnya. Sekitar 90% kanker kandung kemih merupakan karsinoma sel transisional, berasal dari epitel transisional dari membran mukosa (Joan dan Lyndon 2014).
Oleh karena permasalahan tersebut, makalah ini disusun agar perawat mampu memahami dengan baik mengenai kanker kandung kemih serta mampu menerapkan asuhan keperawatan yang tepat bagi penderita kanker kandung kemih.
1.2 Tujuan
1.2.1 Tujuan Umum
1.2.2 Tujuan Khusus Mahasiswa mampu
1. Menjelaskan anatomi dan fisiologi kandung kemih 2. Menjelaskan definisi dari Kanker Kandung Kemih
3. Menjelaskan etiologi dan faktor resiko dari Kanker Kandung Kemih
4. Menjelaskan bentuk tumor dari Kanker Kandung Kemih 5. Menjelaskan klasifikasi stadium dari Kanker Kandung Kemih 6. Menjelaskan patofisiologi dari Kanker Kandung Kemih 7. Menjelaskan manifestasi klinis dari Kanker Kandung Kemih 8. Menjelaskan pemeriksaan diagnostik dari Kanker Kandung Kemih 9. Menjelaskan penatalaksanaan dari Kanker Kandung Kemih
10. Menjelaskan prognosis dari Kanker Kandung Kemih
11. Menjelaskan Web of Cautation dari Kanker Kandung Kemih 1.3 Manfaat
Mahasiswa mampu mengetahui tentang kanker kandung kemih sehingga perawat akan lebih peka dan teliti dalam mengumpulkan data pengkajian awal dan menganalisa suatu respon tubuh pasien terhadap penyakit, sehingga kanker kandung kemih tidak semakin berat.
BAB 2
2.1.1 Anatomi Vesica Urinaria 1. Lokasi dan Deskripsi
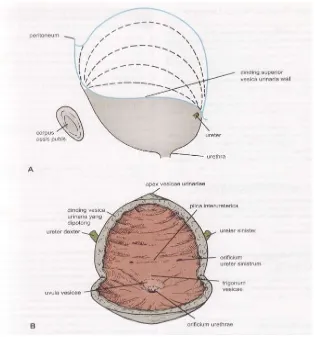
Vesica urinaria terletak tepat dibelakang os.pubis di dalam rongga pelvis. Pada orang dewasa, kapasitas maksimum vesika urinaria sekitar 500ml. Vesica urinaria mempunyai dinding otot yang kuat. Bentuk dan batas-batasnya sangat bervariasi sesuai dengan jumlah urin yang dikandungnya. Vesica urinaria yang kosong pada orang dewasa terletak seluruhnya di dalam pelvis; waktu terisi, dinding atasnya terangkat sampai masuk regio hypogastrica (Gambar 1). Pada anak kecil, vesica urinaria yang kosong menonjol di atas pintu atas panggul; kemudian bila rongga pelvis membesar, vesica urinaria terbenam ke dalam pelvis untuk menempati posisi seperti orang dewasa (Snell 2011).
Gambar 1. A. Vesica urinaria tampak lateral.
B. Bagian dalam vesica urinaria laki-laki tampak depan (Snell 2011).
2. Bentuk dan Permukaan
vesica urinaria mengarah kedepan dan terletak dibelakang pinggir atas symphisis pubis. Apex vesicae dihubungkan dengan umbilicus dengan ligamentum umbilicale medianum (sisa urachus). Basis atau facies poterior vesicae, menghadap ke posterior dan berbentuk segitiga. Sudut superolateralis merupakan tempat muara ureter, dan sudut inferior merupakan tempat asal urethra(Gambar 2). Pada laki-laki, kedua duktus deferens terletak berdampingan difacies posterior vesicae dan memisahkan vesicula seminalis satu dengan yang lain. Bagian atas facies posterior vesicae diliputi peritoneum, yang membentuk dinding anterior excavatio rectovesicalis. Bagian bawah facies posterior dipisahkan dari rectum oleh ductus deferens, vesicula seminalis, dan fascia rectovesicalis. Pada perempuan, uterus dan vagina terletak berhadapan dengan facies posterior.
Facies superior vesicae diliputi peritoneum dan berbatasan dengan lengkung ileum atau colon sigmeideum. Sepanjang pinggir leteral permukaan ini, peritoneum melipat ke dinding lateral pelvis. Bila vesica urinaria terisi, bentuknya menjadi lonjong, permukaan superiornya membesar dan menonjol ke atas, ke dalam cavitalis abdominalis. Peritoniumyang meliputinya terangkat pada bagian bawah dinding anterior abdomen, sehingga vesica urinaria berhubungan langsung dengan dinding anterior abdomen. Facies inferolateralis di depan berbatasan dengan bantalan lemak retropubis. Dan os.pubis. Lebih ke posterior, di atas berbatasan dengan musculus obturator internus dan di bagian bawah dengan musculus levatorani.
Gambar 2. A. Vesica urinaria, prostat, dan vesicula seminalis dilihat dari lateral
B. Vesica urinaria, prostat, ductus deferens, dan vesikula seminalis dilihat dari posterior (Snell 2011).
3. Permukaan Interior
Tunica mucosa sebagian besar berlipat-lipat pada vesica urinaria yang kosong dan lipatan-lipatan tersebut akan hilang bila vesica urinaria terisi penuh. Area tunica mucosa yang meliputi permukaan dalam basis vesicae urinaria dinamakan trigonum vesicae. Disini, tunika mucosa selalu licin, walaupun dalam keadaan kosong karena mmembran mucosa pada trigonum ini melekat dengan erat pada lapisan otot yang ada di bawahnya. Sudut superior trigonum ini merupakan tempat muara dari ureter dan sudut inferiornya merupakan orificium urethrae internum. Ureter menembus dinding vesica urinaria secara miring dan keadaan ini membuat fungsinya seperti katup, yang mencegah aliran balik urin pada waktu vesica urinaria terisi.
tonjolan kecil terletak tepat di belakang orificum urethrae yang disebabkan oleh lobus medius prostate yang ada di bawahnya (Snell 2011).
4. Tunica Muscularis Vesica Urinaria
Tunica muscularis vesica urinaria terdiri atas otot polos yang tersusun dalam tiga lapis yang saling berhubungan yang disebut sebagai musculus detrusor vesicae. Pada collum vesicae, komponen sirkular dari lapisan otot ini menebal membentuk musculus sphincter vesicae (Snell 2011).
5. Ligamentum-ligamentum Vesica Urinaria
Collum vesicae dipertahankan dalam posisinya pada laki-laki oleh ligamentum pubo prostaticum dan pada perempuan oleh ligamentum pubo vesicale. Ligament ini dibentuk dari fascia pelvica (Snell 2011).
6. Batas-batas Vesicae
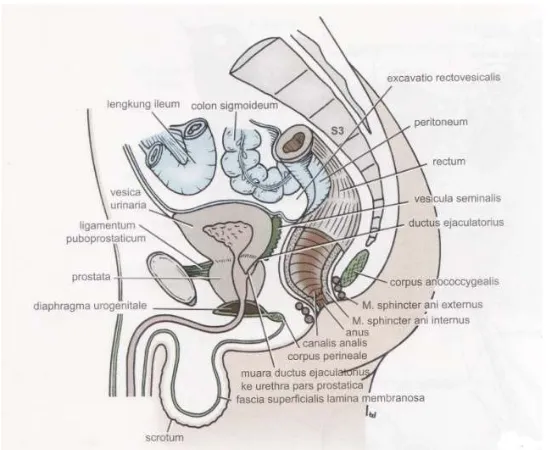
a. PadaLaki-laki (Gambar3):
1. Ke anterior: symphisis pubica, lemak retropubik, dan dinding anterior abdomen.
2. Ke posterior: vesica rectovesicalis peritonei, ductus deferens, vesicula seminalis, fascia rectovesicalis, dan rectum.
3. Ke lateral: di atas musculus obturator internus dan dibawah musculus levatorani.
4. Ke superior: cavitas peritonealis, lengkung ileum, dan colon sigmoideum.
Gambar 3. Potongan sagital pelvis pada laki-laki (Snell 2011) b. Pada Perempuan (Gambar 4)
Karena tidak ada prostata, vesica urinaria terletak rendah di dalam pelvis perempuan dibandingkan dengan pelvis laki-laki, dan collum vesicae terletak langsung di atas diaphragm urogenitale. Batas-batasan antara vesica urinaria dengan uterus dengan vagina, yaitu:
1. Ke anterior: symphisis pubica, lemak retropubik, dan dinding anterior abdomen.
2. Ke posterior: dipisahkan dari rectum oleh vagina.
3. Ke lateral: di atas musculus obturator internus dan di bawah musculus levatorani.
4. Ke superior: excavatio utero vesicalis dan corpus uteri. 5. Ke inferior: diaphragma urogenital.
a. Arteri
Arteri vesicalis superior dan inferior berasal dari trunkus anterior arteri iliaka interna sebagai sumber utama suplai darah arterial. Suplai darah minor berasal dari arteri obturatoria, glutea inferior dan pada wanita juga dari arteri uterine dan vaginalis
b. Vena
vena-vena membentuk plexus pada permukaan lateral dan inferior buli. Dengan demikian selama sistostomi suprapubik, struktur-struktur ini harus dihindari pada saat membuka buli. c. Pleksus Vesikalis
Adalah kelanjutan dari pleksus venosus prostatikus pada pria yang bermuara ke dalam vena iliaka interna (Shenoy 2014). 8. Limfatik
Kelenjar limfe iliaka interna merupakan level pertama kelenjar limfeserta Kelenjar limfe obturatoria dan iliaka eksterna terlibat lebih lanjut (Shenoy 2014).
9. Persarafan
Persarafan vesica urinaria berasal dari plexus hypogastricus inferior. Serabut post ganglionik simpatik berasal dari ganglion lumbal pertama dan kedua dan berjalan turun ke vesica urinaria melalui plexus hypogastricus. Serabut pre ganglionik parasimpatikus yang muncul sebagai nervisplanchnici pelvici dari nervus sacralis kedua, ketiga, keempat berjalan melalui plexus hypogastricus menuju ke vesica urinaria, di tempat iniserabut- serabut tersebut bersinaps dengan neuron post ganglionik. Sebagian besar serabut aferen sensorik yang berasal dari vesica urinaria menuju sistem saraf pusat melalui nervisplanchnici pelvici. Sebagian serabut aferen berjalan bersama saraf simpatik melalui plexus hypogastricus dan masuk ke medula spinalis setinggi segmen lumbalis pertama dan kedua. Saraf simpatik menghambat kontraksi musculus detrusor vesicae dan merangsang penutupan musculus sphincter vesicae. Saraf parasimpatik merangsang kontraksi musculus detrusor vesicae dan menghambat kerja musculus sphinctervesicae (Snell 2011).
2.1.2 Fisiologi Miksi
melalui nervisplanchnici pelvici dan masuk ke segmen sacralis kedua, ketiga, keempat medulla spinalis. Sebagian impuls aferen berjalan bersama dengan saraf simpatik yang membentuk plexus hypogastricus dan masuk segmen lumbalis pertama dan kedua medula spinalis (Snell 2011).
Impuls eferen parasimpatik meninggalkan medula spinalis dari segmen sacralis kedua, ketiga, dan keempat lalu berjalan melalui serabut-serabut preganglionik parasimpatik dengan perantara nervi splanchnici pelvici dan plexus hypogastricus inferior ke dinding vesica urinaria, tempat nervus tersebut bersinaps dengan neuron posganglionik. Melalui lintasan saraf ini, otot polos dinding vesica urinaria (musculus detrusor vesicae) berkontraksi dan musculus sphincter vesicae dibuat relaksasi, impuls eferen juga berjalan ke musculus sphincter urethrae melalui nervus pudendus (S2,3, dan 4) dan menyebabkan relaksasi. Bila urin masuk ke urethrae, impuls aferen tambahan berjalan ke medula spinalis dari urethra dan memperkuat refleks. Miksi dapat dibantu oleh kontraksi otot-otot abdomen yang menaikkan tekanan intra abdominalis dan tekanan pelvicus sehingga timbul tekanan dari luar pada dinding vesica urinaria (Snell 2011).
Pada anak kecil miksi merupakan refleks sederhana dan terjadi bila vesica urinaria mengalami peregangan. Pada orang dewasa,refleks regangan sederhana ini dihambat oleh aktivitas cortex cerebri sampai waktu dan tempat untuk miksi tersedia. Serabut-serabut inhibitor berjalan ke bawah bersama tractus corticospinalis menuju segmen sacralis kedua, ketiga, dan keempat medula spinalis. Kontraksi musculus sphincter urethrae yang menutup urethra dapat dikendalikan secara volunter; dan aktivitas ini dibantu oleh musculus sphincter vesicae yang menekan leher vesica urinaria. Pengendalian miksi secara volunter normalnya berkembang pada tahun kedua dan ketiga kehidupan (Snell 2011).
2.2 Definisi
Tumor jinak dan ganas dapat berkembang pada permukaan dinding kandung kemih atau tumbuh di dalam dinding dan dengan cepat menyerang otot di bawahnya. Sekitar 90% kanker kandung kemih merupakan karsinoma sel transisional, berasal dari epitel transisional dari membran mukosa. Tumor kandung kemih paling sering terjadi pada orang lanjut usia yang berusia lebih dari 50 tahun, dan lebih sering terjadi pada pria dibanding wanita, serta di area industri dengan penduduk padat (Joan dan Lyndon 2014).
kasus yang lebih sedikit, kanker kandung kemih ditemukan menginvasi lapisan lebih dalam dari jaringan kandung kemih. Dalam kasus ini, kanker cenderung lebih agresif. Paparan zat kimia industri (cat, tekstil), riwayat penggunaan cyclophosphamide, dan merokok meningkatkan resiko kanker kandung kemih (Di Giulio,et al., 2007). Kanker kandung kemih (karsinoma buli-buli) adalah kanker yang mengenai kandung kemih dan kebanyakan menyerang laki-laki (Nursalam 2009).
2.3 Faktor Resiko
Ada 3 hal penyebab terjadinya karsinoma,, yaitu: 1. Host
a. Genetik
Keluarga yang memiliki riwayat kanker kandung kemih maupun kanker lain seperti kanker kolon dan kanker ginjal (RCC) akan menimbulkan resiko kanker kandung kemih.
b. Life style
1. Mengkonsumsi makanan yang mengandung 4P (Pemanis, pewarna, pengawet, penyedap rasa)
2. Merokok selama bertahun-tahun memiliki resiko lebih tinggi daripada orang yang tidak merokok atau orang yang merokok dalam jangka waktu yang pendek. Rokok mengandung bahan karsinogen berupa amin aromatic dan nitrosamine.
3. Sering mengkonsumsi kopi dalam jangka waktu lama c. Riwayat Penyakit Sekarang
Infeski saluran kemih, ca colon, ca rnal, ca prostat, ca rectum.
d. Obat atau tindakan (cytoksan dan cyclofosfamid). Orang yang pernah mendapatkan pengobatan kanker dengan obat-obatan tertentu seperti cyclophosphamide akan meningkatkan resiko kanker kandung kemih. Juga orang yang pernah mendapatkan terapi radiasi di abdomen atau panggul akan memiliki resiko.
2. Agent
Invasi kuman (parasit: schistozomiasis yang terdapat pada siput). 3. Environment
Berhunbungan dengan pekerjaan di pabrik kimia (terutama cat), pabrik rokok, penyamak kulit dan pekerja salon karena sering terpapar oleh bahan karsinogen (senyawa ain aromatic: 2 naftilamin, bensidin dan 4 aminobifamil).
Faktor Resiko kanker kandung kemih, antara lain: (Lyndon 2014)
1. Para pekerja di pabrik kimia (terutama cat), laboratorium pabrik korek api, tekstil, pabrik kulit dan pekerja salon karena sering terpapar oleh bahan karsinogen (senyawa ain aromatic: 2 naftilamin, bensidin dan 4 aminobifamil).
2. Perokok aktif karena rokok mengandung bahan karsinogen berupa amin aromatic dan nitrosamine.
nitrosamine sebagai zat karsinogen.
4. Sering mengkonsumsi kopi, pemanis buatan yang mengandung sakarin dan siklamat, serta pemakaian obat-obatan siklofosfamid melalui intravesika, fenasetin,opium, dan antituberkulosis INH dalam jangka waktu lama.
Kanker kandung kemih memiliki beberapa faktor resiko termasuk interaksi antara latar belakang genetik dan faktor lingkungan dan merokok adalah faktor resiko utama pemicu kanker kandung kemih (Cohen, et al., 2000 dalam Rouissi, et al., 2011), dan bertanggung jawab atas 50% kasus pada pria dan 35% pada wanita (Zeegers,et al., 2000 dalam Rouissi, et al., 2011). Asap rokok mengandung sejumlah xenobiotics termasuk oksidan dan radikal bebas, sehingga asap rokok dapat menurunkan serum dan folat sel darah merah dalam darah dan antioksidan vitamin B12 (Maninno, et al., 2003; Tungtrongchitr, et al., 2003 dalam Rouissi,et al., 2011). Sebagai tambahan laporan mengindikasikan bahwa konsentrasi total plasma homocysteine lebih tinggi pada perokok daripada non perokok (Lwin, et al., 2002; Saw, et al., 2001 dalam Rouissi. et al., 2011). Penemuan-penemuan ini menunjukkan bahwa fungsi polimorfisme pada gen terlibat dalam metabolisme folat dan tingkat serum dari vitamin B12 memiliki peranan penting dalam perkembangan karsinogenesis kanker.
Bagaimanapun juga, peneliti yakin bahwa orang-orang dengan faktor resiko tertentu akan memiliki kemungkinan lebih tinggi untuk terpapar kanker kandung kemih. Penelitian menemukan bahwa faktor-faktor berikut beresiko terhadap munculnya kanker kandung kemih (National Cancer Institute 2010):
1. Merokok
Merokok merupakan faktor resiko utama untuk kanker kandung kemih. Merokok merupakan penyebab utama dari beberapa kasus kanker kandung kemih. Orang yang merokok selama bertahun-tahun memiliki resiko lebih tinggi daripada orang yang tidak merokok atau orang yang merokok dalam jangka waktu yang pendek.
2. Bahan-bahan kimia di tempat kerja
Orang-orang tertentu memiliki resiko lebih tinggi karena bahan kimia penyebab kanker di tempat mereka bekerja. Pekerja di industri pewarnaan, karet, kimia, logam, tekstil,dan bulu, akan memiliki resiko terkena kanker kandung kemih. Resiko lain juga muncul pada penata rambut, masinis, pekerja printer, pengecat, dan supir truk.
3. Riwayat kanker kandung kemih
Orang-orang yang memiliki riwayat kanker kandung kemih memiliki kemungkinan untuk kembali memiliki penyakit yang sama.
4. Pengobatan kanker tertentu
kandung kemih. Juga orang yang pernah mendapatkan terapi radiasi di abdomen atau panggul akan memiliki resiko.
5. Arsenik
Arsenik merupakan suatu racun yang mampu meningkatkan resiko kanker kandung kemih. Dibeberapa bagian dunia, kadar arsenik mungkin ditemukan tinggi pada air minum.
6. Riwayat keluarga dengan kanker kandung kemih
Keluarga yang memiliki riwayat kanker kandung kemih maupun kanker lain seperti kanker kolon dan kanker ginjal (RCC) akan menimbulkan resiko kanker kandung kemih.
7. Infeksi
Infeksi kronis saluran kencing dan infeksi dari parasit. Haematobium juga dikaitkan dengan peningkatan resiko kanker kandung kemih, seringnya pada karsinoma sel skuamosa. Inflamasi kronis juga diperkirakan memainkan peran penting pada proses karsinogenesis pada kasus ini.
Faktor resiko lain yang menyebabkan kanker kandung kemih menurut Wein, AJ (2012):
1. Pada karsinoma urothelial kandung kemih a. Merokok
b. Paparan industri c. Paparan zat kimia
d. Paparan cyclophosphamide
2. Pada karsinoma sel skuamosa kandung kemih:
a. Schistosomiasis, merupakan sebuah infeksi dari Schistosoma haematobium
b. Batu pada saluran kemih, jika terjadi bertahun-tahun c. Penggunaan kateter selama bertahun-tahun
d. Divertikula kandung kemih
3. Pada adenokarsinoma kandung kemih: a. Sisa dari tindakan urachal
b. Neurogenic bladder
c. Metastasis dari malignansi primer d. Ekstropi kandung kemih
e. Invasi tumor/kanker dari organ lain seperti kolon dan ginjal 4. Penyebab lain yang jarang terjadi:
Penggunaan analgesik yang mengandung phenacetin. Faktor resiko lain (Ferri 2014):
1. Kerusakan spinal cord disebabkan karena pasien neurogenic bladder memerlukan drainase kandung kemih jangka panjang dengan kateter Foley; iritasi kronis dari penggunaan jangka panjang secara umum mengingkatkan resiko kanker kandung kemih, khususnya karsinoma sel skuamosa.
keluarga dengan gene dan onkogenikras p21.
3. Tumor suppressor genes, termasuk p53 pada kromosom 17p; gen Retinoblastoma (Rb) pada kromosom 13q; gen pada kromosom 9: 9p21 dan 9q32-3
2.4 Bentuk Tumor
Tumor buli-buli dapat berbentuk, antara lain: (Yosef 2007) 1. Papiler
2. Tumor non invasif (in situ) 3. Noduler (infiltrat)
4. Campuran antara papiler dan infiltrat
Gambar 5. Bentuk tumor buli-buli (Yosef 2007) 2.4.1 Perjalanan Penyakit
Karsinoma buli-buli masih dini merupakan tumor superfisial. Tumor ini lama kelamaan dapat mengadakan infiltrasi ke lamina propia, otot, dan lemak perivesika yang kemudian menyebar langsung ke jaringan sekitarnya. Di samping itu tumor dapat menyebar secara limfogen maupun hematogen. Penyebaran limfogen menuju kelenjar limfe perivesika, obtutator, iliaka eksterna, dan iliaka komunis; sedangkan penyebaran hematogen paling sering ke hepar, paru-paru, dan tulang (Yosef 2007).
2.4.2 Tipe Histologi
Sebagian besar (±90%) tumor kandung kemih adalah karsinoma sel transisional. Tumor ini bersifat multifokal, yaitu dapat terjadi di saluran kemih yang epitelnya terdiri atas sel transisional, seperti di pielum, ureter, uretra posterior. Sedangkan jenis yang lainnya adalah karsinoma sel skuamosa (±10%) dan adenokarsinoma (±2%) (Nursalam 2009).
1. Adenokarsinoma
Ada tiga kelompok adenokarsinoma pada kandung kemih, yaitu: a. Primer terdapat di kandung kemih, dan biasanya terdapat di
dasar serta di fundus kandung kemih. Pada beberapa kasus sistitis, glandularis kronis, dan ekstrafia vesika pada perjalanannya lebih lanjut dapat mengalami degenerasi menjadi adenokarsinoma kandung kemih.
c. Tumor sekunder yang berasal dari fokus metastasis dari organ lain, diantaranya prostat, rektum, ovarium, lambung, mamae, dan endometrium.
Prognosis adenokarsinoma buli-buli ini sangat jelek.
2. Karsinoma sel skuamosa terjadi karena rangsangan kronis pada kandung kemih dan mengakibatkan sel epitel mengalami metaplasia ganas. Rangsangan kronis ini terjadi karena:
a. Infeksi saluran kemih kronis b. Batu kandung kemih
c. Kateter menetap yang dipasang dalam jangka waktu lama d. Infestasi cacing Schistosomiasis pada kandung kemih e. Pemakaian obat-obatan siklofosfamid secara intravesika 2.5 Klasifikasi Stadium
Klasifikasi Duke-Masina, Jewett dengan modifikasi Strong-Marshal untuk menentukan operasi atau observasi (Jiang & Lizhong 2008)
T= Pembesaran local tumor primer, ditentukan melalui: Pemeriksaan klinis, uroghrafy, cystoscopy, pemeriksaan bimanual di bawah Anestesi umum dan biopsy atau trans urethral reseksi.
Tis Carcinoma in situ (pre invasive Ca)
TX Cara pemeriksaan untuk menetapkan penyebaran tumor, tak dapat dilakukan
T0 Tanda-tanda tumor primer tidak ada
T1 Pada pemeriksaan bimanual didapatkan massa yang bergerak T2 Pada pemeriksaan bimanual ada indurasi daripada dinding buli-buli T3 Pada pemeriksaan bimanual indurasi atau massa nodular yang
bergerak bebas dapat diraba di buli-buli T3a Invasi otot yang lebih dalam
T3b Perluasan lewat dinding buli-buli
T4 Tumor sudah melewati struktur sebelahnya
T4a Tumor mengadakan invasi ke dalam prostate, uterus vagina T4b Tumor sudah melekat pada dinding pelvis atau infiltrasi ke dalam
abdomen
N = Pembesaran secara klinis untuk pembesaran kelenjar limfe, pemeriksaan klinis, lympgraphy, urography, operative
NX Minimal yang ditetapkan kel.Lymfe regional tidak dapat ditemukan N0 Tanpa tanda-tanda pembesaran kelenjar lymfe regional
N1 Pembesaran tunggal kelenjar lymfe regional yang homolateral
N2 Pembesaran kontra lateral atau bilateral atau kelenjar lymfe regional yang multiple
N3 Masa yang melekat pada dinding pelvis dengan rongga yang bebas antaranya dan tumor
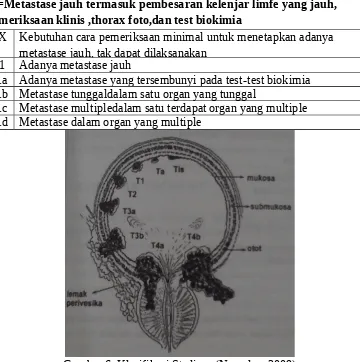
M=Metastase jauh termasuk pembesaran kelenjar limfe yang jauh, Pemeriksaan klinis ,thorax foto,dan test biokimia
MX Kebutuhan cara pemeriksaan minimal untuk menetapkan adanya metastase jauh, tak dapat dilaksanakan
M1 Adanya metastase jauh
M1a Adanya metastase yang tersembunyi pada test-test biokimia M1b Metastase tunggaldalam satu organ yang tunggal
M1c Metastase multipledalam satu terdapat organ yang multiple M1d Metastase dalam organ yang multiple
Gambar 6. Klasifikasi Stadium (Nursalam 2009) 2.6 Patofisiologi
hilang. Selanjutnya terjadi replikasi DNA yang berlebih. Akhirnya terjadi kanker pada kandung kemih.
2.7 Manifestasi Klinis
Manifestasi Klinis pada kanker kandung kemih, antara lain: 1. Lokal
a. Obstruktif
1. Kencing sedikit: sebagai akibat dari tumbuhnya tumor yang menutup aliran menuju uretra.
2. Hematuria: massa tumor memiliki sifat mudah ruptur dan sifat urin adalah asam yang akan mengikis tumor tersebut sehingga akan terjadi bleeding dan dikeluarkan melalui urin.
3. Pancaran melemah: karena adanya obtruksi sehingga kencing menjadi sedikit dan mengakibatkan pancaran melemah.
b. Iritatif
1. Frekuensi: terjadi peningkatan frekuensi karena adanya retensi urine dan pengisian kandung kemih secara kontinyu.
2. Urgensi
3. Nocturia ( jarang ) 4. Urge incontinensia 5. Disuria
2. Sistemik
a. Anemia: sebagai akibat dari adanya hematuria sehingga tubuh kekurangan Hb.
b. Hiperventilasi : karena tidak adanya Hb yang mengikat O2 sehingga mengakibatkan sesak napas.
c. Hipertensi: karena adanya gangguan pada fungsi ginjal sehingga mengakibatkan aldosteron terganggu, pembuluh darah menjadi vasokonstriksi sehingga muncul hipertensi.
d. Oedema: karena adanya gangguan pada renin angiotensin yang berdampak pada pompa Na dan K, kemudian Na tidak dapat keluar sehingga mengikat banyak air yang mengakibatkan oedema.
Manifestasi klinis dari kandung kemih, antara lain: 1. Hematuria
Hematuria dapat dibagi menjadi hematuria intermiten atau penuh, dan dapat dinyatakan sebagai hematuria awal atau terminal hematuria, sebagian dari pasien kanker kandung kemih akan ada pembuangan gumpalan-gumpalan darah dan bangkai-bangkai busuk.
2. Iritasi kandung kemih
Tumor terbentuk di trigonum kandung kemih, lingkup patologi meluas atau saat terjadi infeksi dapat menstimulasi sampai ke kandung kemih sehingga menyebabkan fenomena sering buang air kecil dan urgen.
3. Gejala obstruktif saluran kemih
sampai retensi urin. Infiltrasi tumor ke dalam lubang saluran kemih dapat menyebabkan obstruksi saluran kemih, sehingga menimbulkan nyeri pinggang, hidronefrosis dan fungsi ginjal terganggu.
4. Gejala metastase
Invasi tumor stadium lanjut sampai ke jaringan kandung kemih sekitarnya, organ lain atau metastasis kelenjar getah panggulsimpul, akan menyebabkan nyeri di daerah kandung kemih, uretra fistula vagina, dan edema ekstremitas bawah, metastasis sampai organ yang lebih jauh, nyeri tulang dan cachexia.
Gambaran klinis dari kanker kandung kemih, antara lain: (Shenoy 2014) 1. Pada 90% kasus, gejala klinis yang awal adalah hematuria intermitten
yang tidak disertai nyeri.
2. Gejala klinis menyerupai sisititis yang hebat terjadi pada ulkus karsinoma 3. Selanjutnya dapat kencing bercampur darah yang disertai nyeri
4. Stranguria adalah rasa nyeri saat miksi dengan perdarahan dan pengososngan buli yang tidak lampias
5. Nyeri pinggang disebabkan oleh obstruksi ureter dengan hidronefrosis 6. Nyeri suprapubik, nyeri lipat paha, nyeri perineal disebabkan oleh
infiltrasi nervus. Keadaan ini menandakan bentuk tumor yang sudah lanjut
2.8 Pemeriksaan Diagnostik
Pemeriksaan diagnostik yang bisa dilakukan, antara lain: 1. Palpasi Bimanual (Shenoy 2014)
Yaitu per reto-abdominal pada pria dan per vagino-abdominal pada wanita dilakukan di bawah anastesi umum. Penebalan dinding buli, mobilitas, fiksasi, dan keras tidaknya tumor dapat ditentukan. Palpasi bimanual dikerjakan dengan narkose umum (supaya otot buli-buli relaks) pada saat sebelum dan sesudah reseksi tumor TUR buli-buli. Jari telunjuk kanan melakukan colok dubur atau colok vagina sedangkan tangan kiri melakukan palpasi buli-buli di daerah suprasimfisis untuk memperkirakan luas infiltrasi tumor. Kontribusi perawat dalam pemeriksaan bimanual adalah untuk mengetahui apakah teraba tumor pada dasar buli-buli dengan bantuan general anestesi sesuai prosedur.
2. Pemeriksaan Laboratorium (Nursalam 2009) a. Laboratorium rutin.
1. Hb (untuk mengetahui adanya anemia) Normal: M : 13-16 g/dl
F : 12-14 g/dl b. Pemeriksaan Fungsi Faal Ginjal
1. BUN, eksresi urea yang tidak maksimal akan meningkatkan kadar nitrogen urea darah (Joan dan Lyndon 2014)
2. Kreatinin Serum, dapat mengukur kerusakan ginjal dengan baik dibandingkan dengan kadar nitrogen serum, karena ganggguan ginjal yang berat dan persisten akan menyebabkan peningkatan kreatinin yang signifikan (Joan dan Lyndon 2014)
Normal: M : 0,9-1,5 mg/dl F : 0,7-1,3 mg/dl c. Urinalisis
Pemeriksaan air seni untuk melihat adanya darah dalam air seni, khususnya yang kasat mata. Selain itu juga untuk mengetahui adanya epitel, eritrosit, atau leukosit pada urin. Pemeriksaan sitologi urin, memiliki sensitifitas 38-78%, dan meningkat pada tumor tingkat tinggi. Kultur air seni dapat diperiksa untuk menyingkirkan adanya infeksi atau peradangan.
d. Sitologi Urin, yaitu pemeriksaan sel-sel urotelium yang terlepas bersama urin (biasanya nilai negatif palsu tinggi). Sitologi urin merupakan pemeriksaan mikroskopik terhadap sel-sel didalam urin. pemeriksaan ini dilakukan untuk mendiagnosis kanker saluran kemih. Sitologi urin juga dilakukan untuk penyaringan kanker pada orang-orang resiko tinggi (misalnya perokok, pekerja petrokimia dan penderita perdarahan tanpa rasa nyeri). Untuk penderita yang telah menjalani pengangkatan kanker kandung kemih, sitologi digunakan untuk evaluasi dan follow up
e. Cell survey antigen study, yaitu pemeriksaan laboratorium untuk mencari sel antigen terhadap kanker, bahan yang digunakan adalah darah vena.
f. Flow cytometri, yaitu mendeteksi adanya kelainan kromosom sel-sel urotelim.
3. Pemeriksaan Radiologi (Shenoy 2014) a. BOF/ BNO (Buik Nier Overzicht)
Untuk mengetahui struktur dari kandung kemih bagus atau tidak. Kontribusi perawat adalah:
1. Sebelum pemeriksaan anjurkan klien untuk makan bubur, bukan santan karena akan memerlukan waktu penyerapan yang lama dan mengandung kolesterol.
2. Klien dipuasakan 6-8 jam
3. Dilakukan lavement/huknah/enema untuk mengurangi intepretasi kesalahan pada gambaran kolon dan kandung kemih
b. IVP
Defek pengisian dalam buli, dilatasi ureter dapat ditemukan. Konstribusi perawat adalah untuk melakukan pemeriksaan fungsi ginjal (BUN dan Kreatinin) dan pemeriksaan alergi sebelum dilakukan tindakan.
Merupakan pemeriksaan yang sangat bermanfaat yang dapat mendeteksi karsinoma buli. Pemeriksaan ini juga dapat mendeteksi adanya metastase hati. Kontribusi perawat adalah menganjurkan klien untuk menahan kencing untuk mengetahui perbedaan urin dan massa tumor.
d. CT Scan
Merupakan pemeriksaan pilihan terutama untuk mengetahui penyebaran penyakit. Pemeriksaan CT scan bermanfaat khususnya untuk mengetahui adanya infiltrasi adanya infiltrasi pada otot, jaringan prevesika serta prostat, dan dinding pelvik. Indikasi untuk sitoskopi, antara lain:
1. Hematuria dengan IVP yang normal 2. Gejala klinis saluran kemih bagian bawah 3. Sel maligna dalam sitologi urine
e. MRI
Dapat memberikan keterangan tambahan mengenai penyebaran tumor. Jika tumornya berupa kista, bisa diambil contoh cairan untuk dilakukan analisa. Aortografi dan angiografi arteri renalis bisa dilakukan sebagai persiapan pembedahan untuk memberikan keterangan tambahan mengenai tumor dan arteri renalis.
f. Sistoskopi
Sitoskopi merupakan pemeriksaan gold standart untuk menentukan lokasi lesi dan mengambil biopsi yang sangat diperlukan untuk penatalaksanaan kasus lebih lanjut. Peran perawat yaitu memantau adanya komplikasi pasca prosedur sistoskopi berupa perdarahan, perforasi kandung kemih, dan infeksi. Perawat melakukan observasi terhadap perubahan warna urin. Pasca dilakukan sistoskopi, urin normalnya berwarna merah muda karena trauma saat memasukkan instrumen, tetapi bila ada perdarahan nyata harus segera dilaporkan. Perawat memantau kecukupan asupan cairan klien untuk mencegah statis urin dan obstruksi darah beku. Perawat memantau tanda-tanda vital klien secara teratur untuk mendeteksi dini potensi adanya infeksi. 2.9 Penatalaksanaan
1. Hematuria
a. Dilakukan three way kateter untuk irigasi kandung kemih yang mengalami perdarahan akibat massa dengan PZ 1000 cc.
Konstribusi perawat: 1. Monitoring irigasi
2. Monitoring balance cairan urin yang di tampung pada urin bag dikurangi dengan cairan yang masuk {PZ}).
3. Evaluasi warna urin 4. Kondisi bladder
b. Oksigenasi karena kilen mengalami hiperventilasi
penatalksaan perdarahan.
2. TURB-T (Trans-Urethral Resection of Bladder-Tumor)
Dilakukan reseksi untuk mengambil tumor. Jika terjadi perdarahan dilakukan tindakan irigasi kandung kemih , jika urine tidak keluar , curiga adanya stone cell dan tatalaksana dengan dilakukan spool.
3. Cystektomy radikal atau parsial
Sistektomi radikal yang diikuti dengan kemoterapi sistemik (MVAC-Methotrexate, Vinblastine, Adriamycin, Cisplatin). Sistektomi radikal merupakan pengangkatan buli dengan lemak perisistikserta prostat dan vesikula seminalis, uretra pada priadan buli serta lemak perisistik, serviks, uuterus, kubah vagina anterior, uretra dan ovarium pada wanita. Sistektomi radikal merupakan suatu operasi mayor dengan angka mortalitas 3 sampai 8%.
4. Diversi Urine
Sistektomi radikal adalah pengangkatan kandung kemih dan jaringan sekitarnya (pada pria berupa sistoprostatektomi) dan selanjutnya aliran urine dari ureter dialirkan melalui beberapa cara diversi urine, antara lain: (Yosef, 2007)
a. Uretrosigmoidostomi, yaitu membuat anastomosis kedua ureter ke dalam sigmoid. Cara ini sekarang tidak banyak dipakai lagi karena banyak menimbulkan penyulit.
b. Kondisi usus, yaitu mengganti kandung kemih dengan ileum sebagai penampung urin, sengakan untuk mengeluarkan urine dipasang kateteer menetap melalui sebuah stoma. Konduit ini diperkenalkan oleh Bricke pada tahun 1950 dan saat ini tidak banyak dikerjakan lagi karena dianggap tidak praktis.
c. Diversi urin kontinen, yaitu mengganti kandung kemih dengan segmen ileum dengan membuat stoma yang kontinen (dapat menahan urin pada volume tertentu). Urin kemudian dikeluarkan melalui stoma dengan melakukan kateterisasi mandiri secara berkala. Cara diversi urin ini yang terkenal adalah cara Kock pouch dan Indian pouch.
d. Diversi urin Orthotopic, adalah membuat neobladder dari segmen usus yang kemudian dilakukan anastomosis dengan uretra. Teknik ini dirasa lebih fisiologis untuk pasien, karena berkemih melalui uretra dan tidak memakai stoma yang dipasang di abdomen. Teknik ini pertama kali diperkenalkan oleh Camey dengan berbagai kekurangannya dan kemudian disempurnakan oleh Studer dan Hautmann.
5. Kemoterapi intra Buli
Kemoterapi intravesika pasca bedah dengan Thiotepa/Adriamycin/Mitomycin yang ditahan di sisi dalam kandung kemih selama 1 jam, 6-8 serial seperti ini dengan interval setiap seminggu diberikan untuk mengurangi angka kekambuhan.
1. Karsinoma yang tidak melibatkan lapisan otot (Tis, Ta, T1)
a. Reseksi transuretra (TUR) tumor (basis/dasar tumor yang direseksi lalu diskrining terhadap adanya tumor dengan pemeriksaan mikroskopik)
b. Kemoterapi intravesika pasca bedah dengan Thiotepa/Adriamycin/Mitomycin yang ditahan di sisi dalam kandung kemih selama 1 jam, 6-8 serial seperti ini dengan interval setiap seminggu diberikan untuk mengurangi angka kekambuhan.
c. Imunoterapi BCG atau interferon yang dberikan secara intravesika selama pasca-bedah untuk mencegah kekambuhan tumor.
2. Lesi T2-T4
Sistektomi radikal yang diikuti dengan kemoterapi sistemik (MVAC-Methotrexate, Vinblastine, Adriamycin, Cisplatin). Sistektomi radikal merupakan pengangkatan buli dengan lemak perisistikserta prostat dan vesikula seminalis, uretra pada priadan buli serta lemak perisistik, serviks, uuterus, kubah vagina anterior, uretra dan ovarium pada wanita. Sistektomi radikal merupakan suatu operasi mayor dengan angka mortalitas 3 sampai 8%.
3. Setiap T, N1, M0 atau setiap T, N0, M1
Kemoterapi sistemik (MVAC) yang diikuti dengan terapi radiasi harus diberikan
4. Lesi kecil
Lesi kecil yang melibatkan otot pada kubah (dome) buli atau dinding posterolateral buli, sistektomi parsial (reseksi segmental) bagian buli tersebut yang mengandung tumor dengan ttepi buli yang sehat yang luas 2-3 cm. hal ini sebaiknya diikuti dengan kemoterapi intravesika.
2.9.2 Peranan Radioterapi (Shenoy 2014) 1. Lokal
Jika lesi tidak anaplastik, berukuran 4 cm atau kurang, setelah eksisi diatermi terbuka, dapat diberikan radioterapi.
a. Implantasi butiran emas 198Au b. Kawat tantalum radioaktif 192Ta 2. Radioterapi yang dalam
Indikasi: karsinoma yang tidak berdiferensiasi
Dengan menggunakan Cobalt 60 atau aselerator linear 2.9.3 Kontrol Berkala
2007)
1. Tahun I dilakukan setiap 3 bulan sekali, 2. Tahun II setiap 4 bulan sekali, dan
3. Tahun III dan seterusnya setiap 6 bulan sekali 2.10 Prognosis
2.11 Web of Cautation 23 Lokal FUNUD (frekuensi, urgensi, nocturia, urge incontinensi a, disuria) MK: Gangguan eliminasi Urin Hiperventilasi MK: Ketidakefe Sesak nafas Faktor-faktor resiko merangsang pertumbuhan sel
Proliferasi sel meningkat cepat kerusakan struktur fungsional kandung kemih Pertumbuhan sel-sel baru pada jaringan kandung kemih
Faktor-faktor resiko Agent Genetik Host Invasi kuman Environment Life style Riwayat penyakit dahulu Obat/ tindakan
Pekerjaan (pabrik cat, penyamak kulit, tembakau, pegawai salon) Parasit (schistozomiasis) ISK, Ca. Colon, Ca. Renal, Ca Prostat, Ca. Rectum 4P, merokok, konsumsi kopi Cytoksan, cyclofosfa mide
Kanker kandung kemih
MK: Peningkatan
volume cairan
oedema MK: Penurunan
cardiac output Hidroureter
Mual muntah Hidronefrosis
MK: Mual
MK: Nyeri
Akut
Penatalaksanaan
Non pembedahan (kemoterapi, irigasi kandung kemih,
farmakologi)
Post .op Pembedahan (TURB-T, Diversi Urin, Cystectomy)
MK : Resiko infeksi Stoma
BAB 3
ASUHAN KEPERAWATAN 3.1 Pengkajian
1. Identitas klien a. Usia:
Menurut Brunner & Suddarth, 2004 Kanker kandung kemih lebih sering terjadi pada orang dewasa berusia 50 sampai 70 tahun, usia rata-rata pada saat diagnosis adalah 65 tahun, dan pada periode tersebut sekitar 75% dari kanker kandung kemih terlokalisasi pada kandung kemih, 25% telah menyebar ke kelenjar getah bening regional atau tempat yang jauh.
b. Jenis Kelamin:
Pria memiliki resiko 3 kali lipat lebih besar dibanding dengan wanita (Brunner & Suddarth 2004).
c. Pekerjaan:
Pekerja di pabrik bahan kimia, penyamak kulit, pegawai salon, pewarna, karet, minyak bumi, industri kulit, dan percetakan memiliki risiko lebih tinggi. Karsinogenik yang spesifik meliputi benzidin, betanaphthylamine, dan 4-aminobiphenyl. Perkembangan tumor dapat berlangsung lama (Emil Tanagho dan Jack W. McAninch 2007).
d. Tempat Tinggal:
Terdapat insiden kanker kandung kemih yang tinggi di banyak negara di Afrika, terutama Mesir, terkait paparan parasit Schistosoma haematobium, yang dapat ditemukan dalam kandungan air di negara-negara ini (Connie Yarbro, dkk, 2010).
2. Riwayat keperawatan
a. Keluhan Utama : Klien akan mengeluhkan hematuria. b. Riwayat Penyakit Sekarang:
Obstruktif : a. Kencing sedikit b. Hematuria
c. Pancaran melemah Iritatif : a. Frekwensi
b. Urgency
c. Nocturia (jarang) d. Urge inkontinencia e. Dysuria
c. Riwayat Penyakit Dahulu:
kemungkinan untuk kembali memiliki penyakit yang sama (National Cancer Institute 2010).
d. Riwayat Kesehatan Keluarga:
Keluarga yang memiliki riwayat kanker kandung kemih maupun kanker lain seperti kanker kolon dan kanker ginjal (RCC) akan menimbulkan resiko kanker kandung kemih (National Cancer Institute 2010).
e. Riwayat psikososial dan spiritual:-f. Kondisi lingkungan rumah:
Pada area industri dengan penduduk padat yang memungkinkan lingkungan terpapar oleh karsinogen tertentu, seperti: tembakau, 2-naftilamin, dan nitrat diketahui sebagai faktor predisposisi tumor sel transisional (Joan dan Lyndon 2014).
g. Kebiasaan sehari-hari
Konsumsi 4 P (Pemanis, pewarna, pengawet, penyedap rasa), merokok, kopi.
3. Pemeriksaan fisik
Nyeri atau ketidak nyamanan : nyeri tekan abdomen, nyeri tekan pada area ginjal pada saat palpasi, nyeri dapat digambarkan sebagai akut, hebat, tidak hilang dengan posisi atau tindakan lain.
a. Keadaan Umum: Klien tampak pucat, merasa mual. b. Tanda-tanda vital:
1. Peningkatan TD, karena ada gangguan pada fungsi aldosteron yang menyebabkan vasokontriksi pembulu darah yang berakibat pada hipertensi
2. Peningkatan RR (Hiperventilasi), karena terjadi penurunan Hb yang berakibat pada penurunan O2
c. Pemeriksaan fisik 1. Aktivitas/Istirahat
Gejala : Merasa lemah dan letih Tanda : Perubahan kesadaran 2. Sirkulasi
Gejala : Perubahan tekanan darah normal (hipertensi)
Tanda : Tekanan darah meningkat, takikardia, bradikardia, disritmia
3. Integritas Ego
Gejala : Perubahan tingkah laku atau kepribadian Tanda : Cemas, mudah tersinggung
4. Eliminasi
Gejala : Perubahan BAK
Tanda : Nyeri saat BAK, Urine bewarna merah 5. Makanan & Cairan
Gejala : Mual muntah Tanda : Muntah 6. Neurosensori
Tanda : Perubahan kesadaran sampai koma, perubahan mental 7. Nyeri/Kenyamanan
Gejala : Sakit pada daerah abdomen
Tanda : Wajah menyeringai, respon menarik pada rangsangan nyeri
8. Interaksi Sosial
Gejala : Perubahan interaksi dengan orang lain
Tanda : Rasa tak berdaya, menolak jika diajak berkomunikasi 9. Keamanan
Gejala : Trauma baru
Tanda : Terjadi kekambuhan lagi 10. Seksualisasi
Gejala : Tidak ada sedikitnya tiga silus menstruasi berturut-turut Tanda : Atrofi payudara, amenorea
11. Penyuluhan/Pembelajaran
Gejala : Riwayat keluarga lebih tinggi dari normal untuk insiden depresi
Tanda : Prestasi akademik tinggi d. Pemeriksaan per sistem
1. B1(Breathing)
Bisa ditemui pernapasan cuping hidung, penggunaan otot bantu napas, retraksi dada yang disebabkan karena hiperventilasi.
2. B2 (Blood)
Fungsi renal terganggu dapat menyebabkan, gangguan pada fungsi aldosteron yang menyebabkan vasokontriksi pembulu darah yang berakibat pada hipertensi (peningkatan TD).
Saat terjadi hematuria, maka banyak darah yang dikeluarkan dan tubuh kekurangan Hb berdampak pada anemia.
3. B3 (Brain)
Kepala dan wajah tidak ada kelainan, pucat, mata: sklera icterus, conjunctiva pucat, pupil isokor, leher tekanan vena jugularis normal. Persepsi sensori tidak ada kelainan.
4. B4 (Bladder) Inspeksi:
Obstruktif : a. Kencing sedikit b. Hematuria
c. Pancaran melemah Iritatif : a. Frekwensi
b. Urgency
c. Nocturia (jarang) d. Urge inkontinencia e. Dysuria
Auskultasi : arteri renalis ada bruit atau tidak
Palpasi : teraba massa supra sympisis, diameter 10 x 10 cm, keras, fixed.
Mulut dan tenggorok kering, agak merah (iritasi) disebabkan adanya mual dan muntah pada klien kanker kandung kemih. 6. B6( Bone)
Gangguan pada Renin-Angiotensin yang berakibat pada gangguan pompa Na dan K, sehingga Na tidak dapat dikeluarkan yang menyebabkan edema pada ekstermitas.
3.2 Analisa Data
Data Etiologi Masalah
Keperawatan Pre Operasi
DS: Disuria
Bladder terasa penuh DO :
Distensi bladder Terdapat urine residu Inkontinensia tipe luapan Urin output sedikit/tidak ada
Kanker kandung kemih ↓
Massa tumor yang mudah ruptur
↓
Mudah terkikis oleh urin yang bersifat asam
↓ Hematuria Ganggguan Eliminasi Urin DS: Dyspnea Nafas pendek DO:
Penurunan tekanan inspirasi/ekspirasi
Penurunan pertukaran udara per menit
Menggunakan otot pernafasan tambahan Orthopnea
Pernafasan pursed-lip Tahap ekspirasi berlangsung
sangat lama
Penurunan kapasitas vital Respirasi: < 11 – 24 x /mnt
Kanker kandung ↓ Hematuria ↓ Penurunan Hb ↓ Penurunan O2
↓ Hiperventilasi
↓ Sesak Napas
Ketidakefekti-fan Pola Napas
DS:
Hipersalivasi
Penigkatan reflek menelan
Menyatakan mual / sakit
Hidronefrosis
Ureum kembali ke pembuluh darah
Uremia
perut
BUN meningkat
Mual
Intake tidak adekuat
BB menurun DS:
Laporan secara verbal DO:
Posisi untuk menahan nyeri Tingkah laku berhati-hati Gangguan tidur (mata sayu,
tampak capek, sulit atau
gerakan kacau,
menyeringai)
Terfokus pada diri sendiri Fokus menyempit
(penurunan persepsi waktu, kerusakan proses berpikir, penurunan interaksi dengan orang dan lingkungan) Tingkah laku distraksi,
contoh : jalan-jalan, menemui orang lain dan/atau aktivitas, aktivitas berulang-ulang)
Respon autonom (seperti diaphoresis, perubahan tekanan darah, perubahan nafas, nadi dan dilatasi pupil)
Perubahan autonomic dalam tonus otot (mungkin dalam rentang dari lemah ke kaku) Tingkah laku ekspresif (contoh : gelisah, merintih, menangis, waspada, iritabel, nafas panjang/berkeluh kesah)
Kanker kandung kemih ↓
Retensi urine pada bladder ↓
Refluks ↓ Hidroureter
↓ Hidronefrosus
↓
Nyeri pinggang
Perubahan dalam nafsu makan dan minum
Post operasi DS:
Laporan secara verbal DO:
Posisi untuk menahan nyeri Tingkah laku berhati-hati Gangguan tidur (mata sayu,
tampak capek, sulit atau
gerakan kacau,
menyeringai)
Terfokus pada diri sendiri Fokus menyempit
(penurunan persepsi waktu, kerusakan proses berpikir, penurunan interaksi dengan orang dan lingkungan) Tingkah laku distraksi,
contoh : jalan-jalan, menemui orang lain dan/atau aktivitas, aktivitas berulang-ulang)
Respon autonom (seperti diaphoresis, perubahan tekanan darah, perubahan nafas, nadi dan dilatasi pupil)
Perubahan autonomic dalam tonus otot (mungkin dalam rentang dari lemah ke kaku) Tingkah laku ekspresif (contoh : gelisah, merintih, menangis, waspada, iritabel, nafas panjang/berkeluh kesah)
Perubahan dalam nafsu makan dan minum
Kanker kandung kemih ↓
TURB-T ↓
Luka insisi post pembedahan
↓ Nyeri
Nyeri akut
DS : Klien mengeluhkan merasa gatal di daerah lukanya
Kanker Kandung kemih
TURB-T
DO : T: 37,5°C
Leukosit 11.000/mm3
Luka insisi
Resiko Infeksi 3.3 Dignosa Keperawatan
Pra Operasi
1. Gangguan eliminasi urin berhubungan dengan obstruksi anatomik 2. Ketidakefektifan pola napas berhubungan dengan hiperventilasi 3. Mual berhubungan dengan tumor lokal di kandung kemih 4. Nyeri akut berhubungan dengan agen injury
Post Operasi
5. Nyeri akut berhubungan dengan agen injury
6. Resiko infeksi berhubungan dengan prosedur invasif 3.4 Intervensi Keperawatan
Pra Operasi
No. Diagnosa
Keperawatan
Tujuan dan Kriteria
Hasil Intervensi
1. Gangguan eliminasi urin berhubungan dengan obstruksi anatomik NOC: Urinary Elimination Tujuan: Setelah dilakukan tindakan keperawatan selama 3x24 jam nyeri teratasi, dengan kriteria hasil:
1. Pola eliminasi 2. Jumlah urin 3. Warna urin 4. Kejernihan urin 5. Intake cairan 6. Pengosongan
kandung kemih secara maksimal 7. Tampak darah
dalam urin 8. Frekuensi urine
9. Urgency with
urination
10.Urge inkontinence
NIC :
Irigasi Kandung Kemih 1. Jelaskan prosedur
kepada klien
2. Atur suplai irigasi yang steril, pelihara teknik kesterilan dari agen protokol
3. Bersihkan jalur mask atau ujung terkahir Y-connector dengan alkohol swap
4. Tetap irigasi cairan setiap agen protokol 5. Observasi
perlindungan diri 6. Monitor dan pelihara
rate flow sesuai kebutuhan
7. Tulis cairan yang dibutuhkan,
dan respon pasien, dan agen protokol 2. Ketidakefektifan pola napas berhubungan dengan hiperventilasi NOC: Respiratory Status: Ventilation Setelah dilakukan tindakan keperawatan selama 3x24 jam ketidakefektifan pola napas pasien teratasi dengan kriteria hasil: 1. Respiratory rate 2. Irama pernafasan 3. Retraksi otot dada 4. Penggunaan otot
bantu nafas 5. Pursed lips
breathing
NIC :
Oxygen Therapy 1. Pertahankan
kepatenan jalan nafas 2. Sediakan oksigen
ketika pasien membutuhkan
3. Ajarkan klien dan keluarga cara menggunakan
peralatan oksigen di rumah
4. Monitor peralatan oksigenasi sudah sesuai atau tidak Ventilation Assistance 1. Bantu klien merubah
posisi secara berkala, sesuai kebutuhan 2. Pertahankan
kepatenan jalan nafas 3. Posisikan klien untuk
meringankan dyspnea 4. Posisikan klien semifowler untuk meminimalkan usaha dalam bernafas 5. Monitor status
pernafasan dan oksigenasi
3. Mual
berhubungan dengan tumor lokal di kandung kemih
NOC:
Nausea and Vomitting Control
Tujuan:
Setelah dilakukan tindakan keperawatan selama 2x24 jam mual teratasi dengan kriteria hasil:
1. Mengenali awitan mual
NIC:
Nausea Management
1. Dorong pasien untuk memantau mual secara sendiri
2. Dorong pasien untuk mempelajari strategi untuk mengelola mual sendiri
2. Menjelaskan faktor penyebab
3. Penggunaan anti emetik
lengkap mual, termasuk frekuensi, durasi, tingkat keparahan, dengan menggunakan alat-alat seperti jurnal perawatan, skala analog visual, skala deskriptif duke dan indeks rhodes mual dan muntah (INV) bentuk 2.
4. Identifikasi
pengobatan awal
yang pernah
dilakukan
5. Evaluasi dampak mual pada kualitas hidup.
6. Pastikan bahwa obat antiemetik yang efektif diberikan untuk mencegah mual bila memungkinkan. 7. Identifikasi strategi
yang telah berhasil menghilangkan mual 8. Dorong pasien untuk
tidak mentolerir mual tapi bersikap tegas dengan penyedia layanan kesehatan dalam memperoleh bantuan farmakologis dan nonfarmakologi 9. Promosikan istirahat
yang cukup dan tidur untuk memfasilitasi bantuan mual
mual
11. Bantu untuk mencari dan memberikan suport emosional Vomitting Management 1. Pastikan obat
antiemetik yang efektif diberikan untuk mencegah muntah, bila memungkinkan. 2. Posisikan klien untuk
mencegah aspirasi 3. Pertahankan jalan
napas melalui mulut 4. Berikan dukungan
fisik selama muntah 5. Berikan kenyamanan
selama episode muntah
6. Tunjukkan
penerimaan muntah dan berkolaborasi dengan orang ketika memilih strategi pengendalian muntah 7. Bersihkan area yang
tekena muntah setelah episode muntah sebelum menawarkan lebih banyak cairan untuk pasien
8. Mulailah cairan yang jelas dan bebas dari karbonasi
9. Secara bertahap tingkatkan cairan jika tidak ada muntah terjadi selama 30 menit
10. Ajarkan penggunaan
pharmakological untuk mengelola muntah
11. Kaji emesis untuk warna, konsistensi, darah, waktu, dan sejauh mana itu kuat. 12. Ukur atau estimasi
volume emesis. 13. Sarankan membawa
kantong plastik untuk muntah penahanan. 14. Catat riwayat
pengobatan awal lengkap.
15. Identifikasi faktor-faktor yang dapat menyebabkan atau memberikan
kontribusi untuk muntah
4. Nyeri akut berhubungan dengan agen injury
NOC : Pain Control Setelah dilakukan asuhan selama 3 x 24, nyeri teratasi dengan kriteria hasil:
1. Kenali awitan nyeri 2. Jelaskan faktor
penyebab nyeri 3. Gunakan obat
analgesik dan non analgesik
4. Laporkan nyeri yang terkontrol
NIC :
Pain Management
1. Tentukan dampak nyeri terhadap kualitas hidup klien (misalnya tidur, nafsu makan, aktivitas, kognitif, suasana hati, hubungan, kinerja kerja, dan tanggung jawab peran).
2. Kontrol faktor lingkungan yang mungkin
menyebabkan respon ketidaknyamanan klien (misalnya temperature ruangan, pencahayaan, suara). 3. Pilih dan terapkan
(farmakologi, nonfarmakologi, interpersonal) untuk meringankan nyeri. 4. Kaji rasa nyeri secara
komprehensif untuk menentukan lokasi, karakteristik,
onset/durasi,
frekuensi, kualitas, intensitas atau beratnya nyeri, dan faktor pencetus. 5. Observasi
tanda-tanda non verbal dari ketidaknyamanan, terutama pada klien yang mengalami kesulitan
berkomunikasi.
Pasca Operasi
No. Diagnosa
Keperawatan
Tujuan dan Kriteria
Hasil Intervensi
1. Nyeri akut berhubungan dengan agen injury
NOC : Pain Control Setelah dilakukan asuhan selama 3 x 24, nyeri teratasi dengan kriteria hasil:
1. Kenali awitan nyeri
2. Jelaskan faktor penyebab nyeri 3. Gunakan obat
analgesik dan non analgesik
4. Laporkan nyeri yang terkontrol
NIC :
Pain Management
1. Tentukan dampak nyeri terhadap kualitas hidup klien (misalnya tidur, nafsu makan, aktivitas, kognitif, suasana hati, hubungan, kinerja kerja, dan tanggung jawab peran).
menyebabkan respon ketidaknyamanan klien (misalnya temperature ruangan, pencahayaan, suara). 3. Pilih dan terapkan
berbagai cara (farmakologi,
nonfarmakologi, interpersonal) untuk meringankan nyeri. 4. Kaji rasa nyeri secara
komprehensif untuk menentukan lokasi, karakteristik,
onset/durasi,
frekuensi, kualitas, intensitas atau beratnya nyeri, dan faktor pencetus. 5. Observasi
tanda-tanda non verbal dari ketidaknyamanan, terutama pada klien yang mengalami kesulitan
berkomunikasi. 1. Resiko infeksi
berhubungan dengan prosedur invasif
NOC:
Infection Severity Tujuan :
Setelah dilakukan tindakan keperawatan selama 3x 24 jam
pasien tidak
mengalami infeksi Kriteria Hasil :
1. Klien tidak demam
2. Klien tidak mengalami
peningkatan jumlah sel darah putih
NIC:
Infection protection 1. Lakukan tindakan
pencegahan neutropenia
2. Isolasi semua pengunjung untuk penyakit menular 3. Pertahankan asepsis
untuk pasien berisiko 4. Periksa kondisi setiap
sayatan bedah atau luka
Bayi baru Lahir
9000 – 30.000 /
mm3 Bayi/an
ak
9000 – 12.000/m
m3 Dewasa
4000-10.000/m m3
6. Monitor kerentanan terhadap infeksi 7. Pantau perubahan
tingkat energi atau malaise
Infection control
1. Bersihkan lingkungan setiap kali setelah digunakan pasien 2. Isolasi dengan orang
yang terkena penyakit menular 3. Batasi jumlah
pengunjung yang sesuai
4. Tingkatkan cara mengajar mencuci tangan untuk tenaga kesehatan
5. Anjurkan pasien tentang teknik cuci tangan yang tepat 6. Instruksikan
pengunjung untuk mencuci tangan saat memasuki dan meninggalkan
ruangan pasien
7. Gunakan sabun antimikroba untuk mencuci yang sesuai 8. Cuci tangan sebelum
BAB 4
ASUHAN KEPERAWATAN KASUS
Tn. M berusia 52 tahun dirawat di RSUA sejak 3 hari yang lalu dengan keluhan hematuria bersifat intermitten dan merasakan nyeri di daerah pinggang hilang timbul sejak 2 minggu sebelum MRS. Klien adalah seorang pegawai di perusahaan pabrik cat. Dari hasil anamnesa didapatkan bahwa klien memiliki kebiasaan merokok sejak kelas 3 SMA dan gemar mengkonsumsi kopi. Klien mengatakan ada anggota keluarga yang memiliki riwayat penyakit sama dengan klien. Dari pemeriksaan CT Scan klien didiagnosa dengan Ca Buli stadium T2. Saat ini klien terpasang kateter dengan produksi urin 850 cc/24 jam, tampak urin bercampur darah. TTV : TD 120/70 mmHg, RR 22 x/menit, nadi 84 denyut/menit, T 37,3 ºC. Hasil laboratorium Hb 9,2 gr/dl, Leukosit 11.000/mm3, BUN 38 mg/dL , Kreatinin serum 1,62 mg/dl.
Program terapi: Infuse RL 20 tetes/menit. Injeksi transamin 500 mg/8 jam. 4.1 Pengkajian
1. Anamnesis a. Identitas
Nama : Tn. M
Pekerjaan : Pegawai pabrik cat b. Keluhan utama
Keluhan lokal : hematuria bersifat intermitten Keluhan sistemik : Hb 9,2 gr/dl (Anemia)
c. Riwayat Kesehatan Sekarang
Tn. M mengeluh hematuria bersifat intermitten dan merasakan nyeri di daerah pinggang hilang timbul sejak 2 minggu sebelum MRS, lalu klien langsung memeriksakannya ke RSUA. Saat ini klien terpasang kateter dengan produksi urin 850 cc/24 jam, tampak urin bercampur darah.
d. Riwayat Kesehatan Dahulu
Sebelumnya klien belum pernah dirawat di rumah sakit e. Riwayat Kesehatan Keluarga
Aada keluarga klien yang mempunyai riwayat penyakit yang sama f. Riwayat pemakaian obat:
Tidak ada
g. Gaya Hidup/Life style
Klien memiliki kebiasaan merokok sejak kelas 3 SMA dan gemar mengkonsumsi kopi
h. Pola Eliminasi
Klien mengeluh nyeri hematuria bersifat intermitten i. Kondisi Lingkungan
Pasien bekerja sebagai pegawai di pabrik cat 2. Pemeriksaan Fisik
a. B1 (Breathing) Tidak ada keluhan b. B2 (Blood)
Pasien mengalami anemia dengan hasil pemeriksaan Hb 9,2 gr/dl. T 37,3 ºC
c. B3 (Brain)
Tidak ada keluhan d. B4 (Bladder)
Inspeksi : produksi urine dalam 24 jam 850 ml, warnanya merah dengan bau agak amis.
Palpasi dan Perkusi : tidak teraba adanya massa e. B5 (Bowel)
Tidak ada keluhan f. B6 (Bone)
Tidak ada keluhan 3. Pemeriksaan Penunjang
a. Pemeriksaan Laboratorium Kimia Klinik Hb = 9,2 gr/dl (L : 13-16 g/dl, P : 12-14 g/dl) Leukosit =11.000/mm3 (4.000-10.000 mm3) b. Pemeriksaan Faal Ginjal
Kreatinin serum = 1,62 mg/dl (L : 0,9-1,5 P : 0,7-1,3) c. Pemeriksaan Radiologi
CT scan = tumor sampai dengan lapisan otot superfisial 4.2 Analisa Data
DATA ETIOLOGI MASALAH
Pre Operasi
1. DS : pasien me-ngatakan bahwa kencingnya ber-warna merah.
DO :hematuria
2. DS:
Klien mengatakan nyeri di daerah pinggang hilang timbul
DO :Klien tampak meringis menahan nyeri
P : keinginan berkemih Q : hilang timbul R : pinggang S : 5 dari 10 T : 3-4x/hari
Kanker kandung kemih ↓
Massa tumor yang mudah ruptur
↓
Mudah terkikis oleh urin yang bersifat asam
↓ Hematuria Kanker kandung kemih
↓
Retensi urine pada bladder ↓ Refluks ↓ Hidroureter ↓ Hidronefrosus ↓ Nyeri pinggang
Gangguan eliminasi urin
Nyeri akut
Post Operasi 3. DS:
Klien mengatakan nyeri di daerah sekitar luka
DO :Klien tampak meringis menahan nyeri
P : saat aktivitas Q : terus menerus R :luka
pembedahan S : 3 dari 10
Kanker kandung kemih ↓
TURB-T ↓
Luka insisi post pembedahan
↓ Nyeri
T : siang hari 4. DS:
Klien mengeluhkan merasa gatal di daerah lukanya DO:
T: 37,5°C
Leukosit 11.000/mm3
Kanker kandung kemih ↓
TURB-T ↓
Luka insisi post pembedahan
↓ Resiko Infeksi
Resiko Infeksi
4.3 Diagnosa Keperawatan Pre Operasi
1. Gangguan eliminasi urin berhubungan dengan obstruksi anatomik 2. Nyeri akut berhubungan dengan agen injury
Post Operasi
3. Nyeri akut berhubungan dengan agen injury
4. Resiko infeksi berhubungan dengan prosedur invasif 4.4 Intervensi Keperawatan
1. Pre Operasi
No. Diagnosa
Keperawatan
Tujuan dan Kriteria Hasil
Intervensi
1. Gangguan eliminasi urin berhubungan dengan obstruksi anatomik NOC: Urinary Elimination Tujuan:
Setelah dilakukan tindakan keperawatan selama 3x24 jam nyeri teratasi, dengan kriteria hasil:
1. Pola eliminasi 2. Jumlah urin 3. Warna urin 4. Kejernihan urin 5. Intake cairan 6. Pengosongan
kandung kemih secara maksimal 7. Tampak darah
dalam urin
NIC :
Irigasi Kandung Kemih 1. Jelaskan prosedur
kepada klien
2. Atur suplai irigasi yang steril, pelihara teknik kesterilan dari agen protokol
3. Bersihkan jalir mask atau ujung terkahir Y-connector dengan alkohol swap
4. Tetap irigasi cairan setiap agen protokol 5. Monitor dan pelihara
rate flow sesuai kebutuhan
8. Frekuensi urine 9. Urgency with
urination
10.Urge inkontinence
karakteristik cairan, jumlah pengeluaran, dan respon pasien, dan agen protokol 7. Observasi
perlindungan diri 2. Nyeri akut
berhubungan dengan agen injury
NOC : Pain Control Setelah dilakukan asuhan selama 3 x 24, nyeri teratasi dengan kriteria hasil:
1. Kenali awitan nyeri
2. Jelaskan faktor penyebab nyeri 3. Gunakan obat
analgesik dan non analgesik
4. Laporkan nyeri yang terkontrol
NIC :
Pain Management
1. Tentukan dampak nyeri terhadap kualitas hidup klien (misalnya tidur, nafsu makan, aktivitas, kognitif, suasana hati, hubungan, kinerja kerja, dan tanggung jawab peran).
2. Kontrol faktor lingkungan yang mungkin
menyebabkan respon ketidaknyamanan klien (misalnya temperature ruangan, pencahayaan, suara). 3. Pilih dan terapkan
berbagai cara (farmakologi,
nonfarmakologi, interpersonal) untuk meringankan nyeri. 4. Kaji rasa nyeri secara
komprehensif untuk menentukan lokasi, karakteristik,
onset/durasi,
frekuensi, kualitas, intensitas atau beratnya nyeri, dan faktor pencetus. 5. Observasi
ketidaknyamanan, terutama pada klien yang mengalami kesulitan
berkomunikasi.
45
No. Diagnosa
Keperawatan
Tujuan dan Kriteria Hasil
Intervensi
3. Nyeri akut berhubungan dengan agen injury
NOC : Pain Control Setelah dilakukan asuhan selama 3 x 24, nyeri teratasi dengan kriteria hasil:
1. Kenali awitan nyeri
2. Jelaskan faktor penyebab nyeri 3. Gunakan obat
analgesik dan non analgesik
4. Laporkan nyeri yang terkontrol
NIC :
Pain Management
1. Tentukan dampak nyeri terhadap kualitas hidup klien (misalnya tidur, nafsu makan, aktivitas, kognitif, suasana hati, hubungan, kinerja kerja, dan tanggung jawab peran).
2. Kontrol faktor lingkungan yang mungkin
menyebabkan respon ketidaknyamanan klien (misalnya temperature ruangan, pencahayaan, suara). 3. Pilih dan terapkan
berbagai cara (farmakologi,
nonfarmakologi, interpersonal) untuk meringankan nyeri. 4. Kaji rasa nyeri secara
komprehensif untuk menentukan lokasi, karakteristik,
onset/durasi,
frekuensi, kualitas, intensitas atau beratnya nyeri, dan faktor pencetus. 5. Observasi
tanda-tanda non verbal dari ketidaknyamanan, terutama pada klien yang mengalami kesulitan
berkomunikasi. 4. Resiko infeksi
berhubungan dengan prosedur invasif
NOC:
Infection Severity Tujuan :
Setelah dilakukan tindakan keperawatan selama 3x 24 jam
pasien tidak
mengalami infeksi
NIC:
Infection protection 1. Lakukan tindakan
pencegahan neutropenia
4.5Evaluasi
Indikator Severe Substan
tial
Moder ate
Mil
d None
1. Gangguan Eliminasi Urin:
Urinary Elimination a. Pola eliminasi b. Jumlah urin c. Warna urin d. Kejernihan urin e. Intake cairan f. Pengosongan
kandung kemih secara maksimal g. Tampak darah
dalam urin h. Frekuensi urine i. Urgency with
urination
j. Urge inkontinence
1 1 1 1 1 1 1 1 1 1 2 2 2 2 2 2 2 2 2 2 3 3 3 3 3 3 3 3 3 3 4 4 4 4 4 4 4 4 4 4 5 5 5 5 5 5 5 5 5 5 NA NA NA NA NA NA NA NA NA NA 2. Nyeri Akut:
Pain Control
a. Kenali awitan nyeri
b. Jelaskan faktor penyebab nyeri c. Gunakan obat
analgesik dan non analgesik
d. Laporkan nyeri yang terkontrol 1 1 1 1 2 2 2 2 3 3 3 3 4 4 4 4 5 5 5 5 NA NA NA NA
3. Nyeri Akut: Pain Control
a. Kenali awitan nyeri
b. Jelaskan faktor penyebab nyeri c. Gunakan obat
analgesik dan non analgesik
d. Laporkan nyeri yang terkontrol 1 1 1 1 2 2 2 2 3 3 3 3 4 4 4 4 5 5 5 5 NA NA NA NA
4. Resiko Infeksi: Infection Severity
b. Peningkatan jumlah sel darah putih/leukosit
1 2 3 4 5 NA
BAB 5 PENUTUP 5.1 Kesimpulan
DAFTAR PUSTAKA
Brunner &Suddarth. 2002. Buku Ajar Keperawatan Medikal Bedah. Jakarta: EGC Coleman, EA., Lord, JE, Huskey, SW, Black JM, dan Jacobs EM. 1997. Medical-Surgical Nursing: Clinical Management For Continuity of
Care 5th Edition.USA: Saunders Company
Di Giulio, M, Jackson, D, dan Keogh, J. 2007. Medical-Surgical Nursing, Demystified: A Self-Teaching Guide. USA: The Mc Graw-Hill Companies
Ferri, FF. 2014. Ferri's Clinical Advisor 2014. USA: MosbyInc.
Jiang, Q dan Lizhong C. 2008. Karsinoma Ginjal dalam Buku Ajar Onkologi Klinis. Edisi2. Jakarta: Balai Penerbit FKUI
Purnomo, Basuki B. 2000. Dasar-dasar Urology Ed 1. Jakarta: Sagung Seto Pusponegoro, dkk. Kumpulan Kuliah Ilmu Bedah. Tangerang: Binarupa Aksara
Publisher
Saputra, Lyndon. 2011. Master Plan Ilmu Bedah. Tangerang: Binarupa Aksara Publisher
Shenoy, K. Rajgopal dan Anita N. 2014. Buku Ajar Ilmu Bedah Jilid Satu. Tangerang: Karisma Publishing Group
Snell, RS. 2011. Anatomi Klinis Berdasarkan Sistem. Jakarta: EGC
Umami, Vidhia. 2006. At a Glance Ilmu Bedah. Jakarta: PT. Gelora Aksara Pratama
Wein, AJ, Kavaoussi, LR, Novick, AC, Partin, AW, Peters, CA. 2012. Campbell-Walsh Urology Tenth Edition. USA: Saunders