BAB 2
TINJAUAN PUSTAKA
2.1 Bronkitis Kronik
2.1.1. Definisi bronkitis kronik
Terma bronkitis kronik diperkenalkan di negara Inggris pada awal abad ke-19 untuk mendiskripsi inflamasi mukosal bronkial yang kronik. Menurut teori medis bronkitis kronik didefinisikan secara klinis sebagai inflamasi kronik pada mukosal bronkial yang menyebabkan gejala batuk kronik berdahak untuk 3 bulan pada setiap 2 tahun berturut-turut (CHEST, 1995). Bronkitis kronik adalah eskpektorasi sputum sekurang-kurangnya 3 bulan selama 2 tahun berturut-turut dan pada kebiasaanya ada obstruksi pernapasan (Meyer, 2003). Bronkitis kronik adalah kelainan saluran napas yang ditandai oleh batuk kronik berdahak minimal 3 bulan dalam setahun, sekurang-kurangnya 2 tahun berturut-turut, tidak disebabkan penyakit lain (PDPI, 2003).
Bronkitis kronik dapat dibagi atas:
1. Simple chronic bronchitis: bila sputumnya mukoid.
2. Chronic/recurrent mucopurulent bronchitis: dahak mukopurulen. 3. Chronic obstructive bronchitis: obstruksi saluran napas menetap.
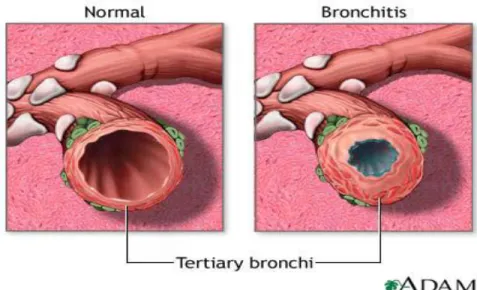
Gambar 2.1 Gambaran bronki normal dengan dengan bronkitis
2.1.2. Faktor resiko bronkitis kronik a. Merokok
Pada tahun 1964, penasihat Committee Surgeon General of the United States menyatakan bahwa merokok merupakan faktor risiko utama terjadi bronkitis kronik dan emfisema. Beberapa penelitian menunjukkan bahwa dalam waktu satu detik setelah forced expiratory maneuver (FEV 1), terjadi penurunan mendadak dalam volume ekspirasi yang bergantung pada intensitas merokok. Merokok secara histologi dapat menyebabkan inflamasi saluran napas, hipertrofi kalenjar sekresi mukosa dan hiperplasia sel goblet dimana secara langsung faktor ini memicu untuk terjadi bronkitis kronik. Prevalensi merokok yang tinggi di kalangan pria menjelaskan penyebab tingginya prevalensi bronkitis kronik dikalangan pria. Sementara prevalensi bronkitis kronik dikalangan wanita semakin meningkat akibat peningkatan jumlah wanita yang merokok dari tahun ke tahun (Peter K, 2007).
b. Hiperesponsif saluran pernapasan
Inflamasi di saluran pernapasan penderita bronkitis menyebabkan modifikasi saluran pernapasan. Ini adalah respon saluran pernapasan terhadap iritasi kronik
seperti asap rokok. Inflamasi ini akan menyebabkan peningkatan sel inflamasi di sirkulasi (faktor kemotatik) dan secara tidak langsung ia akan meningkatkan proses inflamasi (sitokin proinflamasi). Mekanisme ini akan menyebabkan hiperesponsif saluran pernapasan dan hiperesponsif ini akan memicu perubahan struktur saluran pernapasan (GOLD, 2011).
c. Infeksi saluran pernapasan
Infeksi saluran pernapasan adalah faktor risiko yang berpotensi untuk perkembangan dan progresifitas bronkitis kronik pada orang dewasa. Dipercaya bahwa infeksi saluran napas pada masa anak-anak juga berpotensi sebagai faktor predisposisi perkembangan bronkitis kronik. Meskipun infeksi saluran napas adalah penyebab penting terjadinya eksaserbasi bronkitis kronik, hubungan infeksi saluran napas dewasa dengan perkembangan bronkitis kronik masih belum bisa dibuktikan (Vestbo J,2004).
d. Pemaparan akibat pekerjaan
Peningkatan gejala gangguan saluran pernapasan dan obstruksi saluran napas juga bisa diakibatkan pemaparan terhadap abu, debu, wap kimia selama bekerja. Di negara yang kurang maju, pemaparan akibat pekerjaan dikatakan tinggi berbanding negara yang maju karena undang-undang sektor pekerjaan yang kurang ketat. Walaupun beberapa pekerjaan yang terpapar dengan debu dan gas berisiko untuk mendapat bronkitis kronik, efek yang muncul adalah kurang jika dibandingkan dengan efek akibat merokok (David Mannino, 2007).
e. Polusi udara
Beberapa peneliti melaporkan peningkatan gejala gangguan saluran pernapasan pada individu yang tinggal di kota daripada desa yang berhubungan dengan polusi udara yang lebih tinggi di kota. Meskipun demikian, hubungan polusi udara dengan terjadinya bronkitis kronik masih tidak bisa dibuktikan. Pemaparan terus-menerus dengan asap hasil pembakaran biomass dikatakan menjadi faktor risiko yang signifikan terjadinya bronkitis kronik pada kaum wanita di beberapa negara.
Meskipun begitu, polusi udara adalah faktor risiko yang kurang penting berbanding merokok (David Mannino, 2007).
f. Faktor genetik
Defisiensi α1-antitripsin adalah satu-satunya faktor genetik yang berisiko untuk terjadinya bronkitis kronik. Insidensi kasus bronkitis kronik yang disebabkan defisiensi α1-antitripsin di Amerika Serikat kurang daripada satu peratus. α1-α1-antitripsin merupakan inhibitor protease yang diproduksi di hati dan bekerja menginhibisi neutrofil elastase di paru. Defisiensi α1-antitripsin yang berat menyebabkan bronkitis kronik pada umur rata-rata 50 tahun untuk penderita dengan riwayat merokok dan 40 tahun untuk penderita yang tidak merokok (Vestbo.J, 2004).
2.1.3. Patofisiologi bronkitis kronik
Perubahan struktur pada saluran pernapasan menimbulkan perubahan fisiologik yang merupakan gejala bronkitis kronik seperti batuk kronik, produksi sputum, obstruksi jalan napas, gangguan pertukaran gas, hipertensi pulmonal dank atau pulmonale. Akibat perubahan bronkial terjadi gangguan pertukaran gas yang menimbulkan dua masalah serius yaitu:
1. Aliran darah dan aliran udara ke dinding alveoli tidak sesuai dimana berlaku mismatched. Sebagian tempat alveoli terdapat aliran darah yang adekuat tetapi sangat sikit aliran udara dan sebagian tempat lain sebaliknya.
2. Prestasi yang menurun dari pompa respirasi terutama otot-otot respirasi sehingga terjadi overinflasi dan penyempitan jalan napas, menimbulkan hipoventalasi dan tidak cukupnya udara ke aveoli menyebabkan karbon dioksida darah meningkat dan oksigen dalam darah berkurang. Mekanisme patofisiologi yang bertanggung jawab pada bronkitis kronik sangat kompleks, berawal dari rangsang iritasi pada jalan napas menimbulkan 4 hal besar seperti inflamasi jalan napas, hipersekresi mukus, disfungsi silia dan rangsangan reflex vagal saling mempengaruhi dan berinteraksi menimbulkan suatu proses yang sangat kompleks (Sanjay Sethi, 1999).
2.1.4. Gejala-gejala bronkitis kronik
Bronkitis kronik sering dikaitkan dengan gejala eksaserbasi akut dimana kondisi pasien mengalami perburukan dari kondisi sebelumnya dan bersifat akut. Eksaserbasi akut ini dapat ditandai dengan gejala yang khas, seperti sesak napas yang semakin memburuk, batuk produktif dengan perubahan volume atau purulensi sputum atau dapat juga memberikan gejala yang tidak khas seperti malaise, kelelahan dan gangguan tidur. Gejala klinis bronkitis kronik eksaserbasi akut ini dapat dibagikan menjadi dua yaitu gejala respirasi dan gejala sistemik. Gejala respirasi berupa sesak napas yang semakin bertambah berat, peningkatan volume dan purulensi sputum, batuk yang semakin sering, dan napas yang dangkal dan cepat. Gejala sistemik ditandai dengan peningkatan suhu tubuh, peningkatan denyut nadi serta gangguan status mental pasien (GOLD, 2011).
2.1.5. Diagnosis bronkitis kronik
Gejala dan tanda bronkitis kronik sangat bervariasi, mulai dari tanpa gejala, gejala ringan hingga berat. Pada pemeriksaan fisik tidak ditemukan kelainan jelas dan tanda inflasi paru. Penderita bronkitis kronik akan datang ke dokter dan mengeluhkan sesak napas, batuk-batuk kronik, sputum yang produktif, serta adanya riwayat faktor resiko. Sedangkan bronkitis kronik ringan dapat tanpa keluhan atau gejala.(PDPI, 2003).
Diagnosis dapat ditegakkan yang pertama yakni dengan anamnesis meliputi keluhan utama dan keluhan tambahan. Biasanya keluhan pasien adalah batuk maupun sesak napas yang kronik dan berulang. Pada bronkitis kronik gejala batuk sebagai keluhan yang menonjol, batuk disertai dahak yang banyak, kadang kental dan kalau berwarna kekuningan pertanda adanya super infeksi bakterial. Gangguan pernapasan kronik pada bronkitis kronik secara progresif memperburuk fungsi paru dan keterbatasan aliran udara khususnya saat ekspirasi, dan komplikasi dapat terjadi
gangguan pernapasan dan jantung. Perburukan penyakit menyebabkan menurunnya kemampuan untuk melakukan kegiatan sehari-hari, bahkan sampai kehilangan kualitas hidup (PDPI, 2003).
Adanya riwayat merokok atau bekas perokok dengan atau tanpa gejala pernapasan. Riwayat terpajan zat iritan di tempat kerja juga sering ditemukan. Kemudian adanya riwayat penyakit pada keluarga dan terdapat faktor predisposisi pada masa anak, misalnya berat badan lahir rendah, infeksi saluran napas berulang dan lingkungan asap rokok dan polusi udara. Kemudian adanya batuk berulang dengan atau tanpa dahak dan sesak dengan atau tanpa bunyi mengi. Kemudian dilakukan pemeriksaan fisik, pada inspeksi didapati pursed - lips breathing atau sering dikatakan mulut setengah terkatup atau mulut mencucu. Lalu adanya barrel chest (diameter antero - posterior dan transversal sebanding). Pada saat bernapas dapat ditemukan penggunaan otot bantu napas dan hipertropi otot bantu napas. Pelebaran sela iga dan bila telah terjadi gagal jantung kanan terlihat denyut vena jugularis leher dan edema tungkai serta adanya penampilan pink puffer atau blue bloater. Pada saat palpasi didapati stem fremitus yang lemah dan adanya pelebaran iga. Pada saat perkusi akan didapati hipersonor dan batas jantung mengecil, letak diafragma rendah, hepar terdorong ke bawah. Auskultasi berguna untuk mendengar apakah suara napas vesikuler normal, atau melemah, apakah terdapat ronki atau mengi pada waktu bernapas biasa atau pada ekspirasi paksa, ekspirasi memanjang dan bunyi jantung terdengar jauh. (PDPI, 2003)
Pemeriksaan penunjang yang rutin dilakukan untuk membantu menegakkan diagnosa adalah faal paru, dengan menggunakan spirometri. Apabila spirometri tidak tersedia, arus puncak ekspirasi (APE) meter walaupun kurang tepat, namun dapat dipakai sebagai alternatif dengan memantau variabiliti harian pagi dan sore. Lalu uji faal paru lain yang dapat dilakukan adalah uji
bronkodilator biasa untuk bronkitis kronik stabil. Selain faal paru, pemeriksaan rutin lain dilakukan adalah darah rutin dengan melihat leukosit, hemoglobin dan hematokrit. Pemeriksaan radiologi yakni foto toraks posisi posterior anterior (PA) untuk melihat apakah ada gambaran restriksi bronkial.
Pemeriksaan lain yang dapat digunakan adalah pemeriksaan faal paru dengan pengukuran Volume Residu (VR), Kapasiti Residu Fungsional (KRF), Kapasiti Paru Total (KPT), VR/KRF dan lain-lain. Lalu lainnya adalah uji latih kardiopulmoner, uji provokasi bronkus, uji coba kortikosteroid, analisis gas darah, sinar Computerized Tomography (CT Scan) resolusi tinggi, elektrokardiografi, ekokardiografi, bakteriologi dan kadar alfa-1 antitripsin (PDPI 2003).
2.1.6. Penatalaksanaan bronkitis kronik
Sebelum melakukan penatalaksanaan terhadap bronkitis kronik, seorang dokter harus dapat membedakan keadaan pasien sama ada apakah pasien tersebut mengalami serangan (eksaserbasi) atau dalam keadaan stabil. Hal ini dikarenakan penatalaksanaan dari kedua jenis ini berbeda. Tujuan penatalaksanaan pada keadaan stabil adalah untuk mempertahankan fungsi paru, meningkatkan kualitas hidup dan mencegah eksaserbasi. Penatalaksanaan bronkitis kronik stabil dilaksanakan di poliklinik sebagai evaluasi berkala atau dirumah untuk mempertahankan bronkitis kronik yang stabil dan mencegah eksaserbasi. (PDPI, 2003)
Penatalaksanaan bronkitis kronik stabil meliputi pemberian obat-obatan, edukasi, nutrisi, rehabilitasi dan rujukan ke spesialis paru rumah sakit. Dalam penatalaksanaan bronkitis kronik yang stabil termasuk adalah melanjutkan pengobatan pemeliharaan dari rumah sakit atau dokter spesialis paru, baik setelah mengalami serangan berat atau evaluasi spesialistik lainnya, seperti pemeriksaan fungsi paru dan analisis gas darah. Obat-obatan diberikan dengan tujuan untuk mengurangi laju beratnya penyakit dan mempertahankan keadaan stabil yang telah tercapai dengan mempertahankan bronkodilatasi dan penekanan inflamasi. Tujuan utama pengobatan adalah untuk meredakan gejala, mencegah progresifitas penyakit, meningkatkan toleransi pada aktiviti seharian, memperbaiki status kesehatan, mengobati komplikasi, dan mencegah eksaserbasi berikut. Obat-obatan yang digunakan adalah:
1. Bronkodilator
Diberikan dalam bentuk oral, kombinasi golongan beta 2 agonis dengan golongan antikolinergik. Kombinasi kedua golongan obat ini akan memperkuatkan efek bronkodilatasi karena keduanya mempunyai tempat kerja yang berbeda. Masing-masing dalam dosis suboptimal, sesuai dengan berat badan dan beratnya penyakit sebagai dosis pemeliharaan. Contohnya aminofilin/teofilin 100-150 mg kombinasi dengan salbutamol 1 mg atau terbutalin 1 mg.
2. Kortikosteroid (Antiinflamasi)
Diberikan golongan metilprednisolon atau prednison, dalam bentuk oral atau injeksi intravena, setiap hari atau selang sehari dengan dosis minimal 250mg.
3. Antibiotik
Diberikan untuk mencegah dan mengobati eksaserbasi serta infeksi. Antibiotik juga diberikan sekiranya ada peningkatan jumlah sputum, sputum berubah menjadi purulen dan peningkatan sesak. Pemilihan antibiotik disesuaikan dengan pola kuman setempat. Jenis antibiotik yang bisa diberikan adalah makrolid, sefalosporin generasi II, generasi III, kuinolon dan flurokuinolon.
4. Ekspektoran
Diberikan obat batuk hitam (OBH)
5. Mukolitik
Diberikan pada eksaserbasi kerana akan mempercepatkan perbaikan eksaserbasi dengan mengencerkan dahak. Gliseril guayakolat dapat diberikan bila sputum mukoid tetapi tidak dianjurkan sebagai pemberian rutin.
6. Antitusif
Kodein hanya diberikan bila batuk kering dan sangat mengganggu.
Manfaatkan obat antitusif yang tersedia sesuai dengan perkiraan patogenesis yang terjadi pada keluhan klinis. Perhatikan dosis dan waktu pemberian untuk menghindari efek samping obat.
7. Antioksidan
Dapat mengurangi eksaserbasi dan memperbaiki kualitas hidup, diberikan N- asetilsistein.
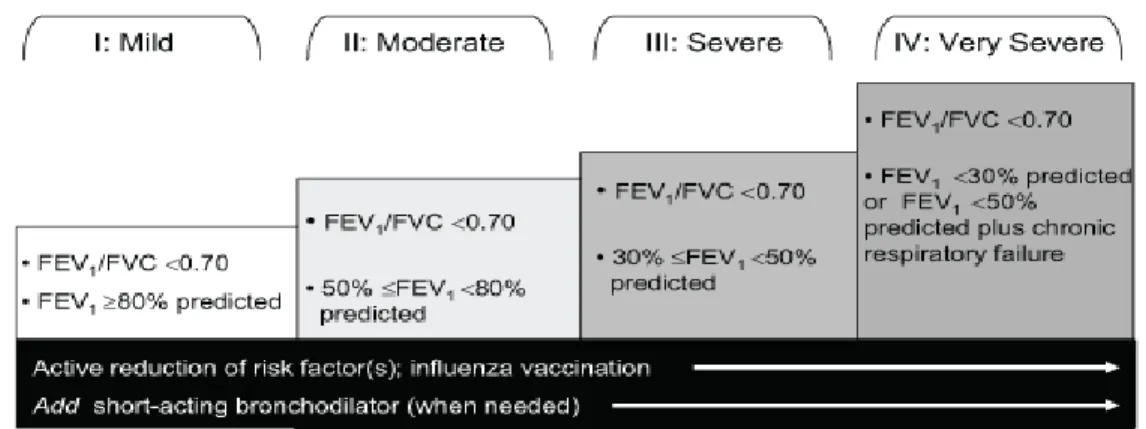
Tabel 2.1 : Terapi berdasarkan stase dari bronkitis kronik
Hal lain yang harus diberikan adalah pendidikan atau edukasi, karena keterbatasan obat-obatan yang tersedia dan masalah sosiokultural lainnya, seperti keterbatasan tingkat pendidikan dan pengetahuan penduduk, keterbatasan ekonomi dan sarana kesehatan, edukasi di puskesmas ditujukan untuk mencegah bertambah beratnya penyakit dengan cara menggunakan obat yang tersedia dengan tepat, menyesuaikan keterbatasan aktivitas serta mencegah eksaserbasi. Keseimbangan nutrisi antara protein lemak dan karbohidrat juga harus dijaga. Asupan nutrisi diberikan dalam porsi kecil tetapi sering. Kekurangan kalori dapat menyebabkan meningkatnya derajat sesak semasa beraktiviti. Pemberian karbohidrat yang tinggi pula menghasilkan karbon diosikda yang berlebihan. Dan yang terakhir adalah tahap rehabilitasi dimana pasien harus diberikan latihan pernapasan dengan pursed-lips, latihan ekspektorasi dan latihan otot pernapasan dan ekstremitas (PDPI, 2003).