BAB II
TINJAUAN PUSTAKA 2.1. Epidemiologi
Survei Kesehatan Rumah Tangga (SKRT) tahun 1992 menyatakan bahwa TB merupakan penyebab kematian kedua pada golongan penyakit infeksi, sedangkan pada SKRT tahun 2001 mengalami peningkatan dimana penyakit TB peringkat pertama sebagai penyebab kematian pada golongan penyakit infeksi. Sedangkan menurut data Riset Kesehatan Dasar (Riskesdas) 2013 prevalensi penduduk Indonesia yang didiagnosis TB paru oleh tenaga kesehatan tahun 2013 adalah 0.4 persen, tidak berbeda dengan tahun 2007.18 WHO memperkirakan setiap tahunnya terjadi 175.000 kematian akibat TB dan terdapat 550.000 kasus TB di Indonesia. Sedangkan data Departemen Kesehatan pada Tahun 2001 di Indonesia terdapat 50.433 penderita dengan TB BTA positif yang di obati (23% dari perkiraan penderita dengan TB BTA positif. Tiga perempat dari kasus berusia 15-49 tahun dan baru 20% yang tercakup dalam program pemberantasan tuberkulosis yang dilaksanakan pemerintah.19,20
27 Myanmar dan Kamboja. Sedangkan Indonesia belum mencapai target penemuan penderita TB paru yaitu hanya mencapai 61% dan dengan angka kesembuhan 68%.1
WHO report tahun 2011 menyatakan, untuk kasus TB paru di Indonesia pada tahun 2010 diperoleh angka insidensi semua tipe TB yaitu 450.000 kasus atau 189 per 100.000 penduduk, angka prevalensi semua tipe TB, 690.000 atau 289 per 100.000 penduduk dan angka kematian TB, 64.000 atau 27 per 100.000 penduduk atau 175 orang per hari. Bila dibandingkan dengan tahun 1990 (base line data) capaian insidensi semua tipe sebesar 44.9%, prevalensi semua tipe TB sebesar 34.8% dan angka kematian TB sebesar 70.6%. Sedangkan untuk angka penjaringan suspek TB paru sendiri mengalami penurunan pada tahun 2007 yaitu sebesar 82 per 100.000 penduduk dibandingkan tahun 2006 dan tahun 2009 terjadi penurunan sebesar sebesar 7 per 100.000 penduduk dibandingkan tahun 2008. Pada tahun 2010 angka ini terjadi peningkatan sebesar 57 per 100.000 penduduk dibandingkan pada tahun 2009. Berdasarkan data sampai dengan triwulan 2 tahun 2011, angka penjaringan suspek sebesar 550 per 100.000 penduduk. Angka penjaringan suspek per provinsi pada tahun 2011 menunjukkan capaian 330 sampai dengan 2.018 per 100.000 penduduk, yaitu tertinggi Sulawesi Utara dan terendah Kepulauan Riau. Sedangkan untuk wilayah Sumatera Utara sendiri menempati urutan ke-8 dengan angka pencapaian 1123 per 100.000 penduduk pada tahun 2011. Untuk angka persentase pasien BTA positif yang ditemukan di antara seluruh suspek yang diperiksa dahaknya dimana angka ini menggambarkan mutu dari proses penemuan sampai diagnosis pasien, serta kepekaan menetapkan kriteria suspek. Dengan angka target adalah 5-15 %, untuk Sumatera Utara sendiri
masih menduduki peringkat 12 yaitu sebesar 10.8% pada tahun 2008 hingga tahun 2010. Kemungkinan hal ini disebabkan antara lain oleh karena; penjaringan suspek yang terlalu longgar, banyak orang yang tidak memenuhi kriteria suspek, atau ada masalah dalam pemeriksaan laboratorium (negatif palsu).17
Keterlambatan diagnosis yang diikuti dengan keterlambatan pengobatan TB paru sangatlah mungkin sebagai penyebab belum tercapainya target kerja penanggulangan TB paru di Indonesia. Yang pada akhirnya akan berisiko meningkatkan transmisi penularan infeksi yang luas dan berkepanjangan, menyebabkan penyakit lebih berat, komplikasi lebih banyak, meningkatkan resiko kematian serta berpotensi memperburuk keadaan ekonomi pasien maupun keluarga.Keterlambatan mendiagnosis TB paru sudah dilaporkan baik di negara maju maupun negara sedang berkembang. Keterlambatan dalam diagnosis dan pengobatan TB paru dapat berasal dari pasien atau dari sistem pelayanan kesehatan, terjadi mulai pada saat pasien mulai mengeluh adanya gejala yang berhubungan dengan TB paru sampai pengobatan anti tuberkulosis diberikan. Keterlambatan ini dapat dibagi atas dua kategori yaitu keterlambatan pasien dan keterlambatan oleh sarana kesehatan.21
2.2. Defenisi TB
Tuberkulosis adalah penyakit infeksi Mycobacterium tuberkulosis
complex. Penyakit ini dapat menular langsung dari penderita dan terutama menyerang paru disebut juga (TB) paru. Bila Mycobacterium tuberculosis
29 mikron, mempunyai sifat khusus yaitu tahan terhadap asam pada pewarnaan, oleh karena itu bakteri ini disebut sebagai Basil Tahan Asam (BTA). Pada dasarnya kuman tuberkulosis cepat mati dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam di tempat yang gelap dan lembab. Dalam jaringan tubuh, kuman ini dapat dormant atau tertidur lama dalam beberapa tahun.4,23
Cara penularan tuberkulosis paru adalah melalui percikan dahak (droplet)
di mana sumber penularannya adalah penderita tuberkulosis paru dengan BTA positif, pada waktu penderita tuberkulosis paru batuk atau bersin. Droplet yang mengandung kuman TB dapat bertahan di udara pada suhu kamar selama beberapa jam, sekali batuk dapat menghasilkan sekitar 3000 percikan dahak. Umumnya penularan terjadi dalam ruangan dimana percikan dahak berada dalam waktu yang lama. Ventilasi dapat mengurangi jumlah percikan, sementara sinar matahari langsung dapat membunuh kuman, percikan dapat bertahan selama beberapa jam dalam keadaan yang gelap dan lembab. Orang dapat terinfeksi kalau
droplet tersebut terhirup ke dalam saluran pernafasan. Setelah kuman TB masuk ke dalam tubuh manusia melalui pernafasan, kuman TB tersebut dapat menyebar dari paru ke bagian tubuh lainnya melalui sistem peredaran darah, sistem saluran limfe, saluran nafas atau penyebaran langsung ke bagian tubuh lainnya. Daya penularan dari seorang penderita ditentukan oleh banyaknya kuman yang dikeluarkan dari parunya. Makin tinggi derajat positif hasil pemeriksaan dahaknya maka makin menular penderita tersebut. Bila hasil pemeriksaan dahaknya negatif maka penderita tersebut dianggap tidak menular.23
Risiko penularan setiap tahun Annual Risk of Tuberculosis Infection
(ARTI) di Indonesia cukup tinggi dan bervariasi antara 1-3%. Pada daerah dengan
ARTI sebesar 1% berarti setiap tahun di antara 1000 penduduk, 10 orang akan terinfeksi, kemudian sebagian besar dari orang yang terinfeksi tidak akan menjadi penderita tuberkulosis paru, hanya sekitar 10% dari yang terinfeksi yang akan menjadi penderita tuberkulosis. Dari keterangan tersebut dapat diperkirakan bahwa pada daerah dengan ARTI 1%, maka di antara 100.000 penduduk rata-rata terjadi 100 penderita setiap tahun, dimana 50 penderita adalah BTA positif.4
Hanya sekitar 10% yang terinfeksi TB akan menjadi sakit TB. Faktor yang mempengaruhi kemungkinan seseorang menjadi pasien TB adalah daya tahan tubuh yang rendah, diantaranya infeksi Human immunodeficiency virus (HIV) /
Acquaired immunodeficiency syndrome (AIDS) dan malnutrisi (gizi buruk). HIV merupakan faktor risiko yang paling kuat bagi yang terinfeksi kuman TB menjadi sakit tuberkulosis paru. Infeksi HIV mengakibatkan kerusakan luas sistem daya tahan tubuh seluler (cellular immunity), sehingga jika terjadi infeksi penyerta
31 Faktor risiko kejadian penyakit tuberkulosis paru, secara ringkas digambarkan pada gambar berikut
Riwayat alamiah penderita tuberkulosis paru yang tidak diobati setelah 5 tahun penderita akan:
a. 50% akan meninggal
b. 25% akan sembuh sendiri dengan daya tahan tubuh yang tinggi
* Jumlah kasus TB BTA (+)
Gambar 1. Faktor risiko kejadian TB Paru. (Pedoman Penanggulangan Tuberkulosis DEPKES RI 2006)
c. 25% akan menjadi kasus kronis yang tetap menular.24
2.3Diagnosis23
a. Gambaran Klinis
Diagnosis TB dapat ditegakkan berdasarkan gejala klinis, pemeriksaan fisis, pemeriksaan bakteriologi, radiologi dan pemeriksaan penunjang lainnya.
1) Gejala klinis
Gejala klinis TB dapt dibagi menjadi gejala lokal dan gejala sistemik. Bila orang yang terkena adalah paru maka gejala lokal adalah gejala respiratori yang meliputi:
a) Batuk ≥ 2 minggu
b) Batuk darah c) Sesak napas d) Nyeri dada
Gejala respiratori ini bervariasi dari mulai tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Kadang pasien terdiagnosis pada saat medical check up. Bila bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus dan selanjutnya diperlukan untuk membuang dahak ke luar.
33
Demam
Gejala sistemik lain adalah malaise, keringat malam, anoreksia dan
berat badan menurun. 3) Gejala TB ekstraparu
Gejala ekstraparu tergantung dari organ yang terlibat misalnya pada limfadenitis TB akan terjadi pembesaran yang lambat dan tidak nyeri dari kelenjar getah bening. Pada meningitis TB akan terlihat gejala meningitis. Pada pleuritis TB terdapat gejala sesak napas dan kadang nyeri dada pada sisi rongga yang pleuranya terdapat cairan.
b. Pemeriksaan Fisik
Pada pemeriksaan fisik TB paru, kelainan yang didapat tergantung luas kelainana struktur paru. Pada awal perkembangan penyakit umumnya tidak (atau sulit sekali) menemukan kelainan. Kelainan paru pada umumnya terletak di daerah lobus superior terutama daerah apeks dan segmen posterior (S1 dan S2) serta daerah apeks lobus inferior (S6). Pada pemeriksaan fisis dapat ditemukan antara lain napas bronkial, amforik, suara napas melemah, ronki basah, tanda-tanda penarikan paru, diafragma dan mediastinum. Pada pleuritis TB, kelainan pemeriksaan fisik tergantung dari banyaknya cairan di rongga pluera. Pada perkusi ditemukan redup atau pekak, pada auskultasi suara napas yang melemah sampai tidak terdengar pada sisi yang terdapat cairan. Pada limfadenitis TB, terlihat pembesaran kelenjar getah bening, tersaring di daerah leher (kemungkinan metastasis tumor) kadang-kadang di daerah ketiak, Pembesaran kelenjar tersebut dapat menjadi cold abscess.
Gambar 2. Apeks paru lobus superior dan apeks lobus inferior. (PDPI 2011)
b. Pemeriksaan Bakteriologi.23 1) Bahan pemeriksaan
Pemeriksaan bakteriologi untuk menemukan kuman TB mempunyai arti yang sangat penting dalam menegakkan diagnosis. Bahan pemeriksaan bakteriologi ini dapat berasal dari dahak, cairan pleura, liqour cerebrospinal, bilasan bronkus, bilasan lambung, kurasan bronkoalveolar (Broncholveolar Lavage/BAL), urin, feses dan jaringan biopsi (termasuk biopsi jarum halus/BJH).
2) Cara pengumpulan dan pengiriman bahan
Cara pengambilan dahak tiga kali minimal dua kali dengan satu kali dahak pagi hari.
35 uji kepekaan dapat ditambahkan NaCl 0,9% 3 – 5 ml sebelum dikirim
ke laboratorium mikrobiologi dan patologi anatomi. 3) Cara pemeriksaan dahak dan bahan lain
Pemeriksaan bakteriologi dari spesismen dahak dan bahan lain (cairan pluera, liquor cerebrospinal, bilasan bronkus, bilasan lambang, BAL, urin, feses dan jaringan biopsi termasuk BJH dapat dilakukan dengan cara:
a) Mikroskopis b) Biakan
Pemeriksaan mikroskopis:
a) mikroskopis biasa : pewarnaan Zeihl – Neilsen
b) mikroskopis flourensens : pewarnaan auramin – rhodamin
Menurut rekomendasi WHO, interprestasi pemeriksaan mikroskopis dibaca dengan skala International Union Against Tubercolosis and Lung Deaseas (IUATLD)
a) Skala IUATLD
(1) tidak ditemukan BTA dalam 100 lapang pandang disebut negatif.
(2) Ditemukan 1 – 9 BTA dalam 100 lapang pandang ditulis jumlah kuman yang ditemukan.
(3) Ditemukan 10 – 99 BTA dalam 100 lapang pandang disebut + (1 +)
(4) Ditemukan 1 – 10 BTA dalam 1 lapang pandang disebut + + (2 +)
(5) Ditemukan >10 BTA dalam 1 lapang pandang disebut +++ (3 +)
b) Pemeriksaan kuman biakan
Pemeriksaan indentifikasi Mycobacterium tubercolosis dengan cara:
(1) Biakan
(a) Egg base media: Lowenstein-Jensen, Ogawan Kudoh (b) Agar base media : Middle Brook
(c) Microbacteria growth indicator tube test (MGITT) (d) BACTEC
(2) Uji Molekular
(a) Polymerase chain reaction (PCR) – Based Methods of
IS6110 Genotyping (b) Spoligotyping
(c) Restriction Fragment Length Polymorphyism (RFLP) (d) MIRU/VNTR Analysis
(e) Genomic Deletion Analysis
Identifikasi M. Tubercolosisdan uji kepekaan: (a) Hain test (uji kepekaan untuk R dan H)
(b) Molecular beacon testing (uji kepekaan untuk R) (c) Gene X-pert (uji kepekaan untuk Rifampisin) c. Pemeriksaan Radiologi.16
37 toraks, TB dapat memberi gambaran bermacam-macam bentuk (multiform). Gambaran radiologi yang dicurigai sebagai lesi TB aktif adalah
1) Bayangan berawan/nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah
2) Kavitas, terutama lebih dari satu dikeliling oleh bayangan opak berawan atau nodular.
3) Bayangan bercak milier.
4) Efusi pleura unilateral (umumnya) dan bilateral (jarang) Gambaran radiologi yang dicurigai lesi TB inaktif
1) Fibrotik 2) Kalsifikasi
3) Schwarte atau penebalan pleura Luluh paru (destroyed lung)
1) Gambaran radiologi yang menunjukkan kerusakan jaringan paru yang berat, biasanya secara klinis disebut luluh paru. Gambaran radiologi luluh paru terdiri dari atelektasis, ektasis/multikavitas dan fibrosis parenkim paru. Sulit menilai akvivitas lesi atau penyakit hanya berdasarkan gambaran radiologi tersebut.
2) Perlu dilakukan pemeriksaan bakteriologi untuk memastikan akivitas proses penyakit.
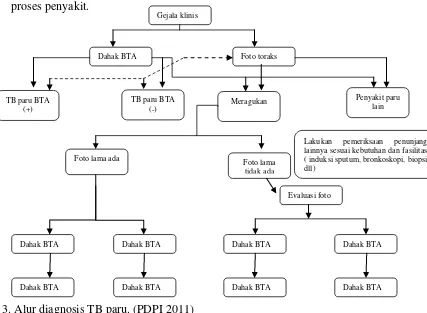
Gambar. 3. Alur diagnosis TB paru. (PDPI 2011)
Catatan : Pada keadaan-keadaan tertentu dengan pertimbangan kegawatan dan medis spesialistik, alur tersebut dapat digunakan secara lebih fleksibel. d. Pemeriksaan Penunjang Lain.23
1) Analisis Cairan pleura
Pemeriksaan analisis cairan pleura dan uji Rivalta cairan plueura perlu dilakukan pada pasien efusi pleura untuk membantu menegakkan diagnosis. Interprestasi hasil analisis yang mendukung diagnosis TB adalah uji Rivalta positif dan kesan cairan eksudat serta analisis cairan pluera terdapat sel limposit dominan dan glukosa rendah.
39 Pemeriksaan histopatologi dilakukan membantu menegakkan diagnosis TB. Pemeriksaan yang dilakukan adalah pemeriksaan histopatologi. Bahan jaringan dapat diperoleh melalui biospi atau otopsi yaitu:
a) Aliran aspirasi dengan jarum halus (BJH) kelenjar getah bening (KGB).
b) Biopsi pleura (melalui torakoskopi atau dengan jarum Abram, Cope dan Veen Silverman).
c) Biopsi jaringan paru (transbronchial lung biospi (TBLB) dengan bronkoskopi, transthoracal needle aspiration (TTNA), biopsi paru terbuka.
d) Biopsi atau aspirasi pada lesi organ di luar paru yang dicurigai TB e) Otopsi
Pada pemeriksaan biopsi sebaiknya diambil 2 sediaan, satu sediaan dimasukkan ke dalam larutan salin dan dikirim ke laboratorium mikrobiologi untuk dikultur serta sediaan yang kedua difiksasi pemeriksaan histologi.
3) Pemeriksaan darah
Hasil pemeriksaan darah rutin kurang menunjukkan indikator spesifik untuk TB. Laju endap darah (LED) jam pertama dan kedua dapat digunakan sebagai indikator penyembuhan pasien. LED sering meningkat pada proses aktif tetapi laju endap yang normal tidak menyingkirkan TB Limposit juga kurang spesifik.
2.4. Klasifikasi
Penentuan klasifikasi penyakit dan tipe penderita tuberkulosis paru memerlukan suatu definisi kasus yang memberikan batasan baku setiap klasifikasi dan tipe penderita. Ada empat hal yang perlu diperhatikan dalam menentukan definisi kasus yaitu:
a. Organ tubuh yang sakit; paru atau ekstra paru
b. Hasil pemeriksaan dahak secara mikroskopis langsung; BTA positif atau BTA negatif.
c. Riwayat pengobatan sebelumnya; baru atau sudah pernah diobati d. Status HIV pasien
Tujuan dari pada klasifikasi penyakit dan tipe penderita adalah untuk menetapkan paduan Obat Anti Tuberkulosis (OAT) yang sesuai dan dilakukan sebelum pengobatan dimulai.23
2.5. Penatalaksanaan
41 Pengobatan TB dilakukan dengan prinsip - prinsip sebagai berikut: 23
1. OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam jumlah cukup dan dosis tepat sesuai dengan kategori pengobatan.
2. Jangan gunakan OAT tunggal (monoterapi). Pemakaian OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan dan sangat dianjurkan. 3. Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan
langsung (DOT= Directly Observed Treatment) oleh seorang Pengawas Menelan Obat (PMO).
4. Pengobatan TB diberikan dalam 2 tahap, yaitu tahap awal (intensif) dan lanjutan.
Obat OAT yang dipakai adalah: Isoniazid (H), Rifampisin (R), Pirazinamid (Z), Etambutol (E), Streptomisin (S).23
Pengobatan TB standar dibagi menjadi: a. Pasien Baru
Paduan obat yang dianjurkan 2HRZE/4HR dengan pemberian dosis setiap hari. Bila menggunakan OAT program maka pemberian dosis setiap hari pada fase intensif dilanjutkan dengan pemberian dosis tiga kali seminggu dengan DOT 2HRZE/4H3R3
b. Pada pasien dengan riwayat pengobatan TB lini pertama, pengobatan sebaiknya berdasarkan hasil uji kepekaan secara individual. Selama menunggu hasil uji kepekaan diberikan paduan obat 2HRZES/HRZE/5HRE
c. Pasien multi-drug resistant (MDR) Catatan:
TB paru kasus gagal pengobatan dirujuk ke dokter spesialis paru sedangkan kasus TB-MDR dirujuk ke rujukan TB-MDR.
TB paru dan ekstra paru diobati dengan regimen pengobatan yang sama dan lama pengobatan berbeda yaitu:
1) Meningitis TB lama pengobatan 9 – 12 bulan karena beresiko kecatatan dan mortalitas. Etambutol sebaiknya digantikan dengan streptomisin
2) TB tulang, lama pengobatan 9 bulan karena sulit menilai respon pengobatan.
3) Kortikosteriod diberikan pada meningits TB dan perikarditis TB. 4) Limfadenitis TB lama pengobatan minimal 9 bulan.
Obat Dosis
Tabel 1. Jenis dan dosis OAT.23 2.6Patogenesis TB Paru
a. Tuberkulosis Primer
43 primer atau afek primer. Sarang primer ini mungkin timbul di bagian mana saja di dalam paru, berbeda dengan sarang reaktivasi. Dari sarang primer akan tampak peradangan saluran getah bening menuju hilus (limfangitis lokal). Peradangan tersebut diikuti oleh pembesaran getah bening di hilus (limfadenitis regional).
Afek primer bersama-sama dengan limfangitis regional dikenal sebagai kompleks primer. Kompleks primer mengalami salah satu nasib sebagai berikut:
1. Sembuh dengan tidak meninggalkan cacat sama sekali (restitution add integrum)
2. Sembuh dengan meninggalkan sedikit bekas (antara lain sarang Ghon, garis fibrotik, sarang perkapuran di hilus)
3. Menyebar dengan cara:
a. Perkontuinatum, menyebar ke sekitarnya. Salah satu contoh adalah epituberkulosis, yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas bersangkutan, dengan akibat atelektasis. Kuman tuberkulosis akan menjalar sepanjang bronkus yang tersumbat ini ke lobus yang atelektasis dan menimbulkan peradangan pada lobus yang atelektasis tersebut, yang dikenal sebagai epituberkulosis.
b. Penyebaran secara bronkogen, baik di paru yang bersangkutan maupun ke paru sebelahnya atau tertelan.
c. Penyebaran secara hematogen dan limfogen.
Penyebaran ini berkaitan dengan daya tahan tubuh, jumlah dan virulensi kuman. Sarang yang ditimbulkan dapat sembuh secara spontan, akan tetapi bila tidak terdapat imunitas yang adekuat, penyebaran ini akan menimbulkan keadaan cukup gawat seperti tuberkulosis milier, meningitis tuberkulosis, typhobacillosis Landouzy.
Penyebaran ini juga dapat menimbulkan tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia dan sebagainya. Komplikasi dan penyebaran ini mungkin berakhir dengan sembuh meninggalkan sekuele (misalnya pertumbuhan terbelakang pada anak setelah mendapat ensefalomeningitis, tuberkuloma) atau meninggal. Semua kejadian diatas adalah perjalanan tuberkulosis primer.
b. Tuberkulosis post primer
Tuberkulosis post primer akan muncul bertahun-tahun kemudian setelah tuberkulosis primer, biasanya terjadi pada usia 15-40 tahun. Tuberkulosis post primer mempunyai nama yang bermacam-macam yaitu tuberkulosis bentuk dewasa, localized tuberkulosis, tuberkulosis menahun, dan sebagainya. Bentuk tuberkulosis inilah yang terutama menjadi masalah kesehatan masyarakat, karena dapat menjadi sumber penularan. Tuberkulosis post primer dimulai dengan sarang dini, yang umumnya terletak di segmen apikal lobus superior maupun lobus inferior. Sarang dini ini awalnya berbentuk suatu sarang pneumoni kecil. Sarang pneumoni ini akan mengikuti salah satu jalan sebagai berikut :
45 2. Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan penyebukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk perkapuran. Sarang tersebut dapat menjadi aktif kembali dengan membentuk jaringan keju dan menimbulkan kavitas bila jaringan keju dibatukkan keluar.
3. Sarang pneumoni meluas, membentuk jaringan keju (jaringan kaseosa). Kavitas akan muncul dengan dibatukkannya jaringan keju keluar. Kavitas awalnya berdinding tipis, kemudian dindingnya akan menjadi tebal (kavitas sklerotik). Kavitas tersebut akan menjadi meluas kembali dan menimbulkan sarang pneumoni baru. Sarang pneumoni ini akan mengikuti pola perjalanan seperti yang disebutkan di atas. Kavitas bisa pula memadat dan membungkus diri (enkapsulasi), dan disebut tuberkuloma. Tuberkuloma dapat mengapur dan menyembuh, tetapi mungkin pula aktif kembali, mencair lagi dan menjadi kavitas lagi. Ataupun kavitas dapat menjadi bersih dan menyembuh yang disebut open healed cavity, atau kavitas menyembuh dengan membungkus diri dan akhirnya mengecil. Kemungkinan berakhir sebagai kavitas yang terbungkus dan menciut sehingga kelihatan seperti bintang (stellate shaped).25
Komplikasi berikut sering terjadi pada penderita stadium lanjut :
1. Hemoptisis berat (ekspektorasi darah dari saluran napas bawah) yang dapat mengakibatkan kematian karena syok hipovolemik atau tersumbatnya jalan napas.
2. Kolapsdari lobus akibat retraksi bronchial
3. Bronkiektasis(pelebaran bronkus setempat) dan fibrosis(pembentukan jaringan ikat pada proses pemulihan atau reaktif) pada paru.
4. Pneumotoraks(Adanya udara di dalam rongga pleura) spontan, kolaps spontan karena kerusakan jaringan.
5. Penyebaran infeksi ke organ lain seperti otak, tulang, persendian, ginjal, dan sebagainya
6. Insufisiensi kardio pulmoner ( Cardio Pulmonary Insufficiency).8
2.7. Keterlambatan Diagnosis TB Paru
Salah satu kegiatan dalam program pemberantasan penyakit TB paru adalah upaya penemuan penderita TB paru secara dini, antara lain meliputi: pencaarian tersangka, peranan kader dan keluarga, kesediaan penderita untuk diperiksa serta pemeriksaan mikroskopis merupakan kegiatan awal pemberantasan yang perlu dilakukan secara cepat dan cermat. Penemuan penderita (case finding)
masih merupakan masalah penanggulangan TB paru di Indonesia. Angka cakupan penemuan kasus (case detection rate) TB paru di Indonesia masih dibawah target yaitu pada tahun 2005 68% dan hanya mengalami sedikit peningkatan pada tahun 2007 yaitu 69.1% dari 70% yang ditargetkan.2 Keadaan ini disebabkan terlambatnya penemuan kasus secara dini sehingga terjadi keterlambatan (delay)
dalam diagnosis dan pengobatan TB.
47 antara keterlambatan diagnostik (diagnostic’s delay) dan keterlambatan pengobatan (treatment’s delay).8
a. Keterlambatan diagnosis (diagnostic’s delay): jarak waktu antara timbulnya gejala klinis TB paru dengan waktu dimana pasien dinyatakan atau didiagnosis TB paru.
b. Keterlambatan pengobatan (treatment’s delay): jarak waktu ketika pasien dinyatakan menderita TB paru atau didiagnosis TB paru dengan waktu dimana pasien mendapatkan pengobatan OAT.
Keterlambatan total juga merupakan hasil dari keterlambatan dari pasien sendiri (patient’s delay) dan keterlambatan sistem pelayanan kesehatan (health care
system’s delay).
a. Keterlambatan pasien (patient’s delay): jarak waktu antara timbulnya gejala klinis TB paru dengan waktu dimana pasien mendatangi pelayanan kesehatan untuk mengobati gejala klinisnya tersebut.
b. Keterlambatan sistem pelayanan kesehatan (health care system’s
delay): jarak waktu antara tanggal dimana pasien mendatangi pelayanan kesehatan dengan waktu dimana pasien mendapatkan OAT.8
Keterlambatan diagnosis Keterlambatan
pengobatan
Gejala awal Pengobatan sebelumnya
Tanggal
did
iagnosis
Tanggal
mendapat
OAT
Keterlambatan pasien Keterlambatan sistem pelayanan kesehatan Gambar. 4. Jarak waktu keterlambatan (WHO 2006)
Tidak ada kesepakatan para ahli tentang batas waktu untuk keterlambatan pasien dan keterlambatan dokter. Dalam berbagai penelitian, titik potong batas waktu keterlambatan ditentukan dengan dua cara. Cara pertama berdasarkan kesepakatan para ahli dengan suatu periode yang masuk akal dengan berbagai pertimbangan, seperti dalam penelitian Wandwalo dan kawan-kawan di Mwanza (Tanzania). Berdasarkan pengetahuan medis beberapa dokter dan mempertimbangkan tingkat sosio-ekonomi pasien, keterlambatan pasien dihitung bila periode mulai gejala awal sampai kunjungan pertama ke sarana kesehatan lebih dari 30 hari, dan keterlambatan dokter dihitung bila periode kunjungan pertama ke sarana kesehatan sampai diputuskan dapat OAT lebih dari 10 hari.26 Cara kedua yaitu menggunakan nilai median keterlambatan yang didapat dalam penelitian tersebut, seperti dalam penelitian Chang dan kawan-kawan.27
Penelitian yang dilakukan oleh Toseef diperoleh hasil bahwa keterlambatan diagnosis adalah rata-rata 90 hari, keterlambatan pasien adalah rata-rata 9 hari, keterlambatan pengobatan kurang dari 1 hari serta keterlambatan sistem pelayanan kesehatan adalah 84 hari, dengan keterlambatan total adalah rata-rata 46 hari.28 Dari penelitian yang dilakukan di Jogjakarta oleh Willem dan kawan-kawan diperoleh keterlambatan pasien adalah rata-rata 14 hari.29
Sampai saat ini belum ada ketetapan standar waktu untuk keterlambatan
49 lain. Sedang berdasarkan pemantauan WHO terhadap penelitian yang dilakukan di wilayah timur Mediterania diperoleh rata-rata keterlambatan pasien paling cepat di Pakistan yaitu 10 hari dan yang paling lama adalah di Somalia yaitu 69 hari. Keterlambatan pelayanan kesehatan paling cepat 5 hari yaitu di Irak dan terlama 75 hari di Iran. Untuk keterlambatan diagnosis adalah 44 hari di Irak dan terlama 96 hari di pakistan. Keterlambatan pengobatan tercepat di Yaman dan Mesir yaitu 1 hari dan terlama di Pakistan dan Somalia yaitu 4 hari. Sedangkan keterlambatan total paling lama di Pakistan yaitu 100 hari dan tercepat di Irak yaitu 46 hari.8 Di Auckland, New Zealand waktu dari mulai gejala sampai pengobatan dimulai adalah 12 minggu dimana keterlambatan pasien 1 minggu dan keterlambatan pelayanan kesehatan 12 minggu.30 Di Ethiopia, Demissie M. dan kawan-kawan. menyatakan interval antara timbulnya gejala-gejala utama dan kunjungan pertama ke fasilitas kesehatan adalah tidak lebih dari satu bulan. Sedang untuk health service delay(doctor’s delay) adalah lebih dari 15 (lima belas) hari.31
Sedangkan di Indonesia sendiri penelitan mengenai keterlambatan pernah dilakukan di Padang oleh Sabrina E dan kawan-kawan memperlihatkan median keterlambatan pasien adalah 7 minggu. Untuk keterlambatan dokter didapati 4,2 minggu. Menurut penelitian yang dilakukan oleh Rama Vivera di Sumatera Utara didapatkan bahwa keterlambatan pasien adalah 4.67 bulan sedangkan keterlambatan pelayanan kesehatan adalah 3.78 bulan dengan keterlambatan total adalah 7.68 bulan.21,22
Pada penelitian ini keterlambatan pasien (patient’s delay), didefinisikan bila periode antara pasien pertama merasakan keluhan yang relevan dengan TB sampai datang ke sarana kesehatan yang pertama dikunjungi lebih dari 3 (tiga)
minggu. Penetapan ini didasari oleh penelitian sebelumnya diberbagai negara yang tidak begitu jauh berbeda antara negara yang satu dengan negara lain, khususnya di Indonesia sendiri.Keterlambatan pelayanan kesehatan (health care
system’s delay), yaitu bila periode pertama pasien ke sarana kesehatan sampai
diputuskan dapat OAT lebih dari 7 hari. Kriteria ini ditetapkan oleh karena setiap pasien yang datang ke Bagian Paru Rumah Sakit Umum Haji Adam Malik Medan, maka hari pertama sudah dilakukan pemeriksaan klinis, foto toraks, dan pemeriksaan BTA sputum. Pemeriksaan BTA selesai pada hari ketiga sejak kedatangan pertama pasien. Sputum pertama pada saat pasien datang dan pada hari kedua sputum kedua sambil membawa sputum pagi harinya. Sehingga dalam 3 hari atau paling lama 4 hari diagnosis dan pengobatan sudah diberikan. Namun jika pasien datang ke klinik paru pada saat satu hari sebelum hari libur maka hasil pemeriksaan BTA sputum akan selesai lebih lama sekitar 7 hari.
2.7.1 Faktor- Faktor yang Mempengaruhi Keterlambatan
Beberapa faktor telah diidentifikasi dapat mempengaruhi keterlambatan dalam diagnosis dan memulai pengobatan TB paru, termasuk persepsi pasien terhadap penyakit, tingkat sosial ekonomi, stigma, tingkat kesadaran tentang penyakit TB paru, tingkat keparahan penyakit, jarak antara tempat tinggal pasien dan pelayanan kesehatan, pengobatan sebelumnya yang tidak jelas seperti pasien berobat ke mantri, bidan bahkan dukun. Keterlambatan juga dapat berasal dari dokter, ketersediaan fasilitas kesehatan seperti laboratorium, foto toraks ataupun faktor ketersediaan obat.8
51 1. Usia dimana pada umumnya TB paru terjadi pada usia produktif yaitu
15-35 tahun.
2. Jenis kelamin juga cukup berpengaruh, dimana pria lebih sering berada diluar rumah dan lebih banyak berinteraksi dengan orang lain yang mungkin saja merupakan pasien TB paru BTA positif.
3. Pengetahuan tentang mengenai gejala TB yang tidak adekuat, dimana mereka menduga batuk yang mereka derita bukan oleh karena TB, dan pasien baru mencari pertolongan pengobatan ketika merasakan batuk semakin parah atau produktif.
4. Tingkat pendidikan berdasarkan hasil penelitian didapati sebagian besar pasien TB paru ada orang yang tidak mendapatkan pendidikan yang cukup bahkan buta huruf, hal ini tentu saja sangat berpengaruh terhadap upaya pencarian nformasi mengenai gejala penyakit yang dialaminya.
5. Pekerjaan, ditemukan bahwa lebih banyak pasien TB paru yang memiliki pekerjaan daripada yang pengangguran
6. Pengetahuan pasien mengenai penyakit TB paru, hal ini sangatlah berpengaruh terhadap keterlambatan diagnosis, dimana pasien yang mengetahui mengenai penyakit TB paru baik gejala klinis dan penanganan nya maka ia akan segera mendatangi tempat pengobatan yang tepat, sehingga diagnosis dapat dilakukan secara cepat dan tepat
7. Stigma terhadap TB, dimana pasien takut dan malu menderita jika orang mengetahui bahwa ia mengidap penyakit TB paru karena mereka takut dikucilkan dari masyarakat, sehingga pasien TB paru cenderung menutup-nutupi penyakitnya
8. Gejala klinis. Berdasarkan hasil penelitian gejala yang paling sering muncul pada pasien TB paru adalah batuk, demam dan penurunan berat badan sehingga pasien cenderung mengganggap hal tersebut adalah keadaan yang biasa. Yang pada akhirnya pasien baru mendatangi pelayanan kesehatan ketika gejala dirasakan pasien sudah berat.
9. Riwayat pengobatan sebelumnya. Pada umumnya pasien akan berusaha mengobati sendiri gejala yang dirasakannya, berobat ke mantri, pengobatan tradisional bahkan ke dukun. Pasien lebih suka ke praktek dokter umum daripada pusat pelayanan yang dikelola oleh pemerintah karena mudah dijangkau, waktu menunggu singkat, waktu kerja lebih panjang dan petugas kesehatan yang lebih ramah serta lebih pengertian. Pasien juga cenderung tidak nyaman atau takut akan mengenai diagnosis apa yang akan diterimanya jika ia berobat ke dokter spesialis.
10. Jarak ke tempat pengobatan yang kurang terjangkau dimana pusat pelayanan kesehatan waktu kerjanya terlalu singkat dan jaraknya yang jauh dari tempat tinggal pasien. Sehingga pasien tidak dapat langsung mendatangi pelayanan kesehatan yang tepat ketika gejala mereka rasakan. 11.Sumber informasi mengenai penyakit TB paru yang kurang.
12.Beban biaya seperti: hilangnya waktu kerja, ongkos yang mahal, biaya obat-obatan, biaya sosial oleh karena perceraian dan anak-anak yang terpaksa berhenti sekolah.
53 1. Kurangnya pengetahuan / kewaspadaan terhadap rekomendasi pengobatan
yang terbaik
2. Kurang terlibat dalam program nasional pemberantasan TB
Penelitian yang dilakukan oleh Sabrina E dan kawan-kawan di Rumah Sakit Dr. M. Djamil di Padang didapati bahwa keterlambatan lebih lama pada perempuan dengan umur ≤ 24 tahun, tidak bekerja dan dengan tingkat pendidikan
yang rendah.21 Sebelumnya penelitian yang dilakukan oleh Rama Vivera di Rumah Sakit Umum H. Adam Malik Medan menyatakan bahwa kelompok yang terlama mendapatkan pengobatan adalah kelompok usia 36 sampai 45 tahun, lokasi tempat tinggal yang di luar Medan, jenis kelamin laki-laki, dengan pendidikan rendah dan tidak bekerja.22 Berdasarkan penelitian Liam CK di Malaysia dikatakan bahwa masyarakat harus mendapatkan pengetahuan yang baik tentang gejala-gejala TB dan pentingnya segera konsultasi bila gejala muncul. Dikatakan juga dokter umum yang berpraktek swasta harus lebih waspada terhadap kemungkinan diagnosis TB dan segera merujuk pasien ke rumah sakit pemerintah.31 Hasil penelitian yang dilakukan oleh Hooi LN di Chest Clinic Penang Hospital, didapati keterlambatan (delay) pada jenis kelamin laki-laki lebih lama jika dibandingkan pada perempuan. Keterlambatan juga lebih lama pada pasien dengan pendidikan dibawah Sekolah Menengah Pertama, dengan riwayat penyalahgunaan obat-obatan dan pasien yang berobat ke dokter umum yang berpraktek swasta.33 Namun terdapat sedikit perbedaan jika melihat hasil penelitian Paynter S. di North Middlesex University Hospital London, dimana diperoleh faktor jenis kelamin dan gejala TB tidak berbeda secara bermakna. Didapati pula keterlambatan pasien lebih lama pada umur lebih dari 33 tahun,
55 tempat tinggal dan status ekonomi tidak memiliki efek yang signifikan terhadap keterlambatan dokter, sedang jenis kelamin laki-laki dan berobat ke dokter spesialis memiliki keterlambatan yang lebih pendek secara bermakna. Pada patient’s delay interval lebih pendek secara bermakna pada status ekonomi yang
lebih baik, tetapi jenis kelamin, umur, daerah tempat tinggal, tingkat pendidikan tidak memiliki efek yang signifikan terhadap keterlambatan pasien.38 Pada penelitian tersebut keterlambatan dokter lebih lama secara signifikan dibandingkan keterlambatan pasien. Dari penelitian yang dilakukan Odusanya dan kawan-kawan menilai bahwa keterlambatan pasien bisa saja disebabkan karena rendahnya pengetahuan dan kewaspadaan pasien tentang TB serta kurangnya informasi dari pemerintah atau pelayanan kesehatan tentang pengobatan gratis TB. Namun faktor sosiodemografi seperti umur, jenis kelamin, tingkat pendidikan, tempat pertama konsultasi dan juga hasil sputum tidak memberikan hubungan yang signifikan. Penelitian ini juga didapati faktor keterlambatan terutama disebabkan oleh pasien karena dokter praktek umum swasta di Lagos segera merujuk pasien ke klinik paru, berhubung mahalnya biaya berobat di rumah sakit swasta.39 Penelitian yang dilakukan Demissie M dan kawan-kawan meneliti bahwa keterlambatan pasien dipengaruhi oleh faktor-faktor seperti tidak baiknya pengetahuan pasien tentang TB serta jarak rumah yang jauh dari pusat pelayanan kesehatan.31 Pronyk PM, menilai bahwa keterlambatan diagnosis lebih lama pada wanita dibandingkan pria, jarak rumah yang jauh dari pelayanan kesehatan, stigma pasien dimana kepercayaan bahwa TB disebabkan oleh guna-guna. Namun diagnosis lebih cepat ditegakkan pada pasien dengan jumlah
keluarga yang besar, riwayat peminum alkohol, pekerja migran. Pada penelitian ini didapati keterlambatan pasien lebih bermakna daripada keterlambatan dokter.40 2.7.2. Dampak Keterlambatan
Dampak dari keterlambatan diagnosis dan pengobatan TB adalah sebagai berikut: a. Penyebaran infeksi dan penyakit pada kontak serumah
b. Bertambah beratnya penyakit
c. Bertambah lamanya masa pengobatan yang disebabkan oleh kerusakan jaringan dan adanya jaringan parut pada paru
d. Meningkatnya angka kematian.30
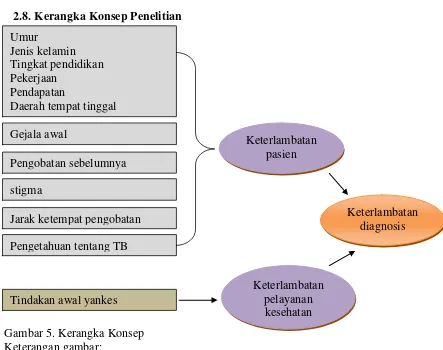
57 2.8. Kerangka Konsep Penelitian
Gambar 5. Kerangka Konsep Keterangan gambar:
: variabel bebas penentu keterlambatan pasien
: variabel bebas penentu keterlambatan pelayanan kesehatan
: variabel bebas penentu keterlambatan diagnosa : variabel terikat
Umur
Jenis kelamin Tingkat pendidikan Pekerjaan
Pendapatan
Daerah tempat tinggal
Keterlambatan pasien
Keterlambatan pelayanan
kesehatan Jarak ketempat pengobatan
stigma
Pengetahuan tentang TB Pengobatan sebelumnya
Tindakan awal yankes
Keterlambatan diagnosis Gejala awal