7
EPENDYMOMA
Rr. Suzy Indharty
Epidemiologis
Ependymoma merupakan suatu tumor
central nervous system (CNS) yang terdiri
atas sel-sel glial yang memunyai
diferensiasi sepanjang garis ependyma.
Ependymoma sering terjadi pada garis
ependyma dari ventrikel dan canalis centralis dari spinal cord.1
Klasifikasi ependymoma menurut WHO berdasarkan gambaran histologis, yaitu WHO grade I adalah myxopapillary ependymoma dan subependymoma. WHO
grade II adalah ependymoma dengan
cellular, papillary, dan variasi clear cell. WHO grade III adalah anaplastic ependymoma.Myxopapillary ependymoma
dianggap sebagai variasi biological dan
morphology yang jelas dari ependymoma
yang terjadi pada daerah cauda equine
dan merupakan gambaran lebih jinak
daripada ependymoma grade II.
Subependymoma adalah suatu lesi yang jarang dan bagian sifat yang jinak dari
myxopapillary ependymoma.
Ependymoblastoma bukan merupakan suatu primitive neuroectodermal tumor
(PNET) dan jelas dari ependymoma.
Walaupun gambarannya
merupakan WHO grade II suatu bentuk
anaplastic (malignant), histologis
anaplastic dari suatu ependymoma tidak dapat menentukan prognosis penderita dan hal ini masih kontroversial.2
Walaupun kadang-kadang ependymoma
dianggap suatu tumor yang jinak, data dari SEER (Surveillance, Epidemiology, dan End Result) melaporkan bahwa
survival ependymoma pada anak-anak
lebih jelek dibandingkan dengan
medulloblastoma. Secara keseluruhan angka survival sepuluh tahun, adalah
30-50% dan jeleknya survival secara
keseluruhan tidak signifikan berubah pada
decade sebelumnya.3
Ependymoma intrakranial sebenarnya merupakan suatu massa yang berada pada intraventrikel dan sering
meluas ke ruang subarachnoid,4
sedangkan ependymoma spinal
merupakan suatu massa yang berada pada
intramedullary yang timbul dari central canal atau massa exophytic pada conus
dan cauda equina. Lokasi anatomi yang jelas antara intrakranial dan spinal
merupakan hubungan epidemiologi dan
klinis. Pada anak, sekitar 90%
dari penderita diagnosis di bawah usia
lima tahun. Pada dewasa, 75%
ependymoma timbul dalam canalis spinalis, dengan sedikit terjadi intrakranial (supratentorial).5
Ependymoma merupakan tumor otak ketiga terbanyak pada anak-anak yaitu 6-12% dari semua tumor otak pada
anak-anak. Insiden tumor pada
intracerebral terjadi 0.3 per 100.000 penderita per tahun (anak dan dewasa).
Intrakranial ependymoma ditemukan
sekitar 9% dari semua tumor otak pada anak di bawah usia dua puluh tahun, dan ketiga terbanyak dari tumor otak primer pada anak-anak, setelah PNET dan
astrocytoma. Puncak insidennya adalah antara lahir dan usia empat tahun, dengan sedikit variasi setelah usia ini.6 Sekitar 64% dari semua kasus terjadi pada wanita. Ini memberi kesan bahwa
ependymoma spinal cord terdapat sekitar 10% dari semua tumor ependymal pada anak-anak dan dewasa muda. Spinal cord ependymoma jarang pada anak usia di bawah sepuluh tahun, atau di bawah 1% dari semua tumor spinal. Setelah usia sepuluh tahun, insiden bertambah, dan
tumor intramedullary terutama pada
penderita usia lebih dari dua puluh tahun.7
Penyebab ependymoma tidak
diketahui, tidak ada faktor lingkungan,
dan saat ini penelitian-penelitian
dikonsentrasikan pada kelainan
cytogenetic. Tumor ini ditemukan 2-5% dari penderita dengan neurofibromatosis
(NF) 2,8 terutam pada kromosom 22,
daerah cloned gen NF-2. Beberapa
laporan mendapatkan hilangnya material
kromosom 22 pada jaringan
ependymoma.8 Hilangnya daerah spesifik kromosom pada tumor selalu memberi indikasi bahwa adanya tumor gen supresi dan usia awal dari tumor ini khas terjadi dengan hipotesis bahwa terdapat germ line mutation yang cenderung terjadi kanker pada anak-anak usia awal. Saat ini,
tidak menunjukan mutasi dari gen NF-2 pada penderita dengan ependymoma.9
Gejala dan Tanda
Sekitar 90% ependymoma pada anak-anak terjadi dalam otak, sedangkan 10% lokasi pada spinal cord. Sepertiga ependymoma
intrakranial lokasi supratentorial dan dua pertiga terdapat pada fossa posterior, dan khas disebut midline posterior syndrome
dengan gejala sakit kepala, muntah, dan
letargi. Gejala ini tidak spesifik
manifestasi meningginya tekanan
intrakranial (ICP), dan gambarannya
mirip dengan medulloblastoma and
astrocytoma. Karena semua tumor ini
dapat timbul dalam ventrikel IV,
hydrocephalus obstruksi segera terjadi dan biasanya merupakan gejala awal. Bila gejala awal tidak diketahui, gejalanya semakin persisten sebagai truncal ataxia,
nystagmus, paresis nervus VI karena
hydrocephalus. Beberapa penderita ditemukan kepala miring ke arah benturan dari tonsil cerebellar ke cervical spinal canal. Jika tumor terus berkembang, dapat terjadi opisthotonus, bradikardi,
apnea, dan kematian.
Sekitar 35% penderita secara histologis merupakan grade III (WHO) pada saat didiagnosis. Sekitar 7-15% penderita mengalami penyebaran saat
didiagnosis.10 Supratentorial
ependymoma tumbuh sebagai tumor
intraparenchymal, khas dekat dengan
ventrikel lateralis. Infratentorial
ependymoma timbul dari ventrikel IV dan khas invasi ke struktur di dekatnya atau meluas ke aqueduct of Sylvius, foramen Magendie, foramen Lushka ke
cerebellopontine angle (CPA), atau upper cervical cord dan disfungsi saraf otak, terutama lemah daerah facial, hilang pendengaran, dan disfungsi menelan.
penyakit intrakranial, termasuk
peritoneum, lymph node, paru-paru,
pleura, tulang, dan hati.11 Pada
ependymoma jarang terjadi perdarahan spontan yang akut.12 Ini lebih sering terjadi pada anak usia muda dengan tumor
yang ganas. Anak-anak dengan
ependymoma supratentorial memberi gejala dan tanda secara umum seperti hipertensi intrakranial, kejang, atau gejala neurologis pada daerah otak yang terlibat. Anak usia di bawah dua tahun cenderung dengan tanda tidak spesifik, seperti peka, muntah, lethargy, macrocephaly, atau gangguan berjalan. Durasi gejala biasanya kurang dari enam bulan saat diagnosis, dengan 50% anak-anak memperlihatkan durasi gejala satu bulan atau kurang.13 cauda equina memberi gejala terbatasnya
spinal motion (50%), spasme paraveretebral (32%), serta defisit motorik dan hilangnya reflex (34%).15
Patofisiologis
Ependymoma secara tradisional diperkirakan timbul dari proses onkogenik yang tranformasi dari sel ependymal
normal menjadi phenotype tumor.
Kejadian genetik masih belum diketahui, tetapi progresivitas yang signifikan telah terjadi ke arah gambaran mutasi yang
terpisah dengan berbagai phenotype
tumor. Beberapa hal memberi kesan bahwa radial glia mungkin asal dari sel.16
Ependymoma intramedullary
berhubungan dengan neurofibromatosis
type I. Histologis yang sering dari tumor jinak ini adalah pembentukan sisa sel
ependyma berupa rosettes dan
perivascular pseudo-rosettes yang
benar-benar terpisah dari ependyma.17
Gambaran patologi ependymoma secara kasar adalah berupa massa solid yang tidak teratur. Sering terjadi pembentukan kista, juga punctate kalsifikasi, nekrosis, dan perdarahan intratumoral. Bentuk
anaplastic yang agresif dari ependymoma,
khas dengan sel-sel pleomorphic
multinucleated, nekrosis, dan perubahan pembuluh darah terjadi sebanyak 25%
dari penderita.18,19 Subependymoma
adalah suatu ependymoma yang
berhubungan dengan tumor jinak
fibrillary, rosettes ependyma berkurang,
nekrosis, dan neovaskular dari
ependymoma konvensional. Ini sering terjadi pada bagian belakang ventrikel IV atau frontalhorn ventrikel lateralis.19
Studi heterogenitas molecular
ada di antara identitas histologis tumor. Selanjutnya, identitas lebih konsisten dengan defek genetic, seperti hilangnya
locus kromosom 22, mutasi p53 pada
ependymoma ganas, kelainan karyotype
dengan sering melibatkan kromosom 6 dan/atau 16, dan mutasi NF2.
Radiologis
Keterbatasan Computed Tomography
scan (CT scan) terutama ditemukan dalam pemeriksaan lesi fossa posterior.20
Walaupun demikian, CT scan masih
digunakan sebagai tambahan untuk MRI dalam evaluasi ependymoma.
CT scan membantu
menggambarkan daerah kalsifikasi,
cenderung punctate dan fokal. Kalsifikasi
ditemukan 50% ependymoma
supratentorial, dan 46% ependymoma infratentorial.21 Komponen solid dari
ependymoma cenderung isoattenuating
sampai hyperattenuating pada gray
matter. Sifat kista hypoattenuating
terdapat 46-83% ependymoma
Sepertiga ependymoma supratentorial enhance homogen dengan pemberian kontras. Sebaliknya sisa dua pertiga
enhanceheterogen. Susunan enhancement
pada ependymoma infratentorial sedikit berbeda, yaitu Sekitar 10% tidak enhance, sisanya 90% secara kasar terbagi rata
antara homogen dan heterogen
enhancement.
CT scan digunakan untuk
membedakan ependymoma dari tumor
lain dengan dijumpainya kalsifikasi
sebanyak 50%. Medulloblastoma
memunyai enhancement yang lebih
homogen dan sedikit nilai attenuation
lebih tinggi daripada ependymoma.
Kalsifikasi lebih sedikit (15%) dari
ependymoma yaitu sekitar 50%.
Ependymoma juga cenderung mengisi ventrikel IV, kadang-kadang meluas
keluar foramen Luschka, sebaliknya
medulloblastoma cenderung menonjol pada ventrikel IV.
Kombinasi kalsifikasi punctate dan pembentukan kista lebih sering terjadi pada ependymoma daripada cerebellar astrocytoma. Brain stem glioma
cenderung iosattenuating, jarang
kalsifikasi, dan cenderung infiltrasi dan meluas ke pons.21
Ependymoma supratentorial
dapat dibedakan dari ependymoma
intraventrikel. Ependymoma
supratentorial lokasinya lebih sering pada
parenchyma otak daripada ependymoma infratentorial, yang selalu intraventrikel.
Ependymoma supratentorial dilaporkan
83% terletak pada parenchyma.22
Ependymoma supratentorial cenderung
lebih besar dari ependymoma
infratentorial, yaitu 94% besar lebih dari empat cm.23 Ependymoma supratentorial
extraventrikel selalu memunyai
komponen kista dengan atau tanpa mural nodule.
Peran MRI dalam terapi
ependymoma, adalah dalam deteksi tumor
dan reseksi dan/atau radiasi. Bagian solid
dari ependymoma khas dengan isointense
sampai hypointense pada white matter
dengan waktu penyembuhan yang singkat
/ waktu echo (TR/TE) T1-weighted
images. Tumor ini bersifat hyperintense
terhadap white matter pada T2-weighted images. Sebanyak 50% ependymoma
memperlihatkan signal heterogen, berupa kalsifikasi, nekrosis, methemoglobin,
hemosiderin, atau vaskularisasi tumor.18,24 Misalnya, foci hyperintense pada T1 dan T2-weighted images, kesan
methemoglobin pada subacute hemorrhage dari usia satu sampai empat minggu. Foci hypointense terdapat pada
T1 dan T2-weighted images, kesan
hemosiderin, calcium, atau nekrosis. Foci punctate calcific sulit didiagnosis secara
prospective tetapi ditemukan sebanyak 45% dari ependymoma.24,25 Perubahan kista terdapat pada intensitas signal tinggi adalah pada T2-weighted.
Signal heterogen merupakan sifat yang digunakan untuk membedakan
ependymoma dari medulloblastoma yang
lebih homogen. Kalsifikasi dan
perdarahan lebih khas pada ependymoma
dari medulloblastoma. Sebagai tambahan,
ependymoma lebih cepat meluas melalui
foramen Luschka dan Magendie. Oleh karena itu disebut plastic ependymoma.
Ependymoma mirip dengan choroid
plexus papilloma tetapi tidak homogeny
dan pinggir yang tidak teratur kurang khas
dan edema sekitar ependymoma.
Enhancement dengan gadolinium
digunakan untuk membedakan tumor dari
edema vasogenic sekitarnya dan jaringan
otak normal. Tanpa iv kontras
enhancement, T2-weighted images lebih dipercaya untuk membedakan pinggir tumor dari T1-weightedimages.25
Pada cerebral angiography yaitu
gambaran ependymoma menyebabkan
berjalan transverse dan vena
supratonsillar sepanjang aspek anterior
dan lateral dari pole atas tonsil cerebellar. Kemudian berjalan lateral ke CPA melewati brachium dari pons, untuk
bergabung dengan vena petrosal.
Ependymoma yang meluas ke ventrikel IV dan lateral recesses dapat menggeser vena ini ke belakang dan ke samping.
Diagnosis
Evaluasi penderita dengan ependymoma
termasuk riwayat dan pemeriksaan fisik, MRI otak dan tulang belakang sebelum dan sesudah operasi, dan evaluasi cairan otak. Idealnya MRI tulang belakang dilakukan sebelum operasi karena setelah operasi, darah dalam ruang subarachnoid spinal cord dapat dibingungkan dengan
dropmetastasis.
Radiologi imaging berperan
dalam diagnosis dan terapi penderita dengan ependymoma. CT scan selalu digunakan untuk mengevaluasi awal intrakranial hemorrhage, massa, atau efek
massa. Ependymoma supratentorial
tampak besar, heterogen, periventrikular, atau jarang terdapat massa intraventrikel. Kalsifikasi ditemukan sekitar 50% pada
CT scan. Kebanyakan ependymoma
supratentorial memunyai komponen kista dan enhance setelah pemberian kontras.26
Ependymoma infratentorial tampak lesi heterogen yang tumbuh dalam ventrikel IV dan menyebabkan dilatasi ventrikel
lateralis dan III. Kebanyakan penderita, dengan MRI bagian solid tumor intense
dengan gray matter pada T1 dan T2
weighted dan enhance dengan kontras.27
Jika diduga suatu massa,
dilakukan Magnetic Resonance Imaging
(MRI). MRI lebih baik untuk tumor CNS,
dan pemeriksaan selalu cenderung
terhadap perkiraan diagnosis. Diagnosis pasti ependymoma, seperti kebanyakan
tumor CNS yang lain dipastikan terjadi dengan tissue sampling.
Dengan Computed Tomography
(CT) scan, gambaran ependymoma
isodense terhadap cortex cerebellar dan
heterogen. Perdarahan ditemukan 13%
kasus ; kalsifikasi terjadi 25-50%
penderita. Kista dan daerah nekrosis dengan densitas rendah. Ventrikel IV,
ependymoma kadang-kadang dikelilingi
oleh peritumoral edema atau
cerebrospinal fluid (CSF), tetapi ini tidak khas dan dapat ditemukan dengan tipe tumor yang lain. Setidaknya ditemukan sebagian kontras enhance pada tumor ini, tetapi biasanya heterogen dan irregular.28
Hydrocephalus terdapat hampir pada semua lesi fossa posterior.
Lesi supratentorial sering sangat besar saat diagnosis dan memunyai
daerah asal dalam ventrikel atau
semuanya intraparenchym. Khas
irregular enhance dengan densitas rendah pada bagian tengah nekrosis.
MRI sangat berarti dalam
menentukan anatomi tumor fossa
posterior dan hubungannya dengan
batang otak, spinal cord, dan
cerebellopontine angle (CPA).29 Khas, tampak massa timbul dari sebelah bawah batang otak dan proyeksi ke ventrikel IV.
Ependymoma memunyai tendensi melalui
foramen Lushka ke CPA dan memunyai bagian, seperti lidah dari dorsal tumor dan lateral ke atas cervical cord. Arteri
vertebralis dan posterior inferior cerebellar arteries dapat bergeser. MRI
ependymoma khas dengan inhomogen, tumor khas isodense atau densitas rendah pada T1-weighted, dan isodense atau
signal meninggi pada T2-weighted.
Biasanya inhomogen enhance dengan
pemberian kontras. MRI ependymoma
cauda equina biasanya memperlihatkan
enhance homogen setelah pemberian
gadolinium.15
Karena kurangnya spesifikasi
standar pada gambaran foto ini, tidak ada teknik, seperti proton magnetic resonance spectroscopy digunakan untuk menambah diagnosis spesifik. Ada tiga grup utama histologis tumor fossa posterior pada
anak-anak, yang tampak perbedaan
susunan metabolik. Cerebellar
astrocytoma memperlihatkan
berkurangnya ratio N-acetylaspartate
terhadap choline dibandingkan dengan kontrol otak ; ependymoma rata-rata
rendah, dan medulloblastoma adalah
rendah seluruhnya.30
Ependymoma jarang menyebar saat diagnosis dengan insiden 11-17%.31 Namun, demikian, penting diketahui ada atau tidak karena penyebaran sangat
menentukan faktor diagnostik. Jika
memungkinkan dilakukan MR scan
tulang belakang sebelum operasi karena darah berhubungan dengan operasi dapat membingungkan sampai beberapa minggu setelah operasi fossa posterior dan memberikan hasil false-positif.
Histologis
Ependymoma timbul dari epithelium ependymal pada garis ventrikel dari otak dan canalis centralis dari spinal cord. Oleh karena itu, kebanyakan lokasi tumor ini terdapat pada ventrikel lateral, III, dan IV serta lumbosacral spinal cord.
Ependymoma biasanya merupakan suatu tumor dengan batas yang jelas dan
memperlihatkan daerah kalsifikasi,
perdarahan, dan kista. Klasifikasi
ependymoma menurut WHO32 dibedakan atas tiga tingkatan, yaitu
• WHO grade I, yaitu diferensiasi tancytic, dan variasi clear sel
• WHO grade III, yaitu
anaplasticependymoma Subependymoma adalah suatu tumor yang jarang, biasanya berlokasi pada dinding sistem ventrikel. Secara histologis,
karakteristik dengan kelompok
monomorphic sel dengan latar belakang
fibrillary, sering memperlihatkan
degenerasi kista fokal, hyalinisasi
pembuluh darah, deposit hemosiderin, dan
kalsifikasi. Subependymoma biasanya
memperlihatkan immunopositivity kuat untuk glial fibrillary acidic protein
(GFAP) dan S-100 antigen. Dibandingkan
dengan tumor ependymal yang lain,
subependymoma memunyai sedikit proliferasi sel, seperti yang tampak pada
MIB-1 immunostaining,33 dan tidak
memperlihatkan perubahan cytogenetic
serta dianggap lesi hamartomatous.34 Setelahreseksi, tumor jarang rekuren, dan prognosis jangka panjang memuaskan.
Patologis ependymoma (WHO
grade II) termasuk cellular, papillary, dan variasi clear cell, juga anaplastic ependymoma (WHO grade III),
myxopapillary ependymoma (WHO grade
I), dan subependymoma (WHO grade I).
Secara histologis, ependymoma khas
dengan ependymal pseudorosette dengan proses glial fibrillary acidic protein
(GFAP)-positive pada pembuluh darah.
Myxopapillary ependymoma terletak pada
cauda equina dan conus, sedangkan
subependymoma dan anaplastic ependymoma terletak pada
intramedullary.
Berbagai subtype histologis
ependymoma yang paling sering ditemukan adalah cellular ependymoma, tetapi terjadi juga epithelial tanycytic
myxopapillary, atau mixed. Diferensiasi histologis dari astrocytoma sulit, tetapi
diagnosis adanya perivascular
pseudorosette atau rosette yang sebenarnya, yang terdiri atas sel-sel
neoplastic mengelilingi pembuluh darah dengan cytoplasmic meluas antara nucleus
dan dinding pembuluh darah. Grade II
ependymoma merupakan cellular, sedang dengan aktivitas mitosis rendah, tetapi dapat memperlihatkan nuclear atypia, kadang-kadang mitosis, dan foci nekrosis dan kalsifikasi. Grade II ependymoma
memunyai tiga subtipe, yaitu
a. Cellular ependymoma, cellularity
menonjol, tetapi pembentukan
pseudorosette atau rosette selalu kurang menonjol
b. Papillary ependymoma, histologis mirip susunan papilloma choroid plexus
c. Clear cell ependymoma, terdiri atas sel-sel membengkak, clear cytoplasm, dan plasma membrane.32
WHO grade III anaplastic (malignant)
ependymoma, histologis jelas anaplastic, termasuk high cellularity, variasi nuclear atypia, hyperchromatin, dan aktivitas
mitosis yang nyata. Proliferasi vascular
selalu menonjol dan nekrosis yang luas.32
Ependymoblastoma sangat ganas dan jarang dari asalnya embryonic yang terdiri atas elemen-elemen yang mirip primitive embryonic ependymal cell. Tumor ini bukan tumor ependymal, tetapi primitive neuroectodermal tumor yang sangat ganas.
Terdapat pertentangan antara
neuropatologis mengenai diagnosis dan tingkatan ependymoma. Angka kesalahan klasifikasi dapat mencapai 69%, dan tidak
dapat ditentukan hubungan antara
histologis dengan hasil akhir penderita.10
Kebanyakan histologis dari spinal
ependymoma adalah jinak, walaupun sering terdapat nekrosis dan perdarahan
intratumoral. Walaupun unencapsulated
dari asal glial tumor, biasanya batas jelas dan tidak infiltrasi ke jaringan spinal cord
sekitarnya. Percobaan baru-baru ini
berhubungan dengan expresi MIB-1
antigen dengan ependymoma ganas telah membaur oleh heterogenitas tumor.
Gambaran jenis Myxopapillary ependymoma kebanyakan ditemukan di daerah cauda equina yang asalnya dari
villum terminalis. Tumor tumbuh lambat dan terjadi erosi tulang di dekatnya dan jaringan lunak sekitarnya. Makroskopis, batas tumor jelas dan khas terjadi dalam
villum terminalis. Mikroskopis menunjukkan terdiri atas sel cuboidal atau
columnar tumor sekitar vascular core dari
hyaline dan sedikit sel jaringan ikat dan
pembuluh darah, kadang-kadang
sitoplasma-nya jelas/bersih.32 Walaupun
jarang, tumor ini dapat menyebar
sepanjang axis central nervous system
(CNS)35 atau terjadi di luar CNS dalam daerah ectopic, seperti pada sacrum dan
jaringan presacral, yang secara
embyologis berasal dari sisa ependymal.36
Immunohistochemistry sulit untuk
interpretasi ependymoma dan tidak
menambah informasi terhadap
pemeriksaan histologis konvensional.
Kebanyakan ependymoma jelas dengan
GFAP walaupun antigen yang lain,
seperti epithelial membrane antigen
(EMA) berbeda-beda. Vimentin biasanya terdapat pada perivascular pseudorosette.
Index DNA tidak berhubungan dengan hasil akhir atau histologis.37
Elektron mikroskop dapat
digunakan untuk menegakan diagnosis
ependymoma apabila tampak atypical. Sel
normal ependymoma tampak berukuran
microvilli dan cilia pada permukaan
apical. Rosette yang sebenarnya tampak pada lebih dari 90% penderita, tetapi hanya 30-40% penderita dengan light
untrastruktur untuk diferensiasi low-grade
dengan anaplasticependymoma.
Operasi
Managemen optimal terhadap
ependymoma belum sepenuhnya ditegaskan, tetapi hati-hati dalam analisis faktor prognosis, memberi jalan dan pengertian. Jelas bahwa suatu agresif reseksi tumor memberi harapan pada
penderita yang lebih baik dari
perawatannya.30,31 Ini berhubungan
dengan lamanya survival. Kebanyakan
ependymoma timbul dalam fossa posterior, dan harus mengetahui anatomi sebelum dilakukan operasi.
Anak-anak dengan lesi fossa
posterior biasanya dilakukan operasi dengan teknik midline suboccipital. Meskipun dengan gross total resection
(GTR) menguntungkan survival, lesi pada
fossa posterior sangat dekat dengan saraf-saraf kranial membuat risiko GTR, dan
kemungkinan lamanya disfungsi
neurologis dan ketidakmampuan.
Sndroma fossa posterior juga
menyebabkan cerebellar mutism, suatu komplikasi operasi fossa posterior, dan
sering terjadi apabila invasi ke
brainstem.38 Mutism memunyai jarak laten satu sampai tujuh hari, dan durasi enam sampai tiga ratus enam puluh lima hari. Mutism diberi keseimbangan antara
perbaikan survival dengan GTR dan
potensi morbiditas setelah operasi.
Hydrocephalus dapat diatasi dengan
perioperative external ventricular drain,
ventriculoperitoneal shunt, atau third ventriculostomy meskipun jarang.
Teknik operasi untuk tumor
intramedullary adalah melalui standard laminectomy, penderita dengan prone position. Pengangkatan tumor
intramedullary yang strategis bergantung pada hubungan tumor dengan spinal cord.
Intraoperative ultrasound digunakan
untuk menentukan lokasi tumor dan batas tumor rostrocaudal. Reseksi tumor yang luas diikuti terhadap lesi, monitoring intraoperative, pengalaman operator, dan dilakukan frozen-section untuk diagnosis histologis untuk tumor yang besar dapat digunakan dekompresi internal dengan
aspirator ultrasonic atau laser. Ini dapat
menutup dura dengan baik mencegah
kebocoran CSF.
Peranan operasi pada
ependymomafillum terminalis bergantung pada ukuran tumor dan hubungannya terhadap cabang cauda equina sekitarnya. Reseksi total harus dicoba; bagian tumor yang tidak melibatkan fillum terminalis
umumnya terdapat antara tumor dan
spinal cord. Amputasi segment fillum afferen dan efferen diperlukan untuk
membuang tumor. Dekompresi internal
tidak dilakukan pada ukuran tumor yang kecil atau sedang karena dapat menambah risiko penyebaran melalui CSF.
Obat-Obatan
Tidak ada obat spesifik untuk terapi
ependymoma, bagaimanapun
ependymoma supratentorial memerlukan
terapi obat-obatan. Untuk kejang,
penderita biasanya mulai dengan
levetiracetam (Keppra), phenytoin
(Dilantin), atau carbamazepine
(Tegretol). Levetiracetam selalu digunakan karena obat ini mengurangi efek-efek pada sistem P450 yang tampak dengan phenytoin dan carbamazepine, yang dapat tergganggu dengan terapi anti-neoplastic. Vasogenic cerebral edema
diterapi dengan corticosteroid seperti
dexamethason dan umumnya dikombinasi dengan anti-ulcer agent. Corticosteroid
juga efektif untuk terapi edema yang
berhubungan dengan tumor
intramedullary pada pre dan postoperasi.
partial dan kejang myoclonic. Juga diberikan untuk kejang primer general
tonic-clonic. Mekanisme obat belum
diketahui. Untuk dewasa diberikan
dengan dosis 1000 mg/hari, tidak
melebihi 3000 mg/hari. Untuk anak umur
empat sampai lima belas tahun
20mg/kg/hari, tidak melebihi 60mg; Dosis ini diberi tidak diberikan pada anak di bawah empat tahun.
Phenytoin (Dilantin), dosis
dewasa sebanyak 15mg/kg, dosis
maintenance 5mg/kg/hari atau 300 mg iv. Untuk anak-anak diberi 15mg/kg iv, dosis
maintenance 5mg/kg/hari iv.
Carbamazepine (Tegretol) diberikan kepada, dewasa 200-600 mg PO dan untuk anak-anak 15-25 mg/kg/hari.
Dexamethasone (Decadron) diberi untuk dewasa 16 mg/hari dan untuk anak-anak 0.5 mg/kg/hari iv.
Anatomi
Intrakranial ependymoma dapat terjadi di atas atau di bawah tentorium. Tumor timbul dalam daerah angulasi ventrikel dari sel-sel sisa ependymal yang meluas ke sekitar white matter.21 Ependymoma infratentorial terdapat pada 60-73% penderita dan 70-80% dari tumor fossa posterior terletak pada ventrikel IV.15,17 Sebagai tambahan, 15% timbul dalam
cerebellopontine angle (CPA), dan sisanya 5-8% timbul dalam hemiphere cerebellar.24,25
Sebanyak 55% ependymoma
infratentorial invasi sisterna CPA melalui
lateral recesses ventrikel IV. Ektensi
paling sering adalah dari foramen
Magendie ventrikel IV ke foramen magnum dengan melibatkan upper cervical spinal cord. Sebanyak 12%
Ependymoma infratentorial, menyebar melalui subarachnoid, terutama gambaran histologisnya suatu anaplastic.24 Tumor
supratentorial khas timbul dekat trigone
ventrikel lateralis.18,25
Ventrikel IV secara garis besar berbentuk seperti pyramid, lantainya dibentuk oleh bagian dorsal pons dan
medulla, dan atapnya oleh velum medullary superior dan velum medullary inferior. Batas samping terdiri atas
peduncles cerebellar superior, middle, dan inferior. Bagian puncak bawah terbuka ke cistern magna melalui midline foramen Magendie.
Jika vermis dibelah dan masuk ke ventrikel, tampak bentuk struktur lantai ventrikel. Tampak juga obex, hypoglossal trigone, dan area postrema. Bentuk striae medullaris adalah seperti pita pada bagian tengah ventrikel, dan sampai ke dalam
median sulcus. Lebih ke rostral, median sulcus merupakan sayap oleh facial colliculi. Pada rostral apex, rongga kurve ventrikel IV menurun (ke anterior), dan
cerebral aquaduct sebagai petunjuk ke ventrikel III. Langit-langit ventrikel
lateral membentuk lateral recesses, tempat plexus choroidalis berasal. Plexus choroidalis menonjol dari foramen lateral
dan segera berakhir pada saraf otak IX, sedikit di belakang saraf facial dan
vestibulocochlear. Struktur aliran darah pada inferior ventrikel IV berasal dari
hemisphere tonsilar cabang posterior inferior cerebellar arteri, yang berasal asalnya dari daerah choroidal dan diikuti permukaan inferior dan medial dari tonsil.
Ependymoma khasnya berasal dari obex
dan mengisi rongga ventrikel IV.
Ependymoma ini bisa timbul dari samping dalam cerebellar peduncle dan ventrikel bergeser jauh dari tumor. Pada kasus ini, selalu ektensi melalui foramen Lushka ke
CPA yang memiliki banyak nervus
kranialis. Aliran darah berasal dari
dan cerebellum bagian tengah dapat juga terlibat dengan tumor.
Manajemen Hydrocephalus
Anak-anak dengan ependymoma selalu
mengalami sakit akut pada saat
ditemukan. Perdarahan di dalam tumor bisa sebagai pencetus keadaan umum
yang memburuk secara akut dan
menyebabkan koma terutama pada bayi. Gejala ini biasanya karena akut obstruksi
hydrocephalus daripada massa itu sendiri
dan kontroversi tentang manajemen
hydrocephalus. Opsi antara lain steroid
sebelum operasi diikuti eksisi tumor,39
external ventricular drain,40 pemasangan CSF shunt sebelum tumor dibuang.41
Pemasangan shunt sebelum operasi
menunjukan bahwa :
1. Persiapan penderita dan
keluarga untuk operasi,
membuat diagnostik tes, dan rencana operasi besar secara elektif.
2. Prosedur operasinya aman
pada fossa posterior setelah tekanan intrakranial menurun. Angka kematian berkurang dilaporkan
dengan pemasangan shunt sebelum
operasi tumor tetapi memunyai kerugian dengan strategi ini :
1. Tidak semua penderita
memerlukan shunt setelah
operasi tumor dan shunt
3. Shunt sebagai sumber
penyebaran tumor dapat
menyebar melalui jaras
CSF.40
Penggunaan filter millipore dilakukan untuk mencegah problem ini,42 tetapi
sering dan sumbat menyebabkan shunt tidak berfungsi. Herniasi ke atas43 dan perdarahan tumor dilaporkan setelah
dekompresi akut dari bagian
supratentorial dengan massa fossa posterior masih belum dioperasi.
Baru-baru ini, penggunaan
endoskopi sebelum operasi pada
ventrikolostomi III beberapa hari sebelum operasi telah dilakukan. Setelah reseksi tumor, kebanyakan penderita dengan
hydrosepalus obstruksi berkurang. Penderita dengan persistenhydrocephalus
memunyai tipe hubungan primer,
sehingga tidak bisa berkurang dengan
ventrikulostomi III caranya dimulai
dengan pemberian dexametason (satu
mg/kg/hari) saat dirawat untuk
menghindari shunt sebelum operasi, dan melakukan ventrikulostomi intraoperasi dan defenitif operasi secara elektif beberapa hari kemudian. Jika keadaan penderita memburuk tiba-tiba, dilakukan operasi emergensi.
Manajemen Tumor
Walaupun ependymoma cukup vaskular, arteriografi dan risiko embolisasi jarang dilakukan. Aliran darah ke tumor melalui
cabang kecil dari posterior
inferiorcerebellar artery (PICA) jelas
memunyai risiko embolisasi. Posisi
operasi penderita, yaitu telungkup (prone position). Posisi duduk memunyai risiko emboli udara, frontal pneumocephalus, dan hipotensi sistemik serta lengan ahli bedahnya lemah/capek.
Pada kebanyakan kasus dibuat insisi vertical garis tengah dari inion ke daerah cervical tengah, dan dilakukan kraniektomi dari sinus transverses ke
foramen magnum. Bila tumor seluruhnya timbul ke arah CPA, dilakukan teknik
Dura dibuka dengan insisi berbentuk Y sampai ke tingkat C1. CSF dilubangi melalui ventrikulostomi untuk mengurangi tekanan pada fossa posterior;
jika ventrikel mengecil, diberikan
mannitol. Cisterna magna dibuka, dan
cerebellar tonsil dipisah, dan tampak massa tumor. Kemudian, vermis dibuka pada garis tengah untuk melihat bagian atas tumor. Ependymoma selalu timbul di daerah subependymal dari dinding lateral
ventrikel IV, dan ventrikel bergeser ke samping oleh massa tumor. Mirip dengan, pembuangan tumor dari foramen Lushka
dan CPA ditangguhkan sampai sebagian besar tumor telah direseksi. Pada bagian atas tumor tampak oklusi tumor atau mengisi aquaduct dan ini dibuang dengan cara disedot (suction).
Bila tidak ada penyebaran, tidak mudah menjawab tentang bagaimana agresifnya membuang tumor dekat batang
otak. Karena ependymoma memunyai
prediksi untuk melekat pada obex,
risikonya adalah sleep apnea, disfungsi menelan, dan kronik aspirasi. Kecuali
reseksi total sebagian besar dapat
dilakukan, tetapi tumor terus berkembang jika tindakan lanjutan cukup lama. Demikian juga halnya bila tumor terletak pada CPA dan tumornya sangat dekat dengan beberapa saraf otak, sehingga bila
dilakukan reseksi total dapat
menyebabkan hilangnya gerakan facial
atau pendengaran. Yang tidak
menguntungkan adalah tumor selalu terletak di daerah saraf otak sebelah bawah dan cabang-cabang PICA, dan bila struktur anatomi tidak terganggu setelah operasi, selalu dilakukan tracheostomi
dan gastrostomi untuk memberi makanan selama beberapa hari.44
Operasi dengan teknik standar
Ependymoma pada supratentorial, bergantung pada lokasi. Tumor pada anak kecil biasanya besar dan lokasinya tidak sulit. Sebagai tambahan dibuat fungsional
MRI untuk melihat lokasi daerah korteks
memunyai angka mortalitas 1-2%. Sekitar 40% penderita masih sehat atau mendapat defisit yang minimal setelah operasi, 30% tidak ada manifestasi setelah operasi atau perubahannya relative seperti sebelum operasi, dan 25% penderita bertambah
defisitnya setelah operasi, tetapi
kebanyakan selalu perbaikan. emboli udara dapat terjadi pada posisi operasi terlungkup. Insiden ditemukan pada 10% dari penderita. Posisi ini juga dapat menyebabkan retinal iskemia dan buta akibat penekanan yang cukup lama, tekanan darah arteri yang rendah dan
drainase vena cerebral yang jelek.
Penekanan yang lama juga dapat
menyebabkan nekrosis pada axilla, lutut, dada, dan penis.
Pengangkatan tumor dari batang otak dapat menyebabkan retensi CO2, tidak mampu menelan, ataxia, paresis
pita suara, aspirasi pneumonia
berulang-ulang, dan quadriparesis. Beberapa
penderita memerlukan tracheostomi,
gastrostomi untuk makanan dan
penggunaan ventilator yang lama.
Problem ini adalah karena insufisiensi pernafasan setelah operasi, bisa juga karena trauma langsung pada medulla
atau kompresi pembuluh darah oleh tumor.
Karena terlambatnya perubahan kesadaran atau tanda fokal neurologis setelah operasi, penderita harus segera
dilakukan scan ulang. Masalah
hydrocephalus dan perdarahan, sindroma
pseudobulbar, yang dapat terjadi stupor,
irritability, labilnya emosi, dysartria,
dalam tujuh puluh dua jam setelah operasi.46 Sindroma ini dapat hilang beberapa minggu sampai bulan. Pada
awalnya sangat sulit membedakan
sindroma ini secara klinis dengan
dekompensasi hydrocephalus, terutama pada anak muda. Jika sistem ventrikel melebar dari sebelumnya, dilakukan pemasangan shunt.
Anak-anak dengan reseksi fossa posterior tumor memunyai risiko mutism cerebellar setelah operasi. Mutism
ditemukan 5-30% pada penderita setelah operasi tumor yang besar di daerah
vermis. Biasanya penyembuhannya beberapa minggu sampai enam bulan. Penyembuhannya kembali seperti semula dengan semua kata-kata dan kalimat dibandingkan hanya dengan suara, memberi kesan terlambat bicara daripada
apraxia atau dysartria. Penderita selalu dilakukan scan, dan ditemukan tipe
cerebellar bicara (cerebellartype speech).
Fenomena ini masih kontroversi.
Kebanyakan mengatakan lesi pada
nucleus dentatus atau pedunculus cerebelli superior.
Aseptic meningitis tanda demam, fotofobia, kaku daerah nuchal, dan CSF
pleositosis yang terjadi berhubungan dengan darah-spinal fluid, dan dianjurkan serial spinal tap sampai CSF jernih. Sindroma ini terjadi lima sampai tujuh hari setelah operasi.
Bila pseudomeningocele terjadi, jarang dilakukan revisi luka operasi.
Occipital pseudomeningocele diatasi dengan intermitanlumbal punksi, dibuang 10-20 ml CSF per hari. Jika gambaran
ulangan scan menunjukan ventrikel
melebar, luka operasi terancam bocor, cairan CSF keluar melalui spinal, atau jika anak mengalami sakit kepala, letargi,
atau ataxia, dilakukan pemasangan
ventriculoperitonealshunt. Kira-kira 30%
tumor fossa posterior pada anak-anak memerlukan shunt.
Melena, abdominal pain dan distensi, dan
hematemesis yang terjadi karena operasi ini kemungkinan adalah karena stress.
Pencegahan dengan antasida masih
kontroversi. Beberapa studi memakai pencegahan dengan cimetidine, ranitidine, atau antasida.
Pengobatan Tambahan
Manajemen penderita dengan
ependymoma secara medis termasuk terapi tambahan, seperti conventional radiation therapy, radiosurgery, dan kemoterapi, steroid untuk edema dan
antikonvulsi pada penderita dengan
ependymoma supratentorial.47
Terapi Radiasi
Pada dewasa atau anak lebih besar,
radiotherapi merupaka standard
tambahan pengobatan diikuti reseksi pada
ependymoma WHO grade II. Pada penderita tertentu hanya dilakukan operasi saja, kebanyakan tumor fossa posterior
tidak dapat dilakukan total reseksi dan rekuren tanpa radiasi setelah operasi. Terapi radiasi setelah operasi telah banyak digunakan. Penderita dengan terapi radiasi setelah operasi, signifikan lebih baik daripada operasi saja.20 Pada beberapa senter, percobaan klinik sedang
berlangsung dan tidak diberikan
radioterapi setelah operasi dalam seleksi
ependymoma supratentorial dengan komplit radiografik reseksi operasi dan
tidak ada penyebaran.48 Terdapat
perbaikan survival dengan craniospinal radiation (CSA). Studi baru-baru ini, pada penderita dilakukan myelography, CT, dan MRI scan, menunjukan insiden yang rendah (11%) terhadap penyebaran pada saat diagnosis.18,19 Dosis radiasi
untuk pengobatan ependymoma adalah
rekuren. Dosis perhari adalah 180-200 cGy. Studi baru-baru ini dosisnya 100 cGy dua kali per hari dan total dosis
adalah 7200 cGy, diikuti dengan
kemoterapi. Hasilnya dilaporkan 80% free survival dengan total reseksi. Teknik
radiosurgical saat ini digunakan untuk
pengobatan lokal rekuren, dengan
menggunakan linear accelerator49 atau
gamma knife50 dengan ukuran 1000 dan 2000 cGy diberikan dosis tunggal.
Dosis tinggi kemoterapi dicoba menggantikan terapi radiasi dengan pada anak usia di bawah enam tahun dengan
tumor otak yang ganas,51 atau
menggantikan radiasi dengan kemoterapi setelah operasi pada anak usia di bawah lima tahun.52
Pemeriksaan lain fokus dengan cara mengurangi lapangan radiasi dengan
menggunakan radiotherapy conformal.
Radiotherapi mengenai pinggir/batas target volume sepuluh mm sekitar sisa
tumor setelah operasi. Penderita
menerima focal radiasi dengan dosis 54-55.9Gy diikuti operasi definitive. Sekitar 30% diberi kemoterapi sebelumnya. Efek
survival bergantung pada tingkatan tumor
dan luasnya reseksi.53 Evaluasi
radiotherapy conformal penderita usia lebih dua belas bulan termasuk pada
konsorsium Pediatric Brain Tumor
dengan usia di bawah tiga tahun,
menggunakan kemoterapi intrathecal,
kemoterapi sistemik, dan radiotherapy conformal. Radiasi craniospinal masih
digunakan, atau kombinasi dengan
kemoterapi pada penderita dewasa dengan
ependymoma yang menyebar.
Sampai sekarang tidak ada
peranan terapi tambahan terhadap
ependymoma spinal setelah reseksi operasi total. Terhadap penderita dengan sisa tumor setelah operasi atau rekuren yang awal, radiasi dianggap sebagai dasar untuk status neurologis dan keadaan medis penderita. Walaupun peranan terapi
radiasi belum dapat ditegaskan, risiko tinggi terhadap rekuren pada anak muda diterapi dengan kemoterapi saja. Setelah reseksi total, perlu digunakan modalitas ini. Peranan studi lapangan radiasi
conformal untuk kontrol local dari
ependymoma masih berlangsung.
Kemoterapi
Ependymoma, sensitif terhadap kemoterapi. Anak di bawah usia tiga tahun dengan penggunaan kemoterapi dapat membantu menghindari efek radiasi yang merugikan. Kombinasi regimen
kemoterapi terdiri atas cisplatin,
etoposide (VP-16), carboplatin,
vincristin, dan mechlorethamine atau
ifosfaminde, carboplatin, dan etoposide
(ICE) telah diberikan dengan berbagai
keberhasilan. Ependymoma merupakan
tumor yang jarang. Ada yang
menggunakan terapi VETOPEC
(vincristin, etoposide, cyclophosphamide,
cisplatin, carboplatin) untuk sisa
ependymoma, memberi hasil yang
memuaskan.54 Beberapa studi
mendapatkan respon tumor terhadap dan
perbaikan survival dengan regimen
cisplatin untuk rekuren ependimoma.55 Walaupun respon-nya tinggi, tidak ada
regimen kemoterapi memperlihatkan
perbaikan survival secara keseluruhan
pada dewasa dengan rekuren
ependymoma. Kemoterapi ditambah terapi radiasi dibanding radiasi saja telah
dilakukan dengan kombinasi
cyclohexylnitrosourea (CCNU),
vincristine, and prednisone.
Penderita usia di bawah tiga tahun saat diagnosis, setelah operasi
diobati dengan vincristine,
cyclophosphomide, cisplatinum, dan
yang baik pada anak yang lebih besar
yang menerima terapi radiasi saat
diagnosis dan memberi kesan bahwa ini
merupakan strategi yang berguna.
Kemoterapi pada penderita dengan
ependymoma telah dievaluasi untuk terapi
anak dengan sisa penyakit atau
menghindari radiotherapi pendeita usia di bawah tiga tahun.
Hasil akhir yang baik
menggunakan kemoterapi (vincristin,
carboplatin, cisplatin, cyclophosphamide, dan methotrexate) untuk terapi
ependymoma anak usia di bawah tiga tahun tanpa metastasis intrakranial.57 Sebanyak 42% bebas radiotherapy selama lima tahun; median diikuti selama enam tahun, angka survival sekitar 80% selama tiga tahun, dan 60% lima tahun,58
memberi kesan bahwa intensif
kemoterapi, terutama tambahan
methotrexate bermanfaat untuk terapi
anak muda dengan ependymoma.
Perbaikan survival juga tampak pada anak usia di bawah tiga tahun dengan
medulloblastoma dan terapi dengan
methotrexate.59
Kemoterapi konvensional
memunyai efek terhadap berbagai
perbaikan pada hasil akhir ependymoma, dan radiotherapy dihindari terhadap perkembangan otak karena efek substansi
neurocognitive. Baru-baru ini ditekankan mengenai subklasifikasi molekular tumor ini. hTERT negative berhubungan dengan angka survival lima tahun dengan 84%
berbanding 41% hTERT positif pada
tumor ini. Beberapa gen telah
diidentifikasi memunyai risiko rekuren, lamanya onset, dan lokasi tumor.
Strategis baru, seperti terapi target
molekul kecil dan kemoterapi
antiangiogenic sangat interes. Ada yang menggunakan terapi cocktail dengan oral
antiangiogenic agent termasuk
thalidomide, celecoxib, dan dosis rendah oral etoposide, dan cyclophosphamide.
Baru-baru ini dicoba, fenofibrate
kombinasi dengan oral thalidomide,
celecoxib, dosis rendah obat oral
etoposide, dan cyclophosphamide, serta kombinasi bevacizumab dan irinotecan. Terapi target biologis telah dilakukan, tetapi respon definitif masih belum dapat ditentukan.60
Saat ini, kemoterapi digunakan sebagai terapi tambahan yang lebih nyata pada penderita dengan sisa penyakit setelah operasi, dan respon tercapai
dengan operasi kedua dan radiasi
conformal. Kemoterapi dapat juga mengontrol penyebaran penyakit secara
mikroskopis, tetapi hasilnya jarang
memberi respon secara makroskopis.
Ependymoma Spinal Cord
Prognosis ependymoma pada spinal cord
lebih baik daripada intrakranial. Terapi operasi masih pilihan utama untuk
ependymomaspinal cord dan total reseksi biasanya dapat sembuh. Rekomendasi terapi untuk reseksi ulang , jika sisa tumor ditemukan pada scan setelah operasi atau penderita dengan rekuren.61 Terapi radiasi digunakan apabila reseksi total tidak
memungkinkan. Beberapa studi,
memunyai angka kontrol yang baik terhadap sisa tumor dengan terapi radiasi, 80% bebas progresif survival tiga tahun setelah diagnosis.14
Rekuren
Rekuren terjadi 25-80% dari penderita dan ini bergantung pada reseksi tumor dan usia penderita. Kebanyakan rekuren tumor pada daerah asalnya/local adalah 73%, asal dan daerah baru yang terlibat
16%, dan daerah baru/jauh 11%.
Selanjutnya, dilakukan komplit kontras
MR scan otak dan tulang belakang
jelek.55 Berbagai terapi digunakan setelah rekuren termasuk operasi kedua, radiasi,
radiosurgery, kemoterapi, dan dosis
tinggi kemoterapi. Sekitar 20-28%
penderita mencapai total remisi kedua.52 Anak di bawah usia lima tahun tidak yang menerima radiasi, dan yang melakukan total reseksi kedua diikuti terapi radiasi memunyai kesempatan total remisi kedua (28%). Tidak ada manfaat radiasi untuk penyakit rekuren jika reseksi total kedua tidak tercapai.52
Beberapa senter melakukan rutin MR scan kepala secara regular, untuk mendeteksi rekuren yang tidak ada gejala.
Cara ini masih kontroversi pada
medulloblastoma/PNET, tetapi pada
ependymoma nampaknya rasional karena rekuren selalu lokal dan dapat dilakukan operasi, aman dan lebih efektif bila tumor kecil.62
Baru-baru ini, Children’s
Hospital di Philadelphia, untuk rekuren
Prediksi kelangsungan hidup jangka panjang termasuk luasnya reseksi saat operasi dan jumlah sisa tumor pada foto setelah operasi.63 Walaupun low grade tumor menurut WHO, lokasi
infratentorial pada anak-anak, tidak adanya invasi tumor ke brain stem, tidak ada metastasis,64 perbaikan status
performance, dan usia lebih tua (untuk
ependymoma anak) memunyai hubungan
dengan kelangsungan hidup yang
menguntungkan, faktor-faktor ini tidak
signifikan berhubungan dengan
kelangsungan hidup yang panjang.65 Reseksi yang luas merupakan prediksi penting dari hasil akhir, tidak bergantung pada tingkat histologis dari
tumor. Penderita dengan total reseksi tumor terutama pada fossa posterior
memunyai lima tahun, bebas progresif
survival rate mendekati 70% dibandingkan dengan 30-40% penderita dengan reseksi sebagian tumor.
Morbiditas /Mortalitas
Prognosis penderita dengan ependymoma
yang tidak diterapi adalah menyedihkan.
Gambaran histologis, terapi dengan
operasi saja, angka survival lima tahun adalah sebesar 17.27%. Tambahan terapi radiasi menambah angka survival lima tahun sebesar 40-87%.21 Ukuran dan lokasi tumor dapat membatasi efektivitas
radiotherapy. Usia kemungkinan
merupakan faktor penting dalam
membatasi terapi. Kebanyakan tumor timbul pada populasi anak muda. Dosis terapi radiasi harus dikurangi untuk mengurangi efek yang memburuk pada perkembangan CNS. Tidak ada perbedaan suku dengan terjadinya ependymoma.
Biologi Molekular
Analisis gen pada ependymoma
memperlihatkan beberapa karakteristik perbedaan lokasi dan tingkatan spesifik dari tumor karyotype dan ekpresi gen.
Ependymoma selalu memunyai
karyotypes, dan mayoritas tumor
memperlihatkan perubahan multiple
cytogenetic. Perubahan cytogenetic60 pada tumor ini adalah monosomy 22, yang terjadi lebih dari 30% tumor, dan bisa dilihat pada awal tingkat oncogenesis ependymoma.66 Rekuren kromosomal aberasi dan perubahan expressi pada sejumlah kecil gen dapat membedakan intrakranial dari spinal cord ependymoma, dan beberapa penderita, supratentorial
dari tumor fossa posterior.
Sejumlah kelainan kromosom
melibatkan kromosom 1, 5, 7, 9, dan 12 dan hilangnya keterlibatnya kromosom 6, 9, 10, 11, 13, 17, dan 22.67 Hilangnya atau translokasi yang melibatkan kromosom 22q. Ini lebih sering pada dewasa, termasuk monosomy 22, merupakan kelainan kromosom paling sering pada
ependymoma dan terjadi sering pada dewasa dengan tumor spinal cord68 dan mirip dengan anaplastic dan diferensiasi
ependymoma. Gen NF2 terletak pada kromosom 22, dan insiden ependymoma
bertambah pada penderita dengan NF2, daerah yang terlibat dalam hilangnya allel
kromosom 22 (22q) yang dibedakan dari
locus NF2, tetapi distal dari locus BCR dan putative gen ependymoma pada
kromosom 22q kemungkinan tidak
bergantung pada gen NF2. Penderita dengan NF2 insiden bertambah pada
ependymoma, tetapi predominan tumor
spinal intramedullary dan bukan intrakranial ependymoma. Sebaliknya ,
populasi pediatric sekitar 90%
intrakranial ependymoma dan 10%
spinal.65 Spinal ependymoma lebih baik riwayat alami daripada intrakranial.66,69 Mutasi gen NF2 tidak ditemukan dalam
ependymoma intrakranial, tetapi mutasi NF2 tampak pada sporadic ependymoma intramedullary spinal.70 Kelainan kromosom 17p juga ditemukan pada
ependymoma pediatric (50%) dan translokasi atau hilangnya kromosom 6q ditemukan pada tumor ini.
Mutasi germline jarang pada
ependymoma, tetapi termasuk mutasi p53 (Li-Fraumeni syndrome), dan penderita dengan mutasi germline pada gen APC menyebabkan polyposis pada colon dan
multiple ependymoma (Turcot’s syndrome).71 Semua ependymoma express neural cell adhesion molecule (NCAM), tetapi tidak express E-cadherin.66
Anaplastic ependymoma polysialyted isoform dari NCAM disebut PSA-NCAM.
Sel-sel isoform ini jarang melekat dan lebih mudah terhadap penyebaran melalui
CSF. Walaupun ependymoma tidak
ditemukan pada penderita dengan
tuberous sclerosis, laporan mendapati berkurangnya atau tidak ada expressi dari
tuberin pada ependymoma dewasa.72 Aplikasi analisis gen terhadap praktik klinis masih belum secara rutin dilakukan, beberapa studi memberi kesan bahwa teknik ini dapat digunakan untuk stratifikasi risiko pada saat diagnosis. Rantai 1q25 berhubungan dengan bebas rekuren dan semua survival penderita anak dengan grade III intrakranial
ependymoma. Sebagai tambahan, amplifikasi dari epidermal growth factor receptor (EGFR) pada 7p11.2 dengan meningginya protein EGFR berhubungan dengan prognosis yang jelek menurut WHO grade II ependymoma.73
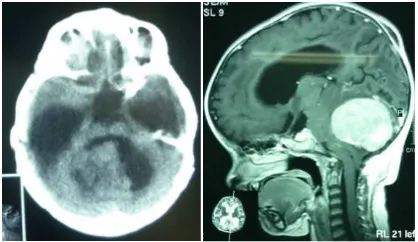
Gambar 2. Durante operasi, tampak tumor terletak diantara kedua serebellum dan telah dilakukan reseksi total dari tumor
Gambar 3. Setelah operasi tidak terlihat lagi massa tumor. A. MRI T1-weighted potongan sagital. B. T1-weighted potongan aksial.
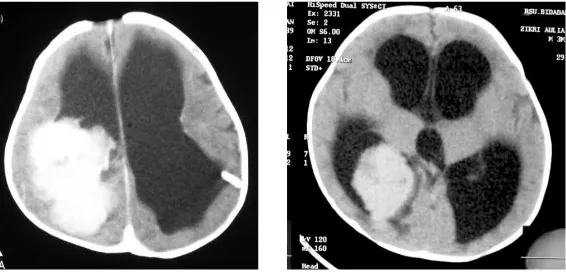
Gambar 5. Durante operasi
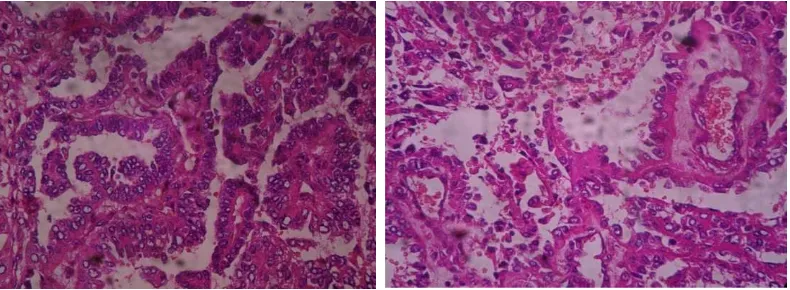
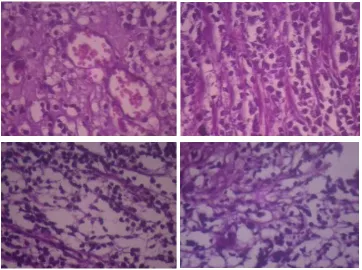
Gambar. a. Pembuluh darah dengan pseudorosette (HE,200X) b. sel-sel tumor tersusun ‘palisade’ (HE,400x) jaringan tumor otak tampak lembaran-lembaran sel dengan bentuk inti bulat, oval dan spindel, dan sebagian kromatin padat, sebagian lagi kasar dengan nucleoli sebagian menonjol. Sesetempat pada pinggiran massa tumor tampak sel epitel yang tersusun sejajar seperti pagar (palisade). Pada stroma tampak pembuluh darah yang dikelilingi oleh sel tumor membentuk struktur pseudorosette. Pembuluh darah proliferasi, dilatasi dan sebagian kongesti. Kesimpulan: Ependymoma WHO grade II
Tinjauan Pustaka
1. Massimino M, Buttarella FR,
Antonelli M, Dandola L, Modena P,
Giangaspero F. Intracranial
ependymoma: factors affecting
outcome. Future Oncol. Mar
2009;5(2):207-216
2. Ernestus RI, Schroder R, Stutzer H, Klug N. Prognostic relevance of
localization and grading in
intracranial ependymomas of
childhood. Childs Nerv Syst.
1996;12:522-526
3. Ries LAG, Eisner MP, Kosary CL, Hankey BF, Miller BA, Clegg L, Edwards BK. SEER Cancer Statistics Review 2002, 1973-1999. Bethesda, MD: National Cancer Institute
4. Applegate GL, Marymont
MH. Intracranial ependymomas: a review. Cancer
Invest 1998;16(8):588-593
5. Schwartz TH, Kim S, Glick RS, et al. Supratentorial ependymomas in adult
patients. Neurosurgery Apr 1999;44(4 ):721-731
6. Polednak A, Flannery J. Histology of cancer incidence and prognosis:SEER population-based data, 1973-1987. Brain, other central nervous system, and eye cancer. Cancer. 1994;75:330-337
7. Constantini S, Allen J, Epstein F. Pediatric and adult primary spinal cord tumors. In: Black P, Loeffler J (eds) Cancer of the nervous system.
Blackwell Science, Cambridge
1997:638-639
8. Russell D, LJR. Pathology of Tumors
of yhe Nervous System. Baltimore, MD: Williams & Wilkins; 1994 9. Slave I, MMM, Dunn M, et al. Exon
scanning for mutations of the NF-2
gene in pediatric ependymoma,
rhabdoid tumors and meningiomas. Int J Cancer. 1995;64:243-247
10. Robertson PL, Zeltzer PM, Boyett JM, et al. Survival and prognostic factors following radiation therapy and chemotherapy for ependymomas in children: a report of the Children’s
Cancer Group. Journal of
Neurosurgery 1998;88:695-703 11. Newton HB, Henson J, Walker RW.
Extraneural metastases in
ependymoma. Journal of
Neurooncology 1992;14:135-142 12. Ernestus R, Schroder R, Klug N.
Spontaneous intracerebral
hemorrhage from an unsuspected ependymoma in early infancy. Childs Nerv Syst. 1992:357-360
13. Horn B, Heideman R, Geyer R et al. A multi-instititional retrospective study of intracranial ependymoma in children: identification of risk factors. Journal of Pediatric Hematology & Oncology 1999;21:203-211
14. Waldron JN, Laperriere NJ,
Jaakkimainen L, Simpson WJ, Payne D, Milosevic M, Wong CS. Spinal cord ependymomas: a retrospective analysis of 59 cases. International
Journal of Radiation Oncology,
Biology, Physics 1993;27:223-229 15. Wager M, Lapierre F, Blanc JL,
Listrat A, Bataille B. Cauda equina
tumors: a French multicenter
retrospective review of 231 adult cases and review of the literature. Neurosurgical Review 2000;23:119-129
16. Poppleton H, Gilbertson RJ. Stem cells of ependymoma. Br J Cancer Jan 15 2007;96(1):6-10
17. Barone BM, Elvidge AR.
Ependymomas. A clinical survey. J Neurosurg. Oct 1970;33(4):428-438 18. Spoto GP, Press GA, Hesselink JR,
Solomon M. Intracranial
MR manifestations. AJNR Am J Neuroradiol. Jan-Feb 1990;11(1):83-91
19. Osborn AG, Astrocytomas and other
Glial Neoplasms. Diagnostic
Neuroradiology. 1994:570-571 20. Loevner LA. Imaging features of
posterior fossa neoplasms in children and adults. Semin Roentgenol. Apr 1999;34(2):84-101
21. Sanford RA, Gajjar A.
Ependymomas. Clin Neurosurg.
1997;44:559-570.
22. Swartz JD, Zimmerman RA, Bilaniuk
LT. Computed tomography of
ependymoma: CT appearance.
Radiology. Nov 1985;157(2):367-372 24. Vezina LG, Packer RJ. Infratentorial
brain tumors of childhood.
Neuroimaging Clin N Am. May 1994;4(2):423-436
25. Han BK, Babcock DS, Oestreich AE.
Sonography of brain tumors in infants. AJR Am J Roentgenol. Jul 1984;143(1):31-36
26. Furie DM and Provenzale JM.
Supratentorial ependymomas and
subependymomas: CT and MR
appearance. Journal of Computer Assisted Tomography 1995;19:518-526
27. Tortori-Donati P, Fondelli MP, Cama A, Garre ML, Rossi A, Andreussi L. Ependymomas of the posterior cranial
fossa: CT and MRI findings.
Neuroradiology 1995;37:238-243 28. Atlas S, Lavi E. Intra-axial brain
tumors. In: Atlas S, ed. Magnetic Resinance Imaging of the Brain and Spine, ed. Philadelphia: Lippincott-Raven; 1996
29. Wang A, Sutton L, Cnann A, et al. Proton MR spectroscopy of pediatric
cerebellar tumors. AJNR.
1995;16:1821-1833
30. Rezai A, Woo H, Lee M, et al. Disseminated ependymomas of the central nervous system. J Neurosurg. 1996;85:618-624
31. Rousseau P, Habrand JL, Sarrazin D, et al. Treatment of intracranial epedymomas of children: review of a 15-year experience. International J
Radiat Oncol Biol Phys.
1994;28(2):381-386
32. Louis DN, Ohgaki H, Wiestler OD,
Cavence WK (eds). WHO
Classification of Tumors of the
Central Nervous System.
International Agency for Research on Cancer, Lyon 2007
33. Prayson RA, Suh JH.
Subependymomas: clinicopathologic
study of 14 tumors, including
comparative MIB-1
immunohistochemical analysis with other ependymal neoplasms. Arvhives
of Pathology and Laboratory
Medicine/Archives of Pathology & Laboratory Medicine 1999;123:306-309
34. Debiec-Rychter M, Hagemeijer A,
Sciot R. Cytogenetic analysis in three cerebral subependymomas: further evidence for a hamartomatous nature? Cancer Genetics and Cytogenetics 2000;122:63-64
35. Smyth MD, Pitts L, Jackler RK,
Aldape KD. Metastatic spinal
ependymoma presenting as a
vestibular schwannoma. Case
illustration. Journal of Neurosurgery 2000;92:247
36. Ciraldo AV, Platt MS, Agamanolis DP, Boeckman CR. Sacrococcygeal
myxopapillary ependymomas and
children. Journal of Pediatric Surgery 1986;21:49-52
37. Reyes-Mugica M, Chou PM, Myint
MM, Ridaura-Sanz C, Gonzalez-Crussi F, Tomita T. Ependymomas in children: histologic and DNA-flow cytometric study. Pediatric Pathology 1994;14:453-466
38. Catsman-Berrevoets CE, Van Dongen
HR, Mulder PG, et al. Tumour type and size are high risk factors for the syndrome of "cerebellar" mutism and
subsequent dysarthria. J Neurol
Neurosurg
Psychiatry. Dec 1999;67(6):755-757 39. Lapras C, Palet J, et al. Cerebellar
astrocytomas in childhood. Childs Nerv Sys. 1986;2:55
40. Kessler L, Dugan P, Concannon J.
Systemic metastases of
medulloblastoma promoted by
shunting. Surg Neurol. 1975;3:147 41. Albright A. Posterior fossa tumors.
Neurosurg Clin N Am. 1992;3:881-891
42. Park T, Hoffman H, Hendrick E, et al.
Medulloblastoma, clinical
presentation and management.
Experience at the Hospital for Sick Children, Toronto, 1950-1980. J Neurosurg. 1983;58:543-552
43. McLaurin R. On the use of
precraniotomy shunting in the
management of posterior fossa tumors in children. A cooperative study. In: Chapman P,ed. Concepts in Pediatric Neurosurgery, Vol 6. Basel: Karger. 1985:1-5
44. Nagib M, O’Fallon M. Posterior fossa lateral ependymoma in childhood. Pediatr Neurosurg. 1996;24:299-305 45. Morita A, Kelly P. Resection of
intraventrikular tumors via a
computer-assisted volumetric
stereotactic approach. Neurosurgery. 32:920-927, 1993
46. Wisoff J, Epstein F. Pseudobulbar palsy after posterior fossa operation in children. Neurosurgery. 1984;15:707-709
47. Merchant TE. Current management of
childhood ependymoma. Oncology
(Williston Park). 2002/05;16(5):629-642, 644; discussion 645-646, 648
48. Palma L, Celli P, Cantore G.
Supratentorial ependymomas of the first two decades of life: long term follow-up of 20 cases (including two
subependymomas). Neurosurgery.
1993;32:169-175
49. Dunbar S, Tarbell N, Kooy H, et al. Stereotactic radiotherapy for pediatric and adult brain tumors: preliminary report. Int J Rad Oncol Biol Phys. 1994;30:531-539
50. Hirato M, Nakamura M, Inoue H, et al. Gamma knife radiosurgery for the
treatment of brainstem tumors.
Stereotact Funct Neurosurg.
1995;64(suppl):32-41
51. Mason WP, Goldman S, Yates AJ, Boyett J, Li H, Finlay JL. Survival following intensive chemotherapy with bone marrow reconstitution for children with recurrent intracranial
ependymoma-a report of the
Children’s Cancer Group. Journal of Neurooncology 1998;37:135-143 52. Grill J, Le Deley MC, Gambarelli D
et al. Postoperative chemotherapy without irradiation for ependymoma in children under 5 years of age: a multicenter trial of the French Society of Pediatric Oncology. Journal of
Clinical Oncology
2001;19:1288-1296
53. Merchant TE, Li C, Xiong X, Kun
LE, Boop FA, Sanford RA.
Conformal radiotherapy after surgery
for paediatric ependymoma: a