Koloborasi TB-HIV
Epidemiologi dan perjalanan penyakit
3
TB di Indonesia tahun 2011
No Empat didunia (setelah India, Cina,
Afrika Selatan)
450.000 TB kasus baru pertahun
Prevalensi : 187 / 100.000 penduduk
Hampir tidak ada
“wilayah bebas TB”
Prevalensi TB di Indonesia :
1. Indonesia Timur : Kalimantan, Papua, Maluku,
NTB dan NTT : 210 per 100.000 pend
2. Sumatera : 160 per 100.000 pend
3. Jawa-Bali : 64 per 100.000 pend
Epidemiologi HIV
Estimated number of new HIV infections, by region and year—worldwide, 1980–1999. Source: Joint United Nations Program on AIDS.
Epidemiologi ko-infeksi TB-HIV
3,2 juta koinfeksi TB-HIV terdapat di Asia
Selatan & Tenggara
Diperkirakan dalam 3-5 tahun mendatang,
20-25% kasus TB pada beberapa negara di
Asia Selatan & Tenggara berhubungan
langsung dengan HIV
1/3 ODHA terinfeksi TB
TB merupakan OI terbanyak dan penyebab
kematian utama pada ODHA
TB is the main opportunistic infection
among people with advanced HIV/AIDS
TB: 38%
Data from Thailand, 1995, five sentinel sites
Cryptosporidiosis: 23% P. marneffiei: 4% Pneumocystis carinii pneumonia: 16% Oral candidiasis: 13% Toxoplasmosis: 5%
10
Infeksi TB vs Menderita TB (TB aktif)
Infeksi TB – organisme ada, tetapi bersifat
dormant (tidur), tidak dapat menginfeksi
orang lain
Menderita TB – orang tsb sakit dan dapat
menularkan penyakitnya ke orang lain
10% orang dgn terinfeksi TB akan menjadi
penderita TB
Setiap orang dgn TB aktif dapat
11
Kapan org terinfeksi TB menjadi
menderita penyakit TB ?
Kebanyakan terjadi dalam 2 tahun
pertama setelah infeksi
Jika orang menjadi immunocompromised
HIV
Kanker
Khemoterapi
Diabetes yang tidak terkontrol
Perjalanan Penyakit HIV
HIV
Termasuk dalam family retrovirus, genus lentivirus
Retrovirus mempunyai ciri ciri:
Dikelilingi oleh membran lipid
Mengandung 2 copy ssRNA
Mempunyai variabel genetik yg banyak
Menyerang semua vertebrata
Mempunyai kemampuan replikasi unik
Lentivirus
Menyebabkan infeksi kronis
Kemampuan replikasi yg persistent
Menyerang SSP
14
Interaksi TB-HIV
HIV merupakan faktor risiko utama
menyebabkan TB aktif
Jumlah progresi menjadi TB aktif
> 40 % pada pasien dengan HIV
5 % pada pasien tanpa HIV
Risiko reaktivasi infeksi TB:
2.5-15 % setiap tahun pada pasien dgn HIV
< 0.1 % setiap tahun pada pasien tanpa HIV
15
Interaksi TB-HIV
TB mempercepat perjalanan infeksi HIV
Pasien dgn koinfeksi TB-HIV mempunyai
viral load sekitar 1 log lebih besar daripada
pasien tanpa TB
Angka mortalitas pada ko-infeksi TB-HIV
kurang lebih 4 x lebih besar daripada pasien
TB tanpa HIV
16
Masalah
Tuberkulosis – kedaruratan global
Tuberkulosis di populasi dgn prevalensi
HIV yg tinggi merupakan penyebab
utama morbiditas dan mortalitas di antara
ODHA
Ke-2 penyakit menimbulkan stigma
Ke-2 penyakit memerlukan perawatan
Koloborasi TB-HIV
(
Diagnosis dan penatalaksanaan)
1. Diagnosis TB pada ODHA
19
1. Diagnosis TB pada ODHA
Riwayat penyakit (anamnesis)
Gejala TB
Gejala Stadium HIV
Pemeriksaan Fisik
Pemeriksaan Sputum
Foto Toraks
Tes Tuberkulin
Kecurigaan
MANIFESTASI KLINIS
Gejala TB
Gejala respirasi ( batuk, batuk darah , sesak napas,
nyeri dada
Gejala sistemik ( demam, keringat malam , nafsu
makan menurun, berat badan menurun, malise,
terasa lemas)
Gejala TB paru pada ODHA tidak spesifik
Gejala yang sering; demam, penurun berat badan
> 10 %.
Stadium klinis HIV dewasa
(WHO 2006)
Stadium Klinis 1
Asimtomatis
Stadium Klinis 2
• Berat badan menurun <10% dari BB semula
• Infeksi saluran napas berulang (sinusitis, tonsilitis,
otitis media, faringitis)
• Herpes zoster
• Cheilitis angularis
• Ulkus oral yang berulang
• Papular pruritic eruption
• Dermatitis seboroika
Stadium Klinis 3
Berat badan menurun >10% dari BB semula
Diare kronis yg tdk diketahui penyebabnya berlangsung > 1
bulan
Demam persisten tanpa sebab yang jelas yang (intermiten
atau konstan > 37,5
oC) > 1 bulan
Kandidiasis Oral persisten (thrush)
Oral Hairy Leukoplakia
TB paru
Infeksi bakteri berat (pnemonia, empiema, pyomiositis, infeksi
tulang atau sendi, meningitis atau bakteremia)
Stomatitis ulseratif nekrotizing akut, gingivitis atau periodontitis
Anemi (< 8g/dL), netropeni (< 0,5x10
9/L) dan/atau
HIV wasting syndrome (BB turun 10% + diare kronik
> 1 bln atau demam >1 bln yg tdk disebabkan peny lain)
Pneumonia Pneumocystis (PCP)
Pneumonia bakteri berat yg berulang
Infeksi herpes simpleks kronis (orolabial, genital atau
anorektal > 1 bulan atau viseral)
Kandidiasis esofagus (atau trakea, bronkus, paru)
TB ekstra paru
Sarkoma Kaposi
Infeksi Cytomegalovirus (CMV) (retinitis atau organ lain)
Toksoplasmosis SSP
Ensefalopati HIV
Kriptokokus ektra pulmoner termasuk meningitis
Infeksi mikobakteri non-TB diseminata
Progressive multifocal leukoencephalopathy
Cryptosprodiosis kronis
Isosporiasis kronis
Mikosis diseminata (histoplasmosis atau coccidioidomycosis
ekstra paru)
Septikemi berulang (a.l. Salmonella non-typhoid)
Limfoma (serebral atau non Hodgkin sel B)
Karsinoma serviks invasif
Leishmaniasis diseminata atipik
Nefropati atau kardiomiopati terkait HIV yg simtomatis
Pemeriksaan Laboratorium
Mikroskopis
BTA sputum ( sering negatif)
Walaupun sering negatif, pemeriksaan BTA sputum
wajib dilakukan
Biakan
Dianjurkan apabila pemeriksaan BTA langsung hasilnya
negatif
Memerlukan waktu yang lama ( 6 – 8 minggu)
Metode rapid untuk membantu diagnosis TB
pada pasien HIV GeneXpert
Alur Diagnostik : 2 kelompok risiko
(Suspek TB-MDR dan TB-HIV)
Pemeriksaan Radiologi
Indikasi pemeriksaan Radiologi
– BTA positif (sesak napas, batuk darah, dicurigai infeksi
lain)
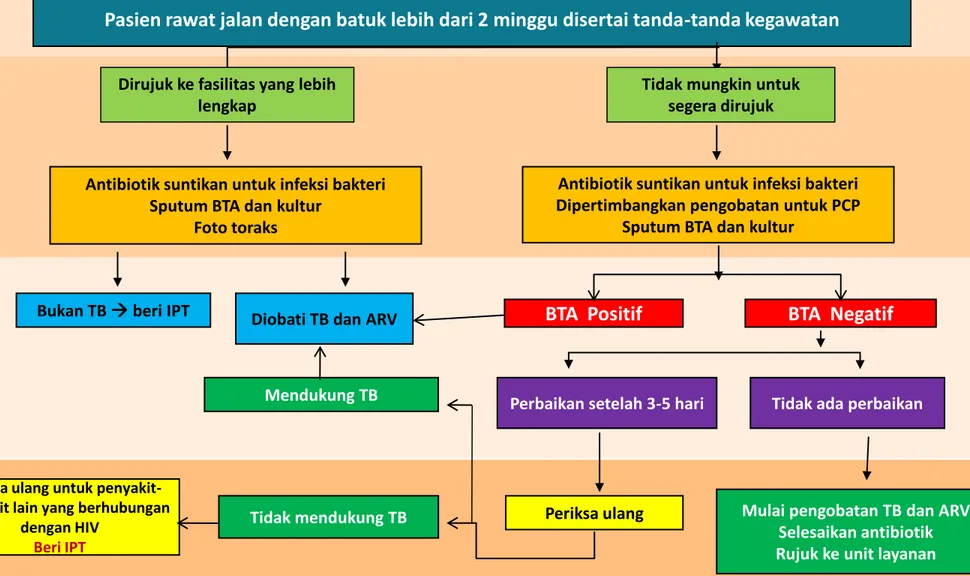
Alur diagnosis TB pada ODHA
perlu diingat !!!
• Pemberian antibiotika sebagai alat bantu diagnosis
tidak direkomendasikan lagi. Antibiotik digunakan
untuk mengobati infeksi bateri lain bersamaan dengan
M TB. Hindari penggunaan antibiotika golongan
fluorokuinolon ( respon terhadap infeksi M TB dan
dapat menimbulkan resistensi obat tsb).
• Pemeriksaan foto toraks mempunyai peranan penting
dalam mendiagnosis TB pada ODHA, namun tidak
spesifik pada stadium lanjut.
• Pemeriksaan Biakan sangat dianjurkan untuk ODHA
BTA negatif.
a. Tanda-tanda kegawatan yaitu bila dijumpai salah
satu dari tanda-tanda berikut:
frekuensi pernapasan > 30 kali/menit, demam > 39 0C,
denyut nadi > 120 kali/menit,
b. BTA Positif = sekurang-kurangnya 1 sediaan hasilnya positif
d. Termasuk penentuan stadium klinis (clinical staging), pemeriksaan jumlah CD4 (bila tersedia fasilitas)dan rujukan untuk layanan HIV.
e. Pemeriksaan-pemeriksaan dalam kotak tersebut harus dikerjakan secara bersamaan (bila
memungkinkan) supaya jumlah kunjungan dapat dikurangi sehingga mempercepat penegakan diagnosis.
f. Pemberian antibiotik (jangan golongan fluorokuinolon) untuk mengatasi bakteri tipikal dan atipikal.
h. Anjurkan untuk kembali diperiksa bila gejala-gejala timbul lagi.
e. Pemeriksaan-pemeriksaan dalam kotak tersebut harus dikerjakan secara bersamaan (bila memungkinkan) supaya jumlah kunjungan dapat dikurangi sehingga mempercepat penegakan diagnosis.
Pasien rawat jalan dengan batuk lebih dari 2 minggu disertai tanda-tanda kegawatan
BTA Positif BTA Negatif
Antibiotik suntikan untuk infeksi bakteri Sputum BTA dan kultur
Foto toraks Bukan TB beri IPT
Tidak mendukung TB
Mendukung TB Tidak ada perbaikan
Periksa ulang
Antibiotik suntikan untuk infeksi bakteri Dipertimbangkan pengobatan untuk PCP
Sputum BTA dan kultur
Perbaikan setelah 3-5 hari
Diobati TB dan ARV
Periksa ulang untuk penyakit-penyakit lain yang berhubungan
dengan HIV
Beri IPT
Dirujuk ke fasilitas yang lebih lengkap
Tidak mungkin untuk segera dirujuk
Mulai pengobatan TB dan ARV Selesaikan antibiotik Rujuk ke unit layanan
Jika di Puskesmas dijumpai ODHA menderita sakit berat
Harus segera dirujuk ke Fasyankes yang mempunyai sarana lebih lengkap.
Jika rujukan tidak dapat segera dilaksanakan, upaya berikut harus
dilakukan :
Segera berikan antibiotik spektrum luas suntikan selama 3 – 5 hari untuk mengatasi infeksi bakteri kemudian lakukan pemeriksaan mikroskopis dahak (BTA).
Bila BTA positif, mulailah pengobatan TB dengan pemberian OAT. Pengobatan dengan antibiotik tetap terus dilanjutkan sampai selesai.
Bila BTA negatif maka, nilai respons pemberiaan antibiotik suntikan setelah pengobatan 3 – 5 hari.
Jika tidak ada perbaikan maka pengobatan TB dapat dimulai dengan pertimbangan dokter, misalnya kemungkinan terdapatnya TB ekstraparu.
Penentuan stadium klinis HIV harus dilakukan dan selanjutnya pasien perlu dirujuk ke Fasyankes yang lebih lengkap untuk penegakan diagnosis TB maupun untuk layanan HIV.
Bila tetap tidak memungkinkan untuk dirujuk maka pengobatan TB diteruskan sampai selesai.
Bila rujukan ke Fasyankes yang lebih lengkap memungkinkan
maka unit penerima rujukan harus memberikan tatalaksana pasien tersebut sebagai pasien gawat darurat, pemeriksaan mendiagnosis TB harus segera dilakukan.
Diagnosis TB ektra paru pada ODHA
Diagnosis TB ektra paru berdasarkan klinis,
bakteriologis, dan histologis spesemen dari lesi.
TB ektra paru yang sulit ditegakkan dignosisnya/
sulit mengambil sampel pemeriksaan, diagnosis
ditegakkan secara presumtif berdasarkan bukti
klinis yang kuat dan menyingkirkan penyebab lain.
Pemberian pengobatan TB pada kasus diatas di
evaluasi setelah 1 bulan, jika tidak ada perbaikan
harus dilakukan penilaiaan ulang .
TB ektra paru pada ODHA
TB kelenjer limfe
TB perikard
: gejala tamponade jantung
TB pleura
: gejala efuusi pleura
TB abdomen
:
TB Peritoneal gejala asites
TB intestinal) gejala akut abdomen / gejala kronik
TB saraf
:
Meningitis ( paling sering): dibagai 3 fase :( fase prodormal, fase
meningitis, fase paralitik (penurunan kesadaran)
Tuberkuloma
Arachnoiditis spinalis
TB tulang :
spondilitis -- gibus
Koksitis
ghonitis
Diagnosis banding
pneumonia bakterial
Sering sebagai infeksi sekunder pada ko infeksi TB HIV
Sarkoma kaposi
Lesi sarkoma kaposi pada kulit dan mukosa berupa biru kihitaman. Pada paru dapat berupa batiuk , sesak napas , batuk darah . Foto toraks infiltral nodular difus.
Pneumonia pneumocystis jirovicii ( PCP);
Diagnostis pasti; ditemukan kista pada dahak/ bilasan bronkus/ biopsi paru dengan pewarnan methenamin silver
Infeksi mycobacterium Avium Complex ( MAX)
Infeksi parasit:
Cryptococcosis : ditemukan spora jamur pada apusan dahak Nocardiosis : mirip TB, foto torak sering di lobus atas disertai
kavitas, kecurigaan bila ada disertai abses otak. Diagnosis ditegakkan dengan ditemukan batang pada pewarnaan
PENGOBATAN KO-INFEKSI
TB MDR DAN HIV
Semua ODHA dengan gejala TB harus mendapatkan
PPK
ART bukan alasan untuk menunda pengobatan TB
MDR
ART harus diberikan segera setelah pengobatan TB
MDR dapat ditoleransi (2-8 minggu)
OAT TB MDR yang diberikan Km-Lfx-Eto-Cs-Z-(E)
(dapat disesuaikan dengan hasil DST)
Potensi toksisitas OAT MDR dan ART
Toksisitas
ART
OAT
Neuropati perifer d4T, ddI Cs,H, Km, Eto, E Toksisitas pada saraf
pusat
EFV Cs, H, Eto, fluoroquinolon Depresi EFV Cs, fluoroquinolon, H, Eto,
Sakit kepala AZT, EFV Cs
Mual dan Muntah RTV, d4T, NVP Eto,PAS, H, E, Z
Nyeri perut Semua pengobatan dengan ART menyebabkan nyeri perut.
Eto, PAS
Diare Semua PI, ddl (dengan bufer)
Potensi toksisitas OAT MDR dan ART
Toksisitas
ART
OAT
Hepatotoksisitas
NVP,EFV, semua PI, semua
NRTI (RTV> dari PI yang
lain).
E, Z, PAS, Eto,
Fluoroquinolon
Skin rash
ABC, NVP, EFV, d4T dan
lainnya
Z, PAS, Fluroquinolon
Nefrotoksi-sitas
TDF
Km, Cm
Gangguan elektrolit TDF
Cm, Km
Neuritis optikal
Ddl
E, Eto (jarang)
Gangguan regulasi
kadar gula darah
PI
Eto
Umur HIV Kontak erat dengan pasien TB paru
dewasa Tata laksana
Balita (+)/(-) Ya INH profilaksis
Balita (+)/(-) Tidak Observasi
> 5 th (-) Ya observasi
> 5 th (+) Ya INH profilaksis
> 5 th (-) Tidak observasi
> 5 th (+) Tidak Observasi
PEMBERIAN INH PROFILAKSIS
(10mg/kgBB/hari selama 6 bulan)
Anak dengan infeksi laten TB
Anak bukan TB
Umur HIV Kontak erat dengan pasien TB paru
dewasa Tata laksana
Balita (+)/(-) Ya INH profilaksis
Balita (+)/(-) Tidak Pikirkan diagnosis lain, bila perlu
dirujuk
> 5 th (-) Ya Observasi
> 5 th (+) Ya INH profilaksis
> 5 th (-)/(+) Tidak Pikirkan diagnosis lain, bila perlu
A. Faktor Risiko HIV pd TB dewasa
• Berganti-ganti atau memiliki lebih dari satu pasangan
seksual.
• Pengguna Napza suntik.
• Memiliki tindik berlebihan dan tato permanen.
• Memiliki riwayat Infeksi Menular Seksual (IMS).
• Memiliki jenis pekerjaan berisiko tinggi, misalnya orang
yang karena pekerjaannya berpindah-pindah tempat
(supir, pelaut), migran, tuna wisma, pekerja bar/ salon,
pekerja seks.
• Memiliki riwayat transfusi darah dan produk darah,
transplantasi organ tubuh
B. Gambaran Klinis infeksi ko-infeksi HIV pd TB
(dewasa)
• Riwayat kesehatan
– IMS
- Pneumonia atau kambuh
– Hepes zoster
- Saat ini menjalani terapi TB
• Gejala:
– BB turun > 20%
- Disfagi/odinofagi
– Diare > 1 bulan
- Neuropati perifer
• Tanda:
– Bekas luka herpes
- Cheilitis angularis
– Pruritus
- Oral hairy leukoplakia
– Sarkoma Kaposi
- Nectotizing gingivitis
– Limfadenopati generalisata
- Ulkus aftosa yg besar
– Kandidiasis oral
- Bisul/borok pd genital
Gambaran klinis kemungkinan HIV pd anak
• Infeksi berulang: > 3 episode infeksi bakteri yang sangat
berat pada 12 bulan terakhir.
• Bercak putih di mulut (thrush)
• Parotitis kronik
• Limfadenopati generalisata
• Hepatomegali tanpa penyebab yang jelas
• Demam yang menetap dan/atau berulang: demam (>38°C)
berlangsung ≥ 7 hari atau terjadi > 1 x dlm waktu 7 hari.
• Disfungsi Neurologis
• Herpes zoster (shingles)
• Dermatitis HIV
• Penyakit paru supuratif yang kronik (Chronic suppurative
C. Konseling dan Tes HIV
• Konseling dan Tes Sukarela (KTS)=VCT
• Konseling dan Tes atas Inisiatif
Petugas Kesehatan (KTIPK)=PITC
Prinsip 3 C (Counseling, Consent,
Confidentiality)
Langkah KTIPK di unit DOTS meliputi
1.
Pemberian KIE mengenai kaitan TB dengan HIV.
2.
Memeriksa tanda-tanda infeksi oportunistik lain pada kasus TB.
3.
Identifikasi faktor risiko yang tampak, misalnya jejas suntikan,
tindik berlebihan dan tato permanen.
4.
Pemberian informasi dan motivasi pasien TB yang berisiko HIV
untuk menjalani tes.
5.
Rujukan pasien TB ke layanan tes HIV dengan menggunakan
formulir rujukan.
6.
Pemberian informasi tentang hasil tes HIV kepada pasien TB dan
tindak lanjutnya.
7.
Pengisian format pencatatan (rekam medis, register, dll) pada
setiap akhir layanan.
Strategi Konseling dan Tes HIV pd TB
• Di wilayah dengan epidemi HIV yang meluas
– Seluruh pasien TB di unit DOTS dilakukan konseling dan tes HIV
secara rutin.
– Di seluruh Fasyankes di daerah dengan prevalensi HIV pada
pasien TB >5%, Konseling dan Tes HIV harus ditawarkan secara
rutin pada semua pasien TB.
– Konseling dan tes HIV dapat dilaksanakan setiap saat selama
pengobatan TB.
• Di wilayah dengan epidemi HIV yang rendah dan
terkonsentrasi
– Dilakukan penilaian faktor risiko menggunakan formulir skrining
(kuesioner) pada setiap pasien TB.
– Pasien TB dengan faktor risiko ditawarkan untuk konseling dan
tes HIV (oleh petugas TB atau dirujuk ke unit Konseling dan Tes
HIV).
Konseling Pasca tes
konselor melakukan :
– Penjelasan hasil tes
– Pembacaan hasil tes
– Pemberian informasi selanjutnya
– Merujuk pasien ke fasilitas layanan lain yang
diperlukan
PENGOBATAN KO-INFEKSI TB-HIV
Prinsip pengobatan: ART diberikan 2-8
minggu setelah OAT dapat ditoleransi
Hati-hati dgn interaksi obat (terutama dgn
rifampisin)
Hati-hati dgn efek samping yg tumpang
tindih
Obat Antiretroviral
ARV terdiri atas 2 kelas :
a.
Reverse transcriptase inhibitors (RTIs)
b.
Protease inhibitors (PIs)
RTI kemudian dibagi menjadi 3 grup:
a.
Nucleoside reverse transcriptase inhibitors (NsRTIs)
b.
Non nucleoside reverse transcriptase inhibitors (NNRTIs)
72
Obat ARV di Indonesia
Generic Name
Group
Branded Name
Zidovudine/AZT NRTI Zidovex, Antivir Lamivudine/3TC NRTI Hiviral
Stavudine NRTI Stavir, Zerit
Didanosine NRTI Videx
Nevirapine NNRTI Neviral
Nelfinavir PI Nelvex
Efavirenz/EFZ NNRTI Stocrin Zidovudine + Lamivudine Duviral Stavudine + Lamivudine Coviro-LS3* Stavudine + Lamivudine + Nevirapine Triomune, GPOVir
73
74
PRINSIP ARV
• ARV bekerja dengan memblokade enzim yang
berhubungan dengan fungsi dan replikasi HIV.
• Kombinasi standar harus terdiri dari 3 macam
obat.
• Monoterapi tidak diperbolehkan mengingat
resistensi yang sangat besar.
ARV dan OAT
Interaksi obat
• Rifampisin meningkatkan aktivitas sitokrom P450
yang berfungsi untuk metabolisme PI dan NNRTI
• PI dan NNRTI juga dapat meningkatkan atau menekan
sitokrom P450, sehingga mengganggu kadar rifampisin
• Hal yang terjadi :
Potensi ARV menurun,
Potensi OAT menurun,
Toksisitas obat meningkat
Kapan Memulai Terapi ARV
ODHA dengan CD4 < 350 sel/mm3, terlepas ada tidaknya
gejala klinis.
ODHA dengan gejala klinis yang berat (Stadium klinis 3 atau
4) berapapun jumlah CD4nya.
Wanita hamil berapapun jumlah CD4 nya
Semua pasien HIV dengan TB aktif tanpa melihat jumlah CD4
Pasien HIV koinfeksi Hepatitis B tanpa memandang jumlah
Pilihan paduan pengobatan ARV pada
ODHA dengan TB
Paduan ARV Paduan ARV saat
terjadi TB
Pilihan terapi ARV
Lini pertama
2 NRTI + EFV
Teruskan dengan 2 NRTI + EFV
2 NRTI + NVP
• 2 NRTI + EFV atau
• Teruskan dengan 2 NRTI + NVP.
• Triple NRTI dapat
dipertimbangkan selama 3 bulan
Lini kedua
2 NRTI + PI/r
• OAT tanpa rifampisin + LPV/r.
• Jika Rifampisin perlu diberikan
maka pilihan lain adalah LPV/r
dengan dosis 800 mg/200 mg dua
kali sehari).
Pengobatan Pencegahan Kotrimoksazol
(PPK)
• Pneumonia Pneumocystis (PCP). Gejala yang timbul: sesak
napas bila beraktivitas, batuk kering, demam dan
hipoksemia (kadar oksigen dalam darah menurun).
Prognosis sering kali buruk.
• Abses otak toksoplasmosis: penyakit ini menyebabkan
hemiparesis (kelemahan atau kelumpuhan satu sisi tubuh)
disertai sakit kepala dan demam.
• Pneumonia yang disebabkan oleh S. pneumoniae.
• Isospora belli: tipe mikroorganisme yang menyebabkan
diare kronik yang disertai dengan penurunan berat badan.
• Salmonella sp.: gejala gastrointestinal dan demam.
PPK primer
Indikasi
Saat penghentian
Dosis
Pemantauan
Bila tidak ada jumlah sel CD4, semua diberikan Kotrimoksasol 2 tahun setelah penggunaan kotrimoksasol jika mendapatkan ARV 960 mg/ hari dosis tunggal
Efek samping berupa tanda hipersensitivitas seperti demam, rash, sindrom Steven
Johnson,
tanda penekanan
sumsum tulang seperti anemia,
trombositopenia, leukopenia,
pansitopenia
Interaksi obat dengan ARV dan obat lain yang digunakan dalam pengobatan penyakit terkait HIV Jumlah CD4 < 200 sel/mm3 Bila CD4 naik > 200 sel/mm3 pada
pemeriksaan 2 kali interval 6 bulan berturut-turut jika mendapatkan ARV
Semua bayi lahir dari ibu hamil HIV positif berusia 6 minggu
Dihentikan pada usia 18 bulan dengan hasil test HIV negatif
Jika test HIV positif
dihentikan pada usia 18 bulan jika
mendapatkan terapi ARV
Trimetropim 8 – 10 mg/kg BB dosis
Desensitisasi Kotrimoksazol
Hari
Dosis
Hari 1 80 mg SMX + 16 mg TMP (2 ml sirup) Hari 2 160 mg SMX + 32 mg TMP (4 ml sirup) Hari 3 240 mg SMX + 48 mg TMP (6 ml sirup) Hari 4 320 mg SMX + 64 mg TMP (8 ml sirup)Hari 5 1 tablet dewasa SMX - TMP (400 mg SMX + 80 mg TMP)
Hari 6 2 tablet dewasa SMX - TMP atau 1 tablet forte (800 mg SMX + 160 mg TMP
Keterangan:
Tatalaksana efek samping ringan untuk
pasien TB yang tidak dalam ART
Efek Samping Penyebab Penanganan
Tidak ada nafsu makan, mual, sakit perut
INH, Rifampisin
Obat diminum malam sebelum tidur, atau sesudah makan
Nyeri sendi Pirasinamid
Beri aspirin atau parasetamol Kesemutan sampai rasa
ter-bakar di kaki
INH Beri vitamin B6 (piridoksin) 100mg per hari
Warna kemerahan pada air seni (urine)
Rifampisin Jelaskan ke pasien bahwa itu tidak berbahaya – hanya warna dari obat.
Tatalaksana efek samping berat untuk
pasien TB yang tidak dalam ART
Efek Samping Penyebab Penanganan
Gatal dan kemerahan kulit Semua jenis OAT Ikuti petunjuk penatalaksanaan di bawah
Tuli/gangguan pendengaran,
Gangguan keseimbangan
Streptomisin Hentikan streptomisin
Ikterus tanpa penyebab lain Hampir semua OAT Hentikan semua OAT sampai ikterus menghilang
Muntah berulang (permula-an ikterus karena obat)
Hampir semua obat Hentikan semua OAT, segera lakukan tes fungsi hati
Gangguan penglihatan Etambutol Hentikan Etambutol Purpura dan renjatan (syok) Rifampisin Hentikan Rifampisin
Berikan antihistamin sambil meneruskan OAT dengan pengawasan ketat. Gatal tersebut pada sebagian pasien hilang namun pada sebagian pasien terjadi kemerahan kulit. Bila terjadi keadaan seperti ini maka hentikan semua OAT dan tunggu sampai kemerahan kulit hilang. Jika gejala efek samping ini bertambah berat maka pasien perlu dirujuk
Tatalaksana ESO pd pasien dengan
pengobatan ko-infeksi TB-HIV
Tanda / Gejala Tatalaksana
Anoreksia, mual dan nyeri perut
Telan obat setelah makan. Jika paduan obat ARV mengandung ZDV, jelaskan kepada pasien bahwa gejala ini akan hilang sendiri. Atasi keluhan secara simptomatis.
Tablet INH dapat diberikan malam sebelum tidur.
Makanan yang dianjurkan adalah makanan lunak, porsi kecil dan frekuensinya sering.
Nyeri sendi Beri analgetik, misalnya aspirin atau parasetamol.
Rasa kesemutan pada kaki
Efek ini jeIas dijumpai bila INH diberi bersama ddI atau d4T, substitusi ddl atau d4T sesuai pedoman. Berikan tambahan tablet vitamin B6 (piridoksin) 100 mg per hari. Jika tidak berhasil, gunakan amitriptilin atau rujuk ke RS spesialistik.
Kencing warna kemerahan/ oranye
Jelaskan pada pasien bahwa itu adalah warna obat, jadi tidak berbahaya.
Sakit kepala Beri analgetik. Periksa tanda-tanda meningitis.
Bila dalam pengobatan dengan ZDV atau EFV, biasa terjadi dan akan hilang sendiri. Berikan EFV pada malam hari. Bila sakit kepala menetap > 2 minggu atau memburuk, pasien dirujuk.
Tatalaksana ESO pd pasien dengan
pengobatan ko-infeksi TB-HIV
Tanda / Gejala Tatalaksana
Diare Beri oralit atau cairan pengganti dan ikuti petunjuk penanganan
diare. Yakinkan pada pasien bahwa kalau disebabkan oleh obat ARV itu akan membaik setelah beberapa minggu. Pantau dalam 2 minggu, kalau belum membaik, pasien dirujuk.
Kelelahan Pikirkan anemi terutama bila paduan obat mengandung ZDV.
Periksa hemoglobin. Kelelahan biasanya berlangsung selama 4 – 6 minggu setelah ZDV dimulai. Jika berat atau berlanjut (lebih dari 4-6 minggu), pasien dirujuk.
Tegang, mimpi-buruk Ini mungkin disebabkan oleh EFV. Lakukan konseling dan dukungan (biasanya efek samping berakhir kurang dari 3 minggu). Rujuk pasien jika depresi berat, usaha bunuh diri atau psikosis. Masa sulit pertama biasanya dapat diatasi dengan amitriptilin pada malam hari. Kuku kebiruan/
kehitaman
Yakinkan pasien bahwa hal ini biasa terjadi pada pengobatan dengan AZT.
Perubahan dalam distribusi lemak
Diskusikan dengan pasien, apakah dia dapat menerima kenyataan ini, karena hal ini tidak bisa disembuhkan. Ini merupakan salah satu efek samping dari d4T. Oleh sebab itu, jika tidak terjadi efek samping setelah 2 tahun pengobatan d4T, lakukan substitusi d4T dengan TDF
Tatalaksana ESO pd pasien dengan
pengobatan ko-infeksi TB-HIV
Tanda / Gejala Tatalaksana
Muntah berulang Periksa penyebab muntah, lakukan pemeriksaan fungsi hati. Kalau terjadi hepatotoksik, hentikan OAT dan obat ARV, mintalah pendapat ahli atau pasien dirujuk.
Penglihatan berkurang
Hentikan etambutol, mintalah pendapat ahli atau pasien dirujuk.
Demam Periksa penyebab demam, mungkin karena efek samping obat, IO atau infeksi baru atau IRIS/SPI*. Beri parasetamol dan mintalah pendapat ahli atau pasien dirujuk.
Pucat, anemi Ukur kadar hemoglobin dan singkirkan IO. Bila pucat sekali atau kadar Hb sangat rendah (< 8 gr/dL; < 7gr/dL pada ibu hamil), pasien dirujuk (dan stop ZDV/diganti d4T).
Batuk atau kesulitan bernapas
Mungkin SPI* atau suatu IO. Mintalah pendapat ahli. Limfadenopati Mungkin SPI* atau suatu IO. Mintalah pendapat ahli.
Tatalaksana ESO pd pasien dengan
pengobatan ko-infeksi TB-HIV
Tanda / Gejala Tatalaksana
Gatal atau ruam kulit Jika menyeluruh atau mengelupas, stop obat TB dan obat ARV dan pasien dirujuk.
Jika dalam pengobatan dengan NVP, periksa dengan teliti: apakah lesi nya kering (kemungkinan alergi) atau basah (kemungkinan Steven Johnson Syndrom). Mintalah pendapat ahli.
Gangguan
pende-ngaran/keseimbangan
Hentikan streptomisin, kalau perlu rujuk ke unit DOTS (TB).
Ikterus Lakukan pemeriksaan fungsi hati, hentikan OAT dan obat ARV. Mintalah pendapat ahli atau pasien dirujuk.
Ikterus dan nyeri perut Hentikan OAT dan obat ARV dan periksa fungsi hati (bila tersedia sarana). Mintalah pendapat ahli atau pasien dirujuk. Nyeri perut mungkin karena pankreatitis disebabkan oleh ddI atau d4T.
Sindrom Pulih Imun (SPI)
• perburukan kondisi klinis sebagai akibat
respons inflamasi berlebihan pada saat
pemulihan respons imun setelah pemberian
terapi antiretroviral
Bentuk:
• Paradoxical worsening
• Unmasking
Kriteria SPI
• Manifestasi klinis atipikal setelah ARV mulai
diberikan.
• Viral load turun 1 log
10
per mL.
• CD4 meningkat.
• Bukan TB relaps atau resisten OAT.
• Bukan karena ketidakpatuhan minum obat.
• Bukan akibat efek samping obat.
• Bukan karena infeksi lain atau keadaan lain karena
HIV.
PENGENDALIAN INFEKSI DAN
KEWASPADAAN STANDAR DI FASYANKES
• Penularan HIV di Fasyankes
– Perlukaan di kulit
– Tusukan jarum tercemar
– Percikan darah /cairan tubuh ke mukosa
• Penularan TB di Fasyankes
– Konsentrasi droplet infeksius di udara.
Prinsip utama Prosedur Kewaspadaan
Standar di Fasyankes
• Cuci tangan pakai sabun dengan air mengalir.
• Pemakaian alat pelindung (misal: pemakaian
sarung tangan).
• Pengelolaan alat kesehatan bekas pakai.
• Pengelolaan jarum dan alat tajam untuk
mencegah perlukaan.
Prinsip PPI TB di Fasyankes
• Dukungan Manajerial
Komitmen, kepemimpinan dan dukungan manajemen yang efektif
dalam kegiatan PPI TB Fasyankes berupa pembuatan rencana kerja,
SOP, pelaksanaan sosialisasi, surveilans dan monitoring evaluasi.
• Pengendalian Administratif
Perilaku kerja yang baik dan penerapan kebijakan yang efektif dengan
tujuan mengurangi droplet nuclei di udara berupa pemisahan kasus
potensi infeksius, etika batuk dan mempersingkat waktu pasien di
Fasyankes.
• Pengendalian Lingkungan
Upaya pengendalian lingkungan dengan mengutamakan pengaturan
ventilasi dan pengkondisian udara yang menyalurkan droplet nuclei
kearah udara terbuka yang bebas dari lalu lintas orang.
• Penggunaan Perlindungan Diri
Perlindungan diri bertujuan untuk melindungi petugas kesehatan yang
harus bekerja di lingkungan dengan kontaminasi droplet nuclei di
udara yang tidak dapat dihilangkan seluruhnya dengan pengendalian
administrasi dan lingkungan
Alur PPP pada pajanan HIV:
1. Menentukan Kategori Pajanan (KP)
Sumber pajanan berupa darah, cairan berdarah, atau bahan lain yang berpotensi menularkan infeksi (OPIM), atau alat kesehatan yang tercemar dari salah satu bahan tersebut?
OPIM
Tak perlu PPP Darah atau cairan berdarah
Kulit yg tak utuh atau selaput mukosa
Tidak
Macam pajanan yang terjadi
Kulit yang utuh Pajanan perkutaneus
Volume? Tak perlu PPP Seberapa berat?
Sedikit
(mis. satu tetes, dalam waktu singkat)
Banyak
(mis. Beberapa tetes, percikan darah darah banyak dan/atau dalam
waktu lama)
Tidak berat
(mis. Jarum solid atau goresan superfisial)
Lebih berat
(mis. Jarum besar bersaluran, tusukan dalam, darah terlihat,
jarum bekas pasien)
KP 1 KP 2 KP 2 KP 3
Alur PPP pada pajanan HIV:
2. Menentukan Kategori/ status HIV sumber pajanan
(KS-HIV)
Bagaimanakah Status HIV dari Sumber Pajanan?
KS HIV 1
KS HIV
tidak tahu
HIV (-) HIV (+) Tak diketahui
sumbernya
Tak perlu PPP
Pajanan dengan titer rendah, mis. Asimtomatik
dan CD4 tinggi
Pajanan dengan titer tinggi, mis. AIDS lanjut, infeksi HIV primer, VL
yang meningkat atau tinggi atau CD4 rendah KS HIV 2 Tak diketahui Pada umumnya Tak perlu PPP, Perlu telaah kasus per kasus
Alur PPP pada pajanan HIV
3. Menentukan Pengobatan Profilaksis Pasca Pajanan
Kategori Pajanan (KP)
Kategori Sumber
pajanan (KS HIV)
Rekomendasi Pengobatan
1 1 (rendah Obat tidak dianjurkan
Risiko toksisitas obat > dari risiko terinfeksi HIV
1 2 (tinggi) Pertimbangkan AZT + 3TC + EFV
Pajanan memiliki risiko yang perlu dipertimbangkan
2 1 (rendah) Dianjurkan AZT + 3TC + EFV
Kebanyakan pajanan masuk dalan kategori ini
2 3
2 1 atau 2
Dianjurkan AZT + 3TC + EFV
Anjuran pengobatan selama 4 minggu dengan dosis:
AZT: 3 kali sehari @ 200 mg, atau 2 kali sehari @ 300mg 3TC: 2 kali sehari @ 150mg
Rujukan dan perawatan
TB-HIV
Penemuan kasus/ diagnosisFase lanjutan
Terapi TB (DOT)Fase intensif
Entry point Pen ceg ah an HI V P rofil ak sis IO Ter api IO AR T PERA W A TAN P alla tif Du ku n gan p sik o -so sio -ek onomiProgram TB
Program AIDS
Perilaku risiko tinggi untuk HIV
Infeksi TB
Kel 1: HIV + dan TB- Kel 5: HIV - dan TB aktif Kel 4: HIV –terapi Berperilaku risiko tinggi dan TB aktif Kel 3:HIV + dan TB aktif Kel 2:
HIV + dan infeksi TB laten
Risiko HIV
Infeksi TB
Kel 2 :
HIV (+) dan TB laten
-Profilatksis utk infeksi TB -Perawatan HIV / AIDS berkesinambungan
-Penyuluhan kes utk HIV (dan TB), termasuk skrining utk IMS, promosi kondom dan NAPZA suntik yg aman
-Pemantauan terus menerus terhadap TB aktif
Kel 3:
HIV (+) dan TB aktif
-DOTS
-Perawatan HIV / AIDS berkesinambungan
-Penyuluhan kes utk HIV dan TB, termasuk skrining utk IMS, promosi kondom dan NAPZA suntik yg aman
-Kotrimoksasol selama terapi TB
Kel 4:
HIV (-) beresiko dan TB aktif
-DOTS
-Penyuluhan kes utk HIV dan TB, termasuk skrining utk IMS, promosi kondom dan NAPZA suntik yang aman
Kel 5:
HIV (-) dan TB aktif
-DOTS
Kel 1 : HIV (+) dan TB (–)
-BCG (utk anak kecil, HIV asimptomatik)
-Perawatan HIV / AIDS berkesinambungan
-Penyuluhan kes utk HIV (dan TB), termasuk skrining utk IMS, promosi kondom dan NAPZA suntik yg aman
-Pemantauan terus menerus terhadap TB aktif