BAB 2
TINJAUAN PUSTAKA
2.1 Laringoskopi Dan Intubasi
Intubasi endotrakhea adalah teknik paling penting dan paling aman dalam menjaga jalan nafas dengan cara memasukkan ETT (endotracheal tube) ke dalam trakhea melalui mulut atau hidung dengan bantuan laringoskop.22 ETT digunakan sebagai penghantar gas anestesi dan memudahkan kontrol ventilasi dan oksigenasi, ataupun pada pasien dengan anestesi umum.23 Sedangkan laringoskopi yaitu suatu pemeriksaan untuk melihat laring, bagian belakang faring, dan plika vokalis dengan alat laringoskop. Pada tindakan intubasi endotrakhea rutin dilakukan dengan bantuan laringoskop.25 Kirstein adalah orang pertama kali yang melakukan intubasi endotrakhea dengan bantuan laringoskop pada tahun 1985.22 Laringoskopi dalam tindakan intubasi endotrakhea berguna untuk memeriksa bagian dalam laring dan pencahayaan alat ini penting untuk penempatan TT.23
Intubasi endotrakhea diindikasikan untuk beberapa hal, antara lain pasien gagal nafas yang membutuhkan ventilator mekanik, adanya sumbatan saluran nafas bagian atas, untuk membantu ventilasi, memudahkan menghisap sekret dari traktus trakheo-bronkhial, mencegah aspirasi sekret yang ada di rongga mulut atau yang berasal dari lambung, pasien dengan syok berat, atau pada pembedahan dengan anestesi umum.23,25
2.2 Anatomi
Tindakan ekstubasi sama halnya dengan tindakan intubasi akan mengakibatkan stimulasi nervus yang melewati rongga mulut, orofaring ataupun laring.
2.2.1 Inervasi rongga mulut
Seluruh otot lidah dipersarafi nervus XII (hypoglossal) kecuali pada otot palatoglossus yang diinervasi pleksusfaringeal. Nervus glossopharygeus menginervasi sensasi umum pada lidah. Sedangkan bagian posterior lidah disarafi oleh cabang dari nervus laringeal interna.
2.2.2 Inervasi Faring
Faring disarafi oleh plexus faringeal yang terdiri atas :
1. Nervus faringeal yang merupakan cabang nervus vagus yang membawa nervus kranialis assesorius.
2. Nervus faringeal cabang dari nervus glossofaringeal.
3. Nervus faringeal cabang dari ganglion servikalis (yang mensarafi simpatetik).
Serabut motorik berasal dari nervus kranialis assesorius yang merupakan cabang nervus vagus. Nervus ini mensarafi seluruh otot-otot faring kecuali otot stylofaringeus yang diinervasi nervus glossofaringeal. Constrictor inferior menerima suplai tambahan dari nervus eksternal dan recurrent laringeal. Plexus ini juga mensarafi seluruh otot palatum lunak, kecuali tensor palatum yang disarafi nervus mandibular.
Serabut sensorik dari faring kebanyakan berasal dari nervus glossofaringeal dan sebagian berjalan melalui nervus vagus. Walaupun nasofaring disuplai oleh nervus maxillaris, palatum lunak serta tonsil disarafi lebih sedikit oleh nervus palatina dan nervus glossofaringeus. Sensasi rasa berasal dari area vallecula dan epiglottis diteruskan melalui cabang laringeal nervus vagus.
Jaras sekretomotor parasimpatis dari faring berasal dari nervus petrosal (N.VII ) ke arah cabang dari ganglion pterygopalatine.25
2.2.3 Persarafan Laring
Membran mukosa laring menerima suplai dari nervus laringeal superior dan nervus recurrent laringeal. Nervus laringeal superior berjalan ke bawah ke dinding lateral dari faring menuju ke belakang ke arah arteri carotid interna dan pada tingkat puncak tulang hyoid terbagi atas cabang internal dan eksternal.
Pada cabang laringeal internal sebagian sensori motor terdapat pada motor otot aritenoid, glottis valikula dan vestibula laring, lipatan ariepiglotis serta membrane mukosa bagian posterior rima glottis. Cabang laringeal eksternal terdapat serabut motorik yang mensarafi otot krikotiroid.2
Nervus laringeal rekuren bersama dengan cabang arteri tiroid inferior merupakan bagian dari serabut sensorik, yang menyuplai membran mukosa laring di bawah pita suara. Pensarafan ini meliputi seluruh otot laring kecuali krikotiroid dan sebagian kecil otot aritenoid.25
2.2.4 Persarafan dari trakhea
Serabut saraf laringeal vagus (rekuren) dan jaras simpatik mensuplai trakhea. Serabut parasimpatik eferen berasal dari bagian nucleus dorsal nervus vagus ke arah cabang laringeal rekuren untuk menyuplai impuls motor ke otot polos trakhea. Serabut eferen lainnya menyampaikan sinyal sekresi menuju ke kelenjar-kelenjar di sepanjang trakhea. Jaras simpatetik vasokonstriktor berjalan sepanjang arteri tiroid inferior dan cabang-cabangnya banyak terdapat di trakhea dengan terdapatnya badan sel pada ganglion servikal medial.26
Intubasi trakhea dan laringoskopi merupakan salah satu proses yang paling menyakitkan yang dapat terjadi pada tubuh manusia yang melibatkan respon hemodinamik akut, yang dapat bertahan hingga 10 menit. Rangsangan simpatoadrenal diikuti dengan pelepasan katekolamin merupakan sebagian penyebab ketidakstabilan hemodinamik, yang biasanya ditandai dengan peningkatan denyut jantung dan tekanan darah.27
2.2.5. Teknik laringoskopi dan intubasi 2.2.5.1. Indikasi Intubasi
Pamasangan ETT merupakan bagian rutin dari pemberian anestasi umum. Intubasi bukan prosedur bebas resiko, bagaimanapun, tidak semua pasien dengan anestesi umum memerlukan intubasi, tetapi ETT dipasang untuk proteksi, dan untuk akses jalan nafas. Secara umum, intubasi adalah indikasi untuk pasien yang memiliki resiko untuk aspirasi dan untuk prosedur operasi meliputi rongga perut atau kepala dan leher. Ventilasi dengan face mask atau LMA biasanya digunakan untuk prosedur operasi pendek seperti sitoskopi, pemeriksaan dibawah anestesi, perbaikan hernia inguinal dan lain lain.2
2.2.5.2. Persiapan untuk laringoskopi rigid
Persiapan untuk intubasi termasuk memeriksa perlengkapan dan posisi pasien. ETT harus diperiksa. Sistem inflasi cuff pipa dapat diuji dengan menggembungkan balon dengan menggunakan spuit 10 ml. Pemeliharaan tekanan balon menjamin balon tidak mengalami kebocoran dan katup berfungsi.2
Beberapa dokter anestesi memotong ETT untuk mengurangi panjangnya dengan tujuan untuk mengurangi resiko dari intubasi bronkhial atau sumbatan akibat dari pipa yang kinking. Konektor harus ditekan sedalam mungkin untuk menurunkan kemungkinan terlepas. Jika mandren digunakan ini harus dimasukan ke dalam ETT dan mandren ini ditekuk menyerupai stik hoki. Bentuk ini digunakan untuk intubasi dengan posisi laring ke anterior. Blade harus terkunci di atas handle laringoskop dan bola lampu dicoba berfungsi atau tidak. Intensitas cahanya harus tetap walaupun bola lampu bergoyang. Sinyal cahaya yang berkedap kedip karena lemahnya hubungan listrik, sehingga perlu diingat untuk mengganti batre berkala. Extra blade,
handle, ETT (1 ukuran lebih kecil atau lebih besar) dan mandren harus disediakan.
Suction diperlukan untuk membersihkan jalan nafas pada kasus dimana dijumpai sekresi jalan nafas tidak diinginkan, darah, atau muntah.2
Keberhasilan intubasi tergantung dari posisi pasien yang benar. Kepala pasien harus sejajar atau lebih tinggi dengan pinggang dokter anestesi untuk mencegah ketegangan bagian belakang yang tidak perlu selama tingdakan laringoskopi.
Laringoskop rigid digunakan dengan cara memindahkan jaringan lunak faring untuk membentuk garis langsung untuk melihat dari mulut ke glotis yang terbuka. Elevasi kepala sedang (sekitar 5-10 cm diatas meja operasi) dan ekstensi dari atlantoocipito joint menempatkan pasien pada posisi sniffing yang diinginkan. Bagian bawah dari tulang leher diposisikan fleksi dengan menempatkan kepala diatas bantal.2
Gambar 2.2.5.2-1. ETT dengan mandren yang dibentuk mirip stik hoki2
Persiapan untuk induksi dan intubasi juga meliputi preoksigenasi rutin. Preoksigenasi dengan beberapa (4 dari total kapasitas paru paru) kali nafas dalam dengan 100% oksigen memberikan ekstra margin of safety pada pasien yang tidak mudah diventilasi setelah induksi. Preoksigenasi dapat dihilangkan pada pasien yang akan menggunakan face mask, yang bebas dari penyakit paru, dan yang tidak memiliki jalan nafas dengan kemungkinan sulit ventilasi.
Gambar 2.2.5.2-1. Posisi aman dan intubasi dengan blade macinthos
2.2.5.3. Intubasi Orotrakheal
Laringoskop dipegang oleh tangan kiri. Dengan mulut pasien terbuka lebar,
blade dimasukan pada sisi kanan dari orofaring dengan hati-hati untuk menghindari gigi. Geserkan lidah ke kiri dan masuk menuju dasar dari faring dengan pinggir
blade. Puncak dari lengkung blade biasanya dimasukan ke dalam vallecula, dan ujung blade lurus menutupi epiglotis. Dengan blade lain, handle diangkat dan jauh dari pasien secara tegak lurus dari mandibula pasien untuk melihat pita suara. Terperangkapnya lidah antara gigi dan blade dan pengungkitan dari gigi harus dihindari. ETT diambil dengan tangan kanan, dan ujungnya dilewatkan melalui pita suara yang terbuka (abduksi). Balon ETT harus berada dalam trakhea bagian atas tapi di luar laring. Laringoskop ditarik dengan hati- hati untuk menghindari kerusakan gigi. Balon dikembungkan dengan sedikit udara yang dibutuhkan untuk tidak adanya kebocoran selama ventilasi tekanan positif, untuk meminimalkan tekanan yang ditransmisikan pada mukosa trakhea. Merasakan pilot balon bukan metode yang dapat dipercaya untuk menentukan tekanan balon yang adekuat.2
Setelah intubasi, dada dan epigastrium dengan segera diauskultasi dan capnogragraf dimonitor untuk memastikan ETT ada di intratrakhea. Jika ada keragu-raguan tentang apakah pipa dalam esophagus atau trakhea, cabut lagi ETT dan
ventilasi pasien dengan face mask. Sebaliknya, pipa diplester atau diikat untuk mengamankan posisi.2
Gambar 2.2.5.3-1. Gambaran glotiss selama laringoscopi dengan blade yang melengkung.
Lokasi pipa yang tepat dapat dikonfirmasi dengan palpasi balon pada sternal notch sambil menekan pilot balon dengan tangan lainnya. Balon jangan ada di atas level kartilago cricoid, karena lokasi intralaringeal yang lama dapat menyebabkan suara serak pada paska operasi dan meningkatkan resiko ekstubasi yang tidak disengaja. Posisi pipa dapat dilihat dengan radiografi dada, tapi ini jarang diperlukan kecuali dalam ICU.2
2.2.5.4 Komplikasi laringoskopi dan intubasi
Komplikasi laringoskopi dan intubasi termasuk hipoksia, hiperkarbia, trauma gigi dan jalan nafas, posisi ETT yang salah, respons fisiologi, atau malfungsi ETT. Komplikasi-komplikasi ini dapat terjadi selama laringoskopi atau intubasi, saat ETT dimasukkan, dan setelah ekstubasi.2
Tabel 1. Komplikasi dari intubasi Selama laringoskopi dan intubasi
Malposisi
Intubasi esophagus Intubasi bronchial Trauma jalan nafas Gigi rusak
Lacerelasi lidah, bibir dan mucosa Dislokasi mandibula Hipoksia, hiperkarbi Hipertensi, takikardi Hipertensi intracranial Hipertensi intraokuler Laringospasme
2.2.6 Mekanisme respon hemodinamik terhadap laringoskopi dan intubasi endotrakheal
King et al, merupakan salah satu dari beberapa kelompok studi awal yang melakukan pengamatan pada respon hemodinamik terhadap tindakan laringoskopi dan intubasi endotrakheal (LETI). Mereka mengusulkan bahwa disritmia jantung, hipertensi, dan takikardia berhubungan dengan LETI sebagai akibat dari penurunan tonus vagal ataupun peningkatan aktivitas simpatoadrenal. Mereka berdalil bahwa peningkatan tekanan darah arteri lebih disebabkan karena peningkatan curah jantung (CO) daripada peningkatan tahanan pembuluh darah sistemik (SVR). Mereka mencatat bahwa respon tekanan darah tampaknya lebih mudah diblok secara komplet dengan lebih mendalamkan level anesthesia daripada meningkatkan laju jantung (HR). Mereka juga mencatat bahwa laringoskopi sendiri dapat menyebabkan peningkatan tekanan darah, sedangkan intubasi akan memperbesar efek ini dan dapat menimbulkan suatu aritmia jantung.
Bedford29 telah menggambarkan suatu saling keterkaitan antara sistem saraf pusat (CNS) dan respon kardiovaskuler. Selama LETI, peningkatan respon hemodinamik terjadi karena jalan nafas atas (laring, trakhea, dan karina) memiliki refleks sistem saraf simpatetis yang dapat bereaksi tidak hanya dengan substansi atau subjek yang berkontak langsung padanya, tetapi juga terhadap faktor lain, seperti level anestesi yang ringan (light level of anesthesia). Refleks penutupan glottis (laringospasme) adalah respon motorik jalan nafas atas terhadap light anesthesia. Nervus glossofaringeal berada di superior permukaan anterior epiglottis. Nervus glossofaringeal dan vagus, keduanya merupakan jalur afferen untuk terjadinya refleks laringospasme dan respon hemodinamik pada tindakan LETI. Nervus vagus memiliki jalur sensorik yang berasal dari daerah setentang bagian distal epiglottis posterior sampai ke jalan nafas bagian bawah. Karena terjadinya laringospasme dimediasi oleh jalur vagal efferen ke glottis, maka refleks ini dapat timbul selama light anesthesia, yaitu ketika ujung-ujung saraf sensorik yang diinervasi oleh vagal di jalan nafas atas terstimulasi.
Respons kardiovaskuler pada saat tindakan LETI dimediasi oleh sistem saraf simpatis dan parasimpatis. Respon saraf parasimpatis adalah adalah terjadinya sinus bradikardi, yang sering sekali terinduksi pada infan dan anak-anak kecil, akan tetapi terkadang dapat juga terjadi pada orang dewasa. Karena refleks ini dimediasi oleh peningkatan tonus vagal pada nodus sinoatrial, hal ini menunjukkan adanya suatu respon monosinaptik terhadap stimulus noksius yang terjadi.29
Respon simpatis pada tindakan LETI berupa sinus takikardia. Derbyshire et al30 melaporkan bahwa pada saat intubasi endotrakheal tidak hanya disertai peningkatan aktivitas simpatetik, akan tetapi juga disertai meningkatnya aktivitas katekolamin adrenomedullari. Respon hipertensi dan takikardi yang biasa terjadi pada tindakan intubasi endotrakheal dihasilkan oleh aktifitas jalur-jalur efferen simpatetik ini. Jalur – jalur polisinaptik yang berasal dari serabut afferen vagal dan glossofaringeus ke sistem saraf simpatetik, melalui batang otak dan medulla spinalis, meyakinkan adanya suatu respons otonomik yang diffus, termasuk peningkatan letupan dari serabut-serabut cardioaccelerator, pelepasan norpeineprin dari terminal
saraf adrenergik pada vascular beds, dan pelepasan epinefrin dari medulla adrenal. Karena pelepasan rennin dari apparatus juxtaglomerular ginjal diaktivasi oleh beta-adrenergik, maka aktivasi sistem rennin-angiotensin juga turut ambil bagian dalam mencetuskan respon hipertensi pada LETI.29
Dalam suatu penelitian tentang respon kardiovaskuler terhadap LETI, dilakukan evaluasi terhadap respon laringoskopi dan intubasi trakheal secara terpisah. Dengan menggunakan intubasi nasotrakheal serat optik secara sadar sehingga stimulus akibat laringoskopi rigid dan suksinilkolin dapat dihindari. Hal ini hampir sama dengan penelitian Shribman et al28, yang meneliti tentang respon
kardiovaskluer dan katekolamin terhadap laringoskopi dengan dan tanpa intubasi endotrakheal. Mereka mendapati bahwa terjadi peningkatan tekanan darah dan konsentrasi katekolamin yang bersirkulasi secara signifikan pada saat tindakan laringoskopi dengan atau tanpa intubasi. Akan tetapi, intubasi berkaitan dengan peningkatan laju jantung yang bermakna, sementara hal ini tidak terjadi jika hanya dilakukan laringoskopi saja. Finfer et al31, membandingkan laringoskopi langsung dengan intubasi menggunakan serat optik. Mereka mendapatkan bahwa, baik intubasi dengan laringoskopi dan bronkhoskopi menghasilkan kenaikan tekanan darah dan laju jantung yang signifikan. Sehingga tampak bahwa peningkatan maksimum pada tekanan darah terjadi pada saat laringoskopi, sedangkan laju jantung akan maksimum meningkat pada saat intubasi endotrakheal.
2.3 Nyeri
Nyeri dapat didefenisikan sebagai pengalaman sensori dan emosional yang tidak menyenangkan yang diakibatkan oleh adanya kerusakan jaringan yang jelas, cenderung rusak, atau sesuatu yang tergambarkan seperti yang dialami
(International Association for the Study of Pain).27 Sensasi nyeri adalah suatu fenomena neuro-biokemikal, ketika terjadi kerusakan jaringan, neurokemikal akan mengaktifasi nosiseptor pada tempat yang rusak. Nosiseptor adalah reseptor nyeri yang ada diseluruh tubuh, letaknya terutama pada permukaan kulit, kapsula sendi, di dalam periosteum, serta disekitar dinding pembuluh darah.28
Antara stimuli nyeri sampai dirasakan sebagai persepsi nyeri terdapat suatu rangkaian proses elektrofisiologis yang secara kolektif disebut sebagai nosiseptif. Ada empat proses yang terjadi pada suatu nosiseptif yaitu: transduksi, transmisi, modulasi, dan persepsi. Transduksi merupakan proses perubahan rangsang nyeri menjadi suatu aktifitas listrik yang akan diterima ujung-ujung saraf. Rangsang ini dapat berupa stimulasi fisik, kimia ataupun panas. Transmisi adalah proses penyaluran impuls listrik yang dihasilkan oleh proses transduksi tadi melalui saraf sensorik. Impuls ini akan disalurkan oleh serabut saraf A delta dan serabut C sebagai neuron pertama (dari perifer menuju kornu dorsalis medulla spinalis). Pada kornu dorsalis ini, neuron pertama tersebut akan menyilang garis tengah dan naik melalui traktus spinotalamikus kontralateral menuju talamus, yang disebut neuron kedua. Neuron kedua ini kembali bersinaps di talamus dengan neuron ketiga yang memproyeksikan stimulus nyeri melalui kapsula interna dan korona radiata menuju girus postsentralis korteks serebri. Modulasi adalah proses modifikasi terhadap rangsang. Modifikasi ini dapat terjadi pada sepanjang titik dari sejak transmisi pertama sampai ke korteks serebri. Modifikasi dapat berupa augmentasi (peningkatan), ataupun inhibisi (penghambatan). Persepsi adalah proses terahir, saat stimulasi tersebut mencapai korteks sehingga mencapai tingkat kesadaran, selanjutnya diterjemahkan dan ditindak lanjuti berupa tanggapan terhadap nyeri tersebut. 32
Seperti yang telah diketahui bahwa tindakan laringskopi dan intubasi endotrakhea merupakan salah satu prosedur yang menyakitkan. Pengalaman menyakitkan yang diperlukan sebagian pasien yang akan dianesthesi ini seharusnya tidak perlu dialami pasien dengan cara pemberian agen-agen anesthesia seperti sedasi, analgesia dan pelumpuh otot.
Gambar 2.3-1. Pain pathway
2.4 Respon Kardiovaskuler Pada Laringoskoi Dan Intubasi Endotrakhea
Laringoskopi dan tindakan intubasi endotrakhea biasanya membutuhkan anestesi yang lebih dalam karena tindakan ini akan menstimulasi refleks fisiologis, antara lain pernafasan, kardiovaskuler, dan neurologis.33,34 Hal-hal ini dapat digolongkan menjadi komplikasi yang disebabkan oleh penekanan struktur saluran nafas dengan ET/cuff yang kemudian akan merangsang jalur refleks. Baik sistem saraf simpatis maupun parasimpatis berperan terhadap sejumlah respon yang ditimbulkan.34 Akibat dari adanya peningkatan rangsangan simpatis oleh karena penekanan pada saraf
laringeus superior dan saraf recurren laringeus oleh ujung laringoskop maupun ETT.35,36,38 Peningkatan rangsangan simpatis ini akan menyebabkan kelenjar suprarenalis mensekresi hormon adrenalin dan noradrenalin sehingga pada sistem kardiovaskuler akan terjadi peningkatan tekanan darah, dan laju jantung. Oleh karena kerja hormon adrenalin dan noradrenalin tersebut maka terjadilah peningkatan permiabilitas membran sel otot jantung terhadap ion natrium dan ion kalsium, serta peningkatan frekuensi denyut jantung akibat pengaruhnya ke nodus SA. Peningkatan permiabilitas terhadap kalsium akan meningkatkan kekuatan
kontraksi otot jantung.25,38,39 Semakin kuat dan lama rangsangan yang ada maka semakin banyak hormon yang disekresi sehingga tekanan darah dan laju darah akan semakin meningkat.39,40 Eferen dari outflow saraf simpatis untuk jantung berasal dari medula spinalis yang terletak antara thorakal 1 – thorakal 4, sedangkan untuk medula adrenal terletak antara medula spinalis thorakal 3 sampai dengan lumbal.33,35,41 Outflow tersebut akan dimodulasi oleh pusat supraspinal. Maka dari itu, bila terjadi cedera pada medula spinalis, dapat mengubah respon hemodinamik yang terjadi pada laringoskop dan intubasi endotrakhea.33,39
Pada tahun 1940, Reid and Brace untuk pertama kalinya mendiskripsikan mengenai respon hemodinamik pada laringoskopi dan intubasi endotrakhea. Laringoskopi and intubasi endotrakhea telah diketahui sebagai stimulus respon simpatoadrenal, yakni hipertensi , takikardi, peningkatan konsentrasi katekolamin dalam plasma, infark miokard, penurunan kontraktilitas miokard, ventricular arhytmias, dan hipertensi intrakranial.42 Hipoksia dan hiperbarik dapat memperburuk respon otonom.22,34 Besarnya respon akibat tekanan berkaitan dengan durasi laringoskopi, dan diperberat apabila terdapat kesulitan dalam memasang ET. Perubahan hemodinamik yang bersifat sementara ini tak akan menimbulkan resiko yang merugikan bagi individu sehat, tetapi pada beberapa pasien dapat mengakibatkan timbulnya gagal ventrikel kiri, myocardial ischemia and cerebral hemorrhage. Komplikasi ini biasanya terjadi pada pasien dengan hipertensi, atheroma arteri koroner atau serebral, ischemic heart disease, disfungsi miokard, dan peningkatan tekanan intraokuler serta intrakranial.25
Berikut ini adalah berbagai macam respon hemodinamik akibat laringoskopi dan intubasi endotrakhea, antara lain:34
1. Bradikardi biasanya terjadi pada infan (fetus) dan anak-anak selama laringoskopi dan intubasi. Hal ini berhubungan dengan respon laringospame. Jarang terlihat pada orang dewasa, reflek tersebut akibat dari peningkatan reflek vagal pada nodus sinoatrialis dan hampir sebuah respon monosinaptik terhadap rangsang yang berbahaya pada jalan nafas.
2. Pada remaja, dan dewasa respon yang paling umum pada intubasi endotrakhea adalah hipertensi dan takikardi, yang dimediasi oleh eferen simpatis melalui saraf
kardioakselerator dan ganglion rantai simpatis. Jalur polisinap alami dari afferen vagal dan glossofaringeal ke pusat saraf simpatis melalui batang otak dan medula spinalis yang menghasilkan respon otonom yang menyeluruh yang termasuk pelepasan dari norepinefrin dari saraf terminal adrenergik dan sekresi epinefrin dari medula adrenal.
Beberapa diantaranya (respon hipertensi oleh karena intubasi endotrakhea) juga dihasilkan dari aktivasi sistem renin-angiotensin, dengan pelepasan renin dari apparatus juxtaglomerular ginjal, dan end-organ yang diinervasi oleh saraf terminal β-adrenergic.33,43
Respon neuroendokrin pada intubasi endotrakhea yaitu hipertensi dan takikardi menyebabkan terjadinya berbagai jenis komplikasi pada pasien dengan penyakit jantung. Efek kardiovaskuler yang paling sering terjadi yaitu iskemik miokard pada pasien dengan insufisiensi arteri koroner, dikarenakan laju jantung (heart rate) dan tekanan darah yang menjadi faktor penentu utama dari kebutuhan oksigen miokard.41 Peningkatan kebutuhan oksigen miokard yang terjadi karena adanya hypertensive-tachycardic response ini harus diikuti dengan peningkatan aliran darah kaya oksigen melalui sirkulasi arteri koroner. Akan tetapi, ketika terdapat satu atau lebih oklusi arteri koroner akan mengakibatkan aliran darah arteri koroner yang relatif tetap, kemampuan untuk meningkatkan suplai aliran darah saat terjadi episode peningkatan kebutuhan oksigen ini menjadi minimal.24,44 Peningkatan kebutuhan oksigen miokard secara tiba-tiba dapat mengakibatkan disfungsi miokard/infark jaringan terbuka.34
Aktivasi dari sistem saraf saraf otonom, intubasi endotrakhea menstimulus aktivitas sistem saraf pusat, yang dibuktikan oleh aktivitas elektroensephalografi (EEG), cerebral metabolic rate (CMR), cerebral blood flow (CBF). Pada pasien
compromised intacranial compliance, peningkatan CBF dapat mengakibatkan peningkatan tekanan intrakranial (ICP), yang akhirnya dapat menyebabkan herniasi dari isi otak dan severe neurologic compromise.34
Peningkatan tekanan darah sebagai respon sistem kardiovaskuler terhadap laringoskopi dan intubasi endotrakhea baik tekanan diastolik maupun sistolik terjadi pada 5 detik setelah laringoskopi dan mencapai puncaknya dalam 1-2 menit lalu
akan kembali seperti sebelum laringoskopi dalam 5 menit. Pada individu normal rata-rata peningkatan tekanan darah sistolik dan diastolik lebih dari 53 dan 34 mmHg. Laju jantung meningkat rata-rata 23 kali/menit. Respon laju jantung pada laringoskopi sangat bervariasi, meningkat pada 50% kasus. Selama tindakan laringoskopi jarang terjadi perubahan EKG (biasanya extrasystol atau ventricular premature contraction), lain halnya pada tindakan intubasi endotrakhea.45,48
Perubahan hemodinamik ini dapat diredam dengan lidocain atau fentanil. Obat-obat hipotensif seperti sodium nitroprussid, nitroglycerin, hidralazin, penghambat beta, dan penghambat kanal kalsium, juga dijumpai efektif mengurangi respon hipertensi sesaat yang berhubungan dengan tindakan laringoskopi dan intubasi trakheal.47,48,49
Kesulitan tindakan laringoskopi dijumpai pada lebih dari 40% pasien anak-anak dengan diabetes yang akan dilakukan transplantasi ginjal. Hal ini dapat terjadi karena adanya diabetic stiff joint syndrome, sebuah komplikasi yang sering terjadi pada IDDM (insulin depentdent diabetic mellitus), yang menyebabkan berkurangnya mobilitas sendi atlanto-occipital. Pada pasien-pasien diabetic dengan neuropati autonomi terjadi peningkatan resiko henti jantung/nafas dan hipotensi intraoperatif yang membutuhkan vassopressor. Kemungkinan terjadi respon pressor yang berlebihan terhadap tindakan intubasi trakhea.50
2.5 Fentanil
2.5.1 Struktur, rumus bangun
Fentanil merupakan agonis opioid sintetis derivat fenilpiperidin yang strukturnya menyerupai meperidin. Sebagai analgesik, fentanil 75 – 125 kali lebih poten dibandingkan dengan morfin.50
Dalam praktek klinis, fentanil diberikan dalam berbagai dosis. Dosis 1 – 2 µg/kg intravena diberikan untuk memberikan efek analgesi. Fentanil dosis 2 – 6 µg/kg intravena dapat diberikan untuk mengurangi respon kardiovaskuler pada tindakan laringoskopi dan intubasi endotrakhea karena cara kerjanya yang memblok rangsang nyeri, depresi tonus simpatis sentral dan aktivasi tonus vagal. Fentanil dengan dosis 2 – 20 µg/kg intravena juga dapat digunakan untuk mengatasi perubahan mendadak akibat stimulasi saat pembedahan. Sementara dosis besar fentanil 50 – 150 µg/kg intravena digunakan dalam surgical anesthesia sebagai obat anestesi tunggal.50,51
2.5.2 Farmakokinetik
Pemberian dosis tunggal fentanil intravena mempunyai mula kerja lebih cepat dan durasi yang lebih singkat dibandingkan morfin. Onset yang cepat ini menunjukkan bahwa fentanil mempunyai sifat larut lemak yang tinggi sehingga mudah melalui sawar darah otak. Sedangkan untuk durasinya yang singkat menunjukkan redistribusi cepat ke jaringan lemak, otot skeletal, serta paru-paru. Fentanil dimetabolisme melewati proses N-demethylation yang akan menghasilkan norfentanil, dimana struktur dari norfentanil ini mirip dengan struktur normeperidin. Norfentanil diekskresi melalui ginjal dan dapat ditemukan di urin 48 jam setelah pemberian dosis tunggal fentanil intravena.50,52
Meskipun fentanil mempunyai masa kerja singkat, namun fentanil mempunyai eliminasi waktu paruh yang lebih panjang daripada morfin, yang menunjukkan fentanil mempunyai kecepatan distribusi yang lebih besar. Hal ini disebabkan karena daya kelarutan lemaknya yang besar sehingga mudah masuk ke jaringan. Namun pada pasien lanjut usia, eliminasi waktu paruh menjadi memanjang dikarenakan penurunan aliran darah hepatik, penurunan aktivitas enzim mikrosomal hepar, atau penurunan produksi albumin, dimana sebagian besar fentanil terikat pada protein (79 – 87%). Oleh karena itu, pemberian fentanil dalam periode waktu yang lama pada pasien lanjut usia lebih efektif daripada pasien dewasa.50
2.5.3 Efek Samping
Fentanil tidak mempengaruhi aliran darah paru dan hepar. Fentanil menyebabkan kekakuan otot khususnya otot thoraks, abdomen, dan ekstrimitas serta menyebabkan depresi ventilasi terutama pada pemberian intravena yang cepat.53
Depresi nafas yang menetap atau rekuren merupakan efek samping yang sering timbul pada periode post operatif. Konsentrasi plasma puncak sekunder mengakibatkan sequestraction fentanil dalam asam lambung (ion trapping). Sekuestrasi fentanil tersebut kemudian diabsorbsi dari usus halus yang bersifat lebih alkalis kedalam sirkulasi untuk meningkatkan konsentrasi opioid dalam plasma dan menyebabkan depresi nafas.55
Dibandingkan dengan morfin, fentanil tidak menyebabkan pelepasan histamin meskipun dalam dosis yang besar, sehingga tidak terjadi dilatasi pembuluh vena yang berujung pada hipotensi. Namun bradikardi terlihat lebih nyata pada pemberian fentanil dibandingkan morfin karena meningkatnya tonus vagal sentral dan depresi nodus SA dan AV, sehingga dapat menyebabkan penurunan tekanan darah dan curah jantung.50
Pemberian sulfas atropin dapat menurunkan kejadian bradikardi dan dianjurkan pada penggunaan fentanil dosis tinggi. Pemberian sulfas atropin pada fentanil 10 µg/kg intravena dapat menurunkan kebutuhan oksigen miokardium dan insufisiensi koroner.53
Aktivitas kejang telah dihubungkan dengan pemberian cepat fentanil intravena. Pada pemberian fentanil kadang juga timbul kekakuan otot, sehingga apabila tidak terdapat aktivitas kejang pada EEG maka sulit membedakan myoklonus karena aktivitas kejang dengan kekakuan otot akibat pemakaian opioid.50,53
Pemberian fentanil pada pasien trauma kepala telah dihubungkan dengan peningkatan tekanan intrakranial 6 – 9 mmHg. Peningkatan tekanan intracranial ini biasanya disertai juga penurunan tekanan arteri rerata dan tekanan perfusi serebral. Hal ini menyatakan peningkatan tekanan intrakranial oleh sulfentanil (mungkin juga
oleh fentanil) disebabkan karena adanya penurunan autoregulasi tahanan vaskuler serebral akibat penurunan tekanan darah.50
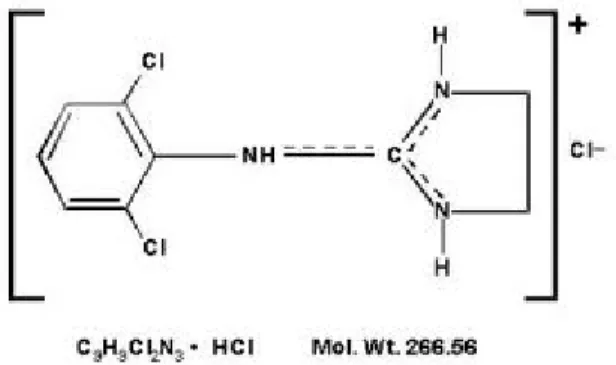
2.6 Klonidin
2.6.1 Struktur, rumus bangun
Klonidin merupakan agonis selektif aksi sentral untuk adrenoreseptor alfa2 dengan rasio seleksi 200 : 1 (alfa2 : alfa1) yang digunakan sebagai obat antihipertensi oleh karena dapat menurunkan aktivitas simpatis pada sistem saraf pusat.53
Gambar 2.6.1-1. Rumus bangun Klonidin
2.6.2 Mekanisme Kerja
Klonidin bekerja pada reseptor alfa-2 adrenergik di susunan saraf pusat, perifer, ganglia otonom baik presinaptik maupun postsinaptik, dan dalam berbagai jaringan tubuh termasuk ginjal, trombosit, kandung kemih, dinding usus, dan dinding pembuluh darah. Adanya stimulasi pada reseptor alfa2 adrenergik tersebut menyebabkan penurunan aktivitas simpatis dari pusat hingga perifer. Penurunan aktivitas simpatis ini dimanifestasikan dengan penurunan tekanan darah, laju jantung, dan curah jantung. 54,55
Respetor alfa2 adrenergik dibagi menjadi 3 kategori berdasarkan analisa molekuler biologik yaitu alfa2-A, alfa2-B, dan alfa2-C. Reseptor alfa2-A terletak pada seluruh bagian otak dan mengatur pelepasan epinefrin, serta merupakan mediator efek sedasi, anestesi, dan hipotensi. Reseptor alfa2-B terletak di daerah talamus dan mediator efek vasokonstriksi. Sedangkan reseptor alfa2-C terletak di tuberkel olfaktorius, hipokampus, dan korteks serebri yang mengatur neurotransmisi.56
2.6.3 Farmakokinetik
Klonidin denga cepat diabsorbsi setelah pemberian oral dan mencapai kadar plasma puncak dalam 60 – 90 menit. Eliminasi waktu paruh klonidin 9 – 12 jam, dengan sekitar 50% klonidin dimetabolisme di hepar dan sisanya diekskresikan tidak berubah melalui urin.32 Pada kelainan ginjal eliminasi waktu paruh meningkat menjadi 18 – 41 jam, sehingga dosis harus dikurangi.57 Konsentrasi dalam plasma lebih dari 1,2 – 5 ng/ml akan menyebabkan penurunan tekanan darah. Sedangkan konsentrasi efektif maksimal dalam plasma terjadi pada dosis 300 µg pada orang dewasa.58 Durasi efek hipotensi pada pemberian oral dosis tunggal kira-kira 8 jam, pemberian transdermal membutuhkan 48 jam untuk memberikan efek terapeutik.53 Pada pemberian secara intravena justru menyebabkan kenaikan tekanan darah akibat rangsangan reseptor alfa2 pada otot polos pembuluh darah yang menimbulkan vasokonstriksi. Namun efek vasokonstrksi ini berlangsung sebentar dan tidak terlihat pada pemberian oral. Selanjutnya disusul oleh efek hipotensinya karena adanya rangsangan pada reseptor alfa2 di batang otak bagian bawah, mungkin di nukleus solitarius.59
2.6.4 Efek Kardiovaskuler
Pada pemberian klonidin, penurunan tekanan darah sistolik terjadi lebih nyata daripada penurunan tekanan darah diastoliknya. Aksi agonis alfa2 pada sistem kardiovaskuler dapat dibagi sebagai aksi sentral dan perifer.54
Klonidin dapat menurunkan tekanan darah dengan mempengaruhi pusat pengatur kardiovaskuler di susunan saraf pusat. Efek hipotensi dan bradikardi dari klonidin melibatkan inhibisi dari aliran simpatik dan potensiasi dari aktifitas parasimpatik. Klonidin dapat mempengaruhi refleks baroreseptor sehingga tonus simpatikus menurunkan laju jantung. Respon sentral hemodinamik dari klonidin tergantung tingkat tonus simpatikus sebelumnya. Klonidin akan menurunkan tekanan darah, jika pasien sebelumnya mempunyai tekanan darah yang tinggi dan tidak banyak mempengaruhi tekanan darah pada normotensi.55,60,61
Reseptor perifer postsinaptik alfa2 adrenergik telah dibuktikan terletak di pembuluh darah dan jantung. Aktivasi reseptor-reseptor ini mengakibatkan terjadi vasokonstriksi dan bradikardi. Reseptor alfa2 postjunctional terdapat pada pembuluh
darah arteri dan vena dimana mereka menghasilkan efek vasokonstriksi. Akan tetapi klonidin dapat menurunkan konstriksi langsung dengan menurunkan aliran simpatik.60
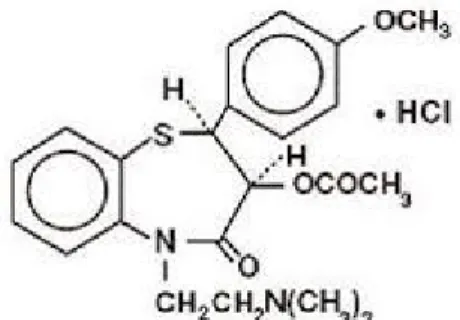
2.7 Diltiazem
2.7.1 Struktur, rumus bangun
Diltiazem hydrochloride merupakan penghambat ion kalsium intrasel (penyekat kanal kalsium atau antagonis kanal kalsium). Secara kimiawi, rumus bangun diltiazem hydrochloride adalah 1,5- Benzothiazepin-4(5H)-one,3-(acetyloxy)-5[2-(dimethylinflux amino)ethyl]-2,- 3-dihydro-2(4-methoxyphenyl)-, mono-hydrochloride, (+)-cis. struktur kimiawinya adalah kristalin putih dengan rasa pahit. Diltiazem larut dalam air, methanol dan kloroform. Diltiazem hydrochloride injeksi merupakan larutan putih, tidak berwarna dan steril. Memiliki pH dengan rentang 3.7 – 4.1.62
Gambar 2.7.1-1. Rumus bangun diltiazem
Kelas penyekat kanal kalsium dibagi atas 3 kelompok kimia, yaitu: kelas Difenilalkilamin (verapamil), kelas Benzotiazepin (diltiazem), Dihidropiridin (nifedipin, felodipin, nikardipin, nisoldipin), yang masing-masing dengan sifat-sifat farmakokinetik dan indikasi klinis yang berbeda.63
2.7.2 Farmakokinetik
Sebuah suntikan diltiazem intravena terhadap individu sehat, diltiazem menunjukkan farmakokinetik yang berbanding lurus dengan dosis 10.5 – 21 mg. Waktu-paruh dalam plasma kurang lebih 3 – 4 jam dengan volume distribusi sekitar 305 L.
Sebagian besar dari obat ini akan dimetabolisme di hati dengan bersihan sistemik sekitar 65 L/jam.
Dengan pemberian kontinyu intravena, diltiazem menunjukkan
farmakokinetik yang berbanding lurus dengan dosis 4.8 - 13.2 mg/jam selama 24 jam. Dengan semakin meningkatnya dosis, waktu-paruh eleminasi meningkat dari 4.1 sampai 4.9 jam, dengan volume distribusi yang tetap. Setelah pemberian dosis
tunggal intravena, konsentrasi plasma N-monodesmetildiltiazem dan
desasetildiltiazem yang merupakan dua metabolit utama diltiazem tidak ditemukan dalam plasma. Walaupun begitu, kedua metabolit ini ditemukan dalam pemberian intravena kontinu selama 24 jam. Sebesar 70 – 80% diltiazem hidroklorida berikatan dengan protein plasma. Sebanyak 30% ikatan dengan protein adalah dengan albumin.62
2.7.3 Farmakodinamik
Secara signifikan, pemanjangan interval PR secara signifikan berhubungan dengan konsentrasi plasma diltiazem pada individu yang sehat . Perubahan terhadap laju jantung, tekanan darah sistolik, dan tekanan darah diastolik tidak berhubungan dengan konsentrasi plasma pada individu sehat. Pada individu dengan hipertensi, penurunan tekanan arteri rerata secara berbanding lurus berhubungan dengan konsentrasinya dalam plasma. Pada pasien dengan fibrilasi atrial dan flutter atrial, ditemui hubungan signifikan yang berbanding lurus antara laju denyut jantung dengan konsentrasi plasma diltiazem. Berdasarkan hubungan ini, konsentrasi plasma yang dibutuhkan untuk menurunkan sekitar 20% laju denyut jantung adalah 80ng/ml. Rata-rata konsentrasi plasma yang ditemukan dapat menurunkan laju denyut jantung 30 – 40% adalah antara 130 ng/ml dan 300 ng/ml.62
2.7.4 Mekanisme kerja
Konsentrasi kalsium intraseluler mempunyai peranan penting dalam
mempertahankan tonus otot polos dan kontrakasi miokard. Kalsium masuk ke sel-sel otot polos melalui kanal kalsium yang bersifat sensitif voltase. Ini merangsang pelepasan kalsium dari reticulum sarkoplasma dan mitokondria, yang selanjutya meningkatkan kadar kalsium sitosol. Obat antagonis kanal kalsium menghambat
gerakan pemasukan kalsium dengan cara terikat pada kanal kalsium tipe L di jantung dan otot polos koroner dan vaskular perifer. Ini menyebabkan otot polos vaskular beristirahat, mendilatasi terutama arteriol. Perbedaan kelas berdasarkan struktur kimia masing-masing dari penghambat kanal kalsium yang mengarah kepada perbedaan tempat dan cara kerja terhadap kanal kalsium masih belum jelas diketahui. 63
Turunnya resistensi perifer akibat dilatasi atrial yang dihasilkan oleh penghambat kanal kalsium akan memancing reaksi simpatis melalui mediasi baroseptor. Pada golongan dihidropiridin, takikardi akan terjadi akibat rangsangan adrenergik pada sinoatrial node, dimana respon ini hanya minimal terjadi kecuali bila obat diberikan terlalu cepat; reaksi ini hampir jarang terjadi pada verapamil dan diltiazem oleh karena efek langsung kronotopik negatif.
Diltiazem, seperti halnya verapamil, secara dominan meghambat kanal kalsium dari atrioventrikular node dan sebab itu ia menjadi terapi utama takidisritmi supraventrikular.63,64
2.7.5 Efek terhadap hemodinamik
Pada pesien-pasien dengan panyakit kardiovaskular, pemberian bolus intravena diltiazem, yang dalam beberapa kasus diikuti dengan pemberian secara kontinu intravena, akan mengurangi tekanan darah, tahanan perifer sistemik, laju denyut jantung, tahanan vaskular koroner dan peningkatan aliran vaskuler koroner. Dalam penelitian dengan jumlah yang terbatas pada pasien-pasien dengan gangguan jantung (gagal jantung kongestif berat, miokard infark akut, kardiomiopati hipertropi), pemberian diltiazem intravena tidak memiliki efek yang signifikan terhadap kontraktilitas, tekanan akhir-diastolik ventrikel kiri, atau tekanan baji ventrikel kiri. Rata-rata ejection fraction dan cardiac output/index tetap tidak berubah atau kadang meningkat. Efek hemodinamik yang maksimal dapat terlihat dalam 2 – 5 menit setelah pemberian secara intravena.62
2.7.6 Efek samping
Efek samping yang sering timbul akibat pemberian penghambat kanal kalsium, terutama kelas dihidroperidin, adalah akibat efek vasodilatasi berlebihan yang
dihasilkannya. Gejala-gejalanya berupa pusing, hipotensi, sakit kepala, flushing, kebas-kebas pada jari, dan mual. Beberapa pasien juga mengalami konstipasi, edema perifer, batuk, wheezing, dan edema paru. 63,64
2.7.7 Kontraindikasi
Pemberian diltiazem hidroklorida secara intravena dikontraindikasikan terhadap keadaan berikut:62
1. Pasien dengan gangguan induksi nodus kecuali sudah terpasang pacemaker ventricular.
2. Pasein dengan AV blok derajat dua atau tiga, kecuali sudah terpasang pacemaker ventricular.
3. Pasien dengan hipotensi berat maupun syok kardiogenik.
4. Pasien yang sudah pernah menunjukkan gejala hipersensitivitas terhadap obat ini.
5. Antagonis kanal kalsium intravena dan penghambat beta intravena sebaiknya tidak diberikan bersamaan atau tidak dalam waktu yang dekat.
6. Pasien dengan atrial fibrilasi atau atrial flutter yang berhubugan dengan jalur bypass aksesorius seperti pada wolf-parkinson-white syndrome atau short PR syndrome.
2.8 Kerangka Teori
LARINGOSKOPI DAN INTUBASI ENDOTRAKHEA
STIMULASI MEKANORESEPTOR LARING
AKTIVASI REFLEKS PUSAT VASOMOTOR
AKTIVASI SARAF SIMPATIS
MEDULA ADRENAL JANTUNG
PELEPASAN KATEKOLAMIN PEMBULUH DARAH DAN KONDUKSI
JANTUNG
RESPON HEMODINAMIK:
PENINGKATAN TEKANAN DARAH (TD) PENINGKATAN TEKANAN ARTERI
RERATA (TAR)
PENINGKATAN DENYUT JANTUNG (DJ) PENINGKATAN RATE PRESSURE
2.9 Kerangka Konsep Keterangan: Variabel Bebas Variabel Tergantung ANESTESI UMUM LARINGOSKOPI DAN INTUBASI TRAKHEA KLONIDIN 3 µG/kg/i.v DILTIAZEM 0.2 mg/kg/i.v RESPON HEMODINAMIK • TEKANAN DARAH SISTOLIK • TEKANAN DARAH DIASTOLIK • TEKANAN ARTERI RERATA • DENYUT JANTUNG • RATE PRESSURE PRODUCT