BAB II
TINJAUAN PUSTAKA II.1. BELL’S PALSY
ll.1.1. Definisi
BeIl’s palsy adalah kelumpuhan atau paralisis wajah unilateral
karena gangguan nervus fasialis perifer yang bersifat akut dengan
penyebab yang tidak teridentifikasi dan dengan perbaikan fungsi yang
terjadi dalam 6 bulan (Berg 2009).
II.1.2. Epidemiologi
Bell’s palsy merupakan penyebab paralisis fasialis yang paling
sering ditemukan, yaitu sekitar 75% dan seluruh paralisis fasialis. Insiden
bervariasi di berbagai Negara di seluruh dunia. Perbedaan insidensi ini
tergantung pada kondisi geografis masing- masing negara. Insiden
tahunan yang telah dilaporkan berkisar 11-40 kasus per 100.000 populasi.
Puncak insiden terjadi antara dekade kedua dan keempat (15-45 tahun).
Tidak dijumpai perbedaan prevalensi dalam jenis kelamin. Insiden
meningkat tiga kali lebih besar pada wanita hamil (45 kasus per 100.000).
Sebanyak 5-10% kasus Bell’s palsy adalah penderita diabetes mellitus.
(Finsterer 2008; Monini dkk, 2010). Bell’s palsy jarang ditemukan pada
anak- anak < 2 tahun. Tidak ada perbedaan pada sisi kanan dan kiri
wajah. Kadang- kadang paralisis saraf fasialis bilateral dapat terjadi
dengan prevalensi 0,3- 2% (Finsterer, 2008). Resiko terjadinya rekurensi
64% pada sisi yang berlawanan (Tiemstra dkk, 2007; Kanerva 2008).
Adanya riwayat keluarga
positif diperkirakan pada 4-14% kasus Bell’s palsy (Kubik dkk, 2012)
Suatu studi epidemiologi yang dilakukan oleh Monini dkk (2010) terhadap
500.000 penduduk di satu wilayah di Roma ltalia selama 2 tahun, telah
rnenemukan jumlah pasien Bell’s palsy sebanyak 381 orang, dengan
insiden kumulatif sebesar 53,3 kasus pertahun.
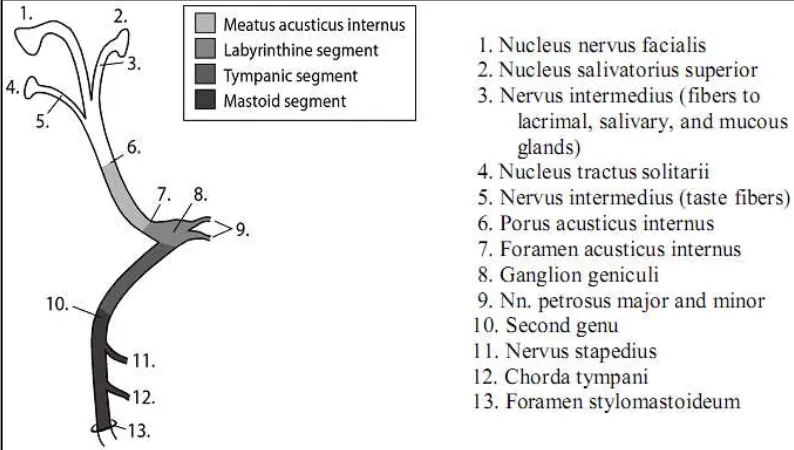
ll.1.3. Anatomi Saraf Fasialis
Saraf fasialis merupakan saraf campuran yang terdiri dari 2 akar
saraf, yaitu akar motorik (lebih besar dan lebih medial) dan intermedius
(lebih kecil dan lebih lateral)(gambar 1). Akar motorik berasal dari nukleus
fasialis dan berfungsi membawa serabut- serabut motorik ke otot- otot
ekspresi wajah. Saraf intermedius yang berasal dari nukleus salivatorius
anterior, membawa serabut-serabut parasimpatis ke kelenjar lakrimal,
submandibular, dan sublingual. Saraf intermedius juga membawa serabut-
serabut aferen untuk pengecapan pada dua pertiga depan lidah dan
aferen somatik dari kanalis auditori eksterna dan pinna (gambar 2)
(Monkhouse 2006).
Kedua akar saraf ini muncul dari pontomedullary junction dan
berjalan secara lateral melalui cerebellopontine angle bersama dengan
saraf vestibulocochlearis menuju meatus akustikus internus, yang memiliki
panjang ± 1 centimeter (cm), dibungkus dalam periosteum dan
Gambar 1. Nukleus dan Saraf Fasialis
Dikutip dari: Clarke, C., Lemon, R. 2009. Nervous System Structure and Function. In: Clarke,C., Howard, R., Rossor, M., Shorvon, S., eds. Neurology: a Queen Square textbook. Balckwell Publishing Ltd.
Gambar 2. Perjalanan saraf fasialis
Selanjutnya saraf memasuki kanalis fasialis. Kanalis fasialis (fallopi)
memiliki panjang sekitar 33 milimeter (mm), dan terdiri dari 3 segmen yang
berurutan: labirin, timpani dan mastoid. Segmen labirin terletak antara
vestibula dan cochlea dan mengandung ganglion genikulatum. Karena
kanal paling sempit berada di segmen labirin ini (rata- rata diameter 0,68
mm), maka setiap terjadi pembengkakan saraf, paling sering
menyebabkan kompresi di daerah ini. Pada ganglion genikulatum, muncul
cabang yang terbesar dengan jumlahnya yang sedikit yaitu saraf petrosal.
Saraf petrosal meninggalkan ganglion genikulatum, memasuki fossa
cranial media secara ekstradural, dan masuk kedalam foramen lacerum
dan berjalan menuju ganglion pterigopalatina. Saraf ini mendukung
kelenjar lakrimal dan palatina (gambar 3) (Ronthal dkk, 2012; Berg 2009).
Serabut saraf lainnya berjalan turun secara posterior di sepanjang
dinding medial dari kavum timpani (telinga tengah), dan memberikan
percabangannya ke musculus stapedius (melekat pada stapes). Lebih ke
arah distal, terdapat percabangan lainnya yaitu saraf korda timpani, yang
terletak ± 6 mm diatas foramen stylomastoideus. Saraf korda timpani
merupakan cabang yang paling besar dari saraf fasialis, berjalan melewati
membran timpani, terpisah dari kavum telinga tengah hanya oleh suatu
membran mukosa. Saraf tersebut kemudian berjalan ke anterior untuk
bergabung dengan saraf lingualis dan didistribusikan ke dua pertiga
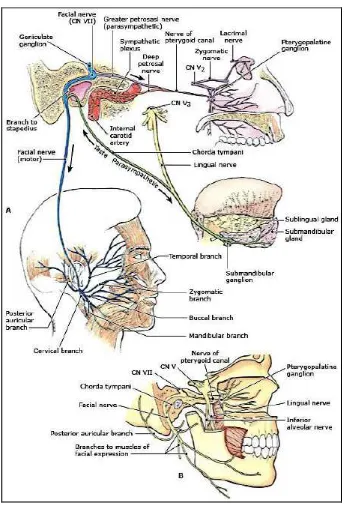
The facial nerve provides motor innervation to all the muscles of facial expression and the three muscle derivatives of the second pharyngeal arch (posterior digastric, stapedius, and stylohyoid). It parasympathetically fires three of the four glands in the head: the submandibular and sublingual salivary glands, and the lacrimal gland (A). Other parasympathetic fibers stimulate mucous secretion in the nose and palate. Taste fibers from the anterior two-thirds of the tongue follow the path of the lingual branch of cranial nerve (CN) V until just before entering the cranium as a distinct chorda tympani nerve (B).
Gambar 3. Saraf fasialis
Korda timpani mengandung serabut- serabut sekretomotorik ke kelenjar
sublingual dan submandibularis, dan serabut aferen viseral untuk
pengecapan, Badan sel dari neuron gustatori unipolar terletak didalam
ganglion genikulatum, dan berjalan malalui saraf intermedius ke traktus
solitarius (gambar 4) (Ronthal dkk, 2012; Monkhouse 2006).
Gambar 4. Saraf Intermedius dan koneksinya
Dikutip dari: Clarke, C., Lemon, R. 2009. Nervous System Structure and Function. In: Clarke,C., Howard, R., Rossor, M., Shorvon, S., eds. Neurology: a Queen Square textbook. Balckwell Publishing Ltd.
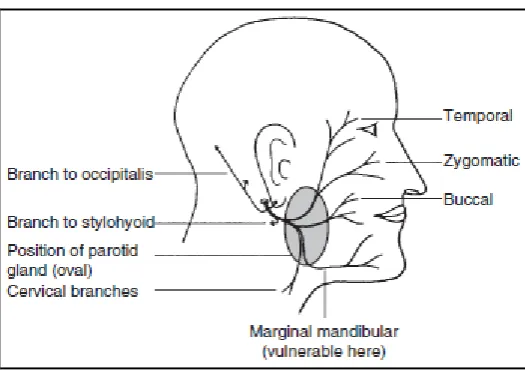
Setelah keluar dari foramen stylomastoideus, saraf fasialis
membentuk cabang kecil ke auricular posterior (mempersarafi
m.occipitalis dan m. stylohoideus dan sensasi kutaneus pada kulit dari
meatus auditori eksterna) dan ke anterolateral menuju ke kelenjar parotid.
Di kelenjar parotid, saraf fasialis kemudian bercabang menjadi 5 kelompok
(pes anserinus) yaitu temporal, zygomaticus, buccal, marginal mandibular
kelenjar parotid, dan mempersarafi dot- otot ekspresi wajah, diantaranya
m. orbicularis oculi, orbicularis oris, m. buccinator dan m. Platysma
(Gambar 5) (Ronthaldkk, 2012; Berg 2009; Monkhouse 2006).
Gambar 5. Saraf fasialis ekstrakranial
Dikutip dari: Monkhouse, S. 2006. Cranial Nerves: Functional Anatomy. Cambridge University Press. New York.
II.1.4. Etiopatogenesis
Bell’s palsy diyakini disebabkan oleh inflamasi saraf fasialis pada
ganglion genikulatum, yang menyebabkan kompresi, iskemia dan
demielinasi. Ganglion ini terletak didalam kanalis fasialis pada
persambungan labirin dan segmen timpani, dimana lengkungan saraf
secara tajam memasuki foramen stylomastoideus (Tiemstra dkk, 2007).
Secara klinis, Bell’s palsy telah didefinisikan idiopatik, dan
penyebab proses inflamasi masih tidak jelas. Beberapa teori telah diduga
sebagai penyebab dari Bell’s palsy, antara lain iskemik vaskular,
imunologi, infeksi dan herediter telah diduga menjadi penyebab (Berg
Beberapa mekanisme termasuk iskemia primer atau inflamasi saraf
fasialis, menyebabkan edema dan penjepitan saraf fasialis selama
perjalanannya didalam kanal tulang temporal dan menghasilkan kompresi
dan kerusakan langsung atau iskemia sekunder terhadap saraf. Teori ini
merupakan latar belakang untuk dekompresi bedah pada pengobatan
Bell’s palsy (Kanerva 2008). Suatu hipotesa imunologis telah
diperkenalkan oleh Mc. Govern dkk, berdasarkan penelitian eksperimental
pada hewan. Begitu juga Hughes dkk, menemukan transformasi limfosit
pada pasien Bell’s palsy dan menduga bahwa beberapa penyebab Bell’s
palsy merupakan hasil dari cell mediated immunity melawan antigen saraf
perifer. Hasil ini mendukung penelitian selanjutnya dengan steroid dan
imunoterapi lainnya (Berg 2009).
Mekanisme lainnya adalah infeksi virus, yang secara langsung
merusak fungsi saraf melalui mekanisme inflamasi, yang kemungkinan
terjadi pada seluruh perjalanan saraf dan bukan oleh kompresi pada kanal
tulang (Kanerva 2008). Suatu penelitian systematic review berdasarkan
Cochrane database, yang dilakukan terhadap beberapa penelitian
randomized yang berkualitas tinggi telah menyimpulkan bahwa antivirus
tidak lebih efektif daripada plasebo dalam menghasilkan penyembuhan
lengkap pada pasien Bell’s palsy. Karena tidak efektifnya antivirus dalam
mengobati pasien Bell’s palsy sehingga perlu dipertimbangkan adanya
Adanya peran genetik juga telah dikemukakan sebagai penyebab
Bell’s palsy, terutama kasus Bell’s palsy yang rekuren ipsilateral atau
kontralateral. Kebanyakan kasus yang dijumpai adalah autosomal
dominant inheritance (Garg dkk, 2012). Sejumlah penelitian telah
berusaha rnemberikan temuan objektif tentang dasar genetik dari BeII’s
palsy, dan kebanyakan terpusat pada sistem Human leucocyte antigen
(HLA), yang memiliki hubungan objektif yang kuat dengan berbagai
penyakit autoimun (Kubik dkk, 2012).
II.1.5. Patofisiologi
Saraf fasialis membawa sekitar 10.000 serabut saraf, dan 7.000
serabut tersebut merupakan akson motorik yang bermielin yang mencapai
otot- otot wajah. Masing- masing dari serabut saraf tersebut dapat dikenai
secara terpisah terhadap derajat trauma yang berbeda (May 2000).
Sunderland telah mendeskripsikan lima derajat trauma yang dapat
mengenai satu serabut saraf perifer. Klasifikasi ini menggambarkan
kejadian patofisiologi yang dihubungkan dengan setiap jenis gangguan
yang mengenai saraf fasialis secara lebih mudah. Tiga derajat pertama
dapat terjadi pada Bell’s palsy dan herpes zoster cephalicus. Derajat
keempat dan kelima dari trauma tersebut dapat terjadi bila terdapat
gangguan dari saraf, seperti pada transeksi saraf yang mungkin terjadi
selama operasi, sebagai hasil dari fraktur tulang temporal yang berat atau
dari suatu pertumbuhan tumor jinak atau ganas yang tumbuh dengan
trauma, kompresi dapat terjadi tiba- tiba atau lambat progresif dalam 5- 10
hari. Pada otitis media dan trauma, proses yang terjadi lebih kepada
tekanan yang mendesak saraf daripada gangguan intraneural, namun
hasil kompresi saraf tetap sama seperti pada Bell’s palsy dan herpes
zoster cephalicus. Diawali dengan penggembungan aksoplasma,
kompresi pada aliran vena dan selanjutnya terjadi kompresi saraf dan
kehilangan akson- akson, dan dengan cepat terjadi kehilangan endoneural
tube yang kemudian menyebabkan derajat ketiga dari trauma. Pada
derajat empat dan lima, karena kebanyakan atau semua endoneural tube
telah dirusak, sama seperti perineurium pada derajat keempat trauma, dan
prineurium dan epineurium pada pada trauma derajat kelima,
penyembuhan tidak akan pernah sebaik pada derajat pertama (tabel 1)
(May 2000)
Selama proses regenerasi saraf fasialis, terjadi tiga perubahan
mayor pada akson, yaitu: (1) perubahan pada jarak antara nodus renvier
(2) akson- akson yang baru terbentuk dilapisi oleh myelin yang lebih tipis
daripada akson normal (3) terdapat pemecahan dan penyilangan dari
akson- akson yang menginervasi kembali kelompok- kelompok otot yang
denervasi tanpa perlu menyesuaikan dengan susunan badan sel- motor
unit yang dijumpai sebelum terjadi degenerasi. Akibat dari faktor- faktor ini,
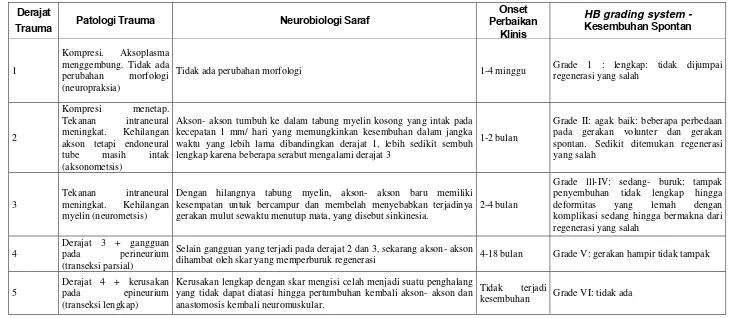
Tabel 1. Neuropatologi dan kesembuhan spontan dihubungkan dengan derajat trauma saraf fasialis
Derajat
Trauma Patologi Trauma Neurobiologi Saraf
Onset
Klinis
Perbaikan Kesembuhan SpontanHB grading system -
1
Kompresi. Aksoplasma menggembung. Tidak ada perubahan morfologi (neuropraksia)
Tidak ada perubahan morfologi 1-4 minggu Grade 1 : lengkap: tidak dijumpai regenerasi yang salah
Akson- akson tumbuh ke dalam tabung myelin kosong yang intak pada kecepatan 1 mm/ hari yang memungkinkan kesembuhan dalam jangka waktu yang lebih lama dibandingkan derajat 1, lebih sedikit sembuh lengkap karena beberapa serabut mengalami derajat 3
1-2 bulan
Grade II: agak baik: beberapa perbedaan pada gerakan volunter dan gerakan spontan. Sedikit ditemukan regenerasi yang salah
3
Tekanan intraneural meningkat. Kehilangan myelin (neurometsis)
Dengan hilangnya tabung myelin, akson- akson baru memiliki kesempatan untuk bercampur dan membelah menyebabkan terjadinya gerakan mulut sewaktu menutup mata, yang disebut sinkinesia.
2-4 bulan
Grade lll-IV: sedang- buruk: tampak penyembuhan tidak lengkap hingga deformitas yang lemah dengan komplikasi sedang hingga bermakna dari regenerasi yang salah
4
Derajat 3 + gangguan pada perineurium (transeksi parsial)
Selain gangguan yang terjadi pada derajat 2 dan 3, sekarang akson- akson
dihambat oleh skar yang memperburuk regenerasi 4-18 bulan Grade V: gerakan hampir tidak tampak
5
Derajat 4 + kerusakan pada epineurium (transeksi lengkap)
Kerusakan lengkap dengan skar mengisi celah menjadi suatu penghalang yang tidak dapat diatasi hingga pertumbuhan kembali akson- akson dan anastomosis kembali neuromuskular.
Tidak terjadi
kesembuhan Grade VI: tidak ada
Selain itu, terdapat juga gerakan yang tidak wajar, seperti gerakan mulut
dengan berkedip, atau menutup mata dengan tersenyum. Penyebab lain
dari gerakan abnormal selama regenerasi mungkin karena terjadi
perubahan pada myoneural junction. Selain faktor- faktor ini, kemungkinan
terjadi perubahan didalam dan disekitar nukleus saraf fasialis di batang
otak, sama seperti perubahan pada hubungan sentral menuju badan sel.
Kombinasi dari faktor- faktor ini, dapat menyebabkan spasme yang terjadi
pada sisi wajah yang paralisis, menyebabkan mata menutup dan sudut
mulut menarik. spasme ini dapat dirasakan cukup nyeri (May 2000).
ll.1.6. Gambaran Klinis
Bell’s palsy adalah suatu gangguan saraf fasialis perifer akut, yang
biasanya mengenai hanya satu sisi wajah. Gambaran klinis bervariasi,
tergantung lokasi lesi dari saraf fasialis sepanjang perjalanannya menuju
otot. Gejala dan tanda yang dihasilkan tidak hanya pada serabut motorik
termasuk ke otot stapedius, tetapi juga pada inervasi otonom kelenjar
lakrimal, submandibular, sensasi sebagian telinga, dan pengecapan pada
du pertiga lidah melalui korda timpani (Finsterer 2008).
Pasien Bell’s palsy biasanya datang dengan paralisis wajah
unilateral yang terjadi secara tiba-tiba. Temuan klinis yang sering
termasuk alis mata turun, dahi tidak berkerut, tidak mampu menutup mata,
dan bila diusahakan tampak bola mata berputar ke atas (Bell's
phenomen), sudut nasolabial tidak tampak, dan mulut tertarik ke sisi yang
berkurangnya sensasi pengecapan pada dua pertiga depan lidah (Ronthal
dkk, 2012; Tiemstra dkk, 2007). Beberapa literatur juga menyebutkan
tentang nyeri sebagai gejala tambahan yang sering dijumpai pada pasien
BeIl’s palsy. Nyeri postauricular dapat ditemukan pada hampir 50% pasien
Bell’s palsy. Nyeri ini dapat terjadi bersamaan dengan paralisis wajah
(beberapa hari atau minggu) atau terjadi sebelum onset paralisis
(Peitersen 2002; Garg dkk,2012; Setyapranoto, 2009).
II.1.7. Diagnosis
Anamnesis dan dan pemeriksaan fisik yang tepat merupakan kunci
dalam mendiagnosis Bell’s palsy (Garg dkk, 2012).
ll.1.7.1. Anamnesis
Anamnesis yang lengkap mengenai onset, durasi, dan perjalanan
penyakit, ada tidaknya nyeri, dan gejala lain yang menyertai penting
ditanyakan untuk membedakannya dengan penyakit lain yang
menyerupai. Pada Bell’s palsy kelumpuhan yang terjadi sering unilateral
pada satu sisi wajah dengan onset mendadak (akut) dalam 1-2 hari dan
dengan perjalanan penyakit yang progresif, dan mencapai paralisis
maksimal dalam 3 minggu atau kurang (Ronthal dkk, 2412; May dkk,
1987).
ll.1.7.2 Pemeriksaan Fisik
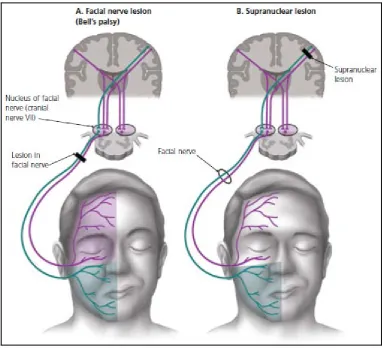
Dari hasil pemeriksaan neurologi, didapatkan gangguan fungsi
saraf fasialis perifer yang difus tanpa ada neuropati lainnya. Lesi SSP
perbedaannya dari lesi perifer tidak dijumpainya paralisis dahi pada sisi
yang terlibat dan dapat menutup mata dengan baik (lagophtalmus tidak
dijumpai) dan disertai dengan defisit neurologis lainnya,
sekurang-kurangnya kelumpuhan ekstremitas pada sisi yang kontralateral (gambar
6) (Tiemstra dkk, 2007).
Tes topognostik (fungsi kelenjar lakrimal, aliran saliva, dan
pengecapan) selain refleks stapedial, telah diteliti tidak memiliki manfaat
sebagai tes diagnostik dan prognostik pada pasien dengan paralisis
fasialis, sehingga jarang digunakan dalam praktek klinis. Hal ini
dikarenakan:
• Anatomi saraf fasialis dan percabangannya yang cukup bervariasi,
mengizinkan untuk terbentuknya suatu jalur alternatif bagi akson-
akson untuk mencapai terminalnya.
• Lesi yang bertanggung jawab terhadap paralisis, mungkin tidak secara
tajam terletak pada level tertentu, karena suatu lesi dapat
mempengaruhi komponen yang berbeda dari saraf pada tingkat yang
beragam dan dengan derajat keparahan yang berbeda- beda.
• Penyembuhan dan kornponen- komponen yang bervariasi dapat
terjadi pada waktu yang berbeda- beda.
• Teknik yang digunakan untuk mengukur fungsi saraf fasialis tidak
sepenuhnya dapat dipercaya (May 2000;Kanerva 2008; Ronthal dkk,
Gambar 6. Pasien dengan (A) lesi saraf fasialis perifer (B) lesi
supranuklear
Dikutip dari: Tiemstra, D.J., Khatkhate, N. 2007. Bell’s palsy; Diagnosis and Management. American Academy of Family Physicians. 76:997-1002
Pemeriksaan telinga perlu dilakukan untuk menyingkirkan penyakit
lain yang mungkin bisa menyebabkan paralisis fasialis. Bila ditemukan
adanya otitis rnedia yang aktif dan massa di kelenjar parotid,
kemungkinan paralisis fasialis dihubungkan dengan kelainan- kelainan
Umumnya pasien Bell’s palsy tidak membutuhkan pemeriksaan
penunjang. Namun, bila dijumpai indikasi tertentu, pemeriksaan lanjutan
berikut dapat dianjurkan, seperti:
1. Imaging: Computed tomography (CT) atau Magnetic Resonance
lmaging (MRI) diindikasikan jika tanda fisiknya tidak khas, tidak ada
perbaikan paralisis fasial setelah 1 bulan, adanya kehilangan
perdengaran, defisit saraf kranial multipel dan tanda- tanda paralisis
anggota gerak atau gangguan sensorik. Adanya riwayat suatu kedutan
pada wajah atau spasme yang mendahului kelumpuhan wajah diduga
karena iritasi tumor harus dilakukan juga imaging.
2. Tes pendengaran: jika diduga adanya kehilangan pendengaran, tes
audiologi dapat dilakukan untuk menyingkirkan neuroma akustikus.
3. Tes laboratorium perlu jika pasien memiliki tanda- tanda keterlibatan
sistemik tanpa perbaikan lebih dari empat minggu (Garg dkk, 2012
Ronthal dkk, 2012).
ll.1.7.3 Kriteria Diagnosis
II.1.7.3.1 Menurut Taverner (1954 ):
A. Paralisis dari semua kelompok otot ekspresi wajah pada satu sisi
wajah
B. Onset yang tiba- tiba
C. Tidak adanya tanda- tanda penyakit susunan saraf pusat (SSP)
D. Tidak adanya tanda penyakit telinga dan penyakit cerebellopontine
II.1.7.3.2 Menurut Ronthal dkk (2012):
A. Terdapat suatu keterlibatan saraf fasialis yang difus yang
digambarkan dengan paralisis dari otot- otot wajah, dengan atau
tanpa kehilangan pengecapan pada dua pertiga anterior lidah atau
sekresi yang berubah dari kelenjar saliva dan lakrimal.
B. Onset akut, terjadi dalam 1 atau 2 hari, perjalanan penyakit
progresif, mencapai kelumpuhan klinIs/ paralisis maksimal dalam 3
minggu atau kurang dari hari pertama kelemahan terlihat; dan
penyembuhan yang dijumpai dalam 6 bulan.
II.1.8 Diagnosa Banding
Beberapa penyakit juga memiliki gejala paralisis fasialis yang
identik dengan Bell’s palsy. Penyakit ini juga memiliki gejala lainnya yang
membedakannya dari Bell’s palsy (Tiemstra dkk, 2007). Penyakit- penyakit
tersebut adalah:
1. Lesi struktural di dalam telinga atau kelenjar parotid (seperti
cholesteatoma, tumor saliva) Pasien dengan tumor memiliki
perjalanan penyakit yang panjang, dan berprogresif secara lambat
dalam beberapa minggu atau bulan dan gejala sering bertahan tanpa
ada penyembuhan. Terlibatnya hanya satu atau dua cabang distal dari
saraf fasialis juga menduga tumor, penyakit telinga tengah yang aktif
atau suatu massa di kelenjar parotid (Ronthal dkk, 2012; May dkk,
2. Guillain Barre Syndrome (GBS)
Guillain Barre Syndrome merupakan suatu poliradikuloneuropati
inflamasi yang bersifat akut. Gangguan berupa paralisis fasialis
bilateral dapat dijumpai pada ± 50% kasus GBS. Klinis lainnya adalah
kelumpuhan pada saraf motorik ekstremitas, dan pernafasan. Refleks
tendon negatif pada daerah yang terlibat (May 2000).
3. Lyme disease
Pasien dengan Lyme disease juga memiliki riwayat terpapar
dengan kutu, adanya ruam- ruam di kulit dan arthralgia. Saraf fasialis
yang sering terlibat adalah bilateral. Penyakit ini endemis di daerah
tertentu, seperti di negara- negara bagian utara dan timur Amerika
Serikat, di pertengahan barat (Minnesota dan Wisconsin), atau di
Califomia atau Oregon selama musim panas dan bulan- bulan
pertama musim gugur. Di daerah- daerah ini merupakan lokasi
geografis dimana vektor kutu ditemukan. Gangguan ini juga dikenali
dengan baik di Eropa dan Australia (Tiemstra dkk, 2007; Kanerva
2008).
4. Otitis media
Otitis media memiliki onset yang lebih bertahap, dengan disertai nyeri
telinga dan demam (Tiemstra dkk, 2007).
5. Ramsay Hunt Syndrome (komplikasi herpes zoster)
Pasien dengan Ramsay Hunt Syndrome memiliki suatu prodromal
faring. Penyakit ini disebabkaan oleh virus herpes zoster, dengan
klinis berupa paralisis fasialis, atau gangguan pendengaran atau
keseimbangan (Ronthal dkk, 2012; Tiemstra dkk, 2007).
6. Sarcoidosis
Pasien dengan sarcoidosis memiliki gejala paralisis fasialis bilateral
dan uveitis. Sarcoidosis merupakan penyakit granulomatosa dari asal
yang tidak ditentukan yang melibatkan banyak sistem organ.
Diagnosis dibuat berdasarkan temuan klinis beserta dengan biopsi
jaringan yang terlibat oleh sarcoid (May 2000; Tiemstra dkk, 2007).
7. Melkerson Rosenthal Syndrome (MRS)
Melkerson Rosenthal Syndrome merupakan suatu trias dari gejala
edema orofasial berulang, paralisis fasialis berulang, dan lingua
plicata (fissured tongue). Edema orofasial merupakan gambaran yang
selalu dijumpai pada pasien MRS, sedangkan yang lainnya masing-
masing terjadi pada setengah pasien. Trias lengkap ini hanya dijumpai
pada seperempat kasus. Penyakit ini umumnya dimulai pada dekade
kedua, dan manifestasi biasanya terjadi secara berurutan dan jarang
terjadi secara bersamaan (May 2000).
II.1.9. Perbaikan Klinis
Pasien BelI's palsy umumnya memilki prognosis yang baik.
Prognosis tergantung dari waktu dimulainya perbaikan klinis. Perbaikan
klinis yang segera dihubungkan dengan prognosis yang baik dan
klinis dimulai dalam 1 minggu, 88% akan memperoleh kesembuhan
sempurna, bila dalam 1-2 minggu 83 % dan dalam 3 minggu, kesembuhan
terjadi sekitar 61% (Teixeira dkk, 2012).
Perbaikan klinis pasien Bell’s palsy dapat dinilai dengan mudah
dengan menggunakan facial grading system. Facial grading system
merupakan suatu sistem skor yang digunakan untuk menilai fungsi saraf
fasialis. Sistem ini diperlukan dalam menentukan keparahan dari
gangguan fungsi wajah, mengikuti progresivitas paralisis fasialis, dan
membandingkan hasil pengobatan. Beberapa sistem grading telah
diperkenalkan, yaitu House Brackmann (HB) grading system, Sunnybrook
scale, dan Yanagihara grading system (Kanerva 2008). Dari ketiga sistem
ini yang sering dan telah secara luas digunakan dalam penelitian,
terutama di Amerika Serikat dan Eropa adalah HB grading system. House
Brackmann grading system telah dipakai sebagai standar oleh American
Academy of Otolaryngology-Head and Neck Surgery dan telah digunakan.
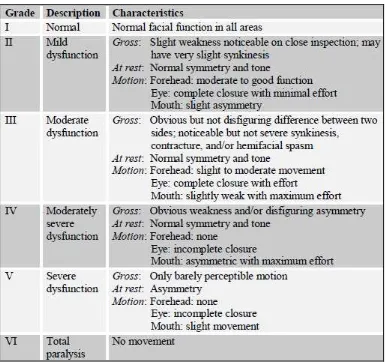
Sistem ini didasarkan pada 6 tingkat skor (I-Vl) yang memberikan evaluasi
dari fungsi motorik saraf fasialis dan juga evaluasi sekuele (tabel 2) (Berg
2009).
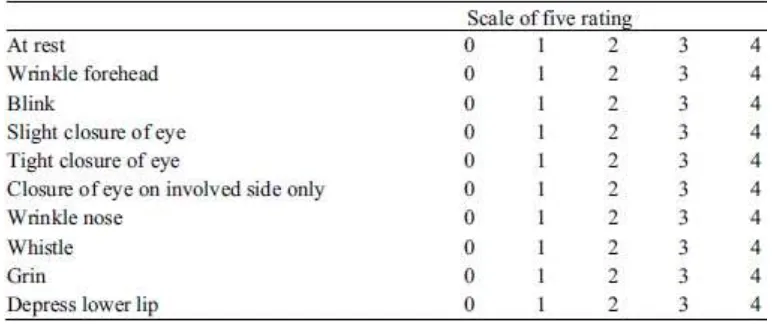
Yanagihara grading system, diperkenalkan oleh Yanagihara pada
tahun 1976, menilai 10 aspek fungsi secara terpisah pada beberapa otot
fasial yang berbeda. Masing- masing fungsi diberi skor 0-4, dengan skor
maksimum 40. Skala terdiri dari fungsi normal (4), paralisis ringan (3),
skoring ini tidak menilai efek-efek sekunder. Yanagihara merupakan
sistem yang digunakan secara luas di Jepang untuk mengevaluasi fungsi
saraf fasial pada Bell’s palsy, herpes zoster oticus, dan follow up
pembedahan neuroma akustikus (tabel 3) (Berg 2009).
Tabel 2. House Brackmann Facial grading system
Dikutip dari: Kanerva, M. 2008. Peripheral Facial Palsy: Grading, Etiology, and Melkerson- Rosenthal Syndrome. Otolaryngology-Head and Neck Surgery, In Press.
Pada tahun 1996, Ross dkk, mengusulkan suatu sistem grading the
Sunnybrook facial grading system. Sistem ini merupakan suatu sistem
saat gerakan volunter, dan efek sekunder (sinkinesia) untuk menghasilkan
skor gabungan maksimal 100 (tabel 4) (Kanerva 2008).
Tabel 3. Yanagihara facial grading system
Dikutip dari: Berg, T. 2009. Medical Treatment and Grading of Bell’s palsy. Acta Universitatis Upsalensis. Digital Comprehensive Summaries of Uppsala Dissertations from the Faculty of Medicine 460. 47 pp. Uppsala.
Tabel 4. Sunnybrook facial grading system
II.1.10.PENGOBATAN
Karena etiologi Bell’s palsy belum jelas, beberapa pengobatan
yang berbeda telah digunakan. Secara garis besar, pengobatan Bell’s
palsy dikelompokkan menjadi 3, yaitu: medikamentosa, bedah, dan terapi
fisik. Semua pengobatan ditujukan untuk mengurangi inflamasi, edema
dan kompresi saraf (Axelsson 2013).
II.1.10.1.MEDIKAMENTOSA
Modalitas pengobatan medikamentosa yang digunakan pada
pasien Bell’s palsy adalah kortikosteroid dan/ atau antivirus. Jenis
kortikosteroid yang paling banyak digunakan pada banyak penelitian Bell’s
palsy adalah golongan prednisolon.
II.1.10.1.1. Anti Virus
Herpes simpleks tipe 1 dan Varicella zoster virus (VZV) merupakan
dua virus yang dipercaya bertanggung jawab pada kasus Bell’s palsy.
Reaktivasi dari virus- virus ini dapat menyebabkan inflamasi pada saraf
fasialis. Pengobatan anti virus dengan asiklovir dan valasiklovir telah
digunakan pada beberapa studi, sering dengan kombinasi dengan
prednisolon dan hasilnya beragam. Asiklovir diberikan lima kali sehari.
Valasiklovir, merupakan prodrug asiklovir, hanya diberikan tiga kali sehari
karena biovaibilitasnya lebih tinggi dari asiklovir. Dijumpai keuntungan
menggunakan valasiklovir dibandingkan asiklovir karena obat ini
digunakan dengan dosis yang kurang sering, dan menghasilkan
Untuk memperkirakan keuntungan pengobatan dengan anti virus
pada Bell’s palsy, suatu studi dari Cochrane telah dilakukan, yang
mengikutkan 7 uji dengan totalnya 1987 pasien. Studi ini menyimpulkan
bahwa tidak terdapat manfaat signifikan dari antivirus bila dibandingkan
dengan plasebo pada pengobatan Bell’s palsy. Empat studi tidak
menemukan perbedaan pada tingkat perbaikan klinis antara pengobatan
dengan prednisolon dan kombinasi prednisolon – asiklovir/ valasiklovir.
Satu studi membandingkan prednisolon dengan asiklovir dan menemukan
manfaat pengobatan pada kelompok prednisolon. Dua studi lainnya
melaporkan manfaat untuk kombinasi prednisolon- asiklovir/valasiklovir
dibandingkan dengan prednisolon sendiri, namun studi ini tidak blind
(Marsk, 2012).
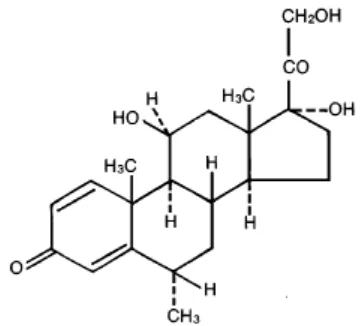
II.1.10.1.2 Metil Prednisolon
Metil prednisolon merupakan glukokortikoid sintetik turunan dari
prednisolon, yang mempunyai efek kerja dan penggunaan yang sama
seperti senyawa induknya. Glukokortikoid sintetik dikembangkan terutama
untuk aktivitas anti inflamasi dan imunoseprasannya (Katzung 2003).
II.1.10.1.2.1. Farmakokinetik
Steroid secara farmasi disintesis dari cholic acid (yang diperoleh
dari sapi) atau steroid sapogenin, terutama diosgenin, dan hecopenin
yang ditemukan dalam tumbuhan family Liliaceae dan Dioscoreaceae.
11,17,21-trihydroxy-6-methyl- (6α,11β) dan berat molekul 374,48. Secara
struktural digambarkan dalam gambar 7.
Gambar 7. Struktur kimia dari metil prednisolon
Dikutip dari :
Metil prednisolon bersama dengan steroid sintetik lainnya
diabsorbsi dengan cepat dan sempurna bila diberikan melalui mulut.
Meskipun mereka ditransportasikan dan dimetabolisme dalam pola yang
sama dengan steroid endogen, beberapa perbedaan penting tetap
dijumpai. Perubahan pada molekul glukokortikoid mempengaruhi
aktivitasnya terhadap reseptor glukokortikoid. Seperti aktivitasnya dalam
mengikat protein, stabilitas rantai samping, kecepatan ekskresinya, dan
produk metaboliknya. Halogenasi pada posisi 9, lepasnya ikatan 1-2 dari
cincin A, dan metilasi pada posisi 2 atau 16 memperpanjang waktu paruh
lebih dari 50%. Gabungan α1 diekskresikan dalam bentuk bebas. Pada
beberapa kasus, obat diberikan adalah prodrug. Contohnya prednison,
yang dengan cepat dikonversi menjadi produk aktif prednisolon di dalam
II.1.10.1.2.2. Farmakodinamik
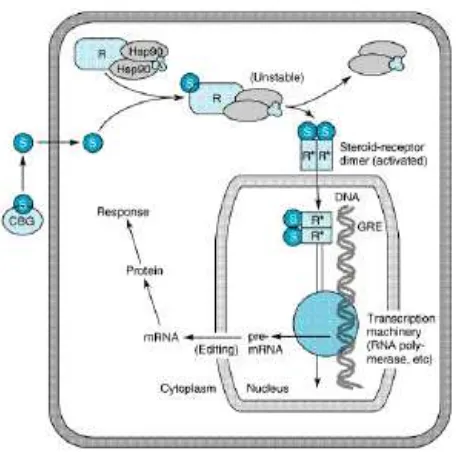
A. Mekanisme kerja
Kerja steroid sintetik sama dengan steroid alami (kortisol), yang
diperantarai oleh reseptor glukokortikoid yang tersebar luas.
Protein-protein ini merupakan anggota dari superfamily reseptor inti termasuk
steroid, sterol (vitamin D), tiroid, retinoic acid, dan banyak reseptor
lainnya dengan ligand yang tidak ada atau tidak diketahui (orphan
receptor). Reseptor intraselluler ini berikatan dengan protein yang stabil,
termasuk dua molekul heat shock protein (Hsp90). Kompleks reseptor ini
dapat mengaktifkan transkripsi gen di sel target. Steroid dijumpai didalam
darah dalarn bentuk terikat corticosteroid binding globulin (CBG), namun
memasuki sel sebagai molekul yang bebas. Steroid kemudian berikatan
dengan kompleks reseptor, menyebabkan terjadinya suatu kompleks yang
tidak stabil dan Hsp90 dan molekul-molekul yang terikat dilepas.
Kompleks steroid- reseptor ini dapat memasuki nukleus, berikatan dengan
glucocorticoid response element (GRE) pada promoter gen. Glucocorticoid
response element (GRE) dibentuk dari dua rangkaian yang mengikat
receptor dimer. Kemudian kompleks steroid- reseptor tersebut mengatur
transkripsi oleh Ribonucleic acid (RNA) polymerase dan faktor- faktor
lainnya yang berhubungan dengan transkripsi. Messenger (m) RNA yang
dihasilkan diedit dan dibawa ke sitoplasma untuk produksi protein-protein
Gambar 8. Mekanisme kerja steroid
Dikutip dari: Katzung, B.G. 2003. Clinical Pharmaacology. 9th edition. Mc Graw Hill Companies, Inc.
B. Efek anti inflamasi dan imunosupresif
Steroid sintetik terutama dikembangkan sebagai anti inflamasi dan
imunosupresif. Steroid mengurangi manifestasi inflamasi melalui
pengaruhnya yang besar terhadap konsentrasi, distribusi dan fungsi dari
leukosit perifer dan pengaruhnya supresifnya terhadap sitokin dan
chemokin inflamasi dan terhadap lipid lainnya dan mediator glukolipid dari
inflamasi. Inflamasi ditandai oleh ekstravasasi, dan infiltrasi lekosit pada
jaringan yang terlibat. Kejadian ini diperantarai oleh rangkaian kompleks
interaksi antara molekul adhesi lekosit dengan molekul- molekul pada sel
endotel dan dihambat oleh glukokortikoid (Lullman dkk, 2000).
Steroid juga menghambat fungsi makrofag jaringan dan antigen
merespon antigen dan mitogen dikurangi. Efek pada makrofag terutama
bermakna dan membatasi kemampuannya dalam fagositosis dan
membunuh mikroorganisme dan untuk menghasilkan tumor nekrosis
factor α (TNF-α), interleukin-12, metalloproteinase, dan plasminogen
activator. Makrofag dan limfosit manghasilkan interleukin-12 dan interferon
yang sedikit, induksi penting dari aktivitas sel T helper 1 dan lmunitas
selluler (Lullman dkk, 2000). .
Selain efeknya terhadap fungsi leukosit, steroid mempengaruhi
respon inflamasi dengan mengurangi prostaglandin, leukotriene, dan
sintesa dari platelet activating factor yarg merupakan hasil dari
pengaktifan phospolipase A2. Akhirnya, steroid mengurangi ekspresi
cyclooxygenase II, pada sel inflamasi, yang kemudian mengurangi jumlah
enzim yang tersedia untuk menghasilkan prostaglandin (gambar 9)
(Lullman dkk, 2000)
C. Efek Samping dan Kontraindikasi
Pada pemberian jangka pendek, glukokortikoid bebas dari efek
samping, bahkan pada dosis yang paling tinggi sekalipun. Pada
penggunaan jangka panjang, kemungkinan dapat menyebabkan tanda
dan gejala cushing's syndrome (akibat produksi berlebihan dari kortisol).
Akibat kerja anti inflamasi, dapat menyebabkan menurunnya resistensi
terhadap infeksi, lambatnya penyembuhan luka, memperburuk
penyembuhan ulkus peptik. Akibat kerja glukokortikoid terjadi
katabolisme protein, menyebabkan atrofi otot skeletal, osteoporosis,
retardasi pertumbuhan pada bayi, atrofi kulit. Akibat kerja
mineralokortikoid sehingga dapat terjadi retensi garam dan cairan
(hipertensi, edema) dan kehilangan KCI dengan hipokalemia (Lullman H
dkk, 2000). Kontraindikasi bila dijumpai tanda- tanda infeksi, kehamilan,
ulkus peptikum, dan hipertensi berat (Gomella dkk, 2008; Lagalla dkk,
2002).
Gambar 9. Efek steroid pada proses inflamasi
Dikutip dari: Kumar, V.,Abbas, A.K., Fausto, N., Aster, J. 2010. Robbins and Cotran Pathologic Basis of Disease. Professional Edition. 8th ed. Saunders. Elsivier, lnc
D. Prednisolon pada Bell’s palsy
Pengobatan dengan kortikosteroid (kortison, prednison atau
1950 dan telah secara luas digunakan hingga saat ini. Kortikosteroid
berperan dalam mengurangi inflamasi, degenerasi, dan regenerasi yang
salah dari saraf fasialis (Kanerva 2008).
Terdapat dua penelitian yang menggunakan prednisolon dalam
pengobatan BeII’s palsy. Penelitian pertama yang dilakukan oleh
Engstrom dkk (2008) menggunakan dosis prednisolon oral 60 mg/hari
selama 5 hari, kemudian dosis diturunkan 10 mg setiap harinya, dengan
total waktu pengobatan 10 hari. Obat diberikan dalam 72 jam setelah
onset Bell’s palsy. Follow up dilakukan antara hari ke 11-17, dan pada
1,2,3,6,12 bulan setelah randomisasi dengan menilai fungsi saraf fasialis
menggunakan dua sistem grading, yaitu House Brackmann (HB) grading
system dan Sunnybrook scale. Dari hasil penelitian diperoleh bahwa
pasien yang mendapatkan prednisolon memiliki waktu yang lebih pendek
untuk sembuh sempuma dan outcome setelah 12 bulan yang lebih baik
(kejadian sinkinesia yang lebih sedikit) dibandingkan pasien yang tidak
mendapat prednisolon. Penelitian lainnya dilakukan oleh Sullivan dkk
(2007) yang menggunakan prednisolon dengan dosis 25 mg dua kali
sehari selama 10 hari yang diberikan dalam 72 jam setelah onset.
Penilaian fungsi saraf fasialis dengan menggunakan HB grading system.
Penelitian ini menunjukkan bahwa pasien yang diberikan prednisolon
memperoleh outcome yang lebih baik dengan kesembuhan sempurna
sebesar 90 % pada pasien yang diobati dengan prednisolon dan 75%
Dua penelitian systematic review dari Salinas dkk (2010) dan
Gronseth dkk (2012) menyimpulkan terdapatnya efikasi dari pemberian
kortikosteroid terhadap perbaikan klinis pasien Bell’s palsy dan tidak
didapatkan efek samping yang berbahaya pada penggunaan terapi
kortikosteroid tersebut (Marsk 2012).
II.1.10.2. BEDAH
Bedah dekompresi untuk Bell’s palsy dimulai pada tahun 1930.
Pendekatan bedah yang berbeda telah diajukan. Secara teknik sulit untuk
mencapai daerah kompresi pada segmen labirin-meatus dan adanya
resiko komplikasi seperti bocornya CSF, infeksi, hilangnya pendengaran,
dizziness, dan perdarahan intrakranial. Fisch dan Esslen menekankan
pentingnya dekompresi labirin, segmen genikulatum dan timpani dari
saraf, dan menyatakan bahwa teknik ini dapat memperbaiki outcome.
Sementara May menunjukkan tidak ada perbaikan klinis yang signifikan
pada pasien- pasien yang diobati secara bedah yang menggunakan
pendekatan transmastoid (Axelsson 2013).
Suatu studi Cochrane dari tahun 2011, yang mengikutkan dua uji
dengan 69 pasien, menyimpulkan bahwa data dari randomized controlled
trials tidak cukup untuk memutuskan manfaat dari dekompresi bedah.
Pengobatan ini tidak disokong di Swedia meskipun teknik ini masih
dilakukan di beberapa negara seperti Amerika Serikat dan Swiss
II.1.10.3. REHABILITASI FISIK KABAT
A. Prinsip
Rehabilitasi fisik kabat atau nama lainnya proprioceptive
neuromuscular facilitation (PNF) adalah suatu pendekatan latihan terapi
yang mengkombinasikan secara fungsional pola gerakan diagonal dengan
teknik fasilitasi neuromuskular untuk membangkitkan respon motorik dan
memperbaiki kontrol dan fungsi neuromuskular. Pendekatan ini telah
secara luas digunakan untuk latihan, dan telah dikembangkan sejak tahun
1940 dan 1950 oleh Kabat, Knott dan Voss (Keisner dkk, 2007).
Teknik PNF dapat digunakan untuk mengembangkan kekuatan dan
ketahanan otot, memfasilitasi stabilitas, mobilitas, kontrol neuromuskular
dan gerakan- gerakan yang terkoordinasi, dan memberikan dasar untuk
pemulihan fungsi otot. Teknik PNF bermanfaat pada keseluruhan
rangkaian rehabilitasi dari fase awal penyembuhan jaringan (teknik
neuromuskular cocok) hingga ke fase akhir rehabilitasi (gerakan diagonal
dengan kecepatan tinggi dapat dilakukan melawan tahanan maksimal).
Pendekatan latihan terapi ini menggunakan pola diagonal dan penerapan
petunjuk sensorik, khususnya proprioceptif untuk mendapatkan respon
motorik yang besar. Pada pendekatan ini telah diketahui bahwa kelompok
otot yang lebih kuat dari suatu pola diagonal memfasilitasi kemampuan
reaksi dari kelompok otot yang lebih lemah. Teknik dan pola PNF
mengembangkan kekuatan, tahanan otot dan stabilitas dinamik (Keisner
dkk, 2007).
B. Teknik
Teknik ini dapat diterapkan secara luas pada pasien-pasien dengan
gangguan muskoloskletal (ekstremitas, leher, tubuh) dan wajah. Pada
wajah, secara rasional teknik ini dapat digunakan karena serabut- serabut
ototnya paling banyak berjalan secara diagonal, dengan suatu
penyebaran yang mudah ke daerah wajah bagian atas karena inervasi
saraf fasialis yang menyilang. Pada teknik ini, terdapat tiga fulcra yang
diperhatikan, yaitu atas, tengah dan bawah. Fulcra atas (dahi dan mata)
dihubungkan melalui suatu aksis vertikal menuju fulcra pertengahan
(hidung), sedangkan fulcra yang lebih bawah (mulut) untuk mengunyah
dan artikulasi terletak disepanjang aksis horizontal. Karenanya, kerja
fulcra atas wajah juga melibatkan 2 fulcra lainnya (Barbara dkk, 2010).
Selama rehabilitasi, terapis memfasilitasi kontraksi neuromuskular
dari otot yang terganggu dengan menerapkan suatu regangan yang global
kemudian tahanan pada keseluruhan atot dan memotivasi kerja dengan
input verbal dan kontak manual. Pada fulcra atas, pengaktifan dari otot
frontal, corrugators dan orbicularis oculi dilakukan dengan traksi keatas
atau ke bawah, yang selalu berada pada bidang vertikal tergantung pada
fungsi khusus yang harus diaktifkan. Pada fulcra tengah, pengaktifan dari
otot elevator communis dari ala nasi dan bagian atas bibir juga dikerjakan
manuver dikerjakan pada m. orbicularis oris dan risorium pada bidang
horizontal dan m. mentalis pada bidang vertikal (Barbara dkk, 2010).
Secara sistematis, teknik rehabilitasi kabat dapat dilakukan dengan
cara sebagai berikut (gambar 10):
1. Melatih m. orbicularis oris
Pada posisi awal, jari telunjuk dan jari tengah terapis diletakkan pada
sudut mulut kiri/kanan
A. Dilakukan peregangan pada m. orbicularis oris dengan menarik
sudut mulut ke arah samping kiri/ kanan
B. Pasien disuruh mencucu sambil diberi tahanan oleh terapis dan
ditahan selama 8 kali hitungan
2. Melatih m. zygomaticus mayor dan levator labii
Pada posisi awal, jari telunjuk dan jari telinga tengah diletakkan pada
sudut mulut kiri/ kanan
A. Dilakukan peregangan pada m. zygomaticus mayor dan m. levator
labii dengan menekan sudut mulut ke arah medial.
B. Pasien disuruh untuk menarik sudut mulut ke arah luar sambil diberi
A B A B
1
2
3
4
5
6
7
8
Gambar 10. Teknik Rehabilitasi Kabat
3. Melatih m. dilator nares dan nasalis
Pada posisi awal, jari telunjuk terapis diletakkan pada kedua ala nasi/
cuping hidung
A. Dilakukan penekanan pada kedua cuping hidung ke arah kaudal
B. Pasien disuruh mengembangkan cuping hidung sambil diberi
tahanan oleh terapis selama 8 kali hitungan
4. Melatih m. procerus
Pada posisi awal, jari telunjuk terapis diletakkan di batang hidung
pada kedua sisi
A. Dilakukan peregangan pada batang hidung menuju bagian bawah
B. Pasien disuruh dengan menaikkan lipatan nasolabial ke arah atas
sambil diberi tahanan selama 8 kali hitungan
5. Melatih m. orbicularis oculi
Pada posisi awal, jari telunjuk dan jari tengah terapis diletakkan di
sudut mata pasien
A. Dilakukan peregangan dengan menarik sudut mata ke rah lateral.
B. Pasien disuruh mengerutkan kelopak mata sambil menutup mata
dengan kuat dan diberi tahanan selama 8 kali hitungan
6. Melatih m. corrugators supercelli
Pada posisi awal, jari telunjuk dan jari tengah terapis diletakkan di atas
alis mata
B. Pasien disuruh mengerutkan sudut alis ke arah medial sambil diberi
tahanan selama 8 kali hitungan
7. Melatih m. frontalis
Pada posisi awal, jari telunjuk dan jari tengah diletakkan di atas alis
mata
A. Dilakukan peregangan pada m. frontalis dengan mendorong alis
mata ke arah kaudal/ bawah
B. Pasien disuruh mengerutkan kening sambil diberi tahanan selama 8
kali hitungan
8. Melatih m. mentalis
Pada posisi awal, jari telunjuk dan jari tengah diletakkan pada dagu
A. Dilakukan peregangan dengan menarik dagu ke arah lateral
B. Pasien disuruh mengerutkan bibir bawah sambil diberi selama 8
kali hitungan (Al-mohana dkk, 2007; Keisner dkk, 2007)
C. Rehabilitasi kabat pada BeII's palsy
Rehabilitasi fisik kabat adalah salah satu bentuk latihan terapi yang
telah digunakan dalam penatalaksanaan pasien Bell’s palsy. Satu
penelitian yang dilakukan Barbara dkk (2010) terhadap 20 orang penderita
Bell’s palsy, yang dibagi dalam 2 kelompok. Kelompok pertama (9 orang)
diberi terapi medikamentosa (kombinasi steroid dan antivirus) dengan
rehabilitasi fisik, sedangkan kelompok kedua (11 orang) hanya diberi
medikamentosa. Rehabilitasi fisik yang diberikan adalah berdasarkan
hari ke- 4 setelah onset paralisis fasialis, dengan satu sesi setiap hari
selama 15 hari. Pasien kemudian di follow up selama 15 hari dan dinilai
tingkat perbaikannya berdasarkan HB grading system pada hari ke 4, 7
dan 15 setelah onset pengobatan. Dari hasil penelitian ini disimpulkan
bahwa pasien-pasien pada kelompok pertama yang mendapatkan
rehabilitasi fisik secara jelas menunjukkan perbaikan klinis yang lebih
II.2. KERANGKA TEORI
BELL’S PALSY
KOMPRESI & KERUSAKAN SARAF
EDEMA &
PENJEPITAN
INFLAMASI
ISKEMIA
GENETIK
INFEKSI
VASKULAR
VIRUS
AUTOIMUN
Miehlke dkk. 1986: spasme vaskular menyebabkan pembengkakan saraf di kanal fasialis, yang kemudian menyebabkan edema kompresi.
Kanerva, 2008: iskemia saraf fasialis menyebabkan edema dan penjepitan saraf disepanjang perjalanannya di kanal temporal
Linder dkk, 2005: dijumpainya HSV DNA didalam ganglion genikulatum tidak menjelaskan suatu kaitan langsung dgn BP Garg dkk, 2012: kasus
Bell’s palsy terkait genetik rekurensi ipsilateral imunitas sel melawan antigen saraf perifer
Kanerva, 2008: inflamasi saraf fasialis menyebabkan edema dan penjepitan saraf disepanjang
Kanerva, 2008: edema dan penjepitan saraf menghasilkan kompresi dan kerusakan langsung saraf fasialis
II.3. KERANGKA KONSEP