iy[[
GAMBARAN PENDERITA DROP OUT PENGOBATAN TUBERKULOSIS YANG BEROBAT KEMBALI DI KOTA SURABAYA
SKRIPSI
Oleh
Lutfi Fajar Nuraidah NIM 122110101136
BAGIAN EPIDEMIOLOGI DAN BIOSTATISTIKA KEPENDUDUKAN FAKULTAS KESEHATAN MASYARAKAT
i [[
GAMBARAN PENDERITA DROP OUT PENGOBATAN TUBERKULOSIS YANG BEROBAT KEMBALI DI KOTA SURABAYA
SKRIPSI
diajukan guna melengkapi tugas akhir dan memenuhi salah satu syarat untuk menyelesaikan Program Pendidikan S-1 Ksehatan Masyarakat dan mencapai
gelar Sarjana Kesehatan Masyarakat
Oleh
Lutfi Fajar Nuraidah NIM 122110101136
BAGIAN EPIDEMIOLOGI DAN BIOSTATISTIKA KEPENDUDUKAN FAKULTAS KESEHATAN MASYARAKAT
ii
PERSEMBAHAN
Skripsi ini saya persembahkan dengan rasa hormat dan penghargaan setinggi-tingginya untuk:
1. Kedua orang tua saya, Bapak Nursam dan Ibu Ubaidah yang selalu memberikan dukungan, cinta, kasih sayang dan doa sehingga saya bisa menjalani kehidupan dengan baik.
2. Adik saya Friesca Surya Nurhaidah yang selalu memberikan semangat dan dukungan kepada saya.
3. Guru-guru saya dari TK hingga perguruan tinggi dan seluruh guru non-akademik yang memeberikan banyak ilmu yang tak ternilai harganya, memberikan bimbingan nasihat dan inspirasi untuk menghadapi masa depan nanti.
iii MOTTO
“Kita tidak tahu bagaimana takdir kita nantinya. Tak usah lagi bingung memperdebatkan takdir. Yang penting usaha, terus kerja keras, dan terus berbuat
yang terbaik semampu kita.”
iv
PERNYATAAN
Saya yang bertanda tangan di bawah ini: Nama : Lutfi Fajar Nuraidah NIM : 122110101136
Menyatakan dengan sesungguhnya bahwa skripsi yang berjudul: Gambaran Penderita Drop Out Pengobatan Tuberkulosis yang Berobat Kembali di Kota
Surabaya adalah benar-benar hasil karya sendiri, kecuali kutipan yang sudah saya
sebutkan sumbernya, dan belum pernah diajukan pada instintusi manapun serta bukan karya jiplakan. Saya bertanggung jawab atas keabsahan dan kebenaran isinya sesuai dengan prinsip ilmiah yang harus dijunjung tinggi.
Demikian pernyataan ini saya buat dengan sebenarnya, tanpa adanya tekanan dan paksaan dari pihak manapun serta bersedia mendapat sanksi akademik apabila ternyata di kemudian hari pernyataan ini tidak benar.
Jember, 15 Mei 2015 Yang menyatakan,
v
HALAMAN PEMBIMBINGAN
SKRIPSI
GAMBARAN PENDERITA DROP OUT PENGOBATAN TUBERKULOSIS YANG BEROBAT KEMBALI DI KOTA SURABAYA
Oleh
Lutfi Fajar Nuraidah NIM 122110101136
Pembimbing
vi
PENGESAHAN
Skripsi yang berjudul Gambaran Penderita Drop Out Pengobatan Tuberkulosis Yang Berobat Kembali di Kota Surabaya telah diuji dan disahkan oleh Fakulatas Kesehatan Masyarakat Universitas Jember pada:
Hari : Senin
Tanggal : 30 Mei 2016
Tempat : Fakultas Kesehatan Masyarakat Universitas Jember
Tim Penguji
Ketua
dr. Pudjo Wahjudi, M.S. NIP. 19540314 198012 1 001
Sekretaris
Mury Ririanty, S.KM., M.Kes NIP. 19831027 201012 2 003 Anggota I
Drs. M. Sulthony, S.KM NIP. 19631003 198412 1 004
Mengesahkan
Dekan Fakultas Kesehatan Masyarakat Universitas Jember
vii RINGKASAN
Gambaran Penderita Drop Out Pengobatan Tuberkulosis yang Berobat Kembali di Kota Surabaya; Lutfi Fajar Nuraidah; 122110101136; 2016; 75 halaman; Bagian Epidemiologi dan Biostatistika Kependudukan Fakultas Kesehatan Masyarakat Universitas Jember
Tuberkulosis (TB) adalah suatu penyakit infeksi menular yang disebabkan oleh
Mycobacterium tuberculosis, yang dapat menyerang berbagai organ, terutama
paru-paru. WHO menyatakan bahwa TB adalah pembunuh nomor dua di dunia setelah HIV/AIDS. Pengobatan TB dilakukan minimal dalam kurun waktu 6 bulan dan harus diminum setiap hari, hal ini sangat memungkinakan terhadap terjadinya drop
out. Penderita drop out TB ialah pasien yang telah berobat dan putus berobat 2
viii
yang dirasakan oleh informan adalah mual, muntah, dan nyeri pada tulang dan sendi. Efek samping yang terjadi hampir dirasakan setiap hari oleh penderita. Hampir semua informan mengaku efek samping obat merupakan faktor utama yang menyebabkan penderita tersebut untuk drop out dari pengobatan TB. Akses ke pelayanan kesehatan yang cukup sulit merupakan penyebab lain mengapa penderita memutuskan untuk berhenti berobat, akses yang sulit ini meliputi jarak yang cukup jauh, biaya ke pelayanan kesehatan yang dirasa cukup mahal dan lama. Pengobatan setelah drop out pengobatan TB paling banyak dilakukan oleh golongan umur tidak
produktif hal ini disebakan karena golongan usia ini jauh lebih memiliki waktu luang dibandingkan dengan usia produktif. Penderita yang berobat kembali jauh lebih banyak berjenis kelamin perempuan karena perempuan jauh lebih memperhatikan kesehatannya dibandingkan dengan laki-laki. Penderita menyatakan bahwa jarak ke pelayan kesehatan yang sekarang dijalaninya jauh lebih dekat dibandingkan dengan tempat pengobatan sebelumnya sehingga memudahkan penderita mengakses pelayanan kesehatan. Penderita juga mendapatkan dorongan dari keluarga dan dari dalam dirinya untuk melakukan pengobatan kembali setelah
drop out sehingga memutuskan untuk berobat kembali secara teratur. Kesimpulan
ix SUMMARY
Description of Patients Drop Out Tuberculosis Treatment For The Re-Treatment In Surabaya City; Lutfi Fajar Nuraidah; 122110101136; 2016; 75
pages; Departement of Epidemiology, Biostatistics and Population Public Health Faculty, University of Jember
Tuberculosis (TB) is a contagious infectious disease caused by Mycobacterium tuberculosis, wich can attack various organs, especially the lungs. WHO stated that
x
xi PRAKATA
Puji syukur ke hadirat Tuhan Yang Maha Esa yang telah melimpahkan rahmat serta hidayah-Nya berupa kemampuan berfikir dan analisis sehingga dapat terselesaikannya skripsi dengan judul Gambaran Penderita Drop Out Pengobatan Tuberkulosis yang Berobat Kembali di Kota Surabaya. Skripsi ini diajukan sebagai
salah satu syarat dalam melengkapi penyusunan tugas akhir dan mencapai gelar Sarjana Kesehatan Masyarakat (S.KM).
Penulis menyadari bahwa dalam penyusunan skripsi ini tidak lepas dari bantuan serta bimbingan dari berbagai pihak. Terima kasih yang sangat dalam saya ucapkan kepada Ibu Irma Prasetyowati, S.KM., M.Kes dan Bapak Yunus Ariyanto, S.KM., M.Kes selaku dosen pembimbing yang senantiasa memberikan masukan, saran, dan koreksi dalam penyusunan skripsi ini. Terima kasih dan penghargaan saya sampaikan pula kepada:
1. Ibu Irma Prasetyowati, S.KM., M. Kes, Dekan Fakultas Kesehatan Masyarakat Universitas Jember
2. Ibu Ni’mal Baroya, S.KM., M.PH., Kepala Bagian Epidemiologi dan Boistastistika Kependudukan Fakultas Kesehatan Masyarakat Universitas Jember.
3. Ibu dr. Ragil Ismi Hartanti, M.Sc selaku Dosen Pembimbing Akademik selama penulis menjadi mahasiswa di Fakultas Kesehatan Masyarakat.
4. Bapak dr. Pudjo Wahjudi, M.S selaku ketua penguji skripsi. 5. Ibu Mury Ririanty, S.KM, M.Kes selaku sekretaris penguji skripsi. 6. Bapak Drs. M. Sulthony, S.KM selaku anggota penguji skripsi.
7. Seluruh dosen di Fakultas Kesehatan Masyarakat Universitas Jember yang telah memberikan dan mengajarkan ilmunya kepada saya.
8. Seluruh staff dan karyawan di Fakultas Kesehatan Masyarakat Universitas Jember yang telah membantu saya selama masa studi.
xii
10. Keluarga besar saya yang telah memberikan dukungan dan motivasi demi terselesaikannya skripsi ini.
11. Sahabat dan teman seperjuanganku Geng Jalan-Jalan (E’en, Yuyun, Gita, Halif, Fadil, Alam, Amal, Tika, Lely, dan Aga), Yeny dan Rere terima kasih atas bantuan, semangat, motivasi, doa, pengalaman, kebersamaan, kebahagiaan, canda dan tawa yang telah kita bagi selama ini dan terima kasih atas hiburan yang kalian berikan pada waktu terberat saya.
12. Teman-teman Kelompok 1 PBL saya Fadil, Handika, Adit, Mas Dimas, Nurul, Nyimas, Dudul, E’en, Yayuk, Naichi, Uswah, Nevi dan Krisna terima kasih atas dukungan, semangat, canda tawa dan pengalaman hidup yang telah kalian berikan.
13. Teman-teman Badan Eksekutif Mahasiswa (BEM) Fakultas Kesehatan Masyarakat Universitas Jember terima kasih atas kerjasama, ilmu, pengalaman dan motivasi yang sudah diberikan selama dua tahun kepengurusan.
14. Teman-teman seperjuangan di Bagian Epidemiologi dan Biostatistika Kependudukan dan angkatan 2012 yang telah menemani sekaligus berjuang bersama untuk menimba ilmu.
Penulis menyadari bahwa skripsi ini masih belum sempurna. Oleh karena itu, penulis mengharapkan kritik dan saran dari semua pihak demi kesempurnaan skripsi ini. Penulis juga meminta maaf atas segala kekurangan, semoga karya in bisa bermanfaat. Aamiin.
Jember, 15 Mei 2016
xiii DAFTAR ISI
Halaman
HALAMAN PERSEMBAHAN ... ii
HALAMAN MOTTO ... iii
HALAMAN PERNYATAAN ... iv
HALAMAN PEMBIMBINGAN ... v
HALAMAN PENGESAHAN ... vi
RINGKASAN ... vii
SUMMARY ... ix
PRAKATA ... xi
DAFTAR ISI ... xiii
DAFTAR GAMBAR ... xvii
DAFTAR TABEL ... xviii
DAFTAR SINGKATAN DAN NOTASI ... xx
BAB I. PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 4
1.3 Tujuan Penelitian ... 4
1.3.1 Tujuan Umum ... 4
1.3.2 Tujuan Khusus ... 4
1.4 Manfaat Penelitian ... 4
1.4.1 Manfaat teoritis ... 4
1.4.2 Manfaat Praktis ... 4
BAB II. TINJAUAN PUSTAKA ... 5
2.1 Penyakit TB ... 5
2.1.1 Definisi TB ... 5
2.1.2 Penyebab TB ... 5
2.1.3 Epidemiologi ... 6
2.1.4 Cara Penularan TB ... 7
xiv
2.1 Tatalaksana Pasien TB ... 8
2.2.1 Penemuan Pasien TB ... 8
2.2.2 Diagnosis Pasien TB ... 11
2.2.3 Klasifikasi dan Tipe Pasien TB ... 14
2.3 Pengobatan TB ... 17
2.3.1 Tujuan ... 17
2.3.2 Prinsip ... 18
2.3.3 Tahapan ... 18
2.3.4 Obat Anti Tuberkulosis (OAT) ... 19
2.3.5 Paduan OAT yang digunakan di Indonesia ... 20
2.3.6 Paduan OAT KDT lini pertama dan peruntukkannya ... 21
2.4 Drop out Pengobatan TB ... 24
2.5 Faktor yang Mempengaruhi Drop Out TB ... 25
2.5.1 Umur ... 25
2.5.2 Jenis kelamin ... 25
2.5.3 Jenis Pekerjaan ... 25
2.5.4 Pendidikan ... 26
2.5.5 Pengetahuan ... 26
2.5.6 Pengawas Minum Obat (PMO) ... 27
2.5.7 Keteraturan Minum Obat ... 27
2.5.8 Biaya ... 27
2.6 Faktor yang Mempengaruhi Pengobatan TB ... 28
2.6.1 Tingkat Pendidikan ... 28
2.6.2 Status Sosial Ekonomi ... 28
2.6.3 Status Gizi ... 28
2.6.4 Pengetahuan ... 29
2.6.5 Komplikasi dengan penyakit lain ... 29
2.6.6 Motivasi Penderita ... 29
2.6.7 Efek Samping Obat ... 30
2.6.8 Ada tidaknya PMO... 30
xv
2.6.10 Dukungan Keluarga ... 31
2.6.11 Sikap penderita terhadap pengobatan ... 33
2.6.12 Perilaku penderita terhadap pengobatan ... 33
2.7 Kerangka Teori ... 35
2.8 Kerangka Konsep ... 36
BAB III. METODE PENELITIAN ... 37
3.1 Jenis Penelitian ... 37
3.2 Tempat dan Waktu Penelitian ... 37
3.3 Penentuan Informan ... 37
3.4 Fokus Penelitian dan Pengertian ... 38
3.5 Data dan Sumber Data ... 40
3.6 Teknik dan Instrumen Pengumpulan Data ... 40
3.6.1 Teknik Pengumpulan Data ... 40
3.6.2 Instrumen Pengumpulan Data ... 41
3.7 Teknik Penyajian dan Analisis Data ... 42
3.7.1 Teknik penyajian data ... 42
3.7.2 Teknik analisis data ... 42
3.8 Alur Penelitian ... 44
BAB 4. HASIL DAN PEMBAHASAN ... 45
4.1 Proses Pengerjaan Lapangan ... 45
4.2 Gambaran Karakteristik Informan ... 46
4.3 Riwayat Pengobatan TB sebelum Drop Out ... 49
4.4 Faktor yang mempengaruhi Drop Out ... 51
4.5 Faktor yang mempengaruhi Penderita Drop Out Pengobatan TB untuk Berobat Kembali ... 55
4.5.1 Faktor Internal / Penderita ... 55
4.5.2 Faktor Eksternal/Lingkungan ... 62
4.6 Konseptual Riwayat Pengobatan TB Informan ... 68
BAB 5. PENUTUP ... 70
5.1 Kesimpulan ... 70
xvi
xvii
DAFTAR GAMBAR
Halaman
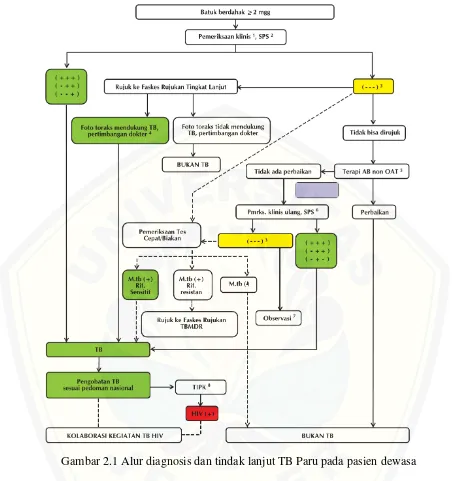
Gambar 2.1 Alur diagnosis dan tindak lanjut TB Paru pada pasien dewasa... 13
Gambar 2.2 Kerangka Teori ... 35
Gambar 2.3 Kerangka Konsep ... 36
Gambar 3.1 Alur Penelitian... 44
xviii
DAFTAR TABEL
Halaman
Tabel 2.1. OAT lini pertama ... 19
Tabel 2.2 Kisaran dosis lini pertama bagi pasien dewasa ... 19
Tabel 2.3 OAT yang digunakan dalam pengobatan TB MDR... 20
Tabel 2.4 Dosis Paduan OAT KDT Kategori 1 : 2(HRZE) / 4(HR)3 ... 22
Tabel 2.5 Dosis Paduan OAT KDT Kategori 1 : 2(HRZE) / 4(HR)3 ... 22
Tabel 2.6 Dosis paduan OAT KDT Kategori 2: 2(HRZE)S/(HRZE)/5(HR)3E3 . 23 Tabel 2.7 Dosis paduan OAT Kombipak Kategori 2: 2(HRZE)S/(HRZE) /5 (HR)3E3 ... 23
xix
DAFTAR LAMPIRAN
Halaman
LAMPIRAN A. Informed Consent ... 80
LAMPIRAN B. Lembar Panduan Wawancara Mendalam (Indept Interview) ... 81
LAMPIRAN C. Transkrip Wawancara Mendalam ... 81
LAMPIRAN D. Surat Ijin Penelitian ... 102
xx
DAFTAR SINGKATAN DAN NOTASI
DAFTAR SINGKATAN
BP4 = Balai Pengobatan Penyakit Paru Paru BTA = Basil Tahan Asam
Depkes RI = Departemen Kesehatan Republik Indonesia
DOTS = Directly Observed Treatment Shortcourse chemotherapy
HIV/AIDS = Human Immunodeficiency Virus/Acquired Immuno Deficiency Syndrom
KDT = Kombinasi Dosis Tetap KTP = Kartu Tanda Penduduk MDR = Multi Drug Resistent OAT = Obat Anti Tuberkulosis
P2TB = Pemberantasan Penyakit Tuberkulosis PMO = Pengawas Minum Obat
PPTI = Perhimpunan Pemberantasan Tuberkulosis Indonesia Puskesmas = Pusat Kesehatan Masyarakat
RS = Rumah Sakit
SM = Sebelum Masehi
TB = Tuberkulosis
WHO = World Health Organization
DAFTAR NOTASI
% = Persentase
0 = Derajat
± = Kurang lebih
≤ = Kurang dari sama dengan ≥ = Lebih dari sama dengan < = Kurang dari
BAB I. PENDAHULUAN
1.1Latar Belakang
Tuberkulosis (TB) adalah suatu penyakit infeksi menular yang disebabkan oleh Mycobacterium tuberculosis, yang dapat menyerang berbagai organ, terutama paru-paru. Penyakit ini bila tidak diobati atau pengobatannya tidak tuntas dapat menimbulkan komplikasi berbahaya hingga kematian. TB diperkirakan sudah ada di dunia sejak 5000 tahun SM, namun kemajuan dalam penemuan dan pengendalian
penyakit TB baru terjadi dalam 2 abad terakhir (Kemenkes RI, 2015:1). Penyakit ini tidak hanya menyerang usia dewasa saja, bahkan anak – anak pun dapat terkena TB.
WHO menyatakan bahwa TB adalah pembunuh nomor dua di dunia setelah HIV/AIDS. Hal ini pastinya memberikan dampak besar bagi dunia, terutama dalam bidang kesehatan. WHO menyebutkan pada tahun 2013, 9 juta penduduk dunia menderita TB dan 1,5 juta diantaranya meninggal dunia karena penyakit tersebut (WHO, 2015:1).
TB terjadi 95% di negara berkembang dan negara dengan pendapatan rendah hingga menengah (WHO, 2015:1). Hal ini berkaitan dengan keadaan lingkungan ataupun sanitasi lingkungan yang cukup buruk sehingga mampu menjadi pendukung terjadinya TB. Indonesia adalah satu negara berkembang, dan Indonesia menempati urutan kedua setelah India dalam hal jumlah penderita kasus baru TB di dunia yakni sebanyak 0,4 sampai 0,5 juta penduduk (WHO, 2015:11).
Berdasarkan Profil Kesehatan Indonesia 2014 jumlah kasus baru di Jawa Timur yakni sebanyak 22.244 penduduk, 56,9 % terjadi pada laki-laki. Pada tahun 2013 total kasus di Jawa Timur sebanyak 42.381 kasus, sedangkan pada tahun 2014 turun menjadi 41.088 kasus. Total kasus yang ada di Jawa Timur ini mengalami penurunan namun tidak banyak, sehingga masih banyak permasalahan TB yang dihadapi oleh Jawa Timur. Kabupaten/Kota yang kasus baru TB paling tinggi di Jawa Timur adalah Kota Surabaya (Profil Kesehatan Jawa Timur, 2013).
Kota Surabaya merupakan ibukota Provinsi Jawa Timur, dilihat dari posisi
geografis dari Kota Surabaya sangat berpotensi menjadi tempat berkembangnya TB, hal ini dikarenakan Kota Surabaya sangat padat dan tinggi mobilitas penduduknya, sehingga penyakit bisa keluar dan masuk dengan cepat. Sehingga sangat memungkinkan untuk terjadi penularan penyakit, terutama penyakit menular, salah satunya yakni TB. Berdasarkan Profil Kesehatan Jawa Timur tahun 2013 total kasus TB di Kota Surabaya yakni 4.212 dari 2.801.409 penduduk.
Penderita drop out TB ialah pasien yang telah berobat dan putus berobat 2 bulan atau lebih dengan BTA positif. Masalah yang di timbulkan oleh drop out TB adalah resistensi obat yaitu kemunculan strain resisten obat selama kemoterapi, dan penderita tersebut merupakan sumber infeksi untuk individu yang tidak terinfeksi (Kusumo, 2010). Angka drop out tidak boleh lebih dari 10% karena akan menghasilkan proporsi kasus retreatment yang tinggi di masa yang akan datang yang disebabkan karena ketidak-efektifan dari pengendalian TB. (Depkes RI, 2011). Semakin tingginya angka drop out akan memiliki kecenderungan untuk meningkatnya kasus MDR TB di wilayah tersebut.
buruk tidak hanya kepada yang bersangkutan tetapi juga kepada epidemiologi TB di daerah tersebut.
Berdasarkan beberapa penelitian sebelumnya yang dilakukan oleh di Kota Sorong oleh Octavianus (2011), beberapa hal yang mempengaruhi terjadinya drop out adalah pengetahuan, motivasi, peran PMO, akses, dukungan keluarga. Penelitian yang dilakukan di BP4 (Balai Pengobatan Penyakit Paru – Paru) Salatiga menghasilkan bahwa beberapa hal yang mempengaruhi drop out pengobatan TB adalah jarak, motivasi dari keluarga, motivasi penderita, pengawas minum obat, dan efek samping obat (Fauziyah, 2010:69). Penelitian kualitatif yang dilakukan oleh Nugroho (2013:100-101) menyatakan bahwa drop out disebabkan oleh beberapa hal diantaranya pengetahuan, transportasi, PMO, biaya pengobatan, dan lama pengobatan.
Beberapa penderita drop out TB ini ada yang berobat kembali dan banyak yang tidak berobat kembali. Berdasarkan WHO report tahun 2013 di Indonesia pada tahun 2012 hanya 11% dari penderita drop out yang berobat kembali, sedangkan yang lain tidak berobat kembali. Angka drop out yang kemudian berobat kembali di Jawa Timur hanya sebesar 5% atau 45 dari 948 yang dinyatakan drop out.
Berdasarkan penelitian yang dilakukan oleh Kurniawan (2015:89-90) menunjukkan bahwa beberapa hal yang mempengaruhi pengobatan TB diantaranya adalah pengetahuan penderita tentang TB, status ekonomi, adanya PMO, riwayat kontak penderita, sikap dan perilaku penderita. Ketersedian transportasi, jarak dengan pelayanan kesehatan juga merupakan beberapa hal yang mempengaruhi pengobatan TB. Oleh karena itu perlu diperhatikan berbagai hal oleh penderita agar pengobatan TB dapat berjalan dengan baik.
1.2Rumusan Masalah
Apa saja faktor yang mempengaruhi penderita drop out pengobatan TB untuk kembali berobat di Kota Surabaya?
1.3Tujuan Penelitian 1.3.1 Tujuan Umum
Untuk mengetahui faktor apa saja yang mempengaruhi penderita drop out pengobatan TB untuk kembali berobat di Kota Surabaya.
1.3.2 Tujuan Khusus
a Menggambarkan riwayat pengobatan penderita sejak di obati hingga drop out dari pengobatan TB.
b Megidentifikasi faktor yang mempengaruhi penderita untuk drop out dari pengobatan TB.
c Mengidentifikasi faktor internal dan eksternal yang mempengaruhi penderita drop out pengobatan TB untuk berobat kembali.
1.4Manfaat Penelitian 1.4.1 Manfaat teoritis
Penelitian ini diharapkan mampu memberikan dan mengembangkan ilmu pengetahuan tentang Kesehatan Masyarakat di bidang Epidemilogi terkait dengan pengobatan TB, serta dapat digunakan sebagai salah satu referensi sebagai pedoman untuk pengembangan penelitian yang terkait di masa yang akan datang.
1.4.2 Manfaat Praktis
a. Penelitian ini secara praktis dapat digunakan sebagai dasar untuk pengambilan keputusan bagi instansi – instansi kesehatan khususnya yang ada di Kota Surabaya baik dalam perencanaan maupun pengembangan program.
5
BAB II. TINJAUAN PUSTAKA
2.1 Penyakit TB 2.1.1 Definisi TB
TB adalah penyakit menular langsung yang disebabkan oleh infeksi bakteri (Mycobacterium tuberculosis). Penyakit ini menyebar melalui droplet orang yang
telah terinfeksi basil TB. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya (Depkes RI, 2013:127). TB adalah penyakit infeksi menular dan menahun yang disebabkan oleh kuman Mycobacterium tuberculosis, kuman tersebut biasanya masuk kedalam tubuh manusia melalui udara
(pernafasan) kedalam paru, kemudian kuman tersebut menyebar dari paru-paru ke organ tubuh yang lain melalui penyebaran darah, kelenjar limfe, saluran pernafasan, penyebaran langsung ke organ tubuh lain (Somantri, 2008:158). 2.1.2 Penyebab TB
TB disebabkan oleh kuman dari kelompok Mycobacterium yaitu Mycobacterium tuberculosis. Terdapat beberapa spesies Mycobacterium antara lain: M. tuberculosis, M. africanum, M. bovis, M. leprae dsb. Yang juga dikenal sebagai MOTT (Mycobacterium Other Than Tuberculosis) yang terkadang bisa mengganggu penegakan diagnosis dan pengobatan TB. Untuk itu pemeriksaan bakteriologis yang mampu melakukan identifikasi terhadap Mycobacterium tuberculosis menjadi sarana diagnosis yang ideal untuk TB.
Secara umum sifat kuman TB (Mycobacterium tuberculosis) antara lain adalah sebagai berikut (Kemenkes RI, 2014:2):
a. Berbentuk batang dan panjang 1 – 10 mikron, lebar 0,2 – 0,6 mikron b. Bersifat tahan asam dalam pewarnaan dengan metode Ziehl Neelsen
c. Memerlukan media khusus untuk biakan antara lain Lowenstein Jensen, Ogawa.
e. Tahan terhadap suhu rendah sehingga dapat bertahan hidup dalam jangka waktu lama (selama 2 tahun) pada suhu antara 40C sampai minus 700C. f. Kuman sangat peka terhadap panas, sinar matahari, dan sinar ultraviolet. g. Paparan langsung terhadap sinar ultraviolet, sebagian besar kuman akan mati
dalam waktu beberapa menit.
h. Dalam dahak pada suhu antara 30 – 370C akan mati dalam waktu kurang 1 minggu.
i. Kuman dapat bersifat dormant (tidur / tidak berkembang) 2.1.3 Epidemiologi
TB sampai saat ini masih merupakan salah satu masalah kesehatan masyarakat di dunia walaupun upaya pengendalian dengan strategi DOTS telah diterapkan di banyak negara sejak tahun 1995. Dalam laporan WHO pada tahun 2013:
a. Diperkirakan terdapat 8,6 juta kasus TB pada tahun 2012 dimana 1,1 juta orang (13%) diantaranya adalah pasien TB dengan HIV positif. Sekitar 75% dari pasien tersebut berada di Afrika.
b. Pada tahun 2012, diperkirakan terdapat 450.000 orang yang menderita TB MDR dan 170.000 orang diantaranya meninggal dunia.
c. Meskipun kasus dan kematian karena TB sebagian besar terjadi pada pria tetapi angka kesakitan dan kematian wanita akibat TB juga sangat tinggi. Diperkirakan terdapat 2,9 juta kasus TB pada tahun 2012 dengan jumlah kematian karena TB mencapai 410.000 kasus termasuk diantaranya adalah 160.000 orang wanita dengan HIV positif. Setengah dari orang dengan HIV positif yang meninggal karena TB pada tahun 2012 adalah wanita.
d. Pada tahun 2012 diperkirakan proporsi kasus TB anak diantara seluruh kasus TB secara global mencapai 6% (530.00 pasien TB anak/tahun). Sedangkan kematian anak (dengan status HIV negatif) yang menderita TB mencapai 74.000 kematian/tahun, atau sekitar 8% dari kematian yang disebabkan TB. e. Meskipun jumlah kasus TB dan jumlah kematian TB tinggi untuk penyakit
global telah berhasil dihentikan dan telah menunjukkan tren penurunan (turun 2% per tahun pada tahun 2012), angka kematian juga sudah turun sebesar 45% dibandingkan dengan tahun 1990.
Sekitar 75% pasien TB adalah kelompok usia yang paling produktif secara ekonomis (15 – 50 tahun). Diperkirakan seorang pasien TB dewasa, akan kehilangan rata – rata waktu kerjanya 3 – 4 bulan. Hal tersebut berakibat pada kehilangan pendapatan tahunan rumah tangga nya sekitar 20 – 30%. Jika dia meninggal akibat TB, maka akan kehilangan pendapatannya sekitar 15 tahun. Selain merugikan secara ekonomis, TB juga memberikan dampak buruk lainnya secara sosial seperti stigma bahkan dikucilkan oleh masyarakat sekitarnya.
2.1.4 Cara Penularan TB
Menurut Kemenkes RI (2014:3), cara penularan TB adalah sebagai berikut: a. Sumber penularan adalah Pasien BTA positif melalui percik renik dahak yang
dikeluarkannya. Namun bukan berarti pasien TB dengan hasil pemeriksaan BTA negatif tidak mengandung kuman dalam dahaknya. Hal tersebut bisa saja terjadi oleh karena jumlah kuman yang terkandung dalam contoh uji ≤ dari 5.000 kuman/cc dahak sehingga sulit di deteksi melalui pemeriksaan mikroskopis langsung.
b. Pasien TB dengan BTA negatif juga masih memiliki kemungkinan menularkan penyakit TB. Tingkat penularan pasien BTA positif adalah 65%, pasien BTA negatif dengan hasil kultur positif adalah 26% sedangkan pasien TB dengan hasil kultur negatif dan foto toraks positif adalah 17%.
c. Infeksi akan terjadi apabila orang lain menghirup udara yang mengandung percik renik dahak yang infeksius tersebut.
d. Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam bentuk percikan dahak (droplet nuclei / percik renik). Sekali batuk dapat menghasilkan sekitar 3.000 percikan dahak.
2.1.5 Gejala
1. Gejala Sistemik
tanpa kegiatan, kemudian kadang hilang. Gejala ini akan timbul lagi beberapa bulan seperti demam influenza biasa dan kemudian juga seolah-olah “sembuh” tidak ada demam. Gejala lain adalah malaise (seperti perasaan lesu) bersifat kepanjangan kronik, disertai rasa tidak fit, tidak enak badan, lemah lesu, pegal-pegal, nafsu makan berkurang, badan semakin kurus, pusing, serta mudah lelah. Gejala sistemik ini terdapat baik pada TB paru maupun TB yang menyerang organ lain (Fachmi, 2010:277).
2. Gejala Respiratorik
Adapun gejala respiratorik atau gejala saluran pernafasan adalah batuk. Batuk bisa berlangsung terus-menerus selama 2-3 minggu atau lebih. Hal ini terjadi apabila sudah melibatkan bronkus. Gajala respiratorik lainnya adalah batuk produktif sebagai upaya untuk membuang ekskresi peradangan berupa dahak atau sputum. Dahak ini kadang bersifat mukoid atau purulent. Kadang gejala respiratorik ini ditandai dengan batuk darah. Hal ini disebabkan karena pembuluh darah pecah, akibat luka dalam alveoli yang sudah lanjut. Batuk darah inilah yang sering membawa penderita datang ke dokter. Apabila kerusakan sudah meluas, timbul sesak nafas dan apabila pleura sudah terkena, maka disertai juga dengan rasa nyeri dada (Fachmi, 2010:278
2.1 Tatalaksana Pasien TB 2.2.1 Penemuan Pasien TB
Penemuan pasien TB bertujuan untuk mendapatkan pasien TB melalui serangkaian kegiatan mulai dari penjaringan terhadap terduga pasien TB, pemeriksaan fisik dan laboratorium, menentukan diagnosis, menentukan klasifikasi penyakit serta tipe pasien TB. Sehingga dapat dilakukan pengobatan agar sembuh sehingga tidak menularkan penyakitnya kepada orang lain. Kegiatan penemuan pasien terdiri dari penjaringan terduga pasien, diagnosis, penentuan klasifikasi penyakit dan tipe pasien.
keluhan tersebut. Penemuan pasien merupakan langkah pertama dalam kegiatan tatalaksana pasien TB. Penemuan dan penyembuhan pasien TB menular secara bermakna akan dapat menurunkan angka kesakitan dan kematian akibat TB serta sekaligus merupakan kegiatan pencegahan penularan TB yang paling efektif di masyarakat. Keikutsertaan pasien merupakan salah satu faktor penting dalam upaya pengendalian TB (Kemenkes RI, 2014:13).
1. Strategi penemuan
a. Penemuan pasien TB dilakukan secara intensif pada kelompok populasi terdampak TB dan populasi rentan.
b. Upaya penemuan secara intensif harus didukung dengan kegiatan promosi yang aktif sehingga semua terduga TB dapat ditemukan secara dini. c. Penjaringan terduga pasien TB dilakukan di fasilitas kesehatan, didukung
dengan promosi secara aktif oleh petugas kesehatan bersama masyarakat. d. Pelibatan semua fasilitas kesehatan dimaksudkan untuk mepercepat
penemuan dan mengurangi keterlambatan pengobatan. e. Penemuan secara aktif dapat dilakukan terhadap:
1) Kelompok khusus yang rentan atau beresiko tinggi sakit TB seperti pasien dengan HIV, Diabetes Mellitus, dan malnutrisi.
2) Kelompok yang rentan karena berada di lingkungan yang beresiko tinggi terjadinya penularan TB, seperti: Lapas/Rutan, tempat penampungan pengungsi, daerah kumuh, tempat kerja, asrama dan panti jompo.
3) Anak dibawah umur lima tahun yang kontak dengan pasien TB. 4) Kontak erat dengan pasien TB dan pasien TB resisten obat.
g. Tahap awal penemuan dilakukan dengan menjaring mereka yang memiliki gejala:
1) Gejala utama pasien TB adalah batuk berdahak selama 2 minggu atau lebih. Batuk dapat diikuti dengan gejala tambahan yaitu dahak bercampur darah, batuk darah, sesak nafas, badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat malam hari tanpa kegiatan fisik, demam meriang lebih dari satu bulan
2) Gejala tersebut diatas dapat dijumpai pula pada penyakit paru selain TB seperti bronkiektasis, bronchitis kronis, asma, kanker paru, dan lain – lain. Mengingat prevalensi TB di Indonesia saat ini masih tinggi, maka setiap orang yang dating ke fasyankes dengan gejala tersebut diatas, dianggap sebagai seorang terduga pasien TB, dan perlu dilakukan pemeriksaan dahak secara mikroskopis langsung. 2. Pemeriksaan dahak
a. Pemeriksaan dahak mikroskopis langsung
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan dahak untuk menegakkan diagnosis dilakukan dengan mengumpulkan 3 contoh uji dahak yang dikumpulkan dalm dua hari kunjungan yang berurutan berupa dahak Sewaktu – Pagi – Sewaktu (SPS):
1) S (Sewaktu) : dahak ditampung pada saat terduga pasien TB datang berkunjung pertama kali ke fasyankes. Pada saat pulang, terduga pasien membawa sebuah pot dahak untuk menampung dahak pagi pada hari kedua.
2) P (Pagi) : dahak ditampung di rumah pada pagi hari kedua, segera setelah bangun tidur. Pot dibawa dan diserahkan sendiri kepada petugas di fasyankes.
b. Pemeriksaan Biaakan
Pemeriksaan biakan untuk identifikasi Mycobacterium tuberculosis dimaksudkan untuk menegakkan diagnosis pasti TB pada pasien tertentu, missal:
1) Pasien TB ekstra paru. 2) Pasien TB anak.
3) Pasien TB dengan hasil pemeriksaan dahak mikroskopis langsung BTA negative.
Pemeriksaan tersebut dilakukan di sarana laboratorium yang terpantau mutunya. Apabila memungkinkan pemeriksaan dengan menggunakan tes cepat yang direkomendasikan oleh WHO maka dianjurkan menggunakan tes cepat tersebut.
3. Pemeriksaan uji kepekaan Obat
Uji kepekaan obat bertujuan untuk menentukan ada tidaknya resistensi Mycobacterium tuberculosis terhadap OAT. Untuk menjamin kualitas hasil
pemeriksaan, uji kepekaan obat tersebut harus dilakukan oleh laboratorium yang telah tersertifikasi atau lulus uji pemantapan mutu / Quality Assurance (QA). Hal ini dimaksudkan untuk memperkecil kesalahan dalam menetapkan jenis resistensi OAT dan pengambilan keputusan paduan pengobatan pasien dengan resisten obat. Untuk memperluas akses terhadap penemuan pasien TB debgan resistensi OAT, Kemenkes RI telah menyediakan tes cepat yakni Gene Expert ke fasilitas kesehatan (laboratorium dan RS) di seluruh provinsi.
2.2.2 Diagnosis Pasien TB
dilakukan setelah pemberian terapi antibiotika spectrum luas (non OAT dan non kuinolon) yang tidak memberikan perbaikan klinis.
Gambar 2.1 Alur diagnosis dan tindak lanjut TB Paru pada pasien dewasa
Sumber: Kemenkes RI, 2014
Keterangan:
2) Hasil pemeriksaan BTA negatif pada semua contoh uji dahak (SPS) tidak menyingkirkan diagnosis TB. Apabila kasus memungkinkan dapat dilakukan pemeriksaan tes cepat dan biakan. Untuk pemeriksaan tes cepat dapat dilakukan hanya dengan mengirimkan contoh uji.
3) Sebaiknya pembacaan hasil foto toraks oleh seorang ahli radiologi.
4) Pemberian AB (antibiotika) non OAT yang tidak memberikan efek pengobatan TB termasuk golongan kuinolon.
5) Untuk memastikan diagnosis TB.
6) Dilakukan TIPK (Test HIV atas Inisiatif Pemberi Pelayanan Kesehatan dan Konseling).
7) Bila hasil pemeriksaan ulang tetap BTA negatif, lakukan observasi dan assessment lanjutan oleh dokter untuk faktor – faktor yang bisa mengarah ke TB.
2.2.3Klasifikasi dan Tipe Pasien TB
Diagnosis TB adalah upaya untuk menegakkan atau menetapkan seseorang pasien TB sesuai dengan keluhan dan gejala penyakitnya yang disebabkan oleh Mycobacterium tuberculosis. Selanjutnya untuk kepentingan pengobatan dan surveilans penyakit, pasien harus dibedakan berdasarkan klasifikasi dan tipe penyakitnya dengan maksud (Kemenkes RI, 2014:17-20):
1. Pencatatan dan pelaporan pasien yang tepat. 2. Penetapan paduan pengobatan yang tepat.
3. Standarisasi proses pengumpulan data untuk pengendalian TB.
4. Evaluasi proporsi kasus sesuai lokasi penyakit, hasil pemeriksaan bakteriologis dan riwayat pengobatan.
5. Analisis kohort hasil pengobatan.
6. Pemantauan kemajuan dn evaluasi efektifitas program TB secara tepat baik dalam maupun antar kabupaten / kota, provinsi, nasional, dan global
1. Definisi Pasien TB
a. Pasien TB berdasarkan hasil konfirmasi pemeriksaan bakteriologis: Adalah seseorang pasien TB yang dikelompokkan berdasarkan hasil pemeriksaan contoh uji biologinya dengan pemeriksaan mikroskopis langsung, biakan atau tes diagnostik cepat yang direkomendasikan oleh Kemenkes RI (misalnya: Gene Expert). Termasuk dalam kelompok ini adalah:
1) Pasien TB paru BTA positif.
2) Pasien TB paru hasil biakan Mycobacterium tuberculosis positif. 3) Pasien TB paru hasil tes cepat Mycobacterium tuberculosis positif. 4) Pasien TB ekstra paru terkonfirmasi secara bakteriologis, baik dengan
BTA, biakan maupun tes cepat dari uji contoh jaringan yang terkena. 5) TB anak yang terdiagnosis dengan pemeriksaan bakteriologis. b. Pasien TB terdiagnosis secara Klinis
Adalah pasien yang tidak memenuhi kriteria terdiagnosis secara bakteriologis tetapi di diagnosis sebagai pasien TB aktif oleh dokter, dan diputuskan untuk diberikan pengobatan TB. Termasuk dalam kelompok pasien ini adalah:
1) Pasien paru BTA negatif dengan hasil pemeriksaan foto toraks mendukung TB.
2) Pasien TB ekstra paru yang terdiagnosis secara klinis maupun laboratories dan histopatologis tanpa konfirmasi bakteriologis.
3) TB anak terdiagnosis dengan sistem scoring. 2. Klasifikasi pasien TB
Selain dari pengelompokkan pasien juga diklasifikasikan berdasarkan beberapa hal di bawah ini:
a. Berdasarkan lokasi anatomi penyakit 1) TB paru
[image:36.595.75.520.210.606.2]ekstra paru. Pasien yang menderita TB paru dan TB ekstra paru, diklasifikan sebagai TB paru
2) TB ekstra paru
Adalah TB yang terjadi pada organ selain paru, misalnya: pleura, kelenjar limfe, abdomen, saluran kencing, kulit, sendi, selaput otak dan tulang. Diagnosis TB ekstra paru dapat ditetapkan berdasarkan hasil pemeriksaan bakteriologis atau klinis. Diagnosis TB ekstra paru harus diupayakan berdasarkan penemuan Mycobacterium tuberculosis. Pasien TB ekstra paru yang menderita TB pada beberapa organ diklasifikasikan sebagai pasien TB ekstra paru pada organ menunjukkan gambaran TB yang terberat.
b. Berdasarkan riwayat pengobatan sebelumnya
1) Pasien baru TB adalah pasien yang belum pernah mendapatkan pengobatan TB sebelumnya atau sudah pernah menelan OAT namun kurang dari 1 bulan (< dari 28 dosis).
2) Pasien yang pernah diobati TB adalah pasien yang sebelumnya pernah menelan OAT selama 1 bulan atau lebih (≥ dari 28 dosis). Pasien ini selanjutnya diklasifikasikan berdasarkan hasil pengobatan TB terakhir yaitu:
a) Pasien kambuh adalah pasien TB yang pernah dinyatakan sembuh atau pengobatan lengkap dan saat ini didiagnosis TB berdasarkan hasil pemeriksaan bakteriologis atau klinis (baik karena benar – benar kambuh atau karena reinfeksi).
b) Pasien yang diobati kembali setelah gagal adalah pasien TB yang pernah diobati dan dinyatakan gagal pada pengobatan terakhir. c) Pasien yang diobati kembali setelah berobat (loss to follow up) adalah
pasien yang pernah diobati dan dinyatakan loss to follow up (klasifikasi ini sebelumnya dikenal sebagai pengobatan pasien setelah putus berobat / default).
d) Lain – lain adalah pasien TB yang pernah diobati namun hasil akhir pengobatan sebelumnya tidak diketahui.
c. Berdasarkan hasil pemeriksaan uji kepekaan obat
Pengelompokkan pasien disini berdasarkan hasil kepekaan contoh uji dari Mycobacterium tuberculosis terhadap OAT dan dapat berupa:
1) Mono resistan (TB MR) adalah pasien yang resisten terhadap salah satu jenis OAT lini pertama.
2) Poli resistan (TB PR) adalah pasien yang resisten terhadap lebih dari salah satu jenis OAT lini pertama selain Isoniazid (H) dan Rifampisin (R) secara bersamaan.
3) Multi drug resistan (TB MDR) adalah pasien yang resisten terhadap Isoniazid (H) dan Rifampisin (R) secara bersamaan.
4) Extensive drug resisten (TB XDR) adalah TB MDR yang sekaligus juga resistan terhadap salah satu OAT golongan fluorokuinolon dan minimal salah satu dari OAT lini kedua jenis suntikan (Kanamisisn, Kapreomisisn dan amikasin).
5) Resistan Rimfapisin (TB RR) adalah pasien yang resistan terhadap rimfapisin dengan atau tanpa resistensi terhadap OAT lain yang terdeteksi menggunakan genotip (tes cepat) atau metode fenotipe (konvensional). d. Berdasarkan status HIV
1) Pasien TB dengan HIV positif (pasien ko-infeksi TB/HIV) adalah pasien TB dengan hasil tes HIV positif sebelumnya atau sedang mendapatkan ART atau hasil tes HIV positif pada saat diagnosis TB.
2) Pasien TB dengan HIV negatif adalah pasien TB dengan hasil tes negatif sebelumnya atau pada saat diagnosis TB.
3) Pasien TB dengan status HIV tidak diketahui adalah pasien TB tanpa ada bukti pendukung hasil tes HIV saat diagnosis TB ditetapkan.
2.3 Pengobatan TB 2.3.1 Tujuan
Tujuan pengobatan TB adalah (Kemenkes RI, 2014:20-24):
3. Mencegah terjadinya kekambuhan TB. 4. Menurunkan penularan TB.
5. Mencegah terjadinya dan penularan TB resistan obat. 2.3.2 Prinsip
Obat Anti Tuberkulosis (OAT) adalah komponen terpenting dalam pengobatan TB. Pengobatan TB adalah merupakan salah satu upaya paling efisien untuk mencegah penyebaran lebih lanjut dari kuman TB. Pengobatan yang adekuat harus memenuhi prinsip dibawah ini:
1. Pengobatan diberikan dalam bentuk paduan OAT yang tepat mengandung minimal 4 macam obat untuk mencegah terjadinya resistensi.
2. Diberikan dalam dosis yang tepat.
3. Ditelan secara teratur dan diawasi secara langsung oleh PMO (Pengawas Menelan Obat) sampai selesai pengobatan.
4. Pengobatan diberikan dalam jangka waktu yang cukup terbagi dalam tahap awal serta tahap lanjutan untuk mencegah kekambuhan.
2.3.3 Tahapan
Pengobatan TB harus selalu meliputi pengobatan aeal dan tahapan lanjutan dengan maksud:
1. Tahap Awal: Pengobatan diberikan setiap hari. Panduan pengobatan pada tahap ini adalah dimaksudkan untuk secara efektif menurunkan jumlah kuman yang ada dalam tubuh pasien dan meminimalisir pengaruh dari sebagian kecil kuman yang mungkin sudah resistan sejak sebelum pasien mendapatkan pengobatan. Pengobatan tahap awal pada semua pasien baru harus diberikan selama 2 bulan. Pada umumnya dengan pengobatan secara teratur dan tanpa adanya penyulit, daya penularan sudah sangat menurun setelah pengobatan selama 2 minggu.
2.3.4 Obat Anti Tuberkulosis (OAT)
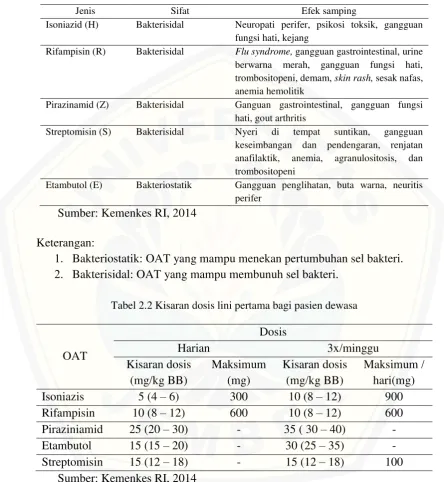
Tabel 2.1. OAT lini pertama
Jenis Sifat Efek samping
Isoniazid (H) Bakterisidal Neuropati perifer, psikosi toksik, gangguan fungsi hati, kejang
Rifampisin (R) Bakterisidal Flu syndrome, gangguan gastrointestinal, urine berwarna merah, gangguan fungsi hati, trombositopeni, demam, skin rash, sesak nafas, anemia hemolitik
Pirazinamid (Z) Bakterisidal Ganguan gastrointestinal, gangguan fungsi hati, gout arthritis
Streptomisin (S) Bakterisidal Nyeri di tempat suntikan, gangguan
keseimbangan dan pendengaran, renjatan anafilaktik, anemia, agranulositosis, dan trombositopeni
Etambutol (E) Bakteriostatik Gangguan penglihatan, buta warna, neuritis perifer
Sumber: Kemenkes RI, 2014 Keterangan:
[image:40.595.77.522.155.638.2]1. Bakteriostatik: OAT yang mampu menekan pertumbuhan sel bakteri. 2. Bakterisidal: OAT yang mampu membunuh sel bakteri.
Tabel 2.2 Kisaran dosis lini pertama bagi pasien dewasa
OAT
Dosis
Harian 3x/minggu
Kisaran dosis (mg/kg BB)
Maksimum (mg)
Kisaran dosis (mg/kg BB)
Maksimum / hari(mg)
Isoniazis 5 (4 – 6) 300 10 (8 – 12) 900
Rifampisin 10 (8 – 12) 600 10 (8 – 12) 600 Piraziniamid 25 (20 – 30) - 35 ( 30 – 40) - Etambutol 15 (15 – 20) - 30 (25 – 35) - Streptomisin 15 (12 – 18) - 15 (12 – 18) 100
Tabel 2.3. OAT yang digunakan dalam pengobatan TB MDR
Jenis Sifat Efek samping
Golongan 1 : OAT lini pertama oral
Pirazinamid (Z)
Etambutol (E)
Bakterisidal
Bakteriostatik
Gangguan gastrointestinal, gangguan fungsi hati, gout arthritis
Gangguan penglihatan, buat warna, neuritis perifer Golongan 2 : OAT suntikan
Kanamycin (Km) Amikacin (Am) Capreomycin (Cm) Bakterisidal Bakterisidal Bakterisidal
Km, Am, Cm memberikan efek samping yang serupa seperti penggunaan streptomisin
Golongan 3: Fluorokuinon Levofloksasin (LFx)
Moksifloksasin (Mfx)
Bakterisidal
Bakterisidal
Mual, muntah, sakit kepala, pusing, sulit tidur, nuptur tendon (jarang)
Mual, muntah, diare, sakit kepala, pusing, nyeri sendi, rupture tendon (jarang)
Golongan 4 : OAT lini kedua oral
Para-aminosalicyclic acid (PAS) Cycloserine (Cs) Ethionamide (etio) Bakteriostatik Bakteriostatik Bakterisidal
Gangguan gastrointestinal, gangguan hati dan pembekuan darah (jarang), hipotiroidisme yang reversible.
Gangguan system saraf pusat : sulit konsentrasi dan lemah, depresi, bunuh diri, psikosis. Gangguan lain adalah neuropati perifer, stevens Johnsons syndrome.
Gangguan gastrointestinal, anoreksia, agngguan fungsi hati, jerawatan, rambut rontok, ginekomasti, impotensi, gangguan siklus menstruasi, hipotiroidisme yang reversible.
Golongan 5: obat yang masih belum jelas manfaatnya dalm pengobatan TB resistan obat.
Clofazimine (Cfz), Linezolid (Lzd), Amoxicilin/clavunalate (Amx/Clv), Thioacetazone (Thz), Imipenem/Cilastatin (Ipm/Cln), Isoniazid dosis tinggi (H), Clarithromycin (Clr), Bedaquilin (Bdq)
Sumber: Kemenkes RI, 2014 Keterangan:
1. Bakteriostatik: OAT yang mampu menekan pertumbuhan sel bakteri. 2. Bakterisidal: OAT yang mampu membunuh sel bakteri.
2.3.5Paduan OAT yang digunakan di Indonesia
Paduan OAT yang digunakan oleh program Nasional Pengendalian TB di Indonesia adalah:
1. Kategori 1 : 2(HRZE)/4(HR)3
2. Kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3
4. Obat yang digunakan dalam tatalaksana pasien TB resisten obat di Indonesia terdiri dari OAT lini kedua yaitu Kanamisin, Kapreomisin, Levofloksasin, Etionamide, Sikloserin, Moksifloksasin dan PAS serta OAT lini pertama yaitu pirazinamid dan etambutol.
Paduan OAT Kategori 1 dan kategori 2 disediakan dalam bentuk paket obat kombinasi dosis tetap (OAT-KDT). Tablet OAT KDT ini terdiri dari kombinasi 2 atau 4 jenis obat dalam satu tablet. Dosisnya disesuaikan dengan berat badan pasien. Paduan ini dikemas dalam satu paket untuk satu pasien. Keuntungan penggunaan OAT KDT ini adalah:
1. Dosis obat dapat disesuaikan dengan berat badan sehingga menjamin efektifitas obat dan mengurangi efek samping.
2. Mencegah penggunaan obat tunggal sehingga menurunkan resiko terjadinya resistensi obat ganda dan mengurangi kesalahan penulisan resep.
3. Jumlah tablet yang ditelan jauh lebih sedikit sehingga pemberian obat menjadi sederhana dan meningkatkan kepatuhan pasien.
Paket Kombipak adalah paket obat lepas yang terdiri dari Isoniazid, Rimfapisin, Piranizamid dan Etambutol yang dikemas dalam bentuk blister. Paduan OAT ini disediakan program untuk digunakan dalam pengobatan pasien yang terbukti mengalami efek samping pada pengobatan OAT KDT sebelumnya. Paduan OAT Kategori Anak disediakan dalam bentuk paket obat kombinasi dosis tetap (OAT-KDT). Tablet OAT KDT ini terdiri dari kombinasi 3 jenis obat dalam satu tablet. Dosisnya disesuaikan dengan berat badan pasien. Paduan ini dikemas dlam satu paket untuk pasien. Paduan OAT disediakan dalam bentuk paket dengan tujuan untuk memudahkan pemberian obat dan menjamin kelangsungan (kontinuitas) pengobatan sampai selesai. Satu paket untuk satu pasien dalam satu masa pengobatan.
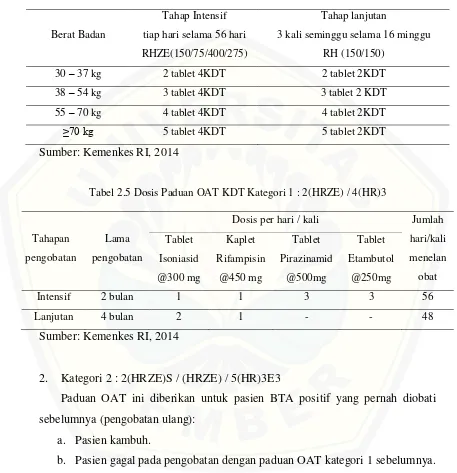
2.3.6 Paduan OAT KDT lini pertama dan peruntukkannya 1. Kategori 1 : 2(HRZE) / 4(HR)3
c. Pasien TB ekstra paru
Tabel 2.4 Dosis Paduan OAT KDT Kategori 1 : 2(HRZE) / 4(HR)3
Berat Badan
Tahap Intensif tiap hari selama 56 hari RHZE(150/75/400/275)
Tahap lanjutan
3 kali seminggu selama 16 minggu RH (150/150)
30 – 37 kg 2 tablet 4KDT 2 tablet 2KDT 38 – 54 kg 3 tablet 4KDT 3 tablet 2 KDT 55 – 70 kg 4 tablet 4KDT 4 tablet 2KDT
≥70 kg 5 tablet 4KDT 5 tablet 2KDT
[image:43.595.74.531.171.644.2]Sumber: Kemenkes RI, 2014
Tabel 2.5 Dosis Paduan OAT KDT Kategori 1 : 2(HRZE) / 4(HR)3
Tahapan pengobatan
Lama pengobatan
Dosis per hari / kali Jumlah hari/kali menelan obat Tablet Isoniasid @300 mg Kaplet Rifampisin @450 mg Tablet Pirazinamid @500mg Tablet Etambutol @250mg
Intensif 2 bulan 1 1 3 3 56 Lanjutan 4 bulan 2 1 - - 48
Sumber: Kemenkes RI, 2014
2. Kategori 2 : 2(HRZE)S / (HRZE) / 5(HR)3E3
Paduan OAT ini diberikan untuk pasien BTA positif yang pernah diobati sebelumnya (pengobatan ulang):
a. Pasien kambuh.
Tabel2.6 Dosis paduan OAT KDT Kategori 2: 2(HRZE)S/(HRZE)/5(HR)3E3
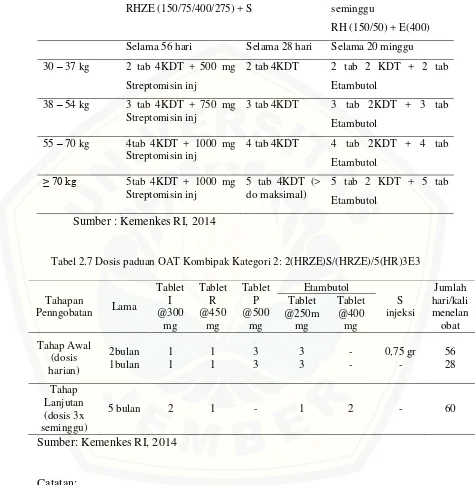
Berat badan Tahap Intensif tiap hari RHZE (150/75/400/275) + S
Tahap Lanjutan 3 kali seminggu
RH (150/50) + E(400) Selama 56 hari Selama 28 hari Selama 20 minggu 30 – 37 kg 2 tab 4KDT + 500 mg
Streptomisin inj
2 tab 4KDT 2 tab 2 KDT + 2 tab Etambutol
38 – 54 kg 3 tab 4KDT + 750 mg Streptomisin inj
3 tab 4KDT 3 tab 2KDT + 3 tab Etambutol
55 – 70 kg 4tab 4KDT + 1000 mg Streptomisin inj
4 tab 4KDT 4 tab 2KDT + 4 tab Etambutol
≥ 70 kg 5tab 4KDT + 1000 mg Streptomisin inj
5 tab 4KDT (> do maksimal)
5 tab 2 KDT + 5 tab Etambutol
[image:44.595.76.552.156.641.2]Sumber : Kemenkes RI, 2014
Tabel 2.7 Dosis paduan OAT Kombipak Kategori 2: 2(HRZE)S/(HRZE)/5(HR)3E3
Tahapan
Penngobatan Lama
Tablet I @300 mg Tablet R @450 mg Tablet P @500 mg Etambutol S injeksi Jumlah hari/kali menelan obat Tablet @250m mg Tablet @400 mg Tahap Awal (dosis harian) 2bulan 1bulan 1 1 1 1 3 3 3 3 - - 0,75 gr - 56 28 Tahap Lanjutan (dosis 3x seminggu)
5 bulan 2 1 - 1 2 - 60
Sumber: Kemenkes RI, 2014
Catatan:
a. Untuk perempuan hamil lihat pengobatan pada keadaan khusus.
b. Cara melarutkan streptomisin vial 1 gram yaitu dengan menambahkan aquabidest sebanyak 3,7 ml hingga mnjadi 4ml (1ml=250 mg).
d. Penggunaan OAT lini kedua misalnya golongan aminoglikosida (misalnya kanamisisn) dan golongan kuinolon tidak dianjurkan kepada pasien baru tanpa indikasi yang jelas karena potensi obat tersebut jauh lebih rendah daripada OAT lini pertama. Disamping itu dapat juga memberikan pelayanan pengobatan bagi pasien TB yang resisten obat.
e. OAT lini kedua disediakan di fasyankes yang telah dirujuk guna memberikan pelayanan pengobatan bagi pasien TB yang resisten obat.
2.4 Drop out Pengobatan TB
Drop out atau putus berobat atau default adalah pasien TB yang tidak memulai
pengobatanya atau yang pengobatannya terputus selama 2 bulan terus menerus atau lebih sebelum masa pengobatannya selesai (Kemenkes RI, 2014:30). Menurut Sangadah (2012:12) drop out selama menjalani pengobatan TB adalah salah satu dari penyebab terjadinya kegagalan (failure) pengobatan yang tidak teratur, pemberian regimen pengobatan yang tidak sesuai dan adanya resistensi obat. Dengan regimen pengobatan yang ada sekarang dimana hampir semua pasien dapat disembuhkan, putus berobat atau ketidaktaatan menjalani pengobatan disamping sebagai pokok masalah dalam pengobatan TB.
2.5 Faktor yang Mempengaruhi Drop Out TB 2.5.1 Umur
Berdasarkan penelitian yang dilakukan oleh V. Chandrasekaran et al dari pusat penelitian TB Chenai terdapat hubungan antara umur (≥45 tahun) dengan drop out (dalam Rahmansyah, 2012:29). Dalam penelitian Rahmansyah (2012:51)
menunjukkan bahwa kelompok penderita yang tidak produktif (> 54 tahun) memiliki probabilitas survival yang relative lebih baik dari kelompok produktif. Hal ini dimungkinkan karena pada kelompok >54 tahun adalah orang – orang tua yang tidak banyak lagi kegiatan di luar rumah yang menyebabkan pengobatannya menjadi teratur, sedangkan kelompok 15 – 54 tahun kebanyakan dari anak muda yang mobilitasnya cukup tinggi dan kondisi fisiknya masih kuat sehingga menyebabkan terjadinya drop out. Sedangkan dari hasil penelitian Sangadah (2012:31) tidak ada hubungan yang bermakna antara umur dan kejadian drop out pasien TB.
2.5.2 Jenis kelamin
Penyakit TB cenderung lebih tinggi pada jenis kelamin laki – laki dibandingkan perempuan. Menurut penelitian Rahmansyah (2012:47) menyatakan bahwa drop out banyak terjadi pada laki laki 28 (63,7%) dibandingkan perempuan 16 (36,3%). Penelitian dari Nugroho (2013:58) juga menyatakan bahwa drop out banyak terjadi pada laki – laki (62%) dibandingkan perempuan (38%).
2.5.3 Jenis Pekerjaan
2.5.4 Pendidikan
Pendidikan adalah suatu usaha mengembangkan kepribadian dan kemampuan di dalam dan di luar sekolah dan berlangsung seumur hidup. Pendidikan mempengaruhi proses belajar, makin tinggi pendidikan seseorang maka semakin mudah seseorang tersebut untuk menerima informasi. Dengan pendidikan yang tinggi, maka seseorang akan cenderung untuk mendapatkan informasi, baik dari orang lain maupun media massa (Rahmansyah, 2012:31)
Berdasarkan penelitian yang dilakukan oleh Teguh Widjaja dkk terdapat hubungan antara pendidikan dengan kepatuhan penderita TB untuk melakukan pengobatan. Semakin tinggi tingkat pendidikan, maka akan semakin terbuka dengan informasi tentang pengobatan dan akan mempengaruhi keteraturan pengobatan TB.
2.5.5 Pengetahuan
Pengetahuan adalah hasil “tahu” dan ini terjadi setelah orang melakukan pengindraan terhadap suatu objek tertentu. Pengetahuan atau kognitif merupakan domain yang sangat penting untuk terbentuknya tindakan seseorang (Notoatmodjo, 2007:139-142). Pengetahuan yang dicakup di dalam domain kognitif mempunyai 6 tingkat, yaitu:
a. Tahu (Know)
Diartikan sebagai mengingat suatu materi yang telah dipelajari sebelumya atau mengingat kembali (recall) suatu yang khusus dari seluruh bahan yang dipelajari.
b. Memahami (Comprehension)
Diartikan sebagai suatu kemampuan menjelaskan secara benar tentang objek yang diketahui, dan dapat menginterpretasikan materi tersebut secara teratur.
c. Aplikasi (Aplication)
Diartikan sebagai kemampuan untuk menggunakan materi yang telah dipelajari pada situasi atau kondisi nyata.
d. Analisis (Analysis)
e. Sintesis (Synthesis)
Diartikan sebagai kemampuan untuk meletakkkan atau menghubungkan bagian-bagian di dalam suatu bentuk keseluruhan yang baru.
f. Evaluasi (Evaluation)
Diartikan sebagai kemampuan untuk melakukan justifikasi atau penilaian terhadap suatu materi atau objek
Berdasarkan penelitian yang dilakukan oleh Erawatyningsih (2009) menujukkan semakin rendah pengetahuan maka semakin penderita menghentikan pengobatan TB parunya, hubungan ini mempunyai nilai kolerasi positif dengan nilai p=0,0002 (Erawatyningsih, 2009)
2.5.6 Pengawas Minum Obat (PMO)
Salah satu komponen DOTS adalah pengobatan yang diawasi oleh Pengawas Minum Obat (PMO) untuk menjamin seseorang menyelesaikan pengobatannya. Persyaratan PMO adalah orang yang dikenal, dipercaya, dan disetujui baik oleh pasien ataupun pentugas kesehatan; tinggal dekat dengan pasien; bersedia membantu secara sukarela; bersedia dilatih dan atau mendapat penyuluhan bersama – sama dengan pasien. Sebaiknya PMO adalah petugas kesehatan, bila tidak ada petugas kesehatan yang memungkinkan, PMO dapat berasal dari kader kesehatan, guru, anggota PPTI, PKK, atau tokoh masyarakat lain atau anggota keluarga.
2.5.7 Keteraturan Minum Obat
Keteraturan minum obat adalah suatu perilaku dari seseorang yang tetap atau secara periodik melakukan aktivitasnya. Jadi perilaku penderita pada hakikatnya juga suatu aktivitas baik yang dapat diamati secara langsung ataupun tidak langsung. Perilaku keteraturan berobat seeorang pada dasarnya adalah respon seseorang atau organism terhadap stimulus yang berkaitan dengan sakit dan penyakit yang dideritanya, sistem pelayanan kesehatan dan pengobatannya (Sangadah, 2012:17).
2.5.8 Biaya
TB baik langsung ataupun tidak langsung diperlukan selama menjaslani pengobatan TB. Menurut penelitian Nugroho (2013:100) dihasilkan bahwa pembiayaan pengobatan merupakan salah satu faktor penderita TB untuk menghentikan pengobatan.
2.6 Faktor yang Mempengaruhi Pengobatan TB 2.6.1 Tingkat Pendidikan
Tingkat pendidikan dianggap sebagai salah satu unsur yang ikut menentukan pengalaman dan pengetahuan seeorang, baik dalam ilmu pengetahuan maupun dalam kehidupan sosial (Budioro, 2002). Berdasarkan penelitian yang dilakukan oleh Sulistyowati (2002), beberapa faktor yang berhubungan dengan kejadian drop out pengobatan TB paru BTA (+) di BP4 Tegal. Terdapat hubungan antara tingkat
pendidikan dengan kejadian drop out TB paru dengan OR = 4,14. 2.6.2 Status Sosial Ekonomi
Dalam penelitian epidemilogi sering dilakukan penelitian yang juga harus memperhatikan status sosial ekonomi agar tidak terjadi bias, contohnya adalah status pendidikan, pendapatan, beban tanggungan, angka buta huruf dll. Status sosial ekonomi sangat berpengaruh terhadap status gizi, kebiasaan, kualitas lingkungan, pengetahuan, keberadaan sumber daya materi, sehingga efek agent terhadap berbagai status sosial ekonomi akan berbeda pula (Soemirat, 2002). Berdasarkan penelitian yang dilakukan oleh Nugroho (2013:100) menyatakan bahwa pembiayaan merupakan salah satu faktor penderita TB menghentikan atau tidak melanjutkan pengobatan.
2.6.3 Status Gizi
terkena penyakit infeksi (Supariasa, 2010). Rumus perhitungan status gizi dengan Indeks Massa Tubuh (IMT) menurut Supariasa adalah sebagai berikut:
IMT = B r t kg
Ti ggi B x Ti ggi B
2.6.4 Pengetahuan
Pengetahuan merupakan hasil dari tahu, dan ini terjadi setelah orang melakukan pengindraan terhadap suatu obyek tertentu. Pengetahuan merupakan domain yang sangat penting dalam membentuk tindakan seseorang. Perilaku yang didasari oleh pengetahuan akan lebih langgeng dari pada perilaku yang tidak didasari oleh pengetahuan (Notoatmodjo, 2007:139).
Di Indonesia penyakit TB paru masih merupakan masalah kesehatan utama. Namun banyak masyarakat yang kurang mengetahui tentang penyakit TB paru (gejala-gejalanya) sehingga tidak dilakukan tindak lanjut atau pemeriksaan lebih lanjut. Kurangnya pengetahuan masyarakat tentang TB menyebabkan mereka menganggap gejala-gejala yang dialami adalah suatu penyakit biasa yang bisa sembuh dengan obat bebas.
2.6.5 Komplikasi dengan penyakit lain
Penyakit TB merupakan salah satu masalah kesehatan masyarakat di Indonesia. Prevalensi TB di Indonesia masih cukup tinggi sampai saat ini. Mycobacterium tuberculosis dapat menginfeksi paru – paru bahkan organ tubuh diluar paru – paru dan menyebabkan penyakit TB extra paru.
Berdasarkan penelitian yang dilakukan oleh Tsani (2011) tentang Gambaran Klinis Tuberkulosis Paru di RSUP Dr. Kariadi Semarang pada Juni 2011 terdapat 88 dari 140 penderita yang mengalami komplikasi dengan penyakit lain, diantaranya Hipertensi (19), Diabetes Mellitus (11), Rematik (19), Goat (4), Gastritis (15) dan Vertigo (20).
2.6.6 Motivasi Penderita
Prasetya (2009) terdapat hubungan antara motivasi penderita dengan pengobatan TB.
2.6.7 Efek Samping Obat
Efek samping obat hanya dirasakan oleh sebagian penderita TB, efek samping yang dialami ini bisa merugikan dan berat. Salah satu contoh efek samping yang mungkin dialami adalah tidak nafsu makan, mual, sakit perut, nyeri sendi, kesemutan hingga terbakar di telapak kaki atau tangan, warna urin kemerahan, flu syndrome, rash, gangguan pendengaran, gangguan penglihatan, bingung, purpura, gagal ginjal akut dan ikterus tanpa penyebab lain (Kemenkes RI, 2014:36). Dalam hal ini penderita akan berhenti melakukan pengobatan karena takut akan terjadi efek samping yang lebih berat.
2.6.8 Ada tidaknya PMO
Salah satu dari komponen DOTS adalah pengobatan paduan OAT jangka pendek dengan pengawasan langsung. Untuk menjamin keteraturan pengobatan diperlukan seorang PMO. Persyaratan PMO:
1. Seseorang yang dikenal dipercaya dan disetujui baik oleh petugas kesehatan maupun penderita, selain itu harus disegani dan di hormati oleh penderita. 2. Seseorang yang tinggal dekat dengan penderita.
3. Bersedia membantu penderita dengan sukarela.
4. Bersedia dilatih dan akan mendapat penyuluhan bersama-sama penderita. Sebaliknya PMO adalah petugas kesehatan misalnya bidan desa, perawat, sanitarian, juru imunisasi, dan lain-lain. Bila tidak ada petugas kesehatan yang memungkinkan PMO dapat berasal dari kader kesehatan guru, anggota PPTI, PKK atau tokoh masyarakat lainnya atau anggota keluarga.
Tugas seorang PMO:
1 Mengawasi penderita TB agar menelan obat secara teratur sampai selesai pengobatan.
2 Memberi dorongan kepada penderia agar mau berobat teratur.
4 Memberi penyuluhan pada anggota keluarga penderita TB yang mempunyai gejala-gejala tersangka TB untuk segera memeriksakan diri kepada petugas kesehatan
2.6.9 Jarak
Menurut Green (1980) dalam Notoatmodjo (2003), ketercapaian pelayanan kesehatan dari segi jarak merupakan salah satu faktor yang memungkinkan untuk terjadinya perilaku di bidang kesehatan. Hal ini membuktikan bahwa jarak pelayanan kesehatan dapat mempengaruhi kemampuan seseorang untuk datang ke tempat pelayanan kesehatan. Menurut penelitian yang dilakukan oleh Fauziyah (2010:54), terdapat hubungan antara jarak ke tempat pelayanan kesehatan dengan kejadian drop out penderita TB paru, artinya orang dengan jarak ke tempat pelayanan jauh berpotensi 11 kali untuk memutuskan pengobatannya
2.6.10 Dukungan Keluarga
Dukungan keluarga merupakan bantuan yang dapat diberikan kepada keluarga lain berupa barang, jasa, informasi dan nasihat, yang mana membuat penerima dukungan akan merasa disayangi, dihargai dan tentram (Taylor, 2006 dalam Ulfah, 2013:28). Dukungan Keluarga sangat dibutuhkan dalam menentukan kepatuhan pengobatan, jika dukungan keluarga diberikan kepada pasien TB Paru maka akan memotivasi pasien tersebut untuk patuh dalam pengobatannya dan meminum obat yang telah diberikan oleh petugas kesehatan. Ejumlah orang lain yang potensial memberikan dukungan tersebut disebut significant other misalnya sebagai seorang istri significant other nya adalah suami, anak, orang tua, mertua, dan saudara-saudara.
Ada 4 jenis dukungan sosial keluarga, yaitu sebagai berikut (Friedman, 2000 dalam Ulfah, 2013:30-31):
1. Dukungan informasional
Keluarga berfungsi sebagai kolektor dan diseminator informasi munculnya suatu stressor karena informasi yang diberikan dapat menyumbangkan aksi sugesti yang khusus pada individu. Aspek-aspek dalam dukungan ini adalah nasehat, saran, petunjuk dan pemberian informasi
Keluarga sebagai tempat yang aman dan damai untuk istirahat dan belajar serta membantu penguasaan terhadap emosi, diantaranya menjaga hubungan emosional meliputi dukungan yang diwujudkan dalam bentuk afeksi, adanya kepercayaan, perhatian dan mendengarkan atau didengarkan saat mengeluarkan perasaanya.
3. Dukungan instrumental
Keluarga merupakan sebuah sumber pertolongan praktis dan konkrit, diantaranya keteraturan menjalani terapi, kesehatan penderita dalam hal kebutuhan makan dan minum, istirahat, dan terhindarnya penderita dari kelelahan. Dukungan ini juga mencakup bantuan langsung, seperti dalam bentuk uang, peralatan, waktu, modifikasi lingkungan maupun menolong pekerjaan pada saat penderita mengalami stress.
4. Dukungan penghargaan
Keluarga bertindak sebagai sebuah bimbingan umpan balik, membimbing dan menengahi pemecahan masalah. Terjadi lewat ungkapan rasa hormat (penghargaan) serta sebagai sumber dan validator identitas anggota keluarga, diantaranya adalah memberikan penghargaan dan perhatian saat pasien menjalani rehabilitasi.
Berdasarkan penelitian yang dilakukan oleh Sutarno & Utama (2013) dukungan sosial memiliki kontribusi pengaruh terhadap motivasi berobat yang signifikan sebesar 76%. 24% lainnya disebabkan oleh faktor lain.
2.6.11 Sikap penderita terhadap pengobatan
Sikap adalah respon seseorang yang masih tertutup dan belum dapat diamati secara langsung (Notoatmodjo, 2007:142). Sikap penderita terhadap pengobatan TB meliputi sikap terhadap penyakit TB, pengobatan TB, drop out TB dan pencegahan TB. Berdasarkan hasil penelitian yang dilakukan oleh Nur K menyatakan bahwa terdapat hubungan antara sikap penderita dengan keberhasilan pengobatan TB. Penderita TB yang mempunyai sikap yang kurang beresiko 11 x tidak berhasil dalam pengobatannya.
2.6.12 Perilaku penderita terhadap pengobatan
Masyarakat atau anggota masyarakat yang mendapat penyakit dan tidak merasakan sakit sudah tentu tidak akan bertindak apa-apa terhadap penyakitnya tersebut. Tetapi bila mereka diserang penyakit dan juga merasakan sakit, maka baru akan timbul berbagai macam perilaku dan usaha untuk menyembuhkan penyakitnya. Persepsi masyarakat terhadap sehat-sakit erat hubungannya dengan 39 perilaku pencarian pengobatan (Notoatmodjo, 2007:207). Perilaku manusia adalah semua kegiatan atau aktivitas manusia baik yang dapat diamati langsung maupun yang tidak dapat diamati oleh pihak luar (Notoatmodjo, 2007:133).
Pengobatan TB paru secara keseluruhan dapat mencapai 12 bulan. Kasus penyembuhan atau keberhasilan pengobatan ini ditentukan oleh beberapa faktor terutama adalah faktor perilaku dan lingkungan dimana penderita tersebut tinggal, kepatuhan dalam minum obat, serta dukungan orang-orang sekitar (Sutanto, 2007). Beberapa perilaku yang dapat dilakukan oleh penderita TB paru antara lain (Sutanto, 2007) :
1. Berkonsultasi dengan dokter.
3. Mengkonsumsi makanan bergizi.
4. Menyederhanakan cara hidup sehari-hari agar tidak menyebabkan stres dan banyak istirahat terutama ditempat berventilasi baik.
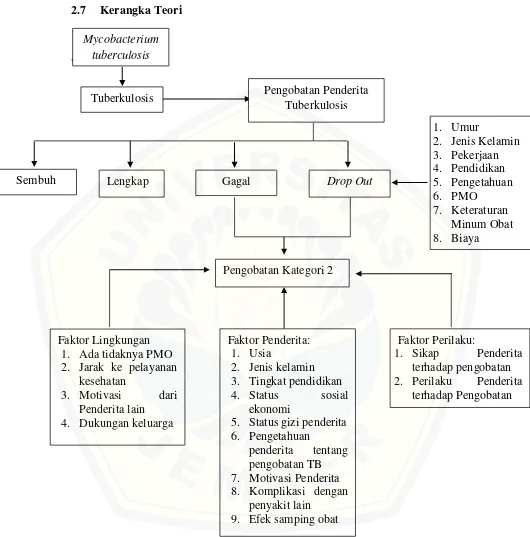
2.7 Kerangka Teori
v
[image:56.595.42.572.111.648.2]
Gambar 2.2 Kerangka Teori
Sumber: Modifikasi “H.L. Blum dari Nur Kholifah (2009) dan Nurmasadi Kurniawan (2015)
Mycobacterium tuberculosis
Tuberkulosis Pengobatan Penderita
Tuberkulosis
Faktor Perilaku:
1. Sikap Penderita terhadap pengobatan 2. Perilaku Penderita
terhadap Pengobatan Faktor Penderita:
1. Usia
2. Jenis kelamin 3. Tingkat pendidikan 4. Status sosial
ekonomi
5. Status gizi penderita 6. Pengetahuan
penderita tentang pengobatan TB 7. Motivasi Penderita 8. Komplikasi dengan
penyakit lain 9. Efek samping obat Faktor Lingkungan
1. Ada tidaknya PMO 2. Jarak ke pelayanan
kesehatan
3. Motivasi dari Penderita lain 4. Dukungan keluarga
Lengkap Gagal Drop Out
Pengobatan Kategori 2 Sembuh
1. Umur
Faktor Eksternal/Lingkungan 1. Ada tidaknya PMO
2. Jarak ke pelayanan kesehatan
3. Dukungan keluarga
4. Motivasi sesama penderita TB
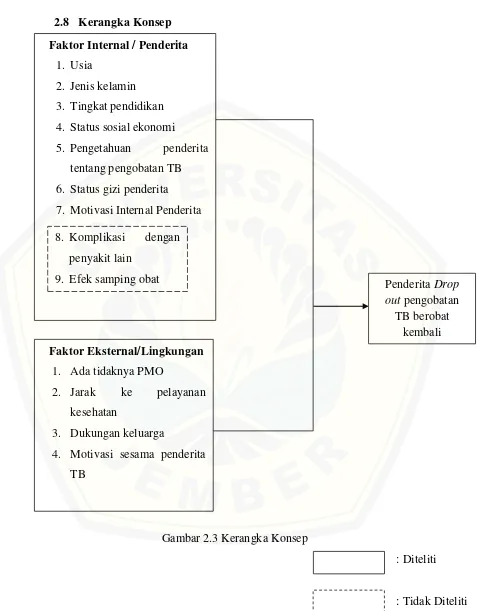
[image:57.595.77.554.99.710.2]2.8 Kerangka Konsep
Gambar 2.3 Kerangka Konsep
: Diteliti
: Tidak Diteliti Faktor Internal / Penderita
1. Usia
2. Jenis kelamin 3. Tingkat pendidikan 4. Status sosial ekonomi 5. Pengetahuan penderita
tentang pengobatan TB 6. Status gizi penderita 7. Motivasi Internal Penderita
Penderita Drop out pengobatan
TB berobat kembali 8. Komplikasi dengan
37
BAB III. METODE PENELITIAN
3.1Jenis Penelitian
Penelitian ini menggunakan jenis penelitian deskriptif dengan menggunakan metode penelitian kualititatif. Penelitian deskriptif adalah penelitian yang dilakukan terhadap sekumpulan objek yang bertujuan untuk melihat gambaran fenomena yang terjadi di dalam masyarakat (populasi) tertentu (Notoatmodjo, 2010:35). Penelitian kualitatif adalah prosedur studi yang menghasilkan data deskriptif berupa kata – kata tertulis atau lisan dari orang – orang dan perilaku yang dapat diamati, dan mengkaji kualitas hubungan, kegiatan, situasi atau material dengan penekanan yang kuat pada deskripsi menyeluruh dalam mengambarkan rincian segala sesuatu yang terjadi pada deskripsi yang menyeluruh dalam menggambarkan rincian suatu kegiatan (Sastroasmoro, 2014:289). Penelitian kualitatif ini digunakan untuk menggambarkan dan mengidentifikasi faktor apa saja yang mempengaruhi penderita drop out untuk berobat kembali.
3.2Tempat dan Waktu Penelitian
Penelitian ini dilaksanakan di Kota Surabaya yaitu bulan Januari – Mei 2016.
3.3Penentuan Informan
penelitian ini meliputi informan utama, informan kunci dan tambahan. Rancangan informan penelitian yang digunakan dalam penelitian ini terdiri dari
a. Informan kunci, yakni mereka yang mengetetahui dan memiliki berbagai informasi pokok yang diperlukan dalam penelitian. Informan kunci dalam penelitian ini adalah pemegang program TB di Dinas Kesehatan Kota Surabaya yang berjumlah 1 orang.
b. Informan utama, adalah mereka yang terlibat langsung dalam interaksi sosial yang diteliti. Dalam penelitian ini yang menjadi informan utama adalah penderita drop out pengobatan TB yang berobat kembali di Kota Surabaya yang berjumlah 6 orang.
c. Informan tambahan, yakni mereka yang dapat memberikan informasi walaupun tidak langsung terlibat dalam interaksi sosial yang diteliti. Informan tambahan penelitian ini adalah keluarga dari informan utama yang berjumlah 2 orang.
3.4Fokus Penelitian dan Pengertian
[image:59.595.74.550.135.752.2]Adapun fokus penelitian dan pengertian yang digunakan dalam penelitian ini adalah:
Tabel 3.1 Fokus Penelitian dan Pengertian
No. Fokus Penelitian Pengertian
1. Diagnosis TB – Pengobatan TB sebelum drop out
Suatu keadaan dimana seseorang menderita TB hingga menjalani pengobatan TB sebelum akhirnya drop out.
2. Drop out dari pengobatan TB Terputusnya pengobatan penderita TB selama 2 bulan terus menerus atau lebih sebelum masa pengobatannya selesai
3. Pengobatan setelah drop out
a. Faktor Internal