BAB II
TINJAUAN PUSTAKA
2.1 Tuberkulosis (TB)
Tuberkulosis adalah penyakit menular yang disebabkan oleh
Mycobacterium tuberculosis, yang sebagian besar (80%) menyerang paru-paru.Mycobacterium tuberculosis termasuk basil gram positif, berbentuk batang
dengan panjang 1-10 mikron, lebar 0,2-0,6 mikron, dinding selnya mengandung
komplek lipida glikolipida serta lilin (wax) yang sulit ditembus zat kimia
(Kemenkes RI, 2014). Bakteri ini mempunyai sifat khusus, yakni tahan terhadap
asam pada pewarnaan, hal ini dipakai untuk identifikasi dahak secara mikroskopis
sehingga disebut sebagai Basil Tahan Asam (BTA).Mycobacterium tuberculosis
cepat mati dengan matahari langsung, tetapi dapat bertahan hidup pada tempat
yang gelap dan lembab.Dalam jaringan tubuh, bakteri dapat dormant (tertidur
sampai beberapa tahun).Tuberkulosis timbul berdasarkan kemampuannya untuk
memperbanyak diri di dalam sel-sel fagosit (Depkes RI, 2007).
2.1.1 Epidemiologi Tuberkulosis
Tuberkulosis adalah salah satu dari 10 penyebab kematian di seluruh
dunia. Pada tahun 2015, diperkirakan ada sekitar 10,4 juta kasus yang baru pada
kasus tuberkulosis di seluruh dunia, dimana 5,9 juta adalah laki-laki, 3,5 juta
adalah perempuan dan 1 juta diantaranya adalah anak-anak. Penderita HIV 11%
menderita tuberkulosis dari total keseluruhan. Pada tahun 2015, 1,8 juta orang
Berdasarkan jumlah penduduk tahun 2014, penemuan kasus baru tuberkulosis
paru BTA (+) di Sumatera Utara yaitu 1.818 kasus atau 76,35%. Angka ini
mengalami kenaikan bila dibandingkan dengan cangkupan penemuan kasus tahun
2013 sebesar 72,29% namun lebih rendah bila dibandingkan dengan tahun 2012
sebesar 82,57% dan tahun 2011 sebesar 76,57% (Dinkes, 2014).
2.1.2 Penularan Tuberkulosis
Sumber penularan adalah pasien tuberkulosis BTA positif melalui percik
renik dahak yang dikeluarkannya.Pada waktu batuk atau bersin, pasien
menyebarkan bakteri ke udara dalam bentuk percikan dahak (droplet
nuclei/percikan renik).Sekali batuk dapat mengandung 3000 percikan dahak (Kemenkes RI, 2014).Setelah bakteri tuberkulosis masuk ke dalam tubuh manusia
melalui pernafasan, kuman tuberkulosis tersebut dapat menyebar dari paru
kebagian tubuh lainnya, melalui sistem peredaran darah, sistem limfe, saluran
nafas, atau penyebaran langsung ke bagian-bagian tubuh lainnya.Daya penularan
dari seorang penderita ditentukan oleh banyaknya bakteri yang dikeluarkan dari
parunya (Depkes RI, 2007).
2.1.3 Pengendalian Tuberkulosis
Pengendalian tuberkulosis di Indonesia sudah berlangsung sejak sebelum
kemerdekaan dan secara terbatas pelaksanaannya dilakukan melalui balai
pengobatan dan sanatorium.Pada tahun 1967 disusunnya suatu pedoman nasional
pengendalian tuberkulosis menggunakan penatalaksaanpengobatan jangka pendek
dengan pengawasan langsung (Directly Observed Treatment Short, DOTS).Pada
tahun 1995 secara nasional strategi DOTS diterapkan bertahap melalui Puskesmas
2.2 Klasifikasi Tuberkulosis
Penentuan klasifikasi penyakit dan tipe penderita penting dilakukan untuk
menetapkan paduan OAT (Obat Anti Tuberkulosis) yang sesuai dan dilakukan
sebelum pengobatan dimulai. Ada empat hal yang perlu diperhatikan dalam
menentukan definisi kasus menurut Depkes RI tahun 2007, yaitu :
a. Organ tubuh yang sakit.
b. Bakteriologi (hasil pemeriksaan dahak secara mikroskopis) : BTA positif atau
BTA negatif.
c. Riwayat pengobatan tuberkulosis penyakit : baru atau sudah pernah diobati.
d. Tingkat keparahan penyakit : ringan atau berat.
2.2.1 Tuberkulosis Paru
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan paru,tidak
termasuk pleura (PDPI, 2006).
a. Berdasarkan hasil pemeriksaan dahak (BTA)
Tuberkulosis dibagi atas :
i. Tuberkulosis paru BTA (+) adalah sekurang - kurangnya 2 dari 3 spesimen
dahak menunjukkan hasil BTA positif. Hasil pemeriksaan satu spesimen
dahak menunjukkan BTA positif dan kelainan radiologi menunjukkan
gambaran tuberkulosis aktif. Hasil pemeriksaan satu spesimen dahak
menunjukkan BTA positif dan biakan positif.
ii. Tuberkulosis paru BTA(-) adalah hasil pemeriksaan dahak 3 kali
menunjukkan BTA negatif, gambaran klinis dan kelainan radiogi
menunjukkan tuberkulosis aktif. Hasil pemeriksaan dahak 3 kali
b. Berdasarkan tipe pasien
Tipe pasien ditentukan berdasarkan riwayat pengobatan sebelumnya.
Ada beberapa tipe pasien yaitu :
i. Kasus baru adalah pasien yang belum pernah mendapatkan pengobatan
dengan OAT atau sudah pernah menelan obat kurang dari satu bulan.
ii. Kasus kambuh (relaps) adalah pasien tuberkulosis yang sebelumnya
pernah mendapatkan pengobatan dan telah dinyatakan sembuh atau
pengobatan lengkap, kemudian kembali lagi berobat dengan hasil
pemeriksaan dahak BTA positif (Depkes RI, 2007). Bila BTA negatif atau
biakan negatif tetapi gambaran radiologi dicurigai lesi aktif / perburukan
dan terdapat gejala klinis maka harus dipikirkan beberapa kemungkinan
adalah lesi nontuberkulosis (pneumonia, bronkiektasis dan lain-lain) dan
tuberkulosis paru kambuh (PDPI, 2006).
iii. Pindahan (Transfer In) adalah penderita yang sedang mendapatkan
pengobatan di suatu kabupaten lain dan kemudian pindah berobat ke
kabupaten ini. Penderita pindahan tersebut harus membawa surat rujukan /
pindah (Depkes RI, 2007).
iv. Lalai (Pengobatan setelah default/drop-out) adalah penderita yang sudah
berobat paling kurang 1 bulan, dan berhenti 2 bulan atau lebih, kemudian
datang kembali berobat. Umumnya penderita tersebut kembali dengan
hasil pemeriksaan dahak dahak BTA positif (Depkes RI, 2007).
v. Gagal adalah penderita BTA positif yang masih tetap positif atau kembali
menjadi positif pada akhir bulan ke 5 (satu bulan sebelum akhir
positif menjadi BTA positif pada akhir bulan ke 2 pengobatan (Depkes RI,
2007).
vi. Kronis adalah penderita dengan hasil pemeriksaan masih BTA positif
setelah selesai pengobatan ulang kategori 2 (Depkes RI, 2007).
2.3 Tanda-Tanda dan Gejala Klinis Tuberkulosis
Gejala tuberkulosis pada orang dewasa umumnya penderita mengalami
batuk dan berdahak terus menerus selama 3 minggu atau lebih, batuk darah atau
pernah batuk darah. Adapun gejala-gejala lain dari tuberkulosis pada orang
dewasa adalah sesak nafas dan nyeri dada, badan lemah, nafsu makan dan berat
badan menurun, rasa kurang enak badan (malaise), berkeringat malam walaupun
tanpa kegiatan, demam meriang lebih dari sebulan (Depkes RI,2007).
2.4 Diagnosis Tuberkulosis
Diagnosa tuberkulosis paru pada orang dewasa yakni dengan pemeriksaan
sputum atau dahak secara mikroskopis. Pemeriksaan dahak untuk penegakan
diagnosis pada semua pasien tuberkulosis dilakukan dengan mengumpulkan 3
spesimen dahak dalam dua hari kunjungan berurutan berupa dahak
Sewaktu-Pagi-Sewaktu (SPS). S (Sewaktu): dahak dikumpulkan pada saat suspek
tuberkulosis datang berkunjung pertama kali. Pada saat pulang, suspek membawa
sebuah pot dahak untuk mengumpulkan dahak pagi pada hari kedua. P (Pagi):
dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah bangun tidur.
Pot dibawa dan diserahkan sendiri kepada petugas di Puskesmas. S (Sewaktu):
dahak dikumpulkan di Puskesmas pada hari kedua, saat menyerahkan dahak pagi.
hasilnya positif. Apabila hanya spesimen yang positif maka perlu dilanjutkan
dengan rontgen dada atau pemeriksaan SPS diulang (Depkes RI, 2007).
2.5 Pencegahan
Pencegahan dilakukan dengan cara mengurangi atau menghilangkan faktor
risiko, yakni pada dasarnya adalah mengupayakan kesehatan perilaku dan
lingkungan, antara lain dengan pengaturan rumah agar memperoleh cahaya
matahari, menghindari meludah sembarangan, batuk sembarangan, mengkonsumsi
makanan yang bergizi yang baik dan seimbang (Depkes RI, 2007).
2.6 Terapi
Terapi atau pengobatan penderita tuberkulosis dimaksudkan untuk
menyembuhkan penderita sampai sembuh, mencegah kematian, mencegah
kekambuhan, dan menurunkan tingkat penularan.Sesuai dengan sifat kuman
tuberkulosis untuk memperoleh efektifitas pengobatan, maka prinsip-prinsip yang
dipakai adalah menghindari penggunaan moterapi.Obat Anti Tuberkulosis (OAT)
diberikan dalam bentuk kombinasi dari beberapa jenis obat, dalam jumlah cukup
dan dosis tepat sesuai dengan kategori pengobatan.Hal ini untuk mencegah
timbulnya kekebalan terhadap OAT. Untuk menjamin kepatuhan penderita dalam
menelan obat, pengobatan dilakukan dengan pengawasan langsung (DOT =
Directly Observed Treatment) oleh seseorang Pengawasan Menelan Obat (PMO). Pengobatan tuberkulosis diberikan, dalam 2 tahap, yaitu tahap intensif dan
lanjutan (Depkes RI, 2007).
Pengobatan tuberkulosis diberikan, dalam 2 tahap, yaitu tahap intensif dan
lanjutan (Depkes RI, 2007).
a. Tahap Intensif
Pada tahap intensif (awal) penderita mendapatkan obat setiap hari dan
perlu diawali secara langsung untuk mencegah terjadinya kekebalan obat. Bila
pengobatan tahap intensif tersebut diberikan secara tepat, biasanya penderita
menular menjadi tidak menular dalam kurun waktu 2 minggu. Sebagian besar
penderita tuberkulosis BTA postif menjadi BTA negatif (konversi) dalam 2 bulan
(Depkes RI, 2007).
b. Tahap Lanjutan
Pada tahap lanjutan penderita mendapat jenis obat lebih sedikit, namun dalam
jangka waktu yang lebih lama. Tahap lanjutan penting untuk membunuh kuman
persister(dormant) sehingga mencegah terjadinya kekambuhan (Depkes RI, 2007).
2.7 Obat Anti Tuberkulosis (OAT)
Jenis dan dosis OAT, jenis obat utama (lini 1) yang digunakan adalah :
Isoniazid, Rimfampin, pirazinamid, Streptomisin, Etambutol (PDPI, 2006).
a. Isoniazida (H)
Isoniazid bersifat bakterisid, dapat membunuh 90% populasi bakteri dalam
beberapa hari pengobatan.Efektif terhadap bakteri dalam keadaan metabolit aktif,
yaitu bakteri yang sedang berkembang.Dosis harian yang dianjurkan 5 mg/kg BB,
sedangkan untuk pengobatan intermiten 3 kali seminggu dengan dosis 10 mg/kg
tuberkulosis setelah terapi harian selama paling sedikit 2 bulan dengan rifampisin,
dan pirazinamida diberikan untuk tuberkulosis (Hardman dan Limbird, 2001).
b. Rifampisin (R)
Rifampisin bersifat bakterisid, dapat membunuh bakteri semi-dormant
yang tidak dapat dibunuh oleh Isoniazid dosis 10 mg/kg BB diberikan sama untuk
pengobatan harian maupun intermiten 3 kali seminggu diberikan dengan dosis 35
mg/kg BB (Depkes RI, 2007).
c. Pirazinamid (Z)
Pirazinamid bersifat bakterisid dapat membunuh bakteri yang berada
dalam sel dengan suasana asam. Dosis harian yang dianjurkan 25 mg/kg BB
(Depkes RI, 2007).
d. Etambutol (E)
Etambutol bersifat bakteriostatik.Dosis harian yang dianjurkan 15mg/kg
BB sedangkan untuk pengobatan intermiten 3 kali seminggu digunakan dosis 30
mg/kg BB (Depkes RI, 2007).
e. Streptomisin (S)
Streptomisin bersifat bakterisid, dapat membunuh bakteri yang sedang
membelah (Depkes RI, 2007).
2.7.1 Efek Samping dan Penanganan OAT
Menurut Depkes RI (2007), sebagian besar penderita tuberkulosis dapat
menyelesaikan pengobatan tanpa efek samping. Namun sebagian kecil dapat
mengalami efek samping, oleh karena itu pemantauan dilakukan, terjadinya efek
samping yang sangat penting dilakukan selama pengobatan.Kutipan beberapa efek
dalam Tabel 2.1 dan kutipan beberapa efek samping berat dengan kemungkinan
penyebab dan penanganannya disampaikan dalam Tabel 2.2.
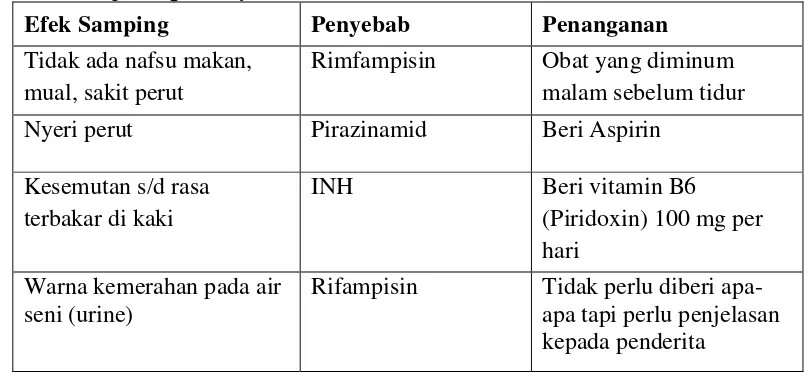
Tabel 2.1 Beberapa efek samping ringan dengan kemungkinan penyebab dan penanganannya.
Efek Samping Penyebab Penanganan
Tidak ada nafsu makan, mual, sakit perut
Rimfampisin Obat yang diminum malam sebelum tidur
Nyeri perut Pirazinamid Beri Aspirin
Kesemutan s/d rasa terbakar di kaki
INH Beri vitamin B6
(Piridoxin) 100 mg per hari
Warna kemerahan pada air seni (urine)
Rifampisin Tidak perlu diberi apa-apa tapi perlu penjelasan kepada penderita
Tabel 2.2 Efek samping berat dengan kemungkinan penyebab dan penanganannya.
Efek Samping Penyebab Penatalaksanaan
Gatal dan kemerahan Semua jenis OAT Ikuti petunjuk penatalaksanaan
Tuli Streptomisin Streptomisin dihentikan,
diganti Etambutol
Gangguan keseimbangan Streptomisin Streptomisin dihentikan, ganti Etambutol
Ikterus tanpa penyebab lain Hampir semua OAT segera lakukan tes fungsi hati
Gangguan penglihatan Etambutol Hentikan Etambutol
Purpura dan renjatan (syok) Rifampisin Hentikan Rifampisin
Panduan pengobatan yang digunakan oleh Program Nasional
Penanggulangan tuberkulosis oleh Pemerintah Indonesia :
a. Kategori-1 (2HRZE/4H3R3)
Tahap intensif terdiri dari HRZE diberikan setiap hari selama 2
bulan.Kemudian diteruskan dengan tahap lanjutan yang terdiri dari HR diberikan
tiga kali dalam seminggu selama 4 bulan.Obat yang diberikan untuk penderita
baru tuberkulosis paru BTA postif, penderita baru tuberkulosis paru BTA negatif
rontgen positif yang sakit berat, dan penderita tuberkulosis ekstra paru berat
(Depkes RI, 2007).
b. Kategori-2 (2HRZES/HRZE/5H3R3E3)
Tahap intensif diberikan selam 3 bulan, yang terdiri dari 2 bulan dengan
HRZE setiap hari.Dilanjutkan 1 bulan dengan HRZE setiap hari.Setelah itu
diteruskan dengan tahap lanjutan selama 5 bulan dengan HRE yang diberikan tiga
kali dalam seminggu.Obat ini diberikan untuk penderita tuberkulosis paru BTA
postif yang sebelumnya pernah diobati adalah penderita kambuh (relaps),
penderita gagal (failure), dan penderita dengan pengobatan setelah lalai (after
default) (Depkes RI, 2007). c. Kategori-3 (2HRZ/4H3R3)
Tahap intensif terdiri dari HRZ diberikan setiap hari selama 2 bulan
(2HRZ), diteruskan dengan tahap lanjutan terdiri dari HR selam 4 bulan diberikan
3 kali seminggu. Obat ini diberikan untuk penderita baru BTA negatif dan rontgen
positif sakit ringan; dan penderita tuberkulosis ekstra paru ringan (Depkes RI,
2007).
Bila pada akhir tahap intensif pengobatan penderita baru BTA positif
dengan kategori 1 atau penderita BTA positif pengobatan ulang dengan kategori
2, hasil pemeriksaan dahak masih BTA positif, diberikan obat sisipan (HRZE)
setiap hari selama 1 bulan (Depkes RI, 2007).
e. OAT kombinasi tetap.
Paket Kombipak adalah paket obat lepas terdiri dari Isoniazid, Rifampisin,
Pirazinamid, dan Etambutol yang dikemas dalam bentuk blister.Disamping paket
kombipak, saat ini tersedia juga obat tuberkulosis yang disebut Fix Dose
Combination (FDC). Obat ini pada dasarnya sama dengan obat kombipak, yaitu rejimen dalam bentuk kombinasi, namun didalam tablet yang sudah berisi 2, 3,
atau 4 campuran OAT dalam kesatuan (Depkes RI, 2007).
2.7.3 Resistensi OAT
Terjadinya resistensi kuman Mycobacterium tuberculosis terhadap
obat-obat anti tuberkulosis menimbulkan masalah untuk penatalaksanan terhadap
penderita tuberkulosis.Selain membutuhkan biaya besar, lamanya pengobatan
yang bertambah, butuh pengawasan yang ketat, resiko kematian dan resiko
penularan yang tinggi karena kuman tersebut (Nofriyanda, 2010).
2.8 Pengetahuan
Pengetahuan merupakan hasil tahu dan ini terjadi setelah orang melakukan
penginderaan terhadap suatu objek tertentu.Penginderaan terjadi melalui panca
indera manusia, yakni indera penglihatan, pendengaran, penciuman, rasa dan
raba.Sebagian besar pengetahuan diperoleh melalui mata dan telinga
2.9 Kepatuhan
Kepatuhan atau ketaatan adalah tingkat pasien dalam melaksanakan cara
pengobatan dan perilaku yang disarankan oleh dokternya atau orang lain.
Kepatuhan pasien adalah sejauh mana perilaku pasien yang sesuai dengan
ketentuan yang diberikan oleh professional kesehatan (Depkes RI,
2007).Kepatuhan terhadap pengobatan membutuhkan partisipasi aktif pasien
dalam manajemen keperawatan diri dan kerjasama antara pasien dengan petugas
kesehatan (Niven, 2002).
2.9.1 Faktor-Faktor yang Mempengaruhi Kepatuhan
Menurut Niven (2002) adapun faktor yang mempengaruhi tingkat
kepatuhan adalah :
a. Faktor penderita individu
i. Sikap atau motivasi individu ingin sembuh
Motivasi atau sikap yang paling kuat adalah dalam diri individu
sendiri.Motivasi individu ingin tetap mempertahankan kesehatannya
sangat mempengaruhi perilaku penderita dalam kontrol penyakitnya.
ii. Keyakinan
Keyakinan merupakan dimensi spiritual yang dapat menjalani kehidupan.
Penderita yang berpengang teguh terhadap keyakinannya akan memiliki
jiwa yang tabah dan tidak mudah putus asa serta dpat menerima
keadaannya.
Dukungan keluarga merupakan bagian dari penderita yang paling dekat
dan tidak dapat dipisahkan. Penderita akan merasa senang dan tenteram
apabila mendapatkan perhatian dan dukungan dari keluarga.
c. Dukungan sosial
Dukungan sosial dalam bentuk dukungan emosional dari anggota keluarga
lain merupakan faktor-faktor yang penting dalam kepatuhan terhadap
program-program medis.
d. Dukungan petugas kesehatan
Dukungan petugas kesehatan merupakan faktor lain yang dapat