BAB 2
TINJAUAN PUSTAKA
2.1. STROKE 2.1.1. Definisi
Stroke secara klasik ditandai sebagai defisit neurologi yang dikaitkan dengan cedera fokal akut sistem saraf pusat oleh penyebab vaskular, termasuk infark serebral, perdarahan intraserebral, dan perdarahan subaraknoid dan merupakan penyebab utama kecacatan dan kematian di seluruh dunia. (Sacco et al., 2013)
Definisi stroke menurut World Health Organization (WHO) adalah suatu tanda klinis yang berkembang cepat akibat gangguan otak fokal (atau global) dengan gejala-gejala yang berlangsung selama 24 jam atau lebih dan dapat menyebabkan kematian tanpa adanya penyebab lain yang jelas selain penyebab vaskular. (Truelsen et al., 2006)
Stroke iskemik adalah tanda klinis disfungsi atau kerusakan jaringan otak yang disebabkan kurangnya aliran darah ke otak sehingga mengganggu kebutuhan darah dan oksigen di jaringan otak. (Sjahrir, 2003)
Di Amerika Serikat, stroke masih menjadi masalah kesehatan publik yang luar biasa yang mengenai sekitar 795.000 orang pertahun. Stroke merupakan penyebab utama kecacatan jangka panjang pada orang dewasa dan menjadi penyebab ketiga kematian di negara-negara maju. (Poisson et al., 2010)
Menurut jenis kelamin, angka kejadian stroke lebih tinggi pada laki-laki dibandingkan perempuan. Kejadian stroke pada laki-laki-laki-laki didapatkan 25% - 30% lebih tinggi dibandingkan kejadian stroke pada perempuan. (Appelrose et al., 2009)
Menurut WHO dan statistik dari World Heart Federation, setiap tahun, 15 juta orang di seluruh dunia menderita stroke dimana 5 juta diantaranya akan meninggal, sedangkan 5 juta lainnya akan mengalami kecacatan permanen.(Shrivastava et al., 2013; World Heart Federation, 2015)
Data dari Riset Kesehatan Dasar (RISKESDAS) tahun 2013 menunjukkan prevalensi stroke di Indonesia berdasarkan diagnosis tenaga kesehatan sebesar 7 per mil dan yang terdiagnosis tenaga kesehatan atau gejala sebesar 12,1 per mil. Prevalensi stroke berdasarkan diagnosis oleh tenaga kesehatan paling tinggi dijumpai di Sulawesi Utara (10,8 0/00), sedangkan di Sumatera Utara 6,0 0/00. Prevalensi stroke berdasarkan diagnosis tenaga kesehatan dan gejala paling tinggi dijumpai di Sulawesi Selatan (17,9 0/00), Sementara di Sumatera Utara 10,3 0/00.(RISKESDAS, 2013)
2.1.3. Klasifikasi Stroke
Dasar klasifikasi stroke yang berbeda-beda diperlukan, sebab setiap jenis stroke mempunyai cara pengobatan, pencegahan dan prognosis yang berbeda, walaupun patogenesisnya sama. (Misbach, 2011)
I. Berdasarkan patologi anatomi dan penyebabnya: 1. Stroke iskemik
a. Transient Ischemic Attack (TIA) b. Trombosis serebri
c. Emboli serebri 2. Stroke Hemoragik
a. Perdarahan intraserebral b. Perdarahan subaraknoid
1. Transient Ischemic Attack (TIA) 2. Stroke in evolution
3. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah: 1. Sistem karotis
2. Sistem vertebrobasiler
IV. Klasifikasi Bamford untuk tipe infark 1. Partial Anterior Circulation Infark (PACI) 2. Total Anterior Circulation Infarct (TACI) 3. Lacunar Infarct (LACI)
4. Posterior Circulation Infarct (POCI)
V. Klasifikasi stroke iskemik berdasarkan kriteria kelompok peneliti TOAST (Sjahrir, 2003)
1. Aterosklerosis Arteri Besar
Oklusi arteri disebabkan oleh embolus dari jantung. Sumber embolus dari jantung terdiri dari:
a. Resiko tinggi
Prostetik katub mekanik
Mitral stenosis dengan atrial fibrilasi
Fibrilasi atrial (other than atrial fibrillation)
Atrial kiri/ atrial appendage thrombus
Sick sinus syndrome
Miokard infark baru (< 4 minggu)
Trombus ventrikel kiri
Kardiomiopati dilatasi
Segmen ventrikular kiri akinetik
Atrial myxoma
Infeksi endokarditis
b. Resiko sedang
Prolapsus katub mitral
Kalsifikasi annulus mitral
Mitral stenosis tanpa fibrilasi atrial
Turbulensi atrial kiri
Aneurisma septal atrial
Paten foramen ovale
Atrial flutter
Katub kardiak bioprostetik
Trombotik endokarditis non bakterial
Gagal jantung kongestif
Segmen ventrikuler kiri hipokinetik
Miokard infark ( > 4 minggu, < 6 bulan)
3. Oklusi Arteri kecil
Sering disebut juga infark lakunar, dimana pasien harus mempunyai satu gejala klinis sindrom lakunar dan tidak mempunyai gejala gangguan disfungsi kortikal serebral. Pasien biasanya mempunyai gambaran CT scan/MRI kepala normal atau infark lakunar dengan diameter < 1,5 mm di daerah batang otak atau subkortikal.
4. Stroke akibat dari penyebab lain yang dapat ditentukan a. Non-aterosklerosis vaskulopati
Non inflamasi
Inflamasi non infeksi
infeksi
b. Kelainan hematologi atau koagulasi
5. Stroke akibat dari penyebab lain yang tidak dapat ditentukan
2.1.4. Faktor resiko
terjadi stroke pertama kali. Banyak faktor yang dapat mempengaruhi seseorang terkena stroke dan banyak individu yang memiliki lebih dari satu faktor resiko. (Goldstein et al., 2006)
Tujuan dari penilaian faktor resiko adalah: (Goldstein et al., 2006) 1. untuk mengidentifikasi orang yang beresiko tinggi yang mungkin
tidak menyadari resiko mereka
2. untuk menilai resiko dengan adanya satu kondisi
3. untuk mengukur resiko individu yang dapat dilacak dan menurunkan resiko tersebut dengan modifikasi yang sesuai
4. untuk memperkirakan resiko kuantitatif dalam memilih pengobatan 5. untuk memandu penggunaan tes diagnostik lanjut yang sesuai
Faktor resiko atau penanda resiko untuk terjadinya stroke yang pertama kali dapat diklasifikasikan menurut potensi mereka untuk dimodifikasi dibagi atas nonmodifiable, modifiable, dan potentially modifiable. Berdasarkan kekuatan bukti dibagi atas well documented dan
less well documented. (Goldstein et al., 2006)
1. Faktor resiko non modifiable terdiri dari:
Umur
Jenis kelamin
Berat badan lahir rendah
Ras/etnis
Faktor genetik
a. Well-documented and modified risk factors
Hipertensi
Terpapar asap rokok
Diabetes
Atrial fibrilasi
Dislipidemia
Stenosis arteri karotis
Sickle cell disease
Terapi hormon post menopause
Diet yang buruk
Kurang aktivitas fisik
obesitas
b. Less well-documented or potentially modifiable risk factors
Sindroma metabolik
Alkohol
Penggunaan kontrasepsi oral
Nyeri kepala migren
Hiperhomosisteinemia
Peningkatan lipoprotein (a)
Peningkatan lipoprotein-associated phospholipase
Hypercoagulability
Inflamasi
2.1.5. Patogenesis
Stroke terjadi ketika aliran darah ke area otak terganggu, mengakibatkan beberapa derajat kerusakan saraf permanen. Dua kategori utama stroke adalah iskemik (kurangnya aliran darah sehingga oksigen berkurang ke area otak) dan perdarahan (perdarahan dari pecahnya atau bocornya pembuluh darah di otak). (Gund et al., 2013)
Otak manusia meliputi 2% dari berat tubuh, tetapi membutuhkan 20% dari total konsumsi oksigen. Jalur umum terjadinya stroke iskemik adalah kurangnya aliran darah ke otak untuk perfusi jaringan otak akibat adanya trombosis atau emboli pada arteri di otak atau yang menuju ke otak, sehingga oksigen dan glukosa tidak cukup untuk menyokong homeostasis seluler. Efek ini selanjutnya akan menyebabkan kematian sel. (Saarinen, 2015)
menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi dan sel-sel otak berfungsi kembali. Reversibilitas tergantung pada faktor waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat berangsur-angsur mengalami kematian. (Misbach, 2011)
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara bertahap : (Sjahrir, 2003)
Tahap 1 :
a. Penurunan aliran darah
Cerebral blood flow (CBF) normal adalah 50ml/100 gram otak/menit.
Kecepatan aliran darah di otak bervariasi antara 40 – 70 cm/detik. Apabila CBF meninggi atau arteri menyempit, kecepatan segmen arteri tersebut akan meninggi. Jika aliran darah 20 ml/100 gr/menit, gambaran aktivitas EEG (elektroensefalogram) akan terganggu. Cerebral metabolic rate for oxygen (CMRO2) mulai turun jika CBF juga turun di bawah 20 ml/100 gr/menit. Sel membran dan fungsi sel akan terganggu sangat parah seandainya CBF turun di bawah 10 ml/100gr/menit. Sel neuron tidak akan bertahap hidup jika aliran darah di bawah 5 ml/100 gr/menit.
b. Pengurangan O2
oxygen-free radicals. Radikal bebas ini menyebabkan oksidasi fatty
acid di dalam organel sel dan plasma sel yang mengakibatkan
disfungsi sel. c. Kegagalan energi
Berbeda dengan organ tubuh lainnya, otak hanya menggunakan glukosa sebagai substrat dasar untuk metabolisme energi mengubah ADP (adenosin difosfat) menjadi ATP (adenosin trifosfat). Produksi ATP sangatlah efisien dengan adanya O2. Otak normal membutuhkan 500cc O2 dan 75 – 100 mg glukosa setiap menitnya (total sekitar 125 mg glukosa perharinya). Jika pasokan oksigen berkurang (hipoksia), proses anaerob glikolisis akan terjadi dalam pembentukan ATP dan laktat sehingga akhirnya produksi energi menjadi kecil dan terjadi penumpukan asam laktat, baik di dalam sel saraf maupun di luar sel saraf (lactic acidosis). Akibatnya, fungsi metabolisme sel saraf terganggu.
d. Terminal depolarisasi dan kegagalan homeostasis ion
Jika neuron iskemik, terjadi beberapa perubahan kimiawi yang berpotensi dan memacu peningkatan kematian sel, kalium akan bergerak pindah menembus sel membran ke ekstraseluler, dan kalsium akan bergerak ke dalam sel. Pada keadaan normal sel membran mampu mengontrol keseimbangan ion intra dan ekstra sel. Tahap 2 :
Pada keadaan iskemik aktivitas neurotransmitter eksitatori (glutamat, aspartat, asam kainat) meninggi di daerah iskemik tersebut. Keadaan hipoksia, hipoglikemia, iskemik berkontribusi dalam menurunkan energi dan meninggikan pelepasan glutamat, tetapi glutamat uptake justru berkurang. Peninggian pelepasan glutamat berakibat neuron lebih peka untuk rusak karena sifat toksik glutamat tersebut mengakibatkan kematian sel. Glutamat membuka pintu masuk reseptor di membran sehingga meninggikan influks Natrium dan kalsium ke dalam sel. Masuknya natrium dalam jumlah besar ke dalam sel diikuti oleh klorida dan air sehingga menyebabkan edema sel.
b. Spreading depression
restorasi. Di sebelah luar dari daerah penumbra ada aderah yang disebut daerah oligemia.
Tahap 3 : inflamasi
Respon inflamatorik pada stroke iskemik akut mempunyai pengaruh buruk yang memperberat bagi perkembangan infark serebri. Berbagai penelitian menunjukkan adanya perubahan kadar sitokin pada penderita stroke iskemik akut.Mikroglia merupakan makrofag serebral yang merupakan sumber sitokin yang utama di serebral. Sitokin adalah mediator peptida molekuler yang merupakan protein atau glikoprotein yang dikeluarkan oleh suatu sel dan mempengaruhi sel lain dalam suatu proses inflamasi, contohnya limfokin dan interleukin (IL) yang terdiri dari beberapa jenis yaitu IL-1 beta, IL-6, IL-8, TNF alfa (Tumor Necrotizing Factor) yang merupakan sitokin proinflamatorik. Adanya IL-8 tersebut merupakan diskriminator terkuat yang membedakan kasus stroke dengan non stroke. Produksi sitokin yang berlebih ini mengakibatkan:
- Plugging mikrovaskuler serebral dan pelepasan mediator vasokonstriksi endothelin sehingga memperberat penurunan aliran darah
- Eksaserbasi: kerusakan blood brain barrier dan parenkim melalui pelepasan enzim hidrolitik, proteolitik, dan produksi radikal bebas yang akan menambah neuron yang mati.
2.2. STROKE-ASSOCIATED INFECTIONS (SAI) 2.2.1. Definisi
Stroke-associated infections didefinisikan sebagai setiap infeksi
yang terjadi dalam 7 hari pertama dari onset stroke. (Vargas et al., 2006) 2.2.2. Epidemiologi
Infeksi yang terjadi pada hari-hari pertama setelah serangan stroke iskemik ini dapat terjadi pada 25% – 65 % pasien. Pneumonia dan infeksi saluran kemih merupakan komplikasi infeksi yang paling sering terjadi setelah serangan stroke iskemik.(Fluri et al., 2012)
Insiden terjadinya pneumonia berkaitan dengan stroke sekitar 4% – 22%, sedangkan insiden terjadinya infeksi saluran kemih yang berkaitan
dengan stroke sekitar 6,3% – 30,5%. (Bramer et al., 2014) 2.2.3. Patogenesis
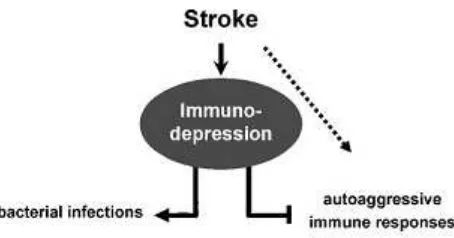
mengakibatkan imunodefisiensi sekunder (CNS injury-induced immunodepression) dan infeksi. Penelitian pada mencit menunjukkan
dalam 3 hari setelah iskemik fokal otak, akan muncul pneumonia dan sepsis. Iskemik tersebut akan memicu terjadinya apoptosis limfosit, perubahan produksi sitokin dari sel T helper 1 menjadi T helper 2, dan terganggunya jumlah dan fungsi monosit. Keadaan imunodepresi setelah terjadinya stroke dapat dideteksi mulai saat terjadinya iskemik dan berlangsung sampai beberapa minggu. (Dirnagl et al., 2007)
Pneumonia paska stroke kemungkinan disebabkan oleh aspirasi gangguan kesadaran atau penurunan refleks bulbar, oropharyngeal dysphagia, dan juga dari tindakan invasif seperti pemasangan selang
makanan atau intubasi orotrakeal dan ventilasi mekanik. Tetapi, aspirasi dan gangguan neurologi saja belum cukup menjelaskan tingginya insiden infeksi paska stroke. Ada bukti yang menyatakan interaksi antara otak dengan sistem imun menjadi terganggu paska stroke, mengakibatkan terjadinya stroke-related immunodepression syndrome.(Sykora et al., 2011)
axis dan sistem saraf pusat. Peningkatan kadar sitokin seperti
interleukin-1β, TNF-α, dan IL-6 telah diukur setelah terjadi kerusakan pada parenkim
otak dan cairan serebrospinal. Karena sistem otonom dari sistem saraf pusat merupakan penghubung dengan organ limfoid sekunder, maka gangguan pada sistem ini dapat mengakibatkan disfungsi sistem imun. (Dirnagl et al., 2007)
Gambar 2.1 Hipotesa terjadinya imunodepresi pada pasien stroke (Dirnagl et al., 2007)
2.3. Infeksi Saluran Kemih (ISK) 2.3.1. Definisi
daerah perineal, vaginal, dan periuretra ke saluran kemih bagian bawah membentuk koloni. (Sudhana, 2011; CDC, 2015)
2.3.2. Etiologi
Ada beberapa jenis mikroorganisme sebagai penyebab ISK, penyebab terbanyak adalah bakteri gram negatif, yang biasanya merupakan flora normal usus. Penyebab bakteri gram negatif tersering masih ditempati oleh E.coli sebanyak 50 – 90%, kemudian iikuti organisme lain seperti Klebsiella atau Enterobacter 10 - 40%, Proteus morganella atau providencia 5 – 10%, Pseudomonas aeruginosa 2 – 10%, Staphylococcus aureus 1- 2%. Jenis kokus gram positif jarang sebagai
penyebab ISK sedangkan Enterococcus sp dan Staphylococcus aureus sering ditemukan pada pasien dengan batu saluran kemih, lelaki usia lanjut dengan hipertrofi prostat atau pada pasien yang menggunakan kateter. Bila ditemukan Staphylococcus aureus dalam urin harus dicurigai adanya penyebaran infeksi hematogen ke ginjal. Demikian juga Pseudomonas earuginosa dapat menginfeksi saluran kemih secara
hematogen, dan kira-kira 25% pasien demam tifoid dapat diisolasi Salmonella pada urin. (Sudhana, 2011)
ISK terutama pada pasien dengan kateter, pasien yang menderita diabetes melitus atau yang mendapat pengobatan dengan antibiotika spektrum luas, yang tersering adalah Candida albicans dan Candida tropicalis. Semua jamur sistemik dapat menyebar ke saluran kemih secara
hematogen. (Sudhana, 2011) 2.3.3. Patogenesis
Konsep dasar patogenesis penyakit infeksi yang disebabkan oleh bakteri pada umumnya termasuk patogenesis ISK ada dua tahap, yaitu tahap pertama adalah terjadinya adhesi, selanjutnya diikuti dengan tahap kolonisasi. Adanya kemampuan untuk melakukan adhesi menyebabkan bakteri tidak ikut keluar pada waktu terjadinya pancaran air kemih. Proses adhesi ini diperantarai oleh molekul adhesi yang dimiliki oleh bakteri dan molekul reseptor yang terdapat pada epitel permukaan mukosa saluran kemih. Patogenesis tahap selanjutnya setelah adhesi adalah terjadi kolonisasi bakteri pada sel epitel inang. Selama proses tahap ini, bakteri menghasilkan beberapa jenis bahan metabolisme. Beberapa strain uropatogen E.coli dapat memproduksi sejenis cytotoxin yang dikenal sebagai alpha-hemolysin. Efek cytotoxin ini dapat menimbulkan lubang kecil pada sel uroepitel sehingga isi dari sel keluar dan terjadilah kerusakan sel. Faktor virulensi yang lain adalah aerobactin, antigen O dan lipopolisakarida (LPS). (Sudhana, 2011)
a. Ascending
Pada penyebaran secara ascending bakteri uropatogen yang sering ditemukan adalah E.coli yang sering berasal dari usus pasien. Di dalam usus, E coli pada umumnya tidak menyebabkan penyakit, akan tetapi sebagai flora normal. Kemampuan E.coli menginfeksi saluran kemih berhubungan dengan adanya pili yang secara spesifik menjadi perantara dengan reseptor yang terdapat pada sel epitel saluran kemih. Uropatogen E.coli yang menyebabkan ISK dapat mengadakan perlekatan pada sel epitel saluran kemih. Bakteri patogen ini dapat mencapai saluran kemih, yang selanjutnya mengadakan perlekatan pada sel epitel saluran kemih, kemudian terjadi kolonisasi bakteri, dan pengeluaran bermacam-macam toksin bakteri yang akhirnya menimbulkan reaksi inflamasi di daerah tersebut, atau menyebar ke seluruh tubuh. (Sudhana, 2011)
b. Hematogen
Penyebaran secara hematogen dapat terjadi akibat dari keadaan dimana hampir seperempat dari volume darah sekali curah jantung didistribusikan ke ginjal. Dengan demikian apabila terjadi bakteremia oleh sebab apapun maka memungkinkan bakteri tersebut dapat mencapai saluran kemih atau sampai di ginjal. Bakteri yang banyak ditemukan pada penyebaran ini adalah Staphylococcus aureus. (Sudhana, 2011)
Penyebaran secara perkontinuitatum dapat dijumpai pada kasus-kasus abses ginjal atau infeksi prostat. (Sudhana, 2011)
d. Stasis Urin
Gangguan pengosongan kandung kemih, retensi urin dan uropati obstruktif juga dapat menyebabkan terjadinya ISK. (Heyns, 2012) 2.3.4. Diagnosis
Bila secara anamnesis ada dugaan ISK, maka pemeriksaan laboratorium segera dilakukan. Analisa urin rutin, pemeriksaan mikroskop urin segar, kultur urin, serta jumlah kuman/mL urin merupakan protokol standar untuk pendekatan diagnosis ISK. (Sudhana, 2011; Sukandar, 2014)
Baku emas pengambilan sampel urin adalah aspirasi suprapubik, tetapi pemeriksaan ini tidak menyenangkan bagi pasien. Teknik pengambilan sampel urin yang sering dilakukan adalah pengambilan urin porsi tengah (midstream clean catch). Pada pasien yang sulit melakukan pengumpulan urin porsi tengah maka penggunaan kateter dapat dilakukan. (Sudhana, 2011)
terkontaminasi dengan bakteri yang ada pada cairan vaginadan serviks serta meatus eksternal pada laki-laki dan perempuan. (Sudhana, 2011)
Pemeriksaan mikroskopik urin dilakukan pada sampel urin yang sudah disentrifugasi, dimana terdapat beberapa sel epitel. Pyuria (pus dalam urin) berarti adanya lebih dari 10 sel leukosit per mikroliter (10000/mL), pemeriksaan ini sangat sensitif (80%-95%) tetapi kurang spesifik (50%-75%). Pemeriksaan bakteri, bila dijumpai > 15 bakteri per lapangan pandang besar mempunyai spesifisitas 95% untuk ISK. (Sudhana, 2011)
Penentuan jumlah dan jenis bakteri di dalam urin merupakan prosedur diagnostik yang sangat penting. Kultur urin harus dilakukan pada semua pasien yang dicurigai infeksi saluran kemih. Pada sebagian besar pasien yang simptomatik dijumpai bakteri ≥105 cfu/mL urin. Jika ditemui
bakteriuria dalam derajat berapapun pada aspirasi suprapubik, atau adanya bakteri ≥ 102 cfu/mL pada urin yang diperoleh dari kateterisasi
dinyatakan signifikan. (Fauci et al., 2008)
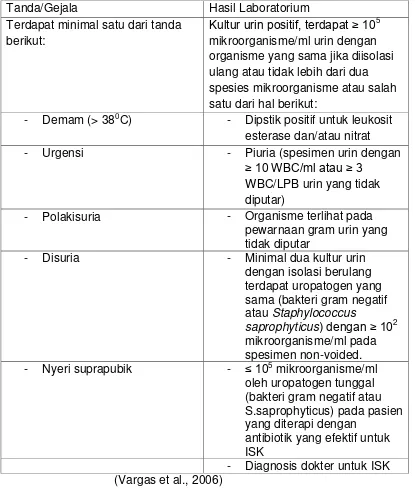
Diagnosis infeksi saluran kemih ditegakkan dari adanya gejala saluran kemih disertai dengan hasil kultur urin positif dengan uropatogen ≥105 cfu/ml atau adanya demam dengan hasil kultur urin positif dan tidak
Tabel 2.1 Kriteria diagnosis Infeksi saluran kemih
Tanda/Gejala Hasil Laboratorium
Terdapat minimal satu dari tanda berikut:
Kultur urin positif, terdapat ≥ 105 mikroorganisme/ml urin dengan organisme yang sama jika diisolasi ulang atau tidak lebih dari dua spesies mikroorganisme atau salah
- Polakisuria - Organisme terlihat pada pewarnaan gram urin yang
2.3.5. Terapi
Strategi terapi ISK tergantung dari keparahan penyakit. Terapi antibiotik yang tepat dan penanganan gangguan urologi harus diberikan. Jika diperlukan, diberikan terapi suportif. Lama pemberian antibiotik umumnya direkomendasikan selama 7 – 14 hari, tergantung dari pengobatan penyakit yang mendasarinya. (Grabe et al., 2014)
Tabel 2.2. Pilihan Antibiotik untuk Terapi Empiris ISK
Antibiotik yang direkomendasikan untuk Terapi Empiris Awal
Fluoroquinolones
Aminopenicillin ditambah Beta Lactam Inhibitor
Cephalosporin (Golongan 2 atau 3a)
Aminoglycoside
Antibiotik yang direkomendasikan jika terapi awal gagal atau kasus yang berat
Fluoroquinolone(jika tidak digunakan pada terapi awal)
Ureidopenicillin (piperacillin) ditambah Beta Lactam Inhibitor
Cephalosporin (Golongan 3b)
Carbapenem
Terapi kombinasi:
2.4. Prokalsitonin (PCT) 2.4.1. Biosintesis Prokalsitonin
Gambar 2.2 Struktur prokalsitonin (Matera et al., 2012) Produk asli dari gen CALC-I adalah 141 rantai asam amino dari preprokalsitonin, yang bertanggung jawab terhadap produksi prokalsitonin di sel C tiroid, dan kemungkinan besar juga selama inflamasi. Urutan sinyal pada terminal N bersama dengan komponen hidropobik akan memungkinkan perlekatan ke retikulum endoplasma dimana preprocalcitonin akan dipecah oleh endopeptidase sehingga muncul
prokalsitonin. Di dalam sel C, prokalsitonin akan dipecah pada urutan terminal N dan fragmen terminal C (catacalcin) untuk menghasilkan calcitonin. (Maruna et al., 2000; Nakamura et al., 2013)
Calcitonin dilepaskan ke dalam aliran darah setelah terbentuk
2.4.2. Regulasi dan Fungsi Prokalsitonin
Regulasi ekspresi prokalsitonin berbeda dengan regulasi ekspresi calcitonin. Pada sel C tiroid, peningkatan kadar kalsium serta beberapa rangsangan lainnya seperti glucocorticoids, calcitonin gene-related peptide (CGRP), glucagon, gastrin, atau stimulasi adrenergic akan menginduksi ekspresi dari gen calcitonin, sementara somatostatin dan vitamin D akan menekan produksi calcitonin. Namun, baik hiperkalsemia maupun stimulus lainnya tersebut di atas tidak akan merangsang pelepasan prokalsitonin selama inflamasi. (Maruna et al., 2000; Nakamura et al., 2013)
Pelepasan prokalsitonin pada keadaan inflamasi diinduksi oleh dua jalur utama, yang pertama adalah jalur langsung yang diinduksi oleh lipopolisakarida atau toksin lainnya yang dilepaskan oleh mikroba. Jalur yang kedua adalah jalur tidak langsung yang diinduksi oleh berbagai sitokin inflamasi seperti interleukin-1β, interleukin-6, dan tumor necrosis factor-α (TNF-α). Kadar prokalsitonin meningkat secara selektif pada proses inflamasi oleh bakteri.(Maruna et al., 2000; Nakamura et al., 2013)
peranan penting dalam patogenesis sepsis. (Maruna et al., 2000; Nakamura et al., 2013)
Pada tahap awal dari inflamasi, aktivitas sitokin proinflamasi memberikan manfaat pada host karena sitokin akan menstimulasi mekanisme pertahanan non spesifik. Lipopolisakarida yang dilepaskan oleh bakteri gram negatif akan mengaktivasi translasi mRNA untuk TNF-α dan sitokin lainnya pada monosit. Secara in vivo, konsentrasi TNF-α dan IL-1 akan meningkat pada 1-2 jam setelah injeksi lipopolisakarida, bersama dengan meningkatnya monosit dan makrofag. Kadar IL-6 juga meningkat dalam beberapa jam setelah injeksi lipopolisakarida. TNF-α, IL -1, IL-6, dan IL-8 yang dilepaskan oleh makrofag yang teraktivasi akan mempercepat kondisi sepsis dan mengakibatkan outcome yang buruk akibat badai sitokin yang tidak terkontrol. TNF-α akan mengaktivasi produksi reactive oxygen species pada pasien dengan infeksi sistemik. Prokalsitonin meningkatkan ekspresi beberapa marker permukaan pada netrofil dan limfosit manusia (CD16 dan CD 14) yang mirip dengan aktivitas proinflamasi dari lipopolisakarida. Prokalsitonin juga meningkatkan konsentrasi ion kalsium intraseluler yang mirip dengan aktivitas sitokin proinflamasi IL-8. (Nakamura et al., 2013)
fagositosis dan pembunuhan mikroba. Pelepasan sitokin anti inflamasi seperti IL-4, IL-10, dan IL-13 melibatkan mekanisme anti inflamasi yang berhubungan dengan pengaturan respon imun. Pada penelitian tentang sepsis, peningkatan kadar IL-10 berhubungan dengan kadar IL-6 dijumpai dalam serum anak-anak dengan kegagalan multi organ. (Nakamura et al, 2013)
Monosit dan netrofil dirangsang oleh lipopolisakarida dan produk proinflamasi lain dari bakteri, peptida formyl methionyl leucyl phenylalanine, yang menginduksi sel-sel ini untuk menghasilkan integrin penting, CD11b, suatu molekul yang terlibat dalam kemotaksis. Penelitian menunjukkan bahwa aminopro-PCT bisa menurunkan ekspresi integrin CD11b pada monosit dan netrofil. Lipopolisakarida merupakan komponen utama dari membran luar bakteri gram negatif, yang dikenal sebagai mediator mikroba yang poten yang berkaitan dengan patogenesis sepsis dan syok sepsis. Hasil penelitian terbaru menunjukkan human recombinant proCT yang ditambahkan pada whole blood, terdapat
penurunan dari sitokin proinflamasi TNF-α dan faktor anti inflamasi IL-10. Hal ini menunjukkan prokalsitonin dapat langsung menetralisir lipopolisakarida. (Nakamura et al., 2013)
2.4.3. Prokalsitonin Sebagai Marker Infeksi Bakteri
calcitonin diproduksi dan disekresikan oleh sel C kelenjar tiroid dari hasil
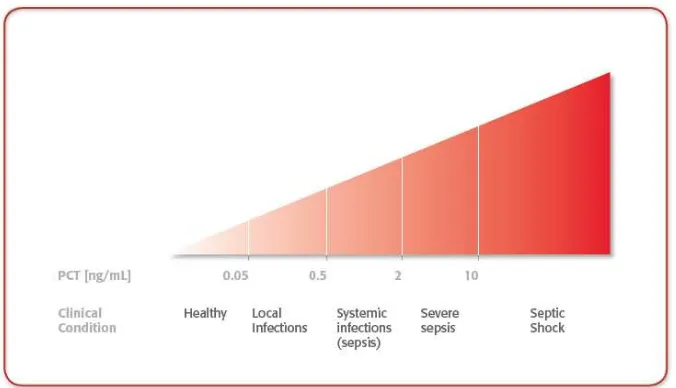
proses prohormon PCT. Dalam kondisi normal, kadar PCT yang berada dalam sirkulasi adalah sangat rendah (biasanya < 0,05 ng/ml). Menariknya, pada kasus infeksi bakteri berat, produk-produk mikroba seperti lipopolisakarida dan mediator proinflamasi dari respon imun tubuh host (seperti TNF-α dan IL-1β), pada jaringan yang luas akan menginduksi sekresi mRNA calcitonin dari prekursor calcitonin, termasuk PCT melalui suatu jalur konstitutif. Akibatnya, PCT akan dilepaskan ke seluruh tubuh sehingga terjadi peningkatan yang signifikan dari kadar PCT di dalam sirkulasi. (Hasselink, 2009)
Pada beberapa penelitian klinis yang melibatkan sekelompok pasien yang dipilih dengan infeksi saluran pernafasan bagian bawah, pneumonia, eksaserbasi akut dari penyakit paru obstruktif kronik, dan pasien sepsis, penggunaan antibiotik berkurang secara nyata dan diresepkan untuk jangka waktu yang lebih pendek ketika pengobatan dipandu dengan pemeriksaan PCT ultrasensitif. Selain itu, PCT mungkin juga berkontribusi untuk diagnosis awal infeksi bakteri pada pasien tertentu. (Hasselink, 2009)
Pada percobaan paparan endotoksin terhadap sukarelawan, didapatkan bahwa kadar PCT serum meningkat setelah 3 jam, dan mencapai kadar puncaknya setelah 24 jam, kemudian akan menurun sangat lambat dan progresif. Tetapi, pada hari ke-7 setelah paparan endotoksin, semua sukarelawan masih menunjukkan kadar PCT di atas normal. (Nakamura, 2013)
Xu et al. mengemukakan bahwa prokalsitonin dapat menjadi metode yang mudah dan murah untuk mendiagnosis Acute Pyelonephritis (APN) pada pasien anak. Kadar prokalsitonin 1 ng/ml memiliki sensitivitas 90,4% dan spesifisitas 88% dalam memprediksi APN. (Xu R et al., 2014)
Penelitian tentang kadar prokalsitonin pada ISK masih terus dilakukan. Pada penelitian sebelumnya dijumpai hubungan yang signifikan antara grade 3 vesico-urethral reflux (VUR) dengan prokalsitonin pada pasien anak. Bilir et al. mengemukakan dari penelitian terhadap ibu hamil didapatkan kadar prokalsitonin meningkat signifikan pada ibu hamil dengan asimptomatik bakteriuria dibandingkan dengan grup kontrol pada cutoff 0,5 ng/ml. Kadar prokalsitonin juga ditemukan lebih tinggi pada ibu
Di bawah ini adalah gambar skala peningkatan prokalsitonin mulai dari kondisi orang sehat sampai keadaan infeksi yang parah.
STROKE
IMUNODEPRESI PENGGUNAAN
KATETER URIN
INFEKSI SALURAN KEMIH (BAKTERIURIA)
PROKALSITONIN