BAB II
TINJAUAN PUSTAKA
Demam dengue dan Demam berdarah dengue A. Definisi
Demam dengue dan demam berdarah dengue adalah penyakit yang disebabkan oleh virus dengue dengan manifestasi klinis demam, nyeri otot dan/atau nyeri sendi yang disertai leukopenia, ruam, limfadenopati, trombositopenia dan diatesis hemoragik. Pada DBD terjadi perembesan plasma yang ditandai dengan hemokonstentrasi (peningkatan hematokrit) atau penumpukan cairan di rongga tubuh. Sindrom renjatan dengue (dengue
shock syndrome) adalah DBD disertai dengan renjatan atau syok.1 B. Epidemiologi
Demam berdarah dengue tersebar di wilayah Asia Tenggara, Pasifik barat dan Karibia. Indonesia adalah salah satu daerah endemis DBD dengan sebaran di seluruh wilayah tanah air. Sejak tahun 2014 Indonesia merupakan negara dengan laporan kasus infeksi virus dengue terbanyak, hal ini diikuti dengan angka kematian DBD di Indonesia yang tampak menurun secara konsisten setiap tahunnya. Prevalensi tertinggi diperoleh pada kelompok umur dewasa muda (25 – 34 tahun) sebanyak 0,7% dan terendah pada bayi (0,2 %). Penyebaran penyakit DBD di daerah perkotaan lebih intensif dari pada di daerah pedesaan. Hal ini disebabkan kepadatan jumlah penduduk yang tinggi di daerah perkotaan. Jarak antar rumah sangat berdekatan sehingga memudahkan nyamuk penular DBD menyebarkan virus dengue dari satu orang ke orang lain yang ada di sekitarnya.1,2
A. ETIOLOGI
Penyebab DD/DBD adalah virus dengue yang merupakan anggota genus Flavirus dan terdiri dari 4 serotipe, yakni DEN-1, DEN-2, DEN-3, dan DEN-4. DEN-3 merupakan serotipe terbanyak di Indonesia. Virus tersebut ditularkan oleh gigitan vektor nyamuk Aedes aegypti dan Aedes albopictus ke tubuh manusia dengan masa inkubasi 4 – 10 hari. Di Indonesia Aedes aegypti merupakan vektor utama. Peningkatan kasus setiap tahunnya berkaitan dengan sanitasi lingkungan dengan tersedianya tempat perindukan bagi nyamuk betina, yaitu bejana yang berisi air jernih (bak mandi, kaleng bekas, dan tempat penampungan air lainnya.1,2
Beberapa faktor diketahui berkaitan dengan peningkatan transmisi biakan virus dengue, yaitu:1
Vektor : perkembangbiakan vektor, kepadatan vektor di lingkungan
Pejamu : terdapatnya penderita di lingkungan keluarga, mobilisasi dan paparan terhadap nyamuk, usia dan jenis kelamin
Lingkungan : curah hujan, suhu, sanitasi dan kepadatan penduduk Gambaran klinis
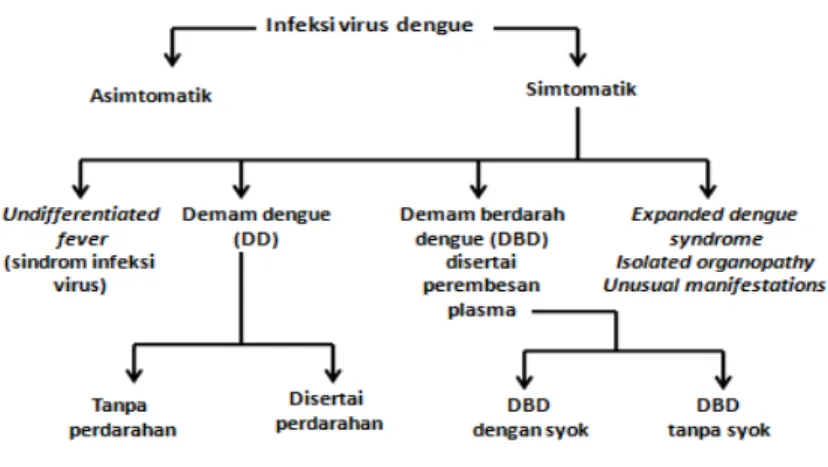
Gambar 1. Skema kriteria diagnosis infeksi dengue menurut WHO 2011 Sumber:World Health Organization-South East Asia Regional Office. Comprehensive Guidelines for
Prevention and Control of Dengue and Dengue Hemorrhagic Fever. India: WHO; 2011dengan modifikasi.
Manifestasi klinis menurut kriteria diagnosis WHO 2011, infeksi dengue dapat terjadi asimtomatik dan simtomatik. Infeksi dengue simtomatik terbagi menjadi undifferentiated fever (sindrom infeksi virus) dan demam dengue (DD) sebagai infeksi dengue ringan; sedangkan infeksi dengue berat terdiri dari demam berdarah dengue (DBD) dan expanded dengue syndrome atau isolated organopathy. Perembesan plasma sebagai akibat plasma leakage merupakan tanda patognomonik DBD, sedangkan kelainan organ lain serta manifestasi yang tidak lazim dikelompokkan ke dalam expanded dengue syndrome atau isolated organopathy. Secara klinis, DD dapat disertai dengan perdarahan atau tidak; sedangkan DBD dapat disertai syok atau tidak.
Pada undifferentiated fever, demam sederhana yang tidak dapat dibedakan dengan penyebab virus lain. Demam disertai kemerahan berupa makulopapular, timbul saat demam reda. Gejala dari saluran pernapasan dan saluran cerna sering dijumpai.
b. Demam dengue (DD)
Anamnesis: demam mendadak tinggi, disertai nyeri kepala, nyeri otot & sendi/tulang, nyeri retro-orbital, photophobia, nyeri pada punggung, facial flushed, lesu, tidak mau makan, konstipasi, nyeri perut, nyeri tenggorok, dan depresi umum.
Pemeriksaan fisik
Demam: 39-40°C, berakhir 5-7 hari
Pada hari sakit ke 1-3 tampak flushing pada muka (muka kemerahan), leher, dan dada Pada hari sakit ke 3-4 timbul ruam kulit makulopapular/rubeolliform
Mendekati akhir dari fase demam dijumpai petekie pada kaki bagian dorsal, lengan atas, dan tangan
Convalescent rash, berupa petekie mengelilingi daerah yang pucat pada kulit yg normal, dapat disertai rasa gatal
Manifestasi perdarahan
o Uji bendung positif dan/atau petekie
o Mimisan hebat, menstruasi yang lebih banyak, perdarahan saluran cerna (jarang terjadi, dapat terjadi pada DD dengan trombositopenia)
c. Demam berdarah dengue/ DHF
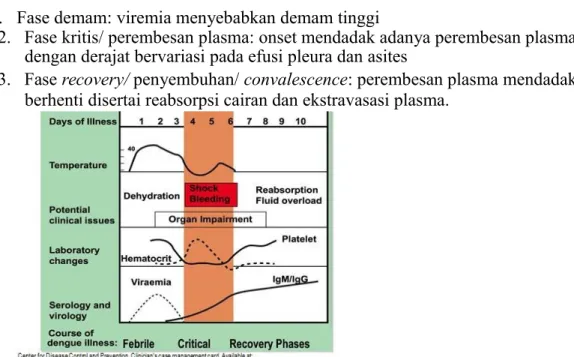
Dalam perjalanan penyakit infeksi dengue, terdapat tiga fase perjalanan infeksi dengue, yaitu 1. Fase demam: viremia menyebabkan demam tinggi
2. Fase kritis/ perembesan plasma: onset mendadak adanya perembesan plasma dengan derajat bervariasi pada efusi pleura dan asites
3. Fase recovery/ penyembuhan/ convalescence: perembesan plasma mendadak berhenti disertai reabsorpsi cairan dan ekstravasasi plasma.
Clinician’s case management. Dengue Clinical Guidance. Updated 2010.
Fase demam Anamnesis
Demam tinggi, 2-7 hari, dapat mencapai 40°C, serta terjadi kejang demam. Dijumpai
facial flush, muntah, nyeri kepala, nyeri otot dan sendi, nyeri tenggorok dengan faring
hiperemis, nyeri di bawah lengkung iga kanan, dan nyeri perut. Pemeriksaan fisik
o Manifestasi perdarahan
Uji bendung positif (≥10 petekie/inch2) merupakan manifestasi perdarahan yang paling banyak pada fase demam awal.
Mudah lebam dan berdarah pada daerah tusukan untuk jalur vena. Petekie pada ekstremitas, ketiak, muka, palatum lunak.
Epistaksis, perdarahan gusi Perdarahan saluran cerna Hematuria (jarang) Menorrhagia
o Hepatomegali teraba 2-4 cm di bawah arcus costae kanan dan kelainan fungsi hati (transaminase) lebih sering ditemukan pada DBD.
Berbeda dengan DD, pada DBD terdapat hemostasis yang tidak normal, perembesan plasma (khususnya pada rongga pleura dan rongga peritoneal), hipovolemia, dan syok, karena terjadi peningkatan permeabilitas kapiler. Perembesan plasma yang mengakibatkan ekstravasasi cairan ke dalam rongga pleura dan rongga peritoneal terjadi selama 24-48 jam.
Fase kritis
Fase kritis terjadi pada saat perembesan plasma yang berawal pada masa transisi dari saat demam ke bebas demam (disebut fase time of fever defervescence) ditandai dengan,
Peningkatan hematokrit 10%-20% di atas nilai dasar
Tanda perembesan plasma seperti efusi pleura dan asites, edema pada dinding kandung empedu. Foto dada (dengan posisi right lateral decubitus = RLD) dan ultrasonografi dapat mendeteksi perembesan plasma tersebut.
Terjadi penurunan kadar albumin >0.5g/dL dari nilai dasar / <3.5 g% yang merupakan bukti tidak langsung dari tanda perembesan plasma
Tanda-tanda syok: anak gelisah sampai terjadi penurunan kesadaran, sianosis, nafas cepat, nadi teraba lembut sampai tidak teraba. Hipotensi, tekanan nadi ≤20 mmHg, dengan peningkatan tekanan diastolik. Akral dingin, capillary refill time memanjang (>3 detik). Diuresis menurun (< 1ml/kg berat badan/jam), sampai anuria.
Komplikasi berupa asidosis metabolik, hipoksia, ketidakseimbangan elektrolit, kegagalan multipel organ, dan perdarahan hebat apabila syok tidak dapat segera diatasi.
Fase penyembuhan ditandai dengan diuresis membaik dan nafsu makan kembali merupakan indikasi untuk menghentikan cairan pengganti. Gejala umum dapat ditemukan sinus bradikardia/ aritmia dan karakteristik confluent petechial rash seperti pada DD.
d. Expanded dengue syndrome
Manifestasi berat yang tidak umum terjadi meliputi organ seperti hati, ginjal, otak,dan jantung. Kelainan organ tersebut berkaitan dengan infeksi penyerta, komorbiditas, atau komplikasi dari syok yang berkepanjangan.
C. Patofisiologi
Patofisiologi demam berdarah dengue dan dengue shock syndrome berkaitan dengan adanya respon kekebalan pada host yang dipicu oleh infeksi virus dengue. Terdapat tiga sistem organ yang diperkirakan berperan penting dalam patofisiologis penyakit ini, diantaranya adalah sistem imun, hati, dan sel endotel pembuluh darah. Virus dengue yang masuk kedalam tubuh melalui gigitan nyamuk aedes aegypti akan masuk ke dalam pembuluh darah ( viremia ) yang selanjutnya akan melekat pada beberapa bagian tubuh.
Viremia yang terjadi dapat mengakibatkan terjadinya peningkatan metabolisme sel sehingga produksi ATP meningkat dan terjadi hipertermi. Virus dapat pula menempel pada saluran cerna yang dapat menyebabkan asam lambung meningkat sehingga mengakibatkan gejala mual dan muntah sehingga mempengaruhi nafsu makan dan mengakibatkan kebutuhan nutrisi menjadi berkurang. Peningkatan asam lambung tersebut mengakibatkan dinding lambung teriritasi yang lama kelamaan dapat membuat perdarahan pada gastrointestinal dan dapat menimbulkan melena dan nyeri pada epigastrium.
Virus dengue juga dapat melekat pada permukaan trombosit dan akan mengakibatkan terjadinya kompleks imun pada permukaan trombosit sehingga trombosit menjadi rusak. Hal ini akan mengakibatkan trombositopenia atau jumlah trombosit berkurang yang berujung pada perdarahan, selain itu kerusakan trombosit juga menyebabkan kerja hati dan limfa berlebih untuk menghancurkan trombosit yang rusak tersebut.
Hal ini mengakibatkan hepatomegali dan splenomegali yang dapat menimbulkan nyeri. Sebagai respon terhadap infeksi virus dengue, tubuh akan mengaktifkan system imunologik untuk menghasilkan antibody. Setelah antibody terbentuk maka tubuh akan mengaktifkan mengaktifkan sistem komplemen dengan mensekresikan C3a dan C5a hingga
terjadi peningkatan permeabilitas dinding pembuluh darah sehingga cairan dan elektrolit dari intravaskuler akan berpindah ke ekstravaskuler.(3,4)
Hal ini menyebabkan hipotensi, hemokonsentrasi, hipoproteinemia, hiponatrium dan
efusi cairan ke rongga serosa Adanya peningkatan permeabilitas dinding pembuluh darah
yang mendadak akan memicu terjadinya renjatan atau syok pada demam berdarah dengue.
Pada penderita dengan renjatan/shock berat maka volume plasma dapat berkurang sampai kurang lebih 30% dan berlangsung selama 24 – 48 jam.(1)
Renjatan hipovolemia ini bila tidak ditangani segera akan berakibat anoksia jaringan,asidosis metabolic sehingga terjadi pergeseran ion kalsium dari intraseluler ke extraseluler. Mekanisme ini diikuti oleh penurunan kontraksi otot jantung dan venous return sehingga lebih memperberat kondisi renjatan/shock. Selain itu kematian pada penderita DSS biasanya disebabkan oleh perdarahan hebat saluran pencernaan yang biasanya timbul setelah renjatan berlangsung lama dan tidak diatasi secara adekuat.
D. Diagnosis
Diagnosis DBD/DSS ditegakkan berdasarkan kriteria klinis dan laboratorium (WHO, 2011). (5)
1. Kriteria klinis yaitu :
- Demam tinggi mendadak, tanpa sebab yang jelas, berlangsung terus-menerus selama 2-7 hari
- Manifestasi perdarahan, termasuk uji bendung positif, petekie, purpura, ekimosis, epistaksis, perdarahan gusi, hematemesis, dan/melena
- Pembesaran hati
- Syok, ditandai nadi cepat dan lemah serta penurunan tekanan nadi (≤20 mmHg), hipotensi, kaki dan tangan dingin, kulit lembab, dan pasien tampak gelisah.
2. Kriteria laboratorium
- Trombositopenia (≤100.000/mikroliter)
- Hemokonsentrasi, dilihat dari peningkatan hematokrit 20% dari nilai dasar / menurut standar umur dan jenis kelamin
- Dua kriteria klinis pertama ditambah trombositopenia dan hemokonsentrasi/ peningkatan hematokrit 20%.
- Dijumpai hepatomegali sebelum terjadi perembesan plasma - Dijumpai tanda perembesan plasma
- Efusi pleura (foto toraks/ultrasonografi) - Hipoalbuminemia
4. Perhatian
- Pada kasus syok, hematokrit yang tinggi dan trombositopenia yang jelas, mendukung diagnosis DSS.
- Nilai LED rendah (<10mm/jam) saat syok membedakan DSS dari syok sepsis.
Tabel 1. Derajat DBD berdasarkan klasifikasi WHO 2011
DD/DB D
Derajat Tanda dan gejala Laboratorium
DD Demam disertai minimal dengan 2 gejala
Nyeri kepala Nyeri retro-orbital Nyeri otot
Nyeri sendi/ tulang
Ruam kulit makulopapular Manifestasi perdarahan
Tidak ada tanda perembesan plasma
Leukopenia (jumlah leukosit ≤4000 sel/mm3) Trombositopenia (jumlah trombosit <100.000 sel/mm3) Peningkatan hematokrit (5%-10%)
Tidak ada bukti DBD I Demam dan manifestasi perdarahan
(uji
bendung positif) dan tanda perembesan plasma
Trombositopenia <100.000 sel/mm3; peningkatan hematokrit
≥20% DBD II Seperti derajat I ditambah
perdarahan spontan Trombositopenia <100.000sel/mm3; peningkatan hematokrit
≥20% DBD* III Seperti derajat I atau II ditambah
kegagalan
sirkulasi (nadi lemah, tekanan nadi ≤ 20
Trombositopenia <100.000 sel/mm3; peningkatan hematokrit
≥20% DBD* IV Syok hebat dengan tekanan darah
dan nadi yang tidak terdeteksi Trombositopenia <100.000sel/mm3; peningkatan hematokrit
≥20% *Derajat III dan IV disebut sebagai DSS(Dengue syok Syndrome)
Pemeriksaan penunjang
1. Pemeriksaan darah perifer, yaitu hemoglobin, leukosit, hitung jenis, hematokrit, dan trombosit. Antigen NS1 dapat dideteksi pada hari ke-1 setelah demam dan akan menurun sehingga tidak terdeteksi setelah hari sakit ke-5-6. Deteksi antigen virus ini dapat digunakan untuk diagnosis awal menentukan adanya infeksi dengue, namun tidak dapat membedakan penyakit DD/DBD.
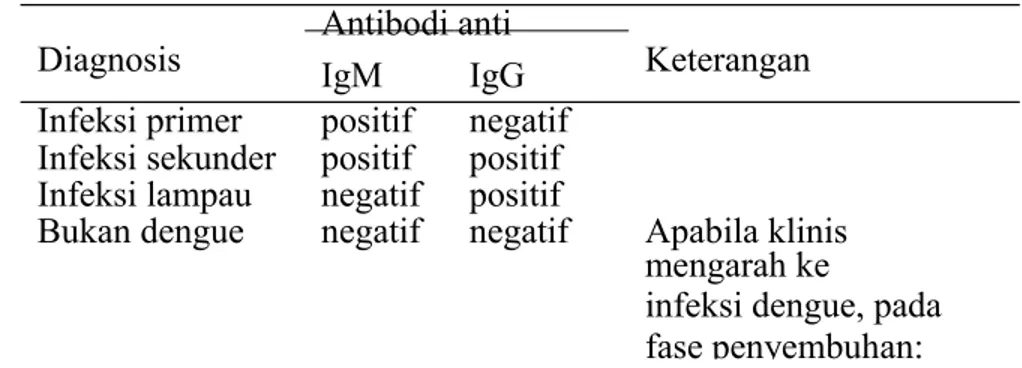
2. Uji serologi IgM dan IgG anti dengue
Antibodi IgM anti dengue dapat dideteksi pada hari sakit ke-5 sakit, mencapai puncaknya pada hari sakit ke 10-14, dan akan menurun/ menghilang pada akhir minggu keempat sakit.
Antibodi IgG anti dengue pada infeksi primer dapat terdeteksi pada hari sakit ke-14. dan menghilang setelah 6 bulan sampai 4 tahun. Sedangkan pada infeksi sekunder IgG anti dengue akan terdeteksi pada hari sakit ke-2.
Rasio IgM/IgG digunakan untuk membedakan infeksi primer dari infeksi sekunder. Apabila rasio IgM:IgG >1,2 menunjukkan infeksi primer namun apabila IgM:IgG rasio <1,2 menunjukkan infeksi sekunder.
Tabel 2. Interpretasi uji serologi IgM dan IgG pada infeksi dengue Antibodi anti
dengue
Diagnosis IgM IgG Keterangan
Infeksi primer positif negatif Infeksi sekunder positif positif Infeksi lampau negatif positif
Bukan dengue negatif negatif Apabila klinis mengarah ke
infeksi dengue, pada fase penyembuhan:
Pemeriksaan radiologis
Pemeriksaan foto dada dalam posisi right lateral decubitus dilakukan atas indikasi, Distres pernafasan/ sesak
Dalam keadaan klinis ragu-ragu, namun perlu diingat bahwa terdapat kelainan radiologis terjadi apabilapada perembesan plasma telah mencapai 20%-40%
Pemantauan klinis, sebagai pedoman pemberian cairan, dan untuk menilai edema paru karena overload pemberian cairan.
Kelainan radiologi yang dapat terjadi: dilatasi pembuluh darah paru terutama daerah hilus kanan, hemitoraks kanan lebih radioopak dibandingkan yang kiri, kubah diafragma kanan lebih tinggi daripada kanan, dan efusi pleura.
Pada pemeriksaan ultrasonografi dijumpai efusi pleura, kelainan dinding vesika felea, dan dinding buli-buli.
E. Penatalaksanaan
Penatalaksanaan dibedakan berdasarkan proses yang mendasari yaitu kebocoran plasma. Pedoman tatalaksana DD dan DBD, SSD berbeda dari segi resusitasi cairan dan indikasi perawatan di RS. Pada dasarnya pengobatan DBD bersifat suportif, yaitu mengatasi kehilangan cairan plasma. Pasien DD dapat berobat jalan sedangkan pasien DBD dirawat di ruang perawatan biasa.
Pada fase demam pasien dianjurkan : • Tirah baring, selama masih demam.
• Obat antipiretik atau kompres hangat diberikan apabila diperlukan. • Dianjurkan pemberian cairan dan elektrolit per oral, jus buah
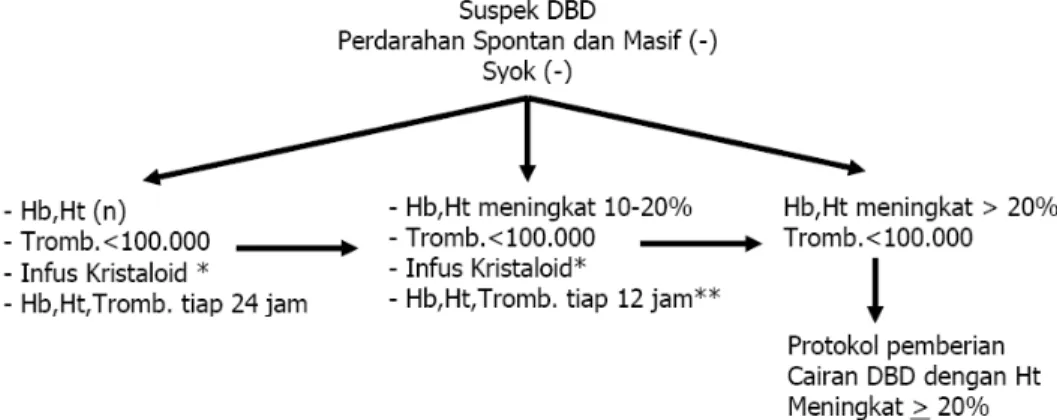
Protokol 1. Penanganan Tersangka (probable) DBD Tanpa Syok
Petunjuk dalam memberi pertolongan pertama pada penderita atau tersangka DBD di Unit Gawat Darurat serta dalam memutuskan indikasi rawat. Tersangka DBD di UGD dilakukan pemeriksaaan darah lengkap, minimal Hb, Ht dan trombosit. Bila hasil trombosit normal atau turun sedikit (100.000 – 150.000) pasien dipulangkan, wajib kontrol 24 jam berikut atau bila memburuk segera harus kembali ke UGD. Bila hasil Hb dan Ht normal, trombosit <100.000, pasien dirawat. Bila hasil Hb, Ht meningkat, trombosit normal atau turun, pasien dirawat. 10
Gambar 3. Penanganan Tersangka (probable) DBD Tanpa Syok Protokol 2. Pemberian Cairan Pada Tersangka DBD Dewasa di Ruang Rawat
Tatalaksana kasus tersangka DBD tanpa perdarahan spontan dan masif dan tanpa syok, diberi cairan infuse kristaloid dengan rumus volume cairan yang diperlukan per hari :
1500 + (20 x (BB dalam kg – 20)
Monitor Hb, Ht, trombosit per 24 jam. Bila hasil Hb dan Ht meningkat >10-20% dan trombosit turun <100.000 maka jumlah cairan tetap, lalu lanjutkan monitor per 12 jam. Bila hasil Hb, Ht meningkat >20% dan nilai trombosit <100.000 lanjutkan pemberian cairan sesuai Protokol 3.
Gambar . Pemberian Cairan Pada Tersangka DBD Dewasa di Ruang Rawat
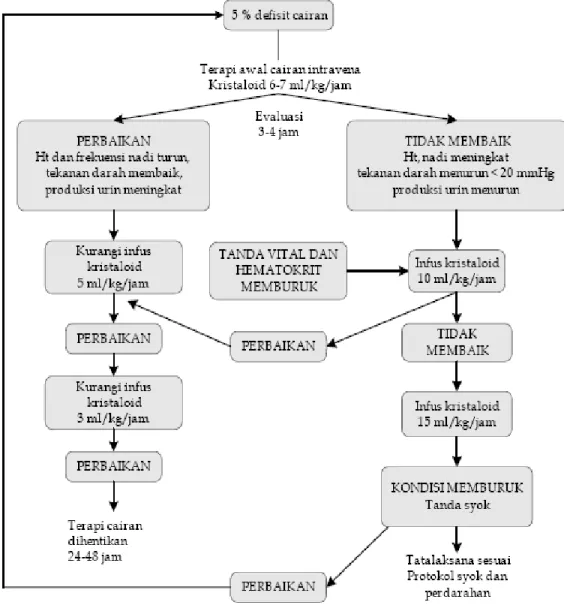
Protokol 3. Penatalaksanaan DBD dengan Peningkatan Hematokrit >20%
Peningkatan nilai Ht >20% menunjukkan tubuh mengalami defisit cairan sebanyak 5%. Terapi awal pemberian cairan, infuse kristaloid dengan dosis 6-7ml/kg/jam. Monitor dilakukan 3-4 jam setelah pemberian cairan. Parameter nilai perbaikan adalah kadar Ht, frekuensi nadi, tekanan darah
dan produksi urin. Bila didapatkan tanda perbaikan maka dosis cairan dikurangi menjadi 5ml/kgBB/jam. Bila 2 jam kemudian keadaan tetap dan ada perbaikan, dosis dikurangi menjadi 3 ml/kgBB/jam. Bila keadaan tetap membaik dalam 24-48 jam kemudian, pemberian cairan infuse dapat dihentikan. Bila keadaan tidak membaik setelah terapi awal maka dosis cairan infus naik menjadi 10ml/kgbb/jam. Bila 2 jam keadaan membaik, cairan dikurangi menjadi 5 ml/kgbb jam. Bila memburuk, naik menjadi 15 ml/kgBB/jam.Bila tanda syok (+) masuk ke protokol syok.
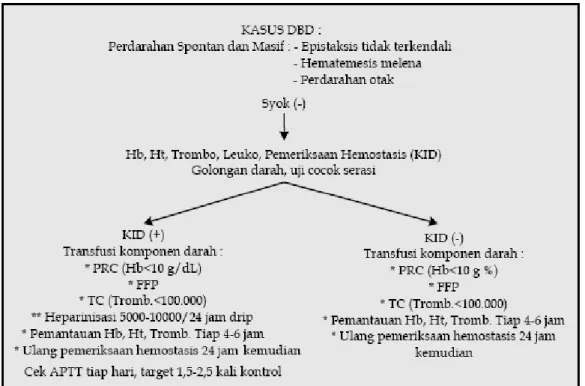
Gambar 4. Penatalaksanaan DBD dengan Peningkatan Hematokrit >20% Protokol 4. Penatalaksanaan Perdarahan Spontan pada DBD Dewasa
Sumber perdarahan masif dan spontan pada penderita DBD adalah epistaksis, perdarahan saluran cerna (hematemesis, melena atau hematoskesia), saluran kencing (hematuria), perdarahan otak, dan yang tersembunyi, dengan jumlah perdarahan sebanyak 4-5 ml/kgBB/jam. Terapi cairan sama
seperti kasus DBD tanpa syok. Pemeriksaan tanda vital, Hb, Ht, trombosit dilakukan 4-6 jam serta pemeriksaan trombosis dan hemostasis. Heparin diberi bila tanda KID (+). Transfusi komponen darah diberikan sesuai indikasi, PRC diberi bila Hb <10 g/dl. Trombosit hanya diberi pad pasien perdarahan spontan masif dengan kadar trombosit <100.000 dengan atau tanpa tanda KID. FFP diberikan bila didapatkan defisiensi faktor pembekuan (PT dan aPTT memanjang).
Gambar 5. Penatalaksanaan Perdarahan Spontan pada DBD Dewasa Komplikasi
Demam Dengue
Perdarahan dapat terjadi pada pasien dengan ulkus peptik, trombositopenia hebat, dan trauma.
Demam Berdarah Dengue
Ensefalopati dengue dapat terjadi pada DBD dengan atau tanpa syok.
Kelainan ginjal akibat syok berkepanjangan dapat mengakibatkan gagal ginjal akut.
Edema paru dan/ atau gagal jantung seringkali terjadi akibat overloading pemberian cairan pada masa perembesan plasma
Syok yang berkepanjangan mengakibatkan asidosis metabolik & perdarahan hebat (DIC, kegagalan organ multipel)
Hipoglikemia / hiperglikemia, hiponatremia, hipokalsemia akibat syok berkepanjangan dan terapi cairan yang tidak sesuai
DAFTAR PUSTAKA
1. 1. Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S. Buku ajar ilmu penyakit dalam. Edisi ke-6. Jakarta: Interna publishing; 2014
2. Lestari K. Epidemiologi dan pencegahan demam berdarah dengue di Indonesia. Farmaka. 2007. 5 :12 – 29.
3. Clyde K,Kyle J,Haris E.Recentadvances in deciphering viraland hostdeterminants of dengue virus replication and pathogenesis. JournalofVirology2006;80:11418-31.
4. Guglani L,Kabra SK .T cell immunopathogenesis of dengue virus infection. Dengue Buletin 2005;29:58-69.
5. World Health Organization-South East Asia Regional Office. Comprehensive Guidelines for Prevention and Control of Dengue and Dengue Hemorrhagic Fever. India: WHO; 2011.p.1-67.
6. Centers for Disease Control and Prevention. Dengue Clinical Guidance.
Updated 2010 sept 1. Available from:
http://www.cdc.gov/dengue/clinicallab/clinical.html.
7. Dengue Hemorrhagic Fever. Diagnosis, treatment prevention and control. Edisi kedua. WHO, Geneva, 1997.
8. WHO. Dengue for Diagnosis, treatment, prevention and control. 2009:1-146 9. Holiday MA, Segar WE. Maintenance need for water in parenteral fluid
therapy. Pediatrics 1957;19:823
10. Demam Berdarah Dengue. Naskah lengkap Pelatihan bagi Pelatih Dokter Spesialis Anak & Dokter Spesialis Penyakit Dalam dalam Tata laksana Kasus DBD. Hadinegoro SR, Satari HI, penyunting. Balai Penerbit, Fakultas Kedokteran Universitas Indonesia, Jakarta 2005.