10
TINJAUAN KEPUSTAKAAN
2.1 Hipospadia
Galen (130-199 AD) adalah seorang dokter gladiator di Roma, merupakan orang pertama yang menyebutkan kata hipospadia.Kata hipospadia berasal dari bahasa Yunani "hypo" yang berarti dibawah dan "spadon" yang berarti celah. Hipospadia adalah salah satu kelainan kongenital yang paling sering terjadi pada laki-laki dan merupakan kelainan yang paling sering terjadi pada perkembangan penis (Smith, 1997;Hadidi, 2004;Örtqvist L et al,2016).
Gambar 2.1. Galen, Dokter Gladiator (130-199 AD) (dikutip dari Örtqvist L et al,2016)
2.1.1 Definisi
Hipospadia adalah kelainan letak uretra dan merupakan kelainan bawaan pada anak laki-laki, ditandai dengan posisi anatomi pembukaan saluran kemih di bagian ventral atau bagian anterior penis, biasanya disertai lengkung penis yang tidak normal dan ukurannya lebih pendek daripada laki-laki normal. Letaknya bervariasi sepanjang bagian ventral dari penis atau di perineum sebagai akibat gagalnya penyatuan dari lempeng uretra, hipospadia berat didefinisikan sebagai sebagai suatu kondisi hipospadia yang disertai dengan letak muara uretra eksterna diantara proximal penis sampai dengan di perbatasan penis dan skrotum dan mempunyai chordee (Saleem et al, 2012; Arnaud et al, 2011, Hadidi 2004, Örtqvist L et al,2016; Keays and Sunit, 2017).
2.1.2 Insiden
Insiden hipospadia sekitar 3,8 dari 1000 kelahiran hidup anak laki-laki, hal itu berarti sekitar 1 dari 300 anak laki-laki menderita kelainan hipospadia (Hadidi, 2004).Prevalensi hipospadia di negara barat sebanyak 18,6 banding 10.000 kelahiranhidup dan dilaporkan mengalami peningkatan disetiap tahunnya (Bergman et al, 2015; Springer et al, 2016).Sebuah penelitian di Amerika Serikat melaporkan bahwa hipospadia merupakan kelainan kongenital yang paling sering pada orang kulit putih. Di Nigeria dilaporkan insiden hipospadia sebesar 1,1% diantara anak-anak yang dalam tingkat pendidikan Sekolah Dasar. Penelitian-penelitian terbaru juga melaporkan insiden hipospadia terus meningkat pada negara-negara industri (Hadidi, 2004; Aisuodionoe-Shadrach et al, 2015; Springer et al, 2016).
Tipe hipospadia yang paling sering adalah tipe glanular atau koronal yang mencapai 75% dari kasus hipospadia. Studi tahun 2016 dari 42 pasien hipospadia yang ada di Sanglah Denpasar, didapatkan 33.3% pasien dengan tipe penoskrotal (n=14); 21,4% pasien dengan tipe scrotal (n=9),26,2% pasien dengan penile (n=11); 14,3% pasien koronal (n=6); 2,4% subkoronal (n=1); dan 2.4% perineal (n=1) (Duarsa dan Nugroho, 2016).
2.1.3 Etiologi
Penyebab dari hipospadia sampai saat ini belum bisa ditentukan secara spesifik. Shih dan Graham, 2014; Van der zanden et al, 2012dan Shekhar Yadav, 2011 berpendapat terdapat beberapa faktor yang terlibat dalam terjadinya kelainan hipospadia ini, yaitu faktor endokrin, genetik dan lingkungan. Hipospadia bisa terjadi karena salah satu faktor tersebut maupun kombinasi dari ketiga faktor tersebut.
1). Faktor Endokrin
Penyebab hipospadia yang paling potensial adalah dari faktor endokrin karena pembentukan uretra pada laki-laki sangat dipengaruhi oleh androgen sehingga sangat memungkinkan penjelasan dari penyebab hipospadia adalah dari abnormalitas dari metabolisme androgen.Androgen Receptor (AR) bertempat di kromosom Xq12 dan berperan penting pembentukan genetalia laki-laki melalui interaksinya dengan testosteron dan 5-dihydrotestosteron (DHT). Konversi testosteron menjadi DHT dikatalisasi oleh enzim 5-reduktase. AR mempengaruhi ekspresi androgen dalam regulasi gen yang penting dalam perkembangan fenotip seksual laki-laki dengan cara mengenali Androgen Response Elements (AREs) pada
DNA yang telah membentuk suatu ikatan dengan testosteron atau DHT di dalam sitoplasma. Mutasi AR dapat mempengaruhi fungsi reseptor yang berakibat tingkat kepekaan atau sensitivitas androgen berkurang secara parsial maupun komplit (Örtqvist L et al,2016; Adamovic dan Nordenskjold, 2012).
2). Faktor Genetik
Insiden pasien hipospadia pada pasien yang mempunyai ayah yang menderita hipospadia adalah sebanyak 7%.Insiden pasien hipospadia yang tidak mempunyai riwayat saudara kandung maupun keluarga yang menderita hipospadia adalah sebanyak 12%.Jika dalam satu keluarga terdapat 2 penderita hipospadia dan salah satunya adalah ayahnya maka risiko terjadi lahirnya anak yang menderita hipospadia meningkat menjadi 26%. Insiden hipospadia didapatkan 8,5 kali lebih sering pada kembar monozigot. Mayoritas mutasi yang teridentifikasi ditemukan pada individudengan hipospadia proksimal, hal ini menunjukkan bahwa hipospadia proksimal memiliki lebih banyaketiologi monogenik atau poligenik sedangkan hipospadia distal lebih merupakan etiologi multifaktorial.Kandidat gen yang jelas untuk hipospadia adalah gen yang terlibat dalam pengembangangenitalia eksternal laki-laki, dan mutasi ditemukan pada lebih dari 60 gen yang terlibatperkembangan genital. Gen tersebut adalah WT1 (Wilms Tumor 1), SF1 (NR5A1 atauFaktor steroidogenik 1) dan FSHR (Follicle Stimulating Hormone Receptor) yangterlibat dalam pengembangan genitalia internal dan LHCGR (Luteinizing Hormon Reseptor Choriogonadotropin), sebuah gen yang bertanggung jawab untuk bagian selanjutnya dari perkembangan.Yang terpenting adalah gen reseptor androgen (AR) dan gen untuk enzim dalamproses mengubah kolesterol menjadi testosteron
(misalnya 17β-HSD (17 beta steroid dehidrogenase) dan testosteron terhadap dihidrotestosteron (DHT), SRD5A2 (5-alfa reduktase) (Örtqvist L et al,2016; Duarsa dan Nugroho, 2016).
3). Faktor Lingkungan
Beberapa penelitian melaporkan hubungan hipospadia dengan bayi berat lahir rendah (BBLR), bayi prematur, usia ibu saat hamil dan riwayat hipertensi pada ibu.Hubungan kejadian hipospadia dengan BBLR dan prematuritas, dari analisis univariat BBLR dan prematuritas, memberikan pengaruh terhadap kejadian hipospadia. Bayi dengan berat badan lahir rendah dapat menjadi penanda bahwa telah terjadi hambatan pertumbuhan janin karena plasenta ibu kurang dalam memberikan nutrisi dan berkurangnya pula produksi hCG sehingga memengaruhi sintesis androgen.Usia ibu saat hamil memiliki keterkaitan kejadian dengan hipospadia, usia ibu di atas 35 tahun cenderung akan mengakibatkan hipospadia 4,17 kali lebih tinggi. Carmichael dkk melaporkan seorang ibu yang hamil pada usia di atas 35 tahun memiliki risiko aliran darah plasenta yang tidak baik dikarenakan kekakuan pembuluh darah. Dengan demikian, asupan nutrisi ke janin terganggu sehingga mengakibatkan hambatan pertumbuhan dan proses metabolisme janin. Diet vegetarian yang dilakukan selama masa kehamilan, menunjukkan hasil statistik yang tidak berhubungan dengan kejadian hipospadia. Sementara itu, North melaporkan bahwa pada ibu hamil yang hanya mengonsumsi sayuran hijau saja atau sedang menjalani pola makan vegetarian, dapat terjadi penurunan vitamin B 12, choline, methionine yang akan memengaruhi sintesis estrogen dengan pembentukan efek phytoestrogen. North mendapatkan bahwa diet
vegetarian memberikan pengaruh terhadap kejadian hipospadia 4,6 kali lipat dibandingkan dengan ibu hamil yang menjalani diet normal.Hal ini disebabkan fungsi plasenta yang terganggu mengakibatkan regulasi hormonal dan penyediaan nutrisi pada janin terganggu sehingga memengaruhi pembentukan saluran uretra. Beberapa literatur menyebutkan bahwa terdapat hubungan antara kejadian hipospadia dengan paparan lingkungan yang berhubungan dengan bahan kimiawi, yaitu pestisida, zat kimia dapat mempengaruhi perkembangan dan maturasi seksual dan fungsi reproduksi janin (ShekharYadav, 2011). Pestisida adalah kontaminan atau bahan yang sangat sering dijumpai dalam kehidupan sehari-hari.Paparan pestisida terhadap ibu yang sedang mengandung dapat berakibat terjadinya kelainan seperti malformasi urogenital, memburuknya kualitas sperma dan kanker payudara.Terdapat penelitian yang menunjukkan peningkatan insiden hipospadia pada keluarga yang tinggal di dekat tempat pembuangan limbah di Eropa dan ibu yang mempunyai riwayat pekerjaan dengan paparan pestisida mempunyai risiko yang lebih besar melahirkan anak dengan kelainan hipospadia. Hal ini diperkuat dengan adanya penelitian lain yang menunjukkan bahwa ibu dengan riwayat konsumsi sayuran organik tidak mempunyai anak dengan kelainan hipospadia (Örtqvist L et al,2016; Shekhar Yadav, 2011).
2.1.4. Patofisiologi
Sekitar minggu ke-6 gestasi, tuberkulum genital berkembang ke arah anterior menuju ke arah sinus urogenital.Pada minggu ke-8 terjadi maskulanisasi genetalia eksterna laki-laki karena pengaruh dari sintesis testosteron oleh testis fetus. Sintesis testosteron dilakukan oleh sel leydig dari testis fetus, dimana sel
Leydig tersebut dirangsang oleh hCG (Human Chorionic Gonadotropin). Testosteron diubah menjadi bentuk yang lebih poten oleh enzim 5-reduktase tipe II menjadi dihidrotestosteron. Untuk dihidrotestosteron menjadi lebih efektif, dihidrotestosteron harus berikatan dengan reseptor androgen yang berada di jaringan genital. Salah satu tanda pertama dari maskulanisasi adalah menjauhnya jarak antara anus dengan genital diikuti dengan pemanjangan dari phallus, pembentukan uretra dan pembentukan preputium.Uretra dibentuk dari gabungan tepi medial lipatan endodermal uretra.Peristiwa penggabungan tepi medial lipatan endodermal uretra ini dimulai dari arah proksimal ke distal dan berakhir pada akhir trimester pertama.Tepi ektodermal uretra bergabung menjadi preputium.Kegagalan menyatunya lipatan endodermal uretra ini yang memicu terjadinya hipospadia (Örtqvist L et al,2016; Kalfa et al, 2013).
Terhentinya perkembangan kanalisasi menyebabkan abnormalitas cakupan ventral dari mesenkim perineal midline sepanjang uretral plate pada saat kanalisasi, menghasilkan pembukaan uretral ektopik. Pembukaan uretral umumnya terhenti saat mendekati coronal groove dari glans. Penghentian ini terjadi selama minggu 14 dan 15 massa perkembangan. Semakin lambat penghentian terjadi maka semakin distal hipospadia terjadi (Örtqvist L et al,2016).
Penghentian dini perkembangan menghentikan fusi dari lipatan luar genital menghasilkan dua hemiskrotal.Kulit prepusium yang terbelah atau abnormal juga merupakan konsekuensi dari penghentian perkembangan uretra. Pada usia kehamilan delapan minggu, lipatan preputial muncul di kedua sisi batang penis dan bergabung pada dorsum penis. Karena tidak lengkapnya perkembangan uretra,
lipatan preputial tidak bisa melingkar di sisi ventral. Konsekuensinya adalahpreputiumtidak terdapat pada sisi ventral, danjaringan preputial yang berlebihan pada dorsum. Raphe median dari phallus juga berkembang secara tidak normal. Kekurangan pertumbuhan mesenkimal dapat menyebabkan rangkaian raphe zig-zag yang berakhir dan terbagi menjadi duacabang, satu pada setiap sisi distal menuju "dog ears" atau sudut dari preputium yang terbelah. Area segitiga antara dua cabang yang tidak memiliki fasia Buck dan jaringan subkutan,merupakan aspek penting selama operasi. Kelengkungan penis abnormal yang diamati pada saat ereksi terjadi pada banyak pasien dengan hipospadia, namun lebih sering terjadi danlebih berat pada pasien dengan hipospadia tipe proksimal. Pada kasus yang lebih proksimal, kelengkungan penis disebabkan oleh apoptosis plat uretra / korpus spongiosum karena tidak adanyastimulasi androgenik menghasilkan lengkungan pada corpus cavernosa. Jaringan fibrosa, yang dipotong selama koreksi kelengkungan, disebut chordee.Kelengkungan penis pada pasien dengan hipospadia distal lebih banyak disebabkan oleh kurangnya panjang kulit atau pertumbuhan periurethral (Örtqvist L et al,2016).
2.1.5. Klasifikasi
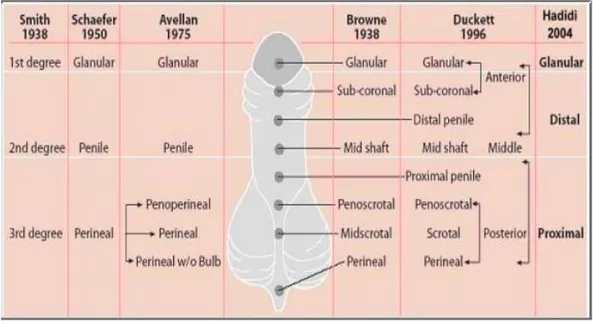
Klasifikasi anatomi dari hipospadia sudah berkembang dari tahun 1938 sampai sekarang. Tujuan dari klasifikasi ini adalah untuk mengidentifikasi letak dari meatus uretra eksterna dan mendokumentasikan profil dari hipospadia tiap-tiap pasien sehingga para ahli bedah urologi pediatri yang melakukan operasi koreksi hipospadia ini dapat melakukan evaluasi serta membandingkan keuntungan dan kerugian dari beberapa teknik yang digunakan. Tipe hipospadia yang paling sering
adalah tipe glanular dari keseluruhan kasus, sedangkan di RSUP Sanglah yang paling sering adalah tipe penoskrotal (33,3%). Semakin proksimal letak meatus, semakin besar kemungkinan muncul chordee (Hadidi, 2004; Duarsa dan Nugroho, 2016).
Gambar 2.2.Klasifikasi hipospadia berdasarkan lokasi meatus uretra eksterna (dikutip dari Hadidi, 2004).
Secara tradisional hipospadi dulunya diklasifikasikan berdasarkan posisi meatus yaitu distal (glandular, coronal dan distal penis) atau proksimal (proksimal penis, peno skrotal, skrotal atau perineal), klasifikasi yang didasarkan atas letak muara uretra akan sangat mudah untuk diketahui dan memudahkan komunikasi antara dokter yang tidak terlatih untuk koreksi hipospadia. Bagaimanapun semakin dekat posisi uretra tidak memberikan perkiraan tingkat keparahan untuk membantu dalam koreksi bedah. Saat ini klasifikasi telah dideskripsikan dengan menyertakan tingkat pembagian corpus spongiosum, curvatura penis, hipoplasia ventral dan hubungan terhadap tulang pubis. Beberapa keadaan struktur anatomi penting lain
yang dapat mengintervensi kesuksesan koreksi bedah dan penampilan akhir dari alat kelamin dapat diperhitungkan dalam klasifikasi seperti panjang penis, ukuran glans dan kualitas dari lempeng uretra (Springer, 2017)
Klasifikasi simpel berdasarkan tingkat keparahan dan rasio cost benefit untuk pasien adalah (Springer, 2017)
a. Hipospadia ringan
Hipospadia distal terisolasi (glandular, coronal atau penile) tanpa adanya chordae, mikropenis atau anomali skrotal. Indikasi untuk koreksi pada tipe ini hanya didasarkan atas alassan kosmetik, sehingga koreksi bedah hanya dilakukan jika angka komplikasi yang sangat rendah dapat dijamin
b. Hipospadia berat
Hipospadia tipe skrotal dan perineal atau tipe apapun dengan chordae, mikropenis dan anomali skrotal. Indikasi untuk koreksi pada kasus ini adalah ditujukan untuk masalah fungsional. Pada kasus ini terdapat angka komplikasi yang tinggi, akan tetapi manfaat untuk pasien yang menjalani operasi adalah baik.
c. Redo Hipospadia
Indikasi operasi pada kasus ini adalah untuk meminimalisir beban setelah menjalani operasi
Gambar 2.3. Alogaritma pendekatan tatalaksana hipospadia ringan dan berat (Modifikasi dari Springer, 2017).
2.2 Uretroplasti
Tujuan operasi pada hipospadia adalah untuk menciptakan uretra dengan fungsi yang baik dan untuk memperbaiki lengkungan penis sehingga memperbaiki penampilan penis secara kosmetik serta menghasilkan muara uretra di ujung penis,
Hypospadias preoperative androgen application
Mild Hypospadias
No Correction TIP And Others
Severe Hypospadias Degloving Erection Test Good Urethral Plate No Ventral Hyposplasia Mild Chordae
TIP plication and others straightening Techniques Scarred Tissue ventral hypoplasia severe chordae Stage Repair plication Ventral corporectomy
sehingga pasien bisa buang air kecil dalam posisi berdiri (Hadidi, 2004). Hipospadia dapat sangat mempengaruhi kehidupan pasien, baik secara kosmetik maupun secara fungsional. Masalah kosmetik berefek kepada masalah emosional pasien yang mempunyai bentuk penis yang berbeda dari teman-temannya.Masalah fungsional seperti ketidakmampuan pasien untuk buang air kecil dengan posisi berdiri. Hal-hal semacam inilah yang membuat solusi pembedahan tetap menjadi pilihan yang utama (Abdelrahman et al, 2011).
Ada banyak teknik bedah yang dilakukan, dan tren kemajuan ilmu serta penelitian sangat mempengaruhi metode mana yang paling sering digunakan.Pilihan teknik bedah, bergantung pada tingkat keparahanhipospadia. Tidak semua kasus perlu dikelola dengan pembedahan untuk alasan medis. Menurut beberapa ahli hipospadia, hipospadia tipe glanural dengan fusi daripada gland proximal dengan pembukaan uretra dan lengkung ventral <30% tidak perlu dilakukan uretroplasti jika jarak dari bibir ventral meatus ke corona lebih dari 2mm. Satu-satunya alasan operasi dalam kasus ini adalah kosmetik, rekonstruksi preputium atau sirkumsisi dapat dilakukan tergantung pada tradisi budaya lokal atau pilihan orangtua. Operasi hipospadia dimulai oleh seorang ahli bedah dari Alexandria yang bernama Helidon dan Antyllus pada abad 1-2. Mereka melakukan reseksi parsial dari glans penis untuk membuat letak orifisium lebih sentral. Helidon dan Antyllus tidak bisa melakukan operasi pada hipospadia tipe proksimal. Metode ini bertahan sampai kurang lebih 1000 tahun. Periode berikutnya, setelah 1000 tahun, ditemukan metode tunnelling and cannulation. Tunnel yang dimaksud dibuat dengan trokar dan lubang yang terbentuk dijaga supaya tidak tertutup dengan kanul
sampai terbentuk epitelisasi. Guy de Chauliac (1363) dan Lusitanus (1511-1568) menggunakan kanul yang terbuat dari perak, Dionis (1707) menggunakan kanul yang terbuat dari timah, Morgagni (1761), Sir Astley Cooper (1815), Dupuytren (1777-1835) dan Mettauer (1842) menggunakan kateter plastik yang elastis (Smith, 1997; Hadidi, 2004; Springer, 2017).
Saat ini telah dilaporkan lebih dari 200 metode operasi rekonstruksi uretra dan masing-masing metode terus berkembang dan dimodifikasi untuk mencapai hasil yang optimal seperti Mathieu, Snodgrass, Hadidi dan lain-lain. Perkembangan ilmu anestesia, alat-alat bedah yang semakin berkembang, teknik menjahit yang semakin bagus, antibiotika dan pengalaman para ahli bedah yang semakin berkembang menjadikan hasil dari operasi uretroplasti ini semakin lama semakin memuaskan. Walaupun demikian, operasi uretroplasti saat ini tetap menjadi salah satu operasi yang paling sulit di bidang urologi pediatri (Smith, 1997; Aisuodionoe-Shadrach et al, 2015; Hadidi, 2004). Tidak ada metode repair yang digunakan sebagai gold standard untuk semua tipe hipospadia. Pada hipospadia distal, teknik yang dapat dipakai adalah Meatal Advancement and Glanuloplasty, Tubularized Incised Plate (TIP), Perimeatal-based Flap, dan Onlay Island Flap. Sedangkan pada hipospadia proksimal dapat digunakan operasi satu tahap misalkan dengan teknik Koyanagi atau Perimeatal Foreskin Flap, atau dengan operasi dua tahap (Pfistermuller dkk, 2015; Hueberdkk, 2015, Hadidi, 2004).
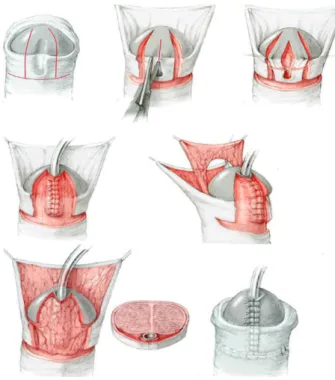
Gambar 2.4. Meatal advancement and glanuloplasty (MAGPI) procedure (Dikutip dari Hadidi, 2004).
Gambar 2.5. Snodgrass procedure or Tubularized Incised plate Urethroplasty for distal hypospadias repair (Dikutip dari Hadidi, 2004).
Gambar 2.6 The Duckettprocedure.(Dikutip dari Hadidi, 2004).
Gambar 2.7 Klasifikasi hipospadia (modifikasi dari Gomes et al, 2013) Hypospadia Proximal Distal Distal Coronal (Coronal, Subcoronal, Distal Penile) Urethral Plate Deep/Large Urethral plate Flat/Narrow
Pendekatan modern repair hipospadia adalah dengan mempertahankan urethral plate (Moursy, 2010; Bhat, 2010; Xudkk, 2014). Urethral plate terbentuk dari jaringan bervaskularisasi baik dengan topangan muskulus yang baik serta kaya akan jaringan saraf (Xudkk, 2014; Xiaodkk, 2014). Hal ini yang membuat insisi pada urethral plateakan sembuh dengan reepitelisasi dengan jaringan normal tidak dengan pembentukan jaringan parut (Akyoldkk, 2011).
2.2.1 Komplikasi Uretroplasti
Secara umum kesuksesan operasi pada pasien hipospadia didefinisikan dengan mendapatkan uretra fungsional dengan pancaran normal, tanpa fistel, divertikulum, striktur atau komplikasi pasca operasi lainnya, dan mendapatkan penampakan penis yang lurus normal dengan glans bentuk conically dan meatus di ujung glans dengan bentuk slit-like (Xiaodkk, 2014).
Komplikasi yang sering terjadi adalah fistula, stenonis meatal dan striktur uretra (Hafez dan Helmy, 2012; Springer, 2014).Angka fistula dilaporkan bervariasi antara 0 – 28% (Thapa dan Pun, 2014). Angka stenosis meatal adalah 2,1% (median = 0%), bervariasi antara 0 – 17% pada 53 penelitian. Angka rata-rata striktur uretra adalah 9,71%(Wilkinsondkk, 2012; Pfistermullerdkk, 2015). Striktur neouretra dapat diketahui dari gejala stranguria, retensi uria (vesika urinaria yang dapat diraba atau distensi setelah berkemih dari ultrasonografi), atau ISK, dan dikonfirmasi dengan uretroskopi yang menunjukan oklusi hampir total dari lumen (Snodgrass dkk, 2013). Kelainan ini sering kali tidak memberikan keluhan sehingga sering terlewatkan atau tidak disadari oleh pasien (Eassa dkk, 2012; Spinoit dan Hoebeke, 2015).
1). Komplikasi Fungsional
Komplikasi yang bersifat fungsional pada operasi uretroplasti yang paling banyak terjadi adalah fistula uretrokutan dan stenosis meatus. Selain dua komplikasi tersebut, masih banyak lagi komplikasi yang bisa terjadi, antara lain edema, nekrosis flap, striktur uretra, pancaran urin yang lemah, spasme kandung kemih dan pelepasan uretra yang tidak sengaja (Ritch et al, 2010; Bae et al, 2014; Saleem et al, 2012; Rayes, 2013).
a.Fistula Uretrokutan
Fistula uretrokutan adalah komplikasi yang paling sering terjadi pada operasi uretroplasti.Insiden fistula uretrokutan ini digunakan sebagai salah satu dasar untuk evaluasi keberhasilan dari suatu metode uretroplasti.(Srivastava et al, 2011; Rayes, 2013).
Pada tahun 1973, Horton dan Devine membuat laporan insiden fistula uretrokutan antara 15% - 45%. Pada tahun 1984, Shapiro mengemukakan, pada penelitiannya yang memakai 176 sampel, bahwa insiden fistula uretrokutan adalah 6,25%. Saat ini insiden fistula uretrokutan bervariasi dan dibedakan menurut metode uretroplasti yang digunakan. Secara umum, insiden fistula uretrokutan adalah 4% - 28% dan insiden fistula uretrokutan yang ditolerasi dalam operasi uretroplasti 1 tahap adalah 10% - 15% (Muruganandham et al, 2010; Shehata dan Hashish, 2011; Rayes, 2013).
Faktor yang paling berperan dalam pembentukan fistula uretrokutan adalah infeksi dan iskemia. Pembentukan fistula terjadi dalam proses penyatuan mukosa uretra, dimana terjadi migrasi dari mukosa uretra dan epitel kulit ke dalam jalur
jahitan. Individu tertentu menunjukkan reaksi abnormal terhadap jahitan dimana benang yang dipakai dianggap sebagai benda asing sehingga memicu iritasi dan inflamasi yang pada akhirnya akan membuat fistula uretrokutan. Fistula uretrokutan ini terjadi pada antara hari ke 7 sampai 10 setelah operasi (Shehata dan Hashish, 2011).
Insiden fistula uretrokutan lebih tinggi pada pasien yang menggunakan benang Vicryl ukuran 6/0 dibandingkan dengan pada pasien yang menggunakan benang polydioxanone (PDS) ukuran 7/0. Teknik yang dianjurkan untuk menjahit uretra yang baru adalah dengan menggunakan jahitan subkutaneus dengan benang PDS ukuran 7/0 (Shehata dan Hashish, 2011).
Fistula uretrokutan ini diklasifikasikan dari berbagai macam aspek, yaitu berdasarkan lokasi (fistula anastomosis dan fistula non-anastomosis), berdasarkan ukuran fistula (fistula lubang jarum, fistula kecil dan fistula besar), berdasarkan jumlahnya (satu dan banyak), berdasarkan jenis fistula (primer dan berulang) (Srivastava et al, 2011; Shehata dan Hashish, 2011; Mohamed et al, 2010).
Terdapat beberapa cara yang dapat mengurangi risiko terjadinya fistula uretrokutan, antara lain dengan menggunakan jahitan subkutan, menggunakan benang PDS ukuran 7/0, menggunakan kateter setelah operasi, menghindari perawatan luka operasi yang sering, menggunakan dressing seperti Duoderm, menggunakan lem fibrin (fibrin glue) (Shehata dan Hashish, 2011).
Insiden fistula juga dapat diminimalisir dengan cara menggunakan sistostomi pasca uretroplasty, studi yang dilakukan Laura SF, Duarsa dkk tahun 2015 diketahui bahwa insiden fistula pasca uretroplasti dengan sistostomi adalah
2.9 % sedangkan insiden fistula yang tanpa sistostomi adalah 17,6% (Laura SF dan Duarsa, 2015)
b. Stenosis Meatus
Komplikasi berupa stenosis meatus disebabkan oleh karena pada waktu durante operasi, lumen meatus dibiarkan terlalu dekat. Gejala yang bisa dilihat pada pasien adalah kesulitan sewaktu berkemih, pancaran urin yang sempit dan kencang, diameter meatus uretra eksterna yang sempit dan kecil. Stenosis meatal bisa dinilai juga dari ukuran meatus dibandingkan dengan ukuran kateter, jika pasien berumur kurang dari 1 tahun normalnya meatus uretra eksterna pasien bisa dimasuki kateter berukuran 8 Fr, jika pasien pasien berumur lebih dari 1 tahun normalnya normalnya meatus uretra eksterna pasien bisa dimasuki kateter berukuran 10 Fr. Bentuk meatus uretra eksterna pada pasien yang dikerjakan operasi uretroplasti metode Mathieu lebih jelek daripada bentuk meatus uretra eksterna pada pasien yang dikerjakan operasi uretroplasti metode TIP (Karakus et al, 2013; Ritch et al, 2010; Wang et al, 2013).
c. Pancaran Urin Maksimal
Komplikasi lain yang sering muncul setelah pasien menjalani operasi uretroplasti adalah gangguan pada pancaran urin pasca operasi. Umumnya orang tua ataupun pasien tidak terlalu menyadari adanya abnormalitas ini karena sering tidak diperhatikan, atau karena tidak terlalu dikeluhkan. Gangguan ini dapat muncul dapat sebagai akibat dari komplikasi operasi berupa adanya striktur uretra, meatal stenosis maupun compliance atau tahanan dari dinding urethra yang tidak sama. Namun dapat juga terjadi karena sebab lain misalnya adanya gangguan neurologis
pada kandung kencing (bladder spasme), adanya penyakit pada ginjal yang mempengaruhi fungsi dan produksi urin, adanya trauma pada penis atau perineum yang menyebabkan kerusakan uretra, adanya infeksi pada saluran kencing sehingga mengakibatkan rasa nyeri saat kencing (Saksono, 2016).
Metode untuk mengukur pancaran urin telah berkembang sejak pertama kali diperkenalkan oleh Johansen pada tahun 1953 lalu dikembangkan oleh vo Garrelts pada tahun 1957 dengan menggunakan gelas ukur dan stopwatch. Saat ini alat yang paling sering digunakan adalah uroflowmetri. Metode yang dipakai sederhana dan tidak invasif. Dengan alat ini dapat diukur berapa pancaran urin rata-rata (Qavg), pancaran urin maksimal (Qmax), Volume urin yang dikeluarkan (Vvoid). Pemeriksaan uroflowmetri sendiri jarang dapat menentukan etiologi terjadinya disfungsi berkemih, untuk bisa menentukan etiologi terjadinya disfungsi berkemih dapat dilakukan tes urodinamik lainnya. Uroflowmetri dapat digunakan sebagai evaluasi sebagai respon pasien setelah dilakukan tindakan tertentu (Yang et al, 2012; Saksono, 2016).
2). Komplikasi Kosmetik
Pada jaman dimana hasil tindakan semakin banyak digunakan sebagai acuan kesuksesan suatu tindakan pembedahan, maka dibutuhkan pelaporan yang teratur secara konsisten sehingga hasilnya dapat dibandingkan baik nasional maupun internasional (Wilkinson dkk, 2012; Snodgrass, 2010). Banyak penelitian dilakukan untuk menentukan metode evaluasi secara kuantitatif dan objektif untuk kosmetik dan fungsional sebagai acuan umum (Safwat, 2013; Thapa dan Pun, 2013). Sistem penilaian yang ideal untuk hasil kosmetik setelah operasi hipospadia
adalah sistem yang objektif, mudah diperbanyak, dan valid untuk menilai semua aspek yang relevan dan bisa dikoreksi secara pembedahan hipospadia (van der Toorndkk, 2013). Sistem skor HOPE mengevaluasi tampilan penis berdasarkan enam aspek yang bisa dikoreksi dalam pembedahan: posisi meatus, bentuk meatus, bentuk glans, bentuk kulit penis, dan sudut penis termasuk torsio penis dan (jika ereksi bisa dievaluasi) lengkung penis (Rayes, 2013; van der Toorn et al, 2013; Xiao et al, 2014; Duarsa dan Nugroho, 2016).
a. HOPE (Hypospadias Objective Penile Evaluation)
Sistem penilaian HOPE adalah sistem penilaian yang dikembangkan yang mampu memenuhi 3 syarat validitas, yaitu objektifitas, reliabilitas dan validitas.Sistem penilaian HOPE mengevaluasi tampilan penis berdasarkan enam hal dasar yang mampu dikoreksi melalui pembedahan : posisi meatus, bentuk meatus, bentuk glans, bentuk kulit penis, dan sumbu penis termasuk torsi penis dan (jika ereksi bisa diobservasi) lengkungan penis. Rentang nilai untuk penilaian HOPE ini antara 1 sampai dengan 10 (van der Toorn dkk, 2013; Duarsa dan Nugroho, 2016).
Sistem penilaian HOPE menggunakan 6 kriteria objektif. Pertama, gambar baku dari penampakan penis yaitu penis difoto dari lima sudut pandang yang baku, secara urut dorsal, lateral kanan, lateral kiri, penampakan ventral dan detail ventral dari glans/meatus. Kedua, digunakan pasien anonim dan dikode.Ketiga, penilaian secara independen dari urologi pediatri. Keempat, ditetapkan ketentuan baku tentang penampakan penis “normal” oleh panel. Kelima, penilaian derajat abnormalitas lebih dipentingkan daripada penilaian tingkat kepuasan secara
subjektif. Keenam, digunakan gambar referensi untuk setiap derajat abnormalitas dari penilaian skor HOPE (van der Toorn dkk, 2013; Duarsa dan Nugroho, 2016). b. HOSE (Hypospadias ObjectiveScoring Evaluation)
Skor yang lain dibuat oleh Holland dengan nama Hypospadias Objective Scoring Evaluation pada tahun 2001, skor HOSE menilai lokasi meatus, bentuk meatus, bentuk aliran kencing, arah ereksi dan keberadaan fistula, dimana setiap item dinilai dengan skor 1-2 atau 1-4 dengan skor terendah 5 dan skor tertinggi adalah 16. Skor lebih dari 14 dinilai sebagai hasil yang dapat diterima pada pasien yang telah dilakukan uretroplasti jika posisi meatus minimal pada proksimal glandular, aliran kencing singel dan sudut ereksi moderat. Akan tetapi Sistem skoring ini juga menilai hasil fungsional seperti ada tidaknya fistula. Karena itu sistem skor ini tidak bisa secara ideal menilai hasil kosmetik dari operasi hipospadia (Örtqvist L et al, 2016).
3).Faktor yang Mempengaruhi Komplikasi
Hal-hal yang mempengaruhi luaran adalah: pengalaman dari ahli bedah, standar perawatan perioperatif, dan faktor pasien, misalnya status nutrisi, usia pasien saat operasi (Braga dkk, 2008). Bahan benang jahit dan kedalaman insisi mungkin tidak sepenting dari posisi meatus, pengalaman ahli bedah, dan kecukupan lapisan dartos untuk repair; tetapi, detail tindakan tetap akan mempengaruhi hasil dari teknik tersebut (Snodgrass dkk, 2010). Penggunaan flap dartos untuk melapisi neouretra memberikan hasil yang lebih baik. Dengan digunakan flap dartos, angka komplikasi menurun dari 32% menjadi 8% (Hafez dan Helmy, 2012; Wilkinsondkk, 2012).
Snodgrass menyebutkan bahwa pengalaman ahli bedah dan banyaknya menangani kasus adalah hal yang penting (Braga, 2008;Bayne dan Jones, 2010; Snodgrass dan Bush, 2011; Xiao dkk, 2014; Hueber dkk, 2015).Penelitian meta analisis saat ini menunjukan bahwa angka komplikasi yang paling rendah didapatkan pada repair TIP untuk hipospadia primer distal. Angka komplikasi lebih tinggi untuk semua variabel pada TIP untuk hipospadia proksimal (Snodgrass dan Bush, 2011; Pfistermullerdkk, 2015).
2.2.2 Usia Saat Uretroplasti
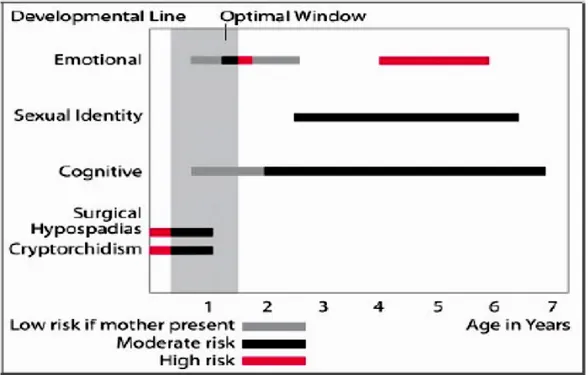
Usia ideal untuk operasi pada pasien hipospadia adalah antara 6 – 12 bulan, rekomendasi ini didasarkan atas pertimbangan bedah, anestesi dan psikologi anak (perkembangan kognitif, genital awarness, perkembangan emosional dan perkembangan psikoseksual), rekomendasi lain periode jendela untuk usia dilakukan uretroplasti adalah diantara usia 3 bulan sampai 15 bulan, karena pada saat itu emosional, identitas seksual dan kognitif anak belum terganggu, tetapi teknik operasi akan sangat sulit karena pada usia 1-3 tahun pertambahan ukuran penis hanya sekitar 0,8 cm artinya penis anak usia 6 bulan hampir sama dengan anak usia 3 tahun. Selain itu kelompok usia ideal diatas usia tersebut untuk uretroplasti adalah usia 2.5-4 tahun atau 4-5 tahun (Yildiz et al, 2013; Springer, 2017, Schulz et al, 1983). Pada usia tersebut berisiko sedang terhadap gangguan psikis dan emosional anak. Pasien dianggap belum dapat mengingat trauma suatu operasi, belum menyadari sepenuhnya mengenai persepsi tubuh dan identitas seksualnya, serta belum ada interaksi sosial. Periode khusus dimana risiko gangguan emosional meningkat jika dilakukan tindakan operasi adalah sekitar
setelah lahir atau diatas 5 tahun. Risiko rendah terhadap gangguan kognitif dan perkembangan seksual terdapat pada tahun pertama kelahiran dan pada anak usia kurang dari 2,5 tahun yang saat perawatan saat dirumah sakit pasien didampingi oleh ibunya. Secara psikologi idealnya anak menjalani operasi pada tahun pertama kelahiran terutama setelah 6 minggu kelahiran. Usia optimal yang disarankan oleh American Academy of Pediatrics Urology adalah 6 sampai 12 bulan. Rekomendasi tersebut didasarkan atas pendapat para ahli, rekomendasi ini juga dianjurkan oleh
European Association of Urology Guideline yang menyarankan bahwa operasi pada
alat kelamin seharusnya diselesaikan pada tahun pertama kehidupan (Springer, 2017; Duarsa dkk, 2016, Weber dkk, 2009, Schulz et al, 1983).
Gambar 2.8 Evaluasi risiko repair hipospadia dari usia baru lahir sampai usia 7 tahun. Periode jendela yang disarankan adalah usia 3-15 bulan (modifikasi dari Schulz et al, 1983)
2.3 Psikososial
Psikososial adalah suatu kondisi yang terjadi pada individu yang mencakup aspek psikis dan sosial atau sebaliknya. Psikososial menunjuk pada hubungan yang dinamis antara faktor psikis dan sosial, yang saling berinteraksi dan mempengaruhi satu sama lain. Psikososial sendiri berasal dari kata psiko dan sosial. Kata psiko mengacu pada aspek psikologis dari individu (pikiran, perasaan dan perilaku) sedangkan sosial mengacu pada hubungan eksternal individu dengan orang-orang di sekitarnya. Istilah psikososial berarti menyinggung relasi sosial yang mencakup faktor-faktor psikologis (papalia et al, 2009).
2.3.1. Perkembangan psikososial
Tiga ranah perkembangan manusia adalah perkembangan fisik, perkembangan kognitif dan psikososial. Pertumbuhan tubuh dan otak, kapasitas sensoris, keterampilan motorik merupakan bagian dari perkembangan fisik. Perubahan dan stabilitas dalam kemampuan mental, perhatian, ingatan, bahasa, pemikiran, logika dan kreativitas membentuk perkembangan kognitif. Perubahan dan stabilitas dalam emosi, kepribadian dan hubungan sosial akan membentuk perkembangan psikososial. Perkembangan fisik, kognitif dan psikososial saling terkait satu sama lain, sebagai contoh kapasitas kognitif dan fisik memberikan kontribusi besar pada kepercayaan diri dan mempengaruhi penerimaan sosial. Perkembangan kognitif yang terjadi pada masa anak-anak pertengahan, memampukan anak mengembangkan konsep diri mereka yang lebih kompleks, serta tumbuh dalam pemahaman emosional dan kontrol. Emosi seperti rasa sedih,
gembira dan takut merupakan reaksi subjektif pengalaman yang diasosiasikan dengan perubahan psikologis dan perilaku (Papalia et al, 2009).
Terdapat 4 tahap perkembangan kognitif pada anak menurut Jean Piaget 1987, 4 tahap perkembangan tersebut didasarkan atas usia dan kemampuan kognitif maupun motoriknya, antara lain (Papalia et al, 2009).:
a. Tahap sensoris Motor/sensorimotorik (usia 0-2 tahun), pada tahap ini menunjukkan bagaimana perkembangan panca indra sangat berpengaruh terhadap diri anak. Ditandai dengan munculnya keinginan keinginan untuk memegang dan menyentuh apapun karena dorongan keinginan untuk mengetahui bagaimana reaksi atas perbuatannya tersebut.
b. Tahap Pra operasional (usia 2-7 tahun), pada tahap ini anak mulai mengembangkan kemampuan menerima stimulus secara terbatas. Kemampuan berbahasa mulai berkembang, pemikiran masih statis belum dapat berfikir abstrak dan kemampuan persepsi waktu dan ruang masih terbatas.
c. Tahap Operasional kongkrit (Usia 7-11 tahun), tahap ini disebut masa performing operation, pada tahap ini anak sudah mampu menyelesaikan tugas tugas menggabungkan dan memisahkan, menyusun, menderetkan, melipat dan membagi
d. Tahap operasional Formal (usia 11-15 tahun), Tahap ini juga disebut masa proportional thinking, pada massa ini anak sudah mampu berfikir tingkat tinggi, seperti berfikir secara deduktif, induktif, menganalisis, mensintesis,
mampu berfikir secara abstrak dan secara reflektif serta mampu memecahkan masalah. Pada tahap ini juga anaka memasuki usia pra remaja. Masa terpenting perkembangan anak adalah perkembangan psikososial yaitu yang terjadi pada awal masa kanak kanak atau biasa juga disebut dengan usia dini (2 - 6tahun). Perkembangan psikososial merupakan proses perkembangan pada anak yang mencakup kemampuan atau kualitas mereka untuk menjalin kontak sosial dengan orang lain, baik dengan teman sebaya maupun dengan orang-orang yang lebih dewasa di sekitarnya. Mereka tidak lagi terlalu tergantung pada orang tua dan mulai memiliki keinginan untuk menampilkan kemampuannya secara mandiri (Zgourides, 2000; Anggraheny, 2016).
Terdapat daftar tugas tugas perkembangan psikososial sepanjang masa kanak-kanak yang disajikan oleh Havighurst dalam Hurlock (2004):
a. Masa bayi dan awal masa kanak-kanak:
1) Belajar memakan makanan padat, berjalan, dan berbicara. 2) Belajar mengendalikan pembuangan kotoran tubuh. 3) Mempelajari perbedaan jenis kelamin.
4) Mempersiapkan diri untuk membaca.
5) Belajar membedakan “benar” dan “salah”,dan mengembangkan hati nurani. b. Akhir masa kanak-kanak:
1) Mempelajari keterampilan fisik yang diperlukanuntuk permainanpermainan yangumum.
2) Membangun sikap yang sehat mengenai dirisendiri sebagai makhluk yang sedang tumbuh.
3) Belajar menyesuaikan diri dengan teman-teman seusianya.
4) Mulai mengembangkan peran sosial laki-lakidan perempuan secara tepat. 5) Mengembangkan keterampilan dasar untuk menulis, membaca, dan
berhitung.
6) Mengembangkan pengertian-pengertian yang diperlukan untuk kehidupan sehari-hari.
7) Mengembangkan hati nurani, pengertian moral,dan tata nilai. 8) Mengembangkan sikap terhadap kelompok sosial
9) Mencapai kebebasan pribadi.
Sedangkan menurut Erikson (Santrock, 1995;Zgourides, 2000), kematangan psikososial pada individu atau manusia melalui tahap-tahap (Anggraheny, 2016):
1) Kepercayaan dan ketidakpercayaan, dialami tahun pertama kehidupan; 2) Mengembangkan otonomi atau kemampuan untuk mengendalikan
keinginannya sendiri dengan rasa malu dan keragu-raguan, berlangsung pada akhir masa bayi dan usia 13tahun;
3) Memiliki inisiatif atau keberanian untuk memulai sesuatu serta mengenal rasa bersalah, berlangsung selama tahun tahun prasekolah (3-6tahun);
4) Tekun dan rasa rendah diri, berlangsung kira-kira pada usia sekolah dasar; 5) Identitas dan kebingungan identitas, dialami selama tahun masa remaja; 6) Keintiman dan keterkucilan, dialami selama tahun tahun awal masa dewasa; 7) Bangkit dan mandeg, dialami selama pertengahan masa dewasa;
Berdasarkan berbagai teori tentang perkembangan psikososial tersebut, tampak bahwa perkembangan psikososial seharusnya dimulai sejak usia dini, berawal dari ruang lingkup yang sempit yaitu diri sendiri dan keluarga, kemudian berkembang hingga lingkungan sosial yang lebihluas. Perkembangan psikososial pada masa kanak-kanak ini secara otomatis dipengaruhi oleh banyak faktor yang dapat mempengaruhi kematangan mereka, khususnya dalam hal yang berkaitan dengan kemampuan mereka dalam menghadapi tuntutan nilai sosial (Zgourides, 2000; Anggraheny, 2016).
2.3.2. Gangguan Psikososial
Gangguan psikososial adalah setiap perubahan dalam kehidupan individu baik yang bersifat psikologis ataupun sosial yang mempunyai pengaruh timbal balik dan dianggap berpotensi cukup besar sebagai faktor penyebab terjadinya gangguan jiwa atau gangguan kesehatan secara nyata, atau sebaliknya masalah kesehatan jiwa yang berdampak pada lingkungan sosial (Keliat, et al., 2011)
Ciri-ciri gangguan psikososial menurut keliat, et al., 2011 adalah sebagai berikut :
a. Cemas, khawatir berlebihan, takut b. Mudah tersinggung
c. Sulit konsentrasi d. Bersifat ragu-ragu e. Merasa kecewa f. Pemarah dan agresif
Gangguan psikososial pada anak dapat mempengaruhi perkembangan diusia selanjutnya. Aspek psikososial anak perlu mendapat perhatian khusus karena untuk tumbuh kembang anak yang optimal selain kesehatan fisik juga diperlukan kesehatan mental (Papalia et al, 2009)
Pada usia prasekolah terjadi perkembangan persepsi pada anak. Bila anak bertemu dengan teman sebayanya yang normal mereka sudah dapat merasakan bahwa diri mereka berbeda. Ada rasa yang menakutkan, tidak nyaman, mereka ingin otonomi, sementara orang tua bertahan melindungi anak terhadap dunia luar. Pada fase ini anak mulai berfantasi yang merupakan cara bagi anak untuk mengungkapkan ekspresi diri. Melalui fantasi anak dapat melepaskan pikiran atau ide yang menakutkan tentang gambaran dirinya. Pada usia sekolah mulai timbul rasa cemas akan kecacatan yang diderita dan kemungkinannya di masa yang akan datang, mereka menjadi lebih depresi bahkan timbul rasa ingin mati, ada perasaan tak berguna dan percaya mereka telah dihukum (Papalia et al, 2009).
Perkembangan mental emosional adalah suatu proses perkembangan seseorang dalam usaha menyesuaikan diri dengan lingkungan dan pengalaman pengalamannya. Masalah mental emosional dapat timbul jika terdapat sesuatu yang menghambat seseorang dalam proses penyesuaian diri dengan lingkungan dan pengalaman-pengalamannya. Masalah mental emosional pada anak dibagi menjadi dua kategori yaitu internalisasi dan eksternalisasi (Dharmayanti M, 2011).
Masalah emosional internalisasi termasuk gejala depresi, kecemasan, perilaku menarik diri digolongkan sebagai emosi yang menghukum diri perasaan bersalah, ketakutan dan kekhawatiran berlebih. Gejala emosional mempunyai
konsekuensi yang serius, misalnya menghambat kesuksesan akademik dan hubungan dengan teman sebaya (Alves et al, 2011; Dharmayanti M, 2011).
Gambaran masalah mental emosional eksternalisasi antara lain: temperamen sulit, ketidakmampuan memecahkan masalah, gangguan perhatian, hiperaktivitas, perilaku bertentangan (tidak suka ditegur/diberi masukan positif, tidak mau ikut aturan) dan perilaku agresif (Dharmayanti M, 2011). Keberadaan masalah-masalah tersebut pada usia muda diperkirakan akan meningkatkan risiko kelainan fisik dan mental pada usia pertengahan. Oleh karena itu sangat penting untuk dilakukan deteksi dan penanganan masalah emosional sedini mungkin (Alves et al, 2011; Dharmayanti M, 2011).
2.3.3 Alat Skrining Gangguan Psikososial
Identifikasi masalah psikososial dan emosional harus menjadi bagian dari praktik pediatrik. Studi telah mendokumentasikan peningkatan prevalensi gangguan jiwa pada anak-anak dan remaja. Di Amerika Serikat, studi epidemiologi menunjukkan prevalensi 17 sampai 27% dari beberapa tipe gangguan jiwa pada rentang usia ini. Di Taubaté, negara bagian São Paulo, sebuah studi dengan kelompok yang sama menemukan prevalensi 12,5% individu dengan setidaknya satu gangguan jiwa, dan di daerah perkotaan miskin, di mana terdapat faktor risiko sosiokultural, tingkat tersebut adalah 13,7% (Muzzolon, 2013).
Pengenalan, intervensi, dan pencegahan gangguan mental pada anak-anak dan remaja membantu membentuk dan mengurangi efek pada kepribadian, sebelum terbentuk sepenuhnya sehingga berkontribusi pada perkembangan yang sehat. Kurangnya pengenalan dini, kegigihan dan perburukan gejala pada tahap perkembangan selanjutnya dapat menyebabkan kerusakan tidak hanya pada
kehidupan sehari-hari anak tetapi juga pada keluarga dan masyarakat.Hubungan antara faktor genetik dan lingkungan sebagai penyebab gangguan mental bersifat dinamis dan kumulatif dalam kapasitasnya untuk mempengaruhi pembangunan dan mengubah kondisi masa depan mereka. Hasil negatif dari situasi yang dialami di masa kanak-kanak, faktor risiko genetik, biologis, psikologis, dan lingkungan, serta interaksi kompleks di antara keduanya, dapat menyebabkan munculnya satu atau lebih gangguan mental. Di antara yang paling umum adalah gangguan depresi (DD), gangguan kecemasan (AD), Oppositional defiant disorder (ODD), dan attention deficit disorder / hyperactivity (ADHD), dengan seringnya terjadi lebih dari satu gangguan pada individu yang sama. Keterkaitan beberapa gangguan tersebut dapat menghambat diagnosis dan, akibatnya, intervensi awal oleh profesional kesehatan yang tidak terbiasa dengan fitur klinis tersebut juga terhambat. Namun, indikasi adanya gangguan mental pada masa anak-anak dan remaja tidak boleh disalahartikan dengan karakteristik normal tahap perkembangan, yang dapat menunjukkan gejala patologis serupa. Prevalensi gangguan mental yang tinggi pada masa anak-anak menuntut identifikasi kebutuhan akan asesmen dan pengobatan psikologis dan / atau psikiatri. Sebagian besar profesional seperti dokter anak, tidak merasa cukup terlatih atau tidak memiliki waktu yang cukup untuk mengidentifikasi masalah tersebut dan membuat rujukan selanjutnya dari anak-anak dan / atau remaja dengan indikasi gangguan mental. Alternatif lain adalah penggunaan skala penilaian yang sudah divalidasi, seperti Child Behavior Checklist (CBCL) dan Pediatric symtomp checklist (PSC) (Muzzolon et al, 2013).
1) Child Behavior Checklist(CBCL)
Child Behavior Checklist(CBCL) adalah instrumen komprehensif yang dianggap sebagai standar emas untuk menilai adanya gangguan psikososial seperti gangguan emlosional dan perilaku pada anak, kuisioner ini dijawab oleh orang tua kemudian hasil interpretasi melaporkan keterampilan dan masalah pada anak-anak atau remaja antara usia 6 dan 18 tahun dan memberikan analisis profil emosional, sosial, dan perilaku individu, kuisioner ini terbagi dalam dua bagian. Yang pertama mengacu pada kompetensi sosial, yaitu keterlibatan dan kinerja anak / remaja dalam kegiatan olahraga, permainan, hobi, pekerjaan, dan tugas sehari-hari, yang nilainya tumbuh sesuai dengan kompetensi sosial yang lebih besar dari yang dinilai. Bagian kedua mengacu pada penilaian adanya masalah emosional dan perilaku pada anak. Kuisioner ini terdiri dari 118 item dan jawaban yang diperoleh dari individu adalah "tidak benar / tidak ada" (setara dengan skor 0); "Agak / kadang benar" (setara dengan skor 1) dan "sering benar" (setara dengan skor 2). Jumlah skor diubah menjadi nilai T, sesuai dengan analisis yang tepat untuk usia dan jenis kelamin. Dalam hal ini, disajikan dalam skala dan sindrom, yaitu, masalah yang biasanya terjadi bersamaan.T-score ≥70 dianggap klinis; antara 64-69, batas; dan <63, normal. Untuk skala masalah internalisasi dan eksternalisasi, skor T ≤60 dianggap normal, antara 60-63, batas, dan> 63 dianggap klinis (Muzzolon et al, 2013). 2) Pediatric symtomp checklist (PSC)
Pediatric symtomp checklist adalah alat skrining untuk mengidentifikasi anak-anak atau remaja dengan masalah emosional dan / atau psikososial. Terdiri dari dari 35 item, berlaku untuk kelompok usia 6 sampai 16 tahun. Mudah untuk
mengelola, memahami, dan menafsirkannya hasil. Skor yang diberikan oleh responden, yang menunjukkan seberapa sering situasi yang diajukan dalam pertanyaan tersebut terjadi, adalah nol untuk "tidak pernah" satu untuk "kadang-kadang" dan dua untuk "sering". Titik potong yang ditetapkan untuk skor Amerika adalah ≥28 poin, dalam hal ini hasilnya dianggap positif, yaitu responden akan memiliki indikasi untuk dirujuk untuk evaluasi kesehatan mental (Muzzolon et al, 2013). Pediatric symptom checklist mendeteksi secara dini kelainan psikososial untuk mengenali adanya masalah emosional dan perilaku, didalamnya berisi beberapa pertanyaan tentang kondisi-kondisi perilaku anak yang dikelompokkan dalam 3 masalah yaitu atensi, internalisasi, dan eksternalisasi. Terdapat beberapa versi PSC, yaitu PSC-17 yang diisi oleh orang tua untuk anak usia 4-16 tahun dan PSC-35 yang diisi sendiri oleh remaja (Youth-PSC) untuk remaja usia > 11 tahun (Jellinek, 1999; Pujastuti, 2013).
Ini adalah peran dokter anak, seorang profesional yang memiliki ikatan yang besar dengan keluarga, untuk mengetahui bagaimana mengenali gangguan mental yang berbeda untuk intervensi awal.Meningkatnya penekanan pada produktivitas dan profitabilitas menambah tekanan pada profesional ini, yang semakin membatasi perhatian pada masalah emosional dan psikososial. Penggunaan alat skrining untuk gangguan psikososial sebagai bagian dari perawatan kesehatan rutin anak-anak dan remaja dapat memfasilitasi pengenalan dan rujukan awal, serta informasi tentang gejala klinis asal fisik dan organik. Pediatric symtomp checklist adalah tes skrining untuk anak-anak dan remaja berusia nol tahun sampai 16 tahun, administrasi mudah, pengertian, dan interpretasi, disamping tingkat kehormatan, kehandalan,
dan validitas dalam kaitannya dengan CBCL (standar emas). Dokter anak yang sudah menggunakan alat skrining lainnya akan mudah mengatasinya. Orangtua bisa menjawab pertanyaan saat mereka menunggu konsultasi pediatrik anak mereka. Pediatric symtomp checklist adalah langkah awal untuk skrining gangguan mental di masa anak-anak, yang memudahkan dokter anak,bersama dengan orang tua, membuat keputusan akhir mengenairujukan mengenai gangguan mental(Muzzolon et al, 2013).
Sementara PSC-35 adalah alat skrining yang valid dan bermanfaat secara klinis, tetapi butuh waktu hingga 10 menit untuk menyelesaikannya, yang masih bisa juga memakan waktu untuk kunjungan kesehatan yang dilaporkan rata-rata 18-22 menit panjang (Schor, 2007). Gardner dkk. (1999) kemudian mengembangkan versi 17 item yang lebih pendek dari versi ukur dengan dasarnya tiga kelompok besar yang sama gejala yang dilaporkan untuk PSC-35, termasuk internalisasi, eksternalisasi, dan masalah perhatian (Anderson et al., 1999; Stoppelbein et al., 2005, Stoppelbein et al., 2012). Faktor-faktor ini menunjukkan sensitivitas dan spesifisitas sedang sampai tinggi, dan menjadi alat ukur yang baik untuk wawancara diagnostik (Gardner et al 2007; Gardner et al., 1999, Stoppelbein et al., 2012). Bagi orang yang melakukan skrining bagaimanapun, adalah tidak efektif dalam mengidentifikasi anak-anak dengan gangguan kecemasan karena terbatasnya jumlah item yang terkait dengan kecemasan pada kuisioner (Gardner et al., 2007, Stoppelbein et al., 2012). Meski begitu, ketiganya faktor yang teridentifikasi memungkinkan penyedia layanan kesehatan untuk mengidentifikasi lebih banyak jenis masalah penyesuaian spesifik dari yang ditunjukkan oleh total skor masalah.
Spesifisitas semacam itu bisa jadi panduan lebih lanjut penyedia layanan kesehatan saat merujuk pasien lebih jauh untuk evaluasi dan perawatan.PSC-17 telah berhasil digunakan di perawatan primer(Borowsky et al., 2003, Stoppelbein et al., 2012). Hal ini juga telah divalidasi dipengaturan kesehatan mental khusus(Gardner et al., 1999, Stoppelbein et al., 2012).
Pediatric Symptom Checklist-17 (PSC-17) adalah 1 halaman kuesioner masalah emosional dan perilaku anak-anak yang mencerminkan fungsi psikososial anak mereka. Skor cutoff untuk anak usia sekolah dan anak usia pra-sekolah yang menunjukkan tingkat disfungsi klinis secara empiris diperoleh dengan menggunakan analisis karakteristik operator penerima dalam studi yang membandingkan kinerja dari PSC dengan kuesioner lain yang telah divalidasi dan penilaian dokter anak-anak. Dalam studi validitas, klasifikasi kasus PSC disetujui dengan kasus klasifikasi pada Children's Behavior Checklist (CBCL). Dibandingkan dengan skor Skala Penilaian Global Anak-anak, PSC-17 telah menunjukkan tingkat high rate overall yang tinggi 79%, sensitivitas 95% dan spesifisitas 68%. Harahap dkk menyatakan PSC-17 dapat digunakan sebagai alat skrining masalah psikososial pada anak dengan sensitivitas 95,6% dan spesifisitas 69,2%. Studi dengan menggunakan PSC-17 menunjukkan tingkat prevalensi gangguan psikososial di kelas menengah atau kondisi pada umumnya dan itu cukup sebanding dengan perkiraan nasional akan masalah psikososial (Jellinek, 1999; Harahap, 2010). Pediatric Symptom Checklist-17 memfasilitasi dalam hal mengenali adanya gangguan kognitif, emosional dan masalah tingkah laku pada anak, sehingga intervensi yang tepat dapat dilakukan sedini mungkin.Pediatric
symptom checklist–17 berupa kuesioner terdiri atas 17 pertanyaan. Tujuh belas pertanyaan yang dibagi menjadi subskala internalisasi, terdiri atas 5 pertanyaan, subskala eksternalisasi 7 pertanyaan, dan subskala perhatian 5 pertanyaan, masing-masing pertanyaan memiliki skor 0, 1, dan 2. Pada PSC-17 poin internalisasi ada 5 sub skala yaitu sedih, tidak bahagia, merasa tidak ada harapan, sering murung, khawatir berlebihan dan sedikit berbahagia. Sub skala eksternalisasi ada 7 item antara lain sering berkelahi dengan anak lain, tidak mengindahkan peraturan, tidak mengerti perasaan orang lain, selalu mengganggu orang lain, menyalahkan orang lain untuk salahnya dia, menolak untuk berbagi dan suka mengambil barang yang bukan miliknya. Sedangkan gangguan atensi terdiri atas 5 item, yaitu ketidakmapuan untuk duduk, melamun terlalu sering, mudah dibelokkan, kesulitan konsentrasi dan suka bertingkah seperti sedang mengendarai motor.Skor masing-masing subskala tersebut dijumlahkan dan jumlah skor tersebut dijadikan skor total.Kuesioner ini dirancang untuk mengenali masalah kognitif, emosi, dan perilaku sehingga intervensi yang tepat dapat segera diinisiasi.Dicurigai terdapat masalah psikososial jika jumlah skor internalisasi ≥5, jumlah skor eksternalisasi ≥7, jumlah skor perhatian≥7, atau skor total ≥15 (Jellinek, 1999; Pujiastuti dkk, 2013). 2.3.4. Gangguan Psikososial Anak dengan Hipospadia
Dilahirkan dengan kelainan kongenital dan pernah menjalani operasi dapat menjadi salah satu faktor risiko yang berdampak negatif terhadap adaptasi psikososial antara lain gangguan emosional, tingkah laku dan adaptasi sosial. Pernah dirawat di rumah sakit, menjalani operasi berulang dan diperiksa fisik
berulang kali merupakan faktor potensial yang membuat stres pada anak (Sanberg et al, 2001).
Pemeriksaan genital biasanya dilakukan pada anak anak korban pelecehan seksual, tetapi beberapa studi menunjukkan bahwa pemeriksaan genital sendiri dibandingkan pemeriksaan telinga dan rongga mulut dapat memberikan dampak negatif terhadap emosional anak yang bukan korban pelecehan seksual. Tetapi kebanyakan anak usia pre sekolah yang tidak memiliki riwayat pelecehan seksual tidak menunjukkan trauma emosional setelah menjalani pemeriksaan genital dengan catatan pemeriksaan direncanakan dengan baik oleh profesional dan didukung atau didampingi oleh orangtua. The Genital Examination Distress Scale (GEDS) merupakan tes yang dikembangkan untuk menilai stress emosional anak saat pemeriksaan fisik anogenital, terdiri dari 7 item penilaian yang mengindikasikan adanya distress tingkah laku saat pemeriksaan anogenital pada anak, dinilai ada gangguan jika nilainya lebih dari 12 (Gully et al, 1999).
Selain itu makna operasi bagi anak anak dinilai sebagai tindakan yang menakutkan seolah olah menjadi tindakan pemberian hukuman ataupun kebiri, dan operasi pada daerah genitourinaria dibandingkan operasi daerah lain terbukti sangat meningkatkan risiko gangguan emosional. Studi dari Blotcky dan Grossmas menunjukkan bahwa anak-anak yang menjalani operasi pada area genitourinaria mempunyai tingkat gangguan emosional yang tinggi dibandingkan dengan anak anak yang menjalani operasi telinga hidung tenggorok. Studi ini dilakukan pada tahun 1970 sampai dengan 1971 dan jumlah sampel yang kecil. Pada anak dengan hipospadia yang menjalani operasi 20% mengalami gangguan emosional dan 17%
datang ke pskiatri untuk mencari bantuan (Schulz et al, 1983, Blotcky,MJ dan Grossman, 1978; Örtqvist L et al, 2016;).
Kemajuan ilmu kedokteran saat ini berkembang sangat cepat, saat ini anak anak dengan hipospadia tinggal di rumah sakit hanya satu malam selanjutnya dilakukan perawatan dirumah oleh tim medis termasuk saat pelepasan stent. Selain itu usia muda saat operasi yaitu kurang dari 18 bulan juga akan berpengaruh terhadap luaran perilaku, dimana anak anak usia muda tidak akan memiliki ingatan tentang pertama kali mereka ke rumah sakit setelah mereka dewasa. Untuk menghindari menciptakan stigma, maka pemeriksaan fisik genital hanya dilakukan ketika diperlukan sendiri (Blotcky,MJ dan Grossman, 1978; Butwicka, 2015; Ortqvist L, 2016).
Selain itu juga didapatkan adanya masalah pada perkembangan psikologi pasien dengan hipospadia. Studi tentang permasalahan perkembangan psikologi masih sangat sedikit, beberapa penelitian menunjukkan terdapat peningkatan frekuensi ansietas dan tanda depresi serta perubahan tingkah laku pada pasien laki laki dengan hipospadia. Hasil epidemiologi terkini menunjukkan peningkatan prevalensi gannguan intelektual, autism spectrum disorder (ASD), ADHD dan gangguan emosional pada laki laki dengan hipospadia dibandingkan kelompok kontrol. Faktor yang diduga dinilai memberikan dampak psikologis pada laki laki dengan hipospadia antara lain adalah faktor genetik, prosedur operasi dan kelainan hipospadia itu sendiri (Blotcky,MJ dan Grossman, 1978; Butwicka, 2015; Ortqvist L, 2016).
Selain itu semakin berat tipe hipospadia akan semakin memberi pengaruh negatif terhadap kejelasan genital dan dapat menimbulkan masalah tingkah laku. Anak dengan tipe hipospadia yang berat dapat dinilai sebagai anak perempuan secara klinis. Sehingga disarankan untuk mengidentifikasi hipospadia secara dini, serta pemilihan waktu operasi yang tepat dapat membuat hasil luaran yang baik secara fungsional dan kosmetik sehingga akan meberikan dampak postif secara psikologis (Örtqvist L et al,2016).
Harga diri yang rendah, dan citra tubuh mereka yang terdistorsi bisa berdampak pada perkembangan kemampuan sosial, seperti ketakutan untuk mendekati orang, ketakutan menciptakan hubungan dan ketidakberanian untuk berpartisipasi dalam kegiatan social, sebagai contoh ketakutan untuk mengganti pakaian di ruang ganti bisa jadi masalah besar. Berg et al. menunjukkan pada awal tahun delapan puluhan bahwa pria dewasa dengan hipospadias menunjukkan rasa malu dan sering diejek lebih banyak sebagai anak-anak, dan kesulitan perilaku juga ditunjukkan oleh Sandberg dkk, namun hasil ini tidak ditemukan pada material yang lebih besar dari sebuah studi oleh Mureau et al. Prestasi akademis terhambat, karena kunjungan berulang di rumah sakit atau akibat ejekan oleh teman sebaya, karena perbedaan kelamin mengakibatkan lingkungan sekolah menjadi tidak ramah. Berg et al menunjukkan bahwa pasien dalam penelitian mereka memiliki kualifikasi profesi yang lebih rendah daripada kontrol, namun tingkat pendidikan dan profesi sebanding ditunjukkan dalam beberapa studi selanjutnya (Örtqvist L et al,2016).
Perkembangan psikologis dan masalah psikiatri pada pria dengan hipospadia hanya sedikit diselidiki, namun beberapa penelitian awal menunjukkan
peningkatan frekuensi kecemasan, tanda-tandadepresi, dan perilaku yang kurang dalam hal eksternalisasi. Hasil epidemiologis terbaru menunjukkan peningkatan prevalensi cacat intelektual, gangguan spektrum autisme (ASD),ADHD dan gangguan perilaku/emosional pada pria dengan hypospadia dibandingkan dengan kontrol. Faktor-faktor yang mungkin menyebabkan efek psikologis yang merugikan pada pria dengan hipospadia telah diusulkan untuk menjadi faktor genetik umum, prosedur operasi, atau hipospadia sendiri (Örtqvist L et al,2016).
Studi yang dilakukan oleh Örtqvist L et al menunjukkan bahwa pasien hipospadia dan kontrol memiliki situasi sosial yang sebanding dalam keluarga dan dunia kerja. Pasien ditemukan tinggal di rumah dengan orang tua mereka sampai usia yang lebih tua dan memiliki tingkat pendidikan yang lebih rendah. Pada kelompok penderita hipospadia proksimal, tinggi badan secara signifikan lebih pendek daripada pada kontrol. Pasien memiliki minat yang lebih tinggi terhadap olahraga motor dan ketertarikan yang rendah terhadap kegiatan sosial dibandingkan dengan kontrol. Pengalaman masa kecil pasien dengan hipospadia proksimal lebih banyak menyatakan bahwa mereka memerlukan dukungan psikologikal sebanding dengan banyaknya tindak lanjut pengobatan dibandingkan dengan pasien dengan hipospadia distal. Bullying tidak dilaporkan ke tingkat yang lebih tinggi pada pasien daripada kontrol, namun beberapa komentar tentang ejekan akan alat kelamin dan bagaimana mereka menghindari untuk berganti pakaian diruang gantiumum didepan teman sebaya menunjukkan bahwa masalah tersebut ada. Mengenai pola keterikatan, tidak terdapat perbedaan signifikan, namun pasien dengan proksimal hipospadia lebih sering memilih pola keterikatan dengan menghindar, mereka
memiliki keinginan untuk mendekati orang lain, tapi menghindari melakukannya karena takut disakiti.Oleh karena itu untuk membantu anak / remaja bahwa mereka layak untuk berteman maka perawatan secara psikologis sangat penting, dan tim medis harus siap untuk menawarkandukungan psikologis, seperti pendidikan psikologi tentang bagaimana strategi penanggulangannya (Örtqvist L et al, 2016). 2.3.5. Gangguan Stress pasca Trauma (Post Traumatic Stress Disorders)
Dilahirkan dengan kelainan kongenital, sering menjalani pemeriksaan fisik genital dan pernah menjalani operasi dapat menjadi salah satu faktor risiko stres pada anak yang berdampak negatif terhadap adaptasi psikososial antara lain gangguan emosional, tingkah laku dan adaptasi sosial (Sanberg et al, 2001). Pemeriksaan genital dibandingkan pemeriksaan telinga dan rongga mulut dapat memberikan dampak negatif terhadap emosional anak. Makna operasi bagi anak anak dinilai sebagai tindakan yang menakutkan seolah olah menjadi tindakan pemberian hukuman ataupun kebiri, dan operasi pada daerah genitourinaria dibandingkan operasi daerah lain terbukti sangat meningkatkan risiko gangguan emosional, selain itu juga dampak pemeriksaan fisik genital dan operasi pada daerah genital dapat berdampak dalam terjadinya gangguan stress pasca trauma atau yang lebih dikenal dengan PTSD (Post Traumatic Stress Disorders). Gangguan stress pasca trauma (post-traumatic stress disorder/PTSD) adalah reaksi maladaptif yang berkelanjutan terhadap suatu pengalaman traumatis dan merupakan sindrom kecemasan, labilitas otonomik, dan mengalami kilas balik dari pengalaman yang amat pedih setelah stres fisik maupun emosi yang melampaui batas ketahanan orang biasa. Selain itu, PTSD dapat pula didefinisikan sebagai keadaan yang melemahkan
fisik dan mental secara ekstrem yang timbul setelah seseorang melihat, mendengar, atau mengalami suatu kejadian trauma yang hebat dan atau kejadian yang mengancam kehidupannya. Pada anak dengan hipospadia yang menjalani operasi 33% mengalami gangguan emosional dan 17% datang ke pskiatri untuk mencari bantuan (Schulz et al, 1983, Blotcky,MJ dan Grossman, 1978; Örtqvist L et al, 2016; Kaplan, Harold I, Benjamine J Sadock, 1997).
Dalam Diagnostic and Statistical Manual of Mental Disorders, (DSM-IVTR), PTSD didefinisikan sebagai suatu kejadian atau beberapa kejadian trauma yang dialami atau disaksikan secara langsung oleh seseorang berupa kematian atau ancaman kematian, cedera serius, ancaman terhadap integritas fisik atas diri seseorang. Kejadian tersebut harus menciptakan ketakutan yang ekstrem, horor, rasa tidak berdaya (Kaplan, Harold I, Benjamine J Sadock, 1997; Verlinden E, 2014). Post Traumatic Stress Disorder (PTSD) merupakan reaksi dari individu terhadap kejadian yang luar biasa akibat dari pengalaman seseorang pada suatu peristiwa yang bersifat amat hebat dan luar biasa, jauh dari pengalaman yang normal dialami oleh seseorang tersebut. Berdasarkan definisi di atas dapat disimpulkan bahwa PTSD merupakan gangguan yang diakibatkan satu atau lebih kejadian traumatik yang dialami atau disaksikan oleh seseorang baik ancaman kematian, kematian, cidera fisik yang mengakibatkan ketakutan ekstrem, horor, rasa tidak berdaya hingga berdampak mengganggu kualitas hidup individu dan apabila tidak ditangani dengan benar dapat berlangsung kronis dan berkembang menjadi gangguan stres pasca trauma yang kompleks dan gangguan kepribadian
(Kaplan, Harold I, Benjamine J Sadock, 1997; Smith P, Perrin S, Yule W, 2007; Verlinden E, 2014).
Post Traumatic Stress Disorder (PTSD) diakibatkan dari beberapa faktor baik faktor dari dalam diri korban, maupun faktor lingkungan. Kepribadian juga dianggap sebagai faktor pencetus terjadinya PTSD, seperti pesimisme dan introvet, menyalahkan diri sendiri, penyangkalan. Banyak faktor yang berperan dalam apakah seseorang akan mendapatkan PTSD, faktor resiko yang membuat seseorang lebih mungkin menjadi PTSD, yakni : a). Selama hidup pernah mengalami peristiwa berbahaya yang membuat trauma, b). Memiliki sejarah penyakit mental, c). Melihat orang terluka atau terbunuh, d). Merasa horor, ketidakberdayaan, atau ketakutan ekstrim, e). Minimnya dukungan sosial, f). Mengalami kejadian menyedihkan setelah kejadian, seperti kehilangan orang yang dicintai, atau kehilangan pekerjaan atau rumah. Dari beberapa faktor resiko di atas dapat dibagi menjadi 2 yakni faktor resiko dari dalam diri (individu) dan faktor dari luar (lingkungan) (Kaplan, Harold I, Benjamine J Sadock, 1997; Smith P, Perrin S, Yule W, 2007; Verlinden E, 2014).
Stresor atau kejadian trauma merupakan penyebab utama dalam perkembangan PTSD. Ketika kita dalam keadaan takut dan terancam, tubuh kita mengaktifkan respon fight or flight. Dalam reaksi ini tubuh mengeluarkan adrenalin yang menyebabkan peningkatan tekanan darah, denyut jantung, glikogenolisis. Setelah ancaman bahaya mulai hilang maka tubuh akan memulai proses inaktivasi respon stres dan proses ini menyebabkan pelepasan hormon kortisol. Jika tubuh tidak melepaskan kortisol yang cukup untuk menginaktivasi reaksi stres maka
kemungkinan kita masih akan merasakan efek stres dari adrenalin. Pada korban trauma yang berkembang menjadi PTSD seringkali memiliki hormon stimulasi (katekolamin) yang lebih tinggi bahkan pada saat kondisi normal. Hal ini mengakibatkan tubuh terus berespon seakan bahaya itu masih ada. (Kaplan, Harold I, Benjamine J Sadock, 1997; Smith P, Perrin S, Yule W, 2007; Verlinden E, 2014). Kriteria diagnosis DSM-IV-TR untuk PTSD merinci bahwa gejala mengalami, menghindari, dan terus terjaga lebih dari 1 bulan. Untuk pasien yang gejalanya ada, tetapi kurang dari 1 bulan, diagnosis yang sesuai adalah gangguan stres akut. Kriteria diagnosis DSM-IV-TR, PTSD memungkinkan klinisi untuk merinci apakah gangguan tersebut akut (jika gejala kurang dari 3 bulan) atau kronis (jika gejala telah ada selama 3 bulan atau lebih). DSM-IV-TR juga memungkinkan klinisi merinci bahwa gangguan tersebut adalah dengan awitan yang tertunda jika awitan gejala 6 bulan atau lebih setelah peristiwa yang memberikan stres (Kaplan, Harold I, Benjamine J Sadock, 1997; Smith P, Perrin S, Yule W, 2007; Verlinden E, 2014). Menurut DSM-IV-TR,
kriteria diagnosis bagi penderita gangguan stres pascatrauma: a. Kejadian traumatik
1) Satu atau banyak peristiwa yang membuat seseorang mengalami, menyaksikan, atau dihadapkan dengan suatu kejadian yang berupa ancaman kematian, cidera yang serius sehingga mengancam integritas fisik dirinya sendiri atau orang lain.
2) Tanggapan individu terhadap pengalaman tersebut dengan ketakutan atau ketidakberdayaan yang sangat kuat.
b. Mengalami kembali satu atau lebih gejala di bawah ini:
1) Teringat kembali akan kejadian trauma menyedihkan yang dialaminya dan bersifat mengganggu (bisa berupa gambaran, pikiran, persepsi). 2) Mimpi buruk yang berulang tentang peristiwa trauma yang dialaminya (yang mencemaskan).
3) Mengalami kilas balik trauma (merasa seakan kejadian trauma yang dialaminya terjadi kembali, hal ini bisa terjadi karena ilusi, haluinasinya). 4) Kecemasan psikologis dan fisik bersamaan dengan hal yang mengingatkan terhadap kejadian trauma (kenangan akan peristiwa trauma).
c. Menghindari secara persisten stimulus yang berkaitan dengan trauma dan mematikan perasaan/tidak berespon terhadap sesuatu sehingga akan berdampak perubahan rutinitas pribadi. Gejala ini meliputi tiga atau lebih hal di bawah ini:
1) Kemampuan untuk menghindari pikiran, perasaan, percakapan yang berhubungan dengan kejadian trauma.
2) Kemampuan menghindari aktivitas, tempat, orang yang dapat membangkitkan kembali kenangan akan trauma yang dialaminya. 3) Ketidakmampuan mengingat aspek penting dari peristiwa trauma. 4) Kurangnya ketertarikan dalam berpartisipasi terhadap peristiwa
penting.
5) Merasa terasing dari orang di sekitarnya.
6) Terbatasnya rentang emosi (tidak dapat merasakan cinta dan dicintai). 7) Perasaan bahwa masa depannya suram.