BAB I BAB I PENDAHULUAN PENDAHULUAN 1.1 1.1 PendahuluanPendahuluan Penyakit
Penyakit Paru Paru Obstruksi Obstruksi KronisKronis (PPOK) merupakan penyebab utama (PPOK) merupakan penyebab utama morbiditas dan mortalitas diseluruh dunia. Kini PPOK menurut paradigma baru morbiditas dan mortalitas diseluruh dunia. Kini PPOK menurut paradigma baru dapat dicegah dan diobati.
dapat dicegah dan diobati.11 Di Amerika Serikat, PPOK merupakan penyebab Di Amerika Serikat, PPOK merupakan penyebab kematian No. 4 dan mempengaruhi lebih dari 16 juta orang. GOLD kematian No. 4 dan mempengaruhi lebih dari 16 juta orang. GOLD memperkirakan pada tahun 2020 PPOK akan meningkat dari No. 6 menjadi No. 3 memperkirakan pada tahun 2020 PPOK akan meningkat dari No. 6 menjadi No. 3 penyebab
penyebab kematian kematian tersering tersering diseluruh diseluruh dunia.dunia.22 Menurut laporan terbaru Menurut laporan terbaru WorldWorld Health
Health OrganizationOrganization (WHO) memperkirakan saat ini 64 juta orang mengalami (WHO) memperkirakan saat ini 64 juta orang mengalami PPOK dan 3 juta orang meninggal karena PPOK pada tahun 2004. WHO PPOK dan 3 juta orang meninggal karena PPOK pada tahun 2004. WHO memprediksi bahwa PPOK akan menjadi penyebab utama ketiga kematian di memprediksi bahwa PPOK akan menjadi penyebab utama ketiga kematian di seluruh dunia pada tahun 2030. Berdasarkan survey kesehatan rumah tangga Dep. seluruh dunia pada tahun 2030. Berdasarkan survey kesehatan rumah tangga Dep. Kes. RI tahun 1992, PPOK bersama asma bronchial menduduki peringkat ke Kes. RI tahun 1992, PPOK bersama asma bronchial menduduki peringkat ke enam.
enam.33
PPOK terus menyebabkan kesehatan dan beban ekonomi menjadi berat PPOK terus menyebabkan kesehatan dan beban ekonomi menjadi berat baik
baik di di Amerika Amerika Serikat Serikat dan dan di di seluruh seluruh dunia. dunia. Beberapa Beberapa faktor faktor risiko risiko PPOKPPOK diketahui termasuk merokok, paparan kerja, polusi udara, respon saluran napas diketahui termasuk merokok, paparan kerja, polusi udara, respon saluran napas yang berlebihan, asma, dan variasi genetik tertentu, meskipun banyak pertanyaan, yang berlebihan, asma, dan variasi genetik tertentu, meskipun banyak pertanyaan, seperti mengapa <20% dari perokok menimbulkan obstruksi jalan napas yang seperti mengapa <20% dari perokok menimbulkan obstruksi jalan napas yang menetap secara signifikan. Di sebagian besar dunia, prevalensi PPOK dan menetap secara signifikan. Di sebagian besar dunia, prevalensi PPOK dan kematian masih meningkat dan kemungkinan akan terus meningkat dalam kematian masih meningkat dan kemungkinan akan terus meningkat dalam menanggapi meningkatnya jumlah perokok, terutama perempuan dan remaj
menanggapi meningkatnya jumlah perokok, terutama perempuan dan remaj a.a.33 PPOK terdiri dari bronkitis kronik dan emfisema atau gabungan PPOK terdiri dari bronkitis kronik dan emfisema atau gabungan keduanya.
keduanya.2,42,4 PPOK ditegakkan dari anamnesis, pemeriksaan fisik, pemeriksaan PPOK ditegakkan dari anamnesis, pemeriksaan fisik, pemeriksaan laboratorium dan penunjang.
laboratorium dan penunjang.22Terapi untuk pasien PPOK dapat diberikan terapiTerapi untuk pasien PPOK dapat diberikan terapi non farmakologi yaitu berhenti merokok, rehabilitasi, dan aktivitas fisik, serta non farmakologi yaitu berhenti merokok, rehabilitasi, dan aktivitas fisik, serta farmakologi yaitu bronkodilator, kortikosteroid inhalasi, kortikosteroid oral, farmakologi yaitu bronkodilator, kortikosteroid inhalasi, kortikosteroid oral, phosphodiesterase-4 inhibitor (PDE-4), dan
phosphodiesterase-4 inhibitor (PDE-4), dan methylxanthine.methylxanthine.55
Oleh hal-hal tersebut, maka diperlukan pengenalan dan diagnosis PPOK Oleh hal-hal tersebut, maka diperlukan pengenalan dan diagnosis PPOK
lebih lanjut khusunya pada kasus-kasus yang belum menunjukan keluhan lebih lanjut khusunya pada kasus-kasus yang belum menunjukan keluhan sehingga menekan angka morbiditas dan mortalitas
sehingga menekan angka morbiditas dan mortalitas yang tidak diinginkan.yang tidak diinginkan.
1.2
1.2 TujuanTujuan
Menambah pemahaman klinis terkait Penyakit Paru Obstruktif Kronis Menambah pemahaman klinis terkait Penyakit Paru Obstruktif Kronis khususnya dari segi diagnosis, pengenalan etiologi dan faktor risiko, patogenesis, khususnya dari segi diagnosis, pengenalan etiologi dan faktor risiko, patogenesis, serta penatalaksanaan terkait kasus.
BAB II BAB II PENDAHULUAN PENDAHULUAN 2.1 2.1 DefinisiDefinisi
PPOK adalah penyakit yang pada umumnya dapat dicegah dan diobati, PPOK adalah penyakit yang pada umumnya dapat dicegah dan diobati, ditandai dengan adanya hambatan aliran udara yang terus-menerus biasanya ditandai dengan adanya hambatan aliran udara yang terus-menerus biasanya progresif
progresif dan dan berhubungan berhubungan dengan dengan meningkatnya meningkatnya respon respon saluran saluran napas napas terhadapterhadap inflamasi kronis.
inflamasi kronis. PPOK meliputi emfisema adalah kondisi dengan karakteristikPPOK meliputi emfisema adalah kondisi dengan karakteristik adanya destruksi dan pelebaran alveoli paru, bronkitis kronis kondisi dengan adanya destruksi dan pelebaran alveoli paru, bronkitis kronis kondisi dengan batuk
batuk kronis kronis dan dan berdahak, berdahak, dandan small small airways airways diseasedisease dimana bronkiolus kecil dimana bronkiolus kecil menyempit. PPOK timbul jika terjadi obstruksi aliran udara yang kronis; bronkitis menyempit. PPOK timbul jika terjadi obstruksi aliran udara yang kronis; bronkitis kronis tanpa obstruksi aliran udara yang kronis bukan termasuk PPOK.
kronis tanpa obstruksi aliran udara yang kronis bukan termasuk PPOK.6,76,7
2.2
2.2 EtiologiEtiologi
2.2.1.
2.2.1. MerokokMerokok
Pada tahun 1964, the Advisory Committee to the Surgeon General of the Pada tahun 1964, the Advisory Committee to the Surgeon General of the United States telah
United States telah menyimpulkan bahwa merokok merupakan faktor risiko utamamenyimpulkan bahwa merokok merupakan faktor risiko utama mortilitas pada bronkitis kronis dan emfisema. Studi longitudinal berikutnya mortilitas pada bronkitis kronis dan emfisema. Studi longitudinal berikutnya menunjukkan penurunan FEV
menunjukkan penurunan FEV11 yang cepat dalam hubungan yang cepat dalam hubungan dose-responsdose-respons terhadap terhadap
intensitas merokok, yang biasanya dinyatakan sebagai jumlah batang pertahun intensitas merokok, yang biasanya dinyatakan sebagai jumlah batang pertahun (rata-rata jumlah batang rokok yang dihisap per hari dikalikan dengan lamanya (rata-rata jumlah batang rokok yang dihisap per hari dikalikan dengan lamanya merokok dalam tahun). Hubungan
merokok dalam tahun). Hubungan dose-respons dose-respons ini diantara menurunnya fungsi ini diantara menurunnya fungsi paru
paru dan dan intensitas intensitas merokok merokok terhadap terhadap tingginya tingginya prevalensi prevalensi PPOK PPOK dengandengan bertambahnya usia.
bertambahnya usia. 22Dikatakan perokok ringan apabila angka yang didapat 0-200,Dikatakan perokok ringan apabila angka yang didapat 0-200, dikatakan sedang apabila angka yang didapat 200-600 dan dikatakan berat apabila dikatakan sedang apabila angka yang didapat 200-600 dan dikatakan berat apabila angkanya >600.
angkanya >600. 66Semakin besar angkanya, maka semakin tinggi kemungkinanSemakin besar angkanya, maka semakin tinggi kemungkinan untuk menderita PPOK. Secara histrois, tingginya perokok di kalangan laki-laki untuk menderita PPOK. Secara histrois, tingginya perokok di kalangan laki-laki adalah penjelasan yang paling mungkin untuk prevalensi PPOK yang lebih tinggi adalah penjelasan yang paling mungkin untuk prevalensi PPOK yang lebih tinggi
di kalangan laki-laki, namun, prevalensi PPOK di kalangan perempuan meningkat sebagai kesenjangan jenis kelamin dalam angka perokok yang telah berkurang dalam 50 tahun terakhir. Kelainan struktur jaringan berkaitan erat dengan respons inflamasi ditimbulkan oleh paparan partikel atau gas beracun, tetapi dinyatakan faktor utama dan paling dominan ialah asap rokok dibanding yang lain.7
2.2.2. Respon saluran napas dan PPOK
Cenderung meningkatkan bronkokonstriksi sebagai respon terhadap stimulus eksogen, termasuk metakolin dan histamin, adalah salah satu bentuk melukiskan tentang asma. Namun, banyak pasien dengan PPOK juga menunjukkan respon saluran napas yang berlebihan. Diantara orang dengan asma dan orang dengan PPOK terdapat tumpang tindih dalam respon saluran napas yang berlebihan, obstruksi aliran udara, dan gejala paru yang menyebabkan terjadinya rumusan hipotesis Belanda. Hal ini menunjukkan bahwa asma, bronkitis kronis, emfisema adalah variasi dari penyakit dasar yang sama, yang dimodulasi oleh faktor lingkungan dan genetik untuk menghasilkan kesatuan yang secara patologis berbeda. Hipotesis alternatif British menyatakan bahwa asma dan PPOK adalah penyakit yang berbeda secara fundamental: Sebagian besar asma dipandang sebagai fenomena alergi, sedangkan PPOK hasil dari kerusakan dan inflamasi yang berhubungan dengan merokok. Penentuan validitas antara hipotesis Belanda dan hipotesis British menunggu identifikasi faktor predisposisi genetik untuk asma dan / atau PPOK, serta mendalilkan interaksi antara faktor genetik dan faktor risiko lingkungan.
Studi longitudinal membandingkan respon saluran napas yang berlebihan pada awal penelitian untuk menurunkan fungsi paru yang telah menunjukkan bahwa respon saluran napas yang berlebihan jelas merupakan prediktor menurunkan fungsi paru yan signifikan. Dengan demikian, respon saluran napas yang berlebihan merupakan faktor risiko untuk PPOK.2
2.2.3. Infeksi saluran napas
Ini telah di selidiki sebagai faktor resiko yang potensial terhadap perkembangan dan kemajuan PPOK pada orang dewasa; infeksi saluran napas pada anak-anak ditaksirkan sebagai faktor predisposisi yang potensial terhadap perkembangan PPOK. Pengaruh infeksi saluran napas pada orang dewasa dalam menurunkan fungsi paru masih kontroversial, tetapi penurunan fungsi paru jangka panjang secara signifikan tidak mengikuti episode bronkitis atau pneumonia. Efek infeksi saluran napas pada anak-anak pada perkembangan PPOK sulit ditaksirkan akibat kurangnya data longitudinal yang adekuat. Kemudian, meskipun infeksi saluran napas merupakan penyebab terpenting eksaserbasi PPOK, hubungan keduanya baik infeksi saluran napas dewasa dan anak-anak terhadap perkembangan dan kemajuan PPOK tetap dibuktikan.2
2.2.4. Terpajan polusi di tempat kerja
Meningkatnya gejala pada saluran napas dan obstrusi aliran udara telah dinyatakan sebagai hasil dari terpajannya debu di tempat kerja. Beberapa pajanan di tepat kerja, meliputi tambang batu bara, tambang emas, dan tekstil katun, yang telah dinyatakan sebagai faktor resiko obstruksi aliran udaran kronis. Namun meskipun bukan perokok di tempat kerja menimbulkan penurunan FEV1,
terpajannya debu merupakan faktor resiko PPOK, sedangkan ketidaktergantungan rokok, tidak terjadi. Setiap pekerja yang terpajan cadmium (asap bahan kimia), FEV1, FEV1/FVC, dan DLCO secara signifikan menurun, konsisten dengan
obstruksi aliran udara dan emfisema. Meskipun beberapa debu dan asap tempat kerja merupakan faktor resiko PPOK, efek ini secara substansi nampak kurang penting daripada efek merokok. 2
2.2.5. Polusi udara lingkungan
Beberapa peneliti melaporkan meningkatnya gejala saluran napas di kota dibandingkan di pedesaan, berhubungan dengan meningkatnya polusi di kota. Namun, hubungan polusi udara dengan obstuksi saluran napas kronis tetap tidak terbukti. Terpajan rokok terlalu lama yang dihasilkan oleh pembakaran biomass juga nampak menjadi faktor resiko PPOK dikalangan perempuan di pedesaan. Namun, kebanyakan populasi, polusi udara lingkungan merupakan faktor resiko
PPOK yang sedikit daripada merokok.2
2.2.6. Terpajan rokok, pasif, atau secara tidak langsung
Anak-anak yang terpajan rokok saat kehamilan secara signifikan pertumbuhan paru menurun. Terpajan rokok dalam kandungan juga berhubungan dengan menurunnya fungsi paru setelah kelahiran. Meskipun terpajan rokok pasif dihubungkan dengan menurunnya fungsi paru, faktor resiko PPOK ini penting dalam menurunkan fungsi paru tetap tidak jelas.2
2.2.7. Genetik
Meskipun rokok merupakan faktor resiko lingkungan utama terjadinya COPD, terjadinya obstruksi aliran udara pada perokok sangat bervariasi. Defisiensi antitripsin α1 (α1AT) berat merupakan faktor risiko genetik yang
terbukti untuk PPOK, ada peningkatan bukti bahwa faktor genetik lainnya juga ada.2
2.2.7.1 Defisiensi antitripsin α1
Banyak varian dari lokus inhibitor protease (PI atau SERPINA1) yang mengkodekan α1AT telah dijelaskan. Umumnya alel M dikaitkan dengan α1AT normal. Alel S, dikaitkan dengan sedikit berkurangnya α1AT, dan Z alel, dikaitkan dengan nyata mengurangi α1AT, juga terjadi dengan frekuensi> 1%
pada sebagian besar populasi Kaukasia. Individu jarang mewarisi alel nol, yang menyebabkan tidak adanya produksi α1AT melalui mutasi heterogen. Individu dengan dua alel Z atau satu Z dan satu alel nol disebut sebagai Piz, yang merupakan bentuk paling umum dari defisiensi α1AT berat.
Meskipun hanya 1-2% pasien PPOK ditemukan mengalami defisiensi α1AT berat sebagai penyebab PPOK, pasien ini menunjukkan bahwa faktor genetik memiliki pengaruh besar terhadap kerentanan terjadinya PPOK. Individu Piz sering menjadi
PPOK onset dini, tapi memastikannya bias dalam mengumumkan individu Piz yang biasanya termasuk subyek Piz yang diuji terhadap defisiensi α1AT karena mereka mengalami PPOK berarti bahwa fraksi individu Piz yang akan menjadi PPOK dan distribusi usia untuk terjadinya PPOK pada subyek Piz tetap tidak diketahui. Sekitar 1 dari 3000 orang di Amerika Serikat mewarisi defisiensi α1AT berat, tetapi hanya sebagian kecil dari individu telah mengakuinya. Uji laboratorium klinis yang paling sering digunakan untuk menampilkan adanya defisiensi α1AT adalah pengukuran imunologi α1AT dalam serum.
Sebuah persentase yang signifikan dari variabilitas fungsi paru di antara individu Piz dijelaskan oleh perokok, perokok dengan defisiensi α1AT berat lebih mungkin untuk menjadi PPOK pada usia dini. Namun, PPOK pada subyek Piz, bahkan di kalangan perokok saat ini atau bekas perokok, tidak pasti. Di antara Piz bukan perokok, variabilitas yang mengesankan telah dicatat dalam terjadinya obstruksi aliran udara. Faktor genetik dan / atau lingkungan lainnya mungkin berkontribusi terhadap variabilitas ini.2
2.3 Klasifikasi
PPOK adalah penyakit paru kronik yang ditandai oleh hambatan aliran udara di saluran napas yang bersifat progressif nonreversibel atau reversibel parsial. PPOK terdiri dari bronkitis kronik dan emfisema atau gabungan
2.3.1 Bronkitis Kronis
Bronkitis kronis sering terjadi pada perokok dan penduduk di kota-kota yang dipenuhi oleh kabut-asap; beberapa penelitian menunjukkan bahwa 20% hingga 25% laki-laki berusia antara 40 hingga 65 tahun mengidap penyakit ini. Diagnosis bronkitis kronis ditegakkan berdasarkan data klinis; penyakit ini didefenisikan sebagai batuk produktif persisten selama paling sedikit 3 bulan berturut-turut pada paling sedikit 2 tahun berturut-turut.8
Terdapat beberapa bentuk dari bronkitis kronis, yaitu:
1) Bronkitis kronis sederhana
Gejala yang mungkin timbul adalah batuk produktif yang akan meningkatkan sputum mukoid, namun jalan napas tidak terhambat.
2) Bronkitis mukopurulenta kronis
Namun apabila sputum penderita mengandung pus yang mungkin disebabkan oleh infeksi sekunder, maka pasien dikatakan mengidap bronkitis mukopurulenta kronis.
3) Bronkitis asmatik kronis
Beberapa pasien dengan bronkitis kronis mungkin memperlihatkan hiperresponsivitas jalan napas dan episode asma intermiten. Keadaan ini yang disebut sebagai bronkitis asmatik kronis, dalam hal ini sulit dibedakan dengan asma atopik.
4) Bronkitis obstruktif kronis
Mereka dikatakan mengidap bronkitis obstruktif kronis apabila suatu subpopulasi pasien bronkitis kronis mengalami obstruksi aliran keluar udara yang kronis berdasarkan uji fungsi paru.
Gambaran khas pada bronkitis kronis adalah hipersekresi mucus, yang dimulai dari jalur napas besar. Berbagai faktor/bahan iritan ini akan memicu hipersekresi kelenjar mukosa bronkus dan menyebabkan hipertrofi kelenjar mukosa, dan menyebabkan pembentukan metaplastik sel goblet penghasil mucin di epitel
permukaan bronkus. Selain itu, zat tersebut juga menyebabkan peradangan dengan infiltrasi sel T CD8+, makrofag, dan neutrofil.8
2.3.2 Emfisema
Emfisema ditandai dengan adanya pembesaran permanen rongga udara yang terletak distal dari bronkiolus terminal disertai destruksi dinding rongga tersebut. Terdapat beberapa penyakit dengan pembesaran rongga udara yang tidak disertai desktruksi; hal ini lebih tepat disebut “overinflation”. Contohnya adalah peregangan rongga udara di paru kontralateral setelah pneumonektomi unilateral.8 Emfisema dibagi menurut bentuk asinus yang terserang. Meskipun beberapa bentuk morfologik telah diperkenalkan, ada dua bentuk yang paling penting
sehubungan dengan PPOK. Yaitu: 1) Emfisema Sentrilobular (CLE)
Secara spesifik CLE menyerang bagian bronkiolus respiratorius dan duktus alveolaris. Dinding-dinding mulai berlubang, membesar, bergabung dan akhirnya cenderung menjadi satu ruang sewaktu dinding-dinding mengalami integrasi. 2) Emfisema panlobular (PLE)
Bentuk yang penting berikutnya adalah emfisema panlobular (PLE) atau emifsema panasinar. Merupakan bentuk morfologik yang jarang., alveolus yang sebelah distal mengalami pembesaran serta kerusakan secara merata; mengenai bagian asinus sentral dan perifer.
3) Emfisema Asinar Distal (Paraseptal)
Pada keadaan ini bagian proksimal dari asinus normal, namun bagian distalnya yang terkena. Emfisema tampak nyata pada daera dekat pleura, di sepanjang septum jaringan ikat lobules dan tepi lobulus. (Robin Kumar)
Berdasarkan GOLD, PPOK dibagi atas 4 derajat berdasarkan tingkat keparahannya, yaitu :5
Tabel 1. Kriteria GOLD Untuk Tingkat Keparahan PPOK Stadium
GOLD
Tingkat
Keparahan Gejala Spirometri
0 Beresiko Batuk kronis , produksi
sputum
Normal
I Ringan Dengan atau tanpa
batuk kronis atau produksi sputum
FEV1/FVC<0.7 dan
FEV1≥80% terprediksi
IIA Sedang Dengan atau tanpa
batuk kronis atau produksi sputum
FEV1/FVC<0.7 dan
50%≤FEV1<80%
terprediksi
III Berat Dengan atau tanpa
batuk kronis atau produksi sputum
FEV1/FVC<0.7 dan
30%≤FEV1<50%
terprediksi
IV Sangat berat Dengan atau tanpa
batuk kronis atau produksi sputum
FEV1/FVC<0.7 dan
FEV1<30% terprediksi
atau FEV1<50%
terprediksi dengan tanda gagal napas atau gagal jantung kanan
Sumber : Fauci, Anthony S, et al. Chronic Obstructive Pulmonary Disease in Harrison’s Principles of Internal Medicine 17th Edition. United States of America: The McGraw-Hill
Companies; 2008; Chapter 254
2.4 Patogenesis
Keterbatasan aliran udara, merupakan perubahan fisiologis utama pada PPOK, hasil dari baik obstruksi saluran napas kecil dan emfisema. Patogenesis emfisema dapat dibagi menjadi 4 peristiwa yang berhubungan : (1) Terpajan asap rokok yang lama menyebabkan pengumpulan sel inflamasi dalam paru-paru. (2) Sel-sel inflamasi melepaskan proteinase yang merusak matriks ekstraseluler paru. (3) Hilangnya sel matriks menyebabkan terjadinya apoptosis sel-sel paru. (4) perbaikan elastin yang tidak efektif dan mungkin komponen matriks ekstraseluler lainnya menyebabkan pembesaran celah udara yang mengidentifikasi emfisema pulmoner.2
Gambar 1. Patogenesis emfisema2 2.4.1 Elastase : Hipotesis antielastase
Elastin, komponen utama serabut elastis, adalah komponen matriks ekstraseluler yang sangat stabil yang mengintegritas baik saluran napas kecil dan parenkim paru. Elastase : hipotesis antielastase dikemukakan pada pertengahan 1960 menyatakan bahwa keseimbangan elastin-degrading enzyme dan inhibitornya menentukan kerentanan untuk terjadinya destruemfisema.ksi paru yang menyebabkan pembesaran celah udara. Hingga hari ini, elastase : hipotesis antielastase merupakan mekanisme utama terjadinya emifisema.2
2.4.2 Proteolisis matriks ekstraseluler dan inflamasi
Makrofag beredar di celah udara bawah dalam kondisi normal. Ketika terpajan oksidan dari asap rokok, histone deacetylase-2 tidak aktif, perubahan
keseimbangan kromatin longgar atau asetylated , terpajan nuclear factor kB dan menghasilkan transkripsi matrix metalloproteinase-9, proinflammatory cytokines interleukin 8 (IL-8), dan tumor necrosis factor α (TNF α); ini menyebabkan terkumpulnya neutrofil. CD8+ T cell didapatkan dalam respon terhadap asap rokok dan melepaskan interferon inducible protein-10 (IP-10, CXCL-7) yang menyebabkan produksi elastase makrofag (matrix mealloproteinase-12 (MMP-12)). Matrix mealloproteinase dan serineproteinase, khususnya elastase neutrofil, bekerja bersama-sama menurunkan inhibitor lainnya, menyebabkan destruksi paru.
Seiring dengan hilangnya silia pada epitelium saluran napas yang diinduksi asap rokok memberi kecendrungan terjadinya infeksi bakteri dengan neutrofilia. Anehnya penyakit paru tahap akhir,setelah penghentian rokok yang lama masih terdapat respon inflamasi yang banyak, menyatakan bahwa mekanisme inflamasi yang diinduksi asap rokok yang mengawali terjadinya penyakit yang berbeda dengan mekanisme pertahanan inflamasi setelah berhenti
merokok.
Kolagen yang beredar di PPOK sangat kompleks. Terdapat 3 kolagen (MMP-1, MMP-8, dan mMP-13) yang mengawali pembelahan kolagen interstisial yang diinduksi baik oleh sel inflamasi maupun sel struktural di PPOK. Sementara kolagen dipecah sebagai unit alveolar yang terobliterasi, secara keseluruhan jaringan meningkatkan kolagen di paru yang mengalami PPOK, dengan secara jelah terdapat akumulasi di submukosa.2
2.4.3 Kematian sel
Pembesaran celah udara dengan hilangnya unit alveolar jelas membutuhkan keduanya matriks ekstraseluler dan sel yang hilang. Teori tradisional menunjukkan bahwa proteinase sel inflamasi mendegradasi matriks ekstraselular paru sebagai peristiwa utama, dengan hilangnya sel mengarah ke terjadinya
apoptosis. Apakah apoptosis adalah peristiwa primer atau sekunder pada PPOK masih harus ditentukan.2
2.4.4 Perbaikan tidak efektif
Kemampuan paru-paru orang dewasa untuk memperbaiki kerusakan alveoli nampaknya terbatas. Apakah proses septation yang bertanggung jawab untuk alveogenesis selama pengembangan paru-paru dapat diinisiasi kembali tidak jelas. Pada model hewan, pengobatan dengan asam trans retinoic telah menghasilkan beberapa perbaikan. Juga, reseksi paru menghasilkan pertumbuhan paru terkompensasi yang tersisa pada model hewan. Selain memulihkan selularitas setelah cedera, tampaknya sulit bagi orang dewasa untuk sepenuhnya mengembalikan matriks ekstraseluler yang sesuai, terutama serabut elastis yang fungsional.2
2. 5 Diagnosis
2.5.1 Riwayat
Tiga Gejala yang paling utama pada PPOK adalah batuk, produksi sputum, dan exertional dyspnea. Banyak pasien yang mengalami gejala seperti ini selama berbulan-bulan atau bertahun-tahun sebelum mencari perhatian medis. Meskipun proses terjadinya obstruksi aliran udara bertahap, banyak pasien saat timbulnya penyakit menjadi penyakit akut atau eksaserbasi. Namun, biasanya menunjukkan adanya gejala sebelum menjadi eksaserbasi akut. Terjadinya exertional dyspnea, sering digambarkan sebagai peningkatan upaya untuk bernapas, berat, rasa lapar akan udara, atau terengah-engah, bisa berbahaya. Ini adalah cara terbaik yang ditimbulkan oleh riwayat yang dipusatkan pada kegiatan fisik yang khas dan bagaimana kemampuan pasien untuk melakukan itu telah berubah. Kegiatan tersebut melibatkan kerja lengan yang signifikan, terutama pada atau di atas bahu, yang sangat sulit terutama bagi pasien dengan PPOK. Sebaliknya, aktivitas yang
memungkinkan pasien untuk memperkuat lengan dan menggunakan otot bantu pernapasan yang ditoleransi lebih baik. Contoh kegiatan tersebut meliputi
mendorong kereta belanja, berjalan di treadmill, atau mendorong kursi roda. PPOK fase lanjut, ciri utamanya adalah sesak yang memburuk saat aktivitas dengan meningkatnya gangguan untuk melakukan pekerjaan atau hobi. Pada fase lanjut, pasien terengah-engah melakukan kegiatan biasa sehari-hari. 2,5
Yang mengiringi memburuknya obstruksi aliran udara adalah peningkatan frekuensi eksaserbasi. Pasien juga mungkin mengalami hipoksemia saat istirahat dan memerlukan oksigen tambahan.2,5
2.5.2 Pemeriksaan Fisik
Pada fase awal PPOK, pasien biasanya mengalami pemeriksaan fisik yang sepenuhnya normal. Saat ini perokok mungkin memiliki tanda-tanda merokok aktif, termasuk bau asap rokok atau pewarnaan nikotin pada kuku. Pada pasien dengan penyakit yang lebih berat, pemeriksaan fisiknya khususnya adalah fase ekspirasi yang memanjang dan mengi saat ekspirasi. Selain itu, tanda-tanda hiperinflasi termasuk dada seperti tong dan volume paru-paru membesar dengan letak diafragma yang rendah yang dinilai dengan perkusi. Pasien dengan obstruksi aliran udara yang berat mungkin juga menunjukkan penggunaan otot bantu pernapasan, duduk dalam karakteristik "tripod" posisi untuk memudahkan
menggerakkan sternokleidomastoid, sisi tak sama panjang, dan otot interkostal. Pasien dapat mengembangkan sianosis, terlihat di bibir dan kuku tempat tidur.
Meskipun pengajaran sebelumnya bahwa pasien dengan emfisema dominan, disebut "pink puffers," kurus dan tidak sianosis saat istirahat dan menggunakan otot bantu, dan pasien dengan bronkitis kronis lebih cenderung menjadi gemuk dan sianosis ("blue bloaters"), saat ini bukti menunjukkan bahwa sebagian besar pasien memiliki elemen dari keduanya baik bronkitis dan emfisema dan pemeriksaan fisik tidak dapat dipercaya dapat membedakan dua kesatuan.
Penyakit fase lanjut dapat disertai dengan gejala sisa sistemik, dengan kehilangan berat badan yang signifikan, gejala sisa bitemporal, dan kehilangan difus jaringan adiposa subkutan. Sindrom ini telah dikaitkan dengan keduanya asupan oral yang tidak adekuat dan peningkatan kadar sitokin inflamasi (TNF-α). Sisa-sisa tersebut merupakan faktor prognosis buruk yang independen pada PPOK. Beberapa pasien dengan penyakit fase lanjut mengalami gerakan tulang rusuk ke arah dalam yang paradoksal dengan inspirasi (tanda Hoover), hasil perubahan vektor dari kontraksi diafragma pada tulang rusuk akibat hiperinflasi
kronis.
Tanda-tanda gagal jantung kanan yang jelas, yang disebut cor pulmonale, relatif jarang terjadi sejak munculnya terapi oksigen tambahan.
Clubbing finger bukanlah tanda PPOK, dan kehadirannya harus diwaspadai oleh dokter untuk memulai investigasi penyebab clubbing . Pada populasi ini, terjadinya kanker paru adalah penjelasan yang paling mungkin untuk
terjadinya clubbing baru-baru ini.2,4,5
2.5.3 Pemeriksaan Laboratorium
Tanda khas PPOK adalah obstruksi aliran udara. Uji fungsi paru menunjukkan obstruksi aliran udara dengan penurunan FEV1 dan FEV1/FVC.
Dengan memburuknya tingkat keparahan penyakit, volume paru dapat meningkat, menyebabkan meningkatnya kapasitas total paru, kapasitas residu fungsional, dan volume residu. Pada pasien dengan emfisema, kapasitas difus menurun, menggambarkan karakteristik penyakit berupa destruksi parenkim. Derajat obstruksi aliran udara merupakan faktor prognostik penting pada PPOK dan merupakan dasar untuk klasifikasi penyakit menurut GOLD. Baru-baru ini telah menunjukkan bahwa indeks multifaktorial memasukkan obstruksi aliran udara, latihan, dyspnea, dan indeks massa tubuh sebagai prediktor mortalitas yang lebih baik daripada fungsi paru saja.
Walaupun analisa gas darah dan oksimetri tidak sensitif, mereka dapat menunjukkan hipoksemia saat istirahat dan aktivitas. Analisa gas darah memberikan informasi mengenai peredaran alveolus dan asam-basa dengan mengukur PCO2 dan pH. Perubahan pada pH dengan PCO2 adalah 0,08 unit/10
mmHg akut dan 0,03 unit/10 mmHg kronis. Gagal ventilasi didefinisikan PCO2>45 mmHg, kondisi akut atau kronis. Analisa gas darah merupakan
komponen penting untuk mengevaluasi gejala eksaserbasi. Peningkatan hematokrit memberikan kesan adanya hipoksemia kronis, seperti tanda hipertrofi ventrikel kanan.
Gambaran radiografi membantu dalam mengklasifikasi PPOK. Ternyata, kurangnya parenkim atau hiperlusen memberi kesan adanya emfisema. Meningkatnya volume paru dan diafragma datar memberi kesan hiperinflasi tapi ttidak memberikan informasi mengenai kronisitas. Computed tomography (CT) scan merupakan uji definitif membuktikan ada atau tidaknya emfisema (gambar
2.).2,4,5
Tabel 2 . Indikator Utama Mempertimbangkan Diagnosis PPOK
Mempertimbangkan PPOK, dan melakukan spirometri, jika semua indikator ada pada individu >40 tahun. Indikator ini meningkatkan kemungkinan diagnosis
PPOK. Spirometri diperlukan untuk menegakkan diagnosis PPOK. Dispnue : Progresif (memburuk setiap waktu)
Secara karakteristik memburuk saat aktivitas Persisten
Batuk kronis : Mungkin intermiten dan mungkin tidak produktif Produksi sputum kronis
Riwayat terpajan faktor resiko : Rokok
Asap dari dapur dan gas
Asap dan bahan kimia ditempat kerja Riwayat keluarga dengan PPOK
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.6 Diagnosis Banding5
Tabel 3. Diagnosis banding PPOK
Diagnosis Bentuk Klinis
PPOK Onset paruh baya
Gejala progresif lambat
Riwayat merokok atau terpajan asap lainnya
Asma Onset dini (sering pada masa kanak-kanak)
Gejala bervariasi dari hari ke hari
Gejala memburuk pada malam hari/dini hari Alergi, rhinitis, dan/atau ekzema juga ada Riwayat keluarga mengalami asma
Gagal jantung kongestif X-ray dada menunjukkan jantung berdilatasi, edema paru
Uji fungsi paru mengindikasikan restriksi volume, bukan keterbatasan aliran udara
Bronkiektasis Jumlah sputum purulen banyak
Paling sering dihubungkan dengan infeksi bakteri X-ray dada/CT scan menunjukkan dilatasi bronkus atau penebalan dinding bronkus
Tuberkulosis Onset semua umur
X-ray dada menunjukkan infiltrat pada paru Prevalensi TB lokal yang tinggi
Konfirmasi dengan mikrobiologi Obliterative bronchiolitis Onset usia muda dan bukan perokok
Nampak setelah transplantasi paru atau sumsum tulang
CT Scan pada saat ekspirasi menunjukkan area hipodens.
Diffuse panbronchiolitis Sebagian besar nampak pada keturunan Asia Banyak pada laki-laki dan bukan perokok
Hampir semua yang mengalami sinusitis kronis X-ray dada dan HCT menunjukkan opasitas bernodul kecil difusa di centrilobular dan
hiperinflasi
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.7 Penilaian PPOK
Tujuan penilaian PPOK adalah untuk menentukan tingkat keparahan penyakit. Hal ini berpengaruh pada status kesehatan pasien, dan resiko di masa depan (eksaserbasi, rawat inap, kematian) agar mengendalikan terapi. Secara terpisah, menilai aspek-aspek penyakit dibawah ini :
2.8.1 Gejala
Kuesioner yang sah seperti COPD Assessment Test (CAT), Modified British Medical Research Council (MRC) Breathlessness Scale, atau Clinical COPD
Questionnaire (CCQ) yang harus digunakan untuk menilai gejala.5,9,10,11
Tabel 4. Modified British Medical Research Council (MRC) Breathlessness Scale
Skala Derajat Sesak Berkaitan dengan Aktivitas
1 Tidak ada sesak kecuali dengan aktivitas berat
2 Sesak mulai timbul jika berjalan cepat atau naik bukit kecil
3 Berjalan lebih lambat dari kebanyakan orang, berhenti setelah 1 mil, atau berhenti setelah 15 menit berjalan.
4 Berhenti untuk bernapas setelah berjalan sekitar 100 meter atau setelah beberapa menit
5 Sangat sesak bila meninggalkan rumah atau ketika berpakaian atau tidak berpakaian.
Sumber : Fletcher CM, Elmes PC, Fairbairn MB et al. (1959) The significance of respiratory systems and the diagnosis of chronic bronchitis in a working population. British Medical Journal 2:257-66.
Tabel 5. COPD Assessment Test (CAT) Aku tidak pernah
batuk
0 1 2 3 4 5 Aku batuk setiap
saat Aku tidak berdahak
(mukus) di dada
0 1 2 3 4 5 Di dadaku penuh
dahak (mukus) Dadaku tidak terasa
sempit
0 1 2 3 4 5 Dadaku terasa sangat
sempit Ketika aku naik ke
sebuah bukit atau tangga 1 tingkat, aku tidak sesak
0 1 2 3 4 5 Ketika aku naik ke
sebuah bukit atau tangga 1 tingkat, aku sangat sesak
Aku merasa tidak terbatas dalam melakukan aktivitas di rumah
0 1 2 3 4 5 Aku merasa sangat
terbatas dalam melakukan aktivitas di rumah
Aku percaya diri meninggalkan
rumahku disamping kondisi paru-paruku
0 1 2 3 4 5 Aku tidak percaya
diri meninggalkan rumahku karena kondisi paru-paruku
Aku dapat tidur 0 1 2 3 4 5 Aku tidak dapat tidur
karena kondisi paru- paruku
Aku memiliki banyak energi
0 1 2 3 4 5 Aku tidakmemiliki
banyak energi
Sumber : P.W. Jones, G. Harding, P. Berry, I. Wiklund, W-H. Chen and N. Kline Leidy. Development and first validation of the COPD Assessment Test. Eur Respir J 2009, 34: 648 – 654.
Tabel6. Clinical COPD Questionnaire
Minggu yang lalu, berapa sering kamu merasakan: Tidak pernah Hampir tidak pernah Jarang Beberapa menit Banyak Sangat banyak Hampir semua waktu 1.Sesak saat istirahat? 0 1 2 3 4 5 6 2.Sesak saat melakukan aktivitas fisik? 0 1 2 3 4 5 6 3.Gelisah karena kedinginan atau napas yang memburuk? 0 1 2 3 4 5 6 4.Murung karena masalah pernapasan? 0 1 2 3 4 5 6 5.Minggu yang lalu, berapa
kali? 6.Apakah kamu batuk? 0 1 2 3 4 5 6 7.Apakah kamu berdahak? 0 1 2 3 4 5 6 8.Minggu yang lalu, bagaimana keterbatasan kamu dalam melakukan aktivitas ini karena masalah pernapasan kamu: Tidak terbatas Sangat sedikit terbatas Sedikit terbatas Terbatas sedang Sangat terbatas Ekstrim terbatas Total terbatas 9.Aktivitas fsik berat (naik tangga, jalan tergesa-gesa, olahraga)? 0 1 2 3 4 5 6 10. Aktivitas fisik sedang (jalan, pekerjaan rumah, membawa sesuatu)? 0 1 2 3 4 5 6 11. Aktivitas sehari-hari di rumah (berpakaian, mandi)? 0 1 2 3 4 5 6 12. Aktivitas sosial (bicara, bersama dengan anak, mengunjungi teman/kerabat)? 0 1 2 3 4 5 6
Sumber : Van der Molen T, Juniper EF, Schokker S, ter Steege MDJ, Postma DS .How can we measure COPD Symptom Control? The development of a COPD Symptom Control Questionnaire. Am J Resp Crit Care Med 1999; 159:A832.
Pertanyaan Clinical COPD Questionnaire dibagi menjadi 3 domain :
Gejala : 1,2,5, dan 6
Fungsional : 7,8,9, dan 10
2.8.2 Derajat keterbatasan aliran udara (menggunakan spirometri)
Tabel 7. Klasifikasi Tingkat Keparahan Keterbatasan Aliran Udara pada PPOK (Berdasarkan FEV1 Post Bronkodilator)
Pada pasien dengan FEV1/FVC<0.70
GOLD 1 Ringan FEV1≥80% terprediksi
GOLD 2 Sedang 50%≤FEV1<80% terprediksi
GOLD 3 Berat 30%≤FEV1<50% terprediksi
GOLD 4 Sangat berat FEV1<30% terprediksi
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.8.3 Resiko eksaserbasi
PPOK eksaserbasi adalah peristiwa akut yang dikarakteristikkan dengan memburuknya gejala respirasi pasien dimana bervariasi melewati normal dari hari ke hari dan menyebabkan perubahan terapi. Prediktor terbaik yang seringkali eksaserbasi (2 atau lebih per tahun) adalah riwayat pengobatan sebelumnya; resiko eksasebasi juga meningkat selama memburuknya keterbatasan aliran udara.5
2.8.4 Komorbiditas
Penyakit kardiovaskular, osteoporosis, depresi dan cemas, disfungsi otot rangka, sindrom metabolik, dan kanker paru diantara penyakit lainnya sering terjadi pada pasien PPOK. Kondisi komorbiditas ini mempengaruhi mortalitas dan rawat inap, dan harus diamati secara rutin dan diobati sewajarnya.5
Mengkombinasikan penilaian PPOK gunanya untuk memperbaiki managemen PPOK,
Gejala
Gejalanya banyak (mMRC≥2 atau CAT≥10) : pasien B atau D
Keterbatasn aliran udara
Resiko rendah (GOLD 1 atau 2) : pasien A atau B
Resiko tinggi (GOLD 3 atau 4) : : pasien C atau D
Eksaserbasi
Resiko rendah (≤1 per tahun) : pasien A atau B
Resiko tinggi (≥2 per tahun) : : pasien C atau D
Tabel 8. Kombinasi Penilaian PPOK
Pasien Karakteristik Klasifikasi Spirometri
Eksaserbasi
per tahun mMRC CAT
A Resiko rendah Gejalanya sedikit GOLD 1-2 ≤1 0-1 <10 B Resiko rendah Gejalanya banyak GOLD 1-2 ≤1 ≥2 ≥10 C Resiko tinggi Gejalanya sedikit GOLD 3-4 ≥2 0-1 <10 D Resiko tinggi Gejalanya banyak GOLD 3-4 ≥2 ≥2 ≥10
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
C
D
A
B
≥2 1 0 4 3 2 1 mMRC 0-1 CAT <10 mMRC ≥2 CAT ≥10 GejalaSkor mMRC atau CAT R e s i k o K l a s i f i k a s i k e e r b a t a s a n a l a i a n u d a r a R es ik o
2.8 Pengobatan
2.8.1 Terapi Non Farmakologi PPOK
Berhenti merokok merupakan jumlah yang paling banyak mempengaruhi riwayat PPOK. Para ahli kesehatan menganjurkan semua pasien untuk berhenti merokok.5
Konseling yang disampaikan oleh dokter dan ahli kesehatan lainnya yang
secara signifikan meningkatkan angka penghentian dengan strate gi yang lebih diinisiasi oleh dirinya sendiri. Bahkan keterangan waktu konseling (3 menit) mendorong perokok untuk berhenti menghasilkan angka berhenti merokok sebesar 5-10%.
Terapi pengganti nikotin (permen karet nikotin, inhaler , alat semprot hidung,
transdermal patch, obat tablet dibawah lidah, atau obat batuk tablet) seperti halnya farmakoterapi dengan vareniklin, bupropin, atau nortriptilin dapat dipercaya meningkatkan angka pemantangan merokok jangka panjang dan pengobatan ini secara signifikan lebih efektif daripada placebo.
Pencegahan merokok : menganjurkan polisi mengendalikan tembakau secara komprehensif dan program pemberitahuan tidak merokok harus jelas, konsisten da berulang kali. Bekerjasama dengan pemerintah dalam memperkenankan undang-undang untuk mendirikan sekolah, fasilitas umum, dan lingkungan kerja bebas rokok dan menganjukan pasien untuk menjaga rumah bebas rokok.
Terpajan polusi kerja : menegaskan pencegahan primer, dimana merupakan pencapaian yang terbaik dengan mengeliminasi atau menurunkan terpajannya substansi yang bermacam-macam di tempat kerja. Pencegahan sekunder, dicapai melalui pengawasan dan deteksi dini, juga penting.
Polusi udara di dalam dan di luar ruangan: peralatan mengukur gunanya menurunkan atau mencegah polusi udara di dalam ruangan dari bahan bakar boimass untuk memasak dan pemanas di tempat tinggal yang berventilasi buruk.
Menyarankan pasien untuk memonitor publik dengan memberitahu kualitas udara dan, tergantung tingkat keparahan penyakit, mencegah dengan giat latihan di luar ruangan atau tinggal didalam ruangan selama episode polusi.
Aktivitas fisik : semua pasien PPO memperoleh manfaat dari aktivitas fisik teratur dan harus berulang kali dianjurkan untuk tetap aktif.
2.8.2 Terapi Farmakologi PPOK 5 1) Bronkodilator
Terapi inhalasi yang paling disukai
Pilihannya antara β2 agonis, antikolinergik, teofilin atau terapi kombinasi
tergantung pada tersedianya pengobatan dan setiap respon individu dalam meringankan gejala dan efek samping.
Bronkodilator diberikan jika diperlukan atau dasarnya untuk mencegah
atau mengurangi gejala.
Bronkodilator inhalasi jangka panjang cocok dan lebih efektif
menringankan gejala daripada bronkodilator jangka pendek.
Bronkodilator inhalasi jangka panjang menurunkan eksaserbasi dan
berkaitan dengan rawat inap dan memperbaiki gejala dan status kesehatan, tiotropium meningkatkan keefektifan rehabilitasi pulmoner
2) Kortikosteroid inhalasi
Pada PPOK dengan FEV1 <60% terprediksi, pengobatan teratur dengan
kortikosteroid inhalasi memperbaiki gejala, fungsi paru dan kualitas hidup, dan menurunka frekuensi eksaserbasi. Terapi kortikoseroid inhalasi dihubungkan dengan meningkatnya resiko pneumonia. Penarikan dari pengobatan dengan kortikosteroid inhalasi menyebabkan eksaserbasi pada beberapa pasien.
Monoterapi jangka panjang dengan kortikosteroid inhalasi tidak direkomendasikan.
3) Kombinasi kortikosteroid inhalasi/bronkodilator
Kortikosteroid inhalasi dikombinasikan dengan β2 agonis lebih efektif
dalam memperbaiki fungsi paru dan status kesehatan dan mengurangi eksaserbasi pada PPOK sedang hingga sangat berat. Terapi kombinasi dihubungkan dengan meningkatnya resiko pneumonia. β2 agonis jangka panjang/glukokortikosteroi
inhalasi ditambah tiotropium nampaknya memberikan manfaat tambahan.
4) Kortikosteroid oral
Pengobatan dengan kortikosteroid oral jangka panjang tidak direkomendasikan.
5) Phosphodiesterase-4 inhibitor (PDE-4)
Pada GOLD 3 dan 4 dengan riwayat eksaserbasi dan bronkitis kronis, PDE-4 roflumilast mengurangi eksaserbasi jika diterapi dengan kortikosteroid oral. Efek ini juga terjadi jika roflumilast ditambahkan bronkodilator jangka panjang; tidak ada studi yang membandingkan jika di beri dengan kortikosteriod
inhalasi.
6) Methylxanthine
Methylxanthine kurang efektif dan kurang ditoleransi daripada bronkodilator inhalasi jangka panjang dan tidak direkomendasikan jika obat ini tersedia dan dihasilkan. Ada bukti mengenai efek sederhana bronkodilator dan beberapa manfaat simptomatis dari pengobatan ini dibandingkan dengan placebo pada PPOK stabil. Teofilin ditambah salmeterol menyebabkan meningkatnya FEV1 dan
mengurangi sesak daripada hanya salmeterol saja. Teofilin dosis rendah mengurangi eksaserbasi tapi tidak memperbaiki fungsi paru post bronkodilator.
7) Vaksinasi
Vaksinasi influenza dapat menurunkan penyakit berbahaya dan kematian pada PPOK. Vaksinasi mengandung virus mati atau hidup, virus yang tidak aktif yang direkomendasikan, harus diberikan setiap tahun. Pneumococcal polysaccharide vaccine direkomendasikan untuk pasien PPOK berusia 65 tahun dan menunjukkan berkurangnya community-acquired pneumonia (CAP) pada pasien berumur
dibawah 65 tahun dengan FEV1<40% terprediksi.
8) α-1 Antitrypsin Augmentation therapy
Tidak direkomendasikan pada pasien PPOK yang tidak dihubungan dengan defisiensi α-1 Antitrypsin
9) Antibiotik
Tidak direkomendasikan kecuali untuk pengobatan eksaserbasi akibat infeksi dan infeksi bakteri lainnya.
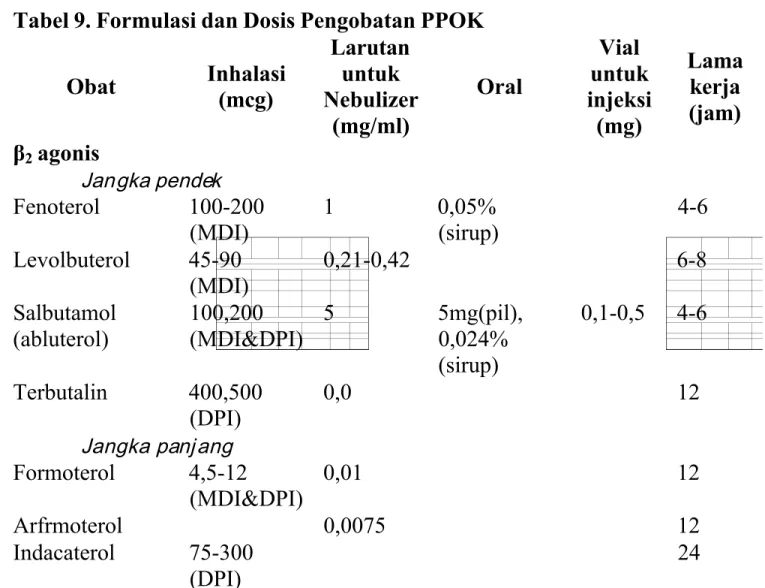
Tabel 9. Formulasi dan Dosis Pengobatan PPOK
Obat Inhalasi (mcg) Larutan untuk Nebulizer (mg/ml) Oral Vial untuk injeksi (mg) Lama kerja (jam) β2 agonis Jangka pendek Fenoterol 100-200 (MDI) 1 0,05% (sirup) 4-6 Levolbuterol 45-90 (MDI) 0,21-0,42 6-8 Salbutamol (abluterol) 100,200 (MDI&DPI) 5 5mg(pil), 0,024% (sirup) 0,1-0,5 4-6 Terbutalin 400,500 (DPI) 0,0 12
Jangka panj ang
Formoterol 4,5-12 (MDI&DPI) 0,01 12 Arfrmoterol 0,0075 12 Indacaterol 75-300 (DPI) 24
Salmeterol 25-50 (MDI&DPI) 12 Tulobuterol 2 mg (transdermal) 24 Antikolinergik Jangka Pendek Ipratropium bromide 20,40 (MDI) 0,24-0,5 6-8 Oxitropium bromide 100 (MDI) 1,5 7-9
Jangka Panj ang
Aclidinium bromide 322 (DPI) 12 Glyopyrronnium bromide 44 (DPI) 24 Tiotropium 18 (DPI), 5 (SMI) 24
Kombinasi β2 agonis jangka pendek dan antikolinergik (salah satu inhalasi)
Fenoterol/ Ipratropium 200/80 (MDI) 1,25/0,5 6-8 Salbutamol/ Ipratropium 75/15 (MDI) 0,75/0,5 12 6-8 Methylxanthine Aminofilin 200-600mg (Pil) 240 Variasi, hingga 24 Teofilin 100-600 mg (Pil) Variasi, hingga 24 Kortikosteroid inhalasi Bedometason 50-400 (MDI&DPI) 0,2-0,4 Budesonide 100,200,400 (DPI) 0,2;0,25; 0,5 Fluticasone 50-500 (MDI&DPI)
Kombinasi β2 agonis jangka panjang dan kortikosteroid (salah satu
inhalasi) Formeterol/ Budesonide 4,5/160 (MDI) 9/320 (DPI) Formeterol/ Mometasone 10/200, 10/400 (MDI) Salmeterol/ 50/100,
Fluticasone 250, 500 (DPI) 25/50, 125, 250 (MDI) Kortikosteroid sistemik Prednison 5-60mg (Pil) Metilprednisolon 4,8,16mg (Pil) Phosphodiesterase Roflumilast 500mcg (Pil) 24
MDI : metered dose inhaler , DPI :dry powder inhaler , SMI : soft mist inhaler Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
10) Mukolitik
Mukolitik (contoh carbocysteine) bermanfaat jika diberi pada pasien dengan sputum yang kental, tapi secara keseluruhan manfaatnya sangat sedikit .
11) Antitusif
Tidak direkomendasikan
12) Vasodilator
Nitric oxide kontraindikasi pada PPOK stabil. Penggunaan endothelium-modulating agent untuk pengobatan hipertensi pulmoner yag dihubungkan degan PPOK tidak direkomendasikan.
2.8.3 Pengobatan Lainnya5 1) Rehabilitasi
Program pelatihan aktivitas bermanfaat pada semua tingkatan PPOK, memperbaiki toleransi terhadap aktivitas dan gejala sesak dan kelelahan. Manfaat terus menerus terjadi bahkan setelah program rehabilitasi pulmoner pertama. Lama minimum yang efektif dari program rehabilitasi adalah 16 minggu; lebih
lama, terus menerus, hasilnya lebih efektif. Manfaat nyaberkurang setelah program rehabilitasi berakhir, tapi jika program pelatihan aktivitas dipertahankan
dirumah, status kesehatan masih diatas angka pre-rehabilitasi.
2) Terapi Oksigen
Pemberian oksigen jangka panjang (>15 jam/hari) pada pasien dengan gagal napas kronis menunjukkan peningkatan kelangsungan hidup padan pasien penyakit berat, hipoxemia saat istirahat. Terapi oksigen jangka panjang
diindikasikan untuk pasien yang mengalami :
PaCO2≤7,3 kPa (55mmHg) atau SaO2≤88% dengan atau tanpa hiperkapnia
yang dikonfirmasi 2 kali >3 tahun; atau
PaCO2 antara 7,3 kPa (55mmHg) dan 8 kPa (60mmHg), atau SaO2 88%, jika
ada bukti hipertensi pulmoner, edema perifer yang memberi kesan adanya gagal jantung kongestif, atau polisitemia (hematokrit >55%)
3) Ventilasi
Kombinasi ventilasi non invasif dengan terapi oksgen jangka panjang mungkin bermanfaat pada beberapa pasien, terutama pada pasien hiperkapni. Hal itu mungkin memperbaiki kelangsungan hidup tapi tidak memperbaiki kualitas hidup.
2.8.4 Managemen PPOK stabil5
PPOK yang pernah terdiagnosis, managemen efektif harus didasarkan pada penilaian gejala sekarang dan resiko di masa depan :
Mengurangi gejala
Memperbaiki toleransi terhadap aktivitas
Memperbaiki status kesehatan
Mengurangi Gejala
Mencegah progresifitas penyakit
Mencegah dan mengobati eksaserbasi
Menurunkan mortilitas
2.8.4.1 Mangemen Non Farmakologi PPOK stabil5
Tabel 10. Managemen Non Farmakologi PPOK stabil
Grup Utama Rekomendasi Tergantung pada
Pedoman Lokal
A Berhenti merokok (dapat
termasuk terapi farmakologi)
Aktivitas fisik Vaksinasi flu Vaksinasi pneumokokus B,C,D Berhenti merokok (dapat
termasuk terapi farmakologi) Rehabilitasi pulmoner
Aktivitas fisik Vaksinasi flu Vaksinasi pneumokokus Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.8.4.2 Managemen Farmakologi PPOK stabil5
Tabel 11. Managemen Farmakologi PPOK stabil Group Pilihan utama yang
direkomendasi Pilihan Alternatif
Pengobatan mungkin lainnya A SA antikolinergik prn Atau SA β2 agonis prn LA antikolinergik Atau LA β2 agonis Atau SA β2 agonis SA antikolinergik Therapyline B LA antikolinergik Atau LA β2 agonis LA antikolinergik dan LA β2 agonis SA β2 agonis dan / atau SA antikolinergik Therapyline C ICS + LA β2 agonis Atau LA antikolinergik LA antikolinergik dan LA β2 agonis Atau LA antikolinergik dan PDE-4 inhibitor Atau SA β2 agonis dan / atau SA antikolinergik Therapyline Mengurangi resiko
LA β2 agonis dan PDE-4 inhibitor D ICS + LA β2 agonis Dan / atau LA antikolinergik ICS + LA β2 agonis dan LA antikolinergik Atau ICS + LA β2 agonis
dan PDE-4 inhibitor Atau LA antikolinergik dan LA β2 agonis Atau LA antikolinergik dan PDE-4 inhibitor Carbocysteine SA β2 agonis dan / atau SA antikolinergik Therapyline
SA : jangka pendek, LA : jangka panjang, ICS : Kortikosteriod inhalasi, PDE-4 : fosfodiesterase -4, Prn : jika perlu.
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.8.5 Managemen eksaserbasi
PPOK eksaserbasi adalah adalah peristiwa akut yang dikarakteristikkan dengan memburuknya gejala respirasi pasien dimana bervariasi melewati normal dari hari ke hari dan menyebabkan perubahan terapi.5
PPOK dikatakan eksaserbasi atau serangan akut (serangan dadakan) apabila gejala menununjukkan fase perburukan dimana keluhan sesak napas bertambah berat walaupun diberi obat yang lazim dipergunakan sehari-hari dapat menolong,
dahak semakin banyak, kekuningan bahkan sampai kehijauan. 4
Penyebab yang paling utama nampaknya adalah infeksi saluran napas (virus aau bakteri).
Bagaimana menilai tingkat keparahan eksaserbasi :
Analisis gas darah : PaO2<8 kPa (60mmHg) dengan atau tanpa PaCO2>6,7
kPa (50mmHg) mengindikasikan gagal napas
Radiografi dada berguna untuk diagnosis alternatif
Laboratorium lainnya :
Whole blood count dapat mengidentifikasi adanya polisitemia atau perdarahan
Sputum purulen selama eksaserbasi cukup mengindikasikan untuk memulai
pengobatan antibiotik yang empiris.
Kimia darah dapat membantu mendeteksi adanya gangguan elektrolit, diabetes
dan nutrisi yang buruk.
Uji spirometri tidak dapat direkomendasikan selama eksaserbasi karena mereka sulit dilakukan dan diukur, menunjukkan tidak cukup akurat.
2.8.5.1 Pengobatan lainnya
1) Oksigen
Pemberian oksigen harus dititrasi untuk memperbaiki hipoksemia dengan target saturasi 88-92%.
2) Bronkodilator
β2-agonis jangka pendek inhalasi dengan atau tanpa antikolinergik jangka
pendek adalah bronkodilator yang lebih disukai untuk pengobata eksaserbasi
3) Kortikosteroid sistemik
Kortikosteroid sistemik memilik waktu pemulihan yang singkat, memperbaiki fungsi paru (FEV1) dan hipoksemi arterial (PaCO2)dan menurunkan resiko
kambuh lebih awal, pengobatan yang gagal, dan lama tinggal di rumah sakit. Dosis rekomendasi prednisolon 30-40mg/hari selama 10-14 hari.
4) Antibiotik
Diberikan pada pasien :
Dengan 3 gejala kardinal : meningkatnya dispnu, meningkatnya volume
Dengan meningkatnya sputum purulen dan gejala kardinal l ainnnya
Yang memerlukan ventilasi mekanis
5) Terapi tambahan
Tergantung pada kondisi klinis pasien, balans cairan sebagai perhatian khusus terhadap pemberian diuretik, antikoagulan, pengobatan komorbiditas, nutrisi harusdipertimbangkan.
Tabel 12. Indikasi penilaian atau rawat inap di rumah sakit
Ditandai dengan meningkatnya intensitas gejala PPOK berat
Onset baru
Eksaserbasi yang gagal respon terhadap managemen Terdapat komorbiditas yang berbahaya
Sering eksaserbasi Usia tua
Alat bantu di rumah tidak memadai
Sumber : Global Initiative for Chronic Obstructive Lung Disease (GOLD). Pocket Guide To COPD Diagnosis, Management, and Prevention ; 2013
2.9 Komplikasi
Komplikasi yang dapat terjadi pada PPOK adalah gagal napas kronik, gagal napas akut pada gagal napas kronik, infeksi berulang, dan kor pulmonale. Gagal napas kronik ditunjukkan oleh hasil analisis gas darah berupa PaO2<60 mmHg dan PaCO2>50 mmHg, serta pH dapat normal. Gagal napas akut pada gagal napas kronik ditandai oleh sesak napas dengan atau tanpa sianosis, volume sputum bertambah dan purulen, demam, dan kesadaran menurun. Pada pasien PPOK produksi sputum yang berlebihan menyebabkan terbentuk koloni kuman, hal ini memudahkan terjadi infeksi berulang. Selain itu, pada kondisi kronik ini imunitas tubuh menjadi lebih rendah, ditandai dengan menurunnya kadar limfosit darah. Adanya kor pulmonale ditandai oleh P pulmonal pada EKG, hematokrit>50 %, dan dapat disertai gagal jantung kanan.4
2.10 Prognosis
Beberapa pasien mungkin hidup lebih lama dengan eksaserbasi, namun tetap dengan bantuan dari ventilasi mekanik sebelum meninggal akibat penyakit ini. Banyak kematian dari PPOK disebabkan oleh komplikasi sistem pernapasan, berhubungan dengan kondisi lain yang sebenarnya memiliki angka kematia n yang
rendah apabila tidak terjadi bersamaan dengan PPOK.
PPOK sering berdampingan dengan penyakit lain (komorbiditas) yang mempengaruhi prognosis, seperti halnya osteoporosis dan kecemasan/depresi merupakan komorbiditas utama PPOK yang dihubungkan dengan status kesehatan dan prognosis yang buruk. Kanker paru sering namapk pada pasien dengan PPOK dan ditemukan lebih sering menyebabkan kematian pada PPOK ringan.5
BAB III KESIMPULAN
PPOK adalah penyakit yang pada umumnya dapat dicegah dan diobati, ditandai dengan adanya hambatan aliran udara yang terus-menerus biasanya progresif dan berhubungan dengan meningkatnya respon saluran napas terhadap inflamasi kronis.5 Etiologi PPOK terdiri dari merokok, infeksi saluran napas, terpajan polusi di tempat kerja, polusi lingkungan, terpajan rokok, pasif, atau secara tidak langsung serta genetik. Kelainan struktur jaringan berkaitan erat dengan respons inflamasi ditimbulkan oleh paparan partikel atau gas beracun, tetapi dinyatakan faktor utama dan paling dominan ialah asap rokok dibanding yang lain.7 PPOK terdiri dari bronkitis kronik dan emfisema atau gabungan keduanya.4 Bronkitis kronis didefenisikan sebagai batuk produktif persisten selama paling sedikit 3 bulan turut pada paling sedikit 2 tahun berturut-turut. Sedangkan emfisema ditandai dengan adanya pembesaran permanen rongga udara yang terletak distal dari bronkiolus terminal disertai destruksi dinding rongga tersebut.8 indikator utama mempertimbangkan diagnosis PPOK adalah dispnue yang progresif (memburuk setiap waktu), memburuk saat aktivitas, dan persisten, batuk kronis mungkin intermiten dan mungkin tidak produktif, produksi
sputum kronis, riwayat terpajan faktor resiko seperti rokok, asap dari dapur, gas dan bahan kimia ditempat kerja, serta riwayat keluarga dengan PPOK. Indikator ini meningkatkan kemungkinan diagnosis PPOK. Spirometri diperlukan untuk menegakkan diagnosis PPOK. Pasien dengan PPOK dapat diberikan terapi non farmakologi dan farmakologi. Semua pasien PPOK dengan sesah napas saat berjalan menunjukkan terdapat manfaat bila di rehabilitasi dan memelihara
aktivitas fisik.Terapi farmakologi dapat menurunkan gejala PPOK, menurunkan frekuensi dan tingkat keparahan eksaserbasi, da memperbaiki status kesehtan dan toleransi latihan seperti bronkodilator, kotikosteroid inhalasi ,kortikosteroid oral, phosphodiesterase-4 inhibitor (PDE-4), dan methylxanthine. 5 Beberapa pasien mungkin hidup lebih lama dengan eksaserbasi, namun tetap dengan bantuan dari ventilasi mekanik sebelum meninggal akibat penyakit ini.