BAB II
TINJAUAN PUSTAKA
2.1 Tuberkulosis
2.1.1 Pengertian Tuberkulosis
Tuberkulosis adalah penyakit menular yang disebabkan oleh basil
Mycobacterium tuberculosis. Sebagian besar kuman TB menyerang paru tetapi
dapat juga mengenai organ tubuh lainnya. Penyakit ini menyebar dan ditularkan melalui udara ketika orang yang terinfeksi TB paru batuk, bersin, berbicara atau meludah (WHO, 2015).
Kuman penyebab tuberkulosis adalah kuman aerob yang dapat hidup terutama di paru atau di berbagai organ tubuh yang lainnya yang mempunyai tekanan parsial oksigen yang tinggi. Kuman ini juga mempunyai kandungan lemak yang tinggi pada membran selnya sehingga menyebabkan bakteri ini menjadi tahan terhadap asam dan pertumbuhan dari kumannya berlangsung dengan lambat (Rab, 2010).
2.1.2 Penyebab Tuberkulosis
Tuberkulosis adalah suatu penyakit menular yang disebabkan oleh kuman dari kelompok Mycobacterium yaitu Mycobacterium tuberculosis. Terdapat beberapa spesies Mycobacterium tuberculosis, antara lain: M. africanum, M.
bovis, M. leprae dsb. yang juga dikenal sebagai Bakteri Tahan Asam (BTA).
Kelompok bakteri Mycobacterium selain Mycobacterium tuberculosis yang bisa menimbulkan gangguan pada saluran nafas dikenal sebagai MOTT
(Mycobacterium Other Than Tuberculosis) yang terkadang bisa mengganggu penegakan diagnosis dan pengobatan TB. Untuk itu pemeriksaan bakteriologis yang mampu melakukan identifikasi terhadap Mycobacterium tuberculosis menjadi sarana diagnosis ideal untuk TB (Kemenkes RI, 2014).
Secara umum sifat kuman TB (Mycobacterium tuberculosis) antara lain adalah sebagai berikut (Kemenkes RI, 2014):
1. Berbentuk batang dengan panjang 1-10 mikron, lebar 0,2-0,6 mikron. 2. Bersifat tahan asam dalam pewarnaan dengan metode Ziehl Neelsen.
3. Memerlukan media khusus untuk biakan, antara lain Lowenstein Jensen, Ogawa.
4. Kuman nampak berbentuk batang berwarna merah dalam pemeriksaan di bawah mikroskop.
5. Tahan terhadap suhu rendah sehingga dapat bertahan hidup dalam jangka waktu lama pada suhu antara 4 sampai minus 70
6. Kuman sangat peka terhadap panas, sinar matahari dan sinar ultraviolet. 7. Paparan langsung terhadap sinar ultraviolet, sebagian besar kuman akan mati
dalam waktu beberapa menit.
8. Dalam dahak pada suhu antara 30- 37 akan mati dalam waktu lebih kurang 1 minggu.
9. Kuman dapat bersifat dormant (“tidur”/tidak berkembang)
2.1.3 Penularan Tuberkulosis
Sumber penularan adalah pasien TB BTA positif melalui percik renik dahak yang dikeluarkannya. Namun, bukan berarti bahwa pasien TB dengan hasil
pemeriksaan BTA negatif tidak mengandung kuman dalam dahaknya. Hal tersebut bisa saja terjadi oleh karena jumlah kuman yang terkandung dalam contoh uji ≤ dari 5 000 kuman/cc dahak sehingga sulit dideteksi melalui pemeriksaan mikroskopis langsung. Pasien TB dengan BTA negatif juga masih memiliki kemungkinan menularkan penyakit TB. Tingkat penularan pasien TB BTA positif adalah 65%, pasien TB BTA negatif dengan hasil kultur positif adalah 26% sedangkan pasien TB dengan hasil kultur negatif dan foto toraks positif adalah 17% (Kemenkes RI, 2014).
Infeksi akan terjadi apabila orang lain menghirup udara yang mengandung percik renik dahak yang infeksius tersebut. Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam bentuk percikan dahak (droplet nuclei/percik renik). Sekali batuk dapat menghasilkan sekitar 3000 percikan dahak (Kemenkes RI, 2014).
2.1.4 Manifestasi Klinis
Gejala utama pasien TB paru adalah batuk berdahak selama 2 minggu atau lebih. Batuk dapat diikuti dengan gejala tambahan yaitu dahak bercampur darah, batuk darah, sesak nafas, badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat malam hari tanpa kegiatan fisik, demam meriang lebih dari satu bulan (Kemenkes RI, 2014).
Gejala klinis yang tampak tergantung dari tipe infeksinya. Pada tipe infeksi yang primer dapat tanpa gejala dan sembuh sendiri atau dapat berupa gejala neumonia, yakni batuk dan panas ringan. Tipe infeksi primer dapat sembuh
sendiri tanpa pengobatan, hanya saja tingkat kesembuhannya berkisar sekitar 50% (Rab, 2010).
Pada tuberkulosis post primer terdapat gejala penurunan berat badan, keringat dingin pada malam hari, temperature subfebris, batuk berdahak lebih dari dua minggu, sesak napas, hemoptisis akibat dari terlukanya pembuluh darah di sekitar bronkus, sehingga menyebabkan bercak-bercak darah pada sputum, sampai ke batuk darah yang masif. Tuberkulosis post primer dapat menyebar ke berbagai organ sehingga menimbulkan gejala-gejala seperti meningitis, tuberkulosis milier, peritonitis dengan fenomena papan catur, tuberkulosis ginjal, sendi, dan tuberkulosis pada kelenjar limfe di leher, yakni berupa skrofuloderma (Rab, 2010).
2.1.5 Klasifikasi dan Tipe Pasien TB Klasifikasi pasien TB dibedakan berdasarkan:
1. Lokasi anatomi dari penyakit 2. Riwayat pengobatan sebelumnya 3. Hasil pemeriksaan uji kepekaan obat 4. Status HIV
Maksud dan tujuan menentukan klasifikasi dan tipe pasien TB adalah: 1. Pencatatan dan pelaporan pasien yang tepat
2. Penetapan paduan pengobatan yang tepat
3. Standarisasi proses pengumpulan data untuk pengendalian TB
4. Evaluasi proporsi kasus sesuai lokasi penyakit, hasil pemeriksaan bakteriologis dan riwayat pengobatan
5. Analisis kohort hasil pengobatan
6. Pemantauan kemajuan dan evaluasi efektivitas program TB secara tepat baik dalam maupun antar kabupaten/kota, provinsi, nasional dan global. A. Klasifikasi berdasarkan Lokasi anatomi dari penyakit
1. TB Paru adalah TB yang terjadi pada parenkim (jaringan) paru. Milier TB dianggap sebagai TB Paru karena adanya lesi pada jaringan paru.
2. TB Ekstra paru adalah TB yang terjadi pada organ selain paru, misalnya: pleura, kelenjar limfe, abdomen, saluran kencing, kulit, sendi, selaput otak dan tulang.
B. Klasifikasi berdasarkan riwayat pengobatan sebelumnya
1. Pasien baru TB adalah pasien yang belum pernah mendapatkan pengobatan TB sebelumnya atau sudah pernah menelan OAT namun kurang dari 1 bulan (< dari 28 dosis).
2. Pasien yang pernah diobati TB adalah pasien yang sebelumnya pernah menelan OAT selama 1 bulan atau lebih (≥ dari 28 dosis) Pasien ini selanjutnya diklasifikasikan berdasarkan hasil pengobatan TB terakhir, yaitu:
a. Pasien kambuh adalah pasien TB yang pernah dinyatakan sembuh atau pengobatan lengkap dan saat ini didiagnosis TB berdasarkan hasil pemeriksaan bakteriologis atau klinis (baik karena benar-benar kambuh atau karena reinfeksi)
b. Pasien yang diobati kembali setelah gagal adalah pasien TB yang pernah diobati dan dinyatakan gagal pada pengobatan terakhir.
c. Pasien yang diobati kembali setelah putus berobat (lost to follow-up) adalah pasien yang pernah diobati dan dinyatakan lost to follow-up (klasifikasi ini sebelumnya dikenal sebagai pengobatan pasien setelah putus berobat/default).
d. Lain-lain adalah pasien TB yang pernah diobati namun hasil akhir pengobatan sebelumnya tidak diketahui.
3. Pasien yang riwayat pengobatan sebelumnya tidak diketahui C. Klasifikasi berdasarkan hasil pemeriksaan uji kepekaan obat
Pengelompokan pasien disini berdasarkan hasil uji kepekaan contoh uji dari Mycobacterium tuberculosis terhadap OAT dan dapat berupa:
1. Mono resisten (TB MR) yaitu resisten terhadap salah satu jenis OAT lini pertama saja
2. Poli resisten (TB PR) yaitu resisten terhadap lebih dari satu jenis OAT lini pertama selain Isoniazid (H) dan Rifampisin (R) secara bersamaan.
3. Multi drug resisten (TB MDR) yaitu resisten terhadap Isoniazid (H) dan Rifampisin (R) secara bersamaan.
4. Extensive drug resisten (TB XDR) adalah TB MDR yang sekaligus juga resisten terhadap salah satu OAT golongan fluorokuinolon dan minimal salah satu dari OAT lini kedua jenis suntikan (Kanamisisn, Kapreomisin dan Amikasin).
5. Resisten Rifampisin (TB RR) yaitu resisten terhadap Rifampisin dengan atau tanpa resisten terhadap OAT lain yang terdeteksi menggunakan metode genotip (tes cepat) atau metode fenotip (konvensional).
D. Klasifikasi berdasarkan status HIV
1. Pasien TB dengan HIV positif (pasien ko-infeksi TB/HIV) adalah pasien TB dengan:
a. Hasil tes HIV positif sebelumnya atau sedang mendapatkan ART (Anti
Retroviral Therapy), atau
b. Hasil tes HIV positif pada saat diagnosis TB.
2. Pasien TB dengan HIV negatif adalah pasien TB dengan: a. Hasil tes HIV negatif sebelumnya, atau
b. Hasil tes HIV negatif pada saat diagnosis TB.
3. Pasien TB dengan status HIV tidak diketahui adalah pasien TB tanpa ada bukti pendukung hasil tes HIV saat diagnosis TB ditetapkan (Kemenkes RI, 2014).
2.1.6 Pencegahan dan Pengendalian Infeksi Tuberkulosis
Semua tempat pelayanan kesehatan perlu menerapkan upaya pencegahan dan pengendalian infeksi (PPI) TB untuk memastikan berlangsungnya deteksi segera, tindakan pencegahan dan pengobatan seseorang yang dicurigai atau dipastikan menderita TB. Upaya tersebut berupa pengendalian infeksi dengan 4 pilar yaitu ; pengendalian manajerial, pengendalian administratif, pengendalian lingkungan dan pengendalian dengan alat pelindung diri.
PPI TB pada kondisi/situasi khusus adalah pelaksanaan pengendalian infeksi pada rutan/lapas, rumah penampungan sementara, barak-barak militer, tempat-tempat pengungsi, asrama dan sebagainya. Misalnya di rutan/lapas skrining TB harus dilakukan ada saat WBP baru, dan kontak sekamar.
1. Pengendalian Manajerial.
Pihak manajerial adalah pimpinan fasilitas pelayanan kesehatan, kepala dinas kesehatan propinsi dan kabupaten/kota dan/atau atasan dari institusi terkait. Komitmen, kepemimpinan dan dukungan manajemen yang efektif berupa penguatan dari upaya manajerial bagi program PPI TB yang meliputi:
a. Membuat kebijakan pelaksanaan PPI TB
b. Membuat SPO (Standar Prosedur Operasional) mengenai alur pasien untuk semua pasien batuk, alur pelaporan dan surveilans
c. Membuat perencanaan program PPI TB secara komprehensif
d. Memastikan desain dan persyaratan bangunan serta pemeliharaannya sesuai PPI TB
e. Menyediakan sumber daya untuk terlaksananya program PPI TB (tenaga, anggaran, sarana dan prasarana) yang dibutuhkan
f. Monitoring dan evaluasi
g. Melakukan kajian di unit terkait penularan TB
h. Melaksanakan promosi pelibatan masyarakat dan organisasi masyarakat terkait PPI TB
2. Pengendalian administratif
Adalah upaya yang dilakukan untuk mencegah/mengurangi pajanan kuman M. tuberculosis kepada petugas kesehatan, pasien, pengunjung dan lingkungan dengan menyediakan, mendiseminasikan dan memantau pelaksanaan standar prosedur dan alur pelayanan.
Upaya ini mencakup:
a. Strategi TEMPO (TEMukan pasien secepatnya, Pisahkan secara aman, Obati secara tepat)
b. Penyuluhan pasien mengenai etika batuk
c. Penyediaan tisu dan masker, tempat pembuangan tisu serta pembuangan dahak yang benar
d. Pemasangan poster, spanduk dan bahan untuk komunikasi, informasi dan edukasi (KIE)
e. Skrining bagi petugas yang merawat pasien TB
Pengendalian administratif lebih mengutamakan strategi TEMPO yaitu penjaringan, diagnosis dan pengobatan TB dengan cepat dan tepat sehingga dapat mengurangi penularan TB secara efektif. Penerapannya mudah dan tidak membutuhkan biaya besar, dan ideal untuk diterapkan. Dengan menggunakan strategi TEMPO akan mengurangi risiko penularan kasus TB dan TB resisten obat yang belum terindentifikasi. Untuk mencegah adanya kasus TB dan TB Resisten obat yang tidak terdiagnosis, dilaksanakan strategi TEMPO dengan skrining bagi semua pasien dengan gejala batuk.
3. Pengendalian lingkungan
Adalah upaya peningkatan dan pengaturan aliran udara/ventilasi dengan menggunakan teknologi untuk mencegah penyebaran dan mengurangi atau menurunkan kadar percik renik di udara. Upaya pengendalian dilakukan dengan menyalurkan percik renik ke arah tertentu (directional airflow) dan atau ditambah dengan radiasi ultraviolet sebagai germisida.
4. Pengendalian dengan alat pelindung diri
Penggunaan alat pelindung diri pernapasan oleh petugas kesehatan di tempat pelayanan sangat penting untuk menurunkan risiko terpajan, sebab kadar percik renik tidak dapat dihilangkan dengan upaya administratif dan lingkungan. Petugas kesehatan menggunakan respirator dan pasien menggunakan masker bedah. Petugas kesehatan dan pengunjung perlu mengenakan respirator jika berada bersama pasien TB di ruangan tertutup. Pasien atau tersangka TB tidak perlu menggunakan respirator tetapi cukup menggunakan masker bedah untuk melindungi lingkungan sekitarnya dari droplet (Kemenkes RI, 2014).
2.2 Pusat Kesehatan Masyarakat (Puskesmas) 2.2.1 Pengertian Puskesmas
Pusat Kesehatan Masyarakat yang selanjutnya disebut Puskesmas adalah fasilitas pelayanan kesehatan yang menyelenggarakan upaya kesehatan masyarakat dan upaya kesehatan perseorangan tingkat pertama, dengan lebih mengutamakan upaya promotif dan preventif, untuk mencapai derajat kesehatan masyarakat yang setinggi-tingginya di wilayah kerjanya (Permenkes RI No. 75 tahun 2014).
2.2.2 Upaya Kesehatan Masyarakat dan Upaya Kesehatan Perseorangan Upaya Kesehatan Masyarakat yang selanjutnya disingkat UKM adalah setiap kegiatan untuk memelihara dan meningkatkan kesehatan serta mencegah dan menanggulangi timbulnya masalah kesehatan dengan sasaran keluarga, kelompok, dan masyarakat. Upaya Kesehatan Perseorangan yang selanjutnya disingkat UKP adalah suatu kegiatan dan/atau serangkaian kegiatan pelayanan
kesehatan yang ditujukan untuk peningkatan, pencegahan, penyembuhan penyakit, pengurangan penderitaan akibat penyakit dan memulihkan kesehatan perseorangan.
Upaya kesehatan masyarakat meliputi upaya kesehatan masyarakat esensial dan upaya kesehatan masyarakat pengembangan. Upaya kesehatan masyarakat esensial meliputi:
a. Pelayanan promosi kesehatan b. Pelayanan kesehatan lingkungan
c. Pelayanan kesehatan ibu, anak, dan keluarga berencana d. Pelayanan gigi, dan
e. Pelayanan pencegahan dan pengandalian penyakit.
Sedangkan upaya kesehatan masyarakat pengembangan merupakan upaya kesehatan masyarakat yang kegiatannya memerlukan upaya yang sifatnya inovatif dan/atau bersifat ekstensifikasi dan intensifikasi pelayanan, disesuaikan dengan prioritas masalah kesehatan, kekhususan wilayah kerja dan potensi sumber daya yang tersedia di masing-masing puskesmas.
Upaya kesehatan perseorangan tingkat pertama dilaksanakan dalam bentuk:
a. Rawat jalan
b. Pelayanan gawat darurat
c. Pelayanan satu hari (one day care) d. Home care dan/atau
e. Rawat inap berdasarkan pertimbangan kebutuhan pelayanan kesehatan (Permenkes RI No. 75 tahun 2014).
2.2.3 Prinsip Penyelenggaraan Puskesmas Prinsip penyelenggaraan puskesmas meliputi: a. Paradigma sehat
Puskesmas mendorong seluruh pemangku kepentingan untuk berkomitmen dalam upaya mencegah dan mengurangi resiko kesehatan yang dihadapi individu, keluarga, kelompok dan masyarakat.
b. Pertanggungjawaban wilayah
Puskesmas menggerakkan dan bertanggung jawab terhadap pembangunan kesehatan di wilayah kerjanya.
c. Kemandirian masyarakat
Puskesmas mendorong kemandirian hidup sehat bagi individu, keluarga, kelompok dan masyarakat.
d. Pemerataan
Puskesmas menyelenggarakan pelayanan kesehatan yang dapat diakses dan terjangkau oleh seluruh masyarakat di wilayah kerjanya secara adil tanpa membedakan status sosial, ekonomi, agama, budaya dan kepercayaan.
e. Teknologi tepat guna,
Puskesmas menyelenggarakan pelayanan kesehatan dengan memanfaatkan teknologi tepat guna yang sesuai dengan kebutuhan pelayanan, mudah dimanfaatkan dan tidak berdampak buruk bagi lingkungan.
f. Keterpaduan dan kesinambungan
Puskesmas mengintegrasikan dan mengoordinasikan penyelenggaraan UKM dan UKP lintas program dan lintas sektor serta melaksanakan sistem rujukan yang didukung dengan manajemen puskesmas (Permenkes RI No. 75 tahun 2014).
2.2.4 Tugas, Fungsi dan Wewenang Puskesmas
Puskesmas mempunyai tugas melaksanakan kebijakan kesehatan untuk mencapai tujuan pembangunan kesehatan di wilayah kerjanya dalam rangka mendukung terwujudnya kecamatan sehat. Dalam melaksanakan tugas, puskesmas menyelenggarakan fungsi penyelenggaraan UKM tingkat pertama di wilayah kerjanya dan penyelenggaraan UKP tingkat pertama di wilayah kerjanya.
Dalam menyelenggarakan fungsi penyelenggaraan UKM, puskesmas berwenang untuk:
a. Melaksanakan perencanaan berdasarkan analisis masalah kesehatan masyarakat dan analisis kebutuhan pelayanan yang diperlukan
b. Melaksanakan advokasi dan sosialisasi kebijakan kesehatan
c. Melaksanakan komunikasi, informasi, edukasi, dan pemberdayaan masyarakat dalam bidang kesehatan
d. Menggerakkan masyarakat untuk mengidentifikasi dan menyelesaikan masalah kesehatan pada setiap tingkat perkembangan masyarakat yang bekerjasama dengan sektor lain terkait
e. Melaksanakan pembinaan teknis terhadap jaringan pelayanan dan upaya kesehatan berbasis masyarakat
f. Melaksanakan peningkatan kompetensi sumber daya manusia puskesmas g. Memantau pelaksanaan pembangunan agar berwawasan kesehatan
h. Melaksanakan pencatatan, pelaporan, dan evaluasi terhadap akses, mutu, dan cakupan pelayanan kesehatan, dan
i. Memberikan rekomendasi terkait masalah kesehatan masyarakat, termasuk dukungan terhadap sistem kewaspadaan dini dan respon penanggulangan penyakit.
Dalam menyelenggarakan fungsi penyelenggaraan UKP, puskesmas berwenang untuk:
a. Menyelenggarakan pelayanan kesehatan dasar secara komprehensif, berkesinambungan dan bermutu
b. Menyelenggarakan pelayanan kesehatan yang mengutamakan upaya promotif dan preventif
c. Menyelenggarakan pelayanan kesehatan yang berorientasi pada individu, keluarga, kelompok dan masyarakat
d. Menyelenggarakan pelayanan kesehatan yang mengutamakan keamanan dan keselamatan pasien, petugas dan pengunjung
e. Menyelenggarakan pelayanan kesehatan dengan prinsip koordinatif dan kerja sama inter dan antar profesi
f. Melaksanakan rekam medis
g. Melaksanakan pencatatan, pelaporan, dan evaluasi terhadap mutu dan akses pelayanan kesehatan
i. Mengoordinasikan dan melaksanakan pembinaan fasilitas pelayanan kesehatan tingkat pertama di wilayah kerjanya, dan
j. Melaksanakan penapisan rujukan sesuai dengan indikasi medis dan sistem rujukan (Permenkes RI No. 75 tahun 2014).
2.2.5 Puskesmas dalam Program Penanggulangan TB Paru
Dalam upaya penanggulangan tuberkulosis KPP (kelompok puskesmas pelaksana) terdiri dari:
a. Puskesmas Satelit (PS)
Puskesmas Satelit adalah puskesmas yang tidak memiliki laboratorium sendiri. Fungsi puskesmas ini adalah melakukan pengambilan dahak, pembuatan sediaan sampai fiksasi sediaan dahak. Kemudian sediaan dahak tersebut dikirim ke Puskesmas Rujukan Mikroskopis (PRM) untuk dibaca hasilnya (Kemenkes RI, 2014).
b. Puskesmas Rujukan Mikroskopis (PRM)
Puskesmas rujukan mikroskopis adalah puskesmas yang sudah memiliki laboratorium sendiri. Puskesmas rujukan mikroskopis biasanya dikelilingi oleh 5 puskesmas satelit. Fungsi dari PRM adalah sebagai puskesmas rujukan dalam pemeriksaan slide sediaan dahak dan pelaksana pemeriksaan dahak untuk tuberkulosis (Kemenkes RI, 2014).
c. Puskesmas Pelaksana Mandiri (PPM)
Pada geografis yang sulit, dibentuk puskesmas pelaksana mandiri. Puskesmas pelaksana mandiri ini berfungsi seperti puskesmas rujukan mikroskopis, hanya
saja pada puskesmas ini tidak bekerja sama dengan puskesmas satelit (Kemenkes RI, 2014).
2.3 Program Penanggulangan Tuberkulosis
Sejalan dengan meningkatnya kasus TB, pada awal tahun 1990-an WHO dan IUATLD (International Union Against TB and Lung Diseases) mengembangkan strategi pengendalian TB yang dikenal sebagai strategi DOTS
(Directly Observed Treatment Short-course). Strategi DOTS terdiri dari 5
komponen kunci, yaitu:
1) Komitmen politis, dengan peningkatan dan kesinambungan pendanaan.
2) Penemuan kasus melalui pemeriksaan dahak mikroskopis yang terjamin mutunya.
3) Pengobatan yang standar, dengan supervisi dan dukungan bagi pasien. 4) Sistem pengelolaan dan ketersediaan OAT yang efektif.
5) Sistem monitoring, pencatatan dan pelaporan yang mampu memberikan penilaian terhadap hasil pengobatan pasien dan kinerja program.
WHO telah merekomendasikan strategi DOTS sebagai strategi dalam pengendalian TB sejak tahun 1995. Bank Dunia menyatakan strategi DOTS sebagai salah satu intervensi kesehatan yang secara ekonomis sangat efektif
(cost-effective). Integrasi ke dalam pelayanan kesehatan dasar sangat dianjurkan demi
efisiensi dan efektifitasnya. Satu studi cost benefit yang dilakukan di Indonesia menggambarkan bahwa dengan menggunakan strategi DOTS, setiap dolar yang digunakan untuk membiayai program pengendalian TB, akan menghemat sebesar US$ 55 selama 20 tahun (Kemenkes RI, 2014).
Fokus utama DOTS adalah penemuan dan penyembuhan pasien, prioritas diberikan kepada pasien TB tipe menular. Strategi ini akan memutuskan rantai penularan TB dan dengan demikian menurunkan insidens TB di masyarakat. Menemukan dan menyembuhkan pasien merupakan cara terbaik dalam upaya pencegahan penularan TB (Kemenkes RI, 2014).
Dengan semakin berkembangnya tantangan yang dihadapi program dibanyak negara, pada tahun 2005 strategi DOTS di atas oleh Global stop TB partnership strategi DOTS tersebut diperluas menjadi “Strategi Stop TB”, yaitu: 1. Mencapai, mengoptimalkan dan mempertahankan mutu DOTS
2. Merespon masalah TB-HIV, MDR-TB dan tantangan lainnya 3. Berkontribusi dalam penguatan sistem kesehatan
4. Melibatkan semua pemberi pelayanan kesehatan baik pemerintah maupun swasta.
5. Memberdayakan pasien dan masyarakat 6. Melaksanakan dan mengembangkan penelitian
Pada tahun 2013 muncul usulan dari beberapa negara anggota WHO yang mengusulkan adanya strategi baru untuk mengendalikan TB yang mampu menahan laju infeksi baru, mencegah kematian akibat TB, mengurangi dampak ekonomi akibat TB dan mampu meletakkan landasan ke arah eliminasi TB (Kemenkes RI, 2014).
Eliminasi TB akan tercapai bila angka insidensi TB berhasil diturunkan mencapai 1 kasus TB per 1 juta penduduk, sedangkan kondisi yang memungkinkan pencapaian eliminasi TB (pra eliminasi) adalah bila angka
insidensi mampu dikurangi menjadi 10 per 100.000 penduduk. Dengan angka insidensi global tahun 2012 mencapai 122 per 100.000 penduduk dan penurunan angka insidensi sebesar 1-2% setahun maka TB akan memasuki kondisi pra eliminasi pada tahun 2160. Untuk itu perlu ditetapkan strategi baru yang lebih komprehensif bagi pengendalian TB secara global (Kemenkes RI, 2014).
2.3.1 Tujuan Program Penanggulangan TB Paru
Tujuan program penanggulangan TB adalah menurunkan angka kesakitan dan kematian akibat TB dalam rangka pencapaian tujuan pembangunan kesehatan untuk meningkatkan derajat kesehatan masyarakat (Kemenkes RI, 2014). Dalam jangka panjang, tujuan program pemberantasan TB di Indonesia adalah memutuskan mata rantai penularan TB sampai pada prevalensi yang tidak menjadi masalah kesehatan masyarakat. Dalam jangka pendek, program TB bertujuan untuk memperluas sarana kesehatan (Aditama, 2002).
2.3.2 Strategi Program Penanggulangan TB Paru
Strategi adalah suatu kebijakan mencakup wawasan yang luas, menjangkau jangka waktu yang panjang, mengandung resiko yang besar dan melibatkan banyak pihak (Abidin, 2004). Dalam Kamus Besar Bahasa Indonesia, strategi adalah rencana yang cermat mengenai kegiatan untuk mencapai sasaran khusus.
Dalam RPJMN (Rencana Pembangunan Jangka Menengah Nasional) 2015-2019 maka diharapkan penurunan jumlah kasus TB per 100.000 penduduk dari 297 menjadi 245, Persentase kasus baru TB paru BTA (+) yang ditemukan dari 73% menjadi 90% dan Persentase kasus baru TB paru BTA (+) yang
disembuhkan dari 85% menjadi 88%. Target utama pengendalian TB pada tahun 2015-2019 adalah penurunan insidensi TB yang lebih cepat dari hanya sekitar 1-2% per tahun menjadi 3-4% per tahun dan penurunan angka mortalitas > 4-5% pertahun. Diharapkan pada tahun 2020 Indonesia bisa mencapai target penurunan insidens sebesar 20% dan angka mortalitas sebesar 25% dari angka insidens tahun 2015 (Kemenkes RI, 2014).
Pada sidang WHA (World Health Assembly) ke 67 tahun 2014 ditetapkan resolusi mengenai strategi pengendalian TB global pasca 2015 yang bertujuan untuk menghentikan epidemi global TB pada tahun 2035 yang ditandai dengan penurunan angka kematian akibat TB sebesar 95% dari angka tahun 2015 dan penurunan angka insidensi TB sebesar 90% (menjadi 10/100.000 penduduk) (Kemenkes RI, 2014).
Strategi tersebut dituangkan dalam 3 pilar strategi utama dan komponen-komponenya yaitu:
1. Integrasi layanan TB berpusat pada pasien dan upaya pencegahan TB
a. Diagnosis TB sedini mungkin, termasuk uji kepekaan OAT bagi semua dan penapisan TB secara sistematis bagi kontak dan kelompok populasi beresiko tinggi.
b. Pengobatan untuk semua pasien TB, termasuk untuk penderita resistan obat dengan disertai dukungan yang berpusat pada kebutuhan pasien
(patient-centred support).
d. Upaya pemberian pengobatan pencegahan pada kelompok rentan dan beresiko tinggi serta pemberian vaksinasi untuk mencegah TB.
2. Kebijakan dan sistem pendukung yang berani dan jelas.
a. Komitmen politis yang diwujudkan dalam pemenuhan kebutuhan layanan dan pencegahan TB.
b. Keterlibatan aktif masyarakat, organisasi sosial kemasyarakatan dan pemberi layanan kesehatan baik pemerintah maupun swasta.
c. Penerapan layanan kesehatan semesta (universal health coverage) dan kerangka kebijakan lain yang mendukung pengendalian TB seperti wajib lapor, registrasi vital, tata kelola dan penggunaan obat rasional serta pengendalian infeksi.
d. Jaminan sosial, pengentasan kemiskinan dan kegiatan lain untuk mengurangi dampak determinan sosial terhadap TB.
3. Intensifikasi riset dan inovasi
a. Penemuan, pengembangan dan penerapan secara cepat alat, metode intervensi dan strategi baru pengendalian TB.
b. Pengembangan riset untuk optimalisasi pelaksanaan kegiatan dan merangsang inovasi-inovasi baru untuk mempercepat pengembangan program pengendalian TB (Kemenkes RI, 2014).
2.3.3 Kebijakan Pengendalian TB Paru
Kebijakan diartikan sebagai keputusan pemerintah yang relatif bersifat umum dan ditujukan kepada masyarakat umum. Menurut Lasswell dan Kaplan
dalam Abidin (2004) kebijakan adalah sebagai program yang diproyeksikan berkenaan dengan tujuan, nilai dan praktek (Abidin, 2004).
Kebijakan penanggulangan TB Paru mencakup:
1. Pengendalian TB di Indonesia dilaksanakan sesuai dengan azas desentralisasi dalam kerangka otonomi dengan kabupaten/kota sebagai titik berat manajemen program, yang meliputi: perencanaan, pelaksanaan, monitoring dan evaluasi serta menjamin ketersediaan sumber daya (dana, tenaga, sarana dan prasarana).
2. Pengendalian TB dilaksanakan dengan menggunakan strategi DOTS sebagai kerangka dasar dan memperhatikan strategi global untuk mengendalikan TB
(Global Stop TB Strategy).
3. Penguatan kebijakan ditujukan untuk meningkatkan komitmen daerah terhadap program pengendalian TB.
4. Penguatan pengendalian TB dan pengembangannya ditujukan terhadap peningkatan mutu pelayanan, kemudahan akses untuk penemuan dan pengobatan sehingga mampu memutuskan rantai penularan dan mencegah terjadinya TB resistan obat.
5. Penemuan dan pengobatan dalam rangka pengendalian TB dilaksanakan oleh seluruh Fasilitas Kesehatan Tingkat Pertama (FKTP) dan Fasilitas Kesehatan Rujukan Tingkat Lanjut (FKRTL), meliputi: Puskesmas, Rumah Sakit Pemerintah dan Swasta, Rumah Sakit Paru (RSP), Balai Besar/Balai Kesehatan Paru Masyarakat (B/BKPM), Klinik Pengobatan serta Dokter Praktek Mandiri (DPM).
6. Pengobatan untuk TB tanpa penyulit dilaksanakan di FKTP. Pengobatan TB dengan tingkat kesulitan yang tidak dapat ditatalaksana di FKTP akan dilakukan di FKRTL dengan mekanisme rujuk balik apabila faktor penyulit telah dapat ditangani.
7. Pengendalian TB dilaksanakan melalui penggalangan kerja sama dan kemitraan diantara sektor pemerintah, non pemerintah, swasta dan masyarakat dalam wujud Gerakan Terpadu Nasional Pengendalian TB (Gerdunas TB). 8. Peningkatan kemampuan laboratorium diberbagai tingkat pelayanan ditujukan
untuk peningkatan mutu dan akses layanan.
9. Obat Anti Tuberkulosis (OAT) untuk pengendalian TB diberikan secara cuma-cuma dan dikelola dengan manajemen logistik yang efektif demi menjamin ketersediaannya.
10. Ketersediaan tenaga yang kompeten dalam jumlah yang memadai untuk meningkatkan dan mempertahankan kinerja program.
11. Pengendalian TB lebih diprioritaskan kepada kelompok miskin dan kelompok rentan lainnya terhadap TB.
12. Pasien TB tidak dijauhkan dari keluarga, masyarakat dan pekerjaannya.
13. Memperhatikan komitmen terhadap pencapaian target strategi global pengendalian TB (Kemenkes RI, 2014).
2.3.4 Peran Sumber Daya Manusia dalam Program Pengendalian TB
Perencanaan ketenagaan dalam Program Pengendalian TB ditujukan untuk memastikan kebutuhan tenaga demi terselenggaranya kegiatan Program TB di
suatu unit pelaksana. Dalam perencanaan ketenagaan ini berpedoman pada standar kebutuhan minimal baik dalam jumlah dan jenis tenaga yang diperlukan.
1. Standar Ketenagaan di Fasilitas Pelayanan Kesehatan (Puskesmas)
a. Puskesmas Rujukan Mikroskopis dan Puskesmas Pelaksana Mandiri: kebutuhan minimal tenaga pelaksana terlatih terdiri dari 1 dokter, 1 perawat/petugas TB, dan 1 tenaga laboratorium.
b. Puskesmas satelit: kebutuhan minimal tenaga pelaksana terlatih terdiri dari 1 dokter dan 1 perawat/petugas TB.
2. Standar Ketenagaan di Tingkat Kabupaten/Kota
Pengelola Program TB (Wasor) terlatih pada Dinas Kesehatan membawahi 10-20 fasilitas pelayanan kesehatan (fasyankes) di daerah yang aksesnya mudah dan 10 fasyankes untuk daerah lain. Bagi wilayah yang memiliki lebih dari 20 fasyankes dapat memiliki lebih dari seorang supervisor.
Ketersediaan tenaga lain yang merupakan komponen Tim TB adalah: a. Seorang tenaga pengelola logistik P2TB,
b. Seorang tenaga pengelola laboratorium (Labkesda),
c. Tim Promosi Kesehatan TB yang terdiri dari bagian promosi kesehatan dan program TB dinas kesehatan setempat dan unsur lainnya yang terkait.
Pelayanan kesehatan di tingkat kabupaten/kota adalah tulang punggung pelaksanaan Program Pengendalian TB. Setiap kabupaten/kota didukung oleh fasilitas kesehatan primer yaitu Puskesmas Rujukan Mikroskopis, Puskesmas Satelit, dan Puskesmas Pelaksana Mandiri. Kepala Dinas kabupaten/kota bertanggung jawab melaksanakan Program Pengendalian TB, termasuk
perencanaan, penganggaran dan monitoring P2TB. Di bawah Seksi Pengendalian Penyakit Menular di tingkat kabupaten/kota, seorang wasor TB bertanggung jawab atas monitoring, supervisi, pencatatan pengobatan dan ketersediaan obat. Beberapa lapas, rutan, dan tempat kerja telah menjadi bagian jejaring program pengendalian TB di kabupaten/kota dan puskesmas. Puskesmas bertanggung jawab untuk mendiagnosa, mengobati dan memonitor pengobatan yang didukung oleh anggota keluarga sebagai Pengawas Minum Obat (Kemenkes RI, 2014).
2.3.5 Tugas Pokok dan Fungsi Petugas Program TB paru di Puskesmas Dalam program penanggulangan TB paru di puskesmas, petugas TB puskesmas memiliki uraian tugas yang paling lengkap bila dibandingkan dengan petugas lainnya, dan uraian tugas tersebut menurut Depkes (2002) adalah sebagai berikut:
1. Memberikan penyuluhan tentang TBC kepada masyarakat umum 2. Menjaring suspek (penderita tersangka) TBC
3. Mengumpul dahak dan mengisi buku daftar suspek Form TB 06 4. Membuat sediaan hapus dahak
5. Mengirim sediaan hapus dahak ke laboratorium dengan form TB 05 6. Menegakkan diagnosis TB sesuai protap
7. Membuat klasifikasi penderita
8. Mengisi kartu penderita (TB 01) dan kartu identitas penderita (TB 02) 9. Memeriksa kontak terutama kontak dengan penderita TB BTA (+) 10. Memantau jumlah suspek yang diperiksa dan jumlah penderita TBC yang ditemukan.
11. Menetapkan jenis paduan obat
12. Memberi obat tahap intensif dan tahap lanjutan
13. Mencatat pemberian obat tersebut dalam kartu penderita (form TB.01) 14. Menentukan PMO (bersama penderita)
15. Memberi KIE (penyuluhan) kepada penderita, keluarga dan PMO 16. Memantau keteraturan berobat
17. Melakukan pemeriksaan dahak ulang untuk follow-up pengobatan
18. Mengenal efek samping obat, komplikasi lainnya serta cara penanganannya 19. Menjamin ketersediaan OAT di puskesmas
20. Menjamin tersedianya bahan pelengkap lainnya (formolir, reagens, dll) 21. Menentukan hasil pengobatan dan mencatatnya di kartu penderita
2.4 Kegiatan Program Penanggulangan TB Paru
Untuk mencapai tujuan program penanggulangan TB paru terdapat beberapa kegiatan-kegiatan yang harus dilakukan. Kegiatan yang dilaksanakan dalam menanggulangi penyakit TB paru meliputi kegiatan pokok dan kegiatan pendukung. Kegiatan pokok terdiri dari komponen diagnosis dan komponen pengobatan. Komponen diagnosis terdiri dari deteksi penderita di poliklinik dan penegakan diagnosis secara laboratorium, sedangkan komponen pengobatan merupakan pengobatan yang cukup dan tepat. Salah satu kegiatan pendukung dalam program penanggulangan TB paru adalah penyuluhan kepada penderita TB paru dan masyarakat (Notoatmodjo, 2011).
2.4.1 Penemuan Penderita TB Paru
Penemuan pasien bertujuan untuk mendapatkan pasien TB melalui serangkaian kegiatan mulai dari penjaringan terhadap terduga pasien TB, pemeriksaan fisik dan laboratris, menentukan diagnosis, menentukan klasifikasi penyakit serta tipe pasien TB, sehingga dapat dilakukan pengobatan agar sembuh sehingga tidak menularkan penyakitnya kepada orang lain (Kemenkes RI, 2014).
Strategi dalam menemukan penderita TB paru menurut Kemenkes RI (2014), antara lain :
a. Penemuan pasien TB dilakukan secara intensif pada kelompok populasi terdampak TB dan populasi rentan (keluarga penderita TB paru atau orang yang kontak dengan penderita TB paru, lapas/rutan, tempat penampungan pengungsi, daerah kumuh dan lain-lain.).
b. Upaya penemuan secara intensif harus didukung dengan kegiatan promosi yang aktif,
c. Penjaringan terduga pasien TB dilakukan di fasilitas kesehatan dengan dukungan promosi secara aktif oleh petugas kesehatan bersama masyarakat. d. Melibatkan semua fasilitas kesehatan untuk mempercepat penemuan dan
mengurangi keterlambatan pengobatan.
e. Penemuan secara aktif dapat dilakukan terhadap:
1. Kelompok khusus yang rentan atau berisiko tinggi sakit TB seperti pada pasien dengan HIV, DM dan malnutrisi
2. Kelompok yang rentan karena berada di lingkungan yang berisiko tinggi terjadinya penularan TB, seperti lapas/rutan, tempat penampungan pengungsi, daerah kumuh dan lain-lain
3. Anak dibawah umur lima tahun yang kontak dengan pasien TB 4. Kontak erat dengan pasien TB dan pasien TB resisten obat
f. Penerapan manajemen tatalaksana terpadu bagi pasien dengan dan gejala yang sama dengan gejala TB.
g. Tahap awal penemuan dilakukan dengan menjaring orang yang memiliki gejala batuk berdahak selama 2 minggu atau lebih, batuk yang diikuti dengan gejala tambahan yaitu dahak bercampur darah, batuk darah, sesak nafas, badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat malam hari tanpa kegiatan fisik, demam meriang lebih dari satu bulan (Kemenkes RI, 2014).
2.4.2 Pemeriksaan Dahak (Sputum) a. Pemeriksaan Dahak Mikroskopis Langsung
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan dahak untuk penegakan diagnosis dilakukan dengan mengumpulkan 3 contoh uji dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan berupa dahak Sewaktu - Pagi - Sewaktu (SPS):
- S (sewaktu): dahak ditampung pada saat terduga pasien TB datang berkunjung pertama kali ke fasilitas pelayanan kesehatan. Pada saat pulang, terduga pasien membawa sebuah pot dahak untuk menampung dahak pagi pada hari kedua.
- P (Pagi): dahak ditampung di rumah pada pagi hari kedua, segera setelah bangun tidur. Pot dibawa dan diserahkan sendiri kepada petugas di fasilitas pelayanan kesehatan.
- S (sewaktu): dahak ditampung di fasilitas pelayanan kesehatan pada hari kedua, saat menyerahkan dahak pagi.
b. Pemeriksaan Biakan
Pemeriksaan biakan untuk identifikasi Mycobacterium tuberkulosis dimaksudkan untuk menegakkan diagnosis pasti TB pada pasien tertentu, misal : pasien TB ekstra paru, pasien TB anak dan pasien TB dengan hasil pemeriksaan dahak mikroskopis langsung BTA negatif.
Pemeriksaan tersebut dilakukan disarana laboratorium yang terpantau mutunya. Apabila dimungkinkan pemeriksaan dengan menggunakan tes cepat yang direkomendasikan WHO maka untuk memastikan diagnosis dianjurkan untuk memanfaatkan tes cepat tersebut (Kemenkes RI, 2014).
2.4.3 Diagnosis TB Paru 1. Diagnosis TB paru:
Dalam upaya pengendalian TB secara nasional, maka diagnosis TB paru pada orang dewasa harus ditegakkan terlebih dahulu dengan pemeriksaan bakteriologis. Pemeriksaan bakteriologis yang dimaksud adalah pemeriksaan mikroskopis langsung, biakan dan tes cepat. Apabila pemeriksaan secara bakteriologis hasilnya negatif, maka penegakan diagnosis TB dapat dilakukan secara klinis menggunakan hasil pemeriksaan klinis dan penunjang
(setidak-tidaknya pemeriksaan foto toraks) yang sesuai dan ditetapkan oleh dokter yang telah terlatih TB (Kemenkes RI, 2014).
Pada sarana terbatas, penegakan diagnosis secara klinis dilakukan setelah pemberian terapi antibiotika spektrum luas (Non OAT dan Non kuinolon) yang tidak memberikan perbaikan klinis.
Pemeriksaan dahak mikroskopis langsung
Untuk kepentingan diagnosis dengan cara pemeriksaan dahak secara mikroskopis langsung, terduga pasien TB diperiksa contoh uji dahak SPS (Sewaktu - Pagi - Sewaktu). Ditetapkan sebagai pasien TB apabila minimal 1 (satu) dari pemeriksaan contoh uji dahak SPS hasilnya BTA positif (Kemenkes RI, 2014). 2. Diagnosis TB ekstra paru
Gejala dan keluhan tergantung pada organ yang terkena, misalnya kaku kuduk pada meningitis TB, nyeri dada pada pleura (pleuritis), pembesaran kelenjar limfe superfisialis pada limfadenitis TB serta deformitas tulang belakang (gibbus) pada spondilitis TB dan lain-lainnya. Diagnosis pasti pada pasien TB ekstra paru ditegakkan dengan pemeriksaan klinis, bakteriologis dan atau histopatologis dari contoh uji yang diambil dari organ tubuh yang terkena (Kemenkes RI, 2014).
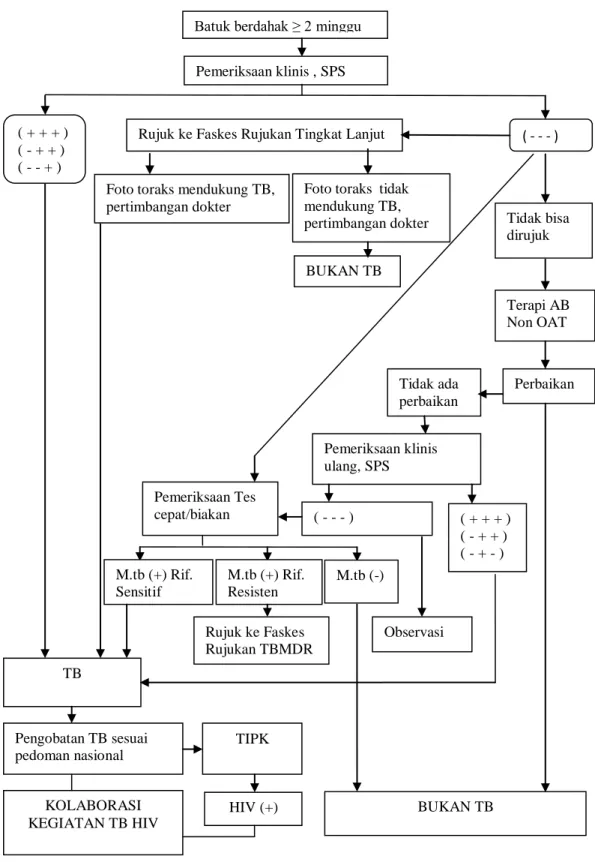
Gambar 2.1 Alur Diagnosis dan tindak lanjut TB Paru pada pasien dewasa Sumber : Pedoman Nasional Penanggulangan Tuberkulosis (2014)
Batuk berdahak ≥ 2 minggu Pemeriksaan klinis , SPS
( - - - ) Rujuk ke Faskes Rujukan Tingkat Lanjut
( + + + ) ( - + + ) ( - - + )
Foto toraks mendukung TB, pertimbangan dokter
Foto toraks tidak mendukung TB,
pertimbangan dokter Tidak bisa dirujuk BUKAN TB Terapi AB Non OAT Perbaikan Tidak ada perbaikan Pemeriksaan klinis ulang, SPS ( + + + ) ( - + + ) ( - + - ) ( - - - ) Pemeriksaan Tes cepat/biakan M.tb (-) M.tb (+) Rif. Resisten M.tb (+) Rif. Sensitif Observasi Rujuk ke Faskes Rujukan TBMDR TB TIPK Pengobatan TB sesuai pedoman nasional BUKAN TB KOLABORASI KEGIATAN TB HIV HIV (+)
2.4.4 Pengobatan TB Paru
Pengobatan TB adalah salah satu upaya paling efisien untuk mencegah penyebaran lebih lanjut dari kuman TB. Tujuan pengobatan TB adalah untuk menyembuhkan pasien dan memperbaiki produktivitas serta kualitas hidup, mencegah terjadinya kematian oleh karena TB atau dampak buruk selanjutnya, mencegah terjadinya kekambuhan TB, menurunkan penularan TB, dan mencegah terjadinya dan penularan TB resisten obat. Pengobatan TB terdiri dari tahap awal dan tahap lanjutan (Kemenkes RI, 2014).
Pada tahap awal, pengobatan diberikan setiap hari. Paduan pengobatan pada tahap ini dimaksudkan untuk secara efektif menurunkan jumlah kuman yang ada dalam tubuh pasien dan meminimalisir pengaruh dari sebagian kecil kuman yang mungkin sudah resisten sejak sebelum pasien mendapatkan pengobatan. Pengobatan tahap awal pada semua pasien baru, harus diberikan selama 2 bulan. Pada umumnya dengan pengobatan secara teratur dan tanpa adanya penyulit, daya penularan sudah sangat menurun setelah pengobatan selama 2 minggu. Sedangkan pengobatan pada tahap lanjutan merupakan tahap yang penting untuk membunuh sisa-sisa kuman yang masih ada dalam tubuh khususnya kuman persister sehingga pasien dapat sembuh dan mencegah terjadinya kekambuhan (Kemenkes RI, 2014).
2.4.4.1 Pengawasan Menelan Obat (PMO)
Untuk mencegah munculnya kuman resisten obat, maka sangat penting dipastikan bahwa pasien menelan seluruh obat yang diberikan sesuai anjuran dengan cara pengawasan langsung oleh seorang PMO (Pengawas Menelan Obat) agar mencegah terjadinya resistensi obat. Pilihan tempat pemberian pengobatan
sebaiknya disepakati bersama pasien agar dapat memberikan kenyamanan. Sebaiknya PMO adalah petugas kesehatan, misalnya bidan di desa, perawat, pekarya, sanitarian, juru imunisasi, dan lain lain. Bila tidak ada petugas kesehatan yang memungkinkan, PMO dapat berasal dari kader kesehatan, guru, anggota PPTI (Perhimpunan Pemberantasan Tuberkulosis Indonesia), PKK (Pembinaan Kesejahteraan Keluarga), atau tokoh masyarakat lainnya atau anggota keluarga (Kemenkes RI, 2014).
Persyaratan PMO menurut Kemenkes RI (2014) adalah:
1. Seseorang yang dikenal, dipercaya dan disetujui, baik oleh petugas kesehatan maupun pasien, selain itu harus disegani dan dihormati oleh pasien.
2. Seseorang yang tinggal dekat dengan pasien. 3. Bersedia membantu pasien dengan sukarela.
4. Bersedia dilatih dan atau mendapat penyuluhan-sama dengan pasien. Tugas seorang PMO menurut Kemenkes RI (2014) adalah:
1. Mengawasi pasien TB agar menelan obat secara teratur sampai selesai pengobatan.
2. Memberi dorongan kepada pasien agar mau berobat teratur.
3. Mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah ditentukan.
4. Memberi penyuluhan pada anggota keluarga pasien TB yang mempunyai gejala-gejala mencurigakan TB untuk segera memeriksakan diri ke unit pelayanan kesehatan.
2.4.5 Pemantauan dan Hasil Pengobatan TB Paru a. Pemantauan kemajuan pengobatan TB
Pemantauan kemajuan dan hasil pengobatan pada orang dewasa dilaksanakan dengan pemeriksaan ulang dahak secara mikroskopis. Pemeriksaan dahak secara mikroskopis lebih baik dibandingkan dengan pemeriksaan radiologis dalam memantau kemajuan pengobatan (Kemenkes RI, 2014).
Untuk memantau kemajuan pengobatan dilakukan pemeriksaan dua contoh uji dahak (sewaktu dan pagi). Hasil pemeriksaan dinyatakan negatif bila ke 2 contoh uji dahak tersebut negatif. Bila salah satu contoh uji positif atau keduanya positif, hasil pemeriksaan ulang dahak tersebut dinyatakan positif (Kemenkes RI, 2014).
Hasil dari pemeriksaan mikroskopis semua pasien sebelum memulai pengobatan harus dicatat. Pemeriksaan ulang dahak pasien TB BTA positif merupakan suatu cara terpenting untuk menilai hasil kemajuan pengobatan. Setelah pengobatan tahap awal, tanpa memperhatikan hasil pemeriksaan ulang dahak apakah masih tetap BTA positif atau sudah menjadi BTA negatif, pasien harus memulai pengobatan tahap lanjutan (tanpa pemberian OAT sisipan apabila tidak mengalami konversi). Pada semua pasien TB BTA positif, pemeriksaan ulang dahak selanjutnya dilakukan pada bulan ke 5. Apabila hasilnya negatif, pengobatan dilanjutkan hingga seluruh dosis pengobatan selesai dan dilakukan pemeriksaan ulang dahak kembali pada akhir pengobatan (Kemenkes RI, 2014).
b. Hasil Pengobatan Pasien TB
Menurut Kemenkes RI (2014), dalam hasil pengobatan pasien TB dibagi 6 kriteria, antara lain :
1. Sembuh, yaitu pasien TB paru dengan hasil pemeriksaan bakteriologis positif pada awal pengobatan yang hasil pemeriksaan bakteriologis pada akhir pengobatan menjadi negatif dan pada salah satu pemeriksaan sebelumnya. 2. Pengobatan lengkap, yaitu pasien TB yang telah menyelesaikan pengobatan
secara lengkap dimana pada salah satu pemeriksaan sebelum akhir pengobatan hasilnya negatif namun tanpa ada bukti hasil pemeriksaan bakteriologis pada akhir pengobatan.
3. Gagal, yaitu pasien yang hasil pemeriksaan dahaknya tetap positif atau kembali menjadi positif pada bulan kelima atau lebih selama pengobatan atau kapan saja apabila selama dalam pengobatan diperoleh hasil laboratorium yang menunjukkan adanya resistensi OAT.
4. Meninggal, yaitu pasien TB yang meninggal oleh sebab apapun sebelum memulai atau sedang dalam pengobatan.
5. Putus berobat (loss to follow-up), yaitu pasien TB yang tidak memulai pengobatannya atau yang pengobatannya terputus selama 2 bulan terus menerus atau lebih.
6. Tidak dievakuasi, yaitu pasien TB yang tidak diketahui hasil akhir pengobatannya Termasuk dalam kriteria ini adalah ”pasien pindah (transfer
out)” ke kabupaten/kota lain dimana hasil akhir pengobatannya tidak diketahui
2.4.6 Penyuluhan TB Paru
Penyuluhan TB paru perlu dilakukan karena masalah TB paru banyak berkaitan dengan masalah pengetahuan dan perilaku masyarakat. Tujuan penyuluhan adalah meningkatkan kesadaran, kemauan dan peran serta masyarakat dalam penanggulangan TB paru (Depkes RI, 2002).
Penyuluhan TB paru dapat dilaksanakan dengan menyampaikan pesan penting secara langsung ataupun menggunakan media. Penyuluhan langsung bisa dilakukan perorangan dan masyarakat. Sementara penyuluhan tidak langsung dengan menggunakan media, dalam bentuk bahan cetak (leaflet, poster, atau spanduk) dan media massa (media cetak dan media elektronik) (Depkes RI, 2002).
2.5 Pelatihan Program Pengendalian TB
Pelatihan merupakan salah satu upaya peningkatan pengetahuan, sikap dan keterampilan petugas dalam rangka meningkatkan kompetensi dan kinerja petugas. Kegiatan pelatihan ini dapat dilakukan secara konvensional dengan klasikal dan pelatihan jarak jauh (LJJ)/distance learning. Pelatihan Program TB di Indonesia dilaksanakan secara berjenjang yaitu dimulai sejak pembentukan
MasterTrainer/Pelatih Utama TB, kegiatan Training of Trainers (TOT) sampai
pelatihan untuk petugas kesehatan dan manajer yang terlibat dalam pengendalian TB (Kemenkes RI, 2014).
2.6 Monitoring dan Evaluasi Program TB
Monitoring dan evaluasi program TB merupakan salah satu fungsi manajemen untuk menilai keberhasilan pelaksanaan program TB. Monitoring
kegiatan program sehingga dapat segera dilakukan tindakan perbaikan. Evaluasi dilakukan untuk menilai sejauh mana pencapaian tujuan, indikator, dan target yang telah ditetapkan. Evaluasi dilakukan dalam rentang waktu lebih lama, biasanya setiap 6 bulan sampai dengan 1 tahun (Kemenkes RI, 2014).
Pelaksanaan monitoring dan evaluasi merupakan tanggung jawab masing-masing tingkat pelaksana program, mulai dari fasilitas kesehatan, kabupaten/kota, provinsi hingga pusat. Seluruh kegiatan program harus dimonitor dan dievaluasi dari aspek masukan (input), proses, maupun keluaran (output) dengan cara menelaah laporan, pengamatan langsung dan wawancara ke petugas kesehatan maupun masyarakat sasaran (Kemenkes RI, 2014).
2.7 Strategi DOTS (Directly Observed Treatments Shortcourse)
WHO telah merekomendasikan strategi DOTS sebagai strategi dalam pengendalian TB sejak tahun 1995. Bank Dunia menyatakan strategi DOTS sebagai salah satu intervensi kesehatan yang secara ekonomis sangat efektif
(cost-effective). Integrasi ke dalam pelayanan kesehatan dasar sangat dianjurkan demi
efisiensi dan efektifitasnya (Kemenkes RI, 2014).
Fokus utama DOTS adalah penemuan dan penyembuhan pasien, prioritas diberikan kepada pasien TB tipe menular. Strategi ini akan memutuskan rantai penularan TB dan dengan demikian menurunkan insidens TB di masyarakat. Menemukan dan menyembuhkan pasien merupakan cara terbaik dalam upaya pencegahan penularan TB (Kemenkes, 2014). Strategi DOTS mempunyai lima komponen:
1. Komitmen politis dari pemerintah untuk menjalankan program TB
Secara umum komitmen pemerintah dibangun atas kesadaran tentang besarnya masalah TB dan pengetahuan tentang adanya program penanggulangan TB yang telah terbukti ampuh. Komitmen ini seyogyanya dimulai dengan keputusan pemerintah untuk menjadikan TB sebagai prioritas penting/utama dalam program kesehatannya (Aditama, 2002).
Pemerintah tentu artinya menyeluruh sifatnya. Untuk Indonesia, ini bukan hanya Departemen Kesehatan semata, tetapi berbagai instansi pemerintah terkait, baik dalam hubungannya dengan pendanaan, pelaksanaan di daerah serta hal terkait lainnya. Komitmen politik pemerintah untuk memberi prioritas dalam penanggulangan TB merupakan kunci utama keberhasilan program ini (Aditama, 2002).
2. Penemuan kasus dengan pemeriksaan mikroskopik
Kegiatan ini terutama dilakukan pada mereka yang datang ke fasilitas kesehatan karena keluhan paru dan pernapasan. Pendekatan ini disebut sebagai
passive case finding. Dalam hal ini, pada keadaan tertentu dapat dilakukan
pemeriksaan radiografi, dengan kriteria-kriteria yang jelas yang dapat diterapkan di masyarakat (Aditama, 2002).
3. Pemberian obat yang diawasi secara langsung/DOT (Directly Observed
Therapy)
Pasien diawasi secara langsung ketika menelan obatnya, obat yang diberikan harus sesuai dengan standar dan diberikan secara gratis pada seluruh pasien tuberkulosis yang menular dan yang kambuh. Pengobatan tuberkulosis
memakan waktu 6 bulan. Setelah makan obat 2 atau 3 bulan tidak jarang keluhan pasien telah menghilang, ia merasa dirinya telah sehat, dan menghentikan pengobatannya. Karena itu, harus ada sistem yang menjamin pasien mau menyelesaikan seluruh masa pengobatannya sampai selesai. Untuk menjamin seseorang menyelesaikan pengobatannya maka perlu ditunjuk seorang pengawas menelan obat (PMO).
4. Kesinambungan persediaan OAT
Aspek ke empat dari strategi DOTS adalah jaminan tersedianya obat secara teratur, menyeluruh dan tepat waktu. Masalah utama dalam hal ini adalah perencanaan dan pemeliharaan stok obat pada berbagai tingkat daerah. Oleh karena itu diperlukan pencatatan dan pelaporan penggunaan obat yang baik, seperti misalnya jumlah kasus pada setiap kategori pengobatan, kasus yang ditangani dalam waktu yang lalu, data akurat stok di masing-masing gudang yang ada (Aditama, 2002).
5. Sistem monitoring serta pencatatan dan pelaporan yang baik
Setiap pasien tuberkulosis yang diobati harus mempunyai satu kartu identitas penderita yang kemudian tercatat di catatan TB yang ada di kabupaten. Kemanapun pasien ini pergi dia harus menggunakan kartu yang sama sehingga dapat melanjutkan pengobatannya dan tidak sampai tercatat dua kali. Yang paling penting dari proses pencatatan dan pelaporan data ini adalah pencatatan dengan sistem kohort, yang merupakan cara pengamatan sistematik untuk mengetahui perkembangan pengobatan dan keberhasilan pengobatan (Aditama, 2002).
2.8 Kerangka Pikir
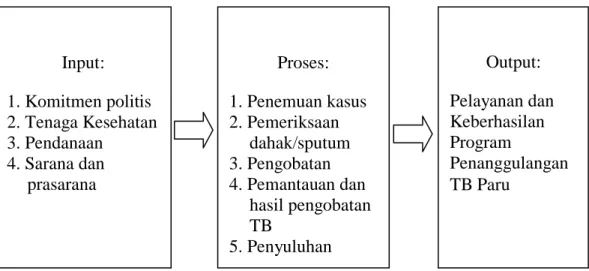
Berdasarkan uraian diatas dapat dirumuskan kerangka konsep penelitian sebagai berikut:
Gambar 2.2 Kerangka Pikir
Berdasarkan gambar diatas, dapat dirumuskan definisi fokus penelitian sebagai berikut:
1. Masukan (input) adalah segala sesuatu yang mendukung dan dibutuhkan dalam pelaksanaan program penanggulangan TB paru agar dapat berjalan dengan baik, meliputi: komitmen politis, tenaga kesehatan, pendanaan, sarana dan prasarana.
a. Komitmen politis adalah keputusan pemerintah untuk menjadikan tuberkulosis sebagai prioritas penting atau utama dalam program kesehatannya, termasuk dukungan dana.
b. Tenaga kesehatan adalah petugas kesehatan yang terlibat dalam penanggulangan TB paru dan telah mendapatkan pelatihan dalam penanggulangan TB paru. Input: 1. Komitmen politis 2. Tenaga Kesehatan 3. Pendanaan 4. Sarana dan prasarana Output: Pelayanan dan Keberhasilan Program Penanggulangan TB Paru Proses: 1. Penemuan kasus 2. Pemeriksaan dahak/sputum 3. Pengobatan 4. Pemantauan dan hasil pengobatan TB 5. Penyuluhan
c. Pendanaan adalah sumber dana yang diperlukan dalam pelaksanaan program penanggulangan TB paru.
d. Sarana dan prasarana termasuk di dalamnya yaitu alat transportasi, pot dahak, kaca sediaan, regensia, dan OAT untuk mendukung pelaksanaan program penanggulangan TB paru.
2. Proses (process) adalah pelaksanaan yang harus dilakukan untuk mencapai tujuan yang telah ditetapkan, meliputi: penemuan kasus, pemeriksaan dahak/sputum, pengobatan, pemantauan dan hasil pengobatan TB dan penyuluhan.
3. Keluaran (output) adalah hasil dari pelaksanaan program penanggulangan TB paru, diharapkan tercapainya keberhasilan program penanggulangan TB paru (angka penemuan kasus dan angka keberhasilan pengobatan penderita TB paru meningkat).