BAB 2
TINJAUAN PUSTAKA
2.1. Diabetes Melitus 2.1.1. Definisi
Diabetes melitus (DM) merupakan suatu kelompok penyakit atau gangguan
metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi
insulin, kerja insulin, atau kedua-duanya. Hiperglikemia kronik pada DM
berhubungan dengan kerusakan jangka panjang, disfungsi dan kegagalan beberapa
organ tubuh terutama mata, ginjal, saraf, jantung dan pembuluh. Menurut WHO
DM merupakan penyakit kronis yang terjadi ketika pankreas tidak mampu
memproduksi insulin yang cukup, atau ketika tubuh tidak dapat menggunakan
insulin yang dihasilkannya secara efektif1,10,11
1. DM tipe 1
.
2.1.2. Klasifikasi dan Etiologis
DM dapat diklasifikasikan ke dalam tiga kategori klinis, DM tipe 1, DM tipe 2
dan DM tipe tertentu:
DM tipe 1 atau IDDM (Insulin Dependent Diabetes Mellitus), dapat terjadi
disebabkan karena adanya kerusakan sel-β, biasanya menyebabkan
kekurangan insulin absolute. DM tipe 1 terjadi sebanyak 5-10% dari semua
DM. DM tipe 1 ditandai dengan onset yang akut dan biasanya terjadi pada
usia sebelum 30 tahun
2. DM tipe 2
5,10
DM tipe 2 atau NIDDM (Non Insulin Dependent Diabetes Mellitus), dapat
terjadi karena kerusakan progresif sekretorik insulin atau akibat resistensi
insulin. DM tipe 2 mengenai 90-95% pasien dengan DM. Insidensi terjadi
lebih umum pada usia di atas 30 tahun, berhubungan dengan obesitas,
herediter dan faktor lingkungan. DM tipe ini sering terdiagnosis setelah terjadi
3. DM tipe tertentu
DM tipe ini dapat terjadi karena penyebab lain, misalnya, defek genetik pada
fungsi sel-β, defek genetik pada kerja insulin, penyakit eksokrin pankreas
(seperti fibrosis kistik dan pankreatitis), penyakit metabolik endokrin, infeksi,
sindrom genetik lain dan karena disebabkan oleh obat atau kimia (seperti
dalam pengobatan HIV/AIDS atau setelah transplantasi organ)5,10
1) Kromosom 12, HNF-1α (dahulu MODY 3)
.
Klasifikasi Etiologis DM (ADA, 2014) :
1. Diabetes Melitus Tipe 1 : (Destruksi sel beta, umumnya menjurus ke
defisiensi insulin absolut):
a. Melalui proses imunologik
b. Idiopatik
2. Diabetes Melitus Tipe 2 : (Bervariasi mulai dari yang predominan resistensi
insulin disertai defesiensi insulin relatif sampai yang predominan gangguan
sekresi insulin bersama resistensi insulin)
3. Diabetes Melitus Tipe Lain
a. Defek Genetik fungsi sel Beta :
2) Kromosom 7, glukokinase (dahulu MODY 2)
3) Kromosom 20, HNF-4α (dahulu MODY 1)
4) Kromosom 13, insulin Promoter faktor -1 (IPF-1, dahulu MODY4)
5) Kromosom 17, HNF-1β (dahulu MODY 5)
6) Kromosom 2, Neuro D1 (dahulu MODY 6)
7) DNA Mitochondria, dan lainnya
b. Defek genetik kerja insulin : resistensi insulin tipe A, leprechaunism,
sindrom Rhabson Mendenhall, diabetes lipoatrofik, lainnya
c. Penyakit eksokrin Pankreas : Pankreatitis, trauma/pankreatektomi, fibrosis
kistik, hemokromatosis, pankreatopati fibro, kalkulus, dan lainnya
d. Endokrinopati : akromegali, sindrom cushing, feokromotositoma,
e. Karena obat/zat kimia : vacor, pentamidin, asam nikotinat, glukokortikoid, hormon tiroid, diazoxid, agonis β edrenergic, tiazid, dilatin, interferon alfa f. Infeksi : rubella congenital, CMV, lainnya
g. Imunologi (jarang) : Sindrom “Stiff-man”, antibody anti reseptor insulin
h. Sindrom genetik lain : Sindrom Down, Sindrom Klinefelter, Sindrom
Turner, Sindrom Wolfram’s, Ataksia Friedreich’s, Chorea Hutington,
Porfiria, Sindrom Prader Willi, lainnya
a. Ras dan etnik
10
4. Diabetes kehamilan
2.1.3. Faktor Risiko
Menurut PERKENI (2011), faktor risiko DM tipe 2 terdiri dari faktor risiko
yang tidak bisa dimodifikasi, yang bisa dimodifikasi dan faktor lain yang terkait
dengan risiko DM tipe 2.
1. Faktor risiko yang tidak bisa dimodifikasi yaitu:
b. Riwayat keluarga dengan DM
c. Umur (risiko untuk menderita intoleransi glukosa meningkat seiring
dengan meningkatnya umur, umur >45 tahun harus dilakukan pemeriksaan
DM)
d. Riwayat melahirkan bayi dengan berat badan lahir bayi >4000 gram atau
riwayat pernah menderita gestasional
e. Riwayat lahir dengan berat badan rendah kurang dari 2,5 kg (bayi yang
lahir dengan berat badan rendah mempunyai risiko yang lebih tinggi
dibanding dengan bayi lahir dengan berat badan normal)
2. Faktor risiko yang dapat dimodifikasi yaitu:
a. Berat badan lebih (IMT >23kg/m²)
b. Kurangnya aktivitas fisik
c. Hipertensi (140/90mmHg)
e. Diet yang tidak sehat (unhealthy diet), diet dengan tinggi gula dan rendah
serat akan meningkatkan risiko menderita prediabetes atau intoleransi
glukosa dan DM tipe 2
3. Faktor lain yang terkait dengan risiko DM tipe 2 yaitu:
a. Penderita Polycystic Ovary Syndrome (PCOS) atau keadaan klinis lain
yang terkait dengan resistensi insulin
b. Penderita sindrom metabolik memiliki riwayat toleransi glukosa terganggu
(TGT) atau glukosa darah puasa terganggu (GDPT) sebelumnya
c. Penderita yang memiliki riwayat penyakit kardiovaskular, seperti stroke,
penyakit jantung koroner (PJK) atau Peripheral Arterial Diseases1
2.1.4. Patofisiologi
DM tipe 2 merupakan suatu kelainan metabolik dengan karakteristik utama
terjadinya hiperglikemik kronik. Meskipun pola pewarisannya belum jelas, faktor
genetik dikatakan memiliki peranan yang sangat penting dalam munculnya DM
tipe 2. Faktor genetik ini akan berinteraksi dengan faktor-faktor lingkungan
seperti gaya hidup, obesitas, rendahnya aktivitas fisik, diet dan tingginya kadar
asam lemak bebas
(PAD)
(PERKENI, 2011).
5,10
Mekanisme terjadinya DM tipe 2 umumnya disebabkan karena resistensi
insulin dan gangguan sekresi insulin. Normalnya insulin akan berikatan dengan
reseptor khusus pada permukaan sel, terjadi suatu rangkaian reaksi dalam
metabolisme glukosa didalam sel5,10.
Resistensi insulin pada DM tipe 2 disertai dengan penurunan reaksi intrasel
ini. Dengan demikian insulin menjadi tidak efektif untuk menstimulasi
pengambilan glukosa oleh jaringan. Untuk mengatasi peningkatan jumlah glukosa
dalam darah, terjadi peningkatan jumlah insulin yang disekresikan dan hal ini
akan semakin memperberat kerja pankreas sehingga akan memperberat resistensi
insulin yang terjadi dan kerusakan sel beta pancreas5,10
Pada penderita gangguan toleransi glukosa terjadi sekresi insulin yang
meningkat. Namun demikian, jika sel-sel β tidak mampu mengimbangi
peningkatan kebutuhan akan insulin, maka kadar glukosa darah akan meningkat
dan terjadi DM tipe 2.
Meskipun terjadi gangguan sekresi insulin yang merupakan ciri khas DM
tipe2. Namun masih terdapat insulin dengan jumlah yang adekuat untuk mencegah
pemecahan lemak dan produksi badan keton yang menyertainya. Karena itu,
ketoasidosis diabetik tidak terjadi pada DM tipe 2. Meskipun demikian, DM tipe 2
yang tidak terkontrol akan menimbulkan masalah akut lainnya seperti sindrom
Hiperglikemik Hiperosmolar Non-Ketotik (HHNK)5.
Akibat intoleransi glukosa yang berlangsung lambat (selama bertahun-tahun)
dan progresif, maka DM tipe 2 sring tidak terdeteksi. Gejala yang sering dialami
pasien, seperti: kelelahan, iritabilitas, poliuria, polidipsia, luka pada kulit yang
lama-lama sembuh., konsekuensi tidak terdeteksinya penyakit DM selama
bertahun-tahun adalah kelainan vaskuler perifer yang sering mendahului diagnosis
DM.komplikasi DM jangka panjang (misalnya, kelainan mata, neuropati perifer,
kelainan vascular perifer) mungkin terjadi sebelum diagnosis ditegakkan5
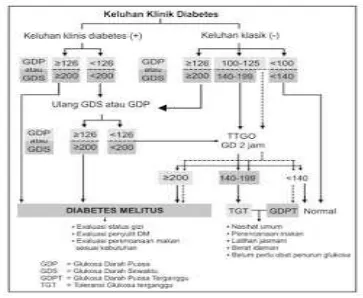
1. Jika keluhan klasik ditemukan, maka pemeriksaan glukosa plasma sewaktu ≥200 mg/dL (11,1 mmol/L) sudah cukup untuk menegakkan diagnosis DM tipe 2.
.
2.1.5. Diagnosis
Diagnosis DM tipe 2 ditegakkan atas dasar pemeriksaan kadar glukosa darah.
Diagnosis DM tipe 2 dapat ditegakkan melalui:
2. Pemeriksaan glukosa plasma puasa ≥126 mg/dL (7,0 mmol/L) dengan adanya
keluhan klasik. Puasa diartikan pasien tidak mendapat kalori tambahan
sedikitnya 8 jam.
3. Tes toleransi glukosa oral (TTGO). Kadar gula plasma 2 jam pada TTGO
≥200mg/dL (11,1 mmol/L). Meskipun TTGO dengan beban 75g glukosa lebih
sensitif dan spesifik dibanding dengan pemeriksaan glukosa plasma puasa,
dilakukan berulang-ulang dan dalam praktek sangat jarang dilakukan karena
membutuhkan persiapan khusus.
4. Tes hemoglobin-glikosilat/ HbA1C. Terdiagnosis DM tipe 2 jika nilai HbA1C ≥6,5%. Tes ini harus dilakukan di laboratorium yang menggunakan metode yang bersertifikat NGSP (National Glycohemoglobin Standardization Program)
dan standar untuk uji DCCT (Diabetes Control and Complications Trial)10.
Sumber : PERKENI, 2011.
Gambar 2.1 : Langkah-langkah diagnostik DM dan gangguan toleransi glukosa.
2.1.6. Penatalaksanaan
Pengelolaan dan pencegahan penyakit DM tipe 2 dimulai dengan pengaturan
makan dan latihan jasmani selama beberapa waktu (2-4 minggu). Apabila kadar
glukosa darah belum mencapai sasaran, dilakukan intervensi farmakologis dengan
obat hipoglikemik oral (OHO) dan atau suntikan insulin. Pada keadaan tertentu, OHO
Dalam keadaan dekompensasi metabolik berat, seperti ketoasidosis, stres
berat, berat badan yang menurun dengan cepat, adanya ketonuria, insulin dapat
segera diberikan.
Menurut PERKENI (2011), penatalaksanaan dan pengelolaan DM pada
penderita DM tipe 2 dititik beratkan pada 4 pilar penatalaksanaan yaitu: edukasi,
terapi nutrisi medis, latihan jasmani dan intervensi farmakologis1
a. Makan makanan sehat dan bersih.
.
1. Edukasi
DM tipe 2 umumnya terjadi pada saat pola gaya hidup dan perilaku telah
terbentuk dengan mapan. Pemberdayaan penyandang DM tipe 2 memerlukan
partisipasi aktif dari pasien, keluarga dan masyarakat. Tim kesehatan
mendampingi pasien dalam melakukan perubahan perilaku sehat. Untuk
mencapai keberhasilan perubahan perilaku, dibutuhkan edukasi yang
komprehensif dan upaya peningkatan motivasi. Edukasi merupakan aspek
yang sangat penting dalam mengelola DM.
Tujuan dari edukasi DM adalah mendukung usaha pasien penyandang DM
untuk mengerti perjalanan penyakitnya dan pengelolaannya serta perubahan
perilaku atau kebiasaan kesehatan yang diperlukan. Pengetahuan atau edukasi
tentang pemantauan glukosa darah mandiri, tanda dan gejala hipoglikemia
serta cara mengatasinya harus diberikan kepada pasien. Pemantauan kadar
glukosa darah dapat dilakukan secara mandiri, setelah mendapat pelatihan
khusus (PERKENI, 2011). Antara edukasi yang diberikan kepada pasien
adalah:
b. Melakukan kegiatan jasmani secara benar dan teratur.
c. Menggunakan obat DM dan obat-obat pada keadaan khusus secara aman
dan teratur.
d. Melakukan pemantauan glukosa darah mandiri dan memanfaatkan data
yang ada.
e. Melakukan perawatan kaki secara berkala dan teratur.
f. Mengelola DM dengan tepat.
2. Terapi Nutrisi Medis
Terapi Nutrisi Medis (TNM) merupakan salah satu bagian dari
penatalaksanaan DM tipe 2 secara total. Kunci keberhasilan TNM adalah
keterlibatan secara menyeluruh dari anggota tim yaitu, dokter, ahli
gizi,petugas kesehatan yang lain, serta pasien dan keluarganya. Setiap
penyandang DM tipe 2 sebaiknya mendapat TNM sesuai dengan
kebutuhannya guna mencapai sasaran terapi. Prinsip pengaturan makan pada
penyandang DM tipe 2 hampir sama dengan anjuran makan untuk masyarakat
umum yaitu makanan yang seimbang dan sesuai dengan kebutuhan kalori dan
zat gizi masing-masing individu. Pada penyandang DM tipe 2 perlu
ditekankan tentang pentingnya keteraturan makan dalam hal jadwal makan,
jenis dan jumlah makanan, terutama pada mereka yang menggunakan obat
penurun glukosa darah atau insulin. Komposisi makanan yang dianjurkan
terdiri dari: karbohidrat yang dianjurkan sebesar 45-65% total asupan energi,
asupan lemak dianjurkan sekitar 20-25% kebutuhan kalori, protein dibutuhkan
sebesar 10-20% total asupan energi, anjuran asupan natrium tidak lebih dari
3000 mg atau sama dengan 6-7 gram (1 sendok teh garam dapur), anjuran
konsumsi serat adalah ±25 gr/hari, dan pemanis aman digunakan sepanjang
tidak melebihi batas aman (Accepted Daily Intake/ADI).
Kebutuhan kalori disesuaikan dengan pertumbuhan, status gizi, umur,
jenis kelamin, aktivitas fisik dan kegiatan jasmani untuk mencapai dan
mempertahankan berat badan ideal1
Latihan jasmani merupakan salah satu pilar dalam pengelolaan DM tipe 2.
Kegiatan jasmani sehari-hari dan latihan jasmani secara teratur adalah 3-4 kali
seminggu selama kurang lebih 30 menit. Kegiatan sehari-hari seperti berjalan
kaki ke pasar, menggunakan tangga, berkebun, harus tetap dilakukan. Latihan
jasmani selain untuk menjaga kebugaran juga dapat menurunkan berat badan
dan memperbaiki sensitivitas insulin, sehingga akan memperbaiki kendali
glukosa darah. Latihan jasmani yang dianjurkan berupa latihan jasmani yang
bersifat aerobik seperti jalan kaki, bersepeda santai, jogging, dan berenang. .
Latihan jasmani sebaiknya disesuaikan dengan umur dan status kesegaran
jasmani. Untuk penderita yang relatif sehat, intensitas latihan jasmani bisa
ditingkatkan, sementara yang sudah mendapat komplikasi DM tipe 2, maka
intensitas latihan jasmani dapat dikurangi. Penderita dianjurkan untuk
menghindari kebiasaan hidup yang kurang gerak atau bermalas-malasan.
Menurut ADA, ada beberapa pedoman umum untuk melakukan latihan
jasmani pada pasien DM tipe 2 yaitu1,12
a. Gunakan alas kaki yang tepat, dan bila perlu alat pelindung kaki lainnya. .
b. Hindari latihan dalam udara yang sangat panas atau dingin.
c. Periksa kaki setelah melakukan latihan.
d. Hindari latihan pada saat pengendalian metabolik buruk.
4. Intervensi farmakologis
Intervensi farmakologis merupakan salah satu bagian penatalaksanaan DM
tipe 2 yang sangat penting. Intervensi farmakologis ditambahkan jika sasaran
glukosa darah belum tercapai dengan pengaturan makan dan latihan jasmani
(gaya hidup sehat). Obat-obatan yang digunakan untuk penderita DM tipe 2
adalah obat hipoglikemik oral (OHO), suntikan, dan terapi kombinasi1
1) Pemicu sekresi insulin (insulin secretagogue) : sulfonilurea dan glinid .
a. Obat hipoglikemik oral (OHO)
Berdasarkan cara kerjanya, OHO dibagi menjadi 5 golongan :
2) Peningkat sensitivitas terhadap insulin : metformin dan tiazolidindion
3) Penghambat gluconeogenesis : metformin
4) Penghambat absorpsi glukosa : penghambat glukosidase alfa DPP-IV
inhibitor
Cara pemberian OHO:
OHO dimulai dengan dosis kecil dan ditingkatkan secara bertahap sesuai
respons kadar glukosa darah, dapat diberikan sampai dosis optimal.
1) Sulfonilurea : 15 – 30 menit sebelum makan.
2) Repaglinid, Nateglinid : sesaat sebelum makan.
3) Metformin : sebelum/ pada saat/ sesudah makan.
5) Tiazolidindion : tidak bergantung pada jadwal makan.
6) DPP-IV inhibitor : diberikan bersama makan dan atau sebelum makan.
b. Suntikan
1) Insulin
Insulin diperlukan pada keadaan :Penurunan berat badan yang cepat
atau drastis Hiperglikemia berat yang disertai ketosis
2) Agonis GLP-1/incretin mimetic
Pengobatan dengan dasar peningkatan GLP-1 merupakan pendekatan
baru untuk pengobatan DM. Agonis GLP-1 dapat bekerja sebagai
perangsang penglepasan insulin yang tidak menimbulkan hipoglikemia
ataupun peningkatan berat badan yang biasanya terjadi pada
pengobatan dengan insulin ataupun sulfonilurea. Agonis GLP-1
bahkan mungkin menurunkan berat badan. Efek agonis GLP-1 yang
lain adalah menghambat penglepasan glukagon yang diketahui
berperan pada proses glukoneogenesis. Obat ini terbukti memperbaiki
cadangan sel beta pankreas. Efek samping yang timbul pada pemberian
obat ini antara lain adalah rasa sebah dan muntah.
c. Terapi kombinasi
Pemberian OHO maupun insulin selalu dimulai dengan dosis rendah, dan
kemudian dinaikkan secara bertahap sesuai dengan respons kadar glukosa
darah. Bersamaan dengan pengaturan diet dan kegiatan jasmani, bila diperlukan
dapat dilakukan pemberian OHO tunggal atau kombinasi OHO. Terapi dengan
OHO kombinasi harus dipilih dua macam obat dari kelompok yang
mempunyai mekanisme kerja berbeda. Bila sasaran kadar glukosa darah belum
tercapai, dapat diberikan kombinasi tiga OHO dari kelompok yang berbeda
atau kombinasi OHO dengan insulin. Kombinasi OHO dan insulin, yang
banyak dipergunakan adalah kombinasi OHO dan insulin basal (insulin kerja
menengah atau insulin kerja panjang). Dengan pendekatan terapi tersebut pada
umumnya dapat diperoleh kendali glukosa darah yang baik. Bila dengan cara
seperti diatas kadar glukosa darah sepanjang hari masih tidak terkendali, maka
2.1.7. Komplikasi
Kadar glukosa darah yang tidak terkontrol pada pasien DM tipe 2 akan
menyebabkan berbagai komplikasi. Komplikasi DM tipe 2 terbagi dua
berdasarkan lama terjadinya yaitu: komplikasi akut dan komplikasi kronik1,5. 1. Komplikasi akut
Terdapat 3 komplikasi akut pada pasien DM tipe 2 yaitu : Ketoasidosis
diabetik (KAD), Hiperosmolar non ketotik (HNK), dan hipoglikemia1 a. Ketoasidosis diabetik (KAD)
.
KAD merupakan komplikasi akut DM yang ditandai dengan peningkatan
kadar glukosa darah yang tinggi (300-600 mg/dL), disertai dengan adanya
tanda dan gejala asidosis dan plasma keton (+) kuat. Osmolaritas plasma
meningkat (300-320 mOs/mL) dan terjadi peningkatan anion gap1 b. Hiperosmolar non ketotik (HNK)
.
Pada keadaan ini terjadi peningkatan glukosa darah sangat tinggi
(600-1200 mg/dL), tanpa tanda dan gejala asidosis, osmolaritas plasma sangat
meningkat (330-380 mOs/mL), plasma keton (+/-), anion gap normal atau
sedikit meningkat1 c. Hipoglikemia
.
Hipoglikemia ditandai dengan menurunnya kadar glukosa darah mg/dL. Pasien
DM yang tidak sadarkan diri harus dipikirkan mengalami keadaan
hipoglikemia. Gejala hipoglikemia terdiri dari berdebar-debar, banyak keringat,
gementar, rasa lapar, pusing, gelisah dan kesadaran menurun sampai koma1. 2. Komplikasi Kronik
Terdapat banyak komplikasi jangka panjang pada DM. Sebagian besar
disebabkan langsung oleh tingginya konsentrasi glukosa darah. Komplikasi
DM tersebut hampir mengenai semua organ tubuh. Komplikasi kronis ini
berkaitan dengan gangguan vaskular, yaitu komplikasi mikrovaskular dan
a. Komplikasi Mikrovaskular
1). Retinopati Diabetik
Komplikasi jangka panjang DM yang sering dijumpai adalahgangguan
penglihatan. Ancaman paling serius terhadap penglihatan adalah
retinopati diabetik, atau kerusakan pada retina karena tidak
mendapatkan oksigen. Retina adalah jaringan yang aktif
bermetabolisme dan pada hipoksia kronis akan mengalami kerusakan
secara progresif dalam struktur kapilernya, membentuk
mikroaneurisma dan memperlihatkan bercak-bercak perdarahan.
Terbentuk jaringan-jaringan infark (jaringan yang mati) yang diikut i
neuvaskularisasi (pembentukan pembuluh baru), bertunasnya
pembuluh-pembuluh lama. Sayangnya pembuluh-pembuluh baru dan
tunas-tunas dari pembuluh lama berdinding tipis dan sering hemoragik,
menyebabkan aktivasi sistem inflamasi dan pembentukan jaringan
parutdi retina. Edema interstisial terjadi dan tekanan intraokulus
meningkat, yang menyebabkan kolapsnya kapiler dan saraf yang
tersisa sehingga terjadi kebutaan. DM juga berkaitan dengan
peningkatan katarak dan glaukoma. Pada stadium awal retinopati dapat
diperbaiki dengan control gula darah yang baik, sedangkan pada
kelainan sudah lanjut hamper tidak dapat diperbaiki hanya dengan
kontrol gula darah, malahan akan menjadi lebih buruk apabila
dilakukan penurunan kadar gula darah yang terlalu singkat. Retinopati
diabetik terjadi pada penderita DM tipe 1maupun tipe 2. Retinopati
diabetik berkembang hampir pada semua penderita DM tipe 1 dan juga
pada 77% lebih penderita DM tipe 2 yang bertahan hidup lebih dari 20
tahun. WHO menyatakan bahwa padatahun 2002 retinopati diabetik
bertanggung jawab atas 4,8% dari 37 jutakasus kebutaan di seluruh
dunia. DM adalah penyebab nomor satu kebutaan di Amerika Serikat.
Retinopati dabetik juga bertanggung jawabatas sekitar 10.000 kasus
2). Nefropati Diabetik
Nefropati diabetik merupakan salah satu penyebab kematian terpenting
padaDM yang lama. Nefropati diabetik merupakan istilah yang
mencakup semua lesi yang terjadi di ginjal pada DM. Lesi awalnya
adalah hiperfiltrasi glomerulus (peningkatan lajufiltrasi glomerulus)
yang menyebabkan penebalan difusi pada membran basal glomerulus,
bermanifestasi sebagai mikroalbuminuria (albumin dalam urin 30-300
mg/hari), merupakan tanda sangat akurat terhadap kerusakan vaskular
secara umum yang menjadi prediktor kematian akibat penyakit
kardiovaskular. Albuminuria persisten (albumnin urin >300 mg/hari)
awalnya disertai dengan GFR (Glomerular Filtration Rate) yang
normal, namun setelah terjadi protenuria berlebih (protein dalam urin
>0,5g/24 jam), GFR menurun secara progresif dan terjadi gagal ginjal.
Telah diperkirakan bahwa sekitar 35% hingga 45% pasien DM tipe 1
akan berkembang menjadi gagal ginjalkronik dalam waktu 15 hingga
25tahun setelah awitan DM. Individu denganDM tipe 2 lebih sedikit
yang berkembang menjadi gagal ginjal kronik (sekitar 10% hingga
20%) dengan insidensi mendekati 50%. Nefropati diabetik adalah
penyebab nomor satu gagal ginjaldi Amerika Serikat dan
negara-negara barat lainnya.
3). Neuropati Diabetik
Diabetes Mellitus merusak sistem saraf perifer, termasuk komponen
sensorik dan motorikdivisi somatik otonom. Penyakit saraf yang
disebabkan DM disebut neuropati diabetik. Neuropati diabetic
disebabkan hipoksia kronis sel-sel saraf yang kronis serta efek
hiperglikemia, termasuk hiperglikosilasi protein yang melibatkan
fungsi sel saraf. Sel-sel penunjang saraf, terutama sel Schwann mulai
menggunakan metode alternatif untuk mengatasi beban peningkatan
glukosa kronis, yang akhirnya mengakibatkan demielinisasi segmental
saraf perifer. Neuropati diabetik terjadi 60-70% individu DM.
perifer danotonom. Neuropati perifer, pada awalnya menyebabkan
hilangnya sentakan pergelangan kaki dan tidak adanya sensasi getar
pada extremitas bawah.
Kemudian sensasi raba dan nyerimenghilang. Pasien sering kali
mengeluh baal (kesemutan), dan rasa seperti terbakar di malam hari.
Ulkus kronis tanpa nyeri berkembang di tempat-tempatyang terkena
trauma berulang. Semua penyandang DM yang disertai neuropati
perifer harus diberikan edukasi perawatan kaki untuk mengurangi
risiko ulkus kaki karena kulit pada daerah ekstremitas bawah
merupakan tempat yang sering mengalami infeksi. Kuman stafilokokus
merupakan kuman penyebab utama. Ulkus kaki terinfeksi biasanya
melibatkan banyak mikroorganisme, yang sering terlibat adalah
stafilokokus, streptokokus, batang gram negatif dan kuman anaerob.
Neuropati otonom dapat menyebabkan disfungsi ereksi (impotensi
seksual) pada 25% pasien pria dan disfungsi gastrointestinal serta
infeksi saluran kemih. Prevalensi disfungsi ereksi pada penyandang.
DM tipe 2 lebih dari 10 tahun cukup tinggi dan merupakan akibat
adanya neuropati autonom, angiopati dan masalah psikis. Upaya
pengobatan utama adalah memperbaiki kontrol glukosa darah senormal
mungkin dan memperbaiki faktor risiko disfungsi ereksi lain seperti
dislipidemia, merokok, obesitas dan hipertensi.
4) Komplikasi Makrovaskular
Komplikasi makrovaskular terutama terjadi akibat aterosklerosis
(pengerasan arteri). Komplikasi makrovaskular ikut berperan dan
menyebabkan gangguan aliran darah, penyulit komplikasi jangka panjang,
dan peningkatan mortalitas. Pada DM terjadi kerusakan pada lapisan sel
endotel arteri dan dapat disebabkan secara langsung oleh tingginya kadar
glukosa dalam darah, metabolit glukosa, atau tingginya kadar asam lemak
dalam darah yang sering dijumpai pada pasien DM. Akibat kerusakan
tersebut, permeabilitas sel endotel meningkat sehingga molekul yang
mencetuskan reaksi imun dan inflamasi sehingga akhirnya terjadi
pengendapan trombosit, makrofag, dan jaringan fibrosis. Sel-sel otot polos
berproliferasi. Penebalan dinding arteri menyebabkan hipertensi, yang
semakin merusak lapisan endotel arteri karena menimbulkan gaya yang
merobek-robek sel-sel endotel. Komplikasi makrovaskular akan
mengakibatkan penyumbatan vaskular. Jika mengenai arteri-arteri perifer,
maka dapat mengakibatkan insufisiensi vaskular perifer yang disertai
klaudikasio intermitten dan ganggren pada ekstremitas serta insufisiensi
serebral dan stroke. Jika yang terkena adalah arteri koronaria dan aorta
maka dapat mengakibatkan angina dan infark miokardiun.Pada penderita
DM, risiko penyakit serebrovaskular meningkat dua kali lipat, penyakit
jantung koroner meningkat tiga sampai lima kali lipat, dan penyakit
pembuluh darah perifer meningkat 40 kali. Risiko relatif penyakit
kardiovaskular adalah dua sampai empat kali lipat lebih tinggi pada pria
dan tiga sampai empat kali lebih tinggi pada wanita DM dari pada
kelompok kontrol berusia sama. Makrovaskular merupakan penyebab
utama kematian pada pasien DM tipe 2, mencakup 50% kematian pada
kelompok ini.
2.2. Permeabilitas Pembuluh Darah
Menurut Mehta Dolly, dan Asrar B. Malik, Intima pembuluh darah yaitu
lapisan endotelium vaskular mengatur berbagai fungsi termasuk reaksi
host-pertahanan, angiogenesis dan hemostasis cairan jaringan. Pemeliharaan barrier
semi-permeableendotelium sangat penting dalam mengatur perjalanan makro
molekul dan cairan antara darah dan ruang interstitial. Diketahui bahawa,
Gangguan fungsi ini mengakibatkan inflamasi jaringan seperti sindrom gangguan
pernapasan akut. Karakteristik permeabilitas makromolekul tergantung pada
radius molekul serta sifat barrier endotelium tertentu. Sifat Ukuran-selektif barrier
pembuluh darah untuk plasma protein merupakan faktor utama dalam gradien
protein, (terutama dalam kasus albumin) untuk keseimbangan cairan dari jaringan.
untuk zat hidrofobik, asam lemak, dan hormone molekul yang sangat penting
untuk fungsi sel organisme. Sehingga transfer zat yang tidak larut air dari darah ke
dalam interstitium yang efisien bergantung pada permeabilitas endotel, dan
protein carrier tertentu. proses fluks protein endothelium yang dinamis antara
vaskular dan ruang ekstravaskular memungkinkan Fluks protein transendothelial
terus menerus dan gradien albumin curam.
Fungsi pertukaran pembuluh darah adalah untuk memungkinkan transfer
dari gas terlarut, ion, dan zat terlarut di dinding pembuluh darah tanpa hambatan.
Sebagian besar zat ini rendah berat molekul dan lebih tinggi konsentrasi dalam
plasma daripada diinterstitium, demikian difusi pasif adalah modus transportasi
utama untuk zat terlarut ini. Dinding pembuluh adalah untuk membatasi zat
molecular-weight tinggi seperti protein karena pengkonsumsian jaringan tidak
secepat ini, dan merupakan alasan yang utama untuk dipertahankan dalam
sirkulasi13.
2.3. Hiperglikemi terjadi Peningkatan Permeabilitas Pembuluh Darah
Hiperglikemia berhubungan dengan komplikasi vaskular karena posisinya
yang strategis antara darah dan dinding pembuluh darah, pembuluh darah
endotelium merupakan target utama terjadinya hiperglikemia. Dengan demikian,
ada konsensus bahwa hiperglikemia menyebabkan disfungsi endotel kronis.
Beberapa studi telah menunjukkan bahwa peningkatan permeabilitas endotel
merupakan manifestasi awal disfungsi endotel pada diabetes mellitus. Perubahan
dalam penghalang sel endotel fisiologis cenderung merusak fungsi organ, akibat
akumulasi plasma makromolekul di kompartemen interstitial tubuh organ. Oleh
karena itu, mikroalbuminuria dijadikan sebagai parameter klinis yang penting dan
sasaran terapi untuk pengobatan komplikasi vaskular pada pasien diabetes
mellitus. Namun, mekanisme molekuler yang bertanggungjawab untuk
hyperpermeability endotel pada diabetes mellitus sebagian besar masih tidak
diketahui, yang turut membatasi terapi yang efektif intervensi9
DM mengganggu vasodilatasi endothelium dependent (nitric oxide) sebelum
menghalangi aktivasi sintetase eNOS dan meningkatkan produksi reactive oxygen
species (ROS), terutama anion superoksida (O2-), pada endotel dan sel otot polos.
Anion superoksida langsung menghambat NO dengan membentuk ion
peroxynitrite yang bersifat racun, yang memisahkan eNOS dengan mengoksidasi
kofaktor, tetrahydrobiopterin, dan menyebabkan eNOS memproduksi O2.
Penurunan aktivitas NO berakibat menurunkan potensi vasodilatasi endotel
(endothelium dependent relaxing faktor) sehingga peran pengaturan homeostasis
vaskuler terganggu. Hiperglikemia menyebabkan penurunan nitric oxide,
peningkatan stress oksidatif dan reseptor untuk produksi glikasi dan produk
aktivasi meningkat, peningkatan transkripsi nuclear faktor kB (NF kB) dan
aktifator protein I. Faktor-faktor ini mengatur ekspresi gen yang mengkode
mediator atherogenesis; misalnya, molekul leukosit-sel adhesi pada permukaan
endotel, leukosit menarik kemokin, seperti chemoattractant monosit protein yang
merekrut limfosit dan monosit ke dalam dinding pembuluh darah dan mediator
proinflamatori ditemukan dalam ateroma, termasuk interleukin 1 dan tumor
necrosis faktor.
Aktivasi NF kB menyebabkan peningkatan ekapresi NAD(P)H maupun iNOS.
Peningkatan ekspresi iNOS akan diikuti terjadinya pembentukan NO.
Hiperglikemia, pengeluaran asam lemak bebas, dan resistensi insulin terjadi pada
sel endotel penderita DM. Aktivasi dari sistem ini mengganggu fungsi endothelial,
vasokonstriksi, meningkatkan inflamasi, dan mencetuskan thrombosis. Penurunan
nitrit oksida dan meningkatkan konsentrasi endothelin dan angiotensin II
meningkatkan tonus vaskular dan pertumbuhan sel otot polos dan migrasi.
Aktivasi dari faktor transkripsi nuclear B (NF-B) dan protein activator 1
menginduksi ekspresi gen inflamasi, dengan pembebasan dari kemokin yang
mengikat leukosit, meningkatkan produksi sitokin inflamasi, dan ekspresi dari
molecular adhesi sel. Meningkatkan produksi dari faktor jaringan dan plasmin
activator inhibitor 1 membuat protrombotik, dan menurunkan nitrit oksida dari
endotelium dan aktivasi trombosit prostasiklin9
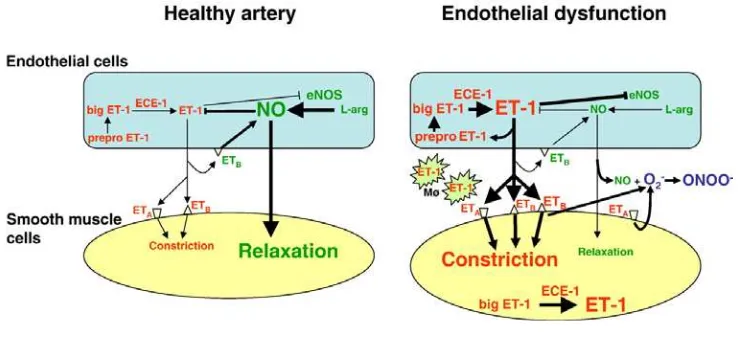
Endotelium memainkan peran penting dalam regulasi fungsi vaskular dengan
tonus pembuluh darah, pertumbuhan sel, peradangan dan trombosis / hemostasis.
Disfungsi endotel vaskular merupakan temuan awal perkembangan penyakit
kardiovaskular dan terkait erat dengan kelainan klinis pada pasien dengan
aterosklerosis dan hipertensi. Oleh karena itu, pengetahuan tentang mekanisme
perkembangan disfungsi endotel dan strategi farmakologis yang mengeratkan
disfungsi endotel sangat penting. Disfungsi endotel sering mengacu situasi
berkurang bioavailabilitas dan gangguan vasodilator dari endotelium yang
menurunkan oksida nitrat (NO), prostcyclin atau hyperpolarisasi endotelium.
Salah satu perubahan penting dalam disfungsi endotel adalah peningkatan
produksi endothelin dan aktivitas biologis dari vasokonstriktor dan pro-inflamasi
peptida endotelin (ET)-1.
Mature ET-1 dibentuk dari pre-pro-ET-1 melalui asam 39-amino. ET-1
diproses oleh keluarga ET mengkonversi enzim (eces) dan enzim lain seperti
chymases, metaloproteinase non-ECE dan endopeptidases. Dalam kondisi
fisiologis, ET-1 diproduksi dalam jumlah kecil terutama di sel endotel, terutama
bertindak sebagai autokrin dan parakrin mediator. Namun, produksi dirangsang
dalam sejumlah besar jenis sel yang berbeda, termasuk sel-sel endotel, sel otot
polos pembuluh darah, jantung miosit dan sel-sel inflamasi seperti makrofag dan
leukosit.
Sumber :
Pada manusia sehat ET-1 meningkatkan tekanan darah arteri, mengurangi
denyut jantung, curah jantung dan stroke volume dan menyebabkan
vasokonstriksi yang lama dalam paru, ginjal, splanchnic, miokard, dan pembuluh
darah otot. Haynes dan Webb menunjukkan bahwa selektif ETA antagonis
reseptor BQ123 membangkitkan peningkatan aliran darah lengan pada pria sehat .
ETB reseptor antagonis mungkin baik sendiri atau pada latar belakang dari ETA
reseptor antagonis menyebabkan vasokonstriksi lokal pada subyek sehat muda .
Temuan ini menunjukkan bahwa endogen ET-1 memiliki peran fisiologis dalam