1
SKRIPSI
KESESUAIAN TERAPI EMPIRIS ANTIBIOTIK PADA PASIEN
DENGAN VENTILATOR- ASSOCIATED PNEUMONIA DI RSUP
SANGLAH DENGAN ATS GUIDELINES 2005
PUTU KESSI VIKANESWARI NIM 1102005147
PROGRAM STUDI PENDIDIKAN DOKTER
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA
DENPASAR
2
Lembar Pengesahan
SKRIPSI INI TELAH DISETUJIUI TANGGAL 21 DESEMBER 2014
Pembimbing,
dr. Putu Andrika, Sp.PD-KIC NIP. 19640525 199003 1 001
Mengetahui,
Ketua Program Studi Pendidikan Dokter Fakultas Kedokteran Universitas Udayana
Dr. dr. Dewa Putu Gde Purwa Samatra,Sp.S (K) NIP. 19550321 198303 1 004
3 SKRIPSI INI TELAH DIUJI DAN DINILAI OLEH PENGUJI
PADA TANGGAL 21 DESEMBER 2014
Penguji,
Penguji I Penguji II
dr. Putu Andrika, Sp.PD-KIC dr. I Gusti Ngurah Bagus Artana, Sp.PD NIP. 19791116 200812 1 003 NIP. 19791110 201212 1 002
4
PERNYATAAN KEASLIAN KARYA TULIS SKRIPSI
Dengan ini saya menyatakan bahwa dalam skripsi ini tidak terdapat karya tulis yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Apabila kemudian hari terbukti bahwa saya melakukan tindakan menyalin atau meniru tulisan orang lain sebagai hasil pemikiran saya sendiri, maka gelar dan ijazah yang telah diberikan oleh universitas batal saya terima.
Denpasar, 13 November 2014
Yang menyatakan
5
KATA PENGANTAR
Puji syukur saya panjatkan kehadirat Tuhan Yang Maha Esa, karena atas berkat dan rahmat-Nya saya dapat menyelesaikan skripsi tepat pada waktunya. Penyusunan skripsi ini dilakukan dalam rangka tugas akhir semester VII. Saya menyadari
sangatlah sulit bagi saya untuk menyelesaikan tugas ini tanpa bantuan dan bimbingan dari berbagai pihak. Bersama ini saya menyampaikan terima kasih kepada:
1. DR. dr. I Wayan Putu Sutirtayasa, MM.Si sebagai ketua blok Elective Study. 2. Dr. Putu Ayu Asri Damayanti, M. Kes sebagai sekertaris blok Elective Study. 3. dr. Putu Andrika, Sp,PD-KIC sebagai dosen pembimbing yang telah membimbing
saya dalam penyusunan proposal ini.
4. RSUP Sanglah yang menjadi tempat untuk melaksanakan penelitian ini.
5. Orang tua beserta keluarga saya yang senantiasa memberikan dukungan moral maupun material.
6. Serta pihak lain yang tidak mungkin saya sebutkan satu - persatu atas bantuannya secara langsung maupun tidak langsung sehingga skripsi ini dapat terselesaikan dengan baik.
Akhir kata, semoga skripsi ini dapat bermanfaat bagi kita semua.
6 Penulis
ABSTRAK
KESESUAIAN TERAPI EMPIRIS ANTIBIOTIK PADA PASIEN
DENGAN VENTILATOR- ASSOCIATED PNEUMONIA DI RSUP
SANGLAH DENGAN ATS GUIDELINES 2005
Pneumonia Nasokomial menduduki peringkat ke-2 sebagai infeksi nasokomial di Amerika Serikat. Delapan puluh persen dari Pneumonia Nasokomial ini berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated
pneumonia (VAP). Berdasarkan jurnal terbaru ditemukan antara 10% hingga 20% pasien yang menggunakan ventilator mekanis akan mendapat Ventilator Associated Pneumonia. Pasien dengan VAP memiliki angka mortalitas 30%-70%. Pemberian terapi empiris antibiotika yang adequate dan appropriate berperan penting dalam menekan mortalitas pasien VAP. Saat ini ATS Guidelines 2005 menjadi acuan dalam pemberian terapi empiris antibiotik di RSUP Sanglah oleh karena RSUP Sanglah belum memiliki panduan tersendiri. Dalam penelitian ini peneliti akan meneliti gambaran kesesuaian pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah dengan ATS Guidelines 2005 serta faktor-faktor yang mempengaruhinya.
Kata kunci : Ventilator Associated Pneumonia, terapi empiris antibiotik, ATS Guidelines 2005.
7 ABSTRACT
THE COMPATIBILITY OF ANTIBIOTIC EMPIRICAL THERAPY IN PATIENTS WITH VENTILATOR-ASSOCIATED PNEUMONIA AT RSUP SANGLAH WITH
ATS GUIDELINES 2005
Penumonia infection ranked 2nd as the nasocomial infection in United States. Eighty percent of Nasocomial Pneumonia related with the using of mechanical ventilator and called as Ventilator Associated Pneumonia (VAP). Based on the most recent journal 10% -20% patients who use mechanical ventilator will later develop into VAP. Patient with VAP has mortality rate around 30%-70%. An Adequate and Appropriate Antibiotic Empirical Therapy plays an important role in suppressing the mortality rate of VAP. Nowadays, ATS Guidelines 2005 becomes the latest guidelines use by RSUP Sanglah as the guidelines of VAP therapy since RSUP Sanglah has not had its own guidelines. Ini this research, I would like to find compatibility of antibiotic empirical therapy given in RSUP Sanglah with ATS Guidelines 2005 and also finding about other factors which could influence the incompatibility.
Keywords : Ventillator Associated Pneumonia, terapi empiris antibiotik, ATS Guidelines 2005
8 RINGKASAN
Pneumonia Nasokomial yang berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated pneumonia (VAP). Berdasarkan studi kasus, angka mortalitas VAP mencapai sebesar 33% hingga 50%. Pemberian terapi empiris antibiotik yang adekuat dan sesuai berperan penting dalam mengurangi angka mortalitas dan morbiditas. Hingga saat ini panduan terbaru dan umum digunakan adalah ATS Guidelines 2005. RSUP Sanglah belum memiliki panduan khusus terapi empiris antibiotika untuk pasien VAP, oleh karena itu penulis ingin melihat gambaran kesesuaian terapi empiris antibiotika yang diberikan di RSUP Sanglah dengan ATS Guidelines 2005 serta faktor-faktor yang mempengaruhi ketidaksesuaiannya.
VAP dapat dibagi menjadi dua kategori : VAP onset awal (terjadi pada hari ke 2-4) tanpa faktor risiko MDR dan onset terlambat (terjadi setelah 5 hari) dengan atau tanpa faktor risiko MDR (ATS Guidelines, 2005). Terapi empiris antibiotika pada pasien VAP berdasarkan pada kategori VAP. Faktor-faktor yang dapat mempengaruhi pemberian terapi empiris antibiotik antara lain: alergi, komorbiditas pasien (penyakit jantung, hepar, metabolis, dan ginjal), karakteristik antibiotik, dan tanggungan kesehatan pasien.
Metode yang digunakan untuk penelitian ini cross sectional deskriptif analisis. Pengumpulan data dilakukan di RSUP Sanglah menggunakan sampel dari data rekam medis pasien dengan VAP yang dirawat di ruang ICU dalam periode Januari 2014-Juli 2014. Jumlah sampel yang diperoleh adalah 20 sampel, yang terdiri dari 15 laki-laki dan 5 perempuan.
Hasil penelitian dipaparkan berdasarkan karakteristik pasien seperti umur dan jenis kelamin, tingkat pendidikan, penyakit komorbiditas, penggunaan antibiotik, tanggungan kesehatan dan kesesuaian terapi empiris antibiotik dengan ATS Guidelines 2005. Berdasarkan usia dibagi menjadi 4 kelompok : <15 thn, 15-24thn, 25-45 thn, >45 thn. Gambaran profil pasien VAP berdasarkan usia dan jenis kelamin sebagai berikut pada usia kurang dari 15 tahun terdapat 2 pasien laki-laki dan 0 pasien perempuan, pada usia 15 hingga 24 tahun terdapat 6 pasien laki-laki dan 1 pasien perempuan, pada usia 25-35 tahun terdapat 2 pasien laki-laki dan 3 pasien perempuan, dan pada usia lebih dari 45 tahun terdapat 5 pasien laki-laki dan 1 pasien perempuan.
Gambaran pasien VAP berdasarkan jenjang pendidikan yang dibagi menjadi SD, SMP, SMA dan Sarjana adalah jumlah sampel jenjang pendidikan SD sebanyak 6 orang (30%), sampel dengan jenjang pendidikan SMP sebanyak 3 orang (15%), sampel dengan pendidikan SMA sebanyak 7 orang (35%), dan yang sarjana sebanyak 4 orang (20%). Gambaran pasien VAP berdasarkan komorbiditas yang didapat periode Januari 2014 hingga Juli 2014 di RSUP Sanglah meliputi 9 orang (45%) dengan komorbiditas lainnya, 2 orang(10%) dengan penyakit hepar, 3 orang (15%) dengan penyakit jantung dan metabolis, 2 orang (10%) mengidap penyakit ginjal dan hepar, 2 orang(10%) memiliki penyakit jantung, ginjal, dan metabolis, serta 2 orang (10%) dengan penyakit jantung, ginjal, metabolis, dan hepar.
9 Jenis-jenis antibiotika yang diberikan pasien VAP yang dirawat di ruang ICU RSUP Sanglah periode Januari 2014 hingga Juli 2014 antara lain : ceftriaxone pada 10 sampel (50%), 6 sampel (30%) mendapat levofloksasin, 3 orang (15%) mendapatkan meropenem, sefiksim, gentamisin, amoksisilin, piperasilin-tazobactam, siprofloksasin, dan ampisilin sulbactam pada 1 sampel (5%).
Data yang diperoleh dari rekam medis ruang ICU RSUP Sanglah menunjukkan dari 20 sampel yang sesuai dengan kriteria penelitian penelitian, sebanyak 6 sampel yang tidak sesuai dengan ATS Guidelines 2005 atau sebesar 30%, dan 14 sampel yang memenuhi kriteria ATS Guidelines 2005 yakni sebesar 70%.
Gambaran kesesuain terapi empiris antibiotik berdasarkan kategori VAP sebagai berikut, dari 20 sampel yang didapatkan, sebanyak 14 pasien (70%) masuk kategori VAP early onset dan 6 pasien lainnya (30%) masuk kategori VAP late onset. Pada 14 pasien VAP early onset terdapat 13 pasien (93%) yang memperoleh terapi empiris sesuai dengan ATS Guidelines 2005 dan 1 pasien (7%) yang tidak sesuai. Sedangkan pada pasien VAP late onset terdapat 1 orang (16%) yang memperoleh terapi empiris antibiotik yang sesuai ATS Guidelines 2005 dan 5 orang sisanya (84%) tidak sesuai.
Profil pasien VAP berdasarkan tanggungan kesehatan dengan rincian sebagai berikut yang masuk kategori umum berjumlah 5 orang dengan persentase 25%, yang mendapat tanggungan dari asuransi swasta sebanyak 1 orang dengan persentase 5%, pasien yang membayar dengan JKBM ada 5 orang dengan besar persentase 25 %, sedangkan yang mendapat jaminan BPJS berjumlah 9 orang dengan persentase 45 %.
Ketidaksesuaian yang ditemukan pada 6 sampel ini merupakan penggunaan jenis antibiotik yang tidak sesuai dengan diagnosis kategori VAP. Dari 6 sampel yang tidak sesuai, 5 sampel merupakan pasien dengan VAP late onset ( 3 orang diberikan seftriakson, 1 orang diberi sefiksim, dan 1 orang lagi mendapat seftriakson, levofloksasin dan sefoperazon-sulbactam), dan 1 sampel merupakan pasien dengan VAP early onset yang diberikan amoksisilin.
Faktor yang mempengaruhi pemberian antibiotika yang tidak sesuai dengan ATS guidelines 2005 antara lain, pemberian amoksisilin dan seftriakson yan diperngaruhi oleh faktor komorbiditas, pemberian seftriakson dan sefiksim yang dipengaruhi oleh faktor karakteristik antibiotik, dan pemberian sefoperazone-sulbactam yang dipengarhi oleh jaminan kesehatan pasien.
Insiden pasien dengan ventilator associated pneumonia (VAP) di ruang ICU RSUP Sanglah sebanyak 20 pasien atau 30% dari total 62 pasien yang menggunakan ventilator. Dari 20 pasien tersebut angka kesesuaian pemberian terapi empiris antibiotika pada pasien VAP dengan ATS Guidelines 2005 sebesar 70% sedangkan yang tidak sesuai sebesar 30%. Faktor yang paling banyak mempengaruhi ketidaksesuaian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah adalah faktor komorbiditas, diikuti dengan faktor karakteristik antibiotika, dan yang terakhir adalah faktor tanggungan kesehatan.
10 SUMMARY
Nasocomial Pneumonia related with the using of mechanical ventilator is called ventilator-associated pneumonia (VAP). Based on recent case study, the mortality rate of VAP is about 33%-50%. Adequate and appropriate antibiotic empirical therapy plays an important role in decreasing the mortality rate. Until now, the most recent and common use guideline for antibiotic empirical therapy is ATS Guidelines 2005. Because RSUP Sanglah doesn’t have its own guidelines for VAP, the writer wants to see the description of the compatibility of antibiotic empirical therapy (AET) given at RSUP Sanglah with ATS Guidelines 2005. And other factors which influenced the incompatibility
Ventilator-associated pneumonia could be divided into 2 categories: early
onset (on day 2 - 4) without risk factor of multi drug resistant (MDR) dan late onset (on day 5 or >) with or without risk factor of (MDR). Antibiotic empirical therapy for VAP is based on these categories. Other factors which could influence antibiotic empirical therapy such as: allergy, co morbidities (heart disease, liver disease, metabolic disease, and renal disease), antibiotic characteristic, and patient’s health insurance.
Method used in this study is descriptive analytical cross sectional. Data collection took place at RSUP Sanglah using sample from medical records of VAP patients in ICU from January 2014 until July 2014. The total of sample found is 20 samples, which consist of 15 men and 5 women.
The results of this study presented by patient characteristics such as age and gender, education level, comorbid disease, use of antibiotics, health insurance and suitability of empirical antibiotic therapy with ATS Guidelines 2005. Based divided into four age groups: <15 yrs, 15-24 yr, 25-45 yr,> 45 yr. Description of VAP patients by age and gender as follows at age less than 15 years there are 2 males and 0 female, aged 15 to 24 years there are 6 males and 1 female, aged 25-35 year there are 2 males and 3 females, and at the age of 45 years there are 5 males and 1 female Description of VAP patients based on education level which is divided into elementary (SD), junior high (SMP), high school (SMA) and undergraduate. The numbers of samples for SD are 6 people (30%), SMP 3 people (15%), SMA by 7 people (35%), and the undergraduate of 4 people (20%). Profile of VAP patients based on co morbidities obtained period January 2014 to July 2014 in Sanglah includes 9 people (45%) with other co morbidities, 2 people (10%) with liver disease, 3 (15%) with heart disease and metabolic, 2 people (10%) of kidney and liver disease, 2 people (10%) have heart disease, kidney, and metabolic, and 2 (10%) with heart disease, renal, metabolic, and liver.
The types of antibiotics given VAP patients treated in the ICU Sanglah during the period January 2014 to July 2014, among others: ceftriaxone on 10 samples (50%), 6 samples (30%) received levofloxacin, 3 people (15%) received meropenem , cefixime, gentamicin, amoxicillin, piperacillin-tazobactam, ciprofloxacin, and ampicillin sulbactam in 1 sample (5%).
Data obtained from medical records ICU Sanglah show from total of 20 samples with the criteria of the research study, a total of 6 samples are not compatible
11 with the ATS Guidelines 2005 or by 30%, and 14 samples compatible with the criteria of the ATS Guidelines 2005 which amounted to 70%.
Overview of empirical antibiotic therapy compatibility by category VAP as follows, from 20 samples are obtained, 14 patients (70%) in the category of early
onset VAP and other 6 patients (30%) in the category of late onset VAP. In 14
patients with early onset VAP, there are 13 patients (93%) received empirical therapy compatible with ATS Guidelines 2005 and 1 patient (7%) is not compatible. Whereas in patients with late onset VAP, there is 1 patient (16%) received empirical antibiotic therapy compatible ATS Guidelines 2005 and the remaining 5 (84%) are not compatible.
VAP patient profiles based on health insurance with the following details which are general payments are 5 people with the percentage of 25%, of private insurance as much as one person with a percentage of 5%, of patients who pay with JKBM are 5 people with percentage of 25%, whereas BPJS insured amount to 9 people with the percentage of 45%.
Incompatibility are found in 6 samples is the use of antibiotics that are not compatible with a diagnosis of VAP category. Of 6 samples that do not compatible, 5 samples are patients with late onset VAP (3 given ceftriaxone, 1 person was given cefixime, and 1 more person gets ceftriaxone, levofloxacin and sefoperazon-sulbactam), and one sample was patient with early-onset VAP given amoxicillin.
Factors affecting the administration of antibiotics which are incompatible with the ATS guidelines in 2005,such as, the administration of amoxicillin and ceftriaxone influenced by comorbid factors, ceftriaxone and cefixime administration influenced by factors characteristic of antibiotics, and administration of cefoperazone-sulbactam are influenced by health insurance.
The incidences of patients with ventilator associated pneumonia (VAP) in the ICU Sanglah are 20 patients or 30% of the total of 62 patients using a ventilator. Of the 20 patients the compatibility number of empirical antibiotic therapy in patients with VAP with ATS Guidelines 2005 is 70%, while the incompatibility is 30%. The factors that most influence the incompatibility of empirical antibiotic therapy in patients with VAP in Sanglah are comorbid factors, followed by antibiotics characteristic factor, followed by patient’s health insurance.
12 DAFTAR ISI
SAMPUL DALAM ……… i
LEMBAR PERSETUJUAN PEMBIMBING ... ii
PENETAPAN PANITIA PENGUJI………iii
PERNYATAAN KEASLIAN PENELITIAN ... iv
KATA PENGANTAR ... v
ABSTRAK……….. ... vi
ABSTRACT…………. ... vii
RINGKASAN………. ... viii
SUMMARY………… ... x
DAFTAR ISI………… ... xii
BAB I PENDAHULUAN 1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 3
1.3 Tujuan Penelitian ... 3
1.4 Manfaat Penelitian ... 3
BAB II TINJAUAN PUSTAKA 2.1 Ventilator Asociated Pneumonia ... 4
2.2 Terapi Empiris Antibiotik ... 5
2.3 Faktor Medis yang Mempengaruhi Terapi Empiris Antibiotik... 7
2.3.1 Alergi ... 7
13
2.3.3 Karakteristik Antibiotik ... 8
2.4 Faktor Non-Medis yang Mempengaruhi Terapi Empiris Antibiotik 11 BAB III KERANGKA BERPIKIR DAN KONSEP PENELITIAN 3.1 Kerangka Berpikir ... 13
3.2 Konsep Penelitian ... 13
BAB IV METODE PENELITIAN 4.1 Rancangan Penelitian ... 14
4.2 Populasi, Sampel dan Besar Sampel ... 14
4.3 Variabel Penelitian ... 14
4.3.1 Klasifikasi Variabel ... 14
4.3.2 Definisi Operasional Variabel ... 14
4.4 Bahan dan Instrumen Penelitian... 15
4.5 Cara atau teknik analisis data ... 15
4.7 Cara pengambilan data ... 15
BAB V HASIL PENELITIAN 5.1 Prevalensi pasien VAP di ruang ICU RSUP Sanglah Periode Januari 2014 sampai Juli 2014 ... 16
5.2 Profil pasien VAP di ruang ICU RSUP Sanglah Periode Januari 2014 sampai Juli 2014 ... 17
5.2.1 Gambaran Distribusi Sampel Berdasarkan Jenis Kelamin ... 17
14 5.2.2 Gambaran Distribusi Sampel Berdasarkan
Kelompok Usia ... 18 5.2.3 Gambaran Distribusi Sampel Berdasarkan Jenjang Pendidikan ... 18 5.2.4 Gambaran Distribusi Sampel Berdasarkan
Komorbiditas ... 19 5.2.5 Gambaran Profil Pasien VAP berdasarkan
penggunaan antibiotik ... 21 5.2.6 Gambaran Kesesuaian Pemberian Terapi Empiris
Antibiotik pada Pasien VAP dengan ATS Guidelines
2005 ... 22 5.2.7 Gambaran Kesesuaian Terapi Empiris Antibiotik
berdasarkan penggolongan VAP ... 22 5.2.8 Gambaran Pasien VAP Berdasarkan Tanggungan
Kesehatan ... 23 BAB VI PEMBAHASAN
6.1 Kesesuaian Pemberian Terapi Empiris Antibiotik pada pasien VAP di RSUP Sanglah dengan ATS Guidelines
2005 ... 25 6.2 Faktor-Faktor yang mempengaruhi kesesuaian
pemberian terapi empiris antibiotik pada pasien VAP ... 27 6.2.1 Komorbiditas ... 27 6.2.2 Antibiotik ... 28
15 6.2.3 Tanggungan kesehatan ... 29
BAB VII SIMPULAN DAN SARAN
7.1 Simpulan ... 31 7.2 Saran ... 31 Daftar Pustaka
16 DAFTAR TABEL
Tabel 1. Karakteristik Pasien VAP di Ruang ICU RSUP Sanglah ... 16 Tabel 2. Initial Empiric Antibiotic Therapy for Hospital Acquired
Pneumonia or Ventilator Associated Pneumonia in Patients with No Known Risk Factors for Multidrug Pathogen, Early onset and any
Disease Severity ... 25
Tabel 3. Initial Intravenous, Adult Doses of Antibiotic for
Empiric
Therapy of Hospital Acquired Pneumonia, including Ventilator Associated Pneumonia, and Healtcare-Associated Pneumonia in Patients with Late-Onset Disease or Risk Factors for
17 DAFTAR GAMBAR
Gambar 1. Profil Pasien VAP berdasarkan jenis kelamin... 17
Gambar 2. Grafik Distribusi pasien VAP berdasarkan jenis kelamin dan usia 18 Gambar 3. Profil pasien VAP berdasarkan jenjang pendidikan ... 19
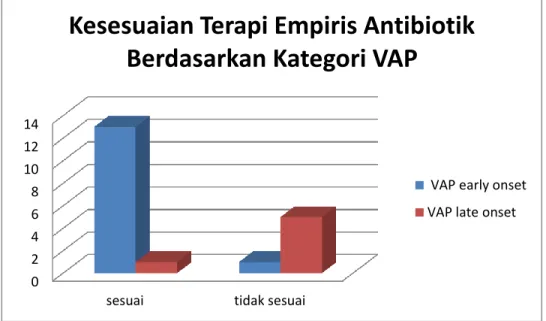
Gambar 4. Profil Pasien VAP berdasarkan komorbiditas ... 20 Gambar 5. Profil Pasien VAP berdasarkan penggunaan antibiotika ... 21 Gambar 6. Gambaran kesesuaian terapi empiris antibiotik pada pasien VAP Dengan ATS Guidelines 2005 ... 22 Gambar 7. Gambaran Kesesuaian Terapi Empiris Antibiotika berdasarkan kategori VAP ... 23 Gambar 8. Gambaran pasien VAP berdasarkan tanggungan kesehatan ... 24
18 DAFTAR LAMPIRAN
Lampiran 1. Algoritma Inisial Terapi Empiris Antibiotik berdasarkan ATS Guidelines 2005 ... 33 Lampiran 2.Inisial Terapi Empiris Antibiotik pada pasien VAP onset awal tanpa faktor resiko patogen MDR ... 33 Lampiran 3. . Inisial Terapi Empiris Antibiotik pada pasien VAP onset akhir dengan faktor resiko MDR ... 34 Lampiran 4. Tabel Hasil Penelitian ... 35
19
BAB I PENDAHULUAN
1. Latar Belakang
Pneumonia yang didapat saat pasien dirawat di rumah sakit disebut Pneumonia Nasokomial atau hospital acquired pneumonia (HAP). Infeksi Pneumonia ini menduduki peringkat ke-2 sebagai infeksi nasokomial di Amerika Serikat. Delapan puluh persen dari Pneumonia Nasokomial ini berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated pneumonia (VAP). Berdasarkan jurnal terbaru ditemukan antara 10% hingga 20% pasien yang menggunakan ventilator mekanis akan menjadi Ventilator Associated Pneumonia Sekali terinfeksi, tingkat kematian menjadi hampir dua kali lipat daripada pasien berventilator tanpa VAP, dengan mortalitas pada studi kontrol kasus sebesar 33% hingga 50% (Nicasio, dkk, 2010).
Insiden VAP meningkat seiring lamanya penggunaan, tingkat perkiraan 3% per hari untuk 5 hari pertama, 2% per hari untuk 6-10 hari, dan 1 % per hari setelah hari ke 10. VAP memiliki tingkat mortalitas yang bervariasi dari 30% hingga 70%. (Kollef, 2004). Variasi ini merupakan hasil dari perbedaan populasi dan variasi pemberian terapi empiris pada dua hari pertama. Lebih jauh lagi, jenis organisme yang menginfeksi juga mempengaruhi tingkat mortalitas, dimana peningkatan terjadi pada infeksi oleh Pseudomonas aeruginosa atau Acinetobacter spp. Selain tingkat mortalitas, dari sisi ekonomi VAP meningkatkan waktu rawat inap (dari 4 menjadi 13 hari) dengan biaya sekitar $5,000 dan $20.000 per diagnosis. (Koenig, 2006)
20 Terapi empiris antibiotika yang adequate dan appropriate merupakan pilihan pertama dalam meningkatkan tingkat kesembuhan pasien dengan VAP. Berdasarkan
Guidelines dari American Thoracic Society : Guidelines for the Management of Adults with Hospital Acquired, Ventilator associated, and Health Care associated Pneumonia tahun 2005, pemilihan antibiotika untuk pasien pneumonia dibagi dalam
dua panduan utama : VAP dengan faktor risiko multiple drug resisten (MDR) dan VAP tanpa risiko MDR.
Panduan ATS 2005 untuk VAP yang dikeluarkan oleh American Thoracic Society telah digunakan dibanyak negara, antara lain Irlandia dan Indonesia. Panduan ATS 2005 masih dipakai hingga saat ini karena merupakan panduan terakhir yang diterbitkan dengan bukti-bukti terbaru untuk penanganan hospital acquired
pneumonia (HAP) termasuk di dalamnya healthcare-association pneumonia (HCAP)
dan ventilator associated pneumonia (VAP) (ATS Guidelines, 2005).
Berdasarkan latar belakang diatas, penulis ingin mengetahui penerapan ATS
Guidelines 2005 di rumah sakit di Indonesia, khususnya di Bali, di RSUP Sanglah.
Karena hingga saat ini belum pernah dipublikasikan penelitian mengenai penerapan terapi empiris antibiotika yang sesuai dengan ATS Guidelines 2005, maka penulis ingin melihat kesesuaian pemberian terapi empiris antibiotika di RSUP Sanglah dengan ATS Guidelines 2005, dan mempelajari lebih jauh mengenai faktor-faktor yang berhubungan dengan ketidaksesuaian dengan Guidelines melalui penelitian yang berjudul “Kesesuaian Terapi Empiris Antibiotika pada Pasien dengan
Ventilator Associated Pneumonia di RSUP Sanglah dengan ATS Guidelines 2005”
21
1.2 Rumusan Masalah
1. Apakah pemberian terapi empiris antibiotika yang dilakukan di RSUP Sanglah sesuai dengan terapi empiris antibiotika berdasarkan Guidelines 2005?
2. Adakah faktor-faktor lain yang mempengaruhi kesesuaian pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah?
1.3 Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui gambaran pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah
1.3.2 Tujuan Khusus
1. Mengetahui perbedaan terapi empiris antibiotika yang dilakukan di RSUP Sanglah dengan terapi empiris antibiotika berdasarkan Guidelines ATS 2005 2. Mengetahui faktor-faktor lain yang mempengaruhi pemberian terapi empiris
antibiotika pada pasien VAP di RSUP Sanglah
2.4 Manfaat Penelitian
a. Manfaat Keilmuan
Penulis ingin memperdalam pengetahuan tentang terapi empiris antibiotika yang diberikan pada pasien VAP.
b. Manfaat Pelayanan
Diharapkan penelitian ini dapat meningkatkan angka keberhasilan dalam pengobatan pasien dengan VAP di RSUP Sanglah
23
BAB I PENDAHULUAN
2. Latar Belakang
Pneumonia yang didapat saat pasien dirawat di rumah sakit disebut Pneumonia Nasokomial atau hospital acquired pneumonia (HAP). Infeksi Pneumonia ini menduduki peringkat ke-2 sebagai infeksi nasokomial di Amerika Serikat. Delapan puluh persen dari Pneumonia Nasokomial ini berhubungan dengan penggunaan ventilator mekanis dan disebut dengan ventilator-associated pneumonia (VAP). Berdasarkan jurnal terbaru ditemukan antara 10% hingga 20% pasien yang menggunakan ventilator mekanis akan menjadi Ventilator Associated Pneumonia Sekali terinfeksi, tingkat kematian menjadi hampir dua kali lipat daripada pasien berventilator tanpa VAP, dengan mortalitas pada studi kontrol kasus sebesar 33% hingga 50% (Nicasio, dkk, 2010).
Insiden VAP meningkat seiring lamanya penggunaan, tingkat perkiraan 3% per hari untuk 5 hari pertama, 2% per hari untuk 6-10 hari, dan 1 % per hari setelah hari ke 10. VAP memiliki tingkat mortalitas yang bervariasi dari 30% hingga 70%. (Kollef, 2004). Variasi ini merupakan hasil dari perbedaan populasi dan variasi pemberian terapi empiris pada dua hari pertama. Lebih jauh lagi, jenis organisme yang menginfeksi juga mempengaruhi tingkat mortalitas, dimana peningkatan terjadi pada infeksi oleh Pseudomonas aeruginosa atau Acinetobacter spp. Selain tingkat mortalitas, dari sisi ekonomi VAP meningkatkan waktu rawat inap (dari 4 menjadi 13 hari) dengan biaya sekitar $5,000 dan $20.000 per diagnosis. (Koenig, 2006)
24 Terapi empiris antibiotika yang adequate dan appropriate merupakan pilihan pertama dalam meningkatkan tingkat kesembuhan pasien dengan VAP. Berdasarkan
Guidelines dari American Thoracic Society : Guidelines for the Management of Adults with Hospital Acquired, Ventilator associated, and Health Care associated Pneumonia tahun 2005, pemilihan antibiotika untuk pasien pneumonia dibagi dalam
dua panduan utama : VAP dengan faktor risiko multiple drug resisten (MDR) dan VAP tanpa risiko MDR.
Panduan ATS 2005 untuk VAP yang dikeluarkan oleh American Thoracic Society telah digunakan dibanyak negara, antara lain Irlandia dan Indonesia. Panduan ATS 2005 masih dipakai hingga saat ini karena merupakan panduan terakhir yang diterbitkan dengan bukti-bukti terbaru untuk penanganan hospital acquired
pneumonia (HAP) termasuk di dalamnya healthcare-association pneumonia (HCAP)
dan ventilator associated pneumonia (VAP) (ATS Guidelines, 2005).
Berdasarkan latar belakang diatas, penulis ingin mengetahui penerapan ATS
Guidelines 2005 di rumah sakit di Indonesia, khususnya di Bali, di RSUP Sanglah.
Karena hingga saat ini belum pernah dipublikasikan penelitian mengenai penerapan terapi empiris antibiotika yang sesuai dengan ATS Guidelines 2005, maka penulis ingin melihat kesesuaian pemberian terapi empiris antibiotika di RSUP Sanglah dengan ATS Guidelines 2005, dan mempelajari lebih jauh mengenai faktor-faktor yang berhubungan dengan ketidaksesuaian dengan Guidelines melalui penelitian yang berjudul “Kesesuaian Terapi Empiris Antibiotika pada Pasien dengan
Ventilator Associated Pneumonia di RSUP Sanglah dengan ATS Guidelines 2005”
25
1.2 Rumusan Masalah
1. Apakah pemberian terapi empiris antibiotika yang dilakukan di RSUP Sanglah sesuai dengan terapi empiris antibiotika berdasarkan Guidelines 2005?
2. Adakah faktor-faktor lain yang mempengaruhi kesesuaian pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah?
1.4 Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui gambaran pemberian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah
1.3.2 Tujuan Khusus
1. Mengetahui perbedaan terapi empiris antibiotika yang dilakukan di RSUP Sanglah dengan terapi empiris antibiotika berdasarkan Guidelines ATS 2005 2. Mengetahui faktor-faktor lain yang mempengaruhi pemberian terapi empiris
antibiotika pada pasien VAP di RSUP Sanglah
2.4 Manfaat Penelitian
a. Manfaat Keilmuan
Penulis ingin memperdalam pengetahuan tentang terapi empiris antibiotika yang diberikan pada pasien VAP.
b. Manfaat Pelayanan
Diharapkan penelitian ini dapat meningkatkan angka keberhasilan dalam pengobatan pasien dengan VAP di RSUP Sanglah
26
BAB II
TINJAUAN PUSTAKA
2.1 Ventilator-Associated Pneumonia
Ventilator-Associated Pneumonia (VAP) adalah pneumonia yang terjadi pada 48
jam atau lebih setelah pemasangan ventilasi mekanis melalui endotracheal tube atau
tracheostomy. VAP dapat dibagi menjadi dua kategori: VAP early onset (terjadi pada
hari ke 2-4) tanpa faktor risiko MDR dan late onset (terjadi setelah 5 hari) dengan atau tanpa faktor risiko MDR (ATS Guidelines, 2005)
Sebagian besar kasus VAP disebabkan oleh bakteri patogen yang umumnya berkolonisasi di orofaring dan usus, atau ditularkan melalui transmisi oleh petugas kesehatan dari lingkungan rumah sakit atau dari pasien lainnya. Patogen yang umumnya menginfeksi adalah spesies Pseudomonas dan bakteri bacillus gram negatif yang sangat resisten, staphylococci, enterobacteriaceae, streptococci, dan spesies haemophilus. Patogen yang resisten terhadap antibiotika seperti spesies Pseudomonas dan Acinetobacter dan methicilllin-resisten strains of Staphylococcus aureus (MRSA) juga umum menginfeksi setelah penggunaan antibiotika sebelumnya. Infeksi oleh bakteri patogen ini juga tergantung pada karakteristik pasien dan kondisi tertentu, seperti acute respiratory distress syndrome, tracheostomy, luka trauma, atau luka bakar. Namun hal penting yang mempengaruhi perbedaan karakteristik ini adalah lama penggunaan ventilator mekanis dan atau lamanya paparan penggunaan antibiotika sebelumnya. (Park, 2005)
27 Riwayat kesehatan pasien perlu diperiksa lebih lanjut untuk mengetahui faktor risiko yang berhubungan dengan patogen multi drug resistant (MDR), faktor risiko tersebut antara lain:
1. Lama rawat inap yang sedang berlangsung lebih dari 5 hari. 2. Masuk rumah sakit lebih dari 2 hari dalam 90 hari terakhir. 3. Penggunaan antibiotika dalam 90 hari terkakhir.
4. Tinggal di rumah penampungan.
5. Penggunaan infuse di rumah dan penatalaksanaan luka. 6. Dialysis jangka panjang dalam 30 hari.
7. Pasien dengan immunocompromise.
Dalam mendiagnosis VAP dapat menggunakan diagnostic triad dengan kriteria berikut:
Infeksi Paru-Paru : dengan gejala panas, adanya sekresi purulen, dan leukosistosis.
Bukti bakteriologis untuk infeksi paru. Bukti radiologis untuk infeksi paru.
Jika terdapat kombinasi dari infiltrate radiologis dan 2 kriteria klinis lainnya, sensitifitas dari VAP sebesar 69% dan spesifisitas nya 75%. (Fabregas, 1999)
2.2 Terapi Empiris Antibiotika
Terapi empiris antibiotika adalah pilihan awal dari pemberian antibiotika yang bertujuan melawan barbagai macam patogen yang dicurigai menyebabkan infeksi secara efektif. Terapi empiris disebut appropriate jika patogen yang terisolasi
28 sensitive secara in vitro pada setidaknya satu antibiotika. Berdasarkan studi,
appropriate empirical antibiotic therapy (AEAT) diasosiasikan dengan penurunan
tingkat kematian pasien dengan berbagai tipe infeksi. (Swanson, 2013)
Terapi empiris antibiotika pada pasien VAP berdasarkan pada kategori VAP yaitu pada early onset dan onset akhir. Pada pasien dengan early onset dibagi kembali menjadi pasien dengan faktor risiko MDR seperti yang disebut diatas dan pasien yang tidak memiliki risiko namun dengan patogen yang spesifik (Streptococcus
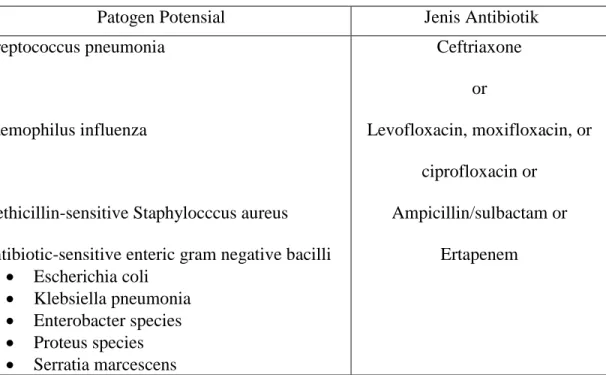
pneumonia, Haemophilus influenza, Methicillin-sensitive Staphylococcus aureus, Antibiotic-sensitive enteric gram-negative bacilli or Escherichia coli, Klebsiella pneumoniae or Enterobacter species, Proteus species, Serratia marcescens)
antibiotika yang dapat digunakan antara lain : seftriaksone, levofloksasin, moksifloksasin, siprofloksasin, ampisilin/sulbactam, ertapenem.
Sedangkan pada pasien onset akhir VAP (> 5 hari) atau dengan faktor risiko patogen MDR (Pseudomonas aeruginosa, Klebsiella pneumoniae, Acinetobacter species) dan MRSA (Legionella pneumophila), menggunakan antibiotika kombinasi dengan spektrum luas seperti: Antipseudomonal sefalosporin (sefepime, seftazidime), Antipseudomonal carbepenem (imipenem or meropenem), Lactam/_-lactamase inhibitor (piperasilin–tazobactam) dan Antipseudomonal fluorokuinolone (siprofloksasin or levofloksasin) atau Aminoglikosida (amikasin, gentamisin, dan tobramycin) dan Linezolid or Vankomisin. (ATS Guidelines, 2005)
2.3 Faktor Medis yang Mempengaruhi Terapi Empiris Antibiotika
Faktor medis datang dari pasien. Riwayat kesehatan pasien sebelum dan selama pemakaian ventilator mekanis dan terinfeksi VAP dapat mempengaruhi terapi
29 empiris antibiotika yang akan diberikan. Berikut adalah beberapa faktor internal yang akan diteliti dalam penelitian ini :
2.3.1. Alergi
Alergi adalah reaksi hipersensitifitas terhadap suatu obat (dalam kasus ini Antibiotika). Anafilaksis adalah reaksi hipersensitifitas akut yang terjadi akibat adanya antigen-antibody complexes, yang biasanya dimediasi oleh antibody IgE. Anafilaksis dapat menyebabkan laringospsame, bronkospasme, hipotensi dan kematian. Antibiotika golongan beta-lactam (penisilin, sefalosporin, carbapenem) paling sering mengakibatkan reaksi ini dibandingan antibiotika jenis lainnya (Granowitz,et al, 2008)
2.3.2 Penyakit lain (Komorbiditas)
Antibiotika dapat menyebabkan toksisitas akibat dosis yang berlebihan atau metabolisme obat yang terganggu. Berikut adalah beberapa kondisi yang berisiko dalam penggunaan antibiotika pada pasien VAP :
2.3.2.1 Penyakit Jantung
Beberapa antibiotika dapat memperpanjang interval QT (interval yang menggambarkan depolarisasi dan repolarisasi ventrikel jantung) yang bisa menyebabkan ventrikuler aritmia seperti: makrolid (eritromicin) dan florokuinolones (moksifloksasin, siprofloksasin, levofloksasin). Penggunaan vankomisin juga menimbulkan depresi miocardial, hipotensi, dan kematian mendadak. (Granowitz,et al, 2008).
30
2.3.2.2 . Gangguan Ginjal
Aminoglikosida (Gentamisin, Tobramycin) dapat menimbulkan nephrotoxicity akibat hancurnya sel tubular epithelial dan nekrosis akut tubular. Β-Lactam, florokuinolones, sulfonamides, vankomisin, dan rifampin bisa menimbulkan interstitial nephritis (Granowitz, dkk, 2008)
2.3.2.3 Gangguan Hati
Pasien yang dirawat di ICU umumnya memiliki hasil tes yang abnormal untuk fungsi hatinya. Rifampin mengakibatkan hepatitis berat. Sefalosporin, imipenem, tetrasiklin, makrolid, kuinolones, sulfonamide dapat menyebabkan hepatotoksisitas. Penggunaan seftriaksone dengan dosis tinggi dapat menimbulkan hepatitis, dan cholestasis akibat penumpukan endapan dari saluran biliari (Granowitz, et al, 2008).
2.3.2.4. Penyakit metabolis
Pasien VAP dengan diabetes yang menggunakan antibiotika golongan tertentu cenderung mengalami fluktuasi gula darah yang parah. Golongan antibiotika yang berisiko pada pasien VAP dengan diabetes antara lain golongan flurokuinolones, makrolid, dan β-lactam. Insiden hiperglikemia tertinggi terjadi pada penggunaan moksifloksasin, diikuti levofloksasin, dan siprofloksasin. Insiden hipoglikemia ditemukan pada penggunaan makrolid dan sefalosporin. (Ochner, 2013)
2.3.3. Karakteristik antibiotika
Hasil pengobatan yang optimal pada pasien VAP dapat diperoleh dengan kombinasi terapi empiris yang sesuai (appropriate initial therapy) dan terapi regimen yang adekuat (adequate therapy regimen). Terapi regimen yang adekuat tidak hanya dalam pemilihan jenis antibiotika yang sesuai dengan patogen penyebab tapi juga dengan
31 dosis yang optimal dan cara pemberian yang tepat (oral, intravenous, aerosol) untuk memastikan antibiotika dapat menembus lokasi infeksi, dan penggunaan kombinasi terapi jika diperlukan. (ATS Guidelines, 2005)
Untuk pasien VAP, pemberian dosis antibiotika harus berdasarkan percobaan klinis. Untuk pasien dengan fungsi ginjal dan hepar normal. Efikasi antibiotika tergantung pada konsentrasi aman yang dapat dicapai di dalam darah dan lokasi infeksi (farmakokinetis), dan aktifitas antibiotika pada profil konsentrasi-waktu melawan patogen (farmakodinamis).
2.3.3.1 Farmakokinetis
Farmakokinetis dapat dibagi menjadi kategori concentration dependent dan
time-dependent. Concentration dependent berarti semakin tinggi konsentrasi obat diatas MIC (minimum inhibitory concentration), kerja obat semakin efektif, contoh obatnya: aminoglycoside dan florokuinolones. Pada time dependent, efektifitas maksimal obat tergantung pada proporsi waktu yang diperlukan oleh obat untuk mencapai konsentrasi diatas MIC, contoh obatnya: vankomisin dan beta-lactams. (Park, 2005)
2.3.3.2 Farmakodinamis
Beberapa antibiotika memiliki karakteristik farmakodinamis yang menarik dan disebut dengan fenomena “post antibiotic effect” atau (PAE). PAE berarti obat tersebut masih memiliki efek penghambat walaupun konsentrasinya sudah turun di bawah level MIC. Sebagian besar antibiotika menunjukkan efek PAE pada patogen Gram Positif. Namun, Beta-Lactam tidak memiliki efek PAE pada bacilli Gram-Negatif. Efek PAE yang panjang terdapat pada jenis aminoglikosida, fluorokuinolones, dan carbapenems, sekaligus juga makrolid, tetrasiklin, dan
32 rifampin. Efek farmakodinamis ini menyebabkan regimen yang spesifik untuk setiap jenis antibiotika yang akan diberikan. Beta-lactam dengan efek maksimal yang tergantung pada lamanya konsentrasi obat melewati level MIC dan efek PAE terbatas, akan bekerja efektif jika konsentrasi dijaga diatas level MIC pada organisme yang menginfeksi selama yang diperlukan. Hal ini berarti pemberian obat diberikan lebih sering, atau melalui infus terus menerus. Sedangkan untuk golongan kuinolones dan aminoglycoside dengan efek PAE yang panjang, pemberian obat dapat diberikan lebih jarang. Karena sifatnya tergantung pada konsentrasi obat, pemberian kuinolone dan aminoglycoside dapat ditingkatkan effikasi nya dengan cara meningkatkan serum konsentrasi obat, salah satunya dengan cara terapi kombinasi. (Park, 2005)
2.3.3.3 Terapi Kombinasi dan Monoterapi
Terapi kombinasi umumnya digunakan pada infeksi yang disebabkan oleh patogen MDR. Terapi kombinasi harus menggunakan jenis antibiotika dengan kelas berbeda untuk mencegah antagonisme mekanisme terapi. Untuk bakteri gram negatif regimen menggunakan kombinasi dua obat dari kelas beta-lactam, kuinolone atau aminoglikosida. Kombinasi terapi dilanjutkan kurang lebih sepanjang masa terapi, dengan penghentian aminoglikosida setelah 5 hari jika pasien membaik.
2.3.3.4 Cara Pemberian
Untuk rute pemberiannya, semua pasien VAP harus diberikan terapi secara intravena pada terapi empiris. Pemberian secara oral/enteral dapat diberikan pada pasien yang merespon dengan baik. Quionolones dan Linezolid memiliki formula oral dengan bioavailabilitas yang sama dengan bentuk intravena, hal ini dapat memfasilitasi perubahan rute pemberian dari intravena ke oral pada pasien dengan respon klinis
33 yang baik dan kondisi gastrointestinal yang masih baik. Pada pemberian kuinolone secara oral metode “step-down” terbukti aman dan efektif. (ATS, 2005)
2.3.3.5 Lama Terapi
Lama terapi tergantung pada jenis bakteri dan pemberian terapi empiris. VAP yang disebabkan oleh H.Influenza dan S. pneumonia, dapat dihilangkan dengan cepat, sedangkan Enterobacteriacea, S. aureus, dan P.aeruginosa tetap ada, walaupun rentan secara in-vitro terhadap pemberian antibiotik. Lama terapi biasanya 7-8 hari. Perbaikan yang signifikan dalam semua aspek klinis terlihat pada 6 hari pertama sejak dimulainya terapi antibiotika. Berdasarkan penelitian oleh Luna dan
kawan-kawan, perbaikan klinis terlihat pada hari 3-5 dengan terapi antibiotika yang adekuat.
Terapi yang terlalu singkat atau terlalu lama dapat menimbulkan kolonisasi bakteri yang resisten terhadap antibiotika. Kecenderungan terjadinya relapse akibat terapi dengan waktu yang terlalu pendek biasanya disebabkan oleh bakteri P.aeruginosa atau spesies Acinetobacter. (ATS, 2005)
2.4 Faktor Non-Medis yang Mempengaruhi Terapi Empiris Antibiotika 2.4.1 Kemampuan Tanggungan Kesehatan
Pasien yang dirawat di RSUP Sanglah datang dari latar belakang yang berbeda, termasuk secara keuangan. Saat ini RSUP Sanglah telah melayani pasien dengan berbagai macam asuransi dari Askes, Jamsostek, JKBM, BPJS dan lain-lain. Para pengguna asuransi ini telah ditentukan jenis perawatan dan jenis obat yang diberikan sesuai dengan penyakitnya. Umumnya obat yang ditanggung adalah yang bersifat generik. Namun, pada beberapa kasus seperti Ventilator Associated-Pneumonia, pemberian terapi empiris antibiotika dapat terkendala dengan pemberian obat
34 antibiotika yang harus disesuaikan dengan standar asuransi kesehatan yang bersangkutan. Dimana terkadang dokter harus memberikan obat di luar standar asuransi jika kondisi klinis pasien memburuk. Dalam kondisi ini, mau tidak mau dokter harus menyesuaikan pemberian antibiotik dengan yang tercantum di daftar untuk menghindari penggunaan antibiotik yang tidak efektif.
35
BAB III
KERANGKA BERPIKIR DAN KONSEP PENELITIAN
3.1 Kerangka Berpikir
Gambar 3.1. Kerangka berpikir
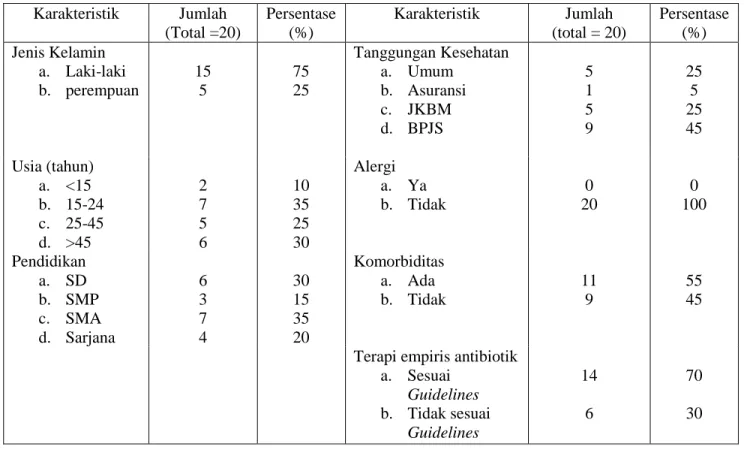
3.2 Konsep Penelitian
Gambar 3.2. Kerangka konsep
insiden VAP
yang tinggi
mortalitas
dan
morbiditas
tinggi
terapi
empiris
antibiotik
menurunkan
mortalitas
dan
morbiditas
Ventilator Associated Pneumonia Terapi Empiris Antibiotika Tidak sesuai dengan Guidelines ATS 2005 Sesuai dengan Guidelines ATS 2005Faktor-faktor yang mempengaruhi :
Faktor medis : alergi, komorbiditas,karakteristik antibiotika
36
BAB IV
METODE PENELITIAN 4.1 Rancangan Penelitian
Penelitian ini menggunakan desain cross sectional deskriptif analisis untuk melihat kesesuaian terapi empiris antibiotika di ruang ICU RSUP Sanglah dengan
Guidelines ATS 2005.
4.2. Populasi, Sampel dan Besar Sampel
Populasi dalam penelitian ini adalah semua penderita VAP yang didapat di ICU di RSUP Sanglah pada periode Januari 2014-Juli 2014 yang dikumpulkan secara konsekutif melalui rekam medis.
4.3 Variabel Penelitian 4.3.1 Klasifikasi Variabel :
a. Variabel Bebas : Faktor medis dan non medis. Merupakan variabel nominal dan numerik
b. Variabel Tergantung : Terapi empiris antibiotika. Merupakan variabel nominal.
4.3.2 Definisi Operasional Variabel 4.3.2.1. Variabel bebas :
Faktor internal :
a. Alergi Alergi adalah reaksi hipersensitifitas terhadap suatu obat
37 c. Komorbiditas: Riwayat penyakit pasien sebelum dan saat penggunaan ventilator
Faktor Eksternal :
a. Tanggungan Kesehatan: latar belakang keuangan pasien (JKBM, asuransi, BPJS, umum)
4.3.2.2. Variabel Tergantung:
a. Terapi Empiris Antibiotika : berdasarkan Guidelines ATS 2005
4.4 Bahan dan Instrumen Penelitian : Data untuk penelitian ini menggunakan
rekam medis pasien di ruang ICU RSUP Sanglah periode Januari 2014-Juli 2014
4.5. Cara atau tehnik analisis data:
Dengan menggunakan SPSS untuk menaksir kualitas data berupa jenis variabel, ringkasan statistik (mean, median, modus, standar deviasi).
4.6 Cara Pengambilan Data
Data diambil dari rekam medis setelah melakukan diskusi dengan dokter di ruang
38
BAB V
HASIL PENELITIAN
5.1 Prevalensi pasien VAP di ruang ICU RSUP Sanglah Periode Januari sampai Juli 2014
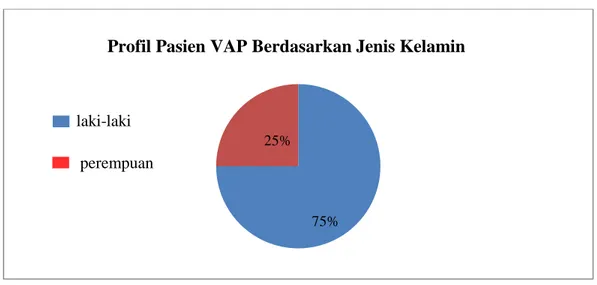
Berdasarkan data yang diperoleh dari Rekam Medis RSUP Sanglah selama periode bulan Januari sampai Juli 2014, terdapat 62 pasien yang dirawat di ICU yang menggunakan ventilator. Kasus VAP ditemukan pada 20 pasien yang memenuhi kriteria penelitian. Karakteristik pasien VAP di Ruang ICU RSUP Sanglah periode Januari-Juli 2014 dapat dilihat dibawah pada tabel 1.
Tabel 1. Karakteristik pasien VAP di RSUP Sanglah periode Januari - Juli 2014 Karakteristik Jumlah (Total =20) Persentase (%) Karakteristik Jumlah (total = 20) Persentase (%) Jenis Kelamin a. Laki-laki b. perempuan 15 5 75 25 Tanggungan Kesehatan a. Umum b. Asuransi c. JKBM d. BPJS 5 1 5 9 25 5 25 45 Usia (tahun) a. <15 b. 15-24 c. 25-45 d. >45 2 7 5 6 10 35 25 30 Alergi a. Ya b. Tidak 0 20 0 100 Pendidikan a. SD b. SMP c. SMA d. Sarjana 6 3 7 4 30 15 35 20 Komorbiditas a. Ada b. Tidak 11 9 55 45
Terapi empiris antibiotik a. Sesuai Guidelines b. Tidak sesuai Guidelines 14 6 70 30
39
5.2 Profil pasien VAP di ruang ICU RSUP Sanglah Periode Januari-Juli 2014 5.2.1 Gambaran Distribusi Sampel Berdasarkan Jenis Kelamin
Sampel yang diambil melalui rekam medis yang memenuhi kriteria penelitian dimasukkan dalam penelitian. Dari 20 sampel tersebut didapatkan yang memenuhi kriteria penelitian dengan jumlah sampel laki-laki sebanyak 15 orang (75%) dan jumlah sampel perempuan sebanyak 5 orang (25%).
Gambar 1. Profil Pasien VAP berdasarkan jenis kelamin
5.2.2 Gambaran Distribusi Sampel Berdasarkan Kelompok Usia
Sebaran sampel juga dibagi berdasarkan kelompok usia dari pasien. Dimana pada penelitian ini dibagi menjadi 4 kelompok usia. Kelompok pertama yaitu rentang usia 0-15 tahun, kelompok kedua memiliki rentang usia lebih dari 15 tahun hingga 24 tahun, kelompok ketiga memiliki rentang usia 25-45 tahun, serta kelompok keempat memiliki rentang usia >45 tahun.
75% 25% laki-laki
perempuan
40 Gambar 2. Grafik distribusi pasien VAP berdasarkan jenis kelamin dan usia Secara keseluruhan tanpa dibagi menurut jenis kelamin, distribusi sampel pasien VAP dengan kelompok umur kurang dari 15 tahun berjumlah 2 orang, kelompok usia 15 hingga 24 berjumlah 7 orang, kelompok usia 25 hingga 45 tahun berjumlah 5 orang, serta kelompok usia lebih dari 45 tahun berjumlah 6 orang.
Adapun rincian dari sampel tersebut adalah pada usia kurang dari 15 tahun terdapat 2 pasien laki-laki dan 0 pasien perempuan, pada usia 15 hingga 24 tahun terdapat 6 pasien laki-laki dan 1 pasien perempuan, pada usia 25-35 tahun terdapat 2 pasien laki-laki dan 3 pasien perempuan, dan pada usia lebih dari 45 tahun terdapat 5 pasien laki-laki dan 1 pasien perempuan.
5.2.3 Gambaran Distribusi Sampel Berdasarkan Jenjang Pendidikan
Berdasarkan catatan dari rekam medis di ruang ICU RSUP Sanglah pasien VAP berdasarkan jenjang pendidikan dibagi menjadi 4 kategori : SD, SMP, SMA, dan Sarjana. 2 6 2 5 0 1 3 1 0 1 2 3 4 5 6 7 < 15 th 15 -24 th 25 - 45 th > 45 th Laki-laki Perempuan
41 Gambar 3. Profil pasien VAP berdasarkan jenjang pendidikan
Distribusi jumlah sampel jenjang pendidikan SD sebanyak 6 orang, sampel dengan jenjang pendidikan SMP sebanyak 3 orang, sampel dengan pendidikan SMA sebanyak 7 orang, dan yang sarjana sebanyak 4 orang. Dalam persentase, sampel dengan pendidikan SD adalah 30%, dengan jenjang pendidikan SMP sebesar 15%, dengan pendidikan SMA sebanyak 35%, dan yang sarjana sebesar 20%.
5.2.4 Gambaran Distribusi Sampel Berdasarkan Komorbiditas
Komorbiditas yang didapatkan dari rekam medis di ruang ICU RSUP Sanglah dikelompokkan menjadi penyakit hepar, jantung, ginjal, dan metabolis, serta lainnya. Yang dimaksud dengan kelompok lainnya adalah komorbiditas yang ditemukan saat pengumpulan data namun tidak termasuk dalam kelompok penyakit hepar, jantung, ginjal dan metabolis. Komorbiditas lainnya antara lain trauma kepala, trauma organ visceral, gangguan pada kehamilan (eclampsia) dan sepsis. Pada beberapa sampel dapat ditemukan lebih dari satu jenis komorbiditas.
6 7 3 4 0 1 2 3 4 5 6 7 8 SD SMA SMP Sarjana SD SMA SMP Sarjana
42 Gambar 4. Profil Pasien VAP berdasarkan komorbiditas
Rincian lebih lanjut mengenai distribusi sampel berdasarkan komorbiditas yang didapat periode Januari 2014 hingga Juli 2014 di RSUP Sanglah meliputi 9 orang dengan komorbiditas lainnya, 2 orang dengan penyakit hepar, 3 orang dengan penyakit jantung dan metabolis, 2 orang mengidap penyakit ginjal dan hepar, 2 orang memiliki penyakit jantung, ginjal, dan metabolis, serta 2 orang dengan penyakit jantung, ginjal, metabolis, dan hepar.
Gambaran persentase pasien dengan komorbiditas lainnya sebesar 45%, dengan penyakit hepar 10%, untuk penyakit jantung dan metabolis 15%, penderita penyakit ginjal dan hepar 10%, pengidap penyakit jantung, ginjal, dan metabolis 10%, serta sampel dengan 4 penyakit sekaligus yaitu jantung, ginjal, metabolis dan hepar sebesar 10%. 0 5 10 15 20 25 30 35 40 45
Profil Komorbiditas pada Pasien VAP
jumlah persentase
43
5.2.5 Gambaran Profil Pasien VAP berdasarkan penggunaan antibiotika
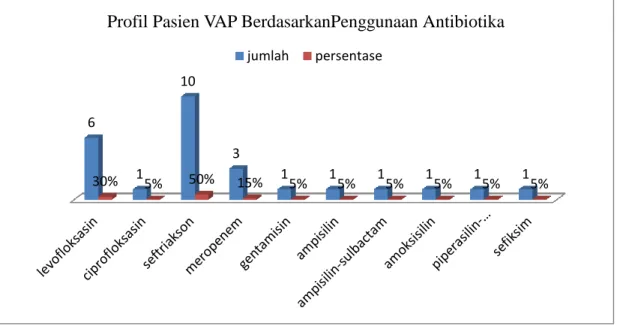
Pemberian terapi empiris antibiotika pada pasien VAP di ruang ICU RSUP Sanglah berdasarkan rekam medis menunjukkan penggunaan 15 jenis antibiotika pada 20 sampel.
Gambar 5. Profil pasien VAP berdasarkan penggunaan antibiotika
Jenis-jenis antibiotika yang diberikan pasien VAP yang dirawat di ruang ICU RSUP Sanglah periode Januari 2014 hingga Juli 2014 antara lain : seftriaksone pada 10 sampel, 6 sampel mendapat levofloksasin, 3 orang mendapatkan meropenem, sefiksim, gentamisin, amoksisilin, piperasilin-tazobactam, siprofloksasin, dan ampisilin sulbactam pada 1 sampel.
Persentase pemberian seftriaksone pada 10 sampel mencapai angka 50 %, pemberian levofloksasin sebesar 30%, meropenem sebanyak 15%, pemberian ampisilin, gentamisin, sefiksim, amoksisilin, piperasilin-tazobactam, siprofloksasin, dan ampisilin-sulbactam masing-masing sebesar 5 %.
6 1 10 3 1 1 1 1 1 1 30% 5% 50% 15% 5% 5% 5% 5% 5% 5%
Profil Pasien VAP BerdasarkanPenggunaan Antibiotika
44
5.2.6. Gambaran kesesuaian pemberian terapi empiris antibiotika pada pasien VAP dengan ATS Guidelines 2005
Penelitian ini dilakukan untuk mengetahui kesesuaian pemberian terapi empiris antibiotika pada pasien VAP yang dirawat di ruang ICU RSUP Sanglah periode Januari 2014 hingga Juli 2014 dengan ATS Guidelines 2005.
Gambar 6. Gambaran Pemberian Terapi Empiris Antibiotika pada pasien VAP Data yang diperoleh dari rekam medis ruang ICU RSUP Sanglah menunjukkan dari 20 sampel yang sesuai dengan kriteria penelitian penelitian, sebanyak 6 sampel yang tidak sesuai dengan ATS Guidelines 2005 atau sebesar 30%, dan 14 sampel yang memenuhi kriteria ATS Guidelines 2005 yakni sebesar 70%.
5.2.7. Gambaran Kesesuaian Terapi Empiris Antibiotik Berdasarkan Penggolongan VAP
Terapi empiris antibiotik pada pasien VAP diberikan berdasarkan penggolongan VAP, yaitu early onset dan late onset. Jika pada hasil kultur menunjukkan adanya
70% 30%
Profil Kesesuaian Terapi Empiris
Antibiotik dengan ATS Guidelines 2005
sesuai guidelines tidak sesuai guidelines
45 faktor resiko bakteri MDR seperti Pseudomonas aeruginosa, Klebsiella pneumoniae,
Acinetobacter species maka akan dimasukan ke golongan late onset.
Gambar 7. Kesesuaian Terapi Empiris Antibiotik berdasarkan Kategori VAP Dari 20 sampel yang didapatkan, sebanyak 14 pasien (70%) masuk kategori VAP
early onset dan 6 pasien lainnya (30%) masuk kategori VAP late onset. Pada 14
pasien VAP early onset terdapat 13 pasien (93%) yang memperoleh terapi empiris sesuai dengan ATS Guidelines 2005 dan 1 pasien (7%) yang tidak sesuai. Sedangkan pada pasien VAP late onset terdapat 1 orang (16%) yang memperoleh terapi empiris antibiotik yang sesuai ATS Guidelines 2005 dan 5 orang sisanya (84%) tidak sesuai.
5.2.8 Gambaran pasien VAP berdasarkan tanggungan kesehatan
Berdasarkan data rekam medis yang diperoleh dari ruang ICU RSUP Sanglah, peneliti membagi tanggungan kesehatan pada pasien VAP menjadi 4 kategori yaitu umum (pasien membayar tunai di rumah sakit), asuransi (dari pihak swasta), BPJS, dan JKBM. 0 2 4 6 8 10 12 14
sesuai tidak sesuai
Kesesuaian Terapi Empiris Antibiotik
Berdasarkan Kategori VAP
VAP early onset VAP late onset
46 Gambar 8. Profil Pasien VAP berdasarkan tanggungan kesehatan
Pasien yang masuk kategori umum berjumlah 5 orang dengan persentase 25 %, yang mendapat tanggungan dari asuransi swasta sebanyak 1 orang dengan persentase 5%, pasien yang membayar dengan JKBM ada 5 orang dengan besar persentase 25 %, sedangkan yang mendapat jaminan BPJS berjumlah 9 orang dengan persentase 45 %.
BAB VI
PEMBAHASAN
6.1 Kesesuaian Pemberian Terapi Empiris Antibiotika pada pasien VAP di RSUP Sanglah dengan ATS Guidelines 2005
45%
25% 25%
5%
Profil pasien VAP berdasarkan tanggungan kesehatan
BPJS JKBM Umum Asuransi
47 Penggolongan VAP berdasarkan pada lamanya pemakaian ventilator menjadi
early onset (hari ke 2 - 4) dan late onset (setelah hari ke 5). Karena terapi empiris
antibiotik tergantung pada penggolongan kategori VAP maka jenis antibiotik yang diberikan berbeda jenisnya untuk early onset maupun late onset.
Tabel 2. Initial Empiric Antibiotic Therapy for Hospital Acquired Pneumonia or
Ventilator Associated Pneumonia in Patients with No Known Risk Factors for MultiDrug-Pathogens, Early onset and Any Disease Severity.
Patogen Potensial Jenis Antibiotik
Streptococcus pneumonia Ceftriaxone
or
Haemophilus influenza Levofloxacin, moxifloxacin, or
ciprofloxacin or Methicillin-sensitive Staphylocccus aureus Ampicillin/sulbactam or Antibiotic-sensitive enteric gram negative bacilli
Escherichia coli Klebsiella pneumonia Enterobacter species Proteus species Serratia marcescens Ertapenem
Tabel 3. Initial Intraveous, Adult Doses of Antibiotics for Empiric Therapy of
Hospital Acquired Pneumonia, Including Ventilator-Associated Pneumonia, and Healthcare Associated Pneumonia in Patients with Late-Onset Disease or Risk Factors for Multidrug Resisntant Pathogens
48 Antipseudomonal sefalosporin Sefepime Seftazidim 1-2 g / 8-12 jam 2 g / 8 jam Carbapenems Imipenem Meropenem
500 mg / 6 jam atau 1 g / 8 jam 1 g / 8 jam
β-lactam / β-lactamase inhibitor
Piperacillin-tazobactam 4,5 g / 6 jam Aminoglikosida Gentamisin Tobramicin Amikacin 7 mg/kg per hari 7 mg/kg per hari 20 mg/kg per hari Antipseudomonal kuinolones Levofloksasin Siprofloksasin 750 mg / hari 400 mg / 8 jam Vankomisin 15 mg/kg / 12 jam Linezolid 600 mg / 12 jam
Penelitian ini menunjukan jika pemberian terapi empiris antibiotika di RSUP sanglah yang sesuai dengan ATS Guidelines 2005 sebanyak 14 kasus dari total 20 kasus atau sebesar 70%, sedangkan yang tidak sesuai sebanyak 6 kasus atau sebesar 30 % selama periode Januari 2014-Juli 2014.
Ketidaksesuaian yang ditemukan pada 6 sampel ini merupakan penggunaan jenis antibiotik yang tidak sesuai dengan diagnosis kategori VAP. Dari 6 sampel yang tidak sesuai, 5 sampel merupakan pasien dengan VAP late onset ( 3 orang diberikan seftriakson, 1 orang diberi sefiksim, dan 1 orang lagi mendapat seftriakson, levofloksasin dan sefoperazon-sulbactam), dan 1 sampel merupakan pasien dengan VAP early onset yang diberikan amoksisilin.
49
6.2. Faktor faktor yang mempengaruhi kesesuaian pemberian terapi empiris antibiotika pada pasien VAP
6.2.1 Komorbiditas
Sampel pasien VAP dengan terapi empiris antibiotik yang tidak sesuai dengan ATS
Guidelines 2005 memiliki komorbiditas sebagai berikut :
a) 14039663 : multiple trauma, efusi pleura, hipocalcemia, hipoalbumin b) 14016711 : CAP, ADHF, Grave disease, Hipertensi Terkontrol
c) 14032735: subdural hematoma (post trepanasi), hipertensi heart disease. d) 1254397: Syok sepsis, CAP, post cardiac arrest, diabetes mellitus tipe 2 e) 14000748 : Spondylolysis, abses pleura, pneumonia
f) 14015898 : trauma tumpul abdomen
Amoksisilin diberikan pada pasien dengan komorbiditas community acquired
pneumonia (CAP), acute decompensated heart failure (ADHF), Grave disease, dan
Hipertensi terkontrol. Amoksisilin termasuk dalam golongan beta lactam yang bekerja dengan cara menghambat sintesis dinding sel bakteri. Antibiotik ini memiliki indikasi untuk digunakan pada pasien dengan gangguan jantung. (Kaur, 2011) Seftriaksone diberikan pada pasien dengan komorbiditas trauma kepala, trauma tumpul abdomen, dan sepsis. Selain efektif untuk menangani infeksi pneumonia, seftriaksone juga mampu mempenetrasi hingga cairan cerebrospinal sehingga dapat digunakan untuk mencegah infeksi pada otak. Seftriaksone juga digunakan untuk mencegah terjadinya sepsis. (MIMS, 2013)
50 Sampel pasien VAP dengan terapi empiris antibiotik yang tidak sesuai dengan ATS
Guidelines 2005 jenis antibiotik sebagai berikut :
a) 14039663 (VAP late onset) : seftriakson b) 14016711 (VAP early onset) : amoksisilin c) 14032735 (VAP late onset) : seftriakson
d) 1254397 (VAP late onset) : seftriakson, levofloksasin, sefoperazon-sulbactam e) 14000748 (VAP late onset) : sefiksim
f) 14015898 (VAP late onset) : seftriakson
Seftriaksone dan sefiksim termasuk dalam antibiotika golongan cephalosphorin generasi ke-3. Sefalosporin generasi ke-3 memiliki tingkat keaktifan yang lebih rendah pada gram positif aerobic cocci dan tingkat keaktifan yang tinggi pada gram negative aerobes seperti Hemophilus influenza, Enterobacteriaceae (e.g. Escherichia
coli, Klebsiella species, Proteus mirabilis, Providencia). Seftriaksone tidak efektif
untuk Pseudomonas aeruginosa. Sedangkan Sefiksim tidak efektif terhadap
methicillin-susceptible staphylococcus aureus, dan tidak bisa dipakai secara rutin
mengeliminasi Streptoccocus pneumonia (Levison, 2013)
6.2.3 Tanggungan Kesehatan
Pada subjek yang ditanggung oleh JKBM dan BPJS pemberian antibiotika tambahan yang tidak termasuk dalam ATS Guidelines 2005 masuk di dalam daftar tanggungan obat antibiotika . Berikut adalah daftar obat antibiotika yang ditanggung dalam
51 JKBM dan BPJS berdasarkan Keputusan Menteri Kesehatan Republik Indonesia Nomor 328/MENKES/SK/VIII/2103.
Beta-lactam : amoksisilin, ampisilin, penisilin, sefadroksil, sefaleksin, sefazolin, sefepim, sefiksim, sefotaksim, sefpodoksim, sefoperazon, seftazidim, seftriaksone, sefuroksim
Tetrasiklin : doksisiklin, oksitetrasiklin HCL, tetrasiklin Kloramfenikol
Sulfa-trimetoprim : kotrimoksazol
Makrolid : azitromisin, eritromisin, klaritomicin, klindamicin, spiramisin Aminoglikosida : amikasin, gentamisin, kanamisin, streptomisin
Kuinolone : levoflokasin, ofloksasin, siprofloksasin Lain-lain : meropenem, metronidazole, vankomisin
Tanggungan umum dan asuransi tidak bisa dijelaskan lebih lanjut oleh penulis dikarenakan tidak adanya data lengkap jenis asuransi, biaya tanggungan serta jenis antibiotika yang ditanggung oleh asuransi tersebut.
Pemberian antibiotika tambahan yang dipengaruhi oleh tanggungan pasien adalah sefoperazone sulbactam. Pada pasien yang diberikan obat ini mendapat tanggungan asuransi. Sefoperazone temasuk dalam golongan sefalosporin yang bekerja dengan cara menghambat sintesis dinding bakteri, sedangkan sulbactam adalah penghambat beta lactamase, yang bekerja untuk meningkatkan aktifitas antibakteri dari sefoperazone.
52
BAB VII
SIMPULAN DAN SARAN 7.1 Simpulan
Insiden pasien dengan ventilator associated pneumonia (VAP) di ruang ICU RSUP Sanglah sebanyak 20 pasien atau 30% dari total 62 pasien yang menggunakan ventilator. Dari 20 pasien tersebut angka kesesuaian pemberian terapi empiris antibiotika pada pasien VAP dengan ATS Guidelines 2005 sebesar 70% sedangkan yang tidak sesuai sebesar 30%. Faktor yang paling banyak mempengaruhi ketidaksesuaian terapi empiris antibiotika pada pasien VAP di RSUP Sanglah adalah faktor komorbiditas, diikuti dengan faktor karakteristik antibiotika, dan yang terakhir adalah faktor tanggungan kesehatan.
7.2 Saran
Saran yang dapat diberikan :
1. Perlunya dibuat panduan tersendiri oleh RSUP Sanglah dalam pemberian terapi empiris antibiotika pada pasien VAP
2. Perlunya penelitian yang lebih mendalam tentang faktor-faktor lain, selain yang dicari oleh penulis, yang dapat mempengaruhi pemberian terapi empiris antibiotika pada pasien VAP.
53
DAFTAR PUSTAKA
American Thoracic Society Board of Director. (2005). Guidelines for the Management of Adults with Hospital-acquired, Ventilator-associated, and Healthcare-associated Pneumonia. Am J Respir Crit Care Med Vol 171. pp 388–416
Fabregas N, Ewig S, Torres A, El-Ebiary M, Ramirez J, de La Bellacasa JP, et al. (1999) Clinical diagnosis of ventilator associated pneumonia revisited : comparative validation using immediate post-mortem lung biopsies. Thorax. Oct;54 (10):867-73 Granowitz EV, Brown RB. (2008). Antibiotik Adverse Reactions and Drug Interactions. Crit Care Clin 24 421–442
Grgurich PE, Hudcova J, Lei Y, Sarwar A, Craven DE. (2012). Management and prevention of ventilator-associated pneumonia caused by multidrug-resistant pathogen. Expert Rev Respir Med. 6(5):533-55. Doi.1586/ers.1245
Strategy for the Control of Antimicrobials Resistance in Ireland (SARI) by HSE Health Protection Surveillence Center (2011). Guidelines for the prevention of ventilator associated pneumonia in adults in Ireland.
Kaur PS, Rao R, Nanda S. (2011). Amoxicillin : A Broad Spectrum Antibiotic. Int J
Pharm Pharm Sci, Vol 3, Issue 3, 2011, 3037
Koenig,S,. Truwit. J (2006). Ventilator-Associated Pneumonia: Diagnosis, Treatment, and Prevention. Clin. Microbiol. Rev., Oct. 2006, p. 637–657 Vol. 19, No. 4
Kollef MHM.( 2004) Prevention of Hospital-Associated Pneumonia and Ventilator-Associated Pneumonia. Critical Care Medicine; 32:1396-1405.
54 Levison, Matthew E. (2013). Β-Lactam. Tersedia di http://www.merckmanuals.com/professional/infectious_diseases/bacteria_and_antiba cterial_drugs/%CE%B2-lactams.html#v1604434. Diakses pada Oct 31th 2014
Luna CM, Blanzaco D, Niederman MS, Matarucco W, Baredes NC, Desmery P, Palizas F, Menga G, Rios F, Apezteguia C. (2003). Resolution of ventilator-associated pneumonia: prospective evaluation of the clinical pulmonary infection score as an early clinical predictor of outcome. Crit Care Med; 31:676-682
MIMS Indonesia. 2012. MIMS Indonesia Petunjuk Konsultasi Ed 12 2012/2013. Pramudianto, Arlina dan Evaria (Eds). Jakarta. BIP
Nicasio A, Eagye K, Nicolau D, Shore E, Palter M, Pepe J, Kuti. (2010). Pharmacodynamic-based clinical pathway for empiric antibiotik choice in patients with ventilator-associated pneumonia. Journal of Critical Care 25, 69–77
Ochner C, Myers A. (2013) Certain Antibiotics Tied to Blood Sugar Swings in Diabetics. Clinical Infectious Diseases, news release, Aug, 15, 2013
Park, DR (2005). The microbiology of ventilator-associated pneumonia. Respir Care. Jun;50(6):742-63; discussion 763-5
Perhimpuan Dokter Paru Indonesia (PDPI). (2003) Pneumonia Nasokomial : Pedoman Diagnosis dan Penatalaksanaan di Indonesia.
Solomkin, Joseph S, Mazuski, John E, Bradley, John S, et al. (2010). Diagnosis and Management of Complicated Intra-abdominal Infection in Adults and Children: Guidelines by the Surgical Infection Society and the Infectious Diseases Society of America. Clinical Infectious Diseases 2010; 50:133–64
55 Swanson JM, Wells DL. (2013) Empirical Antibiotik Therapy for Ventilator-Associated Pneumonia. Antibiotics, 2, 339-351; doi:10.3390/antibiotiks2030339 Wayne A. Ray, Ph.D., Katherine T. Murray, M.D., Kathi Hall, B.S., Patrick G. Arbogast, Ph.D., and C. Michael Stein, M.B., Ch.B. (2012) Azithromycin and the Risk of Cardiovascular Death. N Engl J Med 2012; 366:1881-1890
56
Lampiran
Lampiran 1. Algoritma Terapi Empiris Antibiotik untuk HAP berdasarkan ATS Guidelines 2005
Lampiran 2. Inisial Terapi Empiris Antibiotik untuk pasien VA onset awal tanpa resiko pathogen MDR berdasarkan ATS Guidelines 2005
57 Lampiran 3. Inisial Terapi Empiris Antibiotik untuk pasien VAP onset akhir dengan resiko pathogen MDR berdasarkan ATS Guidelines 2005