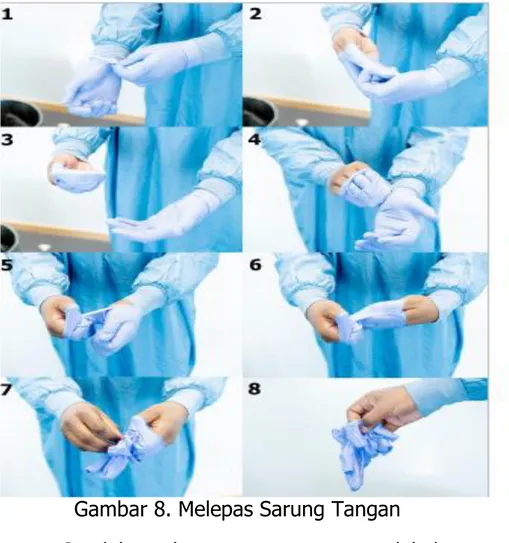
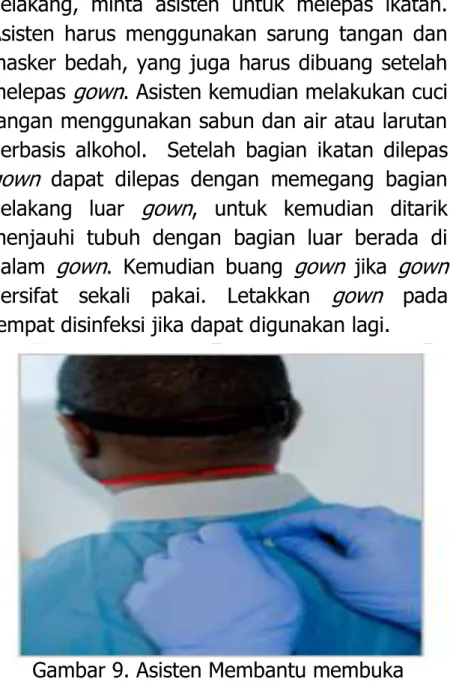
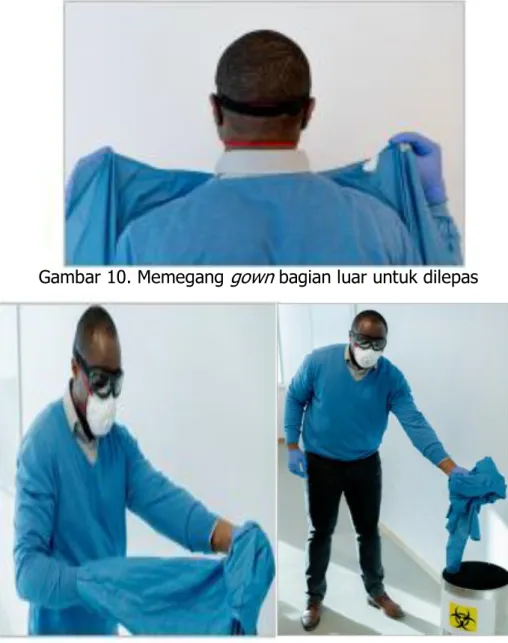
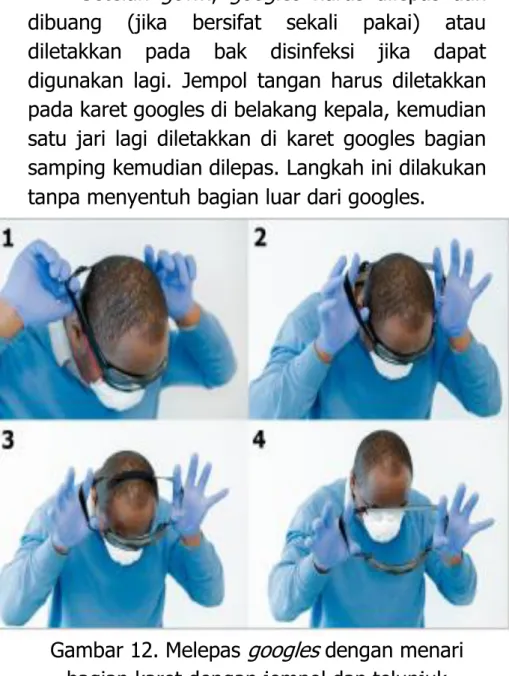
RESUME WEBINAR
TATALAKSANA COVID-19 di FKTP
PT. Multimedika Digital Indonesia Penulis Editor: Rizki Nur Rachman Putra Gofur, dr. : Lutifta Hilwana, dr.
i
RESUM WEBINAR DIAGNOSIS DAN TATALAKSANA COVID-19 DI FKTP
Rizki Nur Rachman Putra Gofur, dr.
DAFTAR ISI
1. Diagnosis dan Tatalaksana Covid 19 1 di FKTP
2. Screening dan Triage Pasien Curiga
Covid-19 12
3. Gejala Klinis dan Pemeriksaan
Penunjang pada Covid – 19 22 4. Aplikasi Klinis Rapid Test Covid-19 34 5. Konseling dan Edukasi Pasien dan
Keluarga Mengenai Covid 19 48 6. Dukungan Nutrisi Pasien dan Tenaga
Medis dalam Upaya Pencegahan Covid 19 56 7. Program Pengendalian Infeksi dan
Surveilans Covid – 19 65 8. Alat Pelindung Diri di FKTP:
Pemakaian, Pelepasan dan Penyimpanan 78 9. Pemulasaran Jenazah Pasien Covid 19 97
1 Diagnosis dan Tatalaksana
Covid 19 di FKTP
Coronavirus Disease – 19 atau biasa dising-kat menjadi Covid – 19 telah menyebar ke selu-ruh Indonesia, ke hampir semua provinsi dan tidak mengenal lokasi. Covid-19 dapat menye-rang penduduk kota, penduduk desa, kaya atau miskin dan dari berbagai latar belakang. Dokter umum adalah garda terdepan dalam menghadapi Covid – 19 karena dokter umum adalah penjaga Fasilitas Kesehatan Tingkat Pertama (FKTP). FKTP menjadi garda terdepan penanganan Covid terutama untuk fungsi promotif preventif serta sebagai screener sebelum merujuk pasien ke fasilitas kesehatan tingkat lanjut.
Covid – 19 adalah sebuah penyakit yang baru saja menyebar dan saat ini menjadi pandemi, secara umum, dokter masih terus mencari cara paling mudah namun akurat untuk mendiagnosis penyakit ini. Apalagi dengan latar belakang FKTP yang tidak memiliki berbagai macam perangkat diagnosis canggih, sehingga mempersulit dokter umum untuk melakukan
2
diagnosis Covid-19. Untuk itu artikel ini mencoba membantu mempertajam kemampuan anamne-sis dan pemeriksaan fisik dari dokter umum agar dapat menegakkan dan melakukan tatalaksana Covid dengan baik.
Gejala Klinis
Gejala Covid 19 adalah gejala yang juga muncul pada infeksi saluran pernapasan atas akibat virus lainnya. Umumnya ditandai dengan batuk pilek, panas, dan sesak. Namun terkadang juga dapat diikuti oleh gejala-gejala lain seperti gejala gastrointestinal dan munculnya ruam pada tubuh. Berikut ini adalah data yang dikumpulkan dari beberapa penelitian yang telah dilaukan di Cina mengenai gejala Covid 19.
Data pertama datang dari Huang et al. Studi ini memiliki sampel 41 orang. Studi ini melaporan gejala yang paling banyak muncul adalah demam (98%), batuk (76%), nyeri otot dan kelelahan (44%), produksi sputum (28%), nyeri kepala (5%), hemoptysis (5%), diare (3%), dan dyspnea (55%).
3
Selanjutnya adalah studi oleh Chen et al. Studi yang dilakukan di Wuhan ini memiliki sampel lebih banyak yaitu 99 pasien. Gejala yang dilaporkan pada studi ini adalah demam (83%), batuk (82%), sesak napas (31%), nyeri kepala (8%), nyeri tenggorokan (5%), dan nyeri dada (2%).
Data ketiga merupakan studi yang dilakukan Song et al. dengan jumlah pasien sebanyak 51 pasien. Gejala yang ditunjukan adalah demam (96%), batuk (47%), nyeri otot dan kelelahan (31%), nyeri kepala (16%), sesak dan nyeri dada (14%), diare (10%), dan nyeri tenggorokan (6%), serta mual muntah (6%).
Diagnosis
Menegakkan diagnosis Covid-19 dilakukan dengan menggunakan rapid test (sensitivitas lebih rendah) dan swab nasofaring untuk kemudian diperiksa di laboratorium dengan metode polymerase chain reaction (PCR). Namun, tentu saja alat ini tidak tersedia di FKTP. Namun FKTP memang tidak ditugaskan untuk melakukan hal ini, FKTP dalam upaya kesehatan perorangan bertugas untuk mengkategorikan
4
pasien (yang datang dengan gejala) menjadi Orang Dalam Pengawasan (ODP) atau Pasien Dalam Pengawasan (PDP). Berikut ini adalah kriteria ODP :
1. Orang yang mengalami demam (≥380C) atau riwayat demam; atau gejala gangguan sistem pernapasan seperti pilek/sakit tenggoro-kan/batuk DAN tidak ada penyebab lain berdasarkan gambaran klinis yang meyakinkan DAN
pada 14 hari terakhir sebelum timbul gejala memiliki riwayat perjalanan atau tinggal di negara/wilayah yang melaporkan transmisi lokal.
2. Orang yang mengalami gejala gangguan sistem pernapasan seperti pilek/sakit tenggo-rokan/batuk DAN pada 14 hari terakhir sebelum timbul gejala memiliki riwayat kontak dengan kasus konfirmasi Covid-19.
Sedangkan untuk kriteria PDP adalah sebagai berikut :
1) Orang dengan Infeksi Saluran Pernapasan Akut (ISPA) yaitu demam (≥38oC) atau
5
gejala/tanda penyakit pernapasan seperti: batuk/sesak nafas/sakit tenggorokan / pilek / pneumonia ringan hingga berat
DAN
tidak ada penyebab lain berdasarkan gambaran klinis yang meyakinkan
DAN
pada 14 hari terakhir sebelum timbul gejala memiliki riwayat perjalanan atau tinggal di negara/wilayah yang melaporkan transmisi lokal.
2) Orang dengan demam (≥380C) atau riwayat
demam atau ISPA
DAN
pada 14 hari terakhir sebelum timbul gejala memiliki riwayat kontak dengan kasus konfirmasi Covid-19.
3) Orang dengan ISPA berat/pneumonia berat** yang membutuhkan perawatan di rumah sakit
DAN
tidak ada penyebab lain berdasarkan gambaran klinis yang meyakinkan.
6
Pedoman diagnosis dan tatalaksana dari Kementrian Kesehatan menyebutkan bahwa diagnosis awal harus dilakukan dengan alat rapid test. Baik ODP maupun PDP harus dilakukan rapid test (jika tersedia) dengan panduan hasil seperti ini.
Jika hasil negatif, tatalaksana selanjutnya adalah sesuai kondisi: ringan (isolasi diri di rumah), sedang (rujuk ke RS Darurat), berat (rujuk ke RS Rujukan); pemeriksaan ulang pada 10 hari berikutnya. Jika hasil pemeriksaan ulang positif, maka dilanjutkan dengan pemeriksaan RT PCR sebanyak 2 kali selama 2 hari berturut-turut, di laboratorium pemeriksa yang mampu melakukan pemeriksaan RT PCR.
Jika hasil positif, tatalaksana selanjutnya adalah adalah sesuai kondisi: ringan (isolasi diri di rumah), sedang (rujuk ke RS Darurat), berat (rujuk ke RS Rujukan). Pada kelompok ini juga akan dikonfirmasi dengan pemeriksaan RT PCR sebanyak 2 kali selama 2 hari berturut-turut, di laboratorium pemeriksa yang mampu melakukan pemeriksaan RT PCR.
7 Tatalaksana
Tatalaksana Covid-19 didasarkan pada keadaan pasien. Umumnya pasien yang memiliki gejala ringan diwajibkan melakukan isolasi mandiri di rumah hingga proses pengawasan selesai dan pasien dinyatakan negatif. Pasien disarankan untuk makan cukup dan bergizi, minum yang cukup serta istirahat. Untuk mengatasi gejala, dapat diberikan terapi simptomatis. World Health Organization merekomendasikan menggunakan paracetamol sebagai terapi untuk meredakan demam dan nyeri. Dosis yang dapat diberikan tidak melebihi 3000 mg dalam sehari. Tidak disarankan untuk memberikan obat antiviral karena sampai artikel ini ditulis, (13 April 2020) belum ada bukti yang kuat akan efektivitas kerjanya.
Jika terjadi perburukan, pasien dapat dirujuk ke rumah sakit yang dapat menangani pasien Covid-19. Beberapa pasien yang membutuhkan perujukan adalah pasien dengan pneumonia berat. Kriteria yang termasuk pneumonia berat adalah :
8
1. Pasien remaja atau dewasa dengan demam atau dalam pengawasan infeksi saluran napas, ditambah satu dari: frekuensi napas >30 x/menit, distress pernapasan berat, atau saturasi oksigen (SpO2) <90% pada udara kamar.
2. Pasien anak dengan batuk atau kesulitan bernapas, ditambah setidaknya satu dari berikut ini:
- sianosis sentral atau SpO2 <90%;
- distres pernapasan berat (seperti
mendengkur, tarikan dinding dada yang berat);
- tanda pneumonia berat: ketidakmampuan
menyusui atau minum, letargi atau penurunan kesadaran, atau kejang.
Tanda lain dari pneumonia yaitu adanya tarikan dinding dada.
Takipnea pada anak didasarkan pada frekuensi pernafasan sesuai umur, sebagai berikut:
<2 bulan ≥60x/menit;
2–11 bulan, ≥50x/menit;
9 >5 tahun, ≥30x/menit.
Tatalaksana Covid-19 didasarkan pada gejala yang sedang diderita, baik ODP maupun PDP. Kriteria untuk gejala Covid-19 adalah sebagai berikut.
10
Jika gejala ringan maka pasien dapat diterapi dengan terapi simptomatis sambil menjalankan isolasi mandiri di rumah, sedangkan untuk gejala sedang dapat dirujuk ke RS darurat. Sementara itu, pasien dengan gejala berat perlu dirujuk ke rumah sakit rujukan covid 19.
Daftar Pustaka
Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics
of 99 cases of 2019 novel coronavirus pneumonia inWuhan, China:
a descriptive study. Lancet. 2020; pii: S0140-6736(20)30211-7. https://
doi.org/10.1016/S0140-6736(20)30211-7. [Epub ahead of print]
Harvard Medical School Publishing. Treatments for Covid 19. March 2020. Accessed 13th April 2020. Available online at :
https://www.health.harvard.edu/diseases-and-conditions/treatments-for-covid-19. Huang C, Wang Y, Li X, et al. Clinical features of
11
2019 novel coronavirus in Wuhan, China. Lancet. 2020; pii: S0140-6736(20)30183-5. https://doi.org/10.1016/S01406736(20)301 83-5. [Epub ahead of print]
Jiang, F. et al. (2020) ‘Review of the Clinical Characteristics of Coronavirus Disease 2019 (COVID-19)’, Journal of General Internal Medicine. Journal of General Internal Medicine, 2019. doi: 10.1007/s11606-020-05762-w.
Kementrian Kesehatan Republik Indonesia. 2020. Pedoman Pencegahan Pengendalian Covid 19. Jakarta : Kementrian Kesehatan
Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 Hospitalized
Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan,
China. JAMA. 2020.
https://doi.org/10.1001/jama.2020.1585. [Epub ahead of print]
12
Screening dan Triage Pasien Curiga Covid-19
Triage adalah proses untuk memilah pasien untuk menentukan prioritas dan tempat pelayanan yang tepat. Pada pandemi Corona-virus Disease 19 atau Covid-19 atau outbreak penyakit infeksi lain, triage memainkan peran penting. Triage berperan untuk memisahkan pasien yang dicurigai menderita penyakit infeksi dan yang bukan. Triage ini bukan untuk menggantikan sistem triage yang sudah ada di fasilitas kesehatan, namun hanya menjadi tambahan dalam konteks pandemi Covid 19. Artikel ini membahas cara untuk melakukan dan menyiapkan triage, terutama di Fasilitas Kesehatan Tingkat Pertama. Artikel ini ber-sumber dari arahan Center for Disease Control and Prevention, sebuah lembaga nasional pencegahan infeksi dari Amerika Serikat. Artikel ini dimaksudkan untuk membantu memberikan gambaran bagi para tenaga medis untuk mendirikan dan menjalankan triage saat pandemi
13
dan bukan untuk menggantikan sistem-sistem sebelumnya yang sudah berjalan.
Mendirikan dan Menyiapkan Triage
Untuk menyiapkan triage dalam kaitan teknis dan alur, ada beberapa hal yang perlu disiapkan. Langkah langkah untuk menyiapkan triage adalah:
Berikan tanda yang jelas di bagian depan fasilitas kesehatan. Tanda ini menginstruksikan pasien dengan gejala ISPA seperti batuk pilek, demam, dan sesak untuk melapor pada petugas administrasi. Fasilitas kesehatan sebaiknya membedakan meja registrasi pasien ISPA dengan pasien non ISPA. Tanda jelas ini mengarahkan pasien dengan gejala ISPA ke meja registrasi khusus pasien ISPA.
Sediakan masker dan tissue pada meja registrasi pasien ISPA. Seidakan hand rub dengan bahan dasar alkohol atau tempat cuci tangan dengan air mengalir dan sabun. Tempat sampah medis dan non medis juga harus disediakan di lokasi ini
14
Pasang pelindung fisik seperti kaca atau pelindung plastik untuk meja registrasi untuk membatasi kontak dengan petugas administrasi dengan pasien ISPA.
Pastikan ada sarana cuci tangan untuk area triage dan ruang tunggu pasien.
Pasang berbagai poster soal etika batuk di ruang tunggu dan area lain yang strategis soal etika batuk, physical distancing, dan perilaku hidup bersih sehat. Materi lain yang juga bisa dimasukkan adalah cara menutup mulut dan hidung ketika batuk dan bersin, dan membuang barang-barang terkontaminasi seperti tisu di tempat sampah yang benar.
Tentukan tenaga medis untuk melakukan triage dan pemeriksaan fisik pada pasien ISPA. Tenaga medis ini harus terlatih untuk melakukan pemeriksaan awal dan familiar dengan kasus Covid-19. Tenaga medis yang bertugas di triage harus menggunakan alat pelindung diri seperti masker, gown, googles, dan sarung tangan.
15 Latih tenaga administrasi yang bekerja di meja registrasi ISPA untuk melakukan cuci tangan, menjaga jarak aman, dan mengajarkan pada pasien untuk mencuci tangan, menggunakan masker, dan menjaga jarak dengan pasien lain.
Sediakan kuisioner dan algoritma standar dalam melakukan triage, untuk menentukan apakah seorang pasien memiliki kemungkinan tinggi terinfeksi Covid 19.
Menyiapkan Ruang Tunggu Covid-19
Untuk pasien yang dicurigai menderita Covid-19, jika memungkinkan, disediakan ruang tunggu tersendiri, Hal ini dilakukan untuk meminimalkan terjadinya infeksi. Menyiapkan ruang tunggu ini dapat dilakukan dalam beberapa cara, di antaranya sebagai berikut:
Fasilitas kesehatan yang tidak memiliki ruang isolasi tunggal atau yang berada di area transmisi lokal sebaiknya menye-diakan ruang tunggu terpisah dengan ventilasi yang baik. Area ini harus memiliki
16
kursi atau bangku panjang yang bisa diduduki dengan jarak 1 meter. Ruangan ini juga harus memiliki tempat cuci tangan dan toilet tersendiri.
Tempel di dinding yang dapat terlihat orang banyak tanda bahwa ruangan tersebut adalah “Ruang Tunggu Pasien ISPA”. Latih petugas administrasi yang menjaga meja registrasi untuk mengarahkan pasien pada ruang tunggu tersebut.
Sediakan tisu, hand rub berbasis alkohol, dan tempat sampah untuk ruang tunggu pasien ISPA.
Lakukan hal-hal yang dapat mengurangi waktu tunggu pasien di ruang tunggu ISPA dengan menambah jumlah staf yang bertugas di area tersebut dan membuat sistem yang menyebabkan pasien dapat menunggu di luar untuk menjaga physical distancing.
17 Proses Triage
Setelah fasilitas kesehatan siap mulai dari meja registrasi hingga ruang tunggu pasien ISPA, sekarang saatnya memulai proses triage. Ada beberapa hal yang perlu diperhatikan dalam proses triage. Beberapa hal tersebut adalah:
Masker harus diberikan pada pasien ISPA sesegera mungkin sebelum mereka memasuki fasilitas kesehatan jika pasien ISPA sebelumnya tidak menggunakannya. Semua pasien yang berada di ruang tunggu ISPA harus menggunakan masker.
Jika masker tidak tersedia maka sediakan tisu atau minta pasien menutup mulut dengan selendang, bandana, sapu tangan, atau baju selama proses triage. Masker yang dibuat dari kain juga dapat digunakan jika pasien memiliki. Ingatkan pasien bahwa benda-benda tadi dapat menjadi sumber infeksi dan dapat menularkan penyakit pada orang di rumah. Minta pasien untuk segera mencuci benda-benda
18
tersebut dengan deterjen sesegera mungkin.
Ikuti prosedur protokol triage (dijelaskan pada gambar di bawah) dan segera pisahkan pasien dengan risiko tinggi Covid-19 pada ruang tunggu isolasi tunggal (berisi satu orang) atau jika tidak ada dapat diletakkan pada ruang tunggu ISPA.
Batasi penunggu pasien atau keluarga pasien yang menuggu di Ruang Tunggu ISPA. Larang anak-anak di bawah usia 18 tahun untuk berada di ruangan tersebut kecuali pasien. Siapapun di area ini harus menggunakan masker.
Area triage dan ruang tunggu ISPA harus dibersihkan dua hari sekali dan berfokus pada tempat-tempat yang disentuh orang banyak. Pembersihan dapat dilakukan dengan larutan klorin 0,5 % atau alkohol 70% pada lapisan-lapisan yang rusak jika dibersihkan dengan klorin.
19
Alur triage yang disarankan adalah jika menemui pasien dengan demam di atas 38 derajat Celsius DAN satu saja gejala ISPA seperti batuk atau sesak, segera pasang masker pada pasien dan pisahkan pasien dengan pasien yang lain. Jika tidak ada gejala tersebut maka lanjutkan triage sebagaiamana dilakukan menurut sistem yang ada.
20
Persiapan Tenaga Medis
Tenaga medis juga perlu melakukan persiapan sebelum menjalankan triage. Beberapa langkah yang dapat dilakukan adalah:
Tenaga medis harus menjalakan standard precautions yang berupa cuci tangan, memilih APD berdasarkan risiko terpapar, dan desinfeksi yang tepat.
Tenaga medis yang bekerja di triage ataupun terlibat dalam penanganan pasien curiga Covid-19 harus sudah dilatih mengenai program pengendalian infeksi, cuci tangan, memakai dan melepas APD serta familiar dengan kasus-kasus Covid-19.
Tenaga kesehatan yang kontak dengan pasien curiga Covid-19 harus menggunakan gown, sarung tangan, masker medis, dan proteksi mata (menggunakan googles atau face shield).
Petugas kebersihan yang membersihkan area triage atau ruang tunggu ISPA harus menggunakan gown, sarung tangan,
21
masker medis, dan pelindung mata, boots atau sepatu kerja yang tertutup untuk meminimalisasi risiko terpapar.
Tenaga medis yang mengalami gejala ISPA seperti batuk dan sesak tidak boleh bekerja, berada pada area triage, atau mengerjakan tugas lain di fasilitas kesehatan. Tenaga medis yang mengalami gejala ISPA harus berada di rumah dan melakukan isolasi mandiri jika gejala ringan.
Daftar Pustaka
Center for Disease Control and Prevention. Triage of Suspected Covid-19 Patients in non US – Healthcare Settings. 27th of
March 2020. Accesed at 15th of April 2020.
Available online at
https://www.cdc.gov/coronavirus/2019- ncov/hcp/non-us-settings/sop-triage-prevent-transmission.html
22
Gejala Klinis dan Pemeriksaan Penunjang pada Covid – 19
Coronavirus Disease – 19 atau biasa disingkat menjadi Covid – 19 telah menyebar hingga seluruh provinsi di Indonesia. Sebanyak 9771 orang telah terjangkit virus ini dan telah menyebabkan kematian pada 784 orang (per 30 April 2020). Angka ini pun diprediksi lebih rendah dari keadaan di lapangan akibat terjadinya bottleneck karena kapasitas tes yang cukup terbatas. Berkaca dari keadaan ini, dapat diprediksi bahwa pasien dengan positif Covid – 19, namun tidak terdiagnosis, masih berada di luar sana akibat minimnya sarana untuk menegakkan diagnosis dan rumah sakit rujukan. Oleh karena itu, pasien Covid – 19 kemungkinan masih tersebar di berbagai rumah sakit maupun fasilitas kesehatan lain yang bukan merupakan rumah sakit rujukan Covid – 19.
Covid – 19 adalah sebuah penyakit yang baru. Secara umum, dokter masih terus meraba-raba akan metode diagnostik yang paling akurat untuk mendiagnosis penyakit ini. Selain itu,
23
variasi gejala dan tanda yang muncul juga terkadang dapat meneyebabkan penegakan diagnosis menjadi abu-abu, apalagi jika disertai dengan penyakit penyerta lainnya. Artikel ini berusaha merangkum berbagai literatur terbaru mengenai gejala klinis dan pemeriksaan penunjang untuk menegakkan diagnosis, atau paling tidak meningkatkan kecurigaan terhadap Covid – 19 sehingga bisa dilakukan perujukan ke fasilitas kesehatan yang merupakan rujukan Covid – 19.
Gejala Klinis
Gejala klinis dari Covid – 19 umumnya memang seperti infeksi saluran pernapasan atas seperti batuk, sesak, dan demam. Sebagian besar pasien akan datang dengan keluhan tersebut. Namun terkadang, pasien akan muncul dengan gejala lain seperti adanya rash atau gejala gastrointestinal. Gejala-gejala di luar gejala ISPA tersebut perlu diwaspadai dan sebaiknya tidak lengah. Berikut akan disajikan data mengenai beberapa studi literatur yang melaporkan kasus-kasus awal dari Covid – 19.
24
Data pertama datang dari penelitian oleh Huang et al. Studi ini memiliki sampel sebanyak 41 orang. Studi ini melaporkan gejala yang paling banyak muncul adalah demam (98%), batuk (76%), nyeri otot dan kelelahan (44%), produksi sputum (28%), nyeri kepala (5%), hemoptysis (5%), diare (3%), dan dyspnea (55%). Studi ini juga melaporkan adanya bilateral ground glass opacity pada CT Scan dada dan foto toraks.
Selanjutnya adalah studi oleh Chen et al. Studi yang dilakukan di Wuhan ini memiliki sampel lebih banyak yaitu 99 pasien. Gejala yang dilaporkan pada studi ini adalah demam (83%), batuk (82%), sesak napas (31%), nyeri kepala (8%), nyeri tenggorokan (5%), nyeri dada (2%). Sedangkan dari CT Scan dada dan foto toraks ditemukan adanya ground glass opacity pada 14% pasien.
Data ketiga merupakan studi yang dilakukan Song et al. dengan jumlah pasien sebanyak 51 pasien. Gejala yang ditunjukkan adalah demam (96%), batuk (47%), nyeri otot
25
dan kelelahan (31%), nyeri kepala (16%), sesak dan nyeri dada (14%), diare (10%), dan nyeri tenggorokan (6%), serta mual muntah (6%). Pada studi ini juga didapatkan adanya ground glass opacity pada CT Scan dada serta foto toraks pada 77% pasien.
Wang et al. melaporkan sebanyak 138 pasien yang menjadi subjek penelitian, diantaranya menunjukkan adanya demam (98%), kelelahan (69%), anoresia (39%), nyeri otot (34,8%), sesak (31,2%), diare (10,1%), nyeri epala (6,5%), muntah (3,6%), nyeri perut (2,2%). Pada studi ini juga dilaporkan adanya ground glass opacity pada 100% pasien yang menjalani pemeriksaan foto toraks dan CT Scan dada.
Dapat disimpulkan bahwa demam, batuk, serta sesak napas adalah gejala-gejala yang perlu diwaspadai. Gejala ini tidak selalu muncul bersamaan, dapat muncul secara bertahap, atau dapat muncul sendiri-sendiri. Sebagian kecil pasien juga datang dengan gejala gastrointestinal. Hal ini juga sering menyebabkan
26
ke abu-abuan dalam mendiagnostik karena pasien tidak datang dengan gejala klasik Covid-19. Untuk pasien-pasien seperti ini, apalagi dengan riwayat kontak atau riwayat bepergian ke zona transmisi lokal, penulis menyarankan untuk tetap melakukan pemeriksaan screening Covid -19 pada umumnya menggunakan fasilitas yang ada di layanan kesehatan. Minimal lakukan pemeriksaan darah lengkap serta foto toraks.
Selanjutnya, muncul studi terbaru yang dilakukan oleh Dr. Sebastiano Recalcati yang menyelidiki manifestasi kulit dari Covid – 19. Studi ini adalah studi pertama yang membahas manifestasi kulit pada Covid – 19. Dr. Recalcati melaporkan dari 88 pasien yang menjadi subyek penelitian, terdapat 18 pasien (20,4%) yang menunjukkan adanya manifestasi pada kulit. Sebanyak 8 pasien menunjukan gejala kulit dari awal sakit, sedangkan 10 pasien baru menunjukkan gejala setelah masuk ke rumah sakit. Terdapat 14 pasien yang menderita ruam kemerahan, 3 pasien mengalami urtikaria yang menyebar, sedangkan 1 pasien mengalami gejala vesikel yang mirip seperti cacar. Dada dan
27
punggung adalah bagian yang paling umum terkena. Gatal dilaporkan hanya minimal atau tidak ada sama sekali. Biasanya lesi menghilang dalam beberapa hari, dan tidak ada hubungannya dengan keparahan dari penyakit. Dr. Recalcati kemudian menarik kesimpulan bahwa manifestasi kulit mirip dengan manifestasi yang muncul pada serangan virus pada umumnya.
Pemeriksaan Penunjang
Untuk menegakkan Covid – 19 perlu dilakukan pemeriksaan swab untuk kemudian dilakukan pemeriksaan dengan polymerase chain reaction (PCR). Namun, tentu saja pemeriksaan ini tidak tersedia di berbagai fasilitas Kesehatan, hanya pada beberapa fasilitas kesehatan tertentu saja. Pemeriksaan darah lengkap merupakan pemeriksaan yang cepat, murah, dan dapat membantu menguatkan kecurigaan terhadap Covid – 19. Menurut beberapa literatur, ada beberapa biomarker yang dapat digunakan untuk meguatkan kecurigaan terhadap Covid – 19 melalui pemeriksaan darah lengkap.
28
Biomarker yang pertama adalah limfosit. Pada Covid – 19 limfositopenia telah disarankan untuk dapat digunakan sebagai salah satu prediktor keparahan gejala. Limfosit memiliki peran sentral untuk mempertahankan sistem imun. Beberapa mekanisme terjadinya limfositopenia adalah virus dapat diserang langsung oleh limfosit. Kedua, virus dapat menghancurkan organ-organ limfati. Ketiga, sitokin inflamasi dapat terus rusak sehingga menyebabkan apoptosis limfosit. Terakhir, penghambat limfosit dapat muncul karena kelainan metabolik seperti keadaan yang asam akibat laktat. Presentasi limfosit (LYM%) merupakan sebuah parameter yang signifikan dan konsisten serta dapat menunjukan progresivitas penyakit.
Biomarker kedua yang juga dapat digunakan adalah trombosit. Trombosit sudah banyak digunakan terutama di unit-unit intensif sebagai prediktor prognosis penyakit. Trombositopenia dikaitkan dengan malfungsi organ dan dekompensasi fisiologis. Trombositopenia dikaitkan dengan bentuk infeksi
29
Covid – 19 yang parah dan dikaitkan dengan mortalitas yang tinggi terutama pada pasien-pasien kritis di unit intensif.
Gambaran Radiologis
Sebuah studi yang dilakukan oleh Wong et al. berusaha menjawab gambaran foto toraks pada Covid -19. Namun perlu diingat bahwa sensitivitas foto toraks untuk Covid – 19 hanya sekitar 69%, hal ini menunjukkan bahwa masih terdapat kemungkinan pasien yang terinfeksi Covid – 19 menunjukkan gambaran foto toraks yang normal. Wong mendeskripsikan bahwa terdapat 69% pasien yang datang dengan foto thoras tidak normal, dan 31% yang datang dengan dengan foto toraks normal. Sebanyak 11% pasien yang memiliki foto toraks normal kemudian berubah menjadi tidak normal.
Sedangkan untuk gambaran opasitas, sekitar 59% pasien menunjukkan konsolidasi dan 41% menunjukkan ground glass opacity. Untuk distribusi kelainan yang paling sering ditemukan adalah predominan perifer, yang kemudian disusul pada lokasi tidak perifer maupun
30
perihilar, dan terakhir pada perihilar. Kemudian kelainan kebanyakan ditemukan bilateral dan predominan zona bawah. Berikut adalah salah satu gambaran foto toraks pada pasien Covid – 19
Sumber gambar :
31
Pada gambar tersebut ditemukan adanya ground glass opacity serta konsolidasi yang bilateral dan perifer, serta predominan di bawah, walaupun juga ditemukan sedikit opasitas di atas.
Hingga saat ini, penelitian terhadap Covid – 19 masih terus dilakukan dan dikembangkan untuk mengetahui dengan lebih baik mengenai penyakit ini.
Daftar Pustaka
Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia inWuhan, China: a descriptive study. Lancet. 2020; pii: S0140-6736(20)30211-7.
https://doi.org/10.1016/S0140-6736(20)30211-7. [Epub ahead of print] Huang C, Wang Y, Li X, et al. Clinical features of
patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020; pii: S0140-6736(20)30183-5.
32
Jiang, F. et al. (2020) ‘Review of the Clinical Characteristics of Coronavirus Disease 2019 (COVID-19)’, Journal of General Internal Medicine. Journal of General Internal Medicine, 2019. doi: 10.1007/s11606-020-05762-w.
Kanal, E., Tweedle, M. and Pan, X. (2016) ‘This copy is for personal use only. To order printed copies, contact reprints@ rsna. org’, Imaging, 279(3), pp. 849–858.
Lippi, G., Plebani, M. and Michael Henry, B. (2020) ‘Thrombocytopenia is associated with severe coronavirus disease 2019 (COVID-19) infections: A meta-analysis’, Clinica Chimica Acta. Elsevier, 506(March), pp. 145–148. doi:
10.1016/j.cca.2020.03.022.
Recalcati, S. (2020) ‘Cutaneous manifestations in COVID-19: a first perspective’, Journal of the European Academy of Dermatology and Venereology, n/a(n/a), pp. 0–1. doi: 10.1111/jdv.16387.
Tan, L. et al. (2020) ‘Lymphopenia predicts
disease severity of COVID-19: a descriptive and predictive study’, medRxiv, (627), p. 2020.03.01.20029074. doi:
33
Song F, Shi N, Shan F, et al. Emerging Coronavirus 2019-nCoV
Pneumonia. Radiology. 2020; 6:200274. https://doi.org/10.1148/radiol.2020200274. Wang D, Hu B, Hu C, et al. Clinical
Characteristics of 138 Hospitalized
Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020. https://doi.org/10.1001/jama.2020.1585. [Epubahead of print]
Sumber Gambar
34
Aplikasi Klinis Rapid Test Covid-19
Coronavirus Disease 19, bukan hanya mimpi buruk bagi masyarakat umum. Namun, juga bagi tenaga medis. Coronavirus Disease 19 atau Covid-19 adalah varian dari virus Coronavirus yang ditemukan pertama kali di kota Wuhan, Cina, pada Desember 2019. Secara umum, dokter di seluruh dunia sudah mengenal varian lain dari Covid-19 yaitu Middle East Respiratory Syndrome atau kadang disebut MERS Cov, dan Severe Acute Respiratory Syndrome atau SARS. SARS sendiri sebelumnya juga telah menyebabkan outbreak di Cina pada tahun 2002. Menegakkan diagnosis Covid-19 merupakan hal yang sulit karena virus ini relatif baru sehingga gejala fisik, anamnesis, serta pemeriksaan laboratorium dari Covid-19 belum dikenali dengan baik. Untuk menegakkan diagnosis pasti suatu penyakit seperti Covid-19 dapat digunakan tiga cara yaitu kultur (merupakan pemeriksaan yang paling tinggi), swab tenggorokan yang dilanjutkan dengan pemeriksaan polymerase chain reaction (PCR), dan rapid test untuk
35
mendeteksi antibodi di tubuh pasien. Kultur Covid-19 masih belum ditemukan caranya, untuk itu penegakkan diagnosis selama ini masih menggunakan swab tenggorokan yang dilanjut-kan dengan pemeriksaan PCR. Sayangnya, pemeriksaan PCR ini terbatas karena masih minimnya laboratorium dan alat yang tersedia untuk melakukan metode ini. Belum lagi tidak semua daerah di Indonesia dapat melakukannya karena keterbatasan sarana dan prasarana.
Pemerintah kemudian memberikan solusi dengan melakukan impor alat rapid test bagi masyarakat yang terindikasi menderita Covid-19. Pengguna-an alat ini tentunya tidak bisa dilakukan sem-barangan karena memiliki banyak kekurangan, namun, alat ini memiliki kelebihan yaitu dapat memberikan hasil yang cepat dan dapat dilakukan di berbagai daerah di Indonesia. Artikel ini akan membahas mengenai aplikasi klinis rapid test Covid-19 dan beberapa rambu-rambu yang harus dipatuhi.
36
Kekurangan dan Kewaspadaan
Perhimpunan Dokter Spesialis Patologi Klinik dan Kedokteran Laboratorium Indonesia atau PDS PatKlin telah melakukan konferensi pers mengenai kehati-hatian dalam menggunakan rapid test sebagai alat diagnostik untuk Covid-19. Menurut keterangan yang diambil dari laman resmi PDS PatKlin (www.pdspatklin.or.id), ada beberapa poin yang perlu diwaspadai sebagai berikut:
Rapid test adalah metode diagnostik terendah di bawah kultur dan metode PCR. Jika dapat dilakukan metode PCR sebaiknya lakukan metode tersebut dan tidak bergantung pada rapid test.
Penjelasan kinetika antibodi untuk Covid-19 belum ada. Melakukan tes dengan metode immunokromatografi (rapid test) harus dilakukan secara hati-hati karena antibodi belum diketahui waktu terbentuknya pada kasus Covid-19. Satu studi mengatakan bahwa antibodi paling awal terdeteksi dengan metode immunofluoresensi pada
37
hari ke–6 dan mencapai level maksimal pada hari ke-8 – 12.
Antibodi SARS–Cov-2 (penyebab infeksi Covid-19) belum dapat dijadikan patokan adanya infeksi akut, sehingga tidak bisa dijadikan acuan diagnostik. Contohnya infeksi dengue dinyatakan akut jika terdapat peningkatan 4x dari level normal. Hal ini belum ditemukan pada Covid-19.
Berbagai rapid test (terdapat beberapa perusahaan dan negara yang memproduksinya) belum diketahui cara kerjanya, batas deteksi, batasan pengambilan spesimen, dan berbagai kondisi yang dapat menyebabkan positif palsu (false positive) dan negative palsu (false negative).
Hasil positif tidak bisa memastikan bahwa seseorang terkena Covid-19, sedangkan hasil negatif belum tentu dapat menyingkirkan infeksi Covid-19 sehingga masih dapat menularkan ke orang lain. Beberapa hal yang dapat menyebabkan
38
negatif palsu adalah antibody yang belum terbentuk saat pengambilan sampel atau pasien masuk dalam kategori immuno-compromised.
Pasien yang memiliki hasil rapid test positif harus dikonfirmasi dengan metode PCR. Jika hasil negatif harus dilakukan pemeriksaan ulang dengan selang waktu 7-10 hari.
Melakukan Rapid Test
Berikut merupakan pedoman tatalaksana yang dikeluarkan oleh PDS PatKlin. Ada beberapa langkah yang harus dilakukan saat melakukan rapid test, langkah tersebut adalah sebagai berikut:
Rapid test diperuntukkan kepada Orang Tanpa Gejala, ODP, dan PDP. Orang Tanpa Gejala (OTG) adalah orang yang sedang tidak memiliki gejala namun memiliki riwayat kontak dengan pasien terkonfirmasi Covid-19 atau memiliki risiko tertular Covid-19.
39 Pengerjaan rapid test harus disupervisi dan diinterpretasi oleh dokter spesialis patologi klinik.
Tenaga medis yang melakukan pemeriksaan wajib menggunakan alat pelindung diri, minimal sarung tangan, masker bedah, dan jas laboratorium. Fasilitas kesehatan yang memeriksa diwajibkan meneyediakan tempat sampah infeksius. Tenaga medis yang memeriksa disarankan menggunakan face shield.
Pengambilan darah sebaiknya dilakukan dengan closed system, jadi darah langsung dialirkan via tabung vakum. Namun bila tidak memungkinkan, jarum suntik dapat digunakan dengan kewaspadaan tinggi.
Disarankan menggunakan spesimen whole blood, namun, spesimen juga dapat menggunakan EDTA, heparin, atau sitrat. Spesimen kemudian langsung diperiksa. Spesimen darah kapiler dapat diambil menggunakan lancet.
40
Pelaporan Hasil Rapid Test
Hasil rapid test dinyatakan reaktif jika salah satu dari:
Anti COV–2 IgM reaktif, Anti SARS-COV–2 IgG non reaktif
Anti SARS-COV–2 non IgM reaktif, Anti SARS-COV–2 IgG reaktif
Anti COV–2 IgM reaktif, Anti SARS-COV–2 IgG reaktif
Hasil ini tidak dapat digunakan sebagai metode monitoring atau penentuan terapi. Hasil ini dapat bertahan berbulan-bulan lamanya.
Hasil rapid test dinyatakan non reaktif jika Anti SARS-COV–2 IgM non reaktif, Anti SARS-COV–2 IgG non reaktif. Untuk pasien-pasien dalam kondisi ini sebaiknya lakukan pemeriksaan rapid test antibody ulang dalam waktu 7 – 10 hari.
41
Setelah pengulangan rapid test antibody selang waktu 7-10 hari. Langkah yang harus dilakukan selanjutnya adalah:
Jika reaktif, maka dilakukan Langkah selanjutnya menurut tatalaksana pasien reaktif di atas.
Jika hasil non reaktif, maka nyatakan Anti COV–2 IgM non reaktif, Anti SARS-COV–2 IgG non reaktif. Hal tersebut memiliki makna bahwa:
o Pasien tidak terpapar pada infeksi Covid-19
o Pasien dalam keadaan immunocom-promised sehingga tidak terbentuk antibodi karena pasien mengalami gangguan antibodi.
Tatalaksana rapid test menurut PDS PatKlin dirangkum dalam tabel dan algoritma di bawah ini :
42
Pemeriksaan Pertama Kali
Anti SARS– COV–2 IgM Anti SARS– COV–2 IgG Interp retasi Saran
(+) (+) Reaktif Pasien dalam kategori OTG dan ODP lakukan physical distancing dan perilaku hidup bersih sehat. Pasien dalam kategori PDP, lakukan sesuai gejala, yaitu: o Gejala ringan isolasi mandiri di rumah. o Gejala sedang, lakukan isolasi di rumah sakit darurat. o Gejala memberat lakukan isolasi di rumah sakit (+) (-) Reaktif (-) (+) Reaktif
43 rujukan dan konfirmasi dengan menggunakan metode PCR. (-) (-) Non Reaktif Lakukan Karantina Mandiri dengan menerapkan perilaku hidup bersih sehat dan physical
distancing.
Rapid test antibodi ulang dalam waktu 7-10 hari. Pemeriksaan Ulang Anti SARS– COV–2 IgM Anti SARS– COV–2 IgG Interpretasi Saran
(+) (+) Reaktif Pasien dalam kategori OTG dan ODP (+) (-) Reaktif
44 (-) (+) Reaktif lakukan physical distancing dan perilaku hidup bersih sehat. Pasien dalam kategori PDP, lakukan sesuai gejala, yaitu: o Gejala ringan isolasi mandiri di rumah o Gejala sedang, lakukan isolasi di rumah sakit darurat o Gejala memberat lakukan isolasi di rumah sakit rujukan dan konfirmasi dengan menggunakan metode PCR
45 (-) (-) Non Reaktif Pasien tidak terpapar infeksi SARS–COV–2 Pasien immunocompro mised sehingga antibodi tidak terbentuk akibat adanya gangguan pembentukan antibodi Untuk pasien immunocompro mised lakukan pemeriksaan PCR.
47 Daftar Pustaka
Perhimpunan Dokter Spesialis Patologi Klinik dan Kedokteran Laboratorium Indonesia. 21 Maret 2020. Diakses Tanggal 17 April 2020. Panduan Tatalaksana Rapid Test SARS – COV – 2. Tersedia online di :https://www.pdspatklin.or.id/post/pandua n-tata-laksana-px-rapid-test-ab-sars-cov-2-metode-ict
Perhimpunan Dokter Spesialis Patologi Klinik dan Kedokteran Laboratorium Indonesia. 19 Maret 2020. Diakses Tanggal 17 April 2020. Press Release Kewaspadaan Tes Cepat (Rapid Test) Covid 19 IgM/IgG Berbasis Serologi. Tersedia online di :
https://www.pdspatklin.or.id/post/kewaspa daan-rapid-test-covid-19
48
Konseling dan Edukasi Pasien dan Keluarga Mengenai Covid 19
Konseling dan edukasi merupakan salah satu bagian penting dalam praktik kedokteran. Ilmu kedokteran tidak melulu tentang anamnesis dan pemeriksaan penunjang saja, namun juga harus disertai dengan konseling dan edukasi mengenai keadaan pasien. Konseling dan edukasi penting untuk memberikan transparansi mengenai kondisi pasien dan terapi yang sedang dijalankan. Konseling dan edukasi yang baik dapat menyebabkan pasien menjadi lebih tenang. Konseling dan edukasi fungsinya menjadi semakin mendasar terutama saat adanya pandemic Coronavirus Disease 19 atau yang biasa disebut Covid-19. Saat pandemi, pasien merasa kebingungan dan tidak jarang dapat menyebabkan keadaan pasien menjadi mudah stress, depresi, dan cemas. Konseling dan edukasi yang baik dapat mengurangi ketakutan pasien dan menyebaban kepatuhan akan pengobatan menjadi baik. Artikel ini berusaha menjelasakan poin-poin edukasi yang perlu disampaikan pada pasien Covid 19 dan keluarga.
49
Coronavirus Disease 19
Covid-19 adalah penyakit yang disebabkan oleh virus. Virus ini masuk dalam keluarga coronavirus yang juga bertanggungjawab terhadap Middle East Respiratory Syndrome dan Severe Acute Respiratory Syndrome yang juga menyebabkan kehebohan dunia beberapa waktu lalu. Penyebab munculnya Covid 19 belum diketahui, namun outbreak pertama terjadi di Wuhan, Republik Rakyat Cina pada Desember 2019.
Gejala dan Tanda Covid 19
Gejala paling umum dari Covid 19 adalah batuk kering, panas, dan kelelahan. Beberapa pasien juga menunjukkan gejala gastroinsteinal seperti mual muntah dan diare. Selain itu beberapa gejala penyerta juga dapat muncul seperti hidung berair, hidung buntu, dan nyeri tenggorokan. Gejala-gejala ini umumnya ringan. Sebagian orang dapat terinfeksi, namun, tidak menunjukkan gejala sama sekali, dan dapat menularkan ke orang lain. Sebagian besar pasien yang tertular Covid 19 (sekitar 80%) tidak membutuhan perawatan di rumah sakit. Namun
50
sekitar 1 dari 6 pasien akan menderita sakit berat dan sesak napas. Pasien usia tua dengan penyakit penyerta seperti tekanan darah tinggi, penyakit jantung, dan diabetes memiliki risiko tinggi untuk menderita sakit berat akibat Covid-19. Pasien yang batuk, demam, dan sesak dan mengalami perburukan keadaan harap segera mencari bantuan medis di rumah sakit.
Penularan Covid-19
Sejauh ini Covid-19 tercatat hanya menular dari manusia ke manusia. Covid-19 menular dari seseorang yang sudah tertular penyakit ini sebelumnya. Penularan terjadi melalui droplet yaitu titik-titik air yang keluar dari mulut atau hidung ketika seseorang batuk, bersin, atau bernapas. Droplet dapat menempel pada berbagai benda-benda dan permukaan seperti gagang pintu, pegangan pada tangga, hingga tombol elevator. Orang lain yang menyentuh permukaan-permukaan ini dapat tertular jika setelahnya mereka menyentuh mata, hidung, atau mulut. Seseorang juga dapat tertular jika menghirup droplet dari pasien Covid-19. Penularan jarak dekat ini terjadi jika berdekatan
51
dengan pasien Covid-19 (jarak 1 meter). Maka itu penting sekali untuk menjaga jarak atau physical distancing. Namun, bukan berarti harus mengusir pasien keluar dari rumah, yang penting menjaga jarak dan tidak menyentuh benda-benda sekitar pasien, niscaya tidak akan tertular.
Masih belum diketahui secara jelas berapa lama Covid 19 dapat bertahan pada berbagai permukaan seperti coronavirus yang lain. Studi-studi yang dilakukan para peneliti menunjukkan bahwa berbagai varian coronavirus dapat bertahan beberapa jam hingga beberapa hari di berbagai permukaan. Walaupun begitu hal ini bervariasi tergantung permukaan, suhu, kelembaban dan kondisi lingkungan lain. Untuk menghindari hal ini, bersihkan permukaan-permukaan seperti meja, kursi, gagang pintu, dan tempat-tempat lain di rumah yang umumnya dilalui dan disentuh banyak orang. Pembersihan dapat dilakukan dengan desinfektan yang banyak ditemukan di pasaran, sebagian besar desin-fektan tersebut efektif untuk membunuh virus corona yang menempel di permukaaan benda. Setelah membersihkan, cuci tangan dengan air
52
dan sabun atau dengan hand rub berbasis alkohol. Hindari menyentuh mulut, hidung, dan mata.
Melindungi Diri dari Covid-19
Ada beberapa langkah yang dapat dilakukan untuk mencegah tertular Covid-19. Langkah-langkah ini penting dilakukan agar keluarga tetap sehat dan dapat menjalani masa-masa pandemi dengan selamat. Beberapa langkah tersebut adalah:
Cuci tangan dengan sabun dan air mengalir atau menggunakan hand rub berbasis alkohol. Mencuci tangan berulang dapat membunuh virus dan memutus rantai penularan.
Pertahankan jarak minimal satu meter antara Anda dan seseorang yang sedang batuk atau bersin. Seseorang yang sedang batuk atau bersin dapat menularkan penyakitnya melalui droplet yang keluar melalui bersin dan batuk.
Hindari menyentuh mulut, mata, dan hidung. Tangan kita cenderung menyentuh
53
banyak permukaan selama aktivitas. Hal ini dapat menularkan virus jika setelah menyentuh banyak permukaan, kemudian menyentuh mata, mulut, dan hidung.
Pastikan (terutama jika sakit) Anda dan keluarga memahami etika batuk. Gunakan masker bedah jika ada, namun jika tidak tersedia dapat menggunakan masker kain. Tutupi mulut dan hidung ketika batuk menggunakan masker. Jika tidak ada masker, tutup dengan tisu, dan buang tisu setelah digunakan kemudian cuci tangan. Jika tidak ada tisu, tutupi mulut dan hidung menggunakan siku. Dengan melakukan etika batuk yang benar dapat mencegah penularan Covid-19.
Jika merasa sakit, tidak enak badan, dengan gejala ringan, isolasi mandiri di rumah. Redakan gejala-gejala dengan minum obat yang dapat dibeli tanpa resep dokter, namun tetap perlu memperhatikan indikasi, kontraindikasi, serta dosis. Jika gejala memburuk seperti adanya demam, batuk kering, dan sesak napas, segera cari
54
bantuan medis. Jika memungkinkan sebaiknya hubungi dulu fasilitas kesehatan via telepon atau perangkat lain untuk menentukan langkah selanjutnya.
Tetaplah update informasi dari sumber-sumber resmi Covid-19 seperti WHO dan Kementrian Kesehatan. Terlalu banyak informasi yang diserap dapat menyebabkan perasaan takut dan cemas, namun jika tidak mengkonsumsi informasi sama sekali dapat menyebabkan abai pada keadaan sekitar.
Hal yang Perlu Dilakukan Saat Timbul Gejala Covid-19
Ikuti langkah - langkah yang sudah dijelas-kan di atas mengenai pencegahan penu-laran
Karantina mandiri/isolasi mandiri di rumah selama 14 hari sejak timbulnya gejala. Jika ada gejala ringan seperti demam, batuk, dan pilek dapat diobati dengan obat yang dapat dibeli tanpa resep dokter, namun tetap harus memperhatikan indikasi, kontraindikasi, dan dosis obat. Jika gejala
55
memburuk dan timbul sesak napas, hubungi fasilitas kesehatan terdekat untuk langkah selanjutnya, atau langsung memperiksakan diri jika memungkinkan.
Saat memperiksakan diri di fasilitas kesehatan, tetap perhatikan physical distancing, cuci tangan, dan etika batuk. Sampaikan gejala, riwayat bepergian, riwayat kontak dengan sejujur-jujurnya agar tenaga medis dapat melaksanakan tatalaksana dengan tepat.
Daftar Pustaka
Kementrian Kesehatan Republik Indonesia. 2020. Pedoman Pencegahan Pengendalian Covid 19. Jakarta : Kementrian Kesehatan
WHO. Q and A on Coronaviruses. 2020. 8th April
2020. Accesed on 15th April 2020. Available
online at : https://www.who.int/news-room/q-a-detail/q-a-coronaviruses
56
Dukungan Nutrisi Pasien dan Tenaga Medis dalam Upaya Pencegahan Covid 19
Infeksi virus Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-COV2) yang menyebabkan Covid-19 (Coronavirus Disease -2019) telah menjadi pandemi dan menjangkiti banyak negara termasuk Indonesia. Virus ini telah menyebar ke seluruh pelosok negeri di 34 provinsi.
Seperti penyakit infeksi saluran nafas atas (ISPA) lainnya, Covid-19 menyebabkan gejala seperti batuk, pilek, sakit tenggorokan, demam hingga pneumonia. Pada sebagian besar kasus (sekitar 80%) mereka yang terinfeksi dapat tidak bergejala atau hanya mengalami gejala ringan seperti batuk, pilek, meriang dan dapat pulih tanpa perlu perawatan khusus. Namun 20% sisanya mungkin akan menderita sakit yang parah dan dapat juga disertai pneumonia sehingga membutuhkan perawatan intensif bahkan sampai dengan menggunakan ventilator. Secara global angka kematian Covid-19 sekitar 6,2%. Kelompok yang sangat mungkin
57
mengalami gejala berat biasanya adalah orang berusia lanjut atau orang-orang yang memiliki penyakit komorbid sebelumnya seperti diabetes mellitus, tekanan darah tinggi, penyakit jantung, atau asma.
Covid-19 menular melalui droplet yang dikeluarkan dari seseorang yang terinfeksi–baik bergejala maupun tidak—saat mereka batuk atau bersin. Penyebaran Covid-19 begitu cepat, namun belum diikuti dengan penemuan obat ataupun vaksin. Oleh karena itu, pencegahan agar tidak terinfeksi Covid-19 adalah pilihan yang paling tepat untuk dijalankan saat ini.
Konsumsi Makanan untuk Mencegah Covid 19
Sebenarnya kita tidak dapat "meningkat-kan" sistem kekebalan tubuh melalui diet. Tidak ada makanan atau suplemen spesifik yang mampu mencegah kita dari infeksi Covid-19. Melakukan pola hidup yang sehat dan bersih dan mengkonsumsi makanan yang seimbang tetap menjadi cara terbaik untuk menghindari infeksi.
58
Ada banyak nutrisi yang harus terpenuhi agar sistem kekebalan tubuh bisa berfungsi menjadi baik. Inilah mengapa diet seimbang dengan mengkonsumsi berbagai jenis makanan yang sehat dianjurkan agar kebutuhan vitamin dan mineral yang membantu kekebalan tubuh (seperti copper, folate, iron, selenium, zinc and vitamins A, B6, B12, C and D) dapat terpenuhi semuanya.
Konsumsi makanan segar dan tidak diproses
Makanan yang segar dan tidak diproses memiliki kandungan vitamin, mineral, serat makanan, protein, dan antioksidan yang dibutuhkan oleh tubuh. Komposisi makanan yang disarankan oleh WHO untuk menjaga daya tahan tubuh di masa pandemi Covid-19 adalah :
- 2 cangkir buah (4 porsi) - 2,5 cangkir sayuran (5 porsi)
- 180 g biji-bijian (misalnya jagung yang
belum diolah, gandum, beras merah atau umbi-umbian seperti kentang, ubi, talas atau singkong)
59 - 160 g daging dan kacang-kacangan.
Daging putih seperti unggas dan ikan umumnya lebih rendah lemak daripada daging merah. Daging merah dikonsumsi 1-2 kali/minggu, dan unggas 2 −3 kali/minggu. Hindari daging olahan karena biasanya lebih tinggi lemak dan garam.
- Batasi asupan garam harian hingga
kurang dari 5 g (1 sendok teh)/hari, dan gunakan garam beryodium. Salah satu cara yang bisa diterapkan adalah batasi jumlah garam dan bumbu natrium tinggi seperti kecap asin dan kecap ikan saat memasak dan menyiapkan makanan
- Batasi jumlah total gula harian. WHO
merekomendasikan idealnya jumlah gula yang dikonsumsi kurang dari 5% dari total asupan energi untuk orang dewasa (sekitar 6 sendok teh). Bila ingin mengkonsumsi yang manis, utamakan untuk memakan buah segar.
60
- Batasi lemak dan minyak. Konsumsi
lemak tak jenuh (ada pada ikan, alpukat, kacang-kacangan, minyak zaitun, kedelai, kanola, minyak bunga matahari dan jagung) lebih disarankan daripada lemak jenuh (ada pada daging berlemak, mentega, minyak kelapa dan kelapa, krim, keju). Lemak yang diproduksi secara massal juga sebaiknya dihindari. Lemak jenis ini sering ditemukan pada makanan olahan seperti makanan cepat saji, makanan ringan, makanan yang digoreng, pizza beku, pai, kue, margarine.
- Jika memungkinkan pilih produk susu
yang rendah lemak.
Minum air putih 8-10 gelas setiap hari
Dua pertiga tubuh manusia terdiri dari air. Kebutuhan cairan tubuh akan terpenuhi dengan minum air yang cukup sebanyak 8-10 gelas setiap hari. Air yang cukup akan berguna untuk mengangkut nutrisi dan senyawa dalam darah, mengatur suhu tubuh, mentransport sisa
61
metabolisme hingga melumasi persendi. Pemenuhan kebutuahan air dengan air putih lebih disarankan. Kebutuhan cairan juga bisa dipenuhi melalui konsumsi buah-buahan atau sayuran yang mengandung banyak air seperti timun, semangka, jus lemon yang diencerkan dalam air dan tanpa pemanis, teh dan kopi tanpa pemanis. Perlu diingat untuk membatasi jumlah kafein karena efek diuresis yang dapat menyebabkan dehidrasi dan memiliki dampak negatif pada pola tidur. Sebaiknya hindari minuman dengan kandungan gula yang tinggi seperti jus buah yang manis, sirup, konsentrat jus buah atau minuman bersoda.
Kudapan sehat dengan mengindari gula, lemak dan garam berlebihan
Pembatasan konsumsi gula, lemak, dan garam secara signifikan dapat menurunkan risiko kelebihan berat badan, obesitas, penyakit jantung, stroke, diabetes, dan jenis kanker tertentu. Perlu diingat bahwa orang yang memiliki penyakit jantung, diabetes mellitus bila terinfeksi Covid-19 memiliki kecenderungan untuk mengalami gejala yang berat bahkan
62
sampai membutuhkan bantuan ventilator. Ganti camilan yang memiliki kandungan gula, lemak, atau garam berlebih seperti kue, cokelat, makanan cepat saji dengan sayuran mentah dan buah segar. Bila pilihan buah dan sayur hanya ada kalengan, pilihlah yang tidak memiliki garam atau gula tambahan.
Hindari makan di luar
Makan di rumah lebih dianjurkan karena dapat mengurangi kontak dengan orang lain dan menurunkan peluang terkena Covid-19. Makan bersama di rumah bisa menjadi media untuk memperkuat hubungan keluarga. Bila terpaksa dan tidak dapat memasak sendiri, lebih baik gunakan layanan pesan antar. Bila layanan pesan antar makanan tidak tersedia dan harus membeli makan di luar, tetap lakukan jaga jarak setidaknya 1 meter dengan orang lain dan sebaiknya makanan dibawa pulang. Jangan lupa untuk melakukan desinfeksi diri setelah sampai di rumah dan cuci tangan dengan langkah yang benar sebelum makan.
63 Konsumsi Vitamin C dalam pencegahan Covid-19
Sebagian pasien kritis akibat Covid 19 diterapi menggunakan dosis tinggi vitamin C intravena, hal ini dimaksudkan untuk memper-cepat penyembuhan pasien. Namun, tidak ada bukti saintifik yang jelas bahwa terapi ini berguna bagi pasien dengan infeksi Covid-19, dan sampai artikel ini ditulis (15 April 2020), hal tersebut bukan merupakan standar terapi untuk Covid-19. Berbagai macam studi telah dilakukan dan sedang berjalan untuk meneliti efektivitas terapi menggunakan vitamin C.
Mengenai apakah konsumsi vitamin C dapat mencegah Covid-19, sampai saat ini belum ada bukti ilmiah bahwa konsumsi vitamin C dapat membantu mencegah covid 19. Dosis vitamin C harian yang ideal untuk dewasa adalah sekitar 75-100 mg. Dosis vitamin c harian ini umumnya tidak berbahaya, namun jika dkonsumsi pada dosis tinggi, vitamin C dapat menyebabkan batu ginjal, mual muntah, dan kram.
64 Daftar Pustaka https://infeksiemerging.kemkes.go.id/ http://www.emro.who.int/nutrition/nutrition- infocus/nutrition-advice-for-adults-during-the-covid-19-outbreak.html https://www.bda.uk.com/resource/covid-19- corona-virus-advice-for-the-general-public.html https://nutrition.org/making-health-and- nutrition-a-priority-during-the-coronavirus-covid-19-pandemic/ http://www.euro.who.int/en/health- topics/health-emergencies/coronavirus- covid-19/novel-coronavirus-2019-ncov- technical-guidance/food-and-nutrition-tips-during-self-quarantine https://www.health.harvard.edu/diseases-and-conditions/treatments-for-covid-19
65 Program Pengendalian Infeksi dan
Surveilans Covid – 19
Coronavirus Disease 19 adalah pandemi yang sekarang sudah menyebar ke hampir seluruh negara di dunia, tidak terkecuali di Indonesia. Saat artikel ini ditulis (14 April 2020) Covid -19 telah menyebar ke seluruh provinsi di Indonesia dan telah menyebabkan kematian pada ratusan pasien. Infeksi ini menyebar dengan sangat cepat dan sejauh ini hanya menular dari manusia ke manusia. Oleh karena itu, manusia yang sedang kontak erat dengan pasien Covid-19 memiliki risiko tinggi untuk tertular, termasuk para tenaga medis. Artikel ini mencoba menjawab tantangan tersebut dengan membahas mengenai Program Pengendalian Infeksi pada Covid-19, dan sedikit akan dibahas mengenai Surveilans Covid-19. Artikel ini sebagian besar diambil dari Pedoman Pence-gahan Pengendalian Covid 19 yang dikeluarkan oleh Kementrian Kesehatan, dengan sedikit modifikasi agar nyaman dibaca, serta guideline oleh World Health Organization (WHO).
66
Pencegahan Infeksi pada Seluruh Pasien
Bukan berarti saat Indonesia sedang bersiap menghadapi Covid-19, pasien dengan penyakit lain akan sembuh dengan sendirinya. Pasien dengan berbagai kondisi akan tetap datang di fasilitas Kesehatan tingkat pertama (FKTP), sebagian dengan gejala yang mirip dengan Covid-19. Oleh karena itu, pencegahan infeksi pada seluruh pasien juga tidak boleh dilupakan. Untuk memastikan pencegahan infeksi pada seluruh pasien ada beberapa langkah yang bisa dilakukan, beberapa langkah tersebut adalah:
Pastikan semua pasien melakukan kebersihan respirasi dan etika batuk yang benar.
Pasien diminta untuk menutup mulut dan hidung menggunakan tisu dan siku ketika batuk, dan meminta pasien menggunakan masker jika tersedia.
Pada pasien yang dicurigai menderita Covid-19 berikan masker medis apabila
67
mereka sedang menunggu di area publik atau ruangan sementara.
Minta pasien untuk selalu melakukan cuci tangan atau membersihkan tangan menggunakan hand rub terutama jika telah kontak dengan sekret pernapasan.
Tenaga kesehatan juga harus selalu melakukan perilaku hidup bersih sehat sebelum memegang pasien, terutama mencuci tangan. Mencuci tangan harus dilakukan sebelum dan sesudah menyentuh pasien, sebelum suatu prosedur, setelah menyentuh sekitar pasien, atau setelah kontak dengan cairan tubuh. Mencuci tangan harus dilakukan lima langkah sesuai petunjuk WHO, dan dilakukan dengan hand rub yang berbahan dasar alkohol atau dengan sabun dan air. Cuci tangan dengan hand rub lebih baik jika tangan tidak terlihat kotor. Jika tangan terlihat kotor, bersihkan tangan dengan sabun dan air mengalir.
Selain itu alat pelindung diri (APD) harus digunakan dengan baik, rasional, serta konsisten. Pemakaian APD juga hendaknya dilakukan pada
68
tenaga kesehatan yang sedang bekerja, dan sebelum pemakaian perlu dilakukan pelatihan terlebih dahulu. Poin lain yang juga sering dilupakan adalah pembersihan lingkungan fasilitas kesehatan. Prosedur desinfeksi yang tepat harus dilakukan menggunakan desinfektan yang sering digunakan seperti sodium hipoklorit. Desinfektan yang dijual bebas umumnya cukup efektif.
Pencegahan Terhadap Droplet
Selain pencegahan pada seluruh pasien, sekarang perlu dibahas pencegahan pada pasien yang menjadi suspek Covid-19. Penunggu atau pengantar pasien, dan tenaga kesehatan perlu berhati-hati dan melindungi diri dari droplet sebelum memasuki ruangan pasien yang dicurigai menderita Covid-19. Beberapa hal itu dapat dilakukan dengan langkah sebagai berikut:
Pasien harus diletakan pada ruangan individu berventilasi baik. Untuk ruangan rawat inap umum dengan ventilasi natural, ventilasi baik jika ruangan memiliki 60 liter oksigen per menit untuk satu pasien.
69 Jika ruangan individu tidak ada, pasien yang dicurigai menderita Covid-19 dapat dikelompokkan menjadi satu ruangan. Dalam kondisi seperti ini masing-masing bed pasien harus diletakkan dengan jarak satu meter.
Jika dimungkinkan, satu tim tenaga kesehatan sebaiknya ditunjuk untuk bertanggung jawab secara eksklusif pada pasien Covid-19 agar menurunkan risiko penularan.
Tenaga medis harus menggunakan masker medis.
Tenaga medis harus menggunakan proteksi mata seeerti googles atau face shield untuk menghindari kontaminasi dari membran mucus.
Tenaga medis harus menggunakan gown lengan panjang non-steril yang bersih.
Tenaga medis harus menggunakan gloves atau handscoen.
70
Penggunaan boots, coverall, dan apron tidak diperlukan untuk perawatan rutin.
Setelah menangani pasien, APD harus dibuang sebagaimana mestinya dan cuci tangan harus dilakukan.
Alat dan bahan yang single use harus dibuang, dan alat yang bisa dibersihkan, maka dibersihkan dengan desinfektan seperti stetoskop, spingomanometer, dan termometer. Jika alat harus digunakan oleh banyak pasien, sebelum berpindah pasien alat dibersihkan dengan etil alkohol.
Pencegahan Infeksi dalam Prosedur yang Menghasilkan Aerosol
Suatu prosedur dikatakan menimbulkan aerosol jika menghasilkan aerosol dalam berbagai ukuran termasuk berbagai partikel kecil yang memiliki ukuran < 5 mikrometer. Tindakan ini harus dilakukan secara waspada dan hati-hati karena dapat menciptakan paparan Covid-19 dalam bentuk aerosol. Beberapa prosedur yang dapat menyebabkan terjadinya aerosol adalah
71
intubasi trakea, ventilasi non-invasive, trakeos-tomi, resusitasi jantung paru, ventilasi manual sebelum intubasi dan bronkoskopi.
Tindakan kewaspadaan saat melakukan prosedur medis yang menimbulkan
aerosol:
• Memakai respirator partikulat seperti N95 sertifikasi NIOSH, EU FFP2 atau setara. Ketika mengenakan respirator partikulat disposable, periksa selalu kerapatannya (fit tes).
• Memakai pelindung mata (yaitu kacamata atau pelindung wajah).
• Memakai gaun lengan panjang dan sarung tangan bersih, tidak steril,
(beberapa prosedur ini membutuhkan sarung tangan steril).
• Memakai celemek kedap air untuk beberapa prosedur dengan volume cairan yang tinggi diperkirakan mungkin dapat menembus gaun. • Melakukan prosedur di ruang berventilasi cukup, yaitu di sarana-sarana yang dilengkapi ventilasi mekanik, minimal terjadi 6 sampai 12 kali pertukaran udara setiap jam dan
72
setidaknya 160 liter/ detik/ pasien di sarana– sarana dengan ventilasi alamiah.
• Membatasi jumlah orang yang berada di ruang pasien sesuai jumlah minimum yang diperlukan untuk memberi dukungan perawatan pasien. Kewaspadaan isolasi juga harus dilakukan terhadap pasien PDP dan terkonfirmasi Covid- 19 sampai hasil pemeriksaan laboratorium rujukan negatif.
Surveilans dan Karantina
Surveilans merupakan pemantuan yang terjadi terus menerus terhadap kelompok yang memiliki risiko tinggi. Surveilans biasanya diikuti dengan karantina. Karantina adalah pembatasan seseorang atau kelompok orang dalam suatu wilayah yang dicurigai menderita suatu penyakit dan/atau untuk mencegah kemungkinan penyebaran penyakit atau kontaminasi.
73 Status Orang Tanpa Gejala ODP PDP Waku
Karantina 14 hari 14 hari 14 hari
RT PCR Pada hari 1 dan 14 Pada hari 1 dan 2 Pada hari 1 dan 2 Rapid Test (jika tidak ada RT PCR) Negatif: Karantina mandiri, periksa ulang 10 hari berikutnya. Jika pada periksa ulang positif, lakukan RT PCR dua kali. Positif: Negatif: Karantina mandiri, periksa ulang 10 hari berikutnya . Jika pada periksa ulang positif, lakukan RT PCR dua kali. Negatif: Sesuai gejala (lihat kolom perujukan) Periksa ulang 10 hari berikutnya . Jika pada periksa ulang positif, lakukan
74 Karantina mandiri, konfirmasi dengan RT PCR dua kali. Positif: Karantina mandiri, konfirmasi dengan RT PCR dua kali. RT PCR dua kali. Positif: Sesuai gejala, konfirmasi dengan RT PCR dua kali. Bentuk Pemantauan Kunjungan harian atau via telepon berupa anamnesis gejala dan pemeriksaan suhu tubuh Kunjungan harian atau via telepon berupa anamnesis gejala dan pemeriksa an suhu tubuh Kunjungan harian atau via telepon berupa anamnesis gejala dan pemeriksa an suhu tubuh
Perujukan Gejala Ringan:
isolasi Gejala Sedang: isolasi di Gejala Ringan: isolasi
75 mandiri Gejala Sedang: isolasi di RS darurat Gejala Berat: isolasi di RS Rujukan RS darurat Gejala Berat: isolasi di RS Rujukan mandiri Gejala Sedang: isolasi di RS darurat Gejala Berat: isolasi di RS Rujukan Bentuk Karantina Karantina Rumah (Isolasi Diri) Karantina Fasilitas Khusus /RS Darurat Covid 19 Karantina Rumah Sakit Status OTG, ODP, PDP, Gejala ringan ODP usia 60 tahun penyakit penyerta yang terkontrol PDP Gejala Berat
76 PDP Gejala Sedang PDP ringan tanpa fasiltias karantina rumah yang tidak memadai Tempat Rumah sendiri/fasilitas sendiri Tempat yang disediakan Pemerintah (Rumah Sakit Darurat Covid-19) Rumah Sakit Pengawasan Dokter, perawat dan/atau tenaga kesehatan lain Dapat dibantu oleh bhabin-kabtibnas, babinsa dan atau relawan Dokter perawat dan atau tenaga kesehan lain Dokter perawat dan atau tenaga kesehatan lain
77
Pembiaayaan
Mandiri
Pihak lain yang dapat membantu (filantropi) Pemerintah BNPB, Gubernur, Bupati, Walikota, Camat, ades Pemerintah BNPB, gubernur, walikota, camat, dan kades Monitoring dan Evaluasi Dilakukan oleh Dinas Kesehatan setempat Dilakukan oleh Dinas Kesehatan Setempat Dilakukan oleh Dinas Kesehatan Setempat
Demikian program pengendalian infeksi dan surveilans Covid-19. Dengan mengetahui hal ini, diharapkan dapat diterapkan sehingga dapat memutus rantai penularan Covid-19.
Daftar Pustaka
Kementrian Kesehatan Republik Indonesia. 2020. Pedoman Pencegahan Pengendalian Covid 19. Jakarta : Kementrian Kesehatan
WHO. 2020. Infection prevention and control during health care when COVID-19 is suspected. Geneva: WHO
78
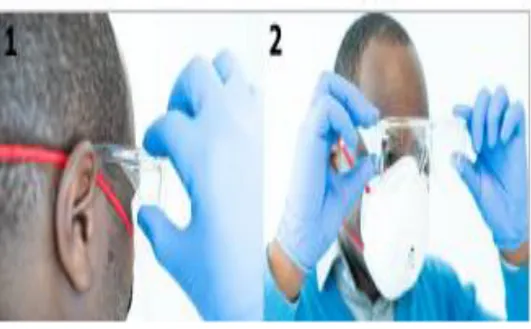
Alat Pelindung Diri di FKTP: Pemakaian, Pelepasan dan Penyimpanan
Coronavirus Disease 19 adalah pandemi yang sekarang sudah menyebar ke hampir seluruh negara di dunia, tidak terkecuali di Indonesia. Saat artikel ini ditulis (14 April 2020) Covid -19 telah menyebar ke seluruh provinsi di Indonesia dan telah menyebabkan kematian ratusan pasien. Infeksi ini menyebar dengan sangat cepat dan sejauh ini hanya menular dari manusia ke manusia. Oleh karena itu, manusia yang kontak erat dengan pasien Covid-19 memiliki risiko tinggi untuk tertular, termasuk para tenaga medis. Alat pelindung diri (APD) adalah satu jenis alat yang dapat mencegah penularan penyakit dari pasien ke tenaga medis. Alat ini harus selalu digunakan selama menangani pasien Covid 19. Namun tidak semua orang familiar dengan cara menggunakan, melepas, dan menyimpan APD. Artikel ini akan berusaha menjelaskan hal tersebut.
Sebelum menggunakan APD untuk menangani pasien dengan Covid-19, mencuci